Многие люди сталкиваются с серьезной необходимостью удалить щитовидку. После удаления щитовидной железы обычно нужно начать жить иначе, привыкнув принимать многие ограничения.
Чего ожидать
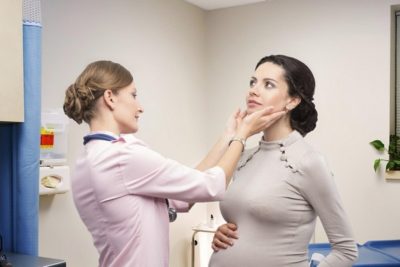
После удаления щитовидной железы человек вынужден будет столкнуться с некоторыми неприятными моментами. Так, например, в первые дни после операции шов будет болеть, и общее состояние будет не очень хорошим. Также шов требует особого ухода, чтобы избежать нагноения тканей.
Шов может варьироваться у разных людей по размерам, что зависит от самого размера щитовидки и от того, прошло удаление какой-либо доли, например, правой, или полное устранение органа из организма. Шов может опухать.
Шрам на шее после тщательного заживления остается совсем незаметный, так что женщинам не стоит беспокоиться за свою красоту. Шрам легко маскируется. Реабилитация после операции не отнимает большое количество времени, однако необходимо иметь в виду, что реабилитация должна идти под контролем специалиста.
В первые дни возможны следующие осложнения:
- проблемы с голосом;
- проблемы с глотанием, ком в горле;
- недостаток кальция;
- судороги или развитие комы из-за нехватки гормонов.
Необходим постоянный контроль тиреоглобулина в крови.  Уровень тиреоглобулина показывает, остались ли в организме элементы щитовидки. Если уровень тиреоглобулина выше, чем ожидаемая норма, это может говорить об опухолевых метастазах.Тиреоглобулин должен тщательно контролироваться, чтобы можно было предотвратить осложнения. Лечение, если тиреоглобулин повышен, выбирают в зависимости от его уровня. Тироксин или препараты эутирокса не назначают, пока не будет установлена норма тиреоглобулина и он полностью не стабилизируется.
Уровень тиреоглобулина показывает, остались ли в организме элементы щитовидки. Если уровень тиреоглобулина выше, чем ожидаемая норма, это может говорить об опухолевых метастазах.Тиреоглобулин должен тщательно контролироваться, чтобы можно было предотвратить осложнения. Лечение, если тиреоглобулин повышен, выбирают в зависимости от его уровня. Тироксин или препараты эутирокса не назначают, пока не будет установлена норма тиреоглобулина и он полностью не стабилизируется.
Принимать другие лекарства можно только после совета с врачом, если уровень тиреоглобулина не в норме. Также необходимо принимать Тироксин или препараты эутирокса, основываясь на уровне тиреоглобулина. Доза для мужчин и женщин подбирается индивидуально.
Состояние пациента должно контролироваться врачом постоянно в первые дни после операции. Это необходимо, чтобы не развились судороги, парез гортани или ком в горле. Также необходимо следить за тем, в каком состоянии волосы. Волосы – часто индикатор здоровья как у мужчин, так и у женщин.
Какие медикаменты принимать
Многих пациентов волнует вопрос о том, какие лекарства принимать, когда операция уже проведена. Поскольку гормоны щитовидки больше не вырабатываются, их замещают с помощью искусственных аналогов.
На первое место по распространенности выходит Тироксин. Какие дозы лекарства принимать? Этот вопрос решается врачом с каждым пациентом индивидуально.  Тироксин представляет собой чистые гормоны щитовидки, а потому легко восполняет нехватку этих веществ. Тироксин необходимо принимать в строго определенной дозировке, чтобы избежать явления передозировки. Тироксин, принимаемый пациентами без определенной системности и с пренебрежением к дозировкам, может быть опасен.
Тироксин представляет собой чистые гормоны щитовидки, а потому легко восполняет нехватку этих веществ. Тироксин необходимо принимать в строго определенной дозировке, чтобы избежать явления передозировки. Тироксин, принимаемый пациентами без определенной системности и с пренебрежением к дозировкам, может быть опасен.
Не только Тироксин используется в терапии. Возможно применение препаратов эутирокса. Препараты эутирокса – это альтернатива Тироксину, распространенная также широко, как и сам Тироксин. Препараты эутирокса также дают после того, как выбрана дозировка и представляют собой чистые гормоны щитовидки. Препараты эутирокса можно использовать для мужчин и женщин, как и Тироксин, для купирования гипотиреоза, а не только после удаления щитовидной железы.
Доза препаратов всегда подбирается с помощью титрования, дают среднюю дозу, позволяющую добиться удовлетворительного эффекта. Врачом сначала назначается максимальная безопасная доза, а потом она постепенно снижается. Как только доза окажется минимальной, имеющей на человека эффект, на ней останавливаются. Таким образом решается, сколько препарата эутирокса необходимо человеку, чтобы его состояние можно было считать хорошим.
Если отмечаются скачки уровня тиреоглобулина, доза препаратов корректируется. Дают препараты только после того, как тиреоглобулин полностью стабилизируется, чтобы не спровоцировать осложнения.
Что разрешено, а что запрещено
 Многих волнует вопрос о том, какое лечение правой или левой доли положено, чтобы состояние мужчин и женщин было хорошим, сколько можно выкуривать сигарет и можно ли вообще курить и другие подобные жизненно важные моменты, включая инвалидность. Удаление щитовидки влияет на множество процессов в человеческом организме, изменяя гормональный статус и деятельность многих органов и систем. Группа пациентов с этими болезнями начинает жить совсем иначе. Жизнь мужчин и женщин меняют на основании действия, которое производят гормоны щитовидки на организм.
Многих волнует вопрос о том, какое лечение правой или левой доли положено, чтобы состояние мужчин и женщин было хорошим, сколько можно выкуривать сигарет и можно ли вообще курить и другие подобные жизненно важные моменты, включая инвалидность. Удаление щитовидки влияет на множество процессов в человеческом организме, изменяя гормональный статус и деятельность многих органов и систем. Группа пациентов с этими болезнями начинает жить совсем иначе. Жизнь мужчин и женщин меняют на основании действия, которое производят гормоны щитовидки на организм.
Во-первых, гормоны органа отвечают за интенсивность обменных процессов. Из этого следует, что пациентам положена диета после удаления щитовидной железы, чтобы контролировать свой вес. Что и сколько можно есть, необходимо решать совместно с лечащим врачом, чтобы лечение было эффективно, а группа пациентов была под контролем специалиста.
Люди должны отслеживать свое питание, тщательно выбирая продукты. Рекомендуется питание с повышенным содержанием йода, чтобы компенсировать его недостаток и помочь образовывать из искусственных гормонов те, что будут адекватно работать в организме. Можно считать, что это йодотерапия после удаления щитовидной железы, лечение, хоть и профилактическое.
Курить пациентам после удаления правой или левой доли щитовидки не рекомендуется. Никотин способствует набору веса, к которому такие пациенты итак сильно предрасположены. Загорать таким пациентам разрешается, вопреки расхожему мнению. Единственное ограничение, это люди должны следить, сколько находятся на солнце, а также избегать агрессивного излучения, которое дают лучи солнца в зенит.
Инвалидность после удаления щитовидной железы не положена, причем не важно, какую группу хочет получить человек. Удаление щитовидки не считается достаточным для того, чтобы дать человеку даже минимальную группу. Исключение – серьезный вред здоровью, который мешает работать и жить. В этом случае группу назначают, исходя из особенности отклонения от нормы.
Возможные последствия
После удаления щитовидки редко развиваются серьезные осложнения, однако никто от них не застрахован. Наиболее серьезная проблема – эта парез гортани. Парез гортани часто развивается, если удаляются обе доли щитовидки или после удаления правой доли.
Парез гортани – с ерьезное осложнение, которое сопровождается осиплостью голоса, иногда отмечается кашель. В горле человека появляется ком, который мог ощущаться и при проблемах с щитовидкой. Ком в горле настолько ощутим, что мешает глотать, а парез гортани приводит к проблемам с дыханием. Часто патология сопровождает удаление правой доли органа.
ерьезное осложнение, которое сопровождается осиплостью голоса, иногда отмечается кашель. В горле человека появляется ком, который мог ощущаться и при проблемах с щитовидкой. Ком в горле настолько ощутим, что мешает глотать, а парез гортани приводит к проблемам с дыханием. Часто патология сопровождает удаление правой доли органа.
Парез гортани, кашель и ком в горле развиваются из-за того, что во время удаления правой доли органа задели один из нервов, отвечающих за функциональность гортани, что и привело к тому, что развился парез. В зависимости от того, как сильно задели нерв во время резекции правой доли, будет варьироваться выраженность симптомов и то, как силен кашель. У некоторых пациентов парез гортани и ком в горле выражены очень слабо, а некоторым причиняют значительное неудобство. Сильнее проблемы выражаются, если устраняли обе доли щитовидки, из-за чего повредили несколько нервов, а не только какой-то один.
Парез гортани и ком в горле могут лечиться различными методиками. Часто применяют иглорефлексотерапию, стимуляцию прохождения нервных импульсов и другие методики. Парез гортани и ком в горле – не единственный нежелательный эффект. Пациент может столкнуться с тем, что у него выпадают волосы. Это происходит из-за того, что снижается уровень гормонов щитовидки. Также при недостатке гормонов возможны судороги. Волосы обычно выпадают не сразу, а если лечение болезни проводить, то они отрастают заново.
Особенности беременности
Беременность у женщин с удаленной щитовидкой не сопровождается критическими изменениями в организме. Беременность должна сопровождаться посещениями эндокринолога, чтобы контролировать уровень гормонов. Недостаток веществ может сказаться на здоровье плода, а также привести к выкидышу, поэтому своевременная коррекция очень важна.
В беременность норма гормонов поддерживается с помощью препаратов. Препараты, чтобы норма могла быть поддержана,  подбирают в беременность так, чтобы не нанести вреда плоду. Интересно, что забеременеть женщина может довольно легко, если у нее норма содержания гормонов щитовидки в организме. Сама беременность также проходит без осложнений, если женщина следит за своим здоровьем.
подбирают в беременность так, чтобы не нанести вреда плоду. Интересно, что забеременеть женщина может довольно легко, если у нее норма содержания гормонов щитовидки в организме. Сама беременность также проходит без осложнений, если женщина следит за своим здоровьем.
Беременность и отсутствие щитовидки – вполне совместимые вещи. Удаление щитовидной железы: последствия у женщин – это бесплодие только в том случае, если норма содержания гормонов игнорируется. Беременность сопровождается набором веса. Пациенткам с удаленной железой бывает сложно похудеть, когда беременность разрешилась. В этом случае придется жить на диете, в некоторых случаях использовать специальное лечение. Похудеть, когда беременность прошла, на фоне сниженного уровня гормонов щитовидки возможно, хоть и сложно.
Жить после удаления щитовидной железы, вполне можно, причем без особых проблем, если человек внимателен к своему здоровью.
Заместительная гормональная терапия, режим, реабилитация и питание после удаления щитовидной железы полностью подчинены проблеме отсутствия гормонов в организме. Частично или полностью орган иссекается при опухолях, аутоиммунных заболеваниях. Хирургическое лечение применяется при наличии узлов, затрудняющих дыхание и глотание.
Диета после удаления щитовидной железы напрямую зависит от сроков операции и от состояния гормональной компенсации организма.
- мясной или куриный бульон;
- в меру соленый отвар риса со сливочным маслом;
- сладкие напитки, морсы и кисели;
- с 3 суток послеоперационного периода можно яйца всмятку;
- с 4-5 суток - жидкие каши, слизистые супы, омлеты;
- блюда, приготовленные на пару: мясные и рыбные котлеты;
- муссы, сливки;
- постепенно добавляют печеные фрукты, диетический творог, пюре из овощей и фруктов, кисломолочные продукты.
- повреждение во время операции;
- охриплость голоса из-за повреждения гортанного нерва;
- нагноение послеоперационной раны:
- кровотечение из раны;
- образование грубых рубцов;
- развитие явлений гипотиреоза: слабость, повышенная утомляемость, тошнота, депрессия, отеки, увеличение массы тела, судороги.
Ранний послеоперационный период
Начинаясь после окончания хирургического вмешательства, ранний послеоперационный период является сложным моментом, открывающим жизнь после железы.
В ближайшем постоперационном периоде имеется сильная боль в ране, которая требует назначения наркотических и ненаркотических анальгетиков. К ней прикладывают емкость со льдом, обязательно обернутую 2-3 слоями вафельного полотенца, на 2-2,5 часа. Цель - уменьшение отека мягких тканей шеи во избежание нарушений дыхания и глотания.
Повышение температуры тела, особенно в вечернее время, на протяжении 3-4 суток послеоперационного периода является закономерным. Если температура увеличивается не более чем до +37,5...+37,8°С в течение 4-5 дней, то повода для беспокойства нет. Большее повышение температуры тела послужит причиной назначения антибиотиков.
Обязательно надо следить за повязкой и обращать внимание на то, чтобы она не промокала кровью, так как рядом на шее проходит очень много крупных и важных сосудов.

Питаться в раннем послеоперационном периоде надо жидкой, мягкой протертой пищей. Температура еды должна быть не выше +40...+41ºС, то есть не горячая. Прием пищи - дробный, 7 раз в день маленькими порциями. Пить можно негазированную воду.
Примерная диета на время раннего послеоперационного периода:
Основная задача в послеоперационном периоде - пища должна легко усваиваться, содержать сбалансированное количество необходимых питательных веществ и витаминов.
Последующая реабилитация
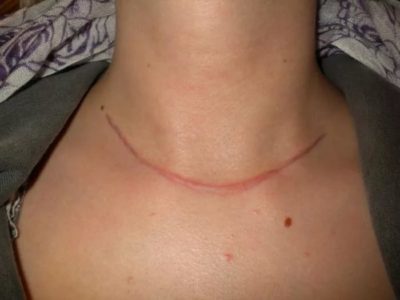
Цвет и плотность рубца могут меняться на протяжении 2-х лет после операции. Он может краснеть, чесаться, болеть на смену погоды. Это закономерное явление, которое исчезает через 2 года после операции, и рубец становится почти незаметным.

Учитывая, что выработка гормонов после вмешательства изменяется и обмен веществ замедляется, человеку надо значительно меньше калорий получать с пищей. В противном случае неизбежно нежелательное увеличение массы тела.
Следить за ней придется всю жизнь, взвешиваться натощак. И как только масса тела начинает увеличиваться, ограничивать прием углеводов, изделий из белого хлеба, сладостей. Целесообразно включать в пищу растительные жиры и свежие фрукты, овощи. Использовать продукты, содержащие йод, после полного удаления щитовидной железы бессмысленно.
С родственниками должен быть полный контакт, понимание и поддержка, так как имевшиеся ранее симптомы раздражительности, частой смены настроения исчезнут не сразу.
Кроме правильного питания придется соблюдать режим дня, спать не менее 8 часов, исключить тяжелую физическую нагрузку, стараться избегать стрессов.
Придется отказать от крепких чая и кофе, алкоголя и сигарет, длительного пребывания на солнце без специального защитного крема.

Необходимо проводить отпуск без акклиматизации, в привычном климатическом поясе.
При условии постепенного наращивания нагрузки возможное полное восстановление нормальной, привычной жизнедеятельности.
Возможные осложнения оперативного лечения
Осложнения могут быть обусловлены самой операцией, неправильным ведением послеоперационного периода, пренебрежением заместительной терапией.
Виды осложнений:
Для профилактики развития признаков гипотиреоза применяется заместительная гормональная терапия, то есть используются искусственные соединения щитовидной железы. L-тироксин или эутирокс - препараты постоянного приема. Удобны в применении. В ближайшие несколько часов надо полностью исключить прием других лекарственных препаратов.
На фоне лечения сдаются анализы крови Т3, Т4, ТТГ, Анти-ТПО с последующей консультацией эндокринолога для контроля за адекватностью лечения.
Побочные эффекты L-тироксина обусловлены только аллергией на него. Справиться с этими реакциями можно, сменив производителя препарата. Эффект лечения зависит от правильно подобранной дозировки.
Для назначения препаратов имеются абсолютные противопоказания: тиреотоксикоз, недостаточность надпочечников, инфаркт миокарда. К относительным противопоказаниям относятся: высокое артериальное давление, аритмия, декомпенсация сахарного диабета. Передозировка проявляется , имевшимися до операции - это аритмия, боль в сердце, бессонница, резкие перепады настроения, повышенная возбудимость, плаксивость.
Не надо забывать о том, что до операции организм испытывал отравление избыточным содержанием тиреоидных гормонов. Необходимо уделять должное внимание лечению заболеваний, которые явились следствием повышенной выработки гормонов до операции:
- 1 На фоне увеличенной вымывается кальций из костей и развивается остеопороз. Риск возникновения серьезных переломов при минимальной травме или падении возрастает в разы.
- 2 Гипертиреоз ведет к увеличению частоты сердечных сокращений, повышению артериального давления, сердце работает на износ, что чревато развитием серьезной сердечной патологии.
- 3 Нестабильная нервная система, расшатанная избытком тироксина, плохо поддается восстановлению.
- 4 Нарушение менструального цикла, бесплодие, импотенция.
- 5 Сахарный диабет.
После удаления щитовидной железы у женщин детородного возраста наступает нормальная беременность, рождаются здоровые дети. Весь процесс вынашивания малыша протекает под наблюдением эндокринолога и сопровождается регулярным приемом препаратов с заместительной целью.
Народные средства для профилактики
Проще предупредить появление заболевания, чем его лечить. Поэтому для профилактики надо использовать следующие продукты:
- 1 Для восстановления уровня йода в организме: дары моря, косточки от свежих яблок, сухую или консервированную морскую капусту.
- 2 Вместо чая - заваренные кукурузные рыльца или белую лапчатку. Также употребляют зеленый чай с корнем имбиря.
- 3 Йодированную соль.
- 4 Настоянные на водке перегородки грецких орехов по 1 ч. л. утром.
- 5 Эхинацею, боярышник, калину, облепиху - природные иммуностимуляторы и универсальные помощники при многих недугах.
Хороши для профилактики появления узлов различные компрессы, укладываемые на область щитовидной железы. Например, из серо-голубой глины, сухих шишек хмеля, смешанных с парным молоком в соотношении 1:1, свежего свиного жира, сырой ярко-оранжевой моркови, творога, сделанного своими руками.
Заключение
Нужно учитывать, что щитовидная железа закладывается на 4-5 неделе беременности и уже с 6-8 начинает активно работать, продуцировать гормоны. От работы железы и соединений, вырабатываемых ею, зависит нормальное развитие всего организма плода, а особенно его нервной системы. Для образования гормонов нужен йод, который можно получить из организма мамы.
С этого самого раннего этапа своей жизни человек начинает испытывать потребность в йоде, которая продолжается всю жизнь. Регулярно обеспечивая организм нормальным уровнем данного микроэлемента, удастся избежать многих проблем со здоровьем.
И немного о секретах...
Если вы когда-нибудь пытались изучить проблему заболеваний ЩИТОВИДНОЙ ЖЕЛЕЗЫ, то наверняка столкнулись со следующими трудностями:
- медикаментозное лечение, назначаемое врачами, решая одну проблему создает другие;
- препараты заместительной терапии, попадающие в организм извне помогают только на время приема;
- медикаменты, применяемые для лечения гормональных нарушений стоят больших денег;
- лекарства, принимаемы перорально нарушают работу ЖКТ;
- постоянные колебания гормонального фона портят настроение и не дают наслаждаться жизнью.
А теперь ответьте на вопрос: Вас это устраивает? Разве в таком сложном механизме, как ваше тело не предусмотрены механизмы саморегуляции уровня гормонов? А сколько денег вы уже "слили" на неэффективное лечение? Правильно - пора с этим кончать! Согласны? Именно поэтому мы решили опубликовать эксклюзивный метод Елены Малышевой, в котором она раскрыла простой секрет здоровой щитовидной железы. Вот её метод...
Заболевания, требующие удаления узлов щитовидной железы (удаления щитовидки), сегодня не редкость. Причины этому — экологическая обстановка , генетика, дефицит йода в городах и местах, отдаленных от морского побережья.
Долгое время медики были против хирургического вмешательства и избавления пациентов, страдающих этим заболеванием, и от пораженной ткани щитовидной железы, ведь щитовидка оказывает большое значение на гормональный фон в организме человека, а недостаток гормонов, которые продуцирует железа, как правило, нарушает баланс других гормональных органов системы (в первую очередь гипофиза).
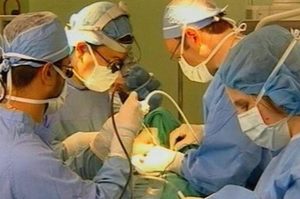 И все же, после того как была разработана и утверждена методика, основанная на регулярном приеме синтезированного гормона в виде таблеток, отношение медиков к удалению щитовидной железы и пораженных частей органа стало носить более лояльный характер. Сегодня тиреоидэктомия (операция щитовидной железы) проводится довольно часто, является хорошо отработанной схемой и считается практически безболезненной и безопасной. Жизнь после удаления щитовидной железы у женщин и у мужчин протекает почти без изменений, люди ведут полноценный образ жизни, не утрачивают репродуктивные качества, не прибегают ни к каким диетам, занимаются спортом и т.п.
И все же, после того как была разработана и утверждена методика, основанная на регулярном приеме синтезированного гормона в виде таблеток, отношение медиков к удалению щитовидной железы и пораженных частей органа стало носить более лояльный характер. Сегодня тиреоидэктомия (операция щитовидной железы) проводится довольно часто, является хорошо отработанной схемой и считается практически безболезненной и безопасной. Жизнь после удаления щитовидной железы у женщин и у мужчин протекает почти без изменений, люди ведут полноценный образ жизни, не утрачивают репродуктивные качества, не прибегают ни к каким диетам, занимаются спортом и т.п.
Однако, важно понимать, что при любом хирургическом вмешательстве в организм человека, существует риск для жизни и здоровья пациента, поэтому прибегать к операции необходимо в случае, если консервативное лечение не приносит никаких положительных результатов.
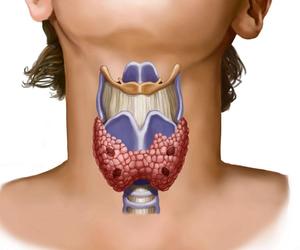
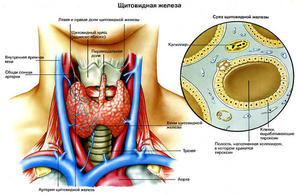
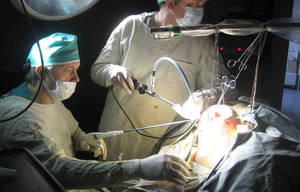 Щитовидная железа состоит из 2-х долей, которые соединены между собой перешейком. Расположена она в нижней части шеи под кожей. У здорового человека размер щитовидки не должен превышать 25 мл в объеме. Ее фолликулы вырабатывают такие гормоны, как кальцитонин и тироксин, участвующие в клеточном дыхании тканей и регулирующие уровень кальция в организме. Данные гормоны играют важную роль в организме, так как влияют на функции всех его органов. Также щитовидная железа тесно связана с определенной областью головного мозга, учитывая это, любые нарушения могут вызвать дисфункцию. Поэтому проблемы, связанные со щитовидкой необходимо решать и не запускать ни в коем случае.
Щитовидная железа состоит из 2-х долей, которые соединены между собой перешейком. Расположена она в нижней части шеи под кожей. У здорового человека размер щитовидки не должен превышать 25 мл в объеме. Ее фолликулы вырабатывают такие гормоны, как кальцитонин и тироксин, участвующие в клеточном дыхании тканей и регулирующие уровень кальция в организме. Данные гормоны играют важную роль в организме, так как влияют на функции всех его органов. Также щитовидная железа тесно связана с определенной областью головного мозга, учитывая это, любые нарушения могут вызвать дисфункцию. Поэтому проблемы, связанные со щитовидкой необходимо решать и не запускать ни в коем случае.
Причины заболевания. Показания к удалению щитовидной железы
 Причины возникновения отклонений щитовидной железы зависят от следующих факторов:
Причины возникновения отклонений щитовидной железы зависят от следующих факторов:
- воздействие на организм радиации (наиболее распространенный);
- проблемы экологии в месте постоянного проживания;
- врожденные аномалии;
- заболевания головного мозга, внутренних органов;
- неправильное питание (недостаток селена, железа и йода в продуктах).
У женщин наиболее часто проблемы щитовидки связаны с гормональными колебаниями: уровень эстрогенов изменяется на протяжении всего менструального цикла, по причине абортов, в период климакса или из-за беременности.
Как у женщин, так и у мужчин отклонения могут быть нескольких видов:
- гипотиреоз (синдром недостатка гормонов; все процессы в организме становятся медлительными, давая сбой в работе другим системам);
- гипертиреоз (усиленная работа щитовидки, при которой вырабатываются лишние тиреоидные гормоны);
- увеличение щитовидной железы (ее клетки изменяются, из-за чего образовывается зоб, который отрицательно влияет на качество жизни);
- злокачественные опухоли (в том числе и головного мозга).
Хирургическое вмешательство — признак запущенной болезни или неэффективного лечения иными методами. Когда заболевание такого характера угрожает жизни человека, операция на щитовидке необходима.
Первыми и самыми основными показаниями в необходимости удалять пораженный орган служат такие обстоятельства, как:
- наличие крупных узлов;
- сильно заметный косметический дефект в области шеи (увеличение);
- образование зоба, сдавливающего гортань и трахею;
- раковая опухоль.
Существует две методики данной операции: когда железа удаляется полностью, и когда иссекаются пораженные ткани. Чтобы определить какой тип операции необходим пациенту, врач отталкивается от показаний, которые относятся к каждой из методик.
Основная тиреоидэктомия — удаление щитовидной железы полностью назначается пациенту, если при диагностике выявлены: зоб и онкологическая опухоль железы и другие отягощающие симптомы. Если говорить об опухоли, то в тканях должно быть несколько образований, одно образование может потребовать иного лечения. Образование зоба подразумевает удаление щитовидной железы вместе с токсическими или нетоксическими узлами (дефекты, ощущения сдавливания). Проявление таких симптомов, как офтальмопатия, вызванная увеличением гормонов щитовидной железы, наличие аллергии на лекарства и увеличение объема железы больше чем на 40 мл — немаловажные показатели, указывающие на полное удаление щитовидки.
Частичная тиреоидэктомия (операция на щитовидной железе, удаление узлов) назначается при одиночных малых опухолях и аденоме поврежденного органа.
Операция не проводится при наличии кист в щитовидной железе, так как данная патология лечится способом, который не так травматичен для пациента. В кисту вводится этиловый спирт (делается инъекция), который быстро и очень эффективно устраняет эту проблему. Не удаляются образовавшиеся в тканях узлы без сопутствующего удаления окружающих узлов тканей; причиной этому являются исследования, результатом которых стала непродуктивность хирургического метода без таких дополнительных иссечений.
Как проходит операция по удалению щитовидной железы?
 Перед операцией проводится обследование, пациент сдает необходимые анализы, по результатам которых врач делает определенные выводы и предусматривает все имеющиеся противопоказания. Основными требованиями к проведению операции являются: отсутствие острых заболеваний и невозможность обострения недугов хронического характера.
Перед операцией проводится обследование, пациент сдает необходимые анализы, по результатам которых врач делает определенные выводы и предусматривает все имеющиеся противопоказания. Основными требованиями к проведению операции являются: отсутствие острых заболеваний и невозможность обострения недугов хронического характера.
Пациент сдает анализ на инфекции (ВИЧ и сифилис, гепатиты С и В), проходит рентгенографию грудной клетки и ЭКГ, сдает общий анализ крови и анализ на определение свертываемости крови. Обследование, пройденное пациентом, изучает анестезиолог, который в процессе операции будет делать обезболивание; а также терапевт и хирург.
Если предусматривается удаление узлов щитовидной железы дополнительно проводится ультразвуковое исследование. За 12 часов до операции пациенту рекомендуется воздержаться от приема пищи и питья.
Все анализы считаются действительными в течение двух недель. Как правило, их сбор и получение результатов проводится оперативно, без каких-либо препятствий.
При удалении узлов операция длится от одного 1 часа до 1 часа 30 минут; проходит под общим наркозом. В случае поражения лимфатических узлов в щитовидной железе может затянуться на 2 или з часа, так как существует стопроцентная вероятность полного удаления щитовидки. Врач делает разрез на шее пациента и осматривает щитовидную железу , после чего принимает решение что необходимо удалить.
Время операции частично зависит от того, что после удаления пораженной части органа данный участок ткани необходимо отправить на гистологию, результаты которой учитываются при операции, так как гистология может подтвердить наличие злокачественных узлов и необходимость или ее отсутствие в полной тиреоидэктомии. К концу операции хирургом накладывается косметический шов на рану.
 Госпитализация, как правило, зависит от последствий хирургического вмешательства
и типа самой операции. Если все прошло успешно, пациента выписывают на третьи сутки. В послеоперационный период назначается реабилитация, шов в целях невидимого эффекта и защиты разреза от внешних воздействий покрывают специальным кожным клеем; назначается курс гормонов.
Госпитализация, как правило, зависит от последствий хирургического вмешательства
и типа самой операции. Если все прошло успешно, пациента выписывают на третьи сутки. В послеоперационный период назначается реабилитация, шов в целях невидимого эффекта и защиты разреза от внешних воздействий покрывают специальным кожным клеем; назначается курс гормонов.
После операции врач перенаправляет пациента под наблюдение вpaчa-онколога или врача-эндокринолога. В случае если в тканях пораженного органа имелись злокачественные опухоли и щитовидка удалялась полностью вместе с находящимися рядом с ней лимфоузлами, врач может направить пациента в онкологический центр.
На период реабилитации также выдается больничный лист . Для полного восстановления может потребоваться несколько недель, иногда и месяцев. Первое время пациент будет чувствовать дискомфорт в области шеи: боли, припухлость шва. Незаметным шов станет только через несколько месяцев.
Необходимо будет сдать анализы, по результатам которых врач назначит препараты, которые предотвратят появление симптомов такого заболевания, как гипотиреоз. Будет назначена гормонозаменяющая терапия, заключающаяся в приеме необходимого организму гормона щитовидки (искусственного тироксина); установленной нормы левотироксина. Учитывая, что щитовидная железа не функционирует, такая терапия станет пожизненной.
Если же удалена только часть железы, то врач назначит прием радиоактивного йода. Этот препарат поможет подавить случайные активные узлы. Спустя семь дней, доктор назначит радиоизотопное исследование, которое установит или опровергнет наличие узлов.
Жизнь без щитовидной железы. Последствия операции
 Жизнь человека без щитовидки практически не имеет никаких отличий от жизни людей, не сталкивающимися с такой проблемой. Можно жить счастливой и полноценной жизнью
: позволить себе отдых в жарких странах, активно проводить досуг, заводить детей, загорать и т.п.
Жизнь человека без щитовидки практически не имеет никаких отличий от жизни людей, не сталкивающимися с такой проблемой. Можно жить счастливой и полноценной жизнью
: позволить себе отдых в жарких странах, активно проводить досуг, заводить детей, загорать и т.п.
Никаких преград для этого не существует, но только для тех, кто перенес операцию без осложнений . Несмотря на то что процент неуспеха врачей в данном случае небольшой, все же бывают случаи с осложнениями. И прежде чем бросаться жить на полную катушку, сначала нужно нормализовать здоровье, так как возможны такие симптомы, как сильная утомляемость, перепады давления, выпадение волос и др.
Сразу же после удаления щитовидной железы могут проявляться следующие неспецифические состояния:
- восполения и покраснения раны, отек шва ;
- ограниченная подвижность шеи из-за повреждения связок и мышц;
- слабость в голосе, осиплость (последствия наркоза);
- затруднение речи по причине травмы возвратного нерва .
Данные состояния устраняются врачами в период стационарного лечения после проведения необходимой диагностики .
Находясь на амбулаторном лечении, человеку необходимо вырабатывать новые привычки, которые останутся с ним на всю оставшуюся жизнь. Например, ответственность и дисциплинированность в своевременном приеме лекарственных препаратов, повышенное внимание к своему здоровью и доверие к медикам и при выявлении любых осложнений обращаться за помощью.
Не стоит с терпением относиться к следующим симптомам:
- неустойчивой температуре тела;
- замедленному или усиленному сердцебиению;
- слабости, потере аппетита, сонливости или бессоннице ;
- сухости слизистых и кожных покровов;
- разного вида сыпи на теле;
- резкому снижению или увеличению веса.
Данные осложнения необязательно будут присутствовать в жизни человека, перенесшего операцию по удалению щитовидной железы, скорее это причина неправильной дозы гормонозаменителя. Соглашаться с этим не стоит, откорректировать данный сбой достаточно просто, а это только избавит от неприятных недомогани й.
После амбулаторного наблюдения человек переходит на самостоятельное лечение, которое заключается в правильном питании, в легкой форме физической нагрузке , ежегодном обследовании и рекомендациях.
 Правильное питание после удаления щитовидной железы полностью зависит от:
Правильное питание после удаления щитовидной железы полностью зависит от:
- полноценного рациона (употребление жиров, белков, углеводов, макро и микроэлементов, витамин и клетчатка);
- регулярного питания (должна стабильно работать пищеварительная система; никакая диета не требуется);
- энергетического соответствия (поступление в организм питательных веществ должно строго соответствовать расходываемой энергии);
- термической обработки продуктов (тушеные, вареные и запеченные продукты наиболее полезны, нежели, жареные и копченые);
- натуральных продуктов (в приоритете свежее мясо, закатки, овощи с собственной грядки, ягоды и т.п.; употребление промышленных товаров не желательно);
- алкоголя в умеренных количествах (злоупотреблять им не стоит).
 Последствия удаления щитовидной железы у женщин
практически такие же, как и у мужчин. Однако, женщины беспокоится не только за свое здоровье, но и за возможность забеременеть; и это вполне естественно.
Последствия удаления щитовидной железы у женщин
практически такие же, как и у мужчин. Однако, женщины беспокоится не только за свое здоровье, но и за возможность забеременеть; и это вполне естественно.
Беременность после удаления щитовидной железы во многом зависит от организации реабилитации. Существуют случаи, когда желание иметь ребенка реализовывается после операции легче и быстрее, чем до нее. Это связано с нормализацией поступления гормонов в женский организм, что через некоторое время приводит к сбалансированному общему гормональному фону, а значит, и к беременности.
При желании иметь ребенка необходимо поставить в известность эндокринолога и гинеколога. Их согласованная работа поможет выносить и родить здорового ребенка.
Внимание, только СЕГОДНЯ!
Удаление щитовидной железы (тиреоидэктомия) – это сложная, высокотехнологичная операция, требующая немалого опыта и высокой квалификации хирурга. Такие вмешательства проводятся довольно часто, и желательно, чтобы лечение проходило в центре, специализирующемся именно на заболеваниях этого органа.
Споры касательно показаний к удалению щитовидной железы продолжаются и по сей день. Без этого органа жить можно, но пациент вынужден принимать всю жизнь гормональные препараты, поэтому прежде чем решить, действительно ли нужна операция, врач тщательно взвешивает все «за» и «против».
Хирурги, выполняющие вмешательства на щитовидной железе, имеют опыт работы с эндокринологическими больными, стажируются не только в области оперативных техник, но и в эндокринологии, а сам процесс лечения проходит под пристальным вниманием со стороны эндокринологов и врачей других специальностей.
Перед тем, как решиться на операцию, пациент должен выбрать место, где она будет проведена, поскольку от опыта врача во многом зависит исход и результат лечения. Считается, что для достижения необходимого уровня мастерства, хирург должен выполнять не менее 50 операций в год, а лучше, если эта цифра достигнет 100. В таких случаях специалист приобретает достаточное количество знаний в области индивидуальных особенностей строения и расположения железы, характера патологических процессов в ней.
На современном этапе процесс удаления щитовидной железы направлен не только на иссечение органа, но и, что чрезвычайно важно, на сохранение возвратных гортанных нервов, так как их пересечение – основное неблагоприятное последствие, которое испытывали на себе пациенты при стандартных операциях, проводимым в совсем недавнем прошлом. Использование современных малотравматичных технологий, эндовидеохирургических манипуляций позволяет свести к минимуму частоту осложнений и повысить качество жизни в послеоперационном периоде.
Удаление щитовидной железы, проведенное грамотным и опытным врачом с соблюдением современных стандартов, не представляет угрозы жизни и здоровью пациента, сопровождается минимальной частотой осложнений и не требует длительной госпитализации и реабилитации. Последующая гормонотерапия большинством больных переносится хорошо и никак не ограничивает их жизнедеятельность. Смертность при тиреоидэктомии не превышает сотой доли процента, поэтому процедуру можно считать безопасной.
Когда нужна тиреоидэктомия?
 Показания к полному удалению щитовидной железы остаются предметом дискуссий среди хирургов-эндокринологов, нередко они проводятся неоправданно. Сегодня врачи сходятся во мнении, что операция показана в тех случаях, когда другие способы лечения не приносят эффекта либо при злокачественных опухолях.
Показания к полному удалению щитовидной железы остаются предметом дискуссий среди хирургов-эндокринологов, нередко они проводятся неоправданно. Сегодня врачи сходятся во мнении, что операция показана в тех случаях, когда другие способы лечения не приносят эффекта либо при злокачественных опухолях.
Пациенты с бессимптомными узлами не включаются в группу тех, кому необходимо вмешательство, им достаточно динамического наблюдения, а операция будет проведена тогда, когда появятся признаки прогрессирования патологии или возможность злокачественной трансформации.
В странах Европы и США тотальное удаление щитовидной железы при тиреотоксикозе считается крайней мерой, но на постсоветском пространстве оно по-прежнему практикуется, особенно там, где нет специализированных центров, а лечение проводят хирурги в обычных больницах общего профиля.
Кроме того, более низкий процент оперированных больных в развитых странах связан с большей доступностью современного консервативного лечения. Реалии отечественного здравоохранения таковы, что хирургу и пациенту бывает проще удалить орган и забыть о проблеме, нежели искать способы и средства для медикаментозной терапии.
Среди больных патологией щитовидной железы больше женщин, нежели мужчин, большинство из них – люди молодого или зрелого возраста. У лиц женского пола на фоне тиреотоксикоза возможно наступление бесплодия, поэтому операция может стать возможностью восстановить детородную функцию, устранив обменные нарушения.
Операция по удалению щитовидной железы показана при:
- Злокачественных опухолях;
- Узловом или диффузном зобе с компрессией и/или смещением органов шеи вне зависимости от гормональной активности;
- Загрудинном зобе, сдавливающем структуры средостения;
- Данных тонкоигольной биопсии, не позволяющих достоверно исключить злокачественный рост;
- Тиреотоксикозе, устойчивом к консервативному лечению;
- Усилении выработки гормонов щитовидной железы, когда лечение изотопами йода противопоказано (аллергия, индивидуальная непереносимость);
- Отложении солей кальция в паренхиме железы, что косвенно может указывать на высокий риск карциномы.
Последние три показания можно считать относительными, поэтому в таких случаях решение оперировать принимается индивидуально и только после того, как врач убедится, что операция – единственно возможный способ помочь больному. В части случаев хирургическое лечение проводится из косметических соображений, когда выпирающее образование в органе вызывает эстетический дискомфорт.
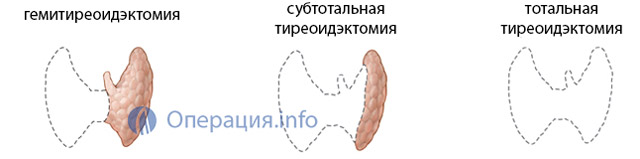
Объем планируемой операции зависит от характера патологии, поражающей щитовидную железу. Возможны:
- Тотальная тиреоидэктомия – удаление всего органа целиком;
- Субтотальная тиреоидэктомия – железа иссекается почти вся, кроме небольших участков и зоны расположения паращитовидных желез (невозможна при раке, показана при диффузном токсическом зобе);
- Гемитиреоидэктомия – удаление половины органа с перешейком (при ограниченных узлах одной из долей).
Радикальная операция проводится редко, в основном, в онкологической практике, и может сопровождаться удалением мышц, клетчатки, лимфатического аппарата шеи. Чаще всего хирурги стараются сохранить хотя бы малую часть функционирующей паренхимы, которая обеспечит гормонами пациента после операции. Важно оставить нетронутыми гортанный нерв и паращитовидные железы.
Способы удаления всей или участков железы зависят от характера патологии, расположения и объема узлов. Интракапсулярный способ применим при единичных узлах, которые могут быть иссечены без существенных потерь самой паренхимы органа. Интрафасциальный метод заключается в сохранении фасции шеи, при котором исключается вероятность повреждения гортанных нервов и оставляются нетронутыми паращитовидные железы. Экстрафасциальный вариант операции считается самым травматичным и применяется для лечения онкологических заболеваний органа.
Подготовка к операции по удалению щитовидной железы
Подготовка к операции по удалению гормонопродуцирующего органа – очень важный этап лечения, ведь недостаточно скомпенсированное состояние больного при тиреотоксикозе, сопутствующая тяжелая патология создают риск серьезных осложнений. Задача врача на этой стадии – обеспечить минимальный риск от вмешательства, максимально стабилизировав состояние больного.
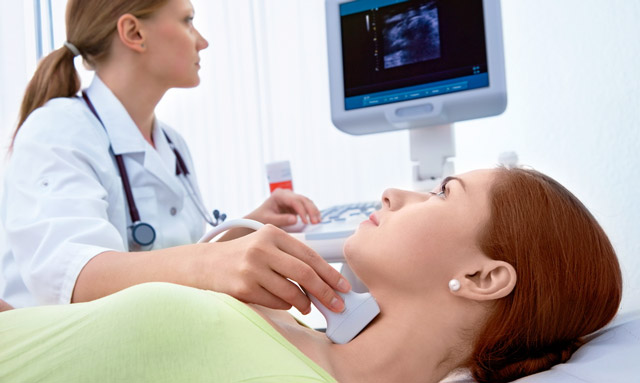
При планировании тиреоидэктомии показаны как стандартные диагностические процедуры, включающие общий и биохимический анализы крови, исследование мочи, флюорографию, коагулограмму, исследования на ВИЧ-инфекцию, гепатиты, сифилис, так и специальные обследования, проводимые именно при патологии щитовидной железы.
Всем без исключения пациентам необходимо определение гормонального статуса – гормоны Т3, Т4, тиреотропный гормон гипофиза (ТТГ), при необходимости определяется кальцитонин, уровень тиреоглобулина, онкомаркеры.
Из инструментальных методов показаны УЗИ щитовидной железы и органов шеи, голосовых связок. Для уточнения характера заболевания возможно проведение КТ, МРТ, сцинтиграфии. Тонкоигольная биопсия – стандартная процедура, показанная больным с узловыми формами поражения органа. Она позволяет подтвердить или исключить злокачественный процесс, определить характер аденоматозных узлов.
На всех стадиях подготовки к оперативному лечению больного консультируют эндокринолог, терапевт, кардиолог. На заключительном этапе исходя из общего состояния терапевт дает свое разрешение на операцию, а пациент подписывает согласие, уже будучи осведомленным о возможных рисках, объеме лечения и последующей жизни без железы.
Существенным препятствием к планируемой тиреоидэктомии может стать усиленная продукция гормонов – тиреотоксикоз, которые негативно влияют на общее состояние, деятельность сердца, показатели обмена. В таких условиях тотальное удаление железы может стать смертельно опасным ввиду риска развития тиреотоксического криза. Летальность при таком состоянии обусловлена шоком, острой недостаточностью сердца, развитием комы и достигает 40%.
Для достижения эутиреоза, когда гормоны приходят в норму, может потребоваться от нескольких недель до нескольких месяцев, на протяжении которых пациенту назначают тиреостатики (мерказолил), бета-адреноблокаторы для нормализации ритма сердца, глюкокортикостериоды. Беременным женщинам больше подойдет препарат пропилтиоурацил, который более безопасен для развивающегося плода.
Длительный подготовительный этап оправдан, и операция будет назначена только тогда, когда гормоны вернутся к нормальным цифрам. Ускорение этого периода или проведение лечения до достижения эутиреоза считается грубейшей врачебной ошибкой, которая может стоить пациенту жизни.
Техника операций на щитовидной железе
Когда все подготовительные процедуры пройдены, а состояние пациента не вызывает сомнений в благоприятном исходе операции, назначается дата и время ее проведения. Накануне вмешательства больной помещается в клинику, с ним беседует анестезиолог, хирург, терапевт.
Сама по себе операция технически относительно не сложная, но довольно трудоемкая, требующая выверенных, последовательных и точных действий хирурга. Продолжительность ее в среднем составляет час-полтора, но возможно и больше, проводится под общим наркозом. Ранее использовали местную анестезию, которая позволяла больному говорить, а хирург таким образом проверял сохранность гортанного нерва. Современные виды операций на щитовидной железе исключают вероятность повреждения этого нерва, поэтому вполне обоснован и целесообразен общий наркоз.
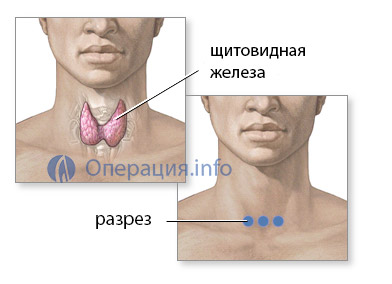 Классическим доступом к органу является поперечный разрез в области шеи,
отступя около полутора сантиметром от верхнего края грудины. Хирург рассекает кожу, подкожную клетчатку, фасции, последовательно перевязывая сосуды, которых на пути к железе довольно много.
Классическим доступом к органу является поперечный разрез в области шеи,
отступя около полутора сантиметром от верхнего края грудины. Хирург рассекает кожу, подкожную клетчатку, фасции, последовательно перевязывая сосуды, которых на пути к железе довольно много.
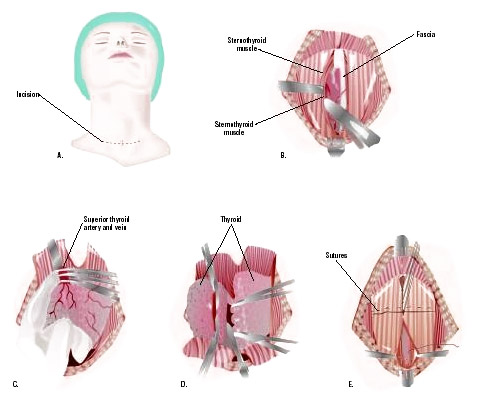
Важнейшей манипуляцией при тиреоидэктомии является выделение гортанного нерва и паращитовидных желез. Гортанный нерв обеспечивает движение голосовых складок при голосообразовании, его травма влечет осиплость или полное отсутствие голоса, что считают тяжелым осложнением при неправильной технике вмешательства.
Паращитовидные железы находятся внутри паренхимы органа, в задней части долей, их удаление существенно сказывается на обмене кальция, что чревато судорогами и даже гибелью без соответствующего лечения. Их сохранение очень важно для пациента, хотя при злокачественных образованиях это сделать уже невозможно.
Достигнув щитовидной железы, хирург иссекает ее полностью или удаляет часть (долю, перешеек, узел), после чего в обратной последовательности зашивает мягкие ткани шеи. Иногда в ране остается небольшой силиконовый дренаж, который удаляется на следующие сутки. Зона операционного разреза обрабатывается специальными составами, помогающими улучшить регенерацию и препятствующими излишнему рубцеванию. Также больным могут быть порекомендованы специальные пластыри, гели против рубцов.
Стандартная операция может привести к неудовлетворительному косметическому результату, поскольку рубец так или иначе будет заметен. Для уменьшения травматизации применимы эндоскопические методики, когда через несколько небольших разрезов к щитовидной железе подводится микрохирургическая техника, видеокамера.
Возможно удаление органа и через подмышечный доступ, тогда на шее и вовсе не останется следов тиреоидэктомии. Однако этот метод настолько сложен, требует столь филигранной операционной техники хирурга, что применяется лишь в единичных случаях.
Случается, что в процессе внутриутробного развития щитовидная железа формируется не на передней поверхности шеи, а за грудиной, в грудной полости. При увеличении такого аномально расположенного органа быстро наступает одышка, нарушение ритма сердца, вероятен смертельный исход, поэтому необходима операция.
Хирургическое лечение аномально расположенного зоба принципиально отличается от стандартной тиреоидэктомии и требует проникновения в грудную полость, что и травматично, и технически сложно в проведении. На помощь хирургам приходят эндоскопические методы, позволяющие минимизировать травму от операции при высоких результатах лечения.
Самыми опасными последствиями операции по удалению щитовидной железы считают:
- Пересечение гортанных нервов, влекущее потерю голоса;
- Неоправданное иссечение или повреждение паращитовидных желез, чреватое снижением уровня кальция, судорогами вплоть до тетании, остановкой сердца;
- Кровотечение в послеоперационном периоде, которое требует повторного вмешательства;
- Нагноение послеоперационной раны (при соблюдении техники, правил асептики встречается крайне редко).
После операции…
При соблюдении всех правил оперативных вмешательств на щитовидной железе риск осложнений чрезвычайно мал, послеоперационный период занимает не более 10-12 дней, в случае эндоскопических вмешательств – 2-3 суток. Ежедневно больному меняют повязки, наблюдают за гормональным фоном и общим самочувствием.
 Если после операции все-таки нарушится голос (станет тише, появится осиплость), паниковать не нужно, это не всегда говорит о необратимом повреждении гортанных нервов. В послеоперационном периоде возможен отек мягких тканей, который раздражает указанные нервы, и уже через несколько дней симптомы нарушения голоса пройдут сами собой.
Если после операции все-таки нарушится голос (станет тише, появится осиплость), паниковать не нужно, это не всегда говорит о необратимом повреждении гортанных нервов. В послеоперационном периоде возможен отек мягких тканей, который раздражает указанные нервы, и уже через несколько дней симптомы нарушения голоса пройдут сами собой.
При тотальном удалении щитовидной железы гормоны после операции уже не выделяются, поэтому пациент нуждается в заместительной терапии. Стандартом считают препарат L-тироксин, назначаемый ежедневно по 50-100 мг, за полчаса до завтрака. Доза подбирается строго индивидуально исходя из особенностей обмена, веса, сопутствующей патологии конкретного пациента. Лечение назначается пожизненно.
Жизнь после удаления щитовидной железы в подавляющем большинстве случаев не требует каких-либо ограничений, пациенты сохраняют былую активность, женщины беременеют и рожают здоровых малышей. Нередки вопросы касательно периода беременности в условиях приема гормональных препаратов, ведь любая будущая мама волнуется за развитие и здоровье ребенка. Врачи успокаивают: при адекватно подобранной дозе L-тироксина и тщательном контроле гормонального обмена в течение все беременности риска ни для женщины, ни для плода нет, а беременность завершается рождением здорового младенца.
У женщин проблемы со щитовидной железой могут сопровождаться бесплодием, которое не поддается лечению со стороны гинеколога. Своевременная коррекция гормонального фона, пусть даже посредством операции, — залог восстановления фертильности и способности к деторождению. Многие женщины, желающие завести детей, беременеют вскоре после операции, поэтому суждения касательно отрицательного влияния тиреоидэктомии на способность родить ребенка – ошибочны и не имеют никаких обоснований.
Больным, перенесшим тотальное удаление щитовидной железы, устанавливается третья группа инвалидности. В отличие от многих других тяжелых заболеваний, серьезно ограничивающих жизнедеятельность, в случае тиреоидэктомии наличие инвалидности – скорее формальность, позволяющая иметь некоторые льготы на покупку лекарств или, скажем, проезд в общественном транспорте. Многие пациенты сознательно обходятся без инвалидности, не желая увлекаться многочисленными процедурами по ее установлению.
Операции на щитовидной железе могут проводиться как на платной основе, так и бесплатно. Бесплатно их осуществляют по системе общего медицинского страхования, по квоте. Бесплатное лечение доступно в том числе в высокоспециализированных центрах эндокринной хирургии, куда может обратиться сам больной либо направит врач по месту жительства.
При желании, пациент может сам оплатить и операцию, и обследования, и максимально комфортные условиях пребывания в стационаре. Стоимость будет включать в себя оплату обследований (примерно 10 тысяч рублей), около 15 тысяч обойдется операция, а весь период лечения потребует затрат примерно в 50-60 тысяч рублей.
Существует ряд показаний к обязательному хирургическому вмешательству при патологиях щитовидной железы.
В первую очередь в их число входит установленный диагноз рака щитовидной железы. Следует отметить, что своевременное хирургическое вмешательство при этом заболевании в подавляющем большинстве случаев приводит к полному излечению.
При этом даже наличие узловых образований щитовидной железы, в отношении которых по данным исследований возникает подозрение возможного озлокачествления, является показанием к операции. Особенно это относится к больным, у которых замечен быстрый рост узловых образований, либо сами образования достигают размера более трех сантиметров.
Больные с узловыми образованиями при хроническом аутоиммунном тиреоидите также подвержены повышенному риску развития опухоли.
Если узловое образование щитовидной железы провоцирует повышенный выброс гормонов в организм, это является показанием к операции.
Кроме того, операцию назначают при тиреотоксикозе, в случае, когда терапевтические методы лечения не дали желаемых результатов, либо рост щитовидной железы, даже в отсутствие узлов приводит к затруднениям при глотании и дыхании.
Хотя при операцию можно не назначать, однако, если наблюдается слабое поглощение радиоактивного йода, также показано хирургическое лечение.
Если больной ранее находился под воздействием облучения по поводу лечения кожи в зоне шеи и головы, резвившаяся вследствие этого узловатость щитовидки приводит в 60% случаев к раку щитовидной железы может привести к необходимости оперативного вмешательства.
Обследование щитовидной железы показывает ее структуру, функцию, при этом производится и пункция ткани железы. Полученные результаты исследований и определяют показания к хирургическому лечению, кроме того уточняется и предполагаемый объем операции.
В современной медицине считается, что наименьшим объемом допустимым при операции на щитовидной железе является удаление одной доли целиком. Максимальным при этом, естественно, является удаление всей железы. Дело в том, что считавшиеся ранее «щадящие» операции, при которых отдельно удалялись узловые образования, а считавшиеся «здоровыми» части щитовидной железы оставлялись, доказали свою порочность, поскольку большая часть больных возвращалась для повторных вмешательств, поскольку узловые образования продолжали возникать вновь в оставшихся частях железы.
Хирургическое вмешательство осуществляется через короткий надрез в средине нижней части шеи. Раздвинув центральные мышцы шеи удаляют доли щитовидки, отпрепарировав перед этим возвратный и верхний гортанные нервы, идущие к голосовым связкам и паращитовидные железы, которые регулируют уровень кальция в организме.
Больных лечат заместительными препаратами щитовидной железы, причем это осуществляется даже при удалении малой части щитовидки для предупреждения гипофункции железы.
После удаления щитовидной железы, больные должны наблюдаться врачом не менее двух раз в год для контроля состояния железы.
Вмешательства на щитовидной железе переносятся больными и силы восстанавливаются быстро. Однако, подобные операции, это весьма сложные и деликатные процедуры в хирургической практике, в связи с этим необходимо очень тщательно выбрать правильный стационар и врача-хирурга. Следует обязательно выяснить, есть ли в этой больнице необходимыми средствами для осуществления подобных вмешательств.







