Tratamentul necesar, cât timp trebuie efectuat, dacă este posibil să se recupereze complet.
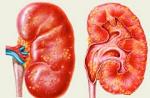
Disfuncția diastolică a ventriculului stâng (prescurtată LVDD) este umplerea insuficientă a ventriculului cu sânge în timpul diastolei, adică perioada de relaxare a mușchiului cardiac.
Această patologie este mai des diagnosticată la femeile în vârstă de pensionare, care suferă de hipertensiune arterială, insuficiență cardiacă cronică (CHF pe scurt) sau alte boli de inimă. La bărbați, disfuncția ventriculului stâng este detectată mult mai rar.
Cu o astfel de disfuncție, mușchiul cardiac nu este în stare să se relaxeze complet. Din aceasta, umplerea ventriculului cu sânge scade. O astfel de disfuncție a ventriculului stâng afectează întreaga perioadă a ciclului ritmului cardiac: dacă în timpul diastolei ventriculul a fost insuficient umplut cu sânge, atunci în timpul sistolei (contracției miocardului), prea puțin din acesta va fi împins în aortă. Aceasta afectează funcționarea ventriculului drept, duce la formarea stagnării sângelui, în urma dezvoltării tulburărilor sistolice, suprasolicitării atriale, CHF.
Această patologie este tratată de un cardiolog. Este posibil să se implice alți specialiști îngustați în procesul de tratament: un reumatolog, un neurolog, un terapeut de reabilitare.
Nu va fi posibil să scăpați complet de o astfel de încălcare, deoarece este adesea provocat de o boală de bază a inimii sau a vaselor de sânge sau de uzura lor legată de vârstă. Prognosticul depinde de tipul de disfuncție, de prezența bolilor concomitente, de corectitudinea și de actualitatea tratamentului.
Tipuri de disfuncție diastolică a ventriculului stâng
Motive de dezvoltare
Mai des, o combinație de mai mulți factori acționează ca motive:
- vârstă în vârstă;
- hipertensiune arteriala;
- supraponderal;
- patologii cardiace cronice: aritmii sau alte tulburări de ritm, fibroză miocardică (înlocuirea țesutului muscular cu țesut fibros, care nu este în măsură să se contracte și să conducă impulsuri electrice), stenoză aortică;
- anomalii cardiace acute, cum ar fi atacul de cord.
Încălcarea fluxului sanguin (hemodinamică) poate provoca:
- patologia sistemului circulator și a vaselor coronariene: tromboflebite, ischemia vaselor cardiace;
- pericardita constrictivă cu îngroșarea cochiliei exterioare a inimii și compresia camerelor inimii;
- amiloidoza primară, în care elasticitatea miocardului scade datorită depunerii substanțelor speciale care provoacă atrofierea fibrelor musculare;
- cardioscleroza postinfarctică.
Simptome
LVDD în aproximativ 45% din cazuri este asimptomatică mult timp, în special cu tipuri de patologie hipertrofice și pseudo-normale. În timp, și cu tipul cel mai sever, restrictiv, sunt caracteristice următoarele manifestări:
- Dispneea. Apare la început doar cu activitate fizică intensă, mai târziu în repaus.
- Slăbiciune, greutate rapidă, scăderea toleranței la efort.
- Încălcarea ritmului cardiac, mai frecvent frecvența crescută sau fibrilația atrială.
- Lipsa de aer, compresia în zona pieptului.
- Tuse cardiacă, mai rău întinsă.
- Umflarea gleznelor.
În stadiile inițiale ale disfuncției diastolice, pacientul nu cunoaște debutul insuficienței cardiace, iar slăbiciunea și lipsa respirației sunt atribuite oboselii banale. Durata acestei perioade asimptomatice este diferită pentru fiecare persoană. Vizita la medic are loc numai atunci când apar semne clinice tangibile, de exemplu, respirația la repaus, umflarea picioarelor, afectând calitatea vieții umane.
Metode de diagnostic de bază
Măsurile suplimentare includ un studiu al funcției tiroidiene (determinarea nivelurilor hormonale), radiografiei toracice, angiografiei coronariene etc.
Tratament
Pentru a face față încălcării funcției diastolice a ventriculului stâng este posibilă numai dacă este cauzată de o patologie chirurgicală cardiacă, care poate fi complet eliminată prin intervenție chirurgicală. În alte cazuri, problemele cu diastola cardiacă sunt corectate cu medicamente.
Terapia are ca scop principal remedierea tulburărilor circulatorii. Calitatea vieții sale viitoare depinde de actualitatea, corectitudinea tratamentului și implementarea precisă a recomandărilor medicale pentru pacient.
Obiectivele măsurilor de tratament:
- eliminarea tulburărilor de ritm cardiac (normalizarea pulsului);
- stabilizarea tensiunii arteriale;
- corectarea metabolismului apei-sării;
- eliminarea hipertrofiei ventriculului stâng.
prognoză
Încălcarea funcției diastolice a ventriculului stâng nu poate fi oprită complet, dar cu corectarea adecvată a medicamentului a tulburărilor circulatorii, tratamentul bolii de bază, alimentația corespunzătoare, modul de muncă și repaus, pacienții cu o astfel de încălcare trăiesc o viață deplină mulți ani.
În ciuda acestui fapt, merită să știți care este o încălcare a ciclului cardiac - o patologie periculoasă care nu poate fi ignorată. Cu un curs slab, poate duce la atac de cord, stagnare de sânge în inimă și plămâni și edem al acestuia din urmă. Sunt posibile complicații, în special cu disfuncții severe: tromboză, embolie pulmonară, fibrilație ventriculară.
În absența unui tratament adecvat, disfuncție severă cu CHF sever, prognosticul pentru recuperare este slab. În majoritatea acestor cazuri, totul se termină cu moartea pacientului.
Cu un tratament corect regulat, ajustare dietetică cu restricție de sare, control asupra stării și nivelului tensiunii arteriale și a colesterolului, pacientul poate conta pe un rezultat favorabil, prelungirea vieții și activ.
Tratamentul inimii și vaselor de sânge © 2016 | Harta site-ului | Contacte | Politica de date cu caracter personal | Acord de utilizare | La citarea unui document, este necesară o legătură către un site care indică sursa.
Am văzut ceva
Disfuncția diastolică a ventriculului stâng de tip 2 reprezintă o încălcare a presiunii atriale, în interiorul stângului este mai mare. Umplerea ventriculelor inimii cu sânge are loc datorită diferenței de presiune. Majoritatea bolilor de inimă determină disfuncția diastolică a ventriculului stâng. Din mai multe motive, acest proces bine uleios eșuează, ca urmare a funcției diastolice a ventriculului stâng este afectată. Dezvoltarea CHF în ele este în mare parte asociată cu o încălcare a funcției diastolice a inimii.
Prin urmare, dezvoltarea patologiei în inimă afectează toate lucrările sale, inclusiv capacitatea de relaxare. Principalele motive ale dezvoltării funcției diastolice afectate includ boli cardiace ischemice, defecte valvulare și cardiomipatie.
Care este disfuncția diastolică a ventriculului stâng de tip 1 și cum este tratată?
Defectele valvulare supraîncărcă mușchiul cardiac, ceea ce în cele din urmă perturbă funcțiile sale trofice și contribuie, de asemenea, la o rigiditate crescută - relaxare slabă. Cel mai semnificativ dintre acestea este ventriculul stâng. Deteriorarea funcției de relaxare a ventriculului stâng de primul tip se bazează pe modificarea vitezei fluxului de sânge în timpul diastolei.
Prin urmare, indiferent de tipul de disfuncție diastolică, manifestările clinice vor fi aceleași. Manifestările funcției de relaxare miocardică afectate înseamnă schimbări ireversibile. Adică nu mai este posibilă restabilirea funcției diastolice. Prin urmare, se iau în considerare încălcările funcției diastolice atunci când se alege o terapie pentru boala care stă la baza. Dar totuși principalul mijloc de terapie patogenetică a pacienților cu formă diastolică de CHF sunt în prezent: - antagoniști de Ca +; - inhibitori ACE; - și b-blocante.
3. Imediat ce există o contracție a mușchiului cardiac, sângele rămas curge dramatic în ventriculul stâng. 5. Încălcări ale fluxului de sânge din aortă către ventriculul cardiac. Drept urmare, primul pas în activitatea de alimentare cu sânge este perturbat - relaxarea ventriculului. 1. Scurtarea respirației care apare după activitatea fizică și în repaus.
Cauze și simptome
După ce un pacient se plânge unui medic despre simptomele caracteristice disfuncției ventriculului stâng, sunt alocate o serie de studii. Dacă cauza disfuncției constă tocmai în afecțiunile glandei tiroide, atunci un medic endocrinolog se va ocupa de tratament. Dacă activitatea ventriculului stâng este afectată la tipul 1, medicul începe să trateze pacientul. În cazul încălcării funcției diastolice a VV la tipul 1, medicul prescrie inhibitori ACE - acestea sunt medicamente care vizează scăderea presiunii, adesea sunt prescrise pacienților cu hipertensiune arterială.
Adesea, cu disfuncție ventriculară, se înregistrează valori crescute ale colesterolului din sânge, ceea ce crește șansa de infarct miocardic și accident vascular cerebral. Respectarea acestor reguli va salva organismul nu numai de la apariția disfuncției ventriculului stâng, ci și de multe alte boli grave.
Modificările sistemului cardiovascular la astfel de pacienți sunt consistente și se caracterizează prin tulburări progresive în structura și funcția sa. Trebuie evidențiată prevalența ridicată a disfuncției diastolice. În literatura medicală modernă există informații conform cărora semne de disfuncție diastolică miocardică sunt detectate în aproape orice boală de inimă.
În boala ischemică, disfuncția diastolică apare ca urmare a scăderii capacității celulelor musculare de a se relaxa. Acest lucru se datorează în primul rând faptului că aruncă sânge într-un cerc mare, ceea ce asigură mișcarea sa prin vasele organelor interne.
Acest lucru afectează negativ activitatea atriului stâng. Aceasta se manifestă printr-o tendință la scurtarea respirației, la dezvoltarea bolilor pulmonare cronice. Cel mai adesea, este vorba de boli cardiace ischemice și malformații. Tehnic, lumea științifică este deja pregătită să interfereze cu ADN-ul celulelor germinale și cu embrionul uman. Cu toate acestea, problema principală constă în planurile legislative și etnice. Diureticele sunt utile în reducerea BCC și în ameliorarea congestiei pulmonare.
Sarcina principală este să duci o viață normală. ECG poate detecta nu numai LVDD (disfuncție diastolică a ventriculului stâng), dar și alte boli de inimă. Încălcarea funcției diastolice începe să se manifeste ca o scădere a diferitelor părți ale inimii.
Care este disfuncția diastolică a ventriculului stâng de tip 1?
Disfuncția diastolică a ventriculului stâng de tip 1 - ce este și cum trebuie tratată? Vom da răspunsul la întrebarea pusă în materialele articolului prezentat. În plus, veți afla de ce apare o astfel de afecțiune patologică și prin ce semne clare poate fi identificată.
informatii generale
Înainte de a răspunde la întrebarea de ce apare disfuncția diastolică a ventriculului stâng tip 1, ar trebui să aflați care este acest organ.
Ventriculul stâng este una dintre cele 4 camere ale inimii umane. În ea se produce circulația sângelui (cerc mare), care asigură un flux continuu de sânge în organism.
Ce fel de boală?
Disfuncția diastolică a părții prezentate a inimii este numită o scădere semnificativă a capacității sale de a distila sângele în cavitatea sa din artera pulmonară. Cu alte cuvinte, o astfel de afecțiune patologică duce la imposibilitatea asigurării unei circulații normale a sângelui.
Astfel, disfuncția diastolică a ventriculului stâng tip 1 este o boală cardiacă severă caracterizată printr-o capacitate insuficientă a acelei părți a organului de a se relaxa în timpul diastolei. Trebuie remarcat mai ales că poate dura aproximativ 0,4 secunde. Acest timp este suficient pentru a restabili complet tonul, precum și umplerea de energie a mușchiului cardiac.
De ce boala este periculoasă?
Disfuncția diastolică a ventriculului stâng de tip 1 este cauzată de o scădere a fracției de ejecție, ceea ce duce la o scădere vizibilă a volumului accidentului vascular cerebral. Pentru a preveni stagnarea sângelui în plămâni și pentru a compensa dilatarea, începe o creștere a volumului sistolic al ventriculului. Dacă o astfel de reacție de protecție a corpului nu are loc, atunci există o amenințare clară de hipertensiune pulmonară (repetată), iar sarcina de pe celălalt ventricul (dreapta) crește, de asemenea, semnificativ, ceea ce duce ulterior la o scădere a volumului. Ca urmare a presiunii diastolice, în ea poate apărea hiperemie venoasă. Dacă apare disfuncție acută, edemul pulmonar se dezvoltă cu ușurință.
Cauze probabile de apariție
De ce se poate dezvolta disfuncția diastolică a ventriculului stâng de tip 1? Motivele acestui fenomen sunt următoarele:
- patologii hipertensive;
- cardiomiopatie hipertropica;
- leziuni infiltrative (periodice) ale inimii (adică atacuri de cord, boli coronariene, hipertensiune arterială cronică (arterială), precum și hipertrofie a segmentelor cardiace individuale care se află în afara zonei de dilatație și subțiere).
Semne de deviere
Această afecțiune duce foarte des la dezvoltarea hipertensiunii arteriale și venoase secundare pulmonare. Această afecțiune patologică se poate manifesta în următoarele:
- tuse persistentă (adesea paroxistică);
- dispnee nocturnă (paroxistică);
- dispnee.
Ce alte semne sunt utilizate pentru a determina disfuncția diastolică a stângului de tip 1 stâng? Simptomele unei astfel de abateri pot să nu se manifeste pentru o perioadă mare de timp. Cu toate acestea, odată cu dezvoltarea bolii, pacienții încep să observe semne precum:
- dureri obișnuite în inimă, care sunt de natură paroxistică (ca în boala ischemică);
- umflarea extremităților inferioare;
- scurtarea respirației (poate fi observată chiar și în repaus);
- fenomene spastice;
- simțind lipsa de aer.
Cu astfel de semne, trebuie să solicitați cu siguranță sfatul medicului dumneavoastră. La urma urmei, cu cât este identificată mai repede această afecțiune patologică, cu atât este mai ușor să preia controlul asupra acesteia. Dacă boala prezentată este detectată prea târziu, atunci tratamentul ei va dura foarte mult timp, cu utilizarea unui număr mare de medicamente și toate procedurile necesare.
Cum se vindecă?
În prezent, nu există un regim de terapie unică care să fie recunoscut de majoritatea specialiștilor. Acest lucru se datorează parțial faptului că boala este destul de dificil de diagnosticat. După cum am menționat mai sus, o astfel de abatere este asimptomatică pentru o perioadă foarte lungă de timp, în urma căreia pacientul solicită ajutor medical prea târziu.
Ce se întâmplă dacă aveți disfuncție diastolică a ventriculului stâng tip 1? Tratamentul unei astfel de boli este redus la eliminarea cauzelor care provoacă tendințe negative. Astfel, pacienții au nevoie de:
- vindeca ischemia existentă;
- să facă normalizarea ritmului cardiac;
- tensiune de sange scazuta.
Printre altele, atunci când este detectată o astfel de afecțiune patologică, pacientului i se prescriu medicamente din grupul blocant ACE. Cel mai adesea, alegerea specialiștilor se încadrează pe „Lizonopril”. Este prescris sub formă de tablete pe miligrame pe zi (în două doze împărțite).
Rezultate bune în tratamentul acestei abateri pot fi obținute prin utilizarea de blocante de calciu. Astfel, ambele grupuri de medicamente scad tensiunea arterială, reduc semnificativ cererea de oxigen a țesutului cardiac și opresc și reduc hipertrofia ventriculului stâng. Apropo, ca urmare a luării acestor medicamente, activitatea diastolei cardiace se îmbunătățește, ceea ce duce în continuare la normalizarea hemodinamicii.
Cele mai bune rezultate în tratamentul unei astfel de boli au fost observate atunci când diureticele care consumă potasiu au fost combinate cu medicamente cardiace. Dacă este nevoie urgentă, pot fi utilizate și alte medicamente antihipertensive.
Bolile de inimă sunt din ce în ce mai frecvente în practica medicală. Ele trebuie studiate cu atenție și examinate pentru a putea preveni consecințele negative. Disfuncția diastolică a ventriculului stâng este o afecțiune comună care poate provoca insuficiență cardiacă, însoțită de edem pulmonar sau astm cardiac.
Disfuncția ventriculară este mai frecvent o tulburare legată de vârstă și apare mai ales la vârstnici. Femeile sunt în special sensibile la această patologie. Disfuncția diastolică a ventriculului stâng provoacă tulburări hemodinamice și modificări atrofice în structura miocardului. Perioada diastolei se caracterizează prin relaxarea musculară și umplerea ventriculului cu sânge arterial. Procesul de umplere a camerei inimii constă în mai multe etape:
- relaxarea mușchiului cardiac;
- sub influența diferenței de presiune față de atrium, sângele curge pasiv în ventricul;
- cu contracție atrială, sângele rămas este împins brusc în ventricul.
Dacă una dintre etapele este încălcată, există o eliberare insuficientă de sânge, ceea ce contribuie la dezvoltarea insuficienței ventriculului stâng.
Disfuncția ventriculului diastolic poate fi cauzată de anumite boli care pot perturba semnificativ hemodinamica inimii:
- Disfuncția diastolică a ventriculului stâng este o consecință a îngroșării țesutului muscular al inimii (hipertrofie miocardică). De obicei, hipertrofia se dezvoltă la persoanele cu hipertensiune arterială esențială, stenoză aortică și cardiomiopatie hipertrofică.
- Se poate dezvolta sub influența pericarditei, datorită căreia pereții îngroșați ai pericardului strâng camerele inimii.
- Cu modificări patologice în vasele coronare care provoacă boli coronariene datorită îngroșării țesutului cardiac și apariția cicatricilor.
- Amiloidoza determină o scădere a elasticității musculare și modificări atrofice ale fibrelor inimii.
Mai ales deseori boala se dezvoltă la persoanele cu diabet sau obezitate. În acest caz, presiunea asupra camerelor inimii crește, organul nu poate funcționa complet și se dezvoltă disfuncția ventriculară.
Disfuncția diastolică a ventriculului stâng pentru o lungă perioadă de timp poate practic să nu deranjeze pacientul. Cu toate acestea, această patologie este însoțită de anumite simptome:
- cardiopalmus;
- tuse, manifestată mai des în poziție orizontală;
- creșterea oboselii cu activitatea fizică obișnuită;
- scurta respirație la început însoțește numai în timpul efortului fizic, apoi apare brusc chiar și în repaus;
- tulburări de ritm cardiac, manifestate prin fibrilație atrială;
- dificultatea respirației (dispnee) poate fi tulburătoare noaptea.
Dacă se găsesc astfel de simptome, este necesar să solicitați ajutor medical și să fie supus unui examen pentru a identifica cauza disconfortului și pentru a elimina boala în faza inițială.
Deoarece boala agravează treptat hemodinamica inimii, există mai multe etape:
- Etapa 1 se caracterizează prin tulburări hemodinamice minore. Disfuncția diastolică a ventriculului stâng de tipul 1 provoacă un proces lent al tranziției camerelor de la sistolă la diastolă, volumul principal de sânge intrând în ventricul în timpul relaxării camerelor sale.
- Etapa a 2-a - umplerea ventriculului se realizează datorită diferenței de presiune, deoarece în acest stadiu presiunea în atriul stâng crește reflexiv.
- Etapa 3 - presiunea din atriul stâng rămâne mare, în timp ce ventriculul stâng devine rigid, pierzând elasticitatea fibrelor.
Disfuncția diastolică a ventriculului stâng de tip 1 este tratabilă, în timp ce etapele ulterioare ale bolii provoacă modificări ireversibile în activitatea și starea fiziologică a organului. De aceea este necesar să vă prezentați la un medic la prima manifestare a simptomelor bolii.
Pentru a identifica modificările fiziologice și încălcările hemodinamicii inimii, este necesar să se efectueze o examinare completă, care include mai multe diagnostice:
- Ecocardiografia cu sonografie Doppler suplimentară este cea mai accesibilă și informativă metodă de examinare a sistemului cardiovascular. Cu ajutorul acesteia, puteți identifica rapid dacă o persoană are insuficiență cardiacă. Tratamentul trebuie să se bazeze pe o imagine completă a examinărilor efectuate.
- Electrocardiografia examinează starea miocardului, în special prezența modificărilor hipertrofice, determină prezența ischemiei cardiace. Este o metodă auxiliară de cercetare.
- Ventriculografia prezintă anomalii ale ritmului cardiac, este prescrisă pentru ecocardiografie nesatisfăcătoare.
- Dacă este necesar, pentru a detecta hipertensiunea pulmonară este prescrisă o examinare cu raze X.
Cu ajutorul metodelor de mai sus, sunt de asemenea determinate tipurile de disfuncții diastolice ale ventriculului stâng.
Pentru a elimina încălcările procesului hemodinamic și pentru a preveni dezvoltarea de modificări ireversibile, este necesar să se prescrie medicamente care să permită menținerea unei performanțe optime a inimii (tensiune arterială, ritm cardiac). Normalizarea metabolismului apei-sare va reduce povara asupra inimii. De asemenea, necesită eliminarea hipertrofiei ventriculului stâng.
După examinare, medicul curant va selecta un complex adecvat de medicamente care poate menține toți indicatorii în intervalul normal. Insuficiența cardiacă joacă, de asemenea, un rol important, al cărui tratament necesită respectarea unui număr mare de recomandări medicale.
Pentru a evita dezvoltarea celor mai multe patologii cardiace, trebuie să respectați un stil de viață sănătos. Acest concept include alimente sănătoase obișnuite, suficientă activitate fizică, absența obiceiurilor proaste și examinarea periodică a organismului.
Disfuncția diastolică a ventriculului stâng, al cărei tratament necesită un profesionalism ridicat al medicului și respectarea strictă a tuturor rețetelor sale, este rar la tinerii activi. De aceea, cu vârsta, este important să mențineți activitatea și să luați periodic complexe de vitamine care ajută la saturarea organismului cu oligoelementele necesare.
Disfuncția diastolică a miocardului ventricular stâng, care este detectat la timp, nu va aduce prea mult rău sănătății umane și nu va provoca modificări atrofice grave în țesutul cardiac.
Inflamarea ganglionilor limfatici sub braț: cauze
Nefrologie: inflamație renală acută
Simptome de pielonefrită a inflamației renale
Cancerul ganglionar
Inflamarea ganglionilor limfatici din inghine: simptome, tratament, fotografie
Cum se manifestă disfuncția diastolică ventriculară stângă?
Inima umană este reprezentată de patru camere, a căror activitate nu se oprește nici un minut. Pentru odihnă, corpul folosește intervalele dintre contracții - diastole. În aceste momente, regiunile inimii se relaxează cât mai mult, pregătindu-se pentru o nouă compresie. Pentru ca organismul să fie complet alimentat cu sânge, este necesară o activitate clară și coordonată a ventriculelor și a atriilor. Dacă faza de relaxare este perturbată, calitatea debitului cardiac se deteriorează și inima este mai probabil să se uzeze fără repaus suficient. Una dintre patologiile comune asociate cu tulburarea funcției de relaxare este numită „disfuncție diastolică a ventriculului stâng” (LVDD).
Ce este disfuncția diastolică?
Funcția diastolică a ventriculului stâng este următoarea: în timp ce vă relaxați, această secțiune este umplută cu sânge pentru a-l transfera în continuare la destinație, conform ciclului cardiac continuu. De la atrii, sângele se deplasează în ventricule, iar de acolo către organe și țesuturi. Jumătatea dreaptă a inimii este responsabilă pentru circulația pulmonară, iar cea stângă pentru cei mari. Ventriculul stâng pompează sângele în aortă, furnizând oxigen întregului corp. Sângele irosit revine la inimă din atriul drept. Apoi călătorește prin ventriculul drept spre plămâni pentru a se reface cu oxigen. Fluxul de sânge îmbogățit merge din nou spre inimă, îndreptându-se deja în atriul stâng, care îl împinge în ventriculul stâng.
Astfel, o sarcină enormă este plasată pe ventriculul stâng. Dacă se dezvoltă disfuncția acestei camere, atunci toate organele și sistemele vor suferi de o lipsă de oxigen și nutrienți. Patologia ventriculului stâng diastolic este asociată cu incapacitatea acestui departament de a accepta pe deplin sângele: cavitatea inimii fie nu este complet umplută, fie acest proces este foarte lent.
Mecanism de dezvoltare
Disfuncția diastolică a ventriculului stâng se dezvoltă când cel puțin una dintre etapele secvențiale de îmbogățire a camerei inimii cu sânge în timpul diastolei este afectată.
- Țesuturile miocardice intră în faza de relaxare.
- Există un flux de sânge pasiv din atrium în cavitatea ventriculară din cauza căderii de presiune în camere.
- Atriul face o mișcare contractilă, eliberându-se de restul sângelui, împingându-l în ventriculul stâng.
Ca urmare a relaxării anormale a ventriculului stâng, circulația sângelui se deteriorează, miocardul suferă modificări structurale negative. Se dezvoltă hipertrofia pereților mușchiului, deoarece inima încearcă să compenseze lipsa debitului cardiac cu activitate mai intensă.
Clasificarea încălcării
În dezvoltarea sa, disfuncția diastolei ventriculului stâng trece prin mai multe etape. Fiecare dintre ele are propriile sale caracteristici distinctive și se caracterizează prin diferite grade de pericol.
Aceasta este etapa inițială a patologiei. Disfuncția diastolică de tip 1 a camerei ventriculului stâng este asociată cu o fază de relaxare ușor întârziată. Cea mai mare parte a sângelui intră în cavitate în timpul relaxării în timpul contracției atriului stâng. Persoana nu simte manifestarea încălcărilor, semne clare pot fi detectate doar pe EchoKg. Această etapă se mai numește hipertrofică, deoarece apare pe fondul hipertrofiei miocardice.
- Etapa pseudo-normală moderată (tipul 2).
Capacitatea ventriculului stâng de a se relaxa este în continuare afectată. Aceasta se reflectă în debitul cardiac. Pentru a compensa lipsa fluxului de sânge, atriul stâng funcționează într-un mod crescut. Acest fenomen este însoțit de o presiune crescută în această cavitate și o creștere a dimensiunii peretelui muscular. Saturația ventriculului stâng cu sânge este asigurată de diferența de presiune din interiorul camerelor. Persoana prezintă simptome care indică congestie pulmonară și insuficiență cardiacă.
- Etapa este restrictivă, cu un grad sever de depreciere (tip 3).
Presiunea în atrium, situată pe partea stângă, crește semnificativ, pereții ventriculului stâng devin mai densi și pierd flexibilitatea. Tulburările sunt însoțite de simptome severe ale unei afecțiuni care pot pune viața în pericol (insuficiență cardiacă congestivă). Edem pulmonar posibil, atac de astm cardiac.
Disfuncție sau insuficiență?
Este necesar să se facă distincția între noțiunile de „disfuncție diastolică a ventriculului stâng” și „insuficiență ventriculară stângă”. În primul caz, nu există o amenințare evidentă pentru viața pacientului dacă patologia este în prima etapă. Înrăutățirea stării poate fi evitată cu un tratament adecvat al disfuncției diastolice ventriculului stâng de tip 1. Inima continuă să funcționeze practic neschimbată, funcția sistolică nu este afectată.
Insuficiența cardiacă apare ca o complicație a tulburărilor diastolice.
Aceasta este o boală mai gravă, este imposibil de vindecat, schimbările sunt ireversibile, iar consecințele sunt letale. Cu alte cuvinte, acești doi termeni se referă între ei după cum urmează: disfuncția este primară, iar eșecul este secundar.
Simptome
Semnele disfuncției diastolice ale ventriculului stâng se simt atunci când au început deja schimbări grave în organism. Lista simptomelor caracteristice:
- Palpitațiile devin rapide atât în \u200b\u200bstare activă, cât și în stare calmă.
- Persoana nu poate inspira adânc, ca și cum pieptul ar fi comprimat.
- Atacurile de tuse uscată indică apariția congestiei în plămâni.
- Orice efort mic este dificil.
- Scurtarea respirației apare atât în \u200b\u200btimpul mișcării, cât și în repaus.
- O creștere a atacurilor de apnee în somn este, de asemenea, un indicator al problemelor din ventriculul stâng.
- Un alt semn este umflarea picioarelor.
Motivele
Principalele motive pentru deteriorarea relaxării ventriculului stâng sunt hipertrofia pereților acestuia și pierderea elasticității acestora. Diversi factori duc la această afecțiune:
- hipertensiune arteriala;
- stenoza aortica;
- cardiomiopatie;
- tulburări ale ritmului cardiac;
- ischemie miocardica;
- modificări legate de vârstă;
- factorul de gen (femeile sunt mai vulnerabile);
- o stare anormală a arterelor coronare;
- inflamarea pericardului de tip constrictiv;
- supraponderal;
- diabet;
- defecte cardiace;
- infarct.
Tratament
Esența tratamentului disfuncției diastolice a peretelui ventriculului stâng este redusă la refacerea circulației sângelui. Este nevoie de:
- elimina tahicardia;
- mențineți tensiunea arterială normală;
- normalizați metabolismul în miocard;
- minimizarea modificărilor hipertrofice.
O listă a principalelor medicamente utilizate în scopuri medicinale:
Printre medicamentele cele mai utilizate sunt: \u200b\u200b"Carvedilol", "Digoxin", "Enalapril", "Diltiazem".
Disfuncția diastolică poate fi diagnosticată în principal cu ajutorul EchoCG, Echocardiografie, completată de studii Doppler, ECG, teste de laborator.
Disfuncția diastolică a ventriculului stâng este o patologie care necesită o atenție atentă. Accesul târziu la medic poate duce la un prognostic neplăcut pentru o persoană: handicap sau deces. Persoanele cu istoric de boli cardiace ar trebui să fie deosebit de atenți la sănătatea lor. Împreună cu terapia medicamentoasă principală, se recomandă tratarea disfuncției miocardice cu remedii la domiciliu. Rețetele de medicamente tradiționale pot fi găsite în cantități mari pe Internet.
Pentru o lucrare clară și bine coordonată a inimii, este necesară lucrarea armonioasă a întregului sistem cardiovascular. Disfuncția miocardică diastolică este o patologie foarte gravă care determină insuficiență cardiacă cronică. Inima este un sistem complex și fiecare dintre straturile sale este responsabil pentru o funcție importantă, care ajută la menținerea vitalității umane. Diastola ventriculară este responsabilă pentru contracția și relaxarea mușchiului cardiac. Pereții inimii se relaxează mai întâi, luând sânge, apoi împingându-l în direcția dorită.
Disfuncție diastolică de tip 1 LV: ce este? Disfuncția diastolică a miocardului ventricular stâng este cauzată de incapacitatea filamentelor miotice de a primi cantitatea necesară de sânge. Ca urmare, atriul stâng crește producția. Aceasta contribuie la faptul că atriul este supraîncărcat și crește în volum. Această patologie determină uneori plămâni și artere simple, iar acest lucru, la rândul său, îngreunează circulația sângelui în întregul corp.
Studiul încălcărilor funcției diastolice a inimii este o sarcină urgentă
Merită știut! Deteriorarea anomaliilor patologice poate duce la dezvoltarea insuficienței cardiace cronice.
Boala este împărțită în mai multe tipuri:
Cauzele bolii
Statisticile notează că factorul cheie în formarea bolii este eșecul funcției miocardice de a primi și expulza corect sângele. Datorită elasticității limitate a masei musculare, se pot forma unele boli:, boală cardiacă ischemică, atac de cord.
Boala se poate manifesta atât la adulți, cât și la nou-născuți. La sugari, consumul crescut de sânge la plămâni determină o serie de complicații:
- o creștere a dimensiunilor de inimă;
- atriile sunt supraîncărcate;
- capacitatea mușchiului cardiac de a se contracta este perturbată;
- se dezvoltă tahicardie.
Copilul nu are întotdeauna nevoie de tratament special, deoarece afecțiunea nu este patologică.
Principalele simptome ale bolii
Disfuncția miocardică diastolică nu este considerată o boală independentă. De regulă, acest lucru este în sine un semn al unei boli deja în curs de dezvoltare. Această patologie duce la insuficiență cardiacă și se manifestă prin următoarele simptome:
- umflarea picioarelor;
- oboseală mare;
- apariția de scurtare a respirației chiar și cu o activitate fizică redusă. Dacă se manifestă în repaus, atunci boala s-a transformat deja într-o formă serioasă;
- ritm cardiac rapid;
- pielea devine palidă, în special în zonele corpului, departe de inimă.
Tusea poate fi, de asemenea, atribuită unuia dintre simptomele HF. Cel mai adesea, apare noaptea, indicând congestia rezultată în plămâni.
Diagnosticul insuficienței cardiace diastolice
Diagnosticul precoce al bolii va evita modificările ireversibile.
Pentru a stabili un diagnostic, de regulă, sunt necesare trei afecțiuni:
- manifestarea simptomelor și semnelor de HF;
- funcția sistolică PV este normală sau ușor redusă;
- cu metode de diagnostic instrumentale, sunt dezvăluite încălcări ale VV, o creștere a rigidității sale.

Diagnosticul precoce ajută la prevenirea modificărilor ireversibile ale funcției inimii
Principalele metode instrumentale de diagnostic includ:
- ecocardiografia bidimensională cu dopplerografie este una dintre cele mai eficiente metode pentru determinarea diagnosticului;
- ventriculografia radionuclidă va determina eșecul funcției de contractilitate miocardică;
- EchoCG dezvăluie;
- o radiografie toracică va ajuta la identificarea hipertensiunii pulmonare.
Metoda de tratament a bolilor
Principala problemă pentru tratamentul eficient al bolii este refacerea contractilității complete a organului. Disfuncția diastolică a miocardului LV include medicamente și terapie chirurgicală. Prin urmare, tratamentul are mai multe direcții principale:
- stabilizarea ritmului cardiac normal pentru a preveni dezvoltarea aritmiilor;
- tratamentul bolilor ischemice;
- stabilizarea tensiunii arteriale.
În scopul tratamentului complex, el atribuie următoarele grupuri de medicamente:
| Blocante adrenergice | a vizat normalizarea ritmului cardiac, scăderea tensiunii arteriale, îmbunătățirea procedurii nutriționale pentru celulele miocardice |
| Inhibitori sau sartani | lucrați, îmbunătățiți elasticitatea, reduceți sarcina. Îmbunătățirea semnificativă a rezultatelor analizelor la pacienții cu insuficiență cardiacă permanentă |
| diuretice | elimina excesul de lichid, reducând simptomele astmatice și, de asemenea, vă permite să controlați tensiunea arterială. Medicamentul este prescris în cantități mici, deoarece duce la scăderea volumului accidentului vascular cerebral |
| Antagoniști ai calciului | promovează relaxarea miocardului, scade tensiunea arterială |
| Nitrați | numai medicamente suplimentare care pot fi prescrise pentru ischemie miocardică |
Procesul de tratament are loc într-un spital, unde starea pacientului este monitorizată de personalul medical.
Un pacient cu disfuncție ventriculară trebuie să urmeze cu siguranță o dietă. Pentru a face acest lucru, ar trebui să limitați aportul de sare, să monitorizați lichidul pe care îl beți - acest lucru va reduce sarcina pe sistemul circulator. Merită să mâncați rațional, respectând regimul, trebuie să împărțiți mâncarea de 4-6 ori. Trebuie să renunțați la gras, prăjit și picant.

Tratamentul are ca scop corectarea tulburărilor hemodinamice
De asemenea, este important să îți corectezi stilul de viață: scapă de obiceiurile proaste, nu te exagerează prea mult, dormi suficient. Acordați atenție activității fizice. Sarcinile trebuie să fie raționale, să corespundă capacităților corpului. Trebuie să petreci mai mult timp în aer liber. Dacă boala devine mai complicată, merită să excludeți sarcina sau să consultați un medic.
Disfuncția diastolică a ventriculului stâng reprezintă o perturbare a umplerii normale a ventriculului cu sânge în timpul unei perioade de relaxare a inimii (diastole). Acest tip de patologie, de regulă, se dezvoltă la bătrânețe, mai des la femei.
În mod normal, umplerea cu sânge constă în mai multe etape:
- relaxarea miocardului;
- fluxul de sânge pasiv din atrium în ventricul datorită diferențelor de presiune;
- umplere din cauza contracției atriale.
Datorită acțiunii din diverse motive, una dintre cele trei etape este încălcată. Acest lucru duce la faptul că volumul de sânge care intră nu este capabil să asigure o ieșire cardiacă adecvată - se dezvoltă insuficiență ventriculară stângă.
Motivele
Factorii care conduc la dezvoltarea disfuncției diastolice agravează procesul de relaxare, reduc elasticitatea pereților ventriculului stâng, în principal datorită dezvoltării hipertrofiei (îngroșării) miocardului.
Următoarele boli duc la hipertrofie miocardică:
- cardiomiopatie hipertropica;
- boală hipertonică;
- stenoza aortică (îngustarea deschiderii aortice).
În plus, cauza afecțiunilor hemodinamice pot fi boli precum:
- pericardita constrictivă - este o îngroșare a pericardului, în urma căreia camerele inimii sunt comprimate;
- amiloidoza primară - depunerea amiloidului determină atrofierea fibrelor musculare și o scădere a elasticității miocardului;
- patologia vaselor coronariene, ceea ce duce la dezvoltarea bolilor cardiace ischemice cronice și la dezvoltarea rigidității (rigidității) miocardului datorită modificărilor cicatriciale.
În legătură cu dezvoltarea hipertensiunii pulmonare compensatorii, crește preîncărcarea pe inima dreaptă și se formează disfuncția diastolică a ambelor ventricule.
Factorii de risc sunt condiții precum obezitatea, diabetul
semne
Disfuncția diastolei poate fi asimptomatică mult timp înainte să apară clinic. Acești pacienți se caracterizează prin următoarele simptome:
- scurtarea respirației care apare în timpul efortului fizic, apoi în repaus;
- tuse care se agravează atunci când se culcă;
- scăderea toleranței la efort, oboseală;
- palpitații;
- dispnee nocturnă paroxistică;
- tulburările de ritm (fibrilația atrială) sunt adesea prezente.
Tipuri de disfuncție a diastolei ventriculului stâng
Disfuncția diastolei ventriculului stâng se formează treptat. În funcție de gradul de tulburări hemodinamice intracardice se disting următoarele tipuri de disfuncții:
- Tipul I (încălcarea relaxării) - etapa inițială a dezvoltării modificărilor patologice. Disfuncția diastolică de tip 1 este asociată cu o încetinire a relaxării ventriculare în timpul diastolei. În acest caz, volumul principal de sânge intră în timpul contracției atriilor.
- Tip II (pseudonormale) - în același timp, presiunea crește reflexiv în cavitatea atrială stângă, umplerea ventriculelor are loc datorită diferenței de presiune.
- Tipul III (restrictiv) - stadiul terminal al formării disfuncției diastolice, asociat cu o creștere a presiunii în cavitatea atrială și o scădere a elasticității ventriculului stâng, rigiditatea excesivă a acestuia.
Diagnostice
Diagnosticul precoce ajută la prevenirea modificărilor ireversibile. Pentru a identifica dezvoltarea patologiei se folosesc următoarele metode de diagnostic:
- ecocardiografie bidimensională cu dopplerografie - se referă la metodele disponibile și informative pentru verificarea diagnosticului;
- ventriculografia radionuclidă este o metodă extrem de informativă pentru diagnosticarea încălcărilor contractilității miocardice, fiind indicată pentru rezultate nesatisfăcătoare ale ecocardiografiei;
- electrocardiografia - este o metodă auxiliară de diagnostic, vă permite să identificați semne de ischemie miocardică, prezența miocardului hipertrofiat;
- radiografie toracică - utilizat pentru a detecta semne de hipertensiune pulmonară.
Tratament
Metodele de corectare a afecțiunilor hemodinamice includ următoarele măsuri terapeutice:
- controlul tensiunii arteriale;
- frecvență cardiacă redusă;
- menținerea metabolismului apei-sării pentru a reduce preîncărcarea;
- remodelarea hipertrofiei ventriculului stâng.
Principalele grupe de medicamente utilizate pentru tratament sunt:
- Blocante adrenergice - încetinesc ritmul cardiac, scad tensiunea arterială, îmbunătățesc procesele nutritive ale celulelor miocardice.
- Inhibitori ai enzimei care transformă angiotensina (ACE) sau antagoniști ai receptorilor angiotensinei (sartani) sunt două clase de medicamente care au efecte similare: un efect pozitiv asupra remodelării miocardului, îmbunătățind elasticitatea acesteia, scăzând tensiunea arterială și reducând preîncărcarea. Acestea au un efect pozitiv dovedit asupra prognosticului, speranței de viață și îmbunătățirii calității sale la pacienții cu insuficiență cardiacă cronică.
- Diureticele - prin eliminarea excesului de lichid, reduc manifestările de scurtă respirație, în combinație cu medicamentele altor clase antihipertensive, contribuie la un control mai eficient al tensiunii arteriale. Sunt prescrise în doze mici, deoarece pot duce la o scădere semnificativă a volumului AVC.
- Antagoniștii calciului - au un efect pozitiv direct asupra disfuncției diastolice: datorită scăderii calciului în miocardiocite, acestea contribuie la relaxarea miocardică. Mai mult, acestea scad nivelul tensiunii arteriale. Ele sunt medicamentele la alegere pentru intoleranța la blocanții adrenergici.
- Nitrații aparțin unui grup suplimentar de medicamente, numirea lor este posibilă în prezența unor semne de ischemie miocardică, dovedită instrumental.
În prezent, există o varietate de boli de inimă și abateri de la normă. Una dintre acestea se numește disfuncție ventriculară. Pentru o mai bună lucrare a mușchilor inimii, este necesar ca toate părțile corpului nostru să primească pe deplin o cantitate suficientă de sânge.
Inima îndeplinește o funcție de pompare, adică relaxarea treptată și contractarea mușchilor inimii, și anume miocardul. Dacă aceste procese sunt perturbate, apare disfuncția ventriculelor inimii și, în timp, capacitatea inimii de a muta sângele în aortă scade, ceea ce reduce aportul de sânge la organele umane importante. Toate acestea pot duce la disfuncții miocardice.
Odată cu disfuncția ventriculelor inimii, pomparea sângelui este perturbată în timpul relaxării mușchilor inimii și a contracției acesteia. Poate să apară stagnarea sângelui în organele vitale.
Două tipuri de disfuncții interacționează cu insuficiența cardiacă, iar severitatea eșecului depinde de gradul de abatere de la norma de disfuncție. Dacă o persoană suferă de disfuncția camerelor din inimă, atunci trebuie să vă adresați imediat medicului dumneavoastră pentru a vă prescrie medicamente.
Există două tipuri de disfuncții, și anume diastolice și sistolice. Cu abaterea diastolică de la norma de disfuncție, apare incapacitatea miocardului de a se relaxa pentru a primi cantitatea necesară de sânge. De obicei, doar jumătate din fracție este evacuată. În forma sa inițială, funcția diastolică apare în 15% din cazuri.
Disfuncția ventriculelor inimii este împărțită în trei tipuri, și anume:
- Abaterea relaxării.
- Pseudo-normală.
- Restrictiv.
Cu abaterea sistolică, este caracteristică o scădere a contractilității mușchiului principal al sistemului cardiac și un volum mic de sânge care curge spre aortă. Conform observațiilor ecografiei, scăderea ejectării fracției din criteriul principal este mai mare de 40%.
Motivele
Ca orice altă abatere, disfuncția ventriculelor inimii are propriile motive, și anume:
- Infarct miocardic.
- Hipertensiune.
- Diverse boli de inimă.
- Umflarea diferitelor membre.
- Funcție hepatică necorespunzătoare.
De asemenea, motivele includ diferite defecte cardiace, boli congenitale, disfuncții ale organelor, diverse atacuri de cord, toate afectând direct funcționarea normală a mușchilor inimii.
Ventriculul stâng
După cum poate părea la început, orice anomalii cardiace dintr-o altă zonă a miocardului nu prezintă simptome clare și nu dăunează sănătății. Cu toate acestea, cu o abordare greșită a tratamentului, disfuncția ventriculară stângă a inimii poate afecta grav o scădere accentuată sau o creștere a tensiunii arteriale, aritmie și alte consecințe.
La primele simptome, medicul curant recomandă să fie atent la mușchiul principal al inimii, și anume să surprindă modificarea stării mușchiului în raport cu norma. Este deosebit de important să luați sfatul persoanelor cu patologii cardiace congenitale sau dobândite.
Practic, această boală afectează vârstnicii, precum și cei care suferă de insuficiență cardiacă. Dacă nu se încearcă îmbunătățirea stării, atunci disfuncția începe să progreseze.
Disfuncția ventriculului stâng nu este întotdeauna însoțită de insuficiență cronică, de multe ori disfuncția nu progresează și cu un tratament adecvat starea pacientului se îmbunătățește.
Ventricul drept
Persoanele cu disfuncție ventriculară dreaptă au următoarele simptome:
- Decolorarea albastră a diferitelor membre.
- Stagnarea sângelui în organele vitale (creier, ficat, rinichi).
- Umflarea membrelor.
- Funcție hepatică necorespunzătoare.
- Alte simptome.
Dacă se găsesc unul sau mai multe simptome, trebuie să consultați un medic pentru a-i putea prescrie un diagnostic care vă va ajuta să găsiți o modalitate eficientă de a trata patologia. Astăzi, medicamentul are în arsenalul său diverse moduri de a diagnostica disfuncția ventriculară a inimii. Medicul poate comanda un test de sânge și urină de rutină pentru a evalua calitatea sângelui.
Dacă testul de sânge a arătat prea puțin sau nu este suficient, se poate face un studiu care să arate conținutul de hormoni din sânge. Deoarece poate exista un exces sau o deficiență a anumitor hormoni.
- Utilizarea nitraților este recomandabilă numai în prezența ischemiei miocardice dovedite (angina pectorală, depresie ST etc.).
- Diureticele sunt utile în reducerea BCC și în ameliorarea congestiei pulmonare. Cu toate acestea, trebuie amintit că la acești pacienți diureza excesivă și abundentă poate provoca o scădere care poate pune viața în scăderea debitului cardiac prin stimularea receptorilor volumului atrial. Prin urmare, utilizarea diuretice la pacienții cu DD trebuie să fie precaută, nu însoțită de o scădere „rapidă” a preîncărcării.
- Glicozidele cardiace nu sunt un tratament patognomonic pentru DD, cu excepția cazurilor în care tulburările diastolice sunt combinate cu o scădere semnificativă a contractilității miocardice, mai ales în prezența unei forme tahisistolice de fibrilație atrială.
Literatură:
1. Tereshchenko S.N. Aspecte clinice, patogenetice și genetice ale insuficienței cardiace cronice și posibilitatea corectării medicamentului. Insulta. ... ... ... DOCT. Miere. științe. 1998; 281C.
2. Ageev F.T. Influența medicamentelor moderne asupra cursului bolii, calității vieții și prognosticului pacienților cu diferite stadii de insuficiență cardiacă cronică. Insulta. DOCT. Miere. științe. 1997; 241.
3. Nikitin N.P., Alyavi A.L. Caracteristici ale disfuncției diastolice în procesul de remodelare a ventriculului stâng al inimii în insuficiență cardiacă cronică // Cardiology 1998; 3: 56 - 61.
4. Alderman E.L., Bourassa M.G., Cohen L.S. și colab. Urmărirea a zece ani de supraviețuire și infarct miocardic în studiul de chirurgie coronariană randomizată // Circulația 1990; 82: 1629–46.
5. Cohn J. N., Archibald D. G., Ziesce S. și colab. Efectul terapiei vasodilatatoare asupra mortalității în insuficiența cardiacă congestivă cronică: rezultatele unui studiu cooperatist de administrare a veteranilor // New Engl J Med 1986; 314: 1547-52.
6. Micul W. S., Downes T.R. Evaluarea clinică a performanței diastolice a ventriculului stâng // Boli cardiovasculare Prog. 1990; 32: 273-90.
7. Setaro J.F., Soufer R., Remetz M.S. și colab. Rezultat pe termen lung la pacienții cu insuficiență cardiacă congestivă și performanță ventriculară stângă sistolică intactă // Amer J Cardiology 1992; 69: 1212-16.
8. Swedberg K., Held P., Kjekshus J. și colab. Efectul administrării precoce a enalaprilului asupra mortalității la pacienții cu infarct miocardic acut // New Engl J Med 1992; 327: 678-84.
9. Grupul de studiu CONSENSUS Trial. Efectul enalaprilului asupra mortalității în insuficiență cardiacă congestivă severă. Rezultatele Cooperării Studiului de Supraviețuire a Enalaprilului Nord Scandinav // New Engl J Med 1987; 316: 1429-35.
10. Investigatorii SOLVD. Efectul enalaprilului asupra supraviețuirii la pacienții cu fracție de ejecție a ventriculului stâng redus și insuficiență cardiacă congestivă // New Engl J Med 1991; 325: 293-302.
11. Investigatorii SOLVD. Efectul enalaprilului asupra mortalității și dezvoltării insuficienței cardiace la pacienții asimptomatici cu fracție de ejecție a ventriculului stâng redus // New Engl J Med 1992; 327: 685-91.
12. Aronov W.S., Ahn C., Kronzon I. Prognosticul de insuficiență cardiacă congestivă la pacienții vârstnici cu funcție sistolică normală versus stânga ventriculară stângă, asociată cu boala coronariană // Amer J Cardiology 1990; 66: 1257-9.
13. Bonow R.O., Udelson J.E. Disfuncția diastolică a ventriculului stâng ca cauză a insuficienței cardiace congestive // \u200b\u200bAnn Intern Medicine 1992; 17: 502-10.
14. Theroux P., Lindon R. M. Angina instabilă: patogeneză, diagnostic și tratament // Curr Probl Cardiology 1993; 18: 157-232.
15. Vasan R.S., Benjamin E.J., Levy D. Prevalența, caracteristicile clinice și prognosticul insuficienței cardiace diastolice: o perspectivă epidemiologică // J Amer Coll Cardiology 1995; 26: 1565-74.
16. Cohn J.N., Johnson G., Veterans Administration Group Cooperative Study Study. Insuficiență cardiacă cu fracție de ejecție normală: Studiu V-HEFT // Circulație 1990; 81, (Suplimentul III): 48-53.
17. Anguenot T, Bussand JP, Bernard Y și colab. Le remodelage ventriculaire ganche apres infarctus miocardigne // Aron Mal Coentr Vaiss 1992; 85 (supliment): 781-7.
18. Doughty R. N., Rodgers A. și colab. Efectul terapiei beta-blocante asupra mortalității la pacienții cu insuficiență cardiacă // Eur Heart J 1997; 18: 560-5.
19. Belenkov Yu.N., Ageev F.T., Mareev V.Yu. Dinamica umplerii diastolice și a rezervei diastolice a ventriculului stâng la pacienții cu insuficiență cardiacă cronică folosind diferite tipuri de tratament medicamentos: studiu comparat ecocardiografic Doppler // Cardiologie 1996; 9: 38-50.
20. Grossman W. Disfuncție diastolică în insuficiență cardiacă congestivă // New Engl J Med 1991; 325: 1557–64.
21. Zharov EI, Zits SV Valoarea ecocardiografiei Doppler spectrale în diagnosticul și evaluarea gravității sindromului de insuficiență cardiacă congestivă // Cardiologie 1996; 1: 47-50.
22. Belenkov Yu.N. Rolul tulburărilor de sistolă și diastolă în dezvoltarea insuficienței cardiace // Ter. arc. 1994; 9: 3-7.
23. Ageev F.T., Mareev V.Yu., Lopatin Yu.M., Belenkov Yu.N. Rolul diverșilor factori clinici, hemodinamici și neuroumorali în determinarea gravității insuficienței cardiace cronice // Cardiology 1995; 11: 4-12.
24. Davies S.W., Fussel A.L., Jordan S.L. și colab. Modele de umplere diastolică anormală în insuficiența cardiacă cronică - relația cu capacitatea de exercițiu // Eur Heart J 1992; 13: 749-57.
25. Katz A.M. Fiziologia inimii. 2 ed. New York: Raven. 1992; 219-73.
26. Morgan JP. Modulație anormală a calciului anormală ca o cauză majoră a disfuncției contractile cardiace // N Engl J Med 1991; 325: 625-32.
27. Levitsky D.O., Benevolensky D.S., Levchenko T.S. Cuantificarea capacității de transport a calciului reticulului sarcoplasmic al inimii. În carte: Metabolismul miocardic. M .: Medicină, 1981, p. 35–66.
28. M. S. Kushakovsky. Insuficiență cardiacă congestivă cronică. St.Petersburg. 1998; 319 S.
29. Braunwald E., Ross J. Jr., Sonnenblick E.H. Mecanisme care guvernează contracția întregii inimi // În: Mecanisme de contracție a inimii normale și care se defectează. Boston: Little Brown. 1976; 92-129.
30. Braunwald E., Ross J. Jr. Presiunea ventriculară end-diastilică // Am J Med 1963; 64: 147-50.
31. Spirito P., Maron B.J., Bonow R.O. Evaluarea noninvazivă a funcției diastolice ventriculare: analiza comparativă a tehnicilor angiografice ecocardiografice și radionuclide Doppler // J Am Coll Cardiol 1986; 7: 518-26.
32. Devereux R.B. Disfuncția diastolică a ventriculului stâng: relaxare diastolică precoce și respectare diastolică târzie // J Am Coll Cardiol 1989; 13: 337-9.
33. Aguirre F.V., Prearson A.C., Lewen M.K. Utilitatea dopplerecocardiografiei în diagnosticul insuficienței cardiace congestive // \u200b\u200bAm J Cardiol 1989; 63: 1098-2.
34. Zits S.V. Diagnosticul și tratamentul disfuncției diastolice a ventriculului stâng. Procesul primului forum științific internațional "Cardiologie-99". M., 1999; 333 S.
35. Cleland JGF, Tendera M., Adamus J., Freemantle N., Grey CS, Lye M., O "Mahony D., Polonski L., Taylor J, în numele investigatorilor PEP. Perindopril pentru persoanele în vârstă cu cronic insuficiență cardiacă: studiul PEP-CHF // Eur J Of Heart Failure 1999; 3: 211-7.
36. Tratamentul insuficienței cardiace. Grupul de lucru al grupului de lucru privind insuficiența cardiacă a Societății Europene de Cardiologie. Eur Heart J 1997; 18: 736-53.
37. Grupul de studiu danez asupra verapamilului în infarctul miocardic. Efectul verapamilului asupra mortalității și evenimentelor majore infarct miocardic acut (The Danish Verapamil Infarction Trial II - DAVIT II). Am J Cardiol 1990; 66: 779-85.
38. Grupul de cercetare post-infarct multicentric Diltiazem. Efectele diltiazemului asupra mortalității și reinfecției după infarctul miocardic. N Engl J Med 1988; 319: 385-92.
39. Caramelli B., do Santos R., Abensur H. și colab. Infuzia beta-blocantă nu a îmbunătățit funcția diastolică a ventriculului stâng în infarctul miocardic: un studiu de ecocardiografie și cateterism Doppler. Clin Cardiol 1993; 16: 809-14.
40. Philbin E., Rocco T. Utilizarea inhibitorilor enzimei de conversie a angiotensinei în insuficiență cardiacă cu funcție sistolică a ventriculului stâng păstrat. Am Heart J 1997; 134: 188-95.
41. Kahan T. Importanța hipertrofiei ventriculului stâng în hipertensiunea umană. J Hypertens Suppl 1998; 16: S23-29.
Conceptul de suprasolicitare sistolică și diastolică a ventriculelor propusă de Cabrera, Monroy. Au încercat găsiți o corelație între modificările ECG și tulburările hemodinamice.O astfel de corelație există adesea.
Potrivit autorilor, supraîncărcare ventriculară sistolică apare în cazurile în care există un obstacol în calea expulzării sângelui din ventricule. Un astfel de obstacol se poate datora unei restrângeri a ieșirii din ventricul sau a creșterii presiunii în circulația sistemică sau pulmonară. În ambele cazuri, ventriculul se contractă, depășind rezistența crescută a sistolei, de aceea se numește și această suprasarcină suprasarcină rezistență. Cu supraîncărcare sistolică, se dezvoltă predominant hipertrofia ventriculului corespunzător, iar dilatarea ventriculară este slab exprimată.
Suprasarcină ventriculară diastolică se dezvoltă ca urmare a revărsării sale cu o cantitate crescută de sânge, de aceea se mai numește volum de suprasarcină... În acest caz, există o revărsare a ventriculului cu sânge în diastolă, cu o creștere a cantității de sânge rezidual din ea.
Suprasarcină diastolică datorită sau creșterea fluxului sanguin sau insuficiența valvei. O creștere a umplerii diastolice și a lungimii fibrelor musculare în diastolă duce la o creștere a contracțiilor ventriculare. În cazul supraîncărcării diastolice, apare în principal dilatarea ventriculară, iar hipertrofia sa este mult mai puțin pronunțată. Compensarea în aceste cazuri se datorează în principal dezvoltării dilatației ventriculare și, datorită acestui fapt, creșterii volumului accidentului vascular cerebral.
În funcție de mecanismul dezvoltării insuficienței cardiace, disfuncției miocardului în sistolă sau diastolă, se disting următoarele opțiuni patogenetice.
Insuficiență cardiacă sistolică caracterizată printr-o scădere a contractilității miocardice, accident vascular cerebral și debitul cardiac, EF (fracția de ejecție), rezistența vasculară periferică totală). Acest tip de insuficiență cardiacă apare în boli cardiace ischemice, hipertensiune arterială, cardiomiopatie dilatată și alte boli miocardice, defecte cardiace.
Insuficiență cardiacă diastolică din cauza unei încălcări a conformității, extensibilitatea miocardului în timpul diastolei, în timp ce creșterea presiunii diastolice finale în ventriculul stâng cu un volum normal sau redus; EF este aproape de normal. Datorită creșterii presiunii în ventriculul stâng, presiunea în venele pulmonare și circulația pulmonară crește, și apar simptome clinice. CH ( insuficienta cardiaca ) ... În cele din urmă, acest tip de HF duce la scăderea umplerii ventriculului stâng în timpul diastolei și la scăderea cantității de sânge evacuat în aortă. Insuficiența cardiacă diastolică apare cu hipertrofie miocardică severă, cardiomiopatie hipertrofică și restrictivă, boli miocardice infiltrative (amiloidoză, sarcoidoză, hemocromatoză etc.).
Trebuie subliniat faptul că complicația miocardică afectată în diastolă (adică disfuncție diastolică) este prezentă și la majoritatea pacienților cu disfuncție sistolică miocardică. Prin urmare, încălcările funcției sistolice și diastolice ale miocardului ventricular pot fi combinate.
O izolare mai precisă a variantelor sistolice și diastolice ale insuficienței cardiace a devenit posibilă după introducerea în practică a ecocardiografiei și a ventriculografiei izotopilor, care permit evaluarea diferențiată a funcției ventriculare și a tulburărilor hemodinamice intracardice.
Severitatea uneia sau altei componente a HF este important să se ia în considerare atunci când se tratează: la pacienții cu insuficiență cardiacă predominant sistolică prescrie medicamente care îmbunătățesc contractilitatea miocardică, cu predominant insuficiență cardiacă diastolică - medicamente care vizează reducerea gradului de hipertrofie și rigiditate miocardică. La pacienții cu o combinație a acestor opțiuni CH ambele grupuri de medicamente sunt utilizate.
În funcție de tipurile de tulburări hemodinamice, se distinge și insuficiența cardiacă cu debit cardiac scăzut - SI (indice cardiac) 3 l / (min x m2), care se dezvoltă cu tireotoxicoză, anemie, beriberi. La pacienții cu debit cardiac normal sau ridicat, manifestările clinice ale insuficienței cardiace apar din cauza unei discrepanțe între debitul cardiac și capacitatea de a furniza țesuturi cu oxigen (niveluri scăzute de sânge - cu anemie, cerere crescută - cu tireotoxicoză). Dacă în primul tip, tratamentul va avea ca scop îmbunătățirea funcției contractile a miocardului, apoi în cel de-al doilea - la eliminarea procesului patologic principal.
Conceptul de disfuncție sistolică și diastolică. Etiologie, patogeneză, tulburări hemodinamice și manifestări clinice ale disfuncției sistolice și diastolice, insuficiență cardiacă ventriculară stângă și dreaptă.
Disfuncție sistolică- contractilitate afectată a ventriculului stâng.
Cauzele disfuncției sistolice : ischemie sau alte leziuni miocardice, suprasolicitare cronică a volumului (rezultat al remodelării, dilatării), cardiomiopatie dilatată.
criterii : declin fracție de ejecție (EF) și crește volumul diastolic final (EDV)) LV (ventriculul stâng).
EF \u003d (VOS (volumul accidentului vascular cerebral al inimii) / EDV) x 100%. EF normal\u003e 50%, cu disfuncție sistolică
Disfuncție sistolică manifestat clinicsindrom de ejecție mică, care este hipoperfuzia organelor CCB (circulație sistemică):
1) Scăderea fluxului de sânge în sistemul nervos central: sindrom astenic, disfuncție corticală, insomnie, labilitate emoțională.
2) Scăderea fluxului sanguin în mușchii scheletici: slăbiciune musculară → atrofie musculară.
3) Scăderea fluxului sanguin renal: ischemie renală → activare RAAS ( renin-angiotensin-aldosterone system).
4) Scăderea fluxului sanguin în ficat: afectarea funcției hepatice (hipoproteinemie, creștere a bilirubinei indirecte în sânge etc.)
5) Scăderea fluxului sanguin cutanat + vasoconstricție periferică → paloare a pielii, pielea rece.
Disfuncție diastolică- încălcarea relaxării și extensibilității miocardului în diastolă. Contractura reziduală și rigiditatea peretelui miocardic împiedică umplerea eficientă a ventriculului, în special în faza de umplere rapidă: în acest caz, o parte din sânge este injectată suplimentar în ventricul în faza sistolei atriale, iar o parte din sânge rămâne pe căile de intrare în inima slăbită.
Cauzele disfuncției diastolice : ischemie miocarlică (contractură ischemică și postischemică), supraîncărcare cronică a presiunii miocardice (rezultatul remodelării este hipertrofia).
criterii : o scădere a fluxului de sânge în faza de umplere rapidă a ventriculelor (E) și o creștere a fluxului sanguin în faza sistolei atriale (A). În mod normal, raportul E / A este ~ 2. În disfuncția diastolică, acest raport este ~ 1.
Disfuncție diastolică manifestat clinicsindromul stagnare de sânge pe căile de intrare:
Stagnarea sângelui pe căile de intrare în VV (stagnare în ICC: lipsă de respirație, tuse, ortopnee, apnee în somn, astm cardiac, edem pulmonar.
Stagnarea sângelui pe căile de intrare în pancreas (stagnare în CCB): ficat mărit, edem în extremitățile inferioare, ascită, hidrotorax, cianoză periferică.
Dacă activitatea predominant a unui ventricul al inimii este perturbată, insuficiența circulatorie dobândește anumite trăsături specifice și este denumită, respectiv, de tip ventricular stâng sau ventricular drept.
În primul caz, se observă stagnarea sângelui în venele cercului mic, ceea ce poate duce la edem pulmonar, în al doilea - în venele circulației sistemice, în timp ce marirea ficatuluiapărea umflarea în picioare, ascită.
Cu toate acestea, o încălcare a funcției contractile a inimii nu duce imediat la dezvoltarea unei insuficiențe circulatorii. Ca fenomen adaptativ, rezistența periferică în arteriolele circulației sistemice scade mai întâi reflexiv, ceea ce facilitează trecerea sângelui la majoritatea organelor. Există un spasm reflex al arteriolelor pulmonare, în urma căreia fluxul de sânge în atriul stâng scade și, în același timp, presiunea în sistemul vaselor capilare pulmonare scade. Acesta din urmă este un mecanism pentru protejarea vaselor capilare pulmonare împotriva revărsării de sânge și împiedică dezvoltarea edemului pulmonar.
Există o secvență caracteristică de implicare a diferitelor părți ale inimii în proces. Deci, eșecul ventriculului stâng cel mai puternic duce rapid la decompensarea atriului stâng, stagnarea sângelui în circulația pulmonară, îngustarea arteriolelor pulmonare. Apoi, ventriculul drept mai puțin puternic este obligat să depășească rezistența crescută în cercul mic, ceea ce duce la decompensarea acestuia și la dezvoltarea insuficienței ventriculare drepte.
Parametrii hemodinamici în insuficiența cardiacă cronică se modifică după cum urmează: volumul sanguin minut scade (de la 5-5,5 la 3-4 l / min); viteza fluxului de sânge încetinește de 2-4 ori; tensiunea arterială se modifică puțin, crește presiunea venoasă; vasele capilare și venele postcapilare sunt dilatate, fluxul de sânge în ele este încetinit, presiunea este crescută.
Există o serie de modificări patologice în alte sisteme. Încetinirea fluxului de sânge în circulația sistemică și circulația sângelui afectată în plămâni duce la faptul că în sângele care curge prin vase, cantitatea de hemoglobină redusă crește... Acest lucru conferă pielii și mucoaselor o culoare albăstruie caracteristică - cianoză... Țesuturile nu au oxigen hipoxieînsoțită de acumularea de produse metabolice suboxidate și dioxid de carbon - se dezvoltă acidoză... Acidoza și hipoxia conduc la disregularea respirației, există dispnee... Pentru a compensa hipoxia, eritrocitopoieza este stimulată, volumul total de sânge circulant și conținutul relativ al celulelor sanguine din acesta cresc, ceea ce contribuie totuși la vascozitate crescutăși își înrăutățește proprietățile hemodinamice.
Datorită creșterii presiunii în vasele capilare venoase și acidoza în țesuturi, edem, care la rândul său îmbunătățește hipoxia, deoarece aceasta mărește calea de difuzie de la vasul capilar la celulă.
 |

Probabilitatea ca persoanele cu unul sau altul „diagnostic” de inimă să prezinte semne de disfuncție diastolică a ventriculului stâng este extrem de mare, de exemplu, de la 50 la 90 la sută dintre pacienții cu hipertensiune arterială suferă de o astfel de tulburare.
La prima vedere, s-ar putea părea că disfuncționalitățile într-o parte separată a miocardului, mai ales dacă nu au simptome pronunțate, nu prezintă pericol pentru sănătate. De fapt, în absența unui tratament adecvat, disfuncția diastolică a ventriculului stâng poate provoca scăderi grave ale tensiunii arteriale, poate provoca aritmii și alte consecințe neplăcute. În acest sens, medicii recomandă cu tărie să fii atent la starea mușchiului principal al corpului și, la orice indiciu de patologie, să contactezi un specialist. Acest sfat este relevant în special pentru cei care au boli cardiace congenitale sau dobândite.
Interesant! În rândul oamenilor de știință medicală, nu există un consens cu privire la existența unei încălcări a funcției diastolice a ventriculului stâng din toate inimile, dar este bine stabilit că persoanele în vârstă și cele care suferă de CHF prezintă cel mai mare risc. De asemenea, se știe că pe măsură ce starea se agravează, această patologie progresează.
Caracteristici distinctive ale încălcării
În literatura nespecializată, insuficiența ventriculară stângă diastolică este adesea folosită sinonim cu insuficiența cardiacă diastolică, deși cele două nu sunt identice. Faptul este că, în prezența SDS, se înregistrează întotdeauna o scădere a elasticității părții stângi a miocardului, dar de multe ori o astfel de problemă este doar o eroare a eșecului sistolic.
Nu întotdeauna, o persoană care are o scădere a funcției diastolice a ventriculului stâng este diagnosticată în cele din urmă, deoarece aceasta necesită și prezența altor semne caracteristice, precum și o ușoară scădere a indicatorilor fracției de ejecție. Decizia de a face un diagnostic este luată de medic după o examinare amănunțită a performanței tuturor părților miocardului, precum și pe baza rezultatelor procedurilor de diagnostic.
Ce provoacă scăderea funcției diastolice?
Pot exista o mulțime de motive pentru care funcția diastolică este afectată, iar la fiecare persoană patologia se manifestă în moduri diferite și poate fi declanșată atât de tulburări interne, cât și de factori externi. Printre cele mai comune motive:
- îngustarea semnificativă a lumenului aortic datorită fuziunii prospectelor ();
- ischemie cardiacă;
- creșterea regulată a indicatorilor tensiunii arteriale;
- supraponderal;
- vârstă în vârstă
Cu toate acestea, disfuncția diastolică a ventriculului stâng apare și într-o serie de alte cazuri, de exemplu, în prezența unor leziuni miocardice grave (cardiomiopatie, boală endocardică etc.), precum și eșecuri sistemice cauzate de amiloidoză, hemochromatoză, sindrom hipereosinofilic etc. Totuși, rareori, dezvoltarea patologiei este posibilă cu pericardită constrictivă efuzivă și cu boala de depozitare a glicogenului.
Posibile simptome și manifestări ale disfuncției
Manifestările interne și externe ale disfuncției diastolice depind de mulți factori, în special, de starea mușchiului cardiac, sau mai bine zis, de elasticitatea pereților și de succesul relaxării mușchiului principal al corpului.

Dacă funcția diastolică a ventriculului stâng este afectată dintr-un motiv sau altul, atunci presiunea de umplere crește pentru a menține indicatorii volumului de sânge produs, care este necesar pentru funcționarea normală a organelor. Ca urmare a eșecului, de regulă, apare scurtarea respirației, ceea ce indică prezența congestiei în plămâni.
Important! Dacă nu scapi de presiunea excesivă asupra patului pulmonar, există pericolul ca disfuncția să se dezvolte ulterior în insuficiență cardiacă din partea dreaptă.
Dacă patologia este într-o fază moderată, atunci simptomele apar periodic, iar inima revine treptat la normal, dar în cazuri severe rigiditatea atinge o valoare atât de ridicată încât atria nu poate compensa volumul necesar. Pe baza tabloului clinic și a gradului de deteriorare, se disting următoarele tipuri de disfuncții diastolice ale ventriculului stâng:
- Tipul I - este în principal rezultatul modificărilor legate de vârstă în structura ventriculelor, manifestată printr-o scădere a fracției de pompare a sângelui și o scădere generală a volumului de sânge cu o creștere simultană a volumului sistolic. Cea mai gravă complicație este dezvoltarea congestiei venoase, deși hipertensiunea pulmonară secundară este de asemenea un pericol;
- Tipul II (restrictiv) - însoțit de o creștere serioasă a rigidității, care determină un gradient de presiune semnificativ între camere în stadiul inițial al diastolei, care este însoțit de o modificare a naturii fluxului sanguin transmisiv.
O abordare integrată este cheia unei terapii eficiente

Cât de repede poate fi vindecată disfuncția diastolică a ventriculului stâng depinde direct de cauza și corectitudinea diagnosticului. Tratamentul acestei patologii are ca scop principal neutralizarea factorilor provocatori, precum și scăparea de boala de bază a sistemului cardiovascular, de exemplu, boli cardiace ischemice sau hipertensiune arterială.
Uneori, pentru a restabili miocardul, se efectuează o operație chirurgicală pentru a îndepărta pericardul deteriorat, deși terapia este cel mai adesea limitată la administrarea de medicamente, și anume:
- inhibitori ACE, ARB;
- beta-blocante;
- diuretice;
- blocante ale canalelor de calciu etc.
În plus, pentru a menține starea normală a „motorului intern”, pacienților cu disfuncție diastolică li se recomandă o dietă cu o cantitate limitată de sodiu, se recomandă controlul fizic (mai ales dacă există exces de greutate) și se stabilesc restricții privind cantitatea de lichid consumată.
 |
În contact cu
Evaluarea funcției diastolice ar trebui să fie o parte integrantă a ecocardiografiei, în special la pacienții cu dispnee și alte simptome de insuficiență cardiacă. Acest lucru se datorează faptului că la aproape jumătate dintre pacienții cu insuficiență cardiacă, funcția sistolică ventriculară stângă este normală, iar simptomele sunt datorate funcției diastolice afectate.
Aceasta este așa-numita diastolic sau insuficiență cardiacă cu fracție de ejecție a ventriculului stâng conservat. Evaluarea funcției diastolice la acești pacienți este extrem de importantă pentru diagnosticul acestei afecțiuni și diagnosticul său diferențiat cu alte boli asociate dispneei, pentru evaluarea prognosticului, determinarea patologiei cardiace subiacente și alegerea tratamentului. Ecocardiografia este în prezent cea mai bună metodă de evaluare a funcției diastolice.
Sub funcție diastolică normală înseamnă capacitatea ventriculului stâng de a se umple cu volumul necesar de sânge în repaus și în timpul exercițiului, cu modificări minime ale presiunii sale de umplere și fără dezvoltarea congestiei venoase în plămâni. Funcția diastolică deteriorată duce la creșterea presiunii de umplere a ventriculului stâng.
Presiune umplerea ventriculului stâng este considerată crescută atunci când presiunea ventriculară stângă-diastolică\u003e 16 mm Hg. Artă. și presiunea medie de ocluzie a arterei pulmonare\u003e 12 mm Hg. Artă.
Diastolă include 4 perioade:
1) relaxare izovolumică;
2) umplere diastolică rapidă (timpurie);
3) umplere diastolică lentă (diastază);
4) contracția atriilor.
Relaxare izovolumică apare imediat după sfârșitul sistolei ventriculare, acoperă perioada de la închiderea cuspilor aortici până la deschiderea cuspilor mitrali și duce la o scădere rapidă a presiunii în ventriculul stâng. Când presiunea în ventriculul stâng devine mai mică decât în \u200b\u200batriul stâng, valva mitrală se deschide și umplerea rapidă se datorează diferenței de presiune dintre camere.
În plus, Umplerea 75-80% a ventriculului stâng apare în această fază. În timpul umplerii rapide (în mod normal în aproximativ 100 ms), relaxarea miocardului ventricular stâng continuă, iar presiunea în acesta scade la minimum. După aceea, presiunea în ventriculul stâng începe să crească, presiunea între atriul stâng și ventriculul stâng se ridică, iar rata de umplere scade până la oprire (faza de diastază). Apoi, în timpul sistolei atriale, presiunea în atriul stâng devine din nou mai mare decât în \u200b\u200bventriculul stâng, ceea ce duce la un flux de sânge suplimentar, care este aproximativ 20-25% din umplerea normală a ventriculului stâng. Diferența dintre presiunea din atriul stâng și ventriculul stâng se numește gradient al presiunii transmirale. Acesta reflectă cu exactitate viteza fluxului de sânge transmisiv, care sunt ușor de determinat prin examinarea Doppler.
În timpul postului umplere vârful E este format - vârful umplerii diastolice precoce, în timpul vârfului A sistolei atriale este format - vârful umplerii diastolice târzii. În studiul fluxului de sânge transmisiv, se estimează viteza maximă a vârfurilor E și A, raportul E / A și timpul de decelerare a fluxului de sânge de umplere diastolică precoce a ventriculului stâng (DT), care este intervalul de timp măsurat de la vârful vârfului E până la intersecția părții descendente a spectrului fluxului sanguin transmirabil precoce cu izolina, și timpul de relaxare izovolumic al ventriculului stâng (IVRT) - intervalul de la sfârșitul aorticului până la începutul fluxului sanguin transmisiv. 1VRT este calculat prin înregistrarea simultană a fluxului sanguin aortic și transmisiv în modul de undă continuă. Sfârșitul fluxului sanguin aortic poate fi, de asemenea, determinat folosind o fonocardiogramă (tonul II).
Funcția miocardică diastolică asociate cu caracteristicile de relaxare și proprietățile pasive ale miocardului. Relaxarea miocardului este un proces activ dependent de energie, asociat cu eliminarea calciului din citosolul cardiomiocitului cu participarea ATPazei de calciu. Viteza de relaxare este determinată de proprietățile cardiomiocitelor. Acesta încetinește cu o creștere a concentrației intracelulare de calciu, o scădere a concentrației de ATP, o creștere a post-încărcării și o creștere a preîncărcării. Proprietățile pasive ale miocardului, care sunt asociate cu funcția diastolică, sunt rigiditatea (AP / AV) și reciprocitatea conformității (AV / AP). O creștere a rigidității și o scădere a conformității miocardului sunt asociate cu starea cardiomiocitelor în sine (de exemplu, hipertrofia lor) și cu matricea extracelulară (acumularea excesivă de colagen - fibroza).
in afara de asta doppler se modifică cu ecocardiografie este posibil să se identifice semne ale funcției diastolice afectate a ventriculului stâng în modurile M și B. În modul M cu disfuncție diastolică, înclinarea și viteza de mișcare a inelului fibros al valvei mitrale scade în faza de umplere diastolică timpurie a ventriculului stâng. În modurile M și B, mărimea și volumul atriului stâng crește. De obicei, deși nu este neapărat, există o creștere a grosimii și masei miocardului ventricular stâng.
Cand examen Doppler tisular determinați viteza de mișcare a inelului fibros al valvei mitrale în diastola precoce (Em), care se corelează cu capacitatea miocardului de a se relaxa (x este constanta de timp a scăderii de presiune în ventriculul stâng în faza de relaxare izovolumică) și estimați raportul E / Em, o creștere în care indică o creștere a presiunii în cavitatea ventriculară stângă.
La pacienții cu scădere funcția sistolică a ventriculului stâng (fracția de ejecție a ventriculului stâng 15 PAWP\u003e 20 mm Hg, cu E / Et
Cu E / Et de la 8 la 15 estimare DLA poate fi făcută prin evaluarea fluxului venei pulmonare, caracteristicile timpului de curgere și testul lui Valsalva. La mulți pacienți cu disfuncție diastolică, PAWP este normal în repaus, dar crește cu efort, ceea ce duce la scurtarea respirației. Înregistrarea fluxului sanguin transmisiv și Em în timpul exercițiului este o metodă simplă și fiabilă pentru evaluarea PAWP. La persoanele sănătoase cu funcție diastolică normală, presiunea de umplere a ventriculului stâng nu crește, de regulă, în timpul exercițiului fizic.
Cu diastolic disfuncţia presiunea de umplere crește sub sarcină. Producția cardiacă la acești pacienți este crescută datorită presiunii mari de umplere. În acest caz, vârful E crește, în timp ce Em nu crește deloc sau crește nesemnificativ, ca urmare, raportul E / Em crește. Raportul E / Et se corelează bine cu PAWP măsurat simultan atât în \u200b\u200btimpul exercițiului, cât și în repaus, iar valorile acestui raport\u003e 15 în timpul exercițiului și în repaus indică PAWP\u003e 20 mm Hg. Artă.
Evaluarea tipurilor de presiune umplere iar gradul de disfuncție diastolică permite detectarea patologiei cardiace înainte de manifestările clinice (insuficiență cardiacă diastolică, pericardită constrictivă, cardiomiopatie hipertrofică, boala Fabry și amiloidoză), în special cu o fracție de ejecție ventriculară stângă normală.
Parametrii funcției diastolicecum ar fi E, E / A, DT, E / Em și volumul atrial stâng sunt factori predictivi pentru diverse afecțiuni. Chiar și în absența simptomelor, disfuncția diastolică indică un prognostic slab. Prin urmare, evaluarea tipului de umplutură diastolică vă permite să alegeți strategia optimă de tratament.
În terminologia modernă, insuficiența cardiacă sistolică. Cu toate acestea, la sfârșitul anilor '70 - '80 a devenit clar că o parte semnificativă a pacienților cu o imagine clinică a insuficienței cardiace au o funcție contractilă normală a inimii, valori normale ale fracției de ejecție a ventriculului stâng. Această imagine clinică din terminologia modernă este descrisă ca insuficiență cardiacă diastolică.
Studiul diastolei și, de fapt, al bolilor asociate cu modificările sale, a început încă din 1877, când Francois-Franck, pe baza experimentelor, a concluzionat că umplerea maximă a ventriculului stâng cu sânge are loc în diastola timpurie. În 1906, Hendorson a descris cele trei faze ale diastolei, iar în 1921, Wiggers și Katz au constatat că contribuția atriului stâng la umplerea ventriculului stâng cu sânge poate crește la persoanele cu proprietăți ale VV. În 1927, Meek a descoperit experimental că faza de relaxare activă a miocardului în diastolă afectează contractilitatea miocardică. În 1949, Wiggers a inventat termenul „elasticitate inerentă” pentru a descrie comportamentul miocardului LV în timpul diastolei, adică. a făcut o încercare de a descrie starea principală a miocardului în diastolă - relaxare.
În 1975 W.H. Gaasch, într-o serie de studii experimentale și clinice, a determinat diferențele de diastolă la persoanele sănătoase și la pacienții cu boli cardiovasculare, folosind modificări ale presiunii în cavitatea LV și modificări ale volumului său. În special, s-a constatat că volumul de sânge în timpul umplerii pasive a LV este redus la pacienții cu boli cardiovasculare. În 1983-1984 N.N. Echeverria, A.N. Dougherty, R. Souter a introdus termenul de „insuficiență cardiacă diastolică” în practica clinică.
Insuficiența cardiacă diastolică (SDH) este un sindrom clinic cu simptome și semne de insuficiență cardiacă, LVEF normal și funcție diastolică afectată.
Clinic, insuficiența cardiacă diastolică se manifestă ca o ușoară restricție a activității fizice (I FC conform clasificării NYHA Heart Association) și prezența simptomelor în repaus (IV FC).
Funcția diastolică normală LV este capacitatea sa de a „accepta” volumul de sânge necesar pentru a menține debitul cardiac adecvat, fără a crește presiunea venoasă pulmonară medie (\u003e 12 mm Hg). Disfuncția diastolică a LV apare dacă volumul adecvat de sânge poate intra în VV numai prin creșterea presiunii de umplere sau dacă nu este în măsură să crească umplutura în timpul exercițiului și, prin urmare, să asigure o creștere adecvată a debitului cardiac. Orice creștere a presiunii de umplere a VV este întotdeauna indică a disfuncției diastolice. Aproape toți pacienții cu disfuncție sistolică a ventriculului stâng al inimii au o funcție diastolică afectată.
Diastola este limitată la intervalul de timp de la închiderea valvei aortice până la închiderea valvei mitrale. Două mecanisme cheie apar în diastolă - relaxare cu LV și umplere cu VV. Relaxarea LV începe încă din a doua jumătate a sistolei (în perioada expulzării lente a sângelui), atinge un maxim în faza de relaxare izovolumetrică și se termină deja în timpul umplerii cu LV, care constă în faze de umplere rapidă, umplere întârziată (diastază) și sistolă atrială.
Funcția diastolică a LV depinde de capacitatea de relaxare a miocardului, care depinde de funcționarea reticulului sarcoplasmic al cardiomiocitelor.
Funcția diastolică LV depinde, de asemenea, de proprietățile mecanice ale miocardului - elasticitatea (modificarea lungimii fibrelor musculare în funcție de forța aplicată acestora), respectarea (modificarea volumului ventriculului la o modificare dată de presiune) și rigiditatea (caracteristică opusă conformității). Caracteristicile pasive ale inimii reflectă capacitatea LV de a se întinde pe măsură ce sângele intră în ea.
La o vârstă fragedă, umplerea LV este cauzată de un gradient de presiune înaltă la începutul diastolei, care este format dintr-o rată mare de relaxare și proprietăți elastice ale miocardului. În această situație, LV este umplut în principal cu sânge în prima jumătate a diastolei.
Îmbătrânirea, AH, IHD duce la o încetinire semnificativă a proceselor de relaxare. Într-o astfel de situație, umplerea LV cu sânge apare în principal nu în prima jumătate a diastolei, ci în sistola atriului stâng.
Funcția diastolică a miocardului este influențată în mod semnificativ de starea (mărimea, volumul) atriului stâng, viteza fluxului de sânge transmisiv și numărul de bătăi inimii.
O modificare a volumului de sânge care intră în atriul stâng își modifică contractilitatea în conformitate cu legea lui Starling. Forța crescută de contracție a atriului stâng generează un flux de șoc, care modifică rata de umplere a LV și schimbă în timp fazele ulterioare, crescând rigiditatea miocardului.Aceste modificări sunt evidente cu bloc AV, ritm cardiac ridicat și suprasarcină a volumului sanguin atrial stâng.
Simptome și semne de disfuncție diastolică a stomacului stâng
Pacienții cu insuficiență cardiacă diastolică prezintă aceleași reclamații ca și pacienții cu insuficiență cardiacă - senzație de lipsă de aer, oboseală, palpitații.
La pacienții cu insuficiență cardiacă diastolică, hipertensiunea arterială este mai frecventă, iar cardioscleroza postinfarctivă este mai puțin frecventă. Astfel de pacienți sunt de obicei mai în vârstă decât pacienții cu insuficiență cardiacă sistolică și sunt adesea supraponderali. Pentru pacienții cu formă diastolică de insuficiență cardiacă, fibrilația atrială este caracteristică (în rândul pacienților mai în vârstă - până la 75%).
La pacienții cu insuficiență cardiacă diastolică, semnele stazei venoase și simptomelor asociate (edem, respirație șuierătoare în plămâni, umflarea venelor gâtului, sufocare) sunt mai puțin frecvente decât la pacienții cu forma clasică, sistolică a bolii.
La auscultarea pacienților cu insuficiență cardiacă diastolică, adesea se pot auzi 4 sunete cardiace. Deși detectarea sunetului cardiac III este mai tipică pentru pacienții cu insuficiență cardiacă sistolică. Cu disfuncție diastolică severă, în special cu un tip restrictiv de umplutură de VV, acest semn se găsește foarte des.
Cel mai mare studiu clinic și epidemiologic al tabloului clinic al insuficienței circulatorii este un studiu realizat în Federația Rusă (EPOCHA-O-CHF) în 2001-2002.
Datele obținute au arătat o tendință către creșterea prevalenței insuficienței cardiace diastolice în ultimii ani. Funcția sistolică normală a VV este înregistrată la 35-40% dintre pacienții cu insuficiență cardiacă. Prevalența insuficienței cardiace diastolice variază în funcție de vârstă. La pacienții cu vârsta sub 50 de ani, forma diastolică este diagnosticată la 15% dintre pacienți, peste 70 de ani - deja la 50% dintre pacienți.
Incidența insuficienței cardiace cu funcție sistolică normală LV depinde de gravitatea pacienților examinați și de criteriile de evaluare a funcției sistolice. Deci, în rândul pacienților spitalizați cu decompensare cardiacă, LVEF normal este înregistrat la 20-30% dintre pacienți, iar în insuficiență cardiacă în stadiu final - la 5-10% dintre pacienți. În același timp, în practica ambulatorie, prevalența insuficienței cardiace cu funcție sistolică normală a VV, diagnosticată folosind criterii „moi” (de exemplu, bazate pe un exces de fracție de ejecție cu 40%), atinge 80%. Astfel, pe măsură ce severitatea insuficienței cardiace crește, contribuția unei disfuncții diastolice izolate ca principală cauză a insuficienței cardiace scade.
Prognostic de insuficiență cardiacă diastolică
- Frecvența readmisiei la pacienții cu SDS și la pacienții cu insuficiență sistolică nu diferă - aproximativ 50% pe an.
- Rata mortalității la pacienții cu SDS este de 5-8% pe an (cu insuficiență circulatorie sistolică - 15% pe an). În ultimii ani, nu a existat o scădere a ratei mortalității în SDS.
- Mortalitatea insuficienței cardiace diastolice depinde de cauza insuficienței cardiace, cu geneza sa non-ischemică - 3% pe an.
Diagnosticul insuficienței cardiace diastolice
Diagnosticul de disfuncție diastolică este verificat dacă pacientul are 3 criterii.
- Simptome sau semne de insuficiență cardiacă.
- Funcția contractilă LV normală sau ușor redusă (LVEF\u003e 45% și indicele său de mărime diastolică finală)<3,2 см/м 2).
- Semne de relaxare deteriorată sau umplere a VV, rigiditate crescută, obținute cu metode instrumentale de cercetare.
Baza pentru diagnosticarea insuficienței cardiace diastolice este ecocardiografia.
Creșterea diastolică a bazei ventriculului stâng. În disfuncția diastolică, rata maximă de creștere diastolică precoce a bazei LV (E m) este sub 8 cm / s. În plus, raportul dintre viteza maximă a undei fluxului de sânge transmisiv E și E\u003e 15 indică o presiune diastolică finală crescută în LV (\u003e 12 mm Hg), E / E m<8 - о нормальном, а при Е/Е m 8-15 необходимы дополнительные данные.
Markerul biochimic general acceptat al insuficienței cardiace diastolice este precursorul peptidei natriuritice (NT-pro-BNP). Insuficiența cardiacă diastolică se caracterizează printr-o creștere a nivelului acestei peptide.
Tratamentul diastolic al insuficienței cardiace
Tratamentul ischemiei miocardice. IHD este unul dintre principalii factori care duc la tulburări diastolice. Una sau alta tulburare a diastolei este detectată la mai mult de 90% dintre pacienții cu boală coronariană. Îmbunătățirea funcției diastolice în afecțiunile cardiace ischemice este posibilă prin utilizarea de medicamente (β-adrenoblocatori, antagoniști ai calciului) și măsuri pentru revascularizarea miocardică.
Tratamentul hipertensiunii arteriale. La pacienții cu hipertensiune arterială, disfuncția diastolică LV este una dintre manifestările timpurii și frecvente ale disfuncției miocardice, în special în stadiul hipertrofiei miocardice. Normalizarea tensiunii arteriale este una dintre modalitățile simple și, în același timp, eficiente de a îmbunătăți umplerea diastolică a LV.
Scăderea presiunii de umplere a VV (scăderea preîncărcării). Cel mai important principiu de tratament pentru această afecțiune este reducerea preîncărcării cu VV (utilizarea diuretice). O scădere excesivă a preîncărcării scade dramatic volumul de umplere a VV și scade debitul cardiac. În aceste cazuri, tactica de reducere lentă a preîncărcării LV este justificată. Luarea diuretice este însoțită de activarea excesivă a sistemului renină-angiotensină, prin urmare, este recomandabil să le combinați cu blocante ale sistemului renină-angiotensină (inhibitori ACE, blocanți ai receptorilor angiotensinei, antagoniști ai aldosteronului).
Menținerea și / sau refacerea ritmului sinusal, menținerea funcției contractile a atriului stâng. Funcția contractilă a atriului stâng joacă un rol critic în asigurarea toleranței normale la exerciții fizice în condiții de insuficiență cardiacă diastolică, a cărei evoluție crește dramatic riscul de fibrilație atrială. Cu fibrilația atrială, medicul alege tactica „controlului ritmului” sau „controlului frecvenței”. Implementarea atentă a cerințelor tacticii alese previne progresia insuficienței cardiace diastolice.
Pacienții cu insuficiență cardiacă diastolică trebuie să aibă niveluri țintă ale ritmului cardiac: cu boală coronariană - 55-60 pe minut. În CHF, o scădere cu 16% a frecvenței cardiace de bază (80-84 bpm) este însoțită de o scădere a riscului de deces. Pentru a reduce ritmul cardiac, se utilizează β-blocante, fenilalchilamine și If blocante de canal.