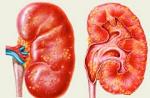
Hiperplazia ganglionilor limfatici cervicali este un simptom clinic în care apare o creștere excesivă a țesutului limfoid cu o scădere treptată a volumului celulelor în sine, degenerarea lor și modificări structurale. Mărirea ganglionilor limfatici cervicali este cel mai adesea răspunsul sistemului imunitar al organismului la o infecție cu diverse etiologii care a intrat în organism. Pe lângă limfadenita infecțioasă, bacteriană sau virală, hiperplazia ganglionilor limfatici ai gâtului poate fi declanșată de oncologie.
Cauzele hiperplaziei țesutului limfoid al gâtului
Procesul inflamator din nazofaringe, rămas fără un tratament adecvat, provoacă un răspuns din partea organismului din ganglionii limfatici aflați în gât. În funcție de gradul de localizare a hiperplaziei ganglionilor cervicali, zonele inflamate sunt clasificate și acestea sunt: \u200b\u200bsubmandibulare, occipitale, supraclaviculare și antero-aurale. De exemplu, hiperplazia locală a ganglionilor limfatici submandibulari este observată cu: angină, febră scarlatină, felinoză (boala zgârieturii pisicii), carii, boli care au trecut în faza cronică, parotită, difterie.
Bolile fungice ale tractului respirator superior, scalpului și chiar cavitatea bucală pot provoca dezvoltarea hiperplaziei gâtului.
Pe lângă toate cele de mai sus, hiperplazia unei părți a ganglionilor limfatici este diagnosticată de medici pentru rubeola, toxoplasmoza, sifilisul și tuberculoza. Pe lângă hiperplazia ganglionilor limfatici submandibulari, la pacienții cu tuberculoză, se înregistrează o creștere a ganglionilor limfatici intratoracici, care, fără o terapie adecvată, renaște, iar celulele sănătoase ale țesutului limfoid sunt înlocuite treptat de mase necrotice.
Mărirea excesivă a ganglionilor limfatici ai gâtului poate duce la boli ale glandei tiroide, eșecul metabolismului proteinelor și reacții alergice ale organismului. În cazuri extrem de rare, țesuturile limfoide cresc în prezența diabetului zaharat, a alcoolismului cronic sau a gutei. De asemenea, în practica medicală, au fost înregistrate cazuri când apare hiperplazia ganglionilor cervicali pe fondul unei scăderi generale a imunității.
Creșterea formațiunilor tumorale, în majoritatea cazurilor, are loc similar bolilor infecțioase - țesutul limfatic crește, proeminențele suplimentare sunt vizualizate sub piele la locul localizării acestor noduri, zonele sunt hiperemice.
Simptomele hiperplaziei ganglionilor cervicali
Simptomele clinice din hiperplazia ganglionară depind de mărimea, congestia și natura procesului inflamator.
Mărimea ganglionilor limfatici variază de la 1,0 cm în stadiu incipient la 2-2,5 cm în starea lor hiperplastică. La atingere, acestea sunt definite ca formațiuni mobile în formă de fasole, neconectate într-o masă comună cu țesuturile înconjurătoare și situate pe ambele părți ale maxilarului. În unele cazuri, cu creșterea lor puternică, se simt și structuri subțiri, filamentoase (vasele limfatice) care se extind din ganglionii limfatici.
Durerea în stadiul inițial al inflamației este slabă, notată doar la palpare. Pe măsură ce procesul progresează, senzațiile de durere se intensifică și însoțesc orice mișcare a gâtului (în timpul meselor, în timpul conversației) și chiar în repaus.
Pe măsură ce procesul inflamator se dezvoltă, vasele mici din jurul țesutului limfoid se extind, permeabilitatea acestora crește, ca urmare a umflarea și hiperemia apar pe piele, în zona ganglionilor limfatici mărite. La palpare, temperatura crește cu 1-2 ° C.
Dacă infecția s-a răspândit dincolo de ganglionii limfatici, atunci pacientul, pe lângă creșterea temperaturii generale a corpului la 38 ° C, are somnolență, dureri de cap și slăbiciune generală a corpului.
În absența unui tratament adecvat în timpul dezvoltării unei infecții bacteriene, pacientul poate suferi supurația ganglionilor cervicali. Ce este? Pielea în centrul inflamației este tensionată, edematoasă și hiperemică, ganglionii limfatici sunt dureroși atât la palpare, cât și în repaus, maxilarul inferior este limitat în mișcare.
O atenție deosebită trebuie acordată ganglionilor limfatici care cresc încet pe gât, care nu doare atunci când palpează, sunt inactivi și au o structură densă, deoarece există riscul de a dezvolta oncologie. Cu o creștere metastatică a țesutului limfoid, nodul simte că crește împreună cu țesuturile din jur, se formează așa-numitele colonii.
Lista diagnosticului de teste pentru hiperplazia ganglionilor cervicali
Dacă există hiperplazie prelungită, adică ganglionii limfatici din gât sunt inflamați mai mult de 2 luni, poate nu mai este doar o infecție cronică. Pentru un diagnostic mai precis al bolii, pentru a evita dezvoltarea cancerului, este recomandat să faceți o puncție și să faceți un examen medical, incluzând următoarele puncte:
- Donarea de sânge pentru analize generale, HIV și transformarea compoziției celulare.
- Studiul biochimic al metabolismului proteinelor, care permite identificarea bolilor specifice.
- Tampon de gât pentru identificarea florei patogene.
- Analiza pentru detectarea antigenului la viruși, celule maligne.
- Examenul cu raze X și cu ultrasunete.
- Scanare CT.
Diagnosticul efectuat permite medicului să înțeleagă care este cauza hiperplaziei ganglionilor cervicali și să prescrie tratamentul adecvat.
 Tratamentul și prevenirea hiperplaziei
Tratamentul și prevenirea hiperplaziei
În funcție de mărimea ganglionilor limfatici și de rezultatele studiului, pacientului i se pot acorda consultări cu specialiști ai următorului profil:
- otolaringologie - cu hiperplazie a ganglionilor submandibulari și cervicali;
- dermatolog - dacă există boli cronice ale pielii;
- chirurg - dacă sunt detectate semne ale unui proces purulent în ganglionii inflamati;
- un oncolog - atunci când în corp sunt detectate formațiuni metastatice sau viruși ai celulelor maligne.
După efectuarea manipulărilor diagnostice și identificarea focalizării inflamației, medicul curant, în funcție de rezultatele cercetării, prescrie terapie pentru hiperplazia ganglionară, ceea ce presupune numirea de medicamente antibacteriene și antiinflamatoare. Astfel de fonduri nu numai că tratează boala provocatoare, ci și împiedică extinderea suplimentară a infecției în întregul corp.
Pentru a reduce pufulitatea și a ameliora durerea, medicul prescrie medicamente anestezice, un curs de expunere la medicamentul UHF. În plus, comprese reci pot fi aplicate pe zona afectată de pe zona de inflamație. Dacă se dezvoltă un abces, poate fi necesară intervenția chirurgicală.
Dacă hiperplazia ganglionilor cervicali se dezvoltă pe fondul tuberculozei existente sau al oricărei boli autoimune, atunci medicul efectuează terapia conform schemelor dezvoltate individual pentru fiecare pacient.
Pentru a consolida imunitatea și a preveni dezvoltarea hiperplaziei ganglionilor cervicali, pacientului i se recomandă să ia vitamine, să respecte regulile de igienă personală, tratamentul în timp util al răcelilor și întărirea pentru a evita recidiva.
În perioada de tratament, pacientului i se recomandă odihnă, repaus la pat, somn în timpul zilei. În plus, meniul pacientului este revizuit - alimentele picante, grase și prăjite sunt excluse, se pune accentul pe utilizarea de supe ușoare, legume și fructe răcite, aburite. Ca băutură, este permis să luați ceaiuri de plante, sucuri și compoturi.
 Tratamentul hiperplaziei la domiciliu
Tratamentul hiperplaziei la domiciliu
Medicina tradițională în tratamentul hiperplaziei ganglionare oferă:
- Clătiți gâtul de 4 ori pe zi cu tinctură de echinacea, 10 picături. tinctură pentru 1 linguriță. apă. Este considerat un regim de tratament clasic pentru ganglionii hiperplastici ai gâtului.
- Frunzele tocate de rostopasca, înfășurate în tifon și aplicate pe nodul limfatic bolnav sub formă de compresă, ajută la ameliorarea pufulei.
- Din preparatele din medicina tradițională, pentru utilizare orală, este util să luați până la 100 de grame. o zi de suc de sfeclă proaspăt stors, care este o sursă valoroasă de calciu și clor. Pentru a evita dezvoltarea unei reacții alergice, se recomandă diluarea sucului cu apă în proporție de 1: 4.
- Infuzie de 1 linguriță. l. flori de urzică uscate, care ar trebui să fie preparate 1 lingură. apă clocotită, izolează și insistă 30 de minute, strecoară și bea 1/2 cană de până la 3 ori pe zi, îți permite să grăbești procesul de vindecare.
Pentru a preveni dezvoltarea circulației sanguine accelerate, celulele limfatice inflamate nu trebuie încălzite și plasele cu iod nu trebuie aplicate. Băutura consumată de pacient trebuie să fie caldă sau la temperatura camerei.
Trebuie amintit că chiar și hiperplazia izolată a unui singur nod pe gât este o dovadă a unei tulburări sistemice în organism, care poate fi dificil de detectat fără utilizarea testelor de laborator în instituțiile medicale specializate. Prin urmare, pentru a evita degenerarea ganglionilor limfatici, diagnosticul și terapia lor independentă sunt inacceptabile.
Anatomie patologică privată: un ghid de pregătire practică pentru facultățile stomatologice: manual / în general. ed. O. V. Zayratyants. - ediția a II-a, Rev. si adauga. - 2013 .-- 240 p. : bolnav.
Subiect 17. Leziunile ganglionilor limfatici ai regiunii orofaciale și ale gâtului
Subiect 17. Leziunile ganglionilor limfatici ai regiunii orofaciale și ale gâtului
DESPREechipament de antrenament
micropreparatelor
1. Hiperplazia nespecifică a ganglionului limfatic (colorare cu hematoxilină și eozină) - descrie.
2. Limfadenita tuberculoasă a ganglionului submandibular (colorare cu hematoxilină și eozină) - descrie.
3. Sarcoidoza ganglionului cervical (colorare cu hematoxilină și eozină) - descrie.
4. Nodul limfatic cervical cu limfomul Hodgkin (limfogranulomatoza), variantă de celule mixte (colorare cu hematoxilină și eozină) - a picta.
5. Metastaza carcinomului cu celule scuamoase în ganglionul limfatic cervical (colorare cu hematoxilină și eozină) - descrie.
6. Metastaza cancerului glandular în ganglionul limfatic cervical (colorarea cu hematoxilină și eozină, colorarea cu albastru alcian) - a picta.
LAconținut scurt al subiectului
Procesele hiperplastice și inflamatorii ale ganglionilor limfatici. limfadenopatie- poate fi observată o creștere a diferitelor grupuri de ganglioni limfatici, inclusiv cervicale
cu boli neoplazice și neoplazice sistemice, infecții virale și bacteriene generalizate sau ca reacție la un proces inflamator local. În prezența unui proces inflamator în regiunea maxilo-facială, există o creștere a ganglionilor limfatici, în principal submandibular, parotid, lingual, prelaryngeal și, de asemenea, superficial. Limfa din aceste zone este îndreptată către nodurile cervicale profunde.
Clasificarea limfadenopatiilor / hiperplaziilor neoplazice:
- procese hiperplastice în ganglionii limfatici:hiperplazie foliculară; hiperplazie paracorticală; hiperplazia histiocitică a sinusului;
- variante speciale clinice și morfologice ale limfadenopatiilor / hiperplaziei:boala Castleman (morbus Castleman, hiperplazie angiofolliculară); Boala Rosai-Dorfman (histiocitoză sinusală cu limfadenopatie masivă); limfadenopatie dermatopatică (limfadenită dermatopatică).
Clasificarea clinică și morfologică a limfadenitei:limfadenita acută, adenoflegmon; limfadenita necrotizantă Kikuchi-Fujimoto; limfadenita cronică (nespecifică și specifică); limfadenită / limfadenopatie în infecții virale, micotice și protozoare.
În practica stomatologilor, sunt mai frecvente așa-numitele forme regionale de hiperplazie ale ganglionilor cervicali și leziuni inflamatorii ale acestora din urmă în prezența unui proces infecțios în cavitatea bucală, dinții, organe și țesuturile moi ale gâtului.
Hiperplazie ganglionară reactivă- hiperplazia țesutului limfoid cu un răspuns imun în ganglionii limfatici care drenează atenția inflamatorie. Ganglionii limfatici cresc în dimensiuni până la 2 cm sau mai mult, au o consistență moale-elastică. Variante morfologice ale hiperplaziei reactive:hiperplazie foliculară, paracorticală și histiocitoză sinusală reactivă. Cu hiperplazie folicularăde obicei, există o creștere a mărimii și a numărului de foliculi secundari (foliculi cu centri de lumină) în cortexul ganglionilor limfatici (zona dependentă de B). Cu hiperplazie foliculară pronunțată, foliculii secundari ocupă întregul țesut al ganglionului limfatic, uneori se unesc între ei. În centrul ușor al foliculilor secundari, apare transformarea fiziologică a exploziei limfocitelor mici,
urmată de proliferarea clonală și selecția necesară pentru un răspuns imun humoral eficient. Centrul ușor („germinal”) al foliculilor este reprezentat de centrecite și centroblaste cu activitate proliferativă foarte ridicată; Stromul centrului germinal este alcătuit din celule dendritice foliculare care asigură prezentarea antigenului, precum și macrofage, în citoplasma căreia se determină o mulțime de corpuri apoptotice, care se formează în timpul distrugerii limfocitelor. Celulele limfoide B din centrele foliculilor din hiperplazie, spre deosebire de limfomul folicular, nu exprimă proteina bcl-2. Citoplasma abundentă de lumină a macrofagelor oferă centrului embrionar al foliculului aspectul unui „cer înstelat”. Cu paracortical (zona T-dependentă) și hiperplazia sinusală, se observă o extindere a zonelor corespunzătoare ale ganglionului limită datorită acumulării de diferite tipuri de celule limfoide acolo fără semne de atipie.
Boala Castleman(morbus Castleman, hiperplazie angiofolliculară) - proliferare reactivă a țesutului limfoid și a vaselor de sânge. Etiologia nu este cunoscută. De regulă, copiii sunt bolnavi. Există două variante clinice și morfologice ale bolii Castleman - hialin-vascular(predomină scleroza și hialinoza țesutului ganglionar) și plasmacytic(acumularea de celule plasmatice în țesutul limfoid proliferat). Unele dintre observații aparțin grupului de boli asociate cu IgG 4. Boala se poate manifesta prin leziunea unui grup de ganglioni sau a mai multor variante (variantă multicentrică). Tratamentul este prompt, după care apare de obicei recuperarea completă.
Histiocitoza sinusală cu limfadenopatie masivă(Boala Rosai-Dorfman) este o boală a etiologiei presupuse autoimune, manifestată printr-o creștere semnificativă a diferitelor grupuri de ganglioni. Microscopic, în ganglionii limfatici, există o infiltrare excesivă a macrofagelor (histiocitoză) a sinusurilor, iar macrofagele active celulele limfoide fagocitoase. Sunt descrise cazurile de implicare a organelor interne și decesul bolii.
Limfadenopatie dermatopaticăse dezvoltă în ganglionii limfatici, regionali pentru focarele dermatozei cronice (de exemplu, pielea feței și a gâtului) sau leziuni ale pielii cu una dintre limfoamele cu celule T periferice - micoza fungoidă. Examenul histologic relevă o expansiune a zonei paracorticale a nodurilor cu acumulări mari de histiocite cu citoplasmă palidă, conținând melanină, lipide
iar uneori hemosiderină. Există un amestec de celule interdigitante și celule Langerhans, precum și limfocite mici și imunoblasturi individuale.
Penetrarea în ganglionii limfatici ai agenților patogeni care induc procesul inflamator în centrul atenției poate duce la dezvoltarea limfadenitå.În acest caz, procesele hiperplastice sunt combinate cu migrarea macrofagelor și a leucocitelor segmentate către ganglion. Introducerea microorganismelor piogene în ganglionul limfatic poate provoca fuziunea purulentă a țesutului ganglionar cu implicarea țesutului perinodular în proces (Adenophlegmon).
Limfadenita Kikuchi-Fujimoto- limfadenita acută de etiologie necunoscută cu dezvoltarea necrozei în zona paracorticală. Se observă mai ales la femeile tinere cu SLE.
Concept „Limfadenita cronică”nu este clar definit. Manifestarea microscopică este, în primul rând, atrofia și scleroza țesutului limfoid.
tuberculozăeste o consecință a diseminării limfogene a micobacteriilor din elemente ale complexului tuberculozei pulmonare primare sau diseminării hematogene (cu tuberculoză hematogenă). Tabloul macroscopic se caracterizează printr-o creștere a ganglionilor limfatici, care sunt adesea topiți și formează conglomerate. Examenul microscopic relevă granuloame celulare epitelioide caracteristice tuberculozei cu celule gigant multinucleate de Langhans-Pirogov. Granuloamele pot suferi o necroză totală cazoasă, care ocupă adesea întreaga gamă a ganglionului limfatic și numai în zonele sale periferice pot rămâne zone de țesut limfoid.
Deteriorarea ganglionilor cervicali cu sarcoidoza(Boala Benier-Beck-Schaumann) urmează adesea înfrângerea ganglionilor mediastinali. Macroscopic, sunt lărgite, de consistență densă. Microscopic, se dezvăluie granuloame celulare epitelioide tipice sarcoidozei cu limite clare și ștampilate. Granuloamele sarcoide conțin celule multinucleate gigant de Pirogov-Langhans și nu suferă niciodată necroză cazoasă. În cursul dezvoltării bolii are loc transformarea fibroasă a granuloamelor și formarea de noi. Modificările ganglionare ale tipului de sarcoidoză („reacție sarcoidă”) pot fi observate cu sistemic
boli ale țesutului conjunctiv și alte afecțiuni imunopatologice, în noduri, regionale în centrul atenției inflamației cronice, tumori ale oricărei histogeneze.
Deteriorarea ganglionilor cervicali cu sifilis.Când cancreul primar este localizat în mucoasa gurii sau a buzelor, sunt afectate ganglionii submandibulari. O manifestare morfologică caracteristică a limfadenitei sifilitice este hiperplazia foliculilor limfoizi cu o scădere a numărului de limfocite din zonele paracortice. Sinusurile sunt umplute cu macrofage, celule epitelioide și celule Langhans multinucleate se pot grupa în cordoanele pulpei. Tipic pentru limfadenita sifilitică sunt vasculita și infiltrarea difuză a tuturor zonelor ganglionului de către celulele plasmatice. Pe măsură ce chancreul primar se vindecă, se formează modificări inflamatorii ale ganglionilor limfatici și câmpurile sclerozei.
Leziuni actinomicotice ale ganglionilor limfatici.Actinomicoza este o boală cauzată de bacteriile care formează hibazul genului Actinomyces.Actinomicetele sunt locuitori normali ai mucoasei bucale umane. Pentru dezvoltarea actinomicozei, este necesară o scădere a protecției nespecifice sau o încălcare semnificativă a reactivității imunobiologice a organismului. Locul introducerii actinomicetelor în zona maxilo-facială sunt dinții carioși, buzunarele gingivale patologice, membrana mucoasă deteriorată a gurii, faringele, nasul, conductele glandelor salivare. Boala se desfășoară mult timp, cu tendința de a se răspândi pe căi limfogene și hematogene.
Modificările morfologice ale actinomicozei se caracterizează printr-o combinație de modificări exudative și proliferative. Când actinomicetele intră în ganglionul limfatic, microabscesele se dezvoltă în el. În jurul lor, se dezvoltă proliferarea macrofagelor, plasmei, celulelor epitelioide și fibroblastelor, apar celule xanthoma și vase nou formate. Se formează granulom actinomicotic. În centrul său se află centrul atenției histolizei. Macrofagele înconjoară microcoloniile de actinomicete, pătrund mai adânc, captează fragmente de microcolonii și migrează către locurile de țesut adiacente. Așa se formează granuloame secundare, care, fuzionând, formează focare extinse de leziuni actinomicotice, în care zonele de fuziune purulentă sunt înconjurate de granulație, apoi țesut fibros.
Boala zgârieturii pisicii (felinoză).Provocat de o bacterie a genului Bartonella.În stadiile incipiente ale bolii în ganglion
se găsesc hiperplazie foliculară și proliferarea celulelor B monocitoide. Mai târziu, în ciorchinele acestor celule, de obicei în apropierea centrului germinal sau a sinusului subcapsular, apar focare de necroză, în care se acumulează granulocite neutrofile, care apoi se dezintegrează. Aceste zone cresc ca mărime, numărul leucocitelor crește, histiocitele se acumulează în jurul focurilor, ceea ce duce la formarea unui tablou caracteristic al granulomatozei abcesante.
Limfadenopatie în infecția cu HIV.La debutul bolii, datorită hiperplaziei folicular-paracortice, apare o creștere a tuturor grupurilor de ganglioni limfatici (limfadenopatia generalizată ca manifestare a etapei hiperplastice a modificărilor țesutului limfoid). În cadrul examenului morfologic, subtierea sau distrugerea mantiei foliculilor limfoizi este caracteristică, care pare „mâncată de molii” din cauza dispariției focale a limfocitelor. De asemenea, pot fi detectate o creștere a numărului de celule plasmatice din țesutul ganglionar, proliferarea și umflarea endoteliului vascular. Odată cu evoluția infecției cu HIV, foliculii scad și zona paracorticală devine mai subțire din cauza scăderii numărului de limfocite. Conținutul formelor blastice de celule limfoide, celule plasmatice și macrofage crește între foliculi. Caracterizat prin dezvoltarea histiocitozei sinusurilor și expunerea stromului reticular. La sfârșitul infecției cu HIV (stadiul SIDA), se observă atrofierea ganglionilor limfatici (stadiul involutiv al modificărilor țesutului limfoid). Fibroza difuză se dezvoltă adesea.
Leziunile tumorale ale ganglionilor limfatici ai gâtului.Neoplasmele ganglionare primare sunt limfoamelor(vezi tema bolilor organelor hematopoietice și a țesutului limfoid) În cadrul acestui subiect, este prezentată o descriere a celor mai semnificative limfoame clinic.
Diagnosticul de limfom se stabilește prin examinarea morfologică a tumorii cu imunofenotipare obligatorie(determinarea structurii moleculare a celulelor folosind citometrie de flux și imunohistochimie). Informațiile esențiale sunt purtate de cercetări citogenetice, moleculare-genetice, molecular-biologice, ceea ce face posibilă determinarea naturii clonale a tumorii, identificarea mutațiilor markerului (și a produselor lor) în clona tumorii.
limfomul lui Hodgkin(învechit - lymphogranulomatosis).Unul dintre cele mai frecvente limfoame, are două vârfuri ale bolii - la vârsta de aproximativ 30 de ani și la bătrânețe. În diagnostic
rolul decisiv al bolii aparține cercetării morfologice. În perioada inițială a bolii, există de obicei o leziune izolată a ganglionilor limfatici cervicali superficiali, adesea pe partea dreaptă. Apoi are loc o generalizare a procesului, care implică ganglionii axilari, mediastinali, inghinali, retroperitoneali și splină.
Tablou macroscopic: ganglionii limfatici schimbați sunt la început ușor măriți, au o consistență moale, apoi sunt compactați și lipiți într-un conglomerat, iar pe tăietură capătă o culoare galben-cenușiu.
Tablou microscopic: diagnosticul în examen morfologic sunt celulele tumorale - în principal celulele Hodgkin mononucleare și celulele multinucleate ale Berezovsky-Reed-Sternberg, care, după concepte moderne, provin din limfocitele B ale centrelor germinale ale ganglionilor limfatici. Celulele Berezovsky-Reed-Sternberg sunt considerate "diagnostice" pentru limfomul Hodgkin. Acestea sunt celule mari cu două nuclee, de obicei oglindite sau cu un nucleu cu doi lobi, cu o crestătură în membrana nucleară sau bifurcație și se suprapun o parte a nucleului pe alta. Celulele tumorale au o activitate ridicată a citokinei, determinând un răspuns celular pronunțat, ceea ce duce la o infiltrare semnificativă a țesutului ganglionului limfatic de către celule hemato- și histiogene (limfocite, celule plasmatice, histiocite, neutrofile și eozinofile), precum și proliferarea țesuturilor fibroase. Astfel, în majoritatea variantelor limfomului Hodgkin, celulele populației reactive predomină brusc asupra celor tumorale. Dacă există puține celule tumorale, acestea pot fi ratate la examinarea secțiunii.
În funcție de raportul dintre populațiile reactive și tumorale, compoziția infiltratului, severitatea fibrozei, structura și imunofenotipul celulelor tumorale, se disting cinci variante histologice ale bolii Hodgkin. Patru dintre ele sunt de tipul clasic - acestea sunt variante cu un număr mare de limfocite, scleroză nodulară, epuizare a celulelor mixte și limfoizi.Un tip independent de limfom Hodgkin este variantă nodulară cu predominanță limfoidă.Tipurile histologice ale limfomului Hodgkin sunt adesea faze secvențiale ale progresiei sale. Imunofenotipul celulelor tumorale din variantele clasice este similar și include expresia CD30 și CD15 în absența leucocitului total
antigen și absența sau expresia slabă a antigenelor liniare B, absența antigenului total al leucocitelor (CD45RB) și EMA. Cea mai mare parte a limfocitelor populației de fond sunt celulele T. În varianta nodulară cu predominanță limfoidă, nu există expresia CD30 și CD15, dar sunt exprimate în mod clar antigenele celulelor B, antigenul leucocit comun și EMA. Populația de fundal este reprezentată în principal de celulele B.
Prognosticul bolii este asociat cu tipul ei histologic. Cel mai favorabil curge limfomul Hodgkin cu predominanță a limfocitelor, nefavorabil - cu epuizare limfoidă. Moartea pacienților apare adesea din cauza complicațiilor infecțioase și a cașexiei.
Limfomele non-Hodgkin. Tumori de la precursorii celulelor Bi T- limfoame / leucemii limfoblastice. Mai frecvent la copii. Dintre limfoame, până la 70% sunt tumorile cu celule pre-T, printre leucemii - până la 85% sunt celule pre-B. Cele mai multe limfoame de acest tip sunt localizate în mediastin. Poate deteriorarea primară a ganglionilor limfatici ai gâtului, precum și a amigdalelor. Limfoamele limfoblastice (indiferent de fenotip) sunt predispuse la leucemie rapidă cu deteriorarea măduvei osoase, organelor limfoide și non-limfoide.
Ganglionii limfatici afectați se extind brusc, pe o tăietură țesutul lor este de culoare alb-roz, suculent. Microscopic, țesutul tumoral este reprezentat de celule blastice de același tip cu o structură delicată de cromatină, nucleolii sunt slabi sau absenți. Nu există peroxidază în celulele tumorale, există granule pozitive PAS (PAS). Este detectată expresia deoxinucleotidil transferazei terminale (TdT), CD34, CD10 și antigene liniare B sau T timpurii.
Tumori din celulele B periferice. Limfom limfocitar mic / leucemie limfocitară cronicăPrintre limfoame, aceasta este una dintre cele mai "benigne" tumori, dar uneori se transformă în tumori cu celule B, cu un curs mai agresiv. În limfom, leziunea poate începe în unul sau mai multe ganglioni. Odată cu leucemia (leucemizare), ganglionii limfatici ai tuturor localizărilor sunt măriți și se îmbină în pachete. Consistența lor este moale sau densă. Pe tăietură, materialul este roz-roz, suculent. Splina este mărită brusc (dar mai puțin decât în \u200b\u200bleucemia mieloidă cronică), cărnoasă, roșie în secțiune. Ficatul și rinichii sunt lărgite. Unii noduli ușori sunt uneori determinați pe suprafața ficatului. Există limfocitoză absolută în sânge. Chiar dacă numărul de celule limfoide
în sânge ajunge la numere foarte mari (50-70 x 10 9 / L sau mai mult), semne de anemie și trombocitopenie sunt adesea absente. Atunci când pregătiți frotiile, celulele tumorale sunt ușor deteriorate, ceea ce duce la un fel de artefact - apariția de celule „rupte” (umbrele lui Humprecht). Microscopic, țesutul tumoral este reprezentat de limfocite mici cu cromatină grosieră dispersată. Există un amestec de celule mai mari, dintre care unele conțin nucleol central (prolimfocite). Acestea din urmă în locuri formează clustere - „centre proliferative”. Imunofenotipul: celulele conțin antigene cu celule B CD19, CD20, CD79a, co-exprimarea CD5 și CD23 are o valoare diagnostică.
Limfom limfoplasmatic (imunocitom)... Tumora este formată din limfocite mici, limfocite plasmacotoide și celule plasmatice. În ganglionii limfatici, tumora crește de obicei între foliculi, fără a deteriora sinusurile. Clinic, imunocitomul corespunde așa-numitei macroglobulinemii Waldenstrom (IgM monoclonal în sânge). Imunofenotip: nu există antigene cu celule B, nu există imunoglobuline citoplasmatice, nu există expresie de CD5 și CD10.
Mielom cu plasmă / plasmacitom.Tumora este formată din celule care seamănă cu celule plasmatice mature sau imature, afectează difuz măduva osoasă sau formează focare (adesea multiple) în oase. Celulele tumorale proliferează foarte lent. Cel mai adesea, oasele plate ale craniului și coastelor, coloanei vertebrale, oaselor tubulare - humerusul și femurul sunt afectate. Produsele de sinteză a celulelor tumorale - paraproteine \u200b\u200b(mai des IgG și IgA, lanțurile lor ușoare și grele) - se acumulează în sânge. Pacienții dezvoltă anemie, neutropenie, trombocitopenie, creștere a ESR și 30% dintre pacienți dezvoltă hipercalcemie. Proteina Bens-Jones (paraproteine) este determinată în urină, a cărei acumulare duce la dezvoltarea nefropatiei mielomului.
Complicațiile mielomului multiplu includ fracturi patologice ale oaselor (inclusiv maxilarele), amiloidoza secundară (AL), insuficiență renală cronică, sindromul de imunodeficiență secundară și complicații infecțioase asociate. Imunofenotip: celulele conțin imunoglobuline în citoplasmă, exprimă CD138, CD38, coexprimând adesea CD56. Majoritatea antigenelor celulelor B sunt nedetectabile, cu excepția CD79a.
plasmocitom- proliferarea tumorală locală a celulelor plasmatice monoclonale într-un singur focar. Plasmacitomul solitar este semnificativ mai favorabil
prognostic decât mielom multiplu; unii autori consideră totuși plasmacitomul osos solitar ca o formă precoce a mielomului multiplu; riscul dezvoltării diseminării sale este mare.
Limfomele nodale ale zonei marginale (analog nodal al limfoamelor zonei marginale de tip MALT).Tumora este reprezentată de o varietate de celule - limfocite B centrocitoide și monocitoide, limfocite mici și celule plasmatice. Există celule mari separate, cum ar fi centrul sau imunoblastele. În ganglionii limfatici, creșterile tumorale sunt adesea localizate în jurul foliculilor și sinusoidelor. Imunofenotip: celulele tumorale conțin imunoglobuline de suprafață, antigene ale celulelor B, fără expresie CD5,
CD10 și CD23.
Limfom folicular.Tumora este reprezentată de un amestec de centrecite și centroblaste în diferite proporții. Provine din celulele centrului folicular. Tipul de creștere este nodular (folicular) sau difuz. Foliculele, de regulă, de dimensiuni comparabile, nu se contopesc între ele. Imunofenotipul: celulele conțin imunoglobuline de suprafață, există antigene de celule B, inclusiv markeri de diferențiere foliculară - CD10 și bcl-2, fără CD5. În creșterea foliculului, expresia bcl-2 face posibilă dovedirea caracterului tumoral al foliculilor (rezultatul translocației t (14; 18)). Mitozele sunt de obicei puține la număr.
Limfom cu celule de manta.Tumora este formată din celule mici și mijlocii. Cromatina din nucleu este mai delicată decât cea a limfocitelor mature. Nuclei de formă neregulată, citoplasmă sub formă de margine mică. Tumora crește difuz odată cu implicarea zonelor de manta a foliculilor. Se caracterizează printr-un curs extrem de agresiv. Imunofenotip: imunoglobuline de suprafață (M, D), antigene ale celulelor B. Coexpresia CD5 și a ciclinei D1 are o valoare diagnostică (aceasta din urmă este rezultatul translocației t (11; 14). Expresia CD10 și CD23 este absentă.
Limfomul celular B difuz.Tumora este formată din celule mari cu structura de imuno sau centroblasti. Se caracterizează printr-un curs agresiv. Imunofenotip: exprimate antigene cu celule B. Mutațiile markerului nu au fost descrise.
Limfomul Burkitt.Tumora se dezvoltă în ganglionii limfatici, mai rar extranodal. Poate afecta în primul rând oasele maxilarului, în special la bărbați (mai des în forme endemice). Caracterizat prin supraexprimarea oncogenei c-myc, rezultată din
translocații t (8; 14). Celulele tumorale sunt monomorfe, cu nuclee rotunjite, numeroși (până la 5) nucleoli și citoplasmă bazofilă relativ largă. Celulele tumorale sunt distanțate foarte strâns. O imagine tipică a „cerului înstelat”, care este creat de numeroase macrofage cu citoplasmă abundentă, localizată printre celulele tumorale. Activitate mitotică ridicată, în același timp, există semne de apoptoză a celulelor tumorale. Tumora este extrem de agresivă. Diagnosticul diferențial al limfomului Burkitt și al limfomelor cu celule mari este extrem de important, deoarece tactica de tratare a acestor tumori este fundamental diferită. Cel mai important factor de prognostic negativ este cel puțin un curs de tratament inadecvat diagnosticului. Imunofenotip: antigene cu celule B, incl. antigene de diferențiere foliculară (CD10, bcl-6), lipsa bcl-2. Indicele de proliferare (conform Ki-67) - 99-100%.
Limfomele celulelor T periferice.Limfomul cu celule mari anaplastice și limfomul periferic cu celule T, nespecificate, sunt cele mai frecvente în ganglionii limfatici.
Limfomul cu celule mari anaplastice.Tumora este formată din celule mari cu nuclee bizare localizate excentric (potcoavă, rinichi etc.) (celule de diagnostic) și celule multinucleate. Celulele acestei tumori sunt de obicei mult mai mari decât celulele limfomelor B mari și au citoplasmă abundentă. În toate cazurile, celulele tumorale exprimă CD30 și, în cele mai multe cazuri, proteina ALK (rezultatul unei translocări tipice t (2; 5)), unul sau mai mulți antigeni cu celule T și proteine \u200b\u200bale granulelor citotoxice. Tumora, în ciuda atipiei pronunțate, aparține un grup de limfoame indolente.
Limfomul celulelor T periferice, nespecificatDiagnosticul acestei tumori este stabilit atunci când, în prezența unei tumori cu celule T, toate celelalte variante ale limfomelor cu celule T sunt excluse. Astfel, este de fapt o colecție de tumori. De obicei, implicarea difuză a ganglionilor limfatici, dar în primele etape ale dezvoltării, tumora ocupă adesea nișa paracorticală a celulelor T. Este reprezentat de celule de dimensiuni medii și mari, cu nuclee cu formă neregulată și un citoplasm moderat de lat. Imunofenotipul include expresia unuia sau mai multor antigene cu celule T; expresia moleculelor citotoxice este rară. Nu au fost identificate aberații genetice persistente caracteristice.
Leziuni metastatice ale ganglionilor cervicalise poate dezvolta cu neoplasme maligne de diverse localizări (tumori ale capului și gâtului, limbii, glandelor salivare, laringelui, amigdalelor, glandei tiroide). De asemenea, în ganglionii limfatici ai gâtului, pot exista metastaze ale tumorilor sânului, plămânilor și organelor abdominale. Cel mai adesea, metastazele apar în ganglionii limfatici profondi ai gâtului, localizați medial de fascia superficială. Alte ganglioni limfatici adânci din gât sunt localizați în fața și sub osul hioid, în triunghiul lateral al gâtului și în regiunea supraclaviculară.
Mărirea progresivă prelungită a ganglionilor limfatici, densitatea lor, nedurerea, formarea conglomeratelor, adeziunea cu țesuturile înconjurătoare sugerează un proces metastatic. Modificările histologice ale ganglionilor limfatici în timpul metastazelor sunt determinate de structura tumorii primare (deși în metastaze, este posibilă atât o creștere, cât și o scădere a diferențierii tumorii). În cazul diferențierii scăzute a tumorii, este dificil să se determine localizarea primară a procesului tumorii. În astfel de cazuri, se efectuează un studiu imunohistochimic.
DESPREscris microslide

Fig. 17-1. Micropreparare "Hiperplazie nespecifică a ganglionului limfatic". Echivalenți ai imunității umorale (zona dependentă de B) - un număr mare de foliculi cu centre ușoare de reproducere; imunitatea celulară (zona T-dependentă) - zona paracorticală, cordoanele medulare - zona locației predominante a celulelor plasmatice;x 60.

Fig. 17-2. Micropreparare "Limfadenita tuberculoasă a ganglionului submandibular". Limfadenita de caz: înlocuirea aproape completă a țesutului ganglionului cu masele necrotice eozinofile fără structură (necroză cazoasă). La periferia zonei de necroză, un ax („palisadă”) de celule epitelioide, grupări de macrofage, limfocite, cu celule gigantice multinucleate gigant de Pirogov-Langhans,x 100.

Fig.17-3. Microdrug "Sarcoidoza ganglionului cervical". Granuloame sarcoide clar demarcate („ștampilate”) - granuloame necasante (necroza cazoasă lipsește) din celulele multinucleate epitelioide și gigante ale Pirogov-Langhans,x 200 (pregătire de O.V. Makarova).
Limfadenopatia ganglionilor limfatici cervicali este o afecțiune patologică, ca urmare a dezvoltării căreia cresc nodurile unei persoane, în acest caz, cervicale.
Sistem limfatic
Sistemul limfatic este o parte integrantă a colecției vaselor care îndeplinește mai multe funcții importante în reglarea metabolismului materialului, curățarea celulelor și țesuturilor corpului de tot felul de bacterii, ceea ce asigură, de asemenea, producția normală de limfocite (celule specifice care alcătuiesc sistemul imunitar uman). Sistemul limfatic include vasele de sânge, capilarele, ganglionii și canalele lor.
Dezvoltarea limfadenopatiei apare datorită prezenței la o persoană a unor boli care au o natură diferită de origine. În plus, o astfel de patologie în cursul progresiei sale poate lua un curs malign. Datorită faptului că limfadenopatia cervicală este formată pe fundalul dezvoltării multor procese patologice din corpul uman, un pacient cu o astfel de boală trebuie să fie supus unui examen medical de către medici diferiți. Acestea includ hematologi, specialiști în boli infecțioase, oncologi și alți specialiști.
O boală care provoacă o creștere a ganglionilor sistemului limfatic poate afecta nu numai colul uterin, ci și alte ganglioni limfatici localizați în orice parte a corpului uman.
În acest caz, limfadenopatia perturbă adesea activitatea diferitelor organe interne.
Ceea ce provoacă debutul patologiei și forma acesteia
O afecțiune patologică, în timpul căreia se dezvoltă o creștere a dimensiunii ganglionilor limfatici, are un astfel de nume ca hiperplazie. Acest tip de reacție a organismului este nespecific și poate apărea ca urmare a tot felul de factori care îl afectează negativ. Cel mai adesea, următoarele motive contribuie la creșterea ganglionilor limfatici:
- Prezența diferitelor boli de origine virală și autoimună.
- Utilizarea pe termen lung a oricăror medicamente și medicamente. Utilizarea excesivă de medicamente provoacă adesea dezvoltarea bolii serice, adică o patologie care apare pe fundalul abuzului de diferite medicamente.
- Formarea proceselor inflamatorii în nodurile sistemului limfatic ca urmare a infecției lor cu tot felul de microorganisme infecțioase.
- Deteriorarea țesutului limfoid al organismului de către agenți fungici.
- Prezența patologiilor de natură infecțioasă care afectează negativ starea sistemului imunitar uman. Astfel de boli includ infecții virale respiratorii acute.
 În plus, limfadenopatia gâtului poate avea un curs acut și cronic. În cazul unei forme acute de dezvoltare a procesului patologic, simptomele acestuia sunt în general bine exprimate, în timp ce cea cronică nu este însoțită practic de apariția niciunui semn clinic.
În plus, limfadenopatia gâtului poate avea un curs acut și cronic. În cazul unei forme acute de dezvoltare a procesului patologic, simptomele acestuia sunt în general bine exprimate, în timp ce cea cronică nu este însoțită practic de apariția niciunui semn clinic.
Limfadenopatie la copii
Practic, se poate dezvolta la orice vârstă, indiferent de sexul unei persoane, dar cel mai adesea această boală afectează copiii. Acest lucru se datorează faptului că în copilărie, sau mai bine zis până la 12 ani, sistemul limfatic al copilului este imatur, deși formarea acestuia a fost începută chiar în perioada dezvoltării intrauterine a fătului. Prin urmare, datorită imaturității țesutului limfoid, copiii sunt cei mai susceptibili la apariția limfadenopatiei.
La împlinirea a 1 an de viață, copilul are o creștere regională a ganglionilor cervicali, inghinali și occipitali. În acest sens, o astfel de perioadă reprezintă cel mai mare pericol pentru sănătatea copilului, deoarece corpul său este încă prea slab pentru a rezista la diverse patologii infecțioase. La copiii mai mari, o creștere a 2 sau 3 grupuri de noduri ale sistemului limfatic este considerată norma.
Dar, cu toate acestea, inflamația a cel puțin unui ganglion cervical la un copil poate indica prezența în corpul său a unor patologii sistemice diferite, care în niciun caz nu trebuie ignorate!
Diagnosticul bolii
Confirmarea limfadenopatiei trebuie tratată numai de către medicul corespunzător în timpul unei examinări complete a pacientului. În cazul în care în timpul examinării pacientului, medicul descoperă o creștere a ganglionilor limfatici cervicali, atunci pentru a determina factorul care a provocat apariția unei astfel de afecțiuni patologice, pacientul va trebui în primul rând să facă un test de sânge detaliat și general. În plus, pacientului i se atribuie o donație suplimentară de sânge pentru a detecta infecția HIV și hepatita din ea. În același timp, pentru a confirma diagnosticul și a determina cauza creșterii ganglionilor limfatici, o persoană va trebui să urmeze o serie de proceduri instrumentale, care includ:
- Tomografie computerizată (CT), radiografie sau ecografie (ecografie) a coloanei vertebrale cervicale. Cu ajutorul uneia dintre aceste metode de diagnostic, este posibil să se stabilească care nod (profund sau superficial) al sistemului limfatic a fost afectat și să se determine caracteristicile sale dimensionale.
- Biopsia nodului inflamat. Această procedură este o puncție a ganglionului limfatic cu o seringă specială, după care țesuturile sale sunt luate. Acest lucru este realizat pentru a studia eșantionul obținut în condiții de laborator și, astfel, a detecta cauza limfadenopatiei.
Un rol la fel de important în diagnosticul unei astfel de boli îl are vârsta pacientului. De exemplu, la copii, inflamația țesutului limfoid apare cel mai adesea ca urmare a oricărei infecții care intră în sistemul său. Astfel, se dovedește că boala este în principal infecțioasă. Dacă vârsta pacientului depășește 35 de ani, atunci cel mai probabil motivul care a provocat apariția limfadenopatiei va fi prezența diverselor patologii fungice, bacteriene sau virale la o persoană. Mai mult decât atât, cu cât vârsta pacientului este mai mare, cu atât este mai probabil ca o astfel de boală să aibă un curs cronic în el, crește semnificativ. Dezvoltarea limfadenopatiei cervicale la persoanele peste 40 de ani, în majoritatea cazurilor, are loc pe fondul evoluției oricărei patologii de natură oncologică.
În plus, atunci când se face un diagnostic, se acordă o atenție deosebită mobilității, consecvenței și dimensiunii ganglionului inflamat. De exemplu, dacă ganglionii limfatici afectați depășesc dimensiunea de 2 cm, pacientul trebuie tratat cât mai curând posibil.
Simptomele extinderii patologice a ganglionilor limfatici
Principalul semn clinic al cursului limfadenopatiei gâtului este o creștere a nodurilor sistemului limfatic, care este însoțit de următoarele:
- în timpul palpării, nodurile afectate au dureri severe;
- există o umflătură puternică din partea țesutului limfoid inflamat;
- pielea din locurile de edem devine roșie.
Restul simptomelor și manifestările sale depind de motivele care au provocat debutul bolii de bază și de zona de localizare a procesului patologic. Cele mai frecvente semne de limfadenopatie includ:
- Apariția erupțiilor cutanate din nodurile inflamate, apariția hemoragiilor subcutanate. Astfel de simptome indică de obicei prezența diferitelor patologii infecțioase la pacient.
- Senzații dureroase la nivelul articulațiilor și afectarea mobilității lor. Dacă în cursul limfadenopatiei, o persoană suferă de dureri articulare, aceasta poate indica dezvoltarea oricăror boli ale țesutului conjunctiv, cum ar fi artrita reumatoidă etc.
- Hepatosplenomegalie (creștere patologică a mărimii splinei și ficatului). Adesea apariția unui astfel de simptom este asociată cu natura virală a originii limfadenopatiei gâtului. Una dintre bolile virale care pot provoca inflamația ganglionilor limfatici include cancerul de sânge și mononucleoza.
- Scurtă respirație și tuse paroxistică. În plus, procesul inflamator se extinde adesea la nivelul ganglionilor intratoracici. Acest fenomen apare dacă principala cauză de deteriorare a țesutului limfoid al organismului este prezența tuberculozei la pacient sau a oricăror neoplasme maligne în regiunea toracică.
- Apariția de senzații dureroase în gât, urechi, precum și congestie nazală. Dezvoltarea diferitelor boli ORL la o persoană, inclusiv amigdalită, sinuzită, otită medie și alte patologii, poate provoca formarea unor astfel de semne clinice de limfadenopatie.
Metode de tratament pentru boala limfatica
 Tratamentul limfadenopatiei presupune determinarea cauzei exacte care a declanșat debutul procesului patologic și eliminarea completă a acestuia. Tactica folosită pentru eliminarea bolii de bază va fi diferită pentru fiecare pacient și va depinde complet de natura originii limfadenopatiei. De exemplu, dacă o astfel de boală a apărut pe fondul bolilor infecțioase ale pacientului, atunci pacientului i se va atribui un regim de medicamente standard, care implică utilizarea diferiților agenți antivirali și antibacterieni. Cu un curs suficient de sever de limfadenopatie, pacientul poate fi internat în spital, unde i se va arăta folosirea unor picături intravenoase.
Tratamentul limfadenopatiei presupune determinarea cauzei exacte care a declanșat debutul procesului patologic și eliminarea completă a acestuia. Tactica folosită pentru eliminarea bolii de bază va fi diferită pentru fiecare pacient și va depinde complet de natura originii limfadenopatiei. De exemplu, dacă o astfel de boală a apărut pe fondul bolilor infecțioase ale pacientului, atunci pacientului i se va atribui un regim de medicamente standard, care implică utilizarea diferiților agenți antivirali și antibacterieni. Cu un curs suficient de sever de limfadenopatie, pacientul poate fi internat în spital, unde i se va arăta folosirea unor picături intravenoase.
Dacă extinderea patologică a ganglionilor limfatici cervicali s-a produs ca urmare a dezvoltării în corpul uman a diverselor patologii sistemice care afectează țesutul conjunctiv, atunci în acest caz, ca tratament al acestora, este recomandabil să utilizați medicamente care conțin hormoni și citostatice (un grup de medicamente a căror sarcină principală este de a inhiba proliferarea patologică a țesutului conjunctiv) ... Cu toate acestea, utilizarea acestor fonduri poate provoca pacientul să dezvolte reacții adverse grave și complicații. Prin urmare, în niciun caz nu trebuie efectuat un tratament independent cu medicamente citostatice. Puteți utiliza astfel de medicamente numai după ce medicul însuși le-a prescris pacientului.
 Trebuie utilizat un regim de tratament complet diferit dacă limfadenopatia a apărut ca urmare a prezenței neoplasmelor tumorale la pacient. Principala tehnică pentru eliminarea procesului malign este utilizarea procedurilor de chimioterapie și îndepărtarea chirurgicală a formării tumorii. În același timp, chiar și după un tratament eficient, pacientul trebuie să fie sub control medical constant pentru a preveni o posibilă recidivă a procesului patologic.
Trebuie utilizat un regim de tratament complet diferit dacă limfadenopatia a apărut ca urmare a prezenței neoplasmelor tumorale la pacient. Principala tehnică pentru eliminarea procesului malign este utilizarea procedurilor de chimioterapie și îndepărtarea chirurgicală a formării tumorii. În același timp, chiar și după un tratament eficient, pacientul trebuie să fie sub control medical constant pentru a preveni o posibilă recidivă a procesului patologic.
Pe lângă tratamentul medicamentos al limfadenopatiei, există câteva metode de medicină tradițională care pot reduce manifestările bolii. Cu toate acestea, pentru a obține un rezultat pozitiv, acestea trebuie utilizate împreună cu tratamentul principal și numai cu permisiunea medicului curant!
Site-ul este un portal medical pentru consultări online ale medicilor pediatri și adulți de toate specialitățile. Puteți pune o întrebare pe această temă "hiperplazie a ganglionilor limfatici" și primiți o consultație gratuită a medicului online.
Spune intrebarea taÎntrebări și răspunsuri pentru: hiperplazia ganglionilor limfatici
2015-09-25 04:29:18
Renat întreabă:
Buna ziua! Dupa fluoroscopie mi s-a administrat: hiperplazie foloveolara, gastrite nooentivale cronice de intensitate moderata. Iar dupa CT au dat concluzia: 845-A06.30.005.002-2. Poza CT a BL-ului stomacului proximal cu trecerea la cardia. și ganglioni limfatici retroperitoneali. modificări degenerative în pancreas.Vă rog să-mi spuneți ce este și cum să scăpați de ea?
2014-11-16 15:35:40
Niyar întreabă:
O zi buna! Am 55 de ani. Vă rugăm să consultați. Am făcut o ecografie.
Rezultatele primei ecografii
glanda mamară dreapta: localizată de obicei. D Țesutul subcutanat este exprimat moderat. Structura este eterogenă; parenchim cu predominanță a stromului (nu este posibil să se judece faza ciclului)
conducte de până la 1,0 mm, cu formarea ductectaziilor segmentare până la 2,2 mm în diametru, sinusuri până la 1,9 mm. Septa interlobulară de până la 2,5 mm Nu au fost identificate formațiuni volumetrice.
Ganglionii limfatici axilari cu diametrul de până la 9 mm, cu structură corticomedulară conservată.
Glanda mamară stângă: locație tipică. Piele, areolă și mamelon fără semne patologice. Țesutul subcutanat este exprimat moderat. Structura nu este uniformă. Parenchim cu predominanță a stromei (nu este posibil să se aprecieze faza ciclului). Conductele nu sunt vizualizate. Sinusuri de până la 2,0 mm. Septa interlobulară până la 2,0 mm. Leziuni masive: hipoecoice, cu contururi indistincte, inegale de ~ 16x13 mm. , cu un traseu acustic pronunțat, este localizat para-areolar în vnc la ora 13, la o adâncime de până la 12 mm, în modul cdc, se observă fluxul sanguin peri- și intraranodular, în modul elastografie - raport 0,17.
Sunt vizualizate ganglionii Zorgius și Bartels de la 7 la 12 mm, cu simptome de infiltrare limfoidă.
A doua ecografie (în același timp)
cu ultrasunete - structura glandelor mamare este bine diferențiată, lobulară, fibro-glandulară. Conductele sunt dilatate.În glanda mamară stângă, la marginea cadranelor superioare, parareolară, se determină o formațiune volumetrică de 16x11 mm, cu contururi neuniforme, indistinse, o structură heterogenă hipoecoică. - Boala? Tipb completat.
În regiunile axilare, supraclaviculare și subclaviene, nu a fost găsit niciun nodul limfatic alterat.
Rezultatele analizei (studiu citologic) cit!
Vârful tumorii Leo. Ca. Frotiul glandelor este extrem de rar. Single și prep. (Sau nren) celule atipice care pot aparține zonei făcătorilor de rău. creştere.
pentru că a fost scris în analiza TIPB "Frotiul este extrem de sărac" dacă este necesar să-l ia din nou?
Toată viața mea sânii erau mici (mărimea 1) și de câțiva ani (nu-mi amintesc cât timp) au fost umflați, de ce? În 2010, a existat o extirpare a uterului cu apendice, un răspuns histologic în colul uterin, inflamații cronice, chisturi de retenție unice. Hiperplazia glandulară simplă a endometrului miometrului este un leiomom nodular cu zone de endometrioză stromală glandulară. Tuburi falopiene - scleroza stromului vilozelor membranei mucoase, fără inflamații. Ovarele multiple corpuri albe, scleroză tisulară.
Răspunsuri Filonenko Andrey Grigorievici:
Bună după-amiaza, Niyara. Ecografia dvs. are o imagine bine documentată a cancerului de sân suspectat. Cred că „frotiul” nu trebuie repetat. Următorul pas este operația. Trebuie efectuată o rezecție parțială a glandei mamare (o secțiune de țesut glandular trebuie îndepărtată împreună cu formarea) într-o clinică oncologică specializată. Examinarea histologică a materialului eliminat va oferi răspunsuri la toate întrebările. Faptul că glandele mamare sunt umflate nu va afecta procesul de clarificare a diagnosticului și tratamentului, puteți fi calm în acest sens.
2014-04-07 06:03:32
Akida întreabă:
Buna! Am 39 de ani, copilul are 11 ani. Pieptul meu stâng a început să doară. La recomandarea medicului mamolog, a efectuat ecografie și mamografie.
Diagnosticele au fost diferite:
Mamografia ambelor glande mamare în două proiecții.
Glandele mamare din dreapta și din stânga nu sunt deformate, pielea nu este îngroșată, sfârcurile areolei nu sunt aplatizate.
În glandele mamare din dreapta și din stânga, în proiecția triunghiului glandular, se determină hiperplazia componentei fibroase, umbre neregulate neuniforme care se contopesc între ele, cu contururi neuniforme, indistinse, formând zone de densitate inegală.
Modelul vascular nu este modificat.
Spațiul retromamar este liber.
În zona axilară dreaptă și stângă, sunt vizualizate umbrele ganglionilor.
Concluzie: semne de FM difuză cu predominanță a componentei fibroase. B1-RADS-2
Ecografie:
În cadranul inferior-exterior al stângului m / f, este determinată o zonă în formă ovală de 17x10 mm, în centrul echogenicității crescute. Ganglionii limfatici axilari nu sunt vizualizați.
Primul mamolog propune o operație. Un alt mamolog insistă mai întâi asupra observației și examinării pentru a efectua tratamentul și a prescris Serrata, Mastadinona, Yodamarin și Magneziu B6.
Ce cercetare suplimentară mai am de făcut?
Vă rugăm să sfătuiți ceva în acest sens.
Vă mulțumim anticipat pentru răspunsul dvs.
Răspunsuri Bondaruk Olga Sergeevna:
Diagnosticul este în esență același - mastopatie fibroasă. Nu este nevoie de o operație în acest moment și, cel mai probabil, nu va fi așa. Puteți lua homeopatie și repeta mamografia într-un an.
2014-01-31 09:15:41
Victoria întreabă:
Buna! Vă rog să mă ajutați să-mi dau seama! Am 33 de ani, perioadele mele vin la timp "+" "-" 2-3 zile, toată viața mea am fost 6-7 zile, 2-3 zile - abundente. Nu a existat niciodată sângerare în perioada intermenstruală. Am avut 1 naștere (copilul are deja 14 ani), 2 avorturi, 1 avort spontan, 1 avort și 1 avort spontan. S-au protejat întotdeauna cu prezervativul împreună cu soțul lor, calculând zile periculoase, adică. contactul sexual a fost întotdeauna ultima săptămână înainte de menstruație. Acum pentru a doua lună trăim o viață sexuală deschisă în scopul sarcinii. Nimic nu mă îngrijorează. Timp de jumătate de an am măsurat BT și am ținut un program. A trecut testele pentru hormoni. - LH - 11,21 mIU / ml, FSH-6,70 mIU / ml, Prolactină-9,7 ng / ml, Estradiol-50,0 ng / ml; La 21 d.ts. - Testosteron-0,379 ng / ml, Progesteron-8,62 ng / ml. Apoi a trecut testele pentru diagnosticul PCR pentru infecții. Rezultate: Neisseria gonorrhoeae - NU a fost detectată, Trichomonas vaginalis - NU a fost detectată, Chlamydia trachomatis - NU a fost detectată, genitalia Mycoplasma - NU a fost detectată, HPV 16,18,31,33,35,39,45,51,52,56,58,59 - NU a fost detectat, Ureaplasma urealiticum kolic. - 0, Mycoplasma hominis cantitate. - 0, cantitatea de Gardnerella vaginalis. - 0, Biovars T 960 - 0, Biovars PARVO - 0
DAR!!! Sunt alarmat de datele cu ultrasunete - totul diferit! Voi scrie concluziile mele.
1) 2011, 24 d.c. - Semne ecografice de hiperplazie endometrială (?), Polipi endometriali nu pot fi excluse
2) 2011, 13 doctoranzi - Semne ecologice ale modificărilor structurii corespunzătoare metroendometritei transferate. Ovare multifolice.
3) 2013, 9 d.c. - Ecouri de posibile polipoze
4) 2013, 9 d.c. - Date americane pentru metroendometrita cronică, salpingo-ooforită bilaterală. Patologia endometrială (hiperplazie polipoidă?) Nu este exclusă. si am venit la acest doctor cu o intrebare sa vad daca am polipi in mod specific sau nu, mi-a raspuns ca nu a vazut !!!
Și așa am decis să fac un RMN al pelvisului, care m-a ucis cu totul !!!
2014, 7 d.c. (au mâncat și menstruația, dar foarte, foarte puțin, literalmente 1 picătură). Iată ce scrie:
Uterul este în poziția anteversio anteflexio, dimensiuni: corpul uterului este de 5,7 * 4,6 * 5,9 cm, colul uterin este de 3,1 * 2,3 cm. Cavitatea organului este ușor extinsă, există o îngroșare a endometrului până la 1,0 cm ( nu corespunde fazei MC), semnalul MR de la acesta este destul de uniform, fără semne de formațiuni intracavitare.
Zona de tranziție este clar diferențiată, în regiunea peretelui anterior al corpului uterului, este determinată o zonă pronunțată local de îngroșare a zonei de tranziție până la 1,0 cm (adenomioză focală?), Pentru restul lungimii grosimea este de maxim 0,6 cm, cu incluziuni chistice mici, probabil post-inflamatorii caracter. Miometru fără formațiuni focale.
Canalul bisericii nu este lărgit, endocervixul este destul de omogen. În zona gâtului, sunt determinate mai multe chisturi Nabot cu dimensiuni de 0,3-0,5 cm.
Ovarul drept care măsoară 4,0 * 2,1 cm, cu contururi clare, conține un număr moderat de foliculi cu dimensiunea de până la 1,1 cm, față de care se determină o structură rotunjită în structura ovarului, un semnal MR hiperintens de T1VI, T2VI, FS, măsurând 1,2 * 1,0 cm, cu contururi clare, probabil un chist endometrioid. Secțiunile adiacente ale tubului sunt oarecum îngroșate. Există, de asemenea, o mică acumulare de lichid de-a lungul periferiei ovarului, probabil datorită unui proces inflamator cronic.
Ovarul stâng, cu dimensiunea de 3,6 * 2,0 cm, conține un număr moderat de foliculi în structură, cu dimensiunea de până la 1,0 cm. În structura ovarului, se determină o formațiune rotunjită, un semnal MR hiperintens de T1VI, FS, cu un hypointense de marginea T2VI de-a lungul periferiei, măsurând 0,9 * 0,6 cm, este probabil și un chist endometrioid. Secțiunile adiacente ale tubului sunt oarecum îngroșate. Există, de asemenea, o mică acumulare de lichid de-a lungul periferiei ovarului, probabil datorită unui proces inflamator cronic.
Vezica conține o cantitate mică de urină, pereții acesteia nu sunt schimbați. În lumenul său, defectele de umplere NU sunt detectate.
Nu au fost identificate date convingătoare pentru o creștere a ganglionilor limfatici regionali la momentul studiului.
O cantitate mică de lichid gratuit este detectată în spațiul Douglas.
Concluzie: semne MR de îngroșare a endometrului corpului uterin, probabil datorită hiperplaziei sale. O zonă locală de îngroșare a zonei de tranziție a peretelui anterior al corpului uterin, cu eterogenitatea structurii sale (adenomioză focală?). Formații ale ambelor ovare, mai probabil chisturi endometrioide. Semne MR de salpingo-ooforită bilaterală cronică.
Am auzit multe despre diagnostice comerciale. Locuiesc într-un oraș-stațiune, unde totul este construit pe bani. Spune-mi, pot rămâne însărcinată? Există un pericol în ceva? Plec în străinătate și vreau să fac un examen ecografic acolo. Sunt alarmat că, în conformitate cu analizele, totul este în regulă, dar numai ecografia îmi oferă diferite tipuri de răni. Am trecut prin toate ecografiile pentru a verifica. Mai mult, un medic m-a trimis la operație, celălalt a spus că va urma tratament și totul va trece. În 2013, am luat Wobenzym, Candle Polygynax, Unix Solutab, Mikosicht, Bifiform \u003d 10 zile. Și apoi s-a dovedit că totul este trist pentru mine! Se pare că aceste temeri mă împiedică să mă bucur de viața mea sexuală calm. și concepe un copil. Voi observa că soțul meu și cu mine am început să trăim o viață sexuală deschisă. Vă mulțumim!
Răspunsuri Galina Nikolaevna Booth:
Hiperplazia endometrială, endometrioza ovariană poate fi însoțită de analize nemodificate, prezentate mai sus.
Ținând cont de rezultatele RMN-ului, se recomandă: ecografia în a doua fază a ciclului (în ajunul menstruației), aspirația bipsia endometrului (efectuată în regim ambulatoriu).
2013-12-12 05:13:56
Guli Jusen întreabă:
Bună ziua, doctor, sora mea are 28 de ani necăsătorită, azi a trecut teste, iar rezultatul TSH (vz. 0, 3-4, 0) - 136, 4. Și rezultă T4- (10, 5-25, 5) -5, 81. Și ecografia a arătat în lobul stâng în segmentul superior, ea localizează o formațiune hipoecoică cu un flux de sânge periferic cu dimensiunea de 0,57x0,56 cm, vascularizarea este îmbunătățită în mod difuz. Concluzie: ecouri ale tiroiditei Semne de hiperplazie a lobului drept al glandei tiroidiene gradul 1a.Un nod în lobul stâng.
Doctore, ce recomandări ne puteți da, deoarece nu există un endocrinolog normal în orașul nostru, sunt obsedați de suplimentele alimentare, ajută-mă. Mulțumesc anticipat.
Răspunsuri Șikht Olga Ivanovna:
Salut Josen
Sora ta mică are tiroidită autoimună deja cu hipotiroidism dezvoltat - o scădere a funcției tiroidiene.
Și tot ce are nevoie acum este terapia de înlocuire a hormonilor tiroidieni (El-tiroxina sau Eutirox).
Începeți cu o doză de 50 mcg dimineața pe stomacul gol, cu o jumătate de oră înainte de mese, o dată pe zi. Verificați nivelul TSH după 1 lună. Dacă nu a revenit la normal, creșteți doza cu 25 mcg / zi și verificați din nou rezultatul o lună mai târziu. Trebuie să creșteți doza până când TTT revine la normal și apoi luați această doză (după 1 lună de la administrarea TSH, care a revenit la normal) toată viața! Dar, desigur, controlul nivelului TSH o dată la șase luni.
Sanatate si mult noroc pentru tine si sora ta mica!
2013-11-22 06:51:09
Nastya întreabă:
Buna! Am 28 \u200b\u200bde ani. Acum trei săptămâni am găsit o forfotă în zona inghinală.
Testele trecute
CMV IgG-opk 0,240, def 1,761 .Pozitiv
EBB IgA - opk 0,765, def-0,761 .Pozitiv
Chlamydia-negativ
Mycoplasma M. hominis-opk-0,261, opr-0,861 pozitiv
brucella -negativ
listeria -negativ
leptospira-negativ
yersinia-negativ
toxaplasma - IgG opk - 0,040, opr-65 - pozitiv
Avid. opk -60, opr -40
Date privind examinarea ganglionilor limfatici (ecografie)
În regiunea inghinală dreaptă, ganglionii limfatici sunt localizați cu dimensiuni: 18 cu 4 mm; 10 cu 6 mm, 18 cu 5 mm
În zona inghinală stângă, ganglionii limfatici sunt localizați cu dimensiuni: 17 cu 5,5 mm; 6 cu 5 mm
În regiunea axilară stângă, ganglionii limfatici sunt localizați cu dimensiuni: 12 cu 5 mm; 9 cu 6 mm
În regiunea axilară dreaptă, ganglionii limfatici nu sunt localizați.
Ganglioni limfatici submandibulari - 13 cu 7mm pe dreapta.
Forma: fusiformă
Contururi: netede, limpezi
Echogenicitate: ipoeică
Structura ecologică: omogenă
Concluzie: hiperplazie moderată a ganglionilor limfatici fără perturbări structurale
Din cauza a ceea ce pot exista atât de multe ganglioni limfatici? cu cine să contactăm?
Răspunsuri Oleinik Oleg Evgenievich:
O zi buna! Reacția ganglionilor limfatici sub formă de hiperplazie moderată poate fi o consecință a unui agent infecțios (persistența virusurilor, micoplasmozei, toxoplasmozei) și în unele alte boli.
Care dintre medicii v-au trimis pentru acest diagnostic, el poate coordona pentru examinarea și tratamentul suplimentar.
De asemenea, este necesară o examinare clinică generală (analiză generală a sângelui, urinei, biochimiei sângelui, coprocitogramei) și consultarea unui terapeut, dermatovenerolog, specialist în boli infecțioase. Fii sănătos!
2013-10-02 20:53:09
Gayane întreabă:
Buna! Numele meu este Gayane, sunt din Tbilisi și am 48 de ani, vă rog cu seriozitate să-mi dați o recomandare pentru examinare și tratament suplimentar pentru o recuperare completă, dacă este posibil în cazul meu.
09 august 2013 quadrantectomia sânului stâng.
Citologie: carcinom parțial G2, cinci ganglioni limfatici cu hiperplazie limfoidă moderată.
În sânul drept: epiteliu atrofiat acoperit cu multe chisturi; proliferare epitelială moderată.
Imunohistochimie: evaluarea ER / PR a expresiei receptorului IRS (scară poinică, scor imunoreactiv) rezultat pozitiv 3-12
Intensitatea culorilor stării ER și a statutului PR: puncte 2 (medie).
Procentul de celule canceroase pozitive:
Stare ER sub 10% 1 punct
PR statut 51-80% 3 puncte
Rezultat: ER 2 negativ
PR 6 pozitiv
Evaluare:
IRS 0-2 negativ
IRS 3-4 moderat pozitiv
IRS 6-12 extrem de pozitiv
Mi-au prescris iradierea, dar voi începe să fac iradierea la 70-80 de zile după operație, are sens să iradiez, iar după iradiere vor să prescrie terapie hormonală. Dar am varice, beau warfarina 5,0 mg pe zi și tromboaspirină 100 mg pe zi. În 2008 s-a efectuat o operație și a fost eliminat leiomomul din uter, uterul s-a păstrat. Nu știu să fiu în poziția mea, ce examene am nevoie pentru a efectua în plus și ce trebuie făcut pentru recuperarea ulterioară? Am nevoie de un PET? Va trebui să-mi îndepărtez uterul și ovarele? Dacă este necesar, sunt gata să vin la tine pentru consultare și examinare. Dacă este posibil, vă rog să-mi dați detaliile.
Răspunsuri Filonenko Andrey Grigorievici:
Bună după-amiaza, Gayane.
Din descrierea dumneavoastră, am înțeles că în sânul stângului există o tumoră malignă de dimensiuni relativ mici, s-a efectuat o operație de conservare a organelor pe sânul stâng, tumoarea a fost îndepărtată complet și ganglionii limfatici au fost îndepărtați împreună cu ea. S-a dovedit că tumora este moderat agresivă (G2), există o sensibilitate a tumorii la hormoni (statutul de PR 51-80%).
Nu a fost clar dacă au fost detectate modificări ale tumorii în nodulii limfatici eliminați. Alegerea tratamentului (indicații pentru chimioterapie) depinde de acest fapt.
De asemenea, nu am înțeles ce se află în glanda mamară potrivită. Nu este clar dacă a existat o tumoră acolo, dacă operația a fost efectuată pe partea dreaptă.
Se poate spune fără echivoc că pentru recuperarea ulterioară este necesară continuarea tratamentului. Întrucât doar o parte a sânului a fost îndepărtată, radiația a fost prescrisă corect. Deoarece tumora este sensibilă la hormoni, terapia cu hormoni este într-adevăr indicată.
Varicele nu reprezintă o contraindicație pentru terapia hormonală pentru cancerul de sân. Este posibil să fie nevoie să ajustați doza de warfarină, nimic mai mult.
Dacă este necesar să eliminați ovarele depinde de menopauză a apărut deja (menstruația a lipsit mai mult de 1 an înainte de începerea tratamentului).
Indicațiile pentru tomografie depind de datele de examinare generală, ecografie, radiografie. Medicul dumneavoastră va decide acest lucru.
2013-02-08 21:58:58
solicită lyuda Gorodnicheva:
Buna! Am fost la o scanare cu ultrasunete și mi s-a dat o concluzie în 2 faze m.ts. hiperplazia glandulară a endometrului .corpul uterului 41 * 31 * 36mm. miometrul nu este schimbat. m-ecou: în formă de picătură. cavitatea uterină nu este dilatată. nu este dilatat. endocervixul nu a fost schimbat, înălțimea de 1,0 mm, omogenă. Tuburile fallopiene nu sunt localizate. Ovarul drept: schimbat, măsurând 21 * 12 * 13 mm; ovarul stâng: nu este determinat în mod convingător; lichidul liber în spațiul posterior nu este detectat; venele parametrice nu sunt dilatate; ganglionii limfatici hiperplastici nu sunt localizați; formațiuni volumetrice în zona pelvină nu sunt identificate
Răspunsuri Gritsko Marta Igorevna:
Nu este nimic critic în situația ta, există o suspiciune de hiperplazie endometrială. Este necesar să se efectueze o a doua scanare cu ultrasunete imediat după menstruație, în ziua 6-7 m.ts. Dacă diagnosticul este confirmat, este necesar un consult la medicul ginecolog.
2012-10-17 19:33:01
Vugar întreabă:
Buna ziua, te rog sa ma ajuti, eu insumi sunt medic oftalmolog 34 ani
acum 3 luni, din cauza nimicului, nodul limfatic posterior cervical din stânga a crescut brusc, 4 injecții de ceftriaxona 1.0 IM și o compresă cu ulei de camfor, dar nimic nu s-a schimbat. 2,5 cm la palpare nu este atât de dureroasă roșeață pe piele, nu există radiografie toracică, totul este curat și ganglionii limfatici nu sunt detectați ecografia hepatică a cavității abdominale nu este splină mărită și restul este normal, dar eu însumi am început să slăbesc transpirațiile nocturne și nu există temperatură la început și acum nu există A trebuit să îndepărtez primul nod extins la recomandare și să trimit răspunsul histologic la histologie, nu există hiperplazie malignilă reactivă și histologul recomandat să fie examinat pentru mononucleoză infecțioasă și toxoplasmoză, rezultatele testului de mai jos voi scrie cu timpul, alte noduli limfatici la stânga și la dreapta de-a lungul marginii mușchiului sternoclavicular și pe mastoid Pe partea dreaptă și axilară, ecografia acestor ganglioni limfatici a fost implicată și în interpretarea faptului că ecogenicitatea capsulei chyle este normală și dimensiunea ganglionului lărgit a crescut; dimensiunea maximă a ganglionului limfatic mărit este de 20 mm. CT al creierului și pieptului este normal. a vizitat un hematolog și spune sânge cum să spun calm nu leucocitoză eritrocită rata de sedimentare 8mm hemoglobină puțin scăzută spun că asta este pentru că ești un purtător al talasemiei, iar restul este normal, adică hematologia onco este respinsă
conform analizelor am o exacerbare a toxoplasmozei cronice, iar PCR pentru mononucleoză dă un rezultat pozitiv Infecția cu HIV a fost verificată de două ori în urmă cu 20 de zile folosind metoda IFA și odată ce cardurile de test sunt ambele negative, eu însumi par deprimat și mă împiedică să lucrez într-o profesie pe care eu do? cine ar trebui să văd? ce vindecă? poate toxoplasmoza afecta testele PCR pentru mononucleoza infecțioasă și testele HIV mai precis, nimeni nu înțelege ce fel de boală am, dar continuu să slăbesc și să slăbesc rezultatele testelor de mai jos
hemoglobina 105 norma 130-160
eritrocite 3.6 norma 4.0-5.0
indicele de culoare 0,87 norma-0,85-1,05
trombocite 201 norma-180-320
leucocite 4.6 norma 4.0-9.0
neutrofile stab 2.0 2.0-1.0-6.0
neutrofile segmentate 60.0 norma-47-72
eozinofile 3 norma 0,5-5,0
limfocite 31 norma 19-37
monocite 4 norma 3-11
roe 8 norma 2-10mm
toxoplasmagoni İgM 19.2 (pozitiv) norma 11
toxoplasmagoni 6gG 61.7 (pozitiv) norma maximă 35
PCR pentru mononucleoză (pozitiv)
test negativ HIV
Hiperplazie ganglionară reactivă- hiperplazia țesutului limfoid al ganglionilor limfatici cu un răspuns imunitar pronunțat. În acest caz, ganglionii limfatici cresc în dimensiune, consistența moale-elastică, în cazuri tipice, diametrul lor depășește 2 cm. La copii, o creștere a ganglionilor limfatici poate fi o expresie a hiperplaziei generalizate a țesutului limfoid în diateza limfo-hipoplazică (stare timico-limfatică). În cursul acut al procesului se numește hiperplazie reactivă acută. Unii autori disting și cea mai acută formă de hiperplazie reactivă, care se dezvoltă la administrarea vaccinului, în timp ce alții îi consideră limfadenită post-vaccinare.
Există mai multe variante morfologice de hiperplazie reactivă. Dintre acestea, cele mai frecvente sunt hiperplazia foliculară, paracortică și histiocitoza reactivă a sinusurilor. În cazul hiperplaziei foliculare, apare de obicei o creștere a mărimii și a numărului de foliculi secundari (foliculi cu centri de lumină) în cortexul ganglionar. Cu hiperplazie foliculară pronunțată, foliculii secundari ocupă întregul parenchim al ganglionului limfatic. În cazuri tipice, foliculii secundari au o formă neregulată (de exemplu, o formă de clepsidră), de dimensiuni diferite (polimorfismul foliculilor), spre deosebire de limfomul folicular, în care, de regulă, foliculii de aceeași dimensiune, rotunjiți în formă. Centrul ușor al foliculilor secundari este reprezentat de diferite celule: celule mici divizate (centrocite), celule mari divizate și nedivizate (centroblaste), celule Dendritice foliculare, care oferă prezentarea antigenului la centrecite, precum și un număr moderat de macrofage, în citoplasma căreia se determină o mulțime de apoptoză. limfocite. Citoplasma abundentă de lumină a macrofagelor oferă centrului embrionar al foliculului o imagine a unui „cer înstelat”.
Hiperplazie reactivă cu liză foliculară.Liza foliculului Ola este un fel de deformare a centrului terminal al foliculului secundar, când se desparte în fragmente datorită penetrării (penetrării) în centrul ușor al limfocitelor mantalei. O astfel de schimbare este cel mai adesea detectată în ganglionii limfatici cu infecție cu HIV, dar poate fi cauzată și de alte procese, de exemplu, pur și simplu hemoragie în centrul embrionar al foliculului.
Hiperplazie foliculă reactivă înfloritoare.Hiperplazia foliculară reactivă înfloritoare (Florida) a țesutului ganglionar limfatic poate avea caracterul unor leziuni idiopatice sau poate fi asociată cu procese precum limfadenopatia reumatoidă, limfadenita sifilitică, limfadenita toxoplasmică și varianta cu celule plasmatice a bolii Castleman. Forma idiopatică apare de obicei la adulți tineri, implicând de obicei un singur ganglion limfatic în regiunile submandibulare sau cervicale. Foliculii limfoizi sunt clar separați unul de celălalt și sunt distribuiți predominant în cortex. În majoritatea cazurilor de limfom folicular, foliculii sunt strâns distanțați și împrăștiați în întregul țesut ganglionar. În hiperplazia reactivă, foliculii sunt adesea diferiți ca formă și dimensiune (uneori în formă de gantere sau convolute), au o manta clar definită. Acestea conțin o populație eterogenă de celule din centrul foliculului (celule mari predomină deseori peste cele mici) cu semne de activitate mitotică și macrofage cu corpuri pătate împrăștiate între ele.
Variante specifice de limfadenopatie sunt adesea însoțite de modificări histologice caracteristice acestor boli, pe lângă hiperplazia foliculară reactivă. Cand limfadenopatie reumatoidă,de regulă, plasmacitoza interfolliculară este exprimată și granulocitele neutrofile se găsesc de obicei în sinusuri. Cand limfadenita sifiliticăcapsula ganglionilor limfatici este adesea îngroșată, cu semne de modificări inflamatorii, sunt caracteristice plasmacitoza și venulita, uneori se găsesc granuloame. Cand limfadenita toxoplasmaa găsit numeroase limfocite B monocitoide și histiocite epitelioide, împrăștiate singure sau colectate în grupuri mici. Unele histiocite epitelioide pot fi localizate în centrele terminale ale foliculilor. Cand varianta plasmatica a bolii Castlemanfoliculii reactivi, care conțin adesea material eozinofil pozitiv PAS, sunt separați unul de celălalt printr-o infiltrare semnificativă a celulelor plasmatice, răspândindu-se în toate părțile cortexului ganglionilor limfatici. În ciuda semnelor morfologice enumerate, diagnosticul corect necesită cunoașterea tabloului clinic al bolii și, în unele cazuri, studii speciale.
Limfadenopatia legată de HIV.Hiperplazia foliculară explozivă este foarte asemănătoare cu limfomul folicular. Această leziune este caracterizată de hiperplazie foliculară, multe dintre ele dobândind aspectul centrelor de lumină „dezbrăcate” („dezbrăcate”) datorită unei zone subdezvoltate a mantalei; liza foliculară (distrugerea rețelei de celule dendritice foliculare și hemoragie în centrele ușoare); prezența policarocitelor în centrele de lumină și în afara acestora, precum și un număr vizibil de celule B monocitoide. În ciuda faptului că manta foliculului este adesea insuficient exprimată, natura reactivă a foliculilor limfoizi poate fi apreciată cu încredere pe baza detectării polarizării celulare și a abundenței macrofagelor active.
Transformarea progresivă a centrelor de lumină- leziune benignă de etiologie necunoscută. Ocazional precedă dezvoltarea bolii Hodgkin, în special de tip nodular cu predominanță a limfocitelor. Microscopic, procedeul se caracterizează prin prezența foliculilor mari „transformați” în mod dispersat, dispersați, localizați printre foliculii reactivi de tip tipic. Foliculii transformați sunt formați în principal din limfocite mici, precum și celule B dispersate ale centrului folicular, care sunt localizate singure sau formează grupuri mici neregulate.
Limfadenopatia reactivă în infecția cu HIV.La debutul bolii, există o creștere datorată hiperplaziei foliculare-paracortice a tuturor grupurilor de ganglioni limfatici (limfadenopatia generalizată ca manifestare a etapei hiperplastice a modificărilor țesutului limfoid). În studiul morfologic, subtierea sau distrugerea mantiei foliculilor reactivi este caracteristică, care pare „mâncată de molii” din cauza dispariției focale a limfocitelor. De asemenea, pot fi detectate o creștere a numărului de celule plasmatice din țesutul ganglionar, proliferarea și umflarea endoteliului vascular.
La sfârșitul infecției cu HIV (stadiu SIDA)există atrofierea ganglionilor limfatici (stadiul involutiv al modificărilor țesutului limfoid). Odată cu evoluția infecției cu HIV, foliculii scad și zona paracorticală devine mai subțire din cauza scăderii numărului de limfocite. Conținutul formelor blastice de celule limfoide, celule plasmatice și macrofage crește între foliculi. Caracterizat prin dezvoltarea histiocitozei sinusurilor și expunerea stromului reticular. Fibroza difuză se dezvoltă adesea.
Limfadenita este o leziune inflamatorie a țesutului ganglionilor limfatici. Limfadenita trebuie diferențiată de hiperplazia reactivă, care poate să nu fie însoțită de modificări inflamatorii. Cu toate acestea, mai des, hiperplazia și inflamația sunt combinate. Severitatea și natura modificărilor inflamatorii pot fi diferite. Deci, de regulă, hiperplazia reactivă persistentă (pe termen lung) este însoțită de dezvoltarea limfadenitei nespecifice cronice, deoarece cu un răspuns imunitar de lungă durată, deteriorarea apare la nivelul țesutului ganglionului limfatic și, prin urmare, se formează o reacție inflamatorie. În unele cazuri, modificările inflamatorii sunt minime, în altele predomină răspunsul imun.
I. Clasificarea clinică și morfologică a limfadenitei:
Limfadenita acută și acută;
Limfadenita cronică (nespecifică și specifică).
II. Variante clinice-morfologice speciale de limfadenită:
Adenophlegmon;
Boala Castleman (morbus Castleman, hiperplazie angiofolliculară);
Limfadenita necrotizantă a Kikuchi-Fujimoto;
Boala Rosai-Dorfman (histiocitoza sinusală cu limfadenopatie masivă);
Limfadenita dermatopatică (limfadenita dermatopatică).
Adenoflegmon -inflamație purulentă totală a țesutului ganglionar limfatic. Nodul limfatic este un „sac” de puroi. Adenoflegmonul poate fi considerat ca o expresie extremă a limfadenitei purulente acute.
Boala Castleman(morbus Castleman, hiperplazie angiofolliculară) - proliferare reactivă a țesutului limfoid și a vaselor de sânge. Etiologia bolii Castleman nu este cunoscută. De regulă, copiii sunt bolnavi. Ganglionii limfatici ai mediastinului (în 75% din cazuri) și ai spațiului retroperitoneal sunt afectați în principal. Uneori, procesul are loc în afara ganglionilor limfatici (extranodal), de exemplu în splină. Există două variante clinice și morfologice ale bolii Castleman: hialin-vascularși plasmacytic.Boala se poate manifesta prin leziunea unui grup de ganglioni sau a mai multor variante (variantă multicentrică). Varianta hialino-vasculară este mai favorabilă; în foliculii limfoizi, țesutul fibros crește odată cu dezvoltarea acestuia
eprodus [plasmă: tip ganglion limfatic
distrofie de yapină. Varianta plasmatică este însoțită
Acumularea plasmatică în țesutul limfoid proliferat ^
celule. După îndepărtarea chirurgicală a limfomelor afectate
de obicei, apare recuperarea completă. Boala multicentrică a lui Castleman este cea mai dificilă. în procesul de implicare
diferite grupuri de ganglioni limfatici, precum și interne
Limfadenita Kikuchi-Fujimoto- Limfadenita acută de etiologie necunoscută cu dezvoltarea necrozei în zona paracorticală. Majoritatea femeilor tinere care suferă de lupus eritematos sistemic sunt bolnave. În unele cazuri, limfadenita lui Kikuchi-Fujimoto precede dezvoltarea lupusului eritematos sistemic. Ganglionii limfatici cervicali sunt afectați în principal. În examinarea microscopică, pe lângă necroza paracortexului, se atrage atenția asupra proliferării macrofagelor cu o deformare caracteristică în formă de secera a nucleului și absența aproape completă a boabelor neutrofile.
noocytes.
Histiocitoza sinusală cu limfadenopatie masivă(boala
Rosai-Dorfman) este o boală de etiologie neclară, în care există o creștere semnificativă a diferitelor grupuri de ganglioni. Uneori, organele interne sunt afectate. Rezultatele fatale au fost raportate. Microscopic, numărul de macrofage (histiocite) crește brusc în ganglionii limfatici, în principal în sinusuri (de unde și numele bolii). Macrofage celulele limfoide fagocitoză activ. Se presupune natura autoimună a procesului: limfocitele, din anumite motive, devin străine și sunt distruse de macrofage. Majoritatea copiilor din primul deceniu de viață sunt bolnavi, dar boala apare și la adulți.
2. MODIFICĂRI DE DISREGENERATOR Scleroza țesutului limfaticnoduri. Scleroza focală și perivasculară este de obicei un rezultat al limfadenitei. De asemenea, se dezvoltă atunci când este expus la radiații ionizante (fibroză radiogenică în rezultatul limfadenitei de radiație), care este utilizat în tratamentul neoplasmelor maligne și a unui număr de leziuni non-tumorale. În acest caz, modificările fibroplastice apar în cazurile în care ganglionii limfatici sunt direct
în zona de iradiere.
macroscopicnodurile sunt oarecum lărgite, compactate, la tăiere țesutul este gri deschis, cu straturi uneori definite de țesut albicios.
Cand microscopicstudiul determină îngroșarea capsulei din cauza sclerozei brute, prezența în ea a unor vase de microcirculație dilatate paralitice și a unei infiltrații limfoplasmatice ușoare. Țesutul limfoid al ganglionilor cortexului, paracortexului, medulei suferă atrofie de severitate variabilă. Semnele histiocitozei sinusale sunt absente sau ușoare.
LIMFOAMELE
Principalele neoplasme primare ale ganglionilor limfatici sunt limfoame (limfoame maligne).
Definiție.Limfoame - maligneneoplasme care se dezvoltă din limfocite, precursorii și derivații acestora. Până acum, se obișnuiește desemnarea acestor tumori prin termenul de „limfoame maligne”, dar trebuie amintit că conceptul de „limfoame benigne” nu există în clasificările histologice internaționale moderne.
Clasificare.În prezent, sistemul de clasificare general acceptat pentru limfoame este cea de-a doua ediție a clasificării OMS a tumorilor limfoide (2000), conform căreia toate limfoamele sunt împărțite în trei grupe:
Limfoame din celulele B, precursorii și derivații acestora (celule plasmatice);
Limfoame de la T- și EK (NK) -mreTOK, precum și predecesorii lor;
Boala Hodgkin (limfomul Hodgkin).
Primele două grupuri de limfoame sunt denumite în mod tradițional limfoame non-Hodgkin(adică limfoame non-Hodgkin)
În oncomorfologie, limfoamele sunt împărțite în primul rând histologic în trei grupe - folicular, folicular-difuzși difuz- în funcție de celulele tumorale formează sau nu structuri care seamănă cu foliculii limfoizi secundari și cât de pronunțată este o creștere tumorală foliculară sau difuză. În funcție de mărimea celulelor tumorale, celula mica, celula mixtași celula marelimfoame.
LIFMUL FOLLICULAR
Definiție.Limfom folicular (anterior) limfom nodular)- Limfomul B, ale cărui celule formează structuri care seamănă cu foliculii limfoizi secundari normali.
Caracteristici clinice și morfologice.Rata de incidență a limfomului folicular variază foarte mult de-a lungul țărilor. Așadar, în Statele Unite, reprezintă aproximativ 30% din toate limfoamele non-Hodgkin, în Marea Britanie și Germania - aproximativ 20%, în Asia și Africa - aproximativ 10%. În Rusia, această tumoră este rară. Limfomul folicular afectează mai ales adulții (vârsta medie de 55 de ani). Limfomul folicular nu apare practic la vârsta de 20 de ani, prin urmare, astfel de persoane ar trebui să fie diagnosticate cu limfom folicular cu prudență extremă cu studiile suplimentare obligatorii (imunohistochimice și biologice moleculare).
macroscopicganglionii limfatici afectati, mai rar alte organe sunt de obicei marite, adesea nedureroase. Caracterizat prin schimbări în formă de undă în volumul țesuturilor implicate (în cursul bolii, fie crește în dimensiune, apoi scade).
Tablou microscopic.Țesutul limfomului folicular este compus în principal din două tipuri de celule - asemănătoare centricelor și asemănătoare centrului. Celule asemănătoare centricelor- celule asemănătoare cu celule mici ale centrului folicular (centrecite). Caracteristica lor caracteristică este prezența contururilor neregulate (neregulate) ale nucleului. Astfel de nuclei sunt numiți clivate, iar celulele asemănătoare cu centrecite sunt desemnate ca fiind mici celule divizate ale centrului folicular. Celule de tip Centroblast- celule care seamănă cu celule mari ale centrului folicular (centroblasti). Nucleele lor pot avea forma corectă (celule mari nedivizate ale centrului folicular)sau să fie neregulat (celule mari divizate ale centrului folicular).
De obicei, în țesutul ganglionului limfatic afectat, se formează numeroși noduli monomorfi (similari unul cu altul) de celule tumorale (foliculi tumori),separate prin straturi înguste de țesut interfollicular. Uneori, foliculii tumori apar în afara ganglionului limfatic, în țesutul adipos perinodal. Cu toate acestea, limfomul folicular nu are întotdeauna o structură atât de caracteristică, ceea ce creează dificultăți în diferențierea acestei tumori de hiperplazia limfoidă reactivă.
Uneori, există celule unice care seamănă cu celule Reed-Sternberg. Limfomul folicular cu celule mari este mai probabil să aibă o componentă difuză decât alte subtipuri ale acestui limfom. În majoritatea cazurilor de limfom folicular,
celulele tumorale care circulă în sânge. Numărul lor este diferit. Numărul total al globulelor albe poate fi crescut sau normal. În unele cazuri, apare leucemizarea limfomului folicular.
Clasificare.Există trei tipuri principale de limfom folicular.
1. Limfom folicular cu celule mici(limfom folicular centrocitic) - limfom folicular, în țesutul căruia există mai puțin de 25% din centroblastele tuturor celulelor tumorale (sau mai puțin de 5 celule în 20 de câmpuri de vedere cu o mărire la microscop x 400).
2. Limfom cu celule mixte foliculare(limfom folicular centric-centroblastic) - limfom folicular, în țesutul căruia centroblastele 25-50% din toate celulele tumorale (sau 5-] 5 celule în 20 de câmpuri de vedere cu o mărire la microscop x 400).
3. Limfom cu celule mari foliculare(limfom centroblastic folicular) - limfom folicular, în țesutul căruia există mai mult de 50% din centroblastele tuturor celulelor tumorale (sau mai mult de 15 celule în 20 de câmpuri de vedere cu o mărire la microscop x 400).
Limfomul cu celule mici foliculare reprezintă aproximativ 65% din toate limfomele foliculare, limfomul folicular mixt - aproximativ 25%, limfomul folicular cu celule mari - aproximativ 10%.
Primele două variante sunt tumorile de grad scăzut. Limfomul cu celule mari foliculare este ceva mai agresiv și se referă la tumorile cu malignitate intermediară.