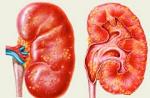
Sindromul tunelului carpian este o patologie în care nervul median este comprimat în zona încheieturii. Putem spune că sindromul de tunel este o boală a secolului, care este acum răspândită, în special în rândul persoanelor din IT care lucrează la computer pentru o lungă perioadă de timp. Boala aparține bolilor neurologice și aparține grupului de neuropatii tunelare.
Sindromul se manifestă cu simptome foarte neplăcute: amorțeală prelungită la nivelul degetelor și dureri acute la încheietura mâinii. Timpul prelungit la computer, încărcările monotone constante pe mână în timpul robotului cu mouse-ul duc la o îngustare a canalului anatomic, care încalcă și stoarce nervul periferic din tunelul carpului.
Sindroamele tunelului nu sunt o boală independentă, ci un complex de simptome clinice cauzate de ciupirea și compresiunea unui nerv în spații înguste, așa-numitele tuneluri anatomice. Pereții unor astfel de tuneluri sunt canale naturale care, în mod normal, trec în mod liber vasele periferice și nervii. Cu diferite patologii, îngustarea lor apare, ceea ce duce la stoarcerea vaselor și a nervilor care trec prin ea.
Patologia a fost găsită în orice moment la femei mult mai des decât la bărbați. Acest lucru se datorează faptului că femeile au mai multe șanse să efectueze activități monotone, ceea ce pune o încordare asupra mușchilor mâinii. Printre bărbați, boala afectează programatorii de computer. Compresia nervului carpian poate fi cauzată de îngroșarea tendoanelor care sunt aproape de nervul median, precum și de deteriorarea nervului în sine: îngroșarea și umflarea acestuia.
Sindromul tunelului carpian se dezvoltă ca urmare a mișcărilor repetitive care implică aceeași mușchi la încheietura mâinii. Primele simptome apar atunci când utilizați un mouse de calculator, când peria se află într-o poziție permanent greșită. Acest lucru pune multă presiune asupra încheieturii și poate fi complicat prin sindromul tunelului ulnar. Mouse-ul computerului este responsabil pentru răspândirea bolii în întreaga lume. Și din moment ce computerele sunt în fiecare casă, iar tinerii petrec multe ore pe net, boala preia caracterul unei pandemii.
Motivele dezvoltării sindromului
Am scris deja mai sus despre motivele dezvoltării procesului patologic. Orice procese patologice care reduc dimensiunea canalelor anatomice și contribuie la compactarea țesuturilor din interiorul acestuia, pot provoca dezvoltarea sindromului de tunel. Există mulți factori suplimentari care pot declanșa dezvoltarea sindromului. Acestea includ:

- Leziuni la încheietura mâinii (entorse, fracturi, vânătăi);
- Sarcina. În această perioadă, corpul feminin este sensibil la multe fenomene, de exemplu, edem. Atunci când o cantitate semnificativă de lichid se acumulează în corp, apar probleme cu fibrele nervoase, deoarece umflarea pune presiune crescută pe încheietura mâinii, ceea ce duce la ciupirea nervului.
- Tulburări metabolice (diabet zaharat).
- Artrita reumatoida.
- Tulburări hormonale. În perioada schimbărilor hormonale, în special la femei, există probleme cu articulațiile, care sunt adesea însoțite de neuropatii tunelare.

Problemele de mai sus pot provoca simptome neplăcute dacă faceți următoarele:
- acțiuni monotone ale mâinii monotone;
- cu o poziție inconfortabilă a mâinilor;
- în timp ce vorbim la un telefon mobil;
- atunci când faceți exerciții fizice cu accent pe încheietura mâinii;
- cu vibrații prelungite (lucrul cu tastatura);
- cu utilizarea îndelungată a mouse-ului (peria este suspendată).
În plus, obiceiurile proaste pot complica situația: fumatul, alcoolul, obezitatea.
Simptome
Simptomele primare, care apar într-un stadiu incipient al bolii, sunt caracterizate prin furnicături la nivelul degetelor, dureri severe, dar de scurtă durată, pe locul unde trece nervul median. Pe măsură ce boala progresează, simptomele devin mai complicate și se înmulțesc. Simptomele sunt cele mai pronunțate noaptea, ceea ce interferează cu odihna deplină a unei persoane. În același timp, o persoană nu poate adormi până dimineața, din cauza unei amorțeală extrem de neplăcută a mâinii și a unor dureri severe, insomnie și oboseală cronică.
Sindromul are propriile sale caracteristici. De exemplu, nu toată mâna este amorțită, ci doar trei dintre degetele sale: degetul mare, indexul, jumătatea și jumătatea degetului inelar, degetul mic nu este niciodată afectat în această patologie. În cazuri foarte avansate, funcționalitatea mâinii este perturbată, este imposibil să o încleștezi într-un pumn, durerea apare atunci când încearcă să conecteze degetul mare și degetul mic, o persoană nu este capabilă să ia un obiect în mână și apoi să-l țină. Cu alte cuvinte, abilitățile motorii fine sunt afectate și mâinile nu se mai supun, ceea ce poate duce la atrofie musculară și dizabilitate.
O persoană devine neputincioasă și vulnerabilă, nu poate conduce o mașină, să vorbească la telefon, să lucreze la un computer, să desfășoare activități în gospodărie și să se autoserveze.

Toate simptomele din stadiul inițial al bolii sunt reversibile și sunt eliminate în siguranță. În cazuri avansate, poate fi necesar un tratament chirurgical, în care canalul este lărgit și eliminarea excesului de tendon.
Cronologia simptomelor:
- În timpul mișcărilor monotone și monotone (de exemplu, la computer sau la tricotat), în zona pasajului nervos există o durere plictisitoare, care radiază spre degetul mare, index și degetul mijlociu. Pentru a elimina durerea, este suficient să întrerupeți și să strângeți mâinile de mai multe ori și, de asemenea, să faceți o pauză de jumătate de oră. Problema apare din cauza unei patente nervoase slabe și a tulburărilor circulatorii. În această etapă, toate simptomele sunt reversibile.
- Dacă ignorați problema pentru o lungă perioadă de timp, atunci după un anumit timp, senzația de furnicături și arsură la mână nu se dispărește de la sine, ci urmărește persoana chiar și după câteva ore pentru câteva ore, transformându-se într-o durere constantă plictisitoare. Durerea constantă este cauzată de o îngroșare a tendonului din jurul nervului. Începe să apese pe nerv și apar dureri pe interiorul mâinii, care radiază până la degete.
- Organismul încearcă să compenseze factorii nefavorabili, prin urmare, se observă o acumulare de lichid limfatic între cartilaje, care transportă fragmente din țesutul afectat și celulele cu fluxul limfatic. În starea sa naturală, acest proces elimină perfect problemele, iar lichidul se dizolvă singur. Cu stres constant, procesul inflamator nu este capabil să regreseze și auto-vindecarea sa este imposibilă. Prin urmare, umflarea prelungită și congestia limfatică sunt ireversibile fără tratament suplimentar. Umflarea și amorțirea sunt semnificative noaptea, iar dacă sunt însoțite de dureri severe, atunci boala a atins un punct culminant. Și în curând singura cale de ieșire va fi intervenția chirurgicală.
Diagnostice
Diagnosticul este realizat de un neurolog sau neurochirurg cu experiență, deoarece un medic de altă specialitate nu va putea distinge între amorțeala nocturnă pe termen scurt a mâinii și un proces patologic. Principala metodă de diagnostic este de a determina viteza de conducere nervoasă a impulsurilor. În acest scop, se efectuează electromiografia (EMG) sau electroneuromiegrafia (ENG). Acesta din urmă vă permite să diferențiați sindromul de tunel de o hernie a coloanei vertebrale și osteochondroză.
Cum se realizează electromiografia? Pacientul, care stă într-un scaun confortabil, este așezat pe electrozii cu perie, tratat în prealabil cu un antiseptic. Electrozii sunt conectați la un dispozitiv special cu electromiograf. Impulsurile electrice sunt trecute prin electrozi și se înregistrează conducta nervoasă. Rezultatul este afișat pe un monitor de computer și este înregistrat simultan pe hârtie sub formă de unde. Rezultatul electromiografiei este foarte asemănător cu o electrocardiogramă și se realizează pe baza acelorași principii. Specialistul examinează și evaluează rezultatul pentru un verdict.
De asemenea, este posibilă diagnosticul bolii pe baza unor teste.
Testul lui Fallen... Pentru a efectua testul, trebuie să vă îndoiți și să îndoiți mâinile cu 90 de grade (vezi figura). O senzație de amorțeală sau furnicături apare imediat în 20 de secunde. O persoană sănătoasă poate experimenta, de asemenea, amorțeală și durere, dar nu mai devreme de 1 minut.
Testul lui Tinell. Când bateți cu un ciocan neurologic, există o senzație de furnicături și durere care radiază la trei degete. Uneori, atingerea provoacă dureri severe.
Testul lui Durcan. Stoarcerea mecanică a încheieturii în zona pasajului nervos determină amorțirea degetului mare, indexului, mijlocului și uneori a jumătății degetului inelar.
De asemenea, este efectuat un test de opoziție, care constă în imposibilitatea de a conecta degetul mare și degetul mic. Acest fenomen se dezvoltă ca urmare a slăbiciunii de atunci (o creștere la baza degetului mare).

Tratamentul sindromului de tunel
Tratamentul bolii se realizează pe trei direcții:
- tratament medicamentos;
- fizioterapie;
- exerciții gimnastice;
- interventie chirurgicala.
Tratament medicamentos
Într-un stadiu incipient al bolii, starea pacientului poate fi îmbunătățită cu ajutorul medicamentelor.Un astfel de tratament se efectuează în regim ambulatoriu. Prescrieți medicamente din grupul AINS (antiinflamatoare nesteroidiene), care ameliorează rapid inflamația, durerea și umflarea:
- diclofenac;
- ibuprofen;
- nimesulidă;
- analgină.
Pentru a reduce presiunea în zona nervului comprimat, medicamentele hormonale, corticosteroizii, sunt utilizate sub formă de injecții direct în tunelul carpului. Injecțiile sunt foarte eficiente în tratarea durerii, umflăturii și inflamației.

Vitamina B are un efect de vindecare bun, deoarece vitamina în sine are un efect antiinflamator.
Trebuie menționat că tratamentul simptomatic cu medicamente nu duce la vindecarea completă, ci doar facilitează starea pacientului. Prin urmare, este recomandat să purtați o brățară împreună cu medicamente. Purtarea unei orteze vă permite să ameliorați simptomele nocturne, care sunt deosebit de obositoare pentru pacient.
Fizioterapie
Ca tratament fizioterapeutic, aceștia folosesc:
- Băi cu parafină. O perie dureroasă este coborâtă în baie cu parafină topită. Apoi procedura se repetă de încă 3-4 ori până când se formează așa-numita mănușă de parafină pe mână. Apoi, o mănușă specială este pusă pe mână cu parafină sau învelită într-un prosop cald. Articulațiile și tendoanele sunt încălzite sub influența parafinei fierbinți, care ameliorează inflamația, umflarea și durerea.
- Terapia cu ultraviolete. În acest tratament, tendoanele și articulațiile sunt încălzite de unde electromagnetice cu undă scurtă în intervalul mai multor gigahertz.
- Tratamentul cu ultrasunete. Expunerea la unde sonore de înaltă frecvență duce la o creștere a temperaturii în zona tratată, ceea ce îmbunătățește conducta canalului, ameliorează umflarea și durerea. Un curs de două săptămâni de tratament cu ultrasunete poate reduce semnificativ manifestarea simptomelor.
- Terapie manuală. În timpul tratamentului cu această metodă, s-au observat îmbunătățiri ale circulației sângelui mâinilor.

Exerciții gimnastice
Exercițiile pot fi făcute independent acasă, deci avantajul lor este evident.
Numărul de exercițiu 1. Puneți mâna într-o baie cu apă caldă, faceți un pumn și rotiți-o în apă. Apa caldă trebuie să fie la temperatura potrivită pentru a vă încălzi mâna. Durata procedurii nu este mai mare de 15 minute. După terminare, puneți o mănușă de iarnă sau înfășurați mâna într-o cârpă sau eșarfă caldă.
Exercițiul nr. 2. Compresă de încălzire de noapte, care se face pe baza de alcool sau vodcă diluată. Nu luați alcool medical pur, vă poate arde pielea de pe mână.
Numărul de exercițiu 3. Masaj. Este necesar să masăm întreaga mână, și nu doar mâna, pornind de la exteriorul palmei, urcând până la exteriorul antebrațului. Masajul trebuie efectuat de un maseur profesionist.
Exercițiul numărul 4 Hidromasaj. O poți face singur de două ori pe zi. Folosiți apă rece și caldă dimineața și apă caldă seara. Masajul ar trebui să afecteze gulerul, omoplații, umeri, antebrațe, mâini.
Interventie chirurgicala
Realizate în cazuri grave avansate, atunci când toate celelalte metode sunt ineficiente. Scopul operației este de a tăia ligamentul care pune presiune asupra nervului median.
Două tipuri de operații sunt efectuate:
- endoscopic;
- intervenția clasică într-un mod deschis.
O procedură endoscopică implică utilizarea unui endoscop, care este introdus în tunelul carpului printr-o incizie de puncție. Aceasta este o intervenție chirurgicală minim invazivă, care lasă un punct mic pe pielea pacientului. Perioada de recuperare după o astfel de procedură este scurtă și aproape nedureroasă.
Procedura clasică deschisă implică o incizie mai mare pe interiorul palmei. După acest tip de intervenție, cicatricea rămâne mai mare, iar perioada de recuperare este mai lungă.
Sindromul tunelului radial
Este o creștere a presiunii asupra nervului radial, care este localizat în mușchii și oasele cotului și antebrațului. Cauzele acestei afecțiuni pot fi:
- prejudiciu;
- lipoame (tumori benigne);
- inflamația țesuturilor din jur;
- osteocondrozei;
- hernie spinală.
Cei mai sensibili la sindromul tunelului carpian sunt persoanele cu boli somatice. În plus, femeile au această problemă mai des decât bărbații, deoarece au un tunel carpial mai îngust.
la primele semne de boală, trebuie să consultați un medic
Cauzele bolii
Cauzele acestei boli includ următorii factori:
- activitate umană profesională asociată cu mișcări monotone constante ale mâinii;
- diverse leziuni, fracturi, luxații ale mâinii, în urma cărora nervul median este comprimat;
- stagnarea lichidului din organism din cauza sarcinii sau luarea de contraceptive hormonale;
- predispozitie genetica;
- boala tiroidă;
- diabet;
- boli inflamatorii și reumatice ale mâinii;
- creșterea anormală a oaselor (acromegalie).
Simptomele bolii
Durere în degete
- Primele simptome ale debutului bolii sunt durerea, furnicăturile, arsura și amorțirea degetelor. La început, apar din când în când și dispar repede, dar după un timp, pacientul începe să le simtă constant.
- Odată cu dezvoltarea ulterioară a sindromului de tunel noaptea, durerea apare la nivelul degetelor, care poate radia către articulațiile antebrațului și cotului. După frecarea sau agitarea periei, disconfortul dispare.
- În plus, degetele pacientului pot deveni mai puțin sensibile, mușchii devin mai slabi și devine dificil pentru o persoană să dețină obiecte mici.
Tratarea sindromului de tunel carpian acasă
Exerciții
Remediile la domiciliu au fost folosite de oameni de mai mulți ani pentru a trata afecțiuni precum sindromul tunelului carpian.
- Simptomele nu vă vor deranja dacă lucrați pentru a vă schimba poziția și pentru a face o pauză timp de 15 minute. Dacă mușchii vă odihnesc mai mult, atunci sănătatea dvs. se va îmbunătăți.
- Puteți face exerciții simple, cum ar fi stoarcerea unei mingi de cauciuc.
- Aplicarea gheții pe zona încheieturilor nu este un efect rău.





Retete populare
În unele cazuri, pentru tratamente se folosesc diverse plante, a căror utilizare ajută la ameliorarea durerii la nivelul degetelor. Desigur, înainte de aceasta, trebuie să consultați un medic.
Infuzie de castraveți și rozmarin sălbatic - un remediu popular excelent care ajută la normalizarea circulației sângelui și la ameliorarea amorțelilor la nivelul degetelor. Castraveți murati (3 bucăți) trebuie tăiați în bucăți mici și amestecați cu trei păstăi de ardei roșu. Toate acestea sunt umplute cu votcă (0,5 l). Infuzia trebuie plasată într-un loc întunecat timp de 7 zile, apoi strecurați și frecați încheietura mâinii.
Tratament de cătină - remediul cu cătină este bun pentru a ajuta la a face față durerii la mâinile persoanelor cu o boală precum sindromul tunelului carpian. Tratamentul este următorul. Boabele se frământă și se amestecă cu apă. Amestecul rezultat ar trebui să fie opac. Apoi, trebuie să îl încălziți până la 37 de grade și să vă aburiți mâinile timp de o jumătate de oră. Este o idee bună să faceți un masaj ușor înainte de asta.
După procedură, mâinile trebuie șterse bine și izolate. Puteți folosi mănuși sau mănuși din lână. Tratamentul se efectuează timp de o lună, apoi trebuie să faceți o pauză timp de două săptămâni.
Compresa de dovleac - Dovleacul este un remediu minunat care poate atenua starea pacientului. O compresă de terci de dovleac este aplicată pe brațul dureros, învelită în celofan deasupra și învelită într-o eșarfă de lână caldă. Aceste ambalaje de încălzire se fac o dată pe zi. Durata tratamentului este de cinci până la șase zile.
Tratamentul cu amoniac și sare - Din amorțeala degetelor și senzația de arsură cu sindromul tunelului, un astfel de agent de vindecare ameliorează: o lingură de sare, 50 de grame de zece la sută amoniac și 10 grame de alcool de camfor pentru a se dizolva în 1 litru de apă.
Frecarea cu ulei de ardei - Ardeiul negru măcinat este capabil să învingă sindromul de tunel carpian. Cum de a trata folosind acest remediu? Rețeta este simplă: se toarnă 100 de grame de piper cu un litru de ulei vegetal și se încălzește la foc mic timp de cel puțin o jumătate de oră. Produsul rezultat într-o formă caldă este frecat de articulația afectată de mai multe ori pe zi.
Bulion de Lingonberry - amelioreaza durerea la maini si edemul un astfel de remediu popular ca decoctul de lingonberry. Frunzele plantelor (câteva lingurițe) trebuie turnate cu apă (un pahar) și fierte timp de 15 minute. Produsul scos din sobă trebuie filtrat. Bea o înghițitură de mai multe ori pe zi.
Cum se reduce pufulețul
Umflarea este un alt simptom neplăcut al unei afecțiuni precum sindromul tunelului carpian. Tratamentul constă în utilizarea perfuziilor diuretice.
Consumul unei infuzii de rădăcini de pătrunjel dă rezultate excelente. O lingură de materii prime trebuie turnată cu apă clocotită (0,5 l) și lăsată la infuzat până dimineața. Infuzia de vindecare se bea în timpul zilei prin înghițitură.
Un efect similar este oferit de un remediu obținut din frunze albe de mesteacăn. Câteva linguri de frunze trebuie turnate cu apă clocotită (un pahar) și preparate timp de aproximativ trei ore. Infuzia trebuie consumată în patru doze, 1/3 cană înainte de masă.
Ursul are proprietăți diuretice și antiinflamatorii excelente. Medicamentul este preparat astfel: frunzele plantei (1 lingură) se prepară cu un pahar de apă clocotită timp de câteva ore. Remediul se bea într-o lingură de mai multe ori pe zi.
Prevenirea sindromului de tunel
Prevenirea sindromului de tunel carpian
Pentru a reduce șansele de a dezvolta o afecțiune precum sindromul de tunel carpian, luați în considerare următoarele recomandări.
- Când lucrați la computer, acordați preferință touchpad-ului, încercând să utilizați mouse-ul mai rar. Dacă este imposibil să refuzați utilizarea mouse-ului, încercați să mențineți peria drept în timp ce lucrați. Acordați atenție poziției mâinii - de la cot la mână, ar trebui să stea pe masă.

- Utilizați modele confortabile de mouse și tastatură, un suport pentru încheietură va fi o achiziție bună, ceea ce va reduce tensiunea în mână atunci când lucrați. Dacă trebuie să petreci mult timp la computer, schimbă-ți scaunul pentru unul care are cotiere.

- Dacă de multe ori tastați pe tastatura unui laptop sau netbook, conectați din când în când o tastatură de la un computer desktop.
- Dacă începeți să vă simțiți obosit, faceți o pauză pentru o mică gimnastică care să vă sprijine mâinile. Strângeți și deschideți degetele de mai multe ori, faceți mișcări de rotație cu mâinile în direcții diferite, aplecați-vă palmele, împletesc degetele. Puteți păstra o jucărie pe birou, care vă va aminti să vă încălziți și poate fi folosită pentru gimnastică. Mărgelele de trandafir sunt grozave în acest scop, sortând mărgelele una câte una, vei scuti tensiunea din mâini. Puteți rostogoli două bile în palmă.
- Dacă știți că va trebui să vă încărcați încheietura mâinii, pre-încălziți-vă mâinile făcând gimnastică. Puteți face o baie cu apă caldă.
Sindromul tunelului carpian face viața mult mai dificilă. În cele mai multe cazuri, îl câștigăm făcându-ne afacerile obișnuite. Folosind sfaturile noastre, vă puteți proteja de această patologie sau vă pot atenua starea dacă simptomele bolii s-au manifestat deja.
Sindromul tunelului (neuropatia tunelului) este denumirea generală pentru un grup de afecțiuni neuropatice în care trunchiul nervos este comprimat. Sindromul și-a luat numele de la forma structurii fibroase osoase - un canal (tunel) al articulațiilor, tendoanelor și oaselor care înconjoară nervul.
Cauzele bolii
Nervul care circulă în canalul țesutului dur este protejat în mod sigur de influențele externe. Dar, în același timp, poate suferi deformații ale canalului, pereții cărora îl înconjoară. Supraestensiunea ligamentelor și a tendoanelor duce la deformări, determinând o deteriorare temporară a aportului de sânge la țesuturi și o deficiență de nutrienți în ele. Cu încărcături constante pe această zonă, schimbările sunt fixate și devin permanente: țesuturile tunelului se îngroașă, se desprind sau se umflă. Ca urmare, nu există spațiu liber în tunel și crește presiunea asupra trunchiului nervos, după care încep să se dezvolte tulburări ale funcțiilor sale - conducerea semnalelor motorii.
Mult mai rar, sindromul de tunel poate fi cauzat de umflarea nervului în sine. Această afecțiune se poate dezvolta datorită intoxicației generale a organismului cu săruri de metale grele, derivați de arsen și mercur și alte substanțe toxice. Cursul prelungit al bolii cuiva care necesită utilizarea de antibiotice, diuretice și vasodilatatoare poate duce, de asemenea, la dezvoltarea neuropatiei tunelului.
Factori de risc
Sindromul tunelului se dezvoltă de obicei în zonele care sunt expuse la stres constant sau regulat sub formă de mișcări monotone, repetitive. Dar, pe lângă iritarea mecanică a nervului și a țesuturilor din jur, alți factori pot duce la boală.
Următoarele categorii de populație prezintă riscul de a dezvolta sindromul tunelului:
- persoanele ale căror activități profesionale sau zilnice includ același tip de mișcări de extensie a flexiei (coafori, dactilisti, jucători de tenis, interpreți de limbă de semn, muzicieni - cel mai adesea violoniști, chitariști, pictori etc.);
- persoane cu vârsta peste 50 de ani (modificările legate de vârstă care apar în tot corpul afectează invariabil țesutul osos);
- persoane care suferă de boli endocrine (diabet zaharat, disfuncție a glandei tiroide, glandă hipofizară), care afectează semnificativ capacitatea de reparație a țesuturilor;
- persoanele cu antecedente familiale de boli ale sistemului musculo-scheletice sau care suferă de aceste boli (artrită, osteochondroză etc.);
- persoanele care sunt deseori expuse microtraumurilor articulațiilor și ligamentelor (mișcători, culturisti, zidari etc.);
- persoane cu boli autoimune (lupus eritematos sistemic, HIV etc.)
Tipuri de sindrom de tunel
Sindromul de tunel carpian este cel mai frecvent tip de neuropatie tunelară și este adesea confundat cu singura formă a bolii.
Dar această afecțiune se poate dezvolta atunci când sunt încălcate următoarele trunchiuri nervoase:

Compresia oricăruia dintre acești nervi face parte din categoria sindroamelor tunelului și prezintă simptome similare.
Simptome
Compresia trunchiului nervos se dezvoltă treptat și în același ritm intensitatea simptomelor crește. În stadiul inițial, sindromul nu se manifestă practic: o persoană poate experimenta doar o senzație de disconfort cu stres prelungit din partea corpului în care este prins nervul. Pe măsură ce canalul se îngustează, apar disfuncții din ce în ce mai importante ale nervului, care se manifestă prin următoarele simptome:
- calmare în zona afectată, agravată după efort fizic;
- durerea poate apărea în repaus (cel mai adesea noaptea);
- amorțeală, furnicături se resimte în partea periferică a corpului (cea care este situată mai departe decât punctul de prindere a nervilor);
- atunci când încercați să "întindeți" articulația sau ligamentul afectat sau când atingeți această zonă, durerea crește.
- Cu o îngustare semnificativă a tunelului, simptomele mai accentuate se alătură simptomelor enumerate:
- rigiditatea articulației afectate;
- deteriorarea tonusului muscular în zona compresiunii nervoase;
- cu tensiunea simultană a mușchilor simetrici (de exemplu, când strângeți ambele palme în pumn), mușchii de pe membrul afectat sunt mai puțin pronunțate, ceea ce indică atrofia lor.
Unul dintre semnele caracteristice ale neuropatiei tunelului este că atunci când un nerv este prins într-o articulație mare (scapula, cotul, coapsa), durerea poate apărea la o distanță considerabilă de zona afectată, ceea ce face dificil diagnosticul. De exemplu, în durerile de umăr însoțite de amorțeală la nivelul umărului, antebrațului sau spatelui superior, nervul poate fi comprimat atât în \u200b\u200barticulația cotului, cât și în scapula.
complicaţiile
Cel mai adesea, neuropatia tunelului devine cronică atunci când exacerbările bolii alternează cu perioadele de remisie (cursul asimptomatic al bolii).
Vestea bună pentru persoanele care suferă de sindromul tunelului este că patologia depășește rareori zona afectată, iar cel mai rău care se poate întâmpla este o creștere a simptomelor și a durerii.
Astfel, această afecțiune nu pune în pericol viața. Dar îi poate perturba foarte mult calitatea. Durerea, care în timp devine din ce în ce mai prelungită și mai puternică, poate provoca tulburări ale somnului, poftei de mâncare, poate provoca iritabilitate extremă și poate duce în cele din urmă la alte boli ale sistemului nervos, cum ar fi insomnie cronică, anorexie, bulimie etc.
Diagnostice

În primul rând, medicul care examinează pacientul exclude alte boli care prezintă simptome similare cu tabloul clinic al neuropatiei tunelului. Printre astfel de boli se numără artrita, artroza, nevralgia, mialgia etc.
După aceea, testele neurologice sunt utilizate pentru clarificarea diagnosticului, concepute pentru a detecta deteriorarea trunchiului nervos. Cel mai des utilizat test este numit Tinel simptom, în care medicul atinge pielea peste canalul care conține nervul deteriorat. Cu sindromul tunelului, pacientul simte amorțeală, furnicături, mâncărime (așa-numita „senzație de crepături de gâscă înfiorătoare”). Dacă sindromul s-a dezvoltat într-o zonă inaccesibilă testului Tinel, se poate prescrie electromiografia, care examinează capacitatea nervului de a conduce impulsuri.
Tratament
Tratamentul neuropatiei tunelului are ca scop ameliorarea procesului inflamator și eliminarea edemului în zona afectată, ușurarea pacientului de durere și prevenirea afectării nervilor mai severe.
Tratament medicamentos
Printre produsele medicale, următoarele grupuri și-au confirmat eficiența:
- (AINS), cum ar fi Ibuprofen, Ketorolac, Indometacin, Nimesulide etc., pe lângă ameliorarea inflamației, asigură un efect analgezic;
- medicamentele hormonale (Hydrocortisone, Prednisolone) sunt injectate în zona afectată prin injectare și / sau aplicate pe această zonă sub formă de unguent;
- clorura de calciu este injectată, intravenos, pentru a ameliora inflamația și a stabiliza răspunsul sistemului imunitar;
- preparatele vitaminice sunt prescrise pentru a îmbunătăți conducerea semnalelor nervoase și pentru a normaliza circulația sângelui în zona compresiunii nervoase.
Fizioterapie
Fizioterapia este prescrisă individual, în funcție de rezultatele examinării și de gradul de compresiune a nervului - în unele cazuri cu neuropatie tunelară, se recomandă excluderea oricărei sarcini pe articulația afectată.
Interventie chirurgicala

În cazurile în care tratamentul conservator al sindromului de tunel a fost ineficient, medicul poate recomanda un tratament chirurgical. În timpul operației, care se desfășoară sub anestezie generală și durează aproximativ o oră, chirurgul excizează îngroșarea țesuturilor care comprim nervul, ceea ce permite restaurarea funcției sale.
Dezavantajele acestei metode de tratament includ faptul că este imposibil de a prezice în avans cât de eficientă va fi operația. Într-un procent mic de cazuri (aproximativ 2-3%), pacienții după operație prezintă o creștere a simptomelor.
Corecția stilului de viață
Multe persoane preferă o opțiune de tratament „convenabilă” în care medicul să prescrie medicamente sau tratamente eficiente, fără a necesita nicio acțiune din partea pacientului. Din păcate, neuropatia tunelului implică participarea activă a pacientului la procesul de tratament.
Principala condiție pentru recuperarea sau obținerea unei remisiuni pe termen lung este eliminarea mișcărilor stereotipate care au dus la compresiunea nervului. Adesea, aceasta devine singura măsură eficientă pentru ameliorarea simptomelor sindromului de tunel.
Încercați să faceți lucruri normale cu mâna sănătoasă dacă aveți un cot, încheietura mâinii sau nervi brahiali. Dacă acest lucru nu este posibil, minimizați stresul pe brațul rănit: efectuați doar cele mai necesare acțiuni cu acesta, mutând cea mai mare parte a lucrului la cea sănătoasă.
Obțineți obiceiul de a dormi în partea opusă brațului, piciorului sau omoplatului. Acest lucru va permite zonei afectate să se „odihnească” în timpul somnului tău și astfel să compensezi stresul în timpul zilei.
Sindromul de tunel este una dintre bolile vremurilor noastre. Această boală este neurologică. În lucrările medicale, sunt descrise mai mult de treizeci de soiuri de o astfel de boală. În fiecare caz, o zonă specifică a corpului este afectată, de exemplu, încheietura, cotul și așa mai departe. Este important să înveți să recunoști simptomele bolii în timp.
Sindromul tunelului - ce este?
Această afecțiune apare atunci când nervul median este ciupit. După cum știți, este localizat într-un tunel îngust, care este format din mușchi, țesut osos și tendoane. Când zonele apropiate de nerv se umflă, acesta este comprimat. Drept urmare, transmiterea impulsurilor este perturbată. În stadiul inițial, sindromul tunelului carpian deranjează doar din când în când. Cu toate acestea, atunci când boala degenerează într-o formă mai gravă, chiar și cele mai de bază acțiuni sunt dificile. Nimeni nu moare din cauza acestei afecțiuni patologice, dar îngreunează viața.
Sindromul de tunel carpian

Această boală afectează tunelul carpian. Apare ca urmare a compresiunii nervului median de către ligamentele carpiene în timpul flexiei-extensiei repetate a mâinilor. Mai des această boală este diagnosticată la femei. Doamnele au încheietura mult mai subțire. În plus, odată cu vârsta, modificările hormonale grave încep în corpul lor. Toate acestea servesc ca factor favorabil pentru dezvoltarea sindromului de tunel carpian.
Există, de asemenea, mai multe grupuri de profesii în care această boală este diagnosticată mai des decât de obicei. Sindromul de tunel amenință persoanele care se angajează în acest tip de activitate:
- muzicieni;
- artiști;
- programatori;
- jucători și utilizatori de PC entuziaști;
- casieri;
- lucrători de producție care efectuează mișcări monotone monotone cu mâinile.
Sindromul tunelului cubital

Aceasta este neuropatia de compresie a nervului ulnar. De fapt, aceasta este ischemia „apendice”. Nervul este comprimat, aportul său de sânge este perturbat, datorită căruia există o degradare a acestei zone cu toate consecințele care urmează. Sindromul de tunel Ulnar are același mecanism de dezvoltare ca carpal, tarsal sau radial. O astfel de patologie ortopedică diferă doar în localizare.
Sindromul de tunel - cauze
Există o serie de factori care provoacă dezvoltarea acestei afecțiuni. Cel mai adesea, sindromul de tunel carpian apare din următoarele motive:
- munca pe termen lung la computer (implică utilizarea unei tastaturi și a unui mouse);
- artrita și alte boli reumatice care provoacă leziuni articulare;
- vânătăi, luxații, fracturi și alte leziuni;
- tendovaginită și alte inflamații articulare;
- patologie în activitatea rinichilor, glandei tiroide și a altor boli care provoacă acumularea de lichid în organism;
- diabet;
- obezitate;
- abuzul de alcool;
- amiloidoza;
- sarcina și alte boli care provoacă modificări hormonale;
- hipotermie;
- fumat;
- predispozitie genetica.
Sindromul tunelului - simptome
Cursul acestei boli în fiecare caz poate fi diferit. Mai des, sindromul carpian poate avea următoarea imagine clinică:
- amorțirea degetelor, care apare după somn sau mișcări bruște;
- parestezie (există senzația de ace și pârtii târâtoare, furnicături neplăcute, arsuri și așa mai departe);
- durere la nivelul degetelor, care radiază spre antebraț sau articulația cotului;
- stângace - obiectele cad din mâini, este dificil să scrii sau să imprimi ceva;
- scăderea sensibilității în zona afectată;
- modificarea temperaturii palmelor, întunecarea unghiilor.
În plus, sindromul tunelului, în funcție de locație, poate fi unilateral sau bilateral. Mai des membrul predominant este afectat de boală. Dacă pacientul este dreapta, atunci mâna dreaptă suferă, iar în stânga - stânga. Cu toate acestea, atunci când apare o patologie ortopedică în perioada de purtare a unui copil sau din cauza perturbării hormonale în organism, ambele membre pot fi afectate de boală.
Cum se tratează sindromul de tunel?
Înainte de a prescrie terapia, medicul va efectua o examinare completă. O astfel de procedură va permite un diagnostic precis. Dacă medicul suspectează sindromul de tunel carpian la pacientul care s-a adresat, acesta va studia cu siguranță simptomele acestuia, precum și efectuarea altor manipulări. Pentru a face un diagnostic, se efectuează următoarele teste provocatoare:
- Testul lui Phalen - trebuie să îndoiți peria cât mai mult posibil. După un minut va apărea o senzație de furnicături. Cu cât aceste simptome neplăcute încep mai devreme în timp, cu atât stadiul bolii este mai sever.
- Testul lui Tinel - trebuie să atingeți zona cu nervul afectat. Dacă un pacient are sindromul tunelului carpian, apar furnicături, amorțeală și durere.
- Testul lui Durcan - strângeți peria și așteptați aproximativ jumătate de minut. Dacă există patologie ortopedică, degetele devin amorțite și se simte furnicături.
Tratamentul cu sindromul de tunel prevede un tratament complet, dar înainte de a-l prescrie, pacientului i se recomandă să urmeze următoarele proceduri:
- electroneuromyography;
- radiografie;
Cum se tratează sindromul de tunel carpian?
Terapia acestei afecțiuni are ca scop reducerea minimă a procesului inflamator și eliminarea umflăturii în zona afectată. În plus, tratamentul trebuie să amelioreze durerea. Atunci când aveți de-a face cu o leziune, se pot folosi medicamente, non-medicamente și metode chirurgicale. Primele două metode sunt eficiente în stadiul inițial al bolii. Dacă boala a devenit o formă prelungită, nu puteți face fără intervenție chirurgicală.
Terapia conservatoare implică numirea unor astfel de medicamente:
- antiinflamatoare nesteroidiene (Movalis, Diclofenac);
- diuretice (Veroshpiron sau Furosemide);
- vitamine B;
- corticosteroizi (hidrocortizon, prednison);
- vasodilatatoare (Trental);
- relaxante musculare (Mydocalm).
Dacă diagnosticul confirmă sindromul tunelului carpian, tratamentul la domiciliu se poate face cu medicamente prescrise de medic. Vindecarea de sine nu este permisă! Medicul trebuie să monitorizeze starea pacientului în toate etapele tratamentului. Cu toate acestea, există o serie de criterii care indică faptul că terapia conservatoare pentru pacient va fi ineficientă. Acești factori includ:
- dacă solicitantul are peste 50 de ani;
- pacientul se plânge de furnicături constante ale mâinilor;
- simptomele bolii apar de aproximativ un an.
Sindromul tunelului cotului - tratament
Terapia pentru această boală este similară cu cea utilizată în lupta împotriva tipului carpic al bolii. Pe lângă tratamentul medicamentos, pot fi prescrise și proceduri de fizioterapie. Dacă este diagnosticat un sindrom tunel al articulației cotului, sunt prescrise simultan cu medicamentele următoarele manipulări:
- phonophoresis - în timpul procedurii apare vasodilatația și crește fluxul de sânge în capilare. Se recomandă 10-12 sesiuni.
- Terapia cu șocuri - are ca scop reducerea durerii și îmbunătățirea circulației sângelui. În plus, după o astfel de procedură, metabolismul este restabilit și celulele sunt reînnoite. Cursul terapeutic este reprezentat de 5-7 proceduri.
Exerciții de sindrom de tunel
Ele servesc ca o măsură preventivă eficientă. În plus, ele pot fi utilizate ca metodă suplimentară de combatere a bolii. Când sindromul tunelului carpian este diagnosticat, exercițiile pot fi făcute astfel:
- Cu degetele împletite trebuie efectuate mișcări de strângere.
- Trebuie să vă scuturați mâinile relaxate în aer.
- Mâinile ridicate trebuie să fie încleștate în pumn și să nu fie încuiate.
- Este necesar să apăsați coatele în părțile laterale, să strângeți și să deschideți degetele.
Kinesio taping pentru sindromul de tunel

Această corecție are o serie de caracteristici. Nu provoacă anxietate sau disconfort la pacient. Sindromul tunelului carpian presupune utilizarea benzilor pe bază de bumbac. Au un efect terapeutic ridicat. Benzile împiedică evaporarea umidității și îmbunătățesc alte proceduri medicale concomitente. Acestea includ masaj, terapie fizică, medicamente și așa mai departe.
Sindromul tunelului - unguent
Manipulările locale vor ajuta la îmbunătățirea efectului pastilelor. Utilizarea unguentelor dă rezultate deosebit de bune. Când sindromul de tunel carpian este diagnosticat, tratamentul poate fi efectuat cu următoarele medicamente de actualitate:
- Voltaren;
- Diclofenac;
- Clodifene;
- Rapten.
Sindromul tunelului - blocaj

În tratamentul unei afecțiuni, injecțiile sunt foarte eficiente. Tratamentul sindromului încheieturii carpiene asigură forma unui blocaj cu astfel de medicamente:
- Neurobion;
- Milgamma;
- Neuroubin;
- Naklofen;
- Mydocalm;
- Trental.
Tratamentul sindromului de tunel cu remedii populare
În tratamentul unei afecțiuni, agenții non-farmacologici pot fi utilizați simultan cu medicația. Acestea includ următoarele "medicamente":
- decocturi;
- infuzii;
- tincturi și așa mai departe.
Cum se tratează sindromul de tunel carpian cu frunze de lingonberry?
ingrediente:
- apă - 250 ml;
- materii prime uscate - 1 lingură.
Pregătire, aplicare:
- Frunzele de lingonberry se toarnă cu apă și se pun pe aragaz.
- Aduceți compoziția la fierbere și, reducând focul la foc mic, gătiți un sfert de oră.
- Bulionul este răcit și filtrat.
- Ar trebui să fie luate cu înghițituri mici de 4-5 ori pe zi. Acest medicament ameliorează perfect durerea și reduce umflarea.
Sindromul tunelului carpian - tratament cu compresa ulei-ardei
ingrediente:
- ardei iute - 50 g;
- ulei vegetal - 500 ml.
Pregătire, aplicare:
- Ingredientele sunt combinate și amestecul este trimis la sobă.
- Compoziția se gătește la foc mic la o jumătate de oră, amestecând ocazional.
- Răciți produsul finit.
- Compoziția medicamentoasă se freacă în zona afectată.
Sindromul de tunel - chirurgie

Scopul operației este de a calma presiunea asupra nervului median. Când sindromul tunelului carpian este într-un stadiu avansat, tratamentul cu metode conservatoare este ineficient în acest caz. În schimb, pacientului i se poate oferi o intervenție chirurgicală. Operația se efectuează sub anestezie locală. Sindromul de tunel este operat în două moduri:
- La încheietura mâinii se face o tăietură deschisă. Lungimea sa este de 5 cm. În timpul unei astfel de operații, ligamentele sunt disecate, care comprimă nervul.
- Metoda folosind un endoscop. În timpul acestei operații, în zona afectată se fac două incizii mici (fiecare 1,5 cm). Un endoscop este introdus în primul și un instrument chirurgical este introdus în cel de-al doilea, cu care sunt tăiate ligamentele.
După o intervenție chirurgicală, o suprafață turnată este aplicată pe zona operată timp de o lună. În perioada de recuperare, sunt prescrise fizioterapie și exerciții terapeutice. După 3 luni, funcționalitatea mâinii este restabilită cu 80%, iar după 6 luni - complet. Pacientului i se poate recomanda schimbarea locului de muncă timp de șase luni sau un an. Cu toate acestea, după recuperarea completă, el poate reveni la activitatea obișnuită.
Sindromul tunelului - Cele mai moderne tratamente - site-ul Revistei Pierdere în Greutate
Și avem și noi

Sindromul tunelului carpian este o afecțiune care se dezvoltă atunci când nervul median este prins sau rănit în tunelul carpian al mâinii. În acest caz, mișcările și sensibilitatea degetelor sunt perturbate (primele trei și o parte a degetelor a patra sunt afectate).
Sindromul tunelului carpian este considerat o boală profesională, deoarece se dezvoltă cel mai adesea la persoane cu anumite profesii, ale căror activități sunt asociate cu flexia monotonă și extensia mâinii. De exemplu, muzicieni, croitori, secretari (lucrează cu mouse-ul și tastatura computerului).
Există alte două nume pentru sindromul tunelului carpian: sindromul de tunel carpian și sindromul de tunel... Deși acest ultim nume nu este în totalitate corect, deoarece există și alte sindroame tunel (de exemplu, sindromul de compresie al ramurii profunde a nervului ulnar).
Statistici
Prevalența globală a sindromului de tunel carpian este cuprinsă între 1,5% și 3%. Mai mult, aproximativ 50% din toate cazurile sunt utilizatori activi ai unui computer personal.Conform diferitelor surse, sindromul de tunel carpian este de 3-10 ori mai frecvent la femei decât la bărbați.
Apariția maximă a bolii apare între 40 și 60 de ani. Totuși, acest lucru nu înseamnă deloc faptul că tinerii nu sunt susceptibili de această boală: conform statisticilor, 10% din toate cazurile au sub 30 de ani.
Se crede că persoanele care lucrează zilnic și de multe ore pe computer sunt cele mai susceptibile de a dezvolta sindromul tunelului carpian. Potrivit unui studiu, fiecare al șaselea chestionat îl are. Cel mai mare risc este pentru utilizatorii care, în timp ce lucrează cu o tastatură și un mouse de computer, au mâna întinsă cu 20 ° sau mai mult în raport cu antebrațul. Sindromul tunelului carpian este o boală relativ „tânără”. Pentru prima dată, o boală similară cu sindromul tunelului carpian a fost descrisă de către chirurgul englez Sir James Paget în 1854 la un pacient cu o fractură a razei la nivelul încheieturii.
Puțin mai târziu a devenit clar că boala se poate dezvolta la lucrătorii care efectuează mișcări monotone.
Ei bine, pe vremea noastră, când computerul personal a intrat ferm în viața unei persoane moderne, sindromul tunelului carpian a devenit aproape o epidemie. Cu toate acestea, știința nu stă nemișcată. Prin urmare, există o veste excelentă pentru utilizatorii activi ai unui computer personal: au fost dezvoltate o platformă specială și un mouse pentru computer zburător, cu un inel magnetic care poate rezista la greutatea unei mâini umane. Noutatea elegantă poate fi folosită atât pentru tratamentul sindromului tunelului, cât și pentru prevenirea dezvoltării acestuia.
Structura și activitatea nervilor
În corpul nostru există aproximativ 85 de miliarde de celule nervoase. Acestea sunt localizate în creier și măduva spinării (sistemul nervos central - SNC), precum și în nodurile (grupuri de celule nervoase) care se află în afara SNC (de exemplu, coloanele vertebrale - în apropierea coloanei vertebrale).Procesele care se extind din celulele nervoase se adună și formează pachete - nervi.
Împreună, toți nervii formează sistemul nervos periferic, a cărui sarcină este să transmită impulsuri din creier și măduva spinării către organe și țesuturi. Mai mult, fiecare nerv este responsabil pentru propria sa zonă sau organ.
Structura celulei nervoase (neuron)
Celula nervoasa (neuronul) este o unitate structurală extrem de specializată a sistemului nervos care are corp (soma) și apendici (axon și dendrite).Corp Celula nervoasă conține un nucleu și este delimitată afară de un perete care constă din două straturi de grăsime. Datorită acestui fapt, numai substanțele care se dizolvă în grăsimi (de exemplu, oxigen) intră în celulă.
neuroniiau forme diferite (sferice, fusiforme, stelate și altele), precum și numărul de procese. În funcție de funcția îndeplinită, neuronii sunt sensibili (percep impulsurile de la organe și le transmit către sistemul nervos central), motorii (trimit comenzi din sistemul nervos central către organe și țesuturi), precum și intercalare (comunică între neuronii senzoriali și cei motori).
Corpul celulelor nervoase nu este capabil de reproducere (divizare) și recuperare în caz de daune. Cu toate acestea, atunci când axonul sau dendrita sunt tăiate, celula asigură refacerea părții moarte a procesului (creștere).
Axon și dendrite
Axon- un proces lung al unei celule nervoase care transferă excitația și informațiile de la un neuron către un organ executiv sau țesuturi (de exemplu, mușchi).
Majoritatea celulelor nervoase au un singur axon. Cu toate acestea, se poate împărți în mai multe ramuri care se conectează la alte celule: mușchi, nerv sau glandular. Această conexiune a axonului cu celula țintă se numește sinapsă. Există un decalaj sinoptic între axon și celulă.
La sfârșitul fiecărei ramuri a axonului există o îngroșare, în care există bule cu o substanță specială - un mediator. Până la un anumit moment, el se află într-o stare „adormită”.
În exterior, majoritatea axonilor sunt acoperiți cu celule Schwann (de sprijin și hrănire), care formează teaca (pulpa) mielinei. Între celulele Schwann există interceptări Ranvier - zona în care este întreruptă teaca de mielină. Cu toate acestea, unii axoni nu au celule Schwann - fibre fără mielină.
Sistemul nervos periferic este caracterizat prin fibre de mielină.
dendritele- creșteri scurte ramificate ale unui neuron, cu ajutorul cărora primește informații de la celulele corpului și alte celule nervoase.
Structura nervoasă
 Un nerv este o structură în care pachetele de fibre nervoase (în principal axoni) se împletesc și se desfășoară paralel între ele.
Un nerv este o structură în care pachetele de fibre nervoase (în principal axoni) se împletesc și se desfășoară paralel între ele. În exterior, nervul este acoperit cu trei straturi:
1.
Endoneuriu, în care trec capilarele (vasele mici) care alimentează fibrele nervoase.
2.
Perineuriu, „îmbrăcarea” mănunchiuri de fibre nervoase, deoarece conține colagen (proteine \u200b\u200b- baza țesutului conjunctiv), care are o funcție de susținere.
3.
Epineurul este stratul exterior al țesutului conjunctiv dens care înconjoară nervul.
Nervii efectuează transmiterea impulsurilor din creier, precum și măduva spinării, către celulele organelor și țesuturilor corpului.
Cum se transmite impulsul nervos?
Acesta este un proces complex care se realizează cu ajutorul unei pompe sodiu-potasiu. Ce inseamna asta? Cert este că peretele stratului exterior al axonului este o structură complexă (membrană), datorită căreia ionii de sodiu și potasiu pot intra atât în \u200b\u200binteriorul axonului cât și lăsați-l. Drept urmare, se formează un impuls, care este transmis de la axon către alte celule.Cum are loc transferul de impulsuri?
 În mod normal, axonul este în repaus și nu conduce impulsuri. Prin urmare, ionii de potasiu se mișcă în interiorul corpului axonului, iar ionii de sodiu spre exterior (aproximativ, ca și când o celulă proaspătă ar fi plasată într-o soluție salină).
În mod normal, axonul este în repaus și nu conduce impulsuri. Prin urmare, ionii de potasiu se mișcă în interiorul corpului axonului, iar ionii de sodiu spre exterior (aproximativ, ca și când o celulă proaspătă ar fi plasată într-o soluție salină).
Cu toate acestea, când un impuls ajunge la axon din dendrită, situația se schimbă: sodiul se mișcă în interiorul axonului, și potasiul iese. Ca urmare, mediul intern al axonului capătă o încărcare pozitivă pentru o perioadă scurtă, ceea ce duce la încetarea fluxului de sodiu în celulă. Dar, în același timp, potasiul continuă să părăsească axonul.
Între timp, ionii de sodiu din interiorul celulei se răspândesc în alte părți ale axonului, schimbând permeabilitatea membranei sale, facilitând astfel propagarea suplimentară a impulsului. Când trece printr-un anumit punct din axon, corpul celulei nervoase primește o „comandă” să se relaxeze, astfel încât revine la o stare de repaus.
Această transmitere a impulsului este destul de lentă (de exemplu, semnalul transmis de creier va ajunge la mână după un minut). Cu toate acestea, datorită tecilor de mielină, este accelerat, deoarece „sare” pe intervale de Ranvier.
 Cu toate acestea, impulsul trebuie să meargă către o celulă adiacentă. Pentru a face acest lucru, după ce a ajuns la o îngroșare la sfârșitul neuronului, promovează eliberarea de mediatori din veziculele care intră în fanta sinoptică. Mai mult, mediatorii sunt conectați la receptori speciali de pe celula țintă a organului (mușchi, glande și alții). Ca urmare, are loc o acțiune: mișcarea mâinii, degetelor, întoarcerea capului și așa mai departe.
Cu toate acestea, impulsul trebuie să meargă către o celulă adiacentă. Pentru a face acest lucru, după ce a ajuns la o îngroșare la sfârșitul neuronului, promovează eliberarea de mediatori din veziculele care intră în fanta sinoptică. Mai mult, mediatorii sunt conectați la receptori speciali de pe celula țintă a organului (mușchi, glande și alții). Ca urmare, are loc o acțiune: mișcarea mâinii, degetelor, întoarcerea capului și așa mai departe.
Anatomia mâinii, a încheieturii și a antebrațului
 O mână este o parte a unei mâini umane care are trei secțiuni:
O mână este o parte a unei mâini umane care are trei secțiuni:
Toate oasele mâinii sunt interconectate de articulații, ligamente și mușchi. Datorită acestui fapt, mișcările din mână devin posibile, care sunt controlate de sistemul nervos.
 Antebraț -parte a mâinii umane, care constă din două oase tubulare (lungimea prevalează peste lățime): raza și ulna. În partea superioară, este delimitat de articulația cotului, iar mai jos de încheietura mâinii.
Antebraț -parte a mâinii umane, care constă din două oase tubulare (lungimea prevalează peste lățime): raza și ulna. În partea superioară, este delimitat de articulația cotului, iar mai jos de încheietura mâinii.
Structura și funcția nervului median
Caracteristici ale pasajuluiNervul median începe în regiunea umărului din ramurile formate de fibrele nervilor spinali (a șasea-a opta colul uterin și primul toracic). Apoi merge la mână, dar nu dă nicio ramură la nivelul umărului și a fosei cubitale.
După ce a ajuns în zona antebrațului (de la cot la mână), nervul median dă mai multe ramuri. Apoi trece în canalul carpului sub ligamentul transvers al încheieturii și se ramifică în ramurile terminale.
În cursul său, nervul median innervează următorii mușchi:
- Flexor superficial și profund al degetelor, care sunt responsabili de flexia degetelor II-V
- Mușchiul care promovează flexia și rotația antebrațului - circulator pronator
- Mușchiul flexor al încheieturii - flexează și răpește mâna
- Mușchiul flexor al falangei unghiale a primului deget
- Mușchiul palmar lung, care flexează mâna și încordează aponevroza palmară (o placă cu tendon larg care acoperă mușchii mâinii de la suprafața palmară)
- Mușchiul pătrat, care este responsabil pentru rotația mâinii și a antebrațului
- Mușchiul abducător de deget
- Mușchiul care se opune degetului mare al tuturor celorlalți
- Flexor degetul mare
- Mușchi care flexează degetele II-III.
 Pe baza zonelor de inervație, nervul median participă la flexia și abducția mâinii către partea interioară, flexia degetelor, aducând ridicarea primului deget la restul degetelor mâinii, rotirea mâinii și antebrațului.
Pe baza zonelor de inervație, nervul median participă la flexia și abducția mâinii către partea interioară, flexia degetelor, aducând ridicarea primului deget la restul degetelor mâinii, rotirea mâinii și antebrațului.
De asemenea, nervul median innervează pielea de pe suprafața palmară a mâinii primului, index și degetelor mijlocii, precum și o parte a degetelor inelare, iar pe dorsul mâinii, pielea falangelor terminale ale degetelor index și mijlocii.
Astfel, nervul median asigură atât mișcarea, cât și sensibilitatea mâinii.
Cauze ale leziunii nervului median
Lumina tunelului carpian este destul de îngustă. Prin urmare, orice factor care duce la îngustarea acestuia sau care provoacă creșterea țesuturilor din interiorul acestuia, poate provoca dezvoltarea sindromului de tunel carpian, deoarece acest lucru comprimă nervul median între oasele și tendoanele încheieturii.Lucrări pe termen lung la computer (folosind mouse-ul și tastatura computerului)
Cel mai adesea duce la dezvoltarea sindromului de tunel carpian, deoarece acest tip de activitate provoacă o mică vătămare cronică la țesuturile moi ale mâinii, precum și la tendoanele care circulă în tunelul carpului. Motivul este mișcările repetate, rapide și frecvente ale încheieturii și brațului de același tip. Rezultatul este inflamația aseptică (non-bacteriană) a tendoanelor din tunelul carpului, ceea ce duce la umflarea și afectarea de către reținător.Cu toate acestea, studiile au arătat că nu toți utilizatorii frecventi de computere personale dezvoltă sindromul de tunel carpian. Anumite condiții sunt necesare pentru apariția sa. De exemplu, cele mai dese riscuri sunt persoanele cu grad de obezitate III-IV (datorită grăsimii, lumenului îngustului tunelului carpului), sexului feminin (tunelul carpal mai îngust anatomic) și alți alți factori.
Artrita: artrita reumatoida, psoriazica sau guta, si alte boli reumatice cu implicare articulara
La debutul bolii, o reacție inflamatorie apare în articulațiile încheieturii. În plus, bolile sistemice (care afectează corpul în ansamblu) duc la dezvoltarea inflamației și edemului țesuturilor moi, inclusiv mușchii și tendoanele, care trec în tunelul carpului, de aceea lumenul său este îngustat.Mai mult, în timp, pe măsură ce cursul bolii de bază se agravează, apare îmbătrânirea cartilajului articular. Prin urmare, își pierd elasticitatea, apar fisuri pe ele. În consecință, cartilajul începe să se uzeze treptat, iar în unele locuri atât de mult încât osul să fie expus. Astfel de modificări duc la moartea cartilajelor și la fuziunea suprafețelor articulare. Prin urmare, apar deformări, ca urmare a faptului că structura anatomică normală a tunului mâinii și carpului este perturbată.
Leziuni acute la încheietura mâinii
 Ele provoacă dezvoltarea sindromului de tunel carpian în aproximativ 10% din toate cazurile bolii. Ele suprimă rapid producția de mediatori inflamatori în țesuturi (histamină, prostaglandine). Prin urmare, durerea și umflarea sunt reduse, iar sensibilitatea țesuturilor este îmbunătățită.
Ele provoacă dezvoltarea sindromului de tunel carpian în aproximativ 10% din toate cazurile bolii. Ele suprimă rapid producția de mediatori inflamatori în țesuturi (histamină, prostaglandine). Prin urmare, durerea și umflarea sunt reduse, iar sensibilitatea țesuturilor este îmbunătățită. Cu toate acestea, corticosteroizii sistemici au multe efecte secundare (de exemplu, tulburări de somn, ulcere stomacale și intestinale). Prin urmare, sunt utilizate cu prudență, în special pentru anumite boli (de exemplu, diabetul zaharat). În plus, ele suprimă activitatea sistemului imunitar, deci nu sunt prescrise în prezența infecțiilor.
Există încă un moment neplăcut: după retragerea corticosteroizilor, se poate dezvolta sindromul „revenire”: toate simptomele revin rapid din nou.
Tratamentul local
Este considerat a fi cel mai eficient în ameliorarea simptomelor acute.Administrarea amestecurilor medicinale
Un amestec medicamentos dintr-un anestezic (Lidocaina sau Novocaine) cu un hormon corticosteroid (Diprospan sau hidrocortizon) este injectat în tunelul carpului folosind un ac lung special. De regulă, după introducerea medicamentelor în cavitatea tunelului carpian, durerea și alte simptome ale bolii dispar după ceva timp. Cu toate acestea, în unele cazuri, durerea se poate agrava, dar scade treptat după 24-48 de ore.
Cu această metodă de tratament, starea pacientului se îmbunătățește după prima injecție. Dacă simptomele nu dispar complet, atunci alte două proceduri sunt efectuate cu un interval de două săptămâni între ele.
Cu o recidivă a bolii (apariția din nou a simptomelor), cursul tratamentului se repetă.
Comprese locale cu o compoziție complexă
Una dintre opțiunile de compoziție:
- Dimexid - 50 ml
- Soluție de lidocaină 10% - 2 ml sau Novocaină 2% - 30 ml
- Soluție de hidrocortizon - 1 fiolă
- Apa - 30 ml
Compoziția pregătită poate fi păstrată într-un loc răcoros și folosită timp de câteva zile.
Sindromul tunelului carpian: operație
Tratamentul chirurgical este recomandat dacă simptomele persistă timp de 6 luni.Scopul intervenției este reducerea presiunii asupra nervului median prin lărgirea lumenului tunelului carpian.
Există două tipuri de intervenții chirurgicale care se efectuează sub anestezie locală:

După operație, o formă de tencuială este aplicată pe zona încheieturilor timp de câteva zile. Fizioterapia și gimnastica remedială sunt utilizate ca tratament de restaurare (mișcările degetelor trebuie efectuate cu încheietura mâinii fixe).
La 3 luni de la operație, funcția mâinii este restabilită cu 70-80%, iar după 6 luni - complet.
După recuperare, pacientul poate reveni la activitățile sale normale. Cu toate acestea, dacă condițiile de muncă nu sunt modificate (aranjarea corectă a locului de muncă, utilizarea tăierilor), există un risc ridicat de recidivă (revenirea simptomelor bolii)
Tratament fără droguri
Pentru a trata sindromul de tunel carpian, mulți medici folosesc acupunctura, terapia manuală și alte tehnici.Cu hipotiroidism terapia de substituție hormonală este prescrisă: L-tiroxină, Eutirox.
Cu menopauză fiziologice sau artificiale (îndepărtarea ovarelor) pentru terapia de înlocuire, medicamentele hormonale care conțin estrogen (hormonul sexual feminin) sunt prescrise. Cu toate acestea, un astfel de tratament este posibil numai dacă femeia a avut ultima menstruație în urmă cu cel mult 10 ani și nu a împlinit 60 de ani.
Dacă o femeie menstruativă are luând contraceptive hormonale, a dezvoltat sindromul tunelului carpian, apoi sunt anulate sau schimbate în alt medicament.
Tratamentul diabetului zaharat menită să prevină creșterea nivelului de zahăr pe parcursul zilei. Deoarece în acest caz, se formează o cantitate mare de substanțe care afectează neuronii. Cu toate acestea, tratamentul are propriile sale caracteristici în funcție de tipul bolii.
Pentru diabetul de tip I, se administrează insulină (cu acțiune scurtă, lungă sau medie). Doza și regimul de administrare sunt individuale, în funcție de gravitatea bolii și de nivelul de zahăr din sânge.
În diabetul de tip II, sunt prescrise medicamente hipoglicemice (Glucophage, Metformin), care cresc sensibilitatea pereților celulari la insulină, îmbunătățind aportul de glucoză. În plus, reduc formarea de glucoză în ficat, precum și absorbția acesteia în intestin.
În timp ce menținem funcția parțială a pancreasului, se folosesc medicamente care stimulează producția de insulină de către celulele sale. Aceștia sunt derivați de sulfoniluree: clorpropamidă, Gliquidone și alții.
Indiferent de tipul de diabet, se prescriu preparate cu acid tiiacic (Tiogamma, Berlition) pentru a îmbunătăți alimentația țesuturilor. Ele îmbunătățesc absorbția glucozei de către țesuturi, leagă radicalii liberi (molecule instabile care afectează alte celule normale ale corpului), în special celulele sistemului nervos.
Cu insuficiență renală cronică tratamentul are ca scop îmbunătățirea funcției și a circulației sângelui în rinichi, eliminarea excesului de lichid din organism și a produselor finale ale metabolismului proteinelor.
Pentru aceasta, se folosesc medicamente care subțiază sângele și îmbunătățesc circulația sângelui în vasele mici (de exemplu, Warfarina, Angioflux).
Uneori se prescriu diuretice (în funcție de cât de bine se păstrează funcția renală).
Sorbenții (Polysorb, Enterosgel și alții) sunt folosiți pentru a elimina produsele finale ale metabolismului proteinelor.
Cu tensiunea arterială ridicată, se folosesc medicamente care îl reglează: inhibitori de ACE (Diroton, Captopril), antagoniști ai calciului (Verapamil) și alții.
Cu insuficiență renală severă (stadiul III-IV), pacientul este conectat la un aparat renal artificial.
Proceduri de fizioterapie
S-au dovedit bine atât în \u200b\u200btratamentul medicamentelor, cât și în perioada de reabilitare după operație.Cu toate acestea, în ciuda eficienței lor, acestea nu sunt potrivite pentru toată lumea.
Contraindicații generale pentru procedurile de fizioterapie
- Procese tumorale
- graviditate
- Insuficiență cardiacă severă de gradul III
- Orice boli infecțioase și virale în perioada acută (prezența temperaturii ridicate a corpului)
- Diabet zaharat sever (numar mare de zahar)
- Hipertensiunea arterială este o contraindicație temporară. După normalizarea sa, procedura poate fi efectuată.
- Prezența unui stimulator cardiac
- Epilepsie cu convulsii frecvente, isterie și psihoză
- Scăderea tendinței de coagulare a sângelui și sângerare
- Aritmii cardiace severe: fibrilație atrială severă (contracție asincronă a ventriculelor și a atriilor) și extrasistol sever (în această boală, ritmul cardiac este perturbat)
- Prezența inflamației pustulare pe piele (locul de expunere la aparat)
phonophoresis
Se efectuează împreună cu medicamente.În timpul procedurii, efectul asupra organismului se realizează folosind vibrații cu ultrasunete, care promovează pătrunderea medicamentelor în celulă.
În plus, efectul ecografiei în sine este curativ: extinde vasele de sânge și accelerează fluxul de sânge în capilare. Datorită acestui fapt, durerea scade sau dispare, edemul scade și hematomele se rezolvă.
Ca medicamente se utilizează dimexid, calmante, hormoni și alte medicamente. O excepție sunt unele medicamente care sunt distruse de ultrasunete: novocaină, vitamine B, acid ascorbic și alte substanțe.
Obiectivele sunt reducerea durerii și inflamației și accelerarea reparației țesuturilor.
indicaţii
- Boli ale sistemului musculo-scheletic: osteocondroză, artroză, artrită, (boală vasculară)
- Tuberculoza pulmonară activă
- Intoleranță individuală la medicamente pentru fonoforeză
În primul rând, medicul șterge zona pielii pentru a fi tratat cu o soluție dezinfectantă. În continuare, un medicament este aplicat pe piele, apoi un dispozitiv este aplicat pe locul de expunere, care oferă unde ultrasonice.
Durata unei proceduri este de la 10 la 30 de minute. Cursul este de 8-12 sesiuni. După câteva luni, dacă este necesar, se repetă cursul tratamentului.
Terapia cu șocuri
 Metoda se bazează pe acțiunea undelor de șoc acustic (generate de un senzor special), a cărei frecvență este mai mică decât cea percepută de urechea umană - infrasunete. Aceste unde au o amplitudine mare de energie și o durată scurtă, datorită căreia se propagă în țesuturile moi, fără a le deteriora. Aceasta restabilește metabolismul și favorizează reînnoirea celulară.
Metoda se bazează pe acțiunea undelor de șoc acustic (generate de un senzor special), a cărei frecvență este mai mică decât cea percepută de urechea umană - infrasunete. Aceste unde au o amplitudine mare de energie și o durată scurtă, datorită căreia se propagă în țesuturile moi, fără a le deteriora. Aceasta restabilește metabolismul și favorizează reînnoirea celulară. Drept urmare, circulația sângelui în zona afectată se îmbunătățește, durerea scade și sensibilitatea este restabilită. Mai mult, după mai multe proceduri, creșterile osoase încep să se dezintegreze, iar la locul leziunii cresc vase noi.
Metoda este atât de eficientă încât, odată cu începerea la timp a tratamentului, este echivalată cu rezultatul care este disponibil după operație.
Obiective
Tratamentul durerilor acute și cronice cauzate de traume, boli ale sistemului musculo-scheletic (osteochondroză, artrită și altele) și a sistemului nervos.
indicaţii
- Artroză, artrită, osteochondroză, hernii și proeminențe ale discurilor intervertebrale, spurul călcâiului
- Calculi biliari și pietre la rinichi
- Vindecarea lentă a fracturilor
- Leziuni ale țesuturilor moi: mușchi, ligamente, tendoane
- Contracția cicatricială a mușchilor, tendoanelor și ligamentelor, astfel încât mișcările libere (flexie, extensie) la nivelul membrelor sunt limitate
- Durere cu vânătăi, fracturi, entorse
- Arsuri și ulcere trofice
- Dureri musculare cronice datorate suprasolicitării prelungite și frecvente
(pe lângă general)
Vârstă până la 18 ani, de când valurile acționează asupra zonelor de creștere a oaselor. Întrucât atunci când sunt deteriorate, apar modificări ireversibile, care au un efect negativ asupra dezvoltării scheletului copilului.
Metodologie
Medicul ajută pacientul să se așeze mai confortabil pe canapea, apoi șterge zona pielii, dezinfectându-l și degresându-l. Apoi reglează dispozitivul în funcție de zona de aplicare și de boală (există mai multe programe). În continuare, aplică un gel special pe piele, după care aplică un senzor pe locul de expunere, care trimite impulsuri de vindecare.
Cursul tratamentului este de 5-7 proceduri, fiecare durand 20-30 de minute. Procedurile se desfășoară la intervale de 3-7 zile. După tratament, aproximativ 90% dintre pacienți au o îmbunătățire semnificativă a stării lor. Dacă este necesar, cursul tratamentului se repetă după câteva luni.
Pe o notă
Nu folosiți valuri de șoc pe cap, intestine, vase mari de sânge și plămâni.
Prevenirea sindromului de tunel carpian
Conform statisticilor, numărul pacienților cu sindromul tunelului carpian a crescut în ultimii ani, de când computerul personal a intrat ferm în viața unei persoane moderne. Cu toate acestea, formarea bolii poate fi prevenită.Deci, ce trebuie făcut pe baza mecanismului de dezvoltare a bolii?
Stabiliți-vă locul de muncă
Reglați înălțimea biroului computerului astfel încât cotierele scaunului să fie la nivelul suprafeței sale. În această poziție, în timp ce lucrați (tastând sau mișcând un mouse al computerului), antebrațele stau liniștite pe masă sau cotiere și nu sunt suspendate. Prin urmare, mâinile sunt relaxate în timpul lucrului, iar mâna de la încheietura mâinii nu se îndoaie. În acest caz, nu există nicio sarcină suplimentară pe canal și nervul median nu este comprimat.
În plus, în timp ce lucrați, încercați să vă asigurați că spatele inferior în raport cu șoldurile este la un unghi de 90 °, iar unghiul dintre umăr și antebraț este, de asemenea, de 90 °.
Încercați să nu strângeți sau să ciupiți. Asigurați-vă că nu vă trageți capul între umeri.
Găsiți o tastatură și un mouse confortabil
Dacă în timpul lucrului, poziția mâinilor este corectă, atunci mâinile se așează calm deasupra suprafeței de lucru, deci mișcările din ele sunt libere. Cu toate acestea, dacă tastatura este amplasată în sus, atunci trebuie să vă mențineți mâinile deasupra acesteia într-o poziție suspendată. În această poziție, sarcina pe tunelul carpian este crescută. Prin urmare, este mai bine să achiziționați o rogojină specială pentru mână sau o tastatură înclinată.
Alege un mouse pentru computer, astfel încât să se încadreze în palma mâinii în timp ce lucrezi. Acest lucru face ca mâna să fie mai puțin obosită și relaxată. Pentru persoanele care au dezvoltat deja sindromul tunelului carpului, s-au dezvoltat șoareci de calculator speciali care au forma unui joystick. Când lucrați cu ei, tunelul carpian nu este practic încărcat.  În plus, există niveluri speciale de mouse care au o rolă (este mai bine să alegeți cu umplutură cu heliu) la nivelul încheieturii. În această poziție, în timpul funcționării, tunelul carpian este îndreptat și încărcat la minimum.
În plus, există niveluri speciale de mouse care au o rolă (este mai bine să alegeți cu umplutură cu heliu) la nivelul încheieturii. În această poziție, în timpul funcționării, tunelul carpian este îndreptat și încărcat la minimum.
Poziția periilor când lucrați

Reglați unghiul și înălțimea monitorului
 Deci, în timpul lucrului textul este la nivelul ochilor. Deoarece dacă monitorul este situat jos, trebuie să înclinați constant capul în jos, dacă este ridicat, atunci ridicați-l. Cu astfel de mișcări, circulația sângelui în coloana cervicală și brațele se agravează.
Deci, în timpul lucrului textul este la nivelul ochilor. Deoarece dacă monitorul este situat jos, trebuie să înclinați constant capul în jos, dacă este ridicat, atunci ridicați-l. Cu astfel de mișcări, circulația sângelui în coloana cervicală și brațele se agravează.