Anatomia sistemului venos extremitățile inferioare sunt extrem de variabile. Cunoașterea caracteristicilor individuale ale structurii sistemului venos uman joacă un rol important în evaluarea datelor examinării instrumentale în alegerea metodei corecte de tratament.
În sistemul venos al extremităților inferioare, se distinge o rețea profundă și superficială.
Rețea venoasă profundă reprezentată de vene împerecheate care însoțesc arterele degetelor, piciorului și piciorului inferior. Venele tibiale anterioare și posterioare fuzionează în canalul femural-popliteu și formează o venă poplitee nepereche, care trece în trunchiul puternic al venei femurale (v. Femoralis). În vena femurală, chiar înainte de trecerea la iliaca externă (v. Iliaca externa), 5-8 vene perforante și o venă profundă a coapsei (v. Femoralis profunda), care transportă sângele din mușchii din spatele coapsa, curge. Acesta din urmă are, în plus, anastomoze directe cu vena iliacă externă (v. Iliaca externa), prin venele intermediare. În cazul ocluziei venei femurale prin sistemul venos profund al coapsei, aceasta poate curge parțial în vena iliacă externă (v. Iliaca externa).
Rețea venoasă superficială situat în țesutul subcutanat deasupra fasciei superficiale. Este reprezentată de două vene safene - o venă safenă mare (v. Saphena magna) și o venă safenă mică (v. Saphena parva).
Vena safenă mare (v. Saphena magna)începe de la vena marginală interioară a piciorului și ia multe ramuri subcutanate ale rețelei superficiale a coapsei și a piciorului inferior pe toată lungimea sa. În fața gleznei interioare, se ridică la nivelul piciorului inferior și se îndoaie în jurul spatelui condilului interior al coapsei, se ridică până la deschiderea ovală din zona inghinală. La acest nivel, se varsă în vena femurală. Vena safenă mai mare este considerată cea mai lungă venă din corp, are 5-10 perechi de valve, diametrul său de-a lungul întregii sale lungimi variază de la 3 la 5 mm. În unele cazuri, marea venă safenă a coapsei și a piciorului inferior poate fi reprezentată de două sau chiar trei trunchiuri. În partea superioară a venei safene mari, în zona inghinală, curg 1-8 afluenți, acestea se găsesc adesea în trei ramuri care nu au o mare importanță practică: organele genitale externe (v. Pudenda externa super ficialis), epigastrica superficială (v. . Epigastica superficialis) și vena superficială care înconjoară iliul (v. Cirkumflexia ilei superficialis).
Vena safenă mică (v. Saphena parva)începe de la vena marginală exterioară a piciorului, care colectează sânge în principal din talpă. După ce a învârtit glezna exterioară din spate, se ridică de-a lungul mijlocului suprafeței din spate a piciorului inferior până la fosa poplitee. Începând de la mijlocul piciorului, vena safenă mică este situată între foile fasciei piciorului (canalul N.I. Pirogov), însoțită de nervul cutanat medial al gambei. Prin urmare, mărirea varicoasă a venei safene mici este mult mai puțin frecventă decât vena safenă mare. În 25% din cazuri, o venă din fosa poplitee trece prin fascia în adâncuri și curge în vena poplitee. În alte cazuri, vena safenă mică se poate ridica deasupra fosei poplitee și poate curge în vena safenă femurală, mare sau în vena profundă a coapsei. Prin urmare, înainte de operație, chirurgul trebuie să știe exact unde se scurge vena safenă mică în cea profundă pentru a face o incizie țintită chiar deasupra anastomozei. Ambele vene safene sunt larg anastomozate între ele prin anastomoze directe și indirecte și sunt conectate prin numeroase vene perforante cu venele profunde ale piciorului și coapsei. (Fig. 1).
Fig. 1. Anatomia sistemului venos al extremităților inferioare
Vene perforante (comunicante) (vv. Perforantes) conectați venele profunde cu cele superficiale (Fig. 2). Majoritatea venelor perforante au valve suprafasciale care mută sângele de la vene superficiale la vene profunde. Distingeți între venele perforante directe și indirecte. Cele drepte conectează direct trunchiurile principale ale venelor superficiale și profunde, cele indirecte leagă venele safene indirect, adică curg mai întâi în vena musculară, care apoi curge în cea profundă. În mod normal, au pereți subțiri și au un diametru de aproximativ 2 mm. În caz de insuficiență a supapelor, pereții lor se îngroașă, iar diametrul crește de 2-3 ori. Predominează venele perforante indirecte. Numărul de vene perforante pe un membru variază de la 20 la 45. În treimea inferioară a piciorului, unde nu există mușchi, prevalează venele perforante directe, situate de-a lungul marginii mediale a tibiei (zona Cockett). Aproximativ 50% din venele comunicante ale piciorului nu au supape, astfel încât sângele din picior poate curge atât din venele adânci până în cele superficiale și invers, în funcție de sarcina funcțională și de condițiile fiziologice ale scurgerii. În majoritatea cazurilor, venele perforante se ramifică de afluenți, mai degrabă decât de trunchiul marii vene safene. În 90% din cazuri, există un eșec al venelor perforante ale suprafeței mediale a treimii inferioare a piciorului.
Cea mai importantă sarcină a sistemului cardiovascular este de a furniza țesuturilor și organelor nutrienți și oxigen, precum și de a elimina produsele metabolice ale celulelor (dioxid de carbon, uree, creatinină, bilirubină, acid uric, amoniac etc.). Îmbogățirea cu oxigen și îndepărtarea dioxidului de carbon are loc în capilarele circulației pulmonare și saturația cu nutrienți în vasele cercului mare atunci când sângele trece prin capilarele intestinului, ficatului, țesutului adipos și mușchilor scheletici.
o scurtă descriere a
Sistemul circulator uman este format din inima și vasele de sânge. Funcția lor principală este de a asigura mișcarea sângelui, efectuată datorită muncii pe principiul unei pompe. Odată cu contracția ventriculilor inimii (în timpul sistolei lor), sângele este expulzat din ventriculul stâng în aortă și din dreapta în trunchiul pulmonar, din care, respectiv, cercurile mari și mici ale circulației sângelui (CCB și ICC) începe. Cercul mare se termină cu vena cavă inferioară și superioară, prin care sângele venos revine în atriul drept. Și cercul mic este format din patru vene pulmonare, prin care sângele arterial, îmbogățit cu oxigen, curge spre atriul stâng.
Pe baza descrierii, sângele arterial curge prin venele pulmonare, ceea ce nu corespunde ideilor cotidiene despre sistemul circulator uman (se crede că sângele venos curge prin vene și sângele arterial prin artere).
După ce a trecut prin cavitatea atriului stâng și a ventriculului, sângele cu substanțe nutritive și oxigen prin artere intră în capilarele CCB, unde există un schimb de oxigen și dioxid de carbon între acesta și celule, livrarea de nutrienți și eliminarea a produselor metabolice. Acestea din urmă cu flux sanguin ajung la organele excretoare (rinichi, plămâni, glande gastrointestinale, piele) și sunt excretate din corp.
BPC și IWC sunt legate în mod constant. Mișcarea sângelui în ele poate fi demonstrată folosind următoarea schemă: ventriculul drept → trunchiul pulmonar → vasele pulmonare → venele pulmonare → atriul stâng → ventriculul stâng → aorta → vasele cu cerc mare → vena cavă inferioară și superioară → atriul drept → ventriculul drept.

Clasificarea funcțională a navelor
În funcție de funcția îndeplinită și de caracteristicile structurale ale peretelui vascular, vasele sunt împărțite în următoarele:
- 1. Absorbție de șocuri (vase de cameră de compresie) - aorta, trunchiul pulmonar și arterele mari de tip elastic. Ele netezesc undele sistolice periodice ale fluxului sanguin: înmoaie șocul hidrodinamic al sângelui evacuat de inimă în timpul sistolei și asigură mișcarea sângelui către periferie în timpul diastolei ventriculelor inimii.
- 2. Rezistive (vase de rezistență) - artere mici, arteriole, metarteriole. Pereții lor conțin un număr imens de celule musculare netede, datorită contracției și relaxării cărora își pot schimba rapid dimensiunea lumenului. Oferind rezistență variabilă la fluxul sanguin, vasele rezistive mențin tensiunea arterială (TA), reglează magnitudinea fluxului sanguin de organe și presiunea hidrostatică în vasele microvasculaturii (MCB).
- 3. Schimb - nave MCR. Prin peretele acestor vase, există un schimb de substanțe organice și anorganice, apă, gaze între sânge și țesuturi. Fluxul de sânge din vasele MCB este reglat de arteriole, venule și pericite - celule musculare netede situate în afara precapilarelor.
- 4. Capacitiv - vene. Aceste vase sunt foarte extensibile, datorită cărora pot depune până la 60-75% din volumul sanguin circulant (BCC), reglând revenirea sângelui venos la inimă. Venele ficatului, pielii, plămânilor și splinei au cele mai mari proprietăți de depunere.
- 5. Bypass - anastomoze arteriovenoase. Când sunt deschise, sângele arterial este evacuat de-a lungul gradientului de presiune în vene, ocolind vasele MCB. De exemplu, acest lucru se întâmplă atunci când pielea este răcită, când fluxul sanguin este direcționat prin anastomoze arteriovenoase pentru a reduce pierderile de căldură, ocolind capilarele pielii. În același timp, pielea devine palidă.

Cerc pulmonar (mic) de circulație a sângelui
MCC servește la oxigenarea sângelui și la eliminarea dioxidului de carbon din plămâni. După ce sângele a pătruns în trunchiul pulmonar din ventriculul drept, acesta este direcționat spre arterele pulmonare stângi și drepte. Acestea din urmă sunt o continuare a trunchiului pulmonar. Fiecare arteră pulmonară, care trece prin poarta plămânului, se ramifică în artere mai mici. Acestea din urmă, la rândul lor, trec în MCR (arteriole, precapilare și capilare). În MCB, sângele venos este transformat în sânge arterial. Acesta din urmă provine din capilare în venule și vene, care, fuzionând în 4 vene pulmonare (2 din fiecare plămân), curg în atriul stâng.


Cercul corporal (mare) al circulației sângelui
BPC servește pentru a furniza substanțe nutritive și oxigen către toate organele și țesuturile și pentru a elimina dioxidul de carbon și produsele metabolice. După ce sângele a intrat în aortă din ventriculul stâng, acesta este direcționat în arcul aortic. Trei ramuri se îndepărtează de acesta din urmă (trunchi brahiocefalic, carotide comune și artere subclaviene stângi), care furnizează sânge membrelor superioare, capului și gâtului.
După aceasta, arcul aortic trece în aorta descendentă (toracică și abdominală). Aceasta din urmă, la nivelul celei de-a patra vertebre lombare, este împărțită în arterele iliace comune, care furnizează sânge membrelor inferioare și organelor pelvine. Aceste vase sunt împărțite în artere iliace externe și interne. Artera iliacă externă trece în artera femurală, furnizând sânge arterial extremităților inferioare sub ligamentul inghinal.
Toate arterele, care se îndreaptă spre țesuturi și organe, în grosimea lor trec în arteriole și apoi în capilare. În MCB, sângele arterial este transformat în sânge venos. Capilarele trec în venule și apoi în vene. Toate venele însoțesc arterele și sunt denumite similar cu arterele, dar există excepții (vena portă și venele jugulare). Apropiindu-se de inimă, venele se îmbină în două vase - vena cavă inferioară și superioară, care curg în atriul drept.
Vasele de sânge care transportă sângele din organe și țesuturi către inimă.
Sănătatea venelor este direct legată de sănătatea întregului corp ca întreg. Ieșirea fiziologică a sângelui din organe și țesuturi se efectuează tocmai prin sistemul venos. În caz de disfuncție a patului venos, apar simptome care reduc semnificativ calitatea vieții pacienților. Insuficiența venoasă poate fi diagnosticată și prevenită în primele etape de dezvoltare, salvându-se astfel de progresia acestei afecțiuni grave. Citiți despre venele în sănătate și boli, insuficiența venoasă, metodele de diagnosticare, prevenire și tratament în acest articol.
Dispoziții generale privind venele
De ce este nevoie de un sistem venos?
Se știe că în corpul uman, sângele circulă prin vase, care sunt împărțite în diferite tipuri în funcție de funcțiile pe care le îndeplinesc. Acesta este modul în care arterele, venele și capilarele sunt secretate. Deci, prin artere, sângele curge către organe și țesuturi, sângele prin vene revine din organe și țesuturi, iar schimbul de gaze se efectuează prin capilarele din țesuturi.
Deci venele. Structura lor este determinată de funcția îndeplinită. Venele efectuează scurgerea de sânge din organe și țesuturi către inimă. Spre deosebire de artere, peretele vascular al venelor este mai subțire și mai elastic. Presiunea din vene este semnificativ mai mică decât presiunea arterială.
Sângele din vene se numește sânge venos. Este mai sărac în oxigen decât arterial, dar este mai saturat cu dioxid de carbon și are o culoare maro închisă.
Venele subcutanate și profunde
În corpul uman, există vene situate sub piele - acestea sunt vene superficiale. Sunt vizibile cu ochiul liber, deosebit de pronunțate la extremitățile superioare și inferioare. Prin ele, scurgerea de sânge se efectuează în principal din piele, țesut subcutanat și mușchi localizați superficial.
Un alt tip de venă este localizată în canale speciale intermusculare, fasciale, împreună cu arterele. Acestea sunt vene profunde, sunt ascunse de ochi și efectuează scurgerea de sânge din grupurile musculare profunde.
Între ele, venele superficiale și profunde sunt conectate prin așa-numitele vene perforante. Prin urmare, toate venele din corp formează o singură rețea venoasă interconectată.
Vena cavă inferioară și superioară
Există doi colectoare venoase deosebit de mari - vena cavă inferioară și superioară. Prin vena inferioară, sângele curge din organele și țesuturile de sub diafragmă. În consecință, prin vena cavă superioară, sângele curge din extremitățile superioare, cap și gât. Ambele vase curg în inimă în atriul drept.
Venele membrelor
Să ne uităm atent la picioarele și brațele noastre și să încercăm să găsim venele extremităților. Sunt vizibile - acestea sunt vene de culoare albastră, formând un model vascular striat, pronunțat în special pe dorsul mâinilor și picioarelor. După cum am înțeles deja, acestea sunt vene superficiale sau safene. Au o structură definită: arborii și afluenții principali care curg în ele.
Toate venele extremităților conțin un aparat de supapă, care face sângele să circule prin vene exact într-o singură direcție.
Structura anatomică și funcția venelor piciorului
Când o persoană face mișcări, la nivelul membrelor inferioare atunci când merge, în special când aleargă, există o cerere crescută de oxigen în mușchi, care este furnizat împreună cu sângele arterial. Volumul sângelui care curge crește și sistemul venos ajută la realizarea acestuia. Complexul de vene ale extremităților inferioare este reprezentat de vene profunde și superficiale (sau așa cum se mai numesc și safene). Venele superficiale de pe picioare sunt vizibile cu ochiul liber, reprezentate de trunchiurile principale ale venelor safene mari și mici. Venele profunde din picioare sunt situate în imediata apropiere a arterelor din canalele intermusculare. Fluxul de sânge prin vene se desfășoară într-o singură direcție (spre inimă), care are loc datorită muncii articulare a aparatului de valve al sistemului venos și al mușchilor picioarelor. Venele profunde și superficiale sunt interconectate prin vene perforante speciale. În mod normal, fluxul de sânge prin artere este complet compensat de fluxul de sânge prin vene.
Structura anatomică și funcția venelor din brațe
Structura anatomică a venelor de pe brațe este practic similară cu cea de la extremitățile inferioare, cu singura diferență că munca efectuată de mușchii extremităților superioare este semnificativ mai mică decât cea a mușchilor picioarelor. În consecință, venele din brațe suferă mai puțin stres și nu sunt susceptibile la venele varicoase. Venele din brațe sunt, de asemenea, reprezentate de artere profunde (însoțitoare) și safene. Perforatorii conectează venele subcutanate și profunde într-o singură rețea. Este interesant de observat că modelul venos de pe spatele încheieturii mâinii este extrem de individual și unic pentru fiecare individ.
Boli ale venelor

Venele dilatate nu sunt întotdeauna un semn al bolii venoase. Deci, de exemplu, practicarea sportului sau munca fizică grea duce la creșterea diametrului venelor. Ca urmare a unei activități fizice intense, aportul de sânge către mușchi crește. Atât fluxul de sânge prin artere, cât și fluxul prin vene cresc. Peretele venelor este întins și, prin urmare, diametrul venei crește. De asemenea, dilatarea venelor are loc atunci când crește temperatura ambiantă (de exemplu, pe timp cald sau într-o baie). La persoanele care sunt subponderale, venele pot apărea dilatate vizual decât la persoanele supraponderale, deoarece nu există țesut subcutanat care înconjoară venele. Toate acestea sunt normale și nu sunt asociate cu varicele, deoarece aparatul de supapă este păstrat și își îndeplinește funcția în mod adecvat.
Cu toate acestea, venele dilatate pot raporta și boala, mai multe despre cele de mai jos.
Varice sau varice
Varicele sunt înțelese ca procesul patologic de umflare a venelor safene datorită disfuncției valvelor lor. La sfârșitul acestui proces, există o tortuozitate a modelului venos, subțierea peretelui venos cu formarea de vene varicoase (din latinescul varix).
Cauze și factori pentru dezvoltarea varicelor
Cauzele inițiale ale varicelor nu sunt complet clare. Cel mai probabil, boala are un mecanism de dezvoltare multicomponent, care se desfășoară pe fondul unei predispoziții congenitale. Cu toate acestea, factorii care contribuie la dezvoltarea varicelor sunt bine cunoscuți. Acestea includ:
- Predispozitie genetica
- Activitate fizică necontrolată excesivă
- Obezitatea. În același timp, prevalența varicelor este direct dependentă de gradul de obezitate.
- Stând lung sau nemișcat sau în picioare, atunci când aparatul de supapă funcționează cu o sarcină crescută, ceea ce poate duce la disfuncționalitatea acestuia
- Sarcina. Un aspect important al managementului sarcinii este prevenirea varicelor.
- Purtați tot timpul pantofi cu toc înalt

Principalele simptome ale insuficienței venoase sunt:
- Senzație de greutate, oboseală la nivelul picioarelor
- Umflarea picioarelor și picioarelor, care apare în principal la sfârșitul zilei de lucru
- Distensie, disconfort de-a lungul venei membrului
- Crampe episodice în mușchii gambei
- Venele păianjen (telangiectasia)
Venele dureroase - ce să faci?
Mulți pacienți cu varice și care solicită ajutor medical se plâng de durere. Este necesar să înțelegem că venele nu se rănesc singure, cu excepția cazului în care, desigur, sunt implicate în procesul inflamator. Atunci de unde vine durerea?
Durerea este un semn al unor boli precum: artrita, artroza, condroza, nevrita și alte boli care nu sunt asociate cu varicele ca atare. Dar adesea însoțesc varicele.

Uneori în viața de zi cu zi și nu numai o astfel de situație neplăcută apare ca tăieturi. Uneori tăieturile sunt suficient de adânci și sunt însoțite de o încălcare a integrității peretelui venos. Sângerarea din venele tăiate are propriile sale caracteristici. Deci, sângele din vene este roșu închis, curge uniform fără pulsații. Venele extremităților din aer spasmează rapid, se activează factorii de coagulare și sângerarea se oprește. Primul ajutor într-o astfel de situație este un bandaj de compresie și frig pe zona tăiată; se recomandă fixarea membrului tăiat într-o poziție ridicată.
Cu toate acestea, trebuie amintit că în mediul acvatic nu apare spasmul venelor tăiate, activarea factorilor de coagulare are loc lent, prin urmare, nu este foarte ușor să opriți sângerarea în acest caz. În cazul unei situații similare, care poate apărea, de exemplu, într-o baie, piscină sau mare, trebuie să părăsiți imediat zona de apă.
După acordarea primului ajutor pentru venele tăiate, trebuie să contactați imediat o instituție specializată pentru a examina țesutul deteriorat.
Diagnosticul bolilor venoase
Identificarea bolilor sistemului venos începe cu colectarea anamnezei, plângerilor și examinării vizuale externe. Pentru evaluarea funcțională a stării venelor, se utilizează o serie de studii sau teste specifice.
Metode de evaluare a stării venelor
Aceste probe au fost dezvoltate în urmă cu aproximativ o sută de ani, când metodele de examinare cu ultrasunete și radiații nu existau încă.
Mostre pentru evaluarea venelor safene:
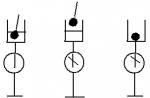
- Troyanov - Trendelenburg - Testul Brody.
Subiectul se află pe spate, membrul inferior este ridicat. Este necesar ca sângele să se scurgă din venele safene. Apoi, vena safenă mare din zona inghinală este stoarsă. Pacientului i se cere să se ridice brusc și vena ciupită este eliberată. Expansiunea rapidă și umplerea unei vene în picior indică insuficiență valvulară.
- Testul Schwartz-McKeling-Heirdahl.
Varicele sunt ușor apăsate cu vârful degetelor mâinii stângi. Degetele mâinii drepte sunt ușor bătute (percutate) la confluența marii vene safene în vena femurală. Senzația undei pulsului care apare cu mâna stângă indică incompetență valvulară.
- Test Sicar - Hackenbrauch.
Esența metodei este similară celei anterioare, doar subiectul nu este percutat printr-o venă, ci este rugat să tusească intens. Dacă eșantionul este pozitiv, atunci apare aceeași undă.
Probele de evaluare a venelor profunde:
- Prima încercare a lui Pratt.
În decubit dorsal după bandajarea elastică a întregului membru inferior (pentru a ciupi venele safene din picioare), examinatorului i se cere să meargă aproximativ 20 de minute. Cu obstrucția venelor profunde, apare durere intensă.
- Marching sau test Delbe - Perthes.
Poziția inițială în picioare. Se aplică un garou pe coapsa subiectului, iar subiectul începe să meargă intens timp de 15 minute. Apariția durerii pe fundalul umplerii venelor safene indică o încălcare a permeabilității venelor profunde.
Probele pentru evaluarea venelor perforante
- A doua încercare a lui Pratt.
Poziția de plecare este întinsă pe spate. Produce compresie elastică a venelor din picior. Când subiectul se ridică, bandajul elastic este înfășurat secvențial și un al doilea bandaj elastic este aplicat imediat de sus în jos. În lumenul rezultat între rundele de bandaje, sunt identificate vene perforante nefuncționale.
- Test Barrow - Cooper - Sheinis.
Poziția de plecare este întinsă pe spate. Hamurile sunt aplicate membrului inferior în următoarea ordine: primul pe coapsă, al doilea deasupra genunchiului și al treilea sub genunchi. Examinatul se ridică și venele umflate pot fi detectate în golurile dintre turnichete dacă există o defecțiune a supapelor lor.
- Testul lui Talman.
Similar cu precedentul. Cu toate acestea, în loc de trei turnichete, se folosește un turnichet lung, aplicat în spirală pe membrul inferior.

Ecografia venelor este „etalonul de aur” al diagnosticului în flebologia modernă. Până în prezent, angioscanizarea cu ultrasunete este utilizată pe scară largă pentru a vizualiza starea venelor extremităților. Tehnica se bazează pe:
- Efectul Doppler este o modificare a frecvenței unei unde sonore atunci când aceasta este reflectată de un obiect în mișcare. Este folosit pentru a evalua natura fluxului sanguin și viteza acestuia.
- Efect de reflexie a undelor ultrasonice - diferite țesuturi ale corpului reflectă undele ultrasonice în moduri diferite. Este folosit pentru a evalua starea și a vizualiza organele interne.
- Scanare duplex - suprapunerea direcției și vitezei fluxului de sânge pe o imagine bidimensională a vasului
Ecografia venelor permite nu numai vizualizarea vaselor, ci și măsurarea grosimii pereților lor, diametrul lumenului, evaluarea direcției fluxului sanguin, descoperirea cheagurilor de sânge, supapelor, anevrismelor etc. Metoda nu necesită o pregătire specială de la pacient. Neinvazivitatea acestei tehnici permite utilizarea ultrasunetelor venelor peste tot, pentru orice severitate a pacientului, pentru o lungă perioadă de timp și un număr nelimitat de ori.
Ecografia venoasă se efectuează înainte de intervenția chirurgicală a venelor și vă permite să setați indicații pentru tratamentul chirurgical, să determinați cantitatea de intervenție chirurgicală și să clarificați localizarea acceselor.
Algoritmi cu ultrasunete pentru bolile venoase
În timpul examinării cu ultrasunete, se evaluează următorii parametri:
- Pasabilitate
- Diametru
- Starea peretelui navei
- Supapele și funcția lor
- Localizarea supapelor defecte
- Nivelul trombului și natura acestuia (dacă se detectează tromboza)
- Dimensiunea părții mobile a trombului (în prezența flotației - fluctuații ale părții libere în lumenul vasului)
- Căi de flux sanguin colateral (cu încălcarea permeabilității)
Complicații ale varicelor
Varicele nu trec neobservate. Complicațiile nu sunt neobișnuite și au consecințe grave. Auto-medicarea în astfel de cazuri este inacceptabilă. Mai jos vom analiza principalele complicații la care duc varicele.
Tromboza venelor
Ce este tromboza venoasă și de ce s-a întâmplat? Aceasta este prima întrebare care vine unei persoane care a întâmpinat prima dată această complicație. Prin natura sa, un tromb este un cheag de sânge situat în lumenul unui vas și care obstrucționează fluxul de sânge. Se formează fie cu încălcarea proprietăților sângelui în sine, fie din cauza modificărilor peretelui vascular. Uneori, un cheag de sânge poate bloca complet lumenul unei vene. În acest caz, sângele curge din membre cu dificultate, apar umflături semnificative și durere. O caracteristică periculoasă a trombozei venoase este o situație în care trombul „plutește” (capul liber al trombului fluctuează liber în lumenul vasului) și poate ieși de pe bază. Această situație este critică pentru sănătatea și viața pacientului, deoarece un cheag de sânge se precipită în plămâni cu flux de sânge, unde înfundă vase mai mici, ducând la insuficiență respiratorie acută.
Tromboza venoasă superficială
Tromboflebita este o inflamație a peretelui venei, însoțită de tromboza acesteia. Cel mai adesea, venele extremităților inferioare sunt afectate, dar într-o serie de situații, de exemplu, cu dependență de droguri injectabile, sunt afectate și venele din brațe. În exterior, vena pare umflată, tensionată, de-a lungul cursului său se determină o zonă densă - tromboza venei. Situația este însoțită de durere, slăbiciune și febră. Ce sa fac? Căutarea ajutorului medical este primul și cel mai important punct în tratamentul acestor boli. Auto-medicația nu va duce la regresia bolii, ci va contribui doar la agravarea situației. În clinică, un astfel de pacient va primi următorul tratament: repaus la pat, compresie elastică, medicamente anticoagulante (antiagregante sau anticoagulante, dacă este indicat). În plus, unguentele cu heparină sunt aplicate superficial, se efectuează terapie anestezică și antiinflamatoare. În unele cazuri, va fi necesar un tratament chirurgical. În caz de tratament în timp util, tromboza venoasă regresează, trombul se dizolvă și pacientul este externat cu recomandările medicului.
Tromboză venoasă profundă
Flebotromboză - acesta este numele apariției unui cheag de sânge în venele profunde ale extremităților. Cu toate acestea, simptomele în acest caz vor fi diferite. Severitatea simptomelor leziunilor venoase depinde de gradul de suprapunere (obliterare) a trombului vasului. Cu un blocaj complet, există o umflare vizibilă a piciorului, a piciorului inferior și, uneori, a coapsei, însoțită de dureri severe, umplere a venelor superficiale. Căutarea imediată a asistenței medicale este, de asemenea, foarte importantă. La examinarea externă, este dificil de diagnosticat tromboza venoasă profundă, deoarece o serie de boli pot repeta simptome clinice. Este necesar să se efectueze o ecografie a venelor și numai după confirmarea diagnosticului, să se prescrie un tratament. Acești pacienți sunt supuși spitalizării obligatorii în secția chirurgicală. Tratamentul include repaus la pat strict, compresie elastică, administrarea de anticoagulante directe (heparină și analogii săi) și terapie antiinflamatoare. Anticoagulantele directe după o săptămână sunt înlocuite cu anticoagulante indirecte (warfarină).

După cum sa menționat deja, în cazul varicelor, apar modificări în peretele vascular. Devine mai subțire, devine mai puțin elastică, datorită expansiunii iese deasupra suprafeței pielii, ceea ce poate duce la traume și sângerări. Uneori pierderea de sânge cu acest tip de complicație este masivă, iar persoana din acest caz este supusă spitalizării. Primul ajutor constă în fixarea locului de sângerare cu un bandaj sub presiune și ridicarea membrului în sus. În cadrul unui spital, este posibilă suturarea unui vas care sângerează pentru a opri sângerarea, a corecta pierderea de sânge prin terapia cu perfuzie, a monitoriza și a preveni re-sângerarea.
Ulcere trofice
Varicele și insuficiența venoasă cronică însoțitoare sunt principala cauză a ulcerului trofic al extremităților inferioare. Ulcerele sunt localizate pe suprafețele anterioare și laterale ale piciorului inferior, mai des în treimea inferioară a acestuia. Există atât ulcere simple, cât și multiple; atât mici, cât și uriașe, înconjurând întregul tibie. Ulcerele pot exista luni sau chiar ani, aducând un disconfort semnificativ în viața unei persoane. Tratamentul lor este lung și uneori ineficient. Prevenirea tulburărilor trofice ar trebui să înceapă cu tratamentul bolii de bază - tratamentul varicelor. Nu trebuie să începeți boala în stadiile incipiente și să vă auto-medicați, sperând că boala va dispărea singură.
Tratamentul bolilor venelor
Trebuie amintit că, cu cât tratamentul este început mai devreme, cu atât se va încheia cu mai mult succes. Varicele sunt tratate în prezent destul de eficient, oferind un efect de durată. Există diverse tehnici care permit căutarea diagnosticului, profilaxia, terapia medicamentoasă și ajutoarele chirurgicale în tratamentul venelor.
Tratamentul bolilor venelor din picioare
Cea mai frecventă boală venoasă apare la extremitățile inferioare. Este deosebit de important să aveți vene picioare sănătoase pentru fete și femei, deoarece picioarele sănătoase au fost întotdeauna considerate standard. În același timp, pantofii de damă cu toc înalt, în picioare și sedentarism, sedentarism au un efect dăunător asupra stării aparatului venos. Orice tratament începe cu măsuri preventive simple: schimbarea rutinei zilnice, purtarea încălțămintei confortabile, lupta împotriva excesului de greutate, mersul regulat și un examen medical periodic planificat. Desigur, dacă boala s-a dezvoltat deja și s-a manifestat, nu ar trebui să întârzie să vizitați un medic. Numai un medic poate evalua în mod adecvat situația, poate prescrie măsuri preventive și tratament.

Principiile generale ale tratamentului bolilor venoase vizează eliminarea cauzelor care duc la varice, menținerea fluxului sanguin fiziologic normal în patul venos, eliminarea factorilor care duc la complicații ale venelor varicoase și tratarea complicațiilor care au apărut.
Terapia medicamentoasă
Există multe medicamente utilizate pentru varice. Acestea afectează diferite legături în patogeneza acestei boli. Sistemand toate terapiile medicamentoase, se pot distinge principalele grupe de medicamente:
- Flebotonică.
Aceste medicamente pot crește tonusul peretelui venos, previn varicele și au proprietăți angioprotectoare. Acestea includ: Detralex, Phlebodia, Venoruton etc. Este important de reținut că nu ar trebui să se aștepte acțiune instantanee de la aceste medicamente, deoarece acestea au un efect cumulativ și sunt concepute pentru utilizare pe termen lung. Nu sunt capabili să elimine venele dilatate, dar ajută la rezolvarea simptomelor precum umflarea, crampele și greutatea picioarelor. În combinație cu alte metode de tratament, flebotonica este recomandată pe scară largă în practica flebologică. Uneori sunt folosite în scop preventiv.
- Preparate care îmbunătățesc proprietățile reologice ale sângelui.
Adesea utilizate sub formă de unguente pentru uz local extern, se bazează pe medicamentul heparină (lyoton, venolife). Sub formă de tablete, se utilizează aspirină (sau medicamente bazate pe ea), trental. Medicamentele din acest grup nu afectează direct peretele venos, au efectul lor asupra sângelui, împiedicând coagularea acestuia. Domeniul de aplicare a medicamentelor în acest grup este varicele complicate. Medicamentele care îmbunătățesc proprietățile reologice ale sângelui sunt utilizate pe scară largă în tratamentul tromboflebitei și pentru prevenirea trombozei. Cu toate acestea, trebuie amintit că aceste medicamente cresc sângerările, mai ales atunci când sunt administrate pe cale orală.
- Medicamente antiinflamatoare nesteroidiene (diclofenac, indometacină etc.)
Au efecte analgezice, antiinflamatorii. În combinație cu alte metode de tratare a varicelor, medicamentele antiinflamatoare sunt utilizate în mod activ în practica flebologilor. De asemenea, sunt prescrise pentru tromboflebită, deoarece această boală se bazează pe procesul inflamator.
Tratamentul venelor varicoase
Tratamentul insuficienței venoase este întotdeauna complex. În funcție de stadiul bolii, de prevalența acesteia, de amenințarea cu complicații, se utilizează atât metode de tratament conservatoare, cât și chirurgicale.

În plus față de medicamente, metodele conservatoare includ ciorapii de compresie (ciorapi) și bandaje elastice. Mecanismul de acțiune al ciorapilor de compresie și al bandajelor elastice este similar. Bandajele sunt mai des folosite în spitale, sunt mai ușor de îmbrăcat și de dat jos, sunt mult mai ieftine, iar ciorapii, în ciuda prețului lor mai ridicat, sunt mult mai convenabili pentru îmbrăcămintea de zi cu zi.
În prezent, tratamentul bolilor venelor nu poate fi imaginat fără utilizarea ciorapilor de compresie. Ciorapii de compresie strâng venele din picioare, oferind fluxul corect de sânge, prevenind întinderea în continuare a peretelui venos. Compresia este maximă în partea de jos a ciorapilor și scade treptat spre partea de sus. Această proprietate asigură un flux adecvat de sânge de la extremitățile inferioare, care a fost deranjat de vene varicoase.
Există diferite grade de compresie în funcție de gradul de presiune aplicat de ciorapii de compresie. Presiunea se măsoară în mm. rt. Artă. (milimetri de mercur).
- până la 18 mm. rt. Artă. Compresie preventivă. Se utilizează pentru prevenirea varicelor: în timpul sarcinii, sarcini statice prelungite (deplasare aeriană, lucru numai în picioare, așezat)
- 19-22 mm. rt. Artă. Clasa de compresie 1. Venele păianjen pe picioare, etapele inițiale ale varicelor
- 23-32 mm. rt. Artă. Clasa de compresie 2. Insuficiență venoasă cronică însoțită de edem, vene varicoase
- 33 și peste mm. rt. Artă. Clasa de compresie 3. Insuficiență venoasă severă. Este extrem de dificil să vă îmbrăcați astfel de ciorapi; pentru aceasta, sunt utilizate dispozitive speciale cu cadru

Ajutoarele chirurgicale pentru bolile venoase se apelează numai dacă nu este posibil să se limiteze dezvoltarea bolii prin metode conservatoare. Trebuie amintit că orice operație este asociată cu anumite riscuri. Ajutoarele chirurgicale se reduc în cea mai mare parte la următoarele tehnici: îndepărtarea unei vene, disecția unei vene și îndepărtarea maselor trombotice din aceasta, ligarea unei vene, instalarea unei capcane speciale pentru cheaguri de sânge (filtru cava) într-o venă , întărirea venelor, ablația cu laser intravascular.
Scleroterapia este o puncție a unei vene cu introducerea unei soluții speciale (sclerosant) în ea, care încalcă integritatea celulelor endoteliale și promovează dezvoltarea fibrozei în interiorul vasului. După introducerea sclerosantului, este imperativ să se aplice un bandaj de compresie în zona acestei vene.
Ablația laser intravasculară utilizată asigură și distrugerea celulelor endoteliale odată cu dezvoltarea sclerozei peretelui vascular, cu toate acestea, spre deosebire de scleroterapie, acest efect se realizează printr-un fascicul laser. Avantajul acestei metode este absența inciziilor (metoda puncției), deci poate fi utilizată în ambulatoriu.
Îndepărtarea venelor
Îndepărtarea venei asigură o remisiune stabilă a varicelor. Se elimină venele superficiale, de obicei vene safene mari ale picioarelor, ale căror aparate de supapă și-au pierdut complet funcția. În prezent, flebectomia din mini-acces este mai frecvent utilizată, ceea ce oferă efectul cosmetic maxim. Pentru îndepărtarea venelor, este necesară spitalizarea într-un spital chirurgical, perioada postoperatorie durează aproximativ o săptămână.
Prevenirea bolilor venoase
Varicele sunt mai ușor de prevenit decât de vindecat. În prezent, există multe metode simple și eficiente pentru prevenirea bolilor venoase.

Principiile de prevenire a varicelor se bazează pe eliminarea factorilor care duc la dezvoltarea bolii. Primul pas important este combaterea excesului de greutate, deoarece obezitatea este un factor predispozant în dezvoltarea varicelor. Activitatea fizică sub formă de gimnastă de dimineață sau mersul pe jos are un efect benefic asupra tonusului peretelui vascular, accelerează fluxul sanguin și activitatea fiziologică a aparatului supapei. Un duș de contrast ajută, de asemenea, la menținerea tonusului vascular. În acest timp, ar trebui să purtați ciorapi de compresie, care vor proteja venele superficiale din picioare de întinderea excesivă.
Factori de producție dăunători
Uneori angajarea profesională este asociată cu o ședere îndelungată într-o poziție verticală, fără capacitatea de a exercita pe deplin mișcările la extremitățile inferioare. Aceste profesii includ: vânzători, șoferi, chirurgi, barmani, casieri etc. Pentru prevenirea în astfel de situații, este recomandabil să combinați angajarea profesională cu exercițiile fizice, purtarea ciorapilor de compresie preventivă, încălțăminte confortabilă. Este bine când, în timpul liber de la locul de muncă, o persoană are nevoie de activitate fizică: mersul pe jos, mersul cu bicicleta, patinajul etc. Renunțarea la fumat ajută și la reducerea riscurilor de dezvoltare a varicelor, deoarece tutunul are un efect negativ asupra peretele vascular. Masajul picioarelor este, de asemenea, una dintre modalitățile de prevenire a varicelor, inclusiv a celor agravate de factori industriali dăunători. Venotonicele sunt utilizate pe scară largă ca mijloc de prevenire și s-au dovedit a fi cele mai bune. Cu toate acestea, nu trebuie să prescrieți medicamente pe cont propriu, utilizați-le numai după un consult medical. De asemenea, păstrați-vă picioarele igienice. Cu varicele membrelor inferioare, picioarele curate contribuie la reducerea riscului de complicații.
Cum se previn varicele
Mișcarea este viață. În primul rând aparatul de viață și venos. Încercați să vă mișcați mai mult, să fiți activi în activitățile zilnice, să purtați haine și încălțăminte confortabile, să respectați igiena corpului și igiena muncii, să nu vă întindeți sau să vă așezați în timpul odihnei. Amintiți-vă că varicele nu apar de la zero; factorii provocatori sunt necesari pentru dezvoltarea acesteia. Dacă, din orice motiv, varicele s-au manifestat deja, atunci nu amânați vizita la medic, urmați toate instrucțiunile medicului cu privire la tratamentul acestei boli și nu vă automedicați. Amintiți-vă că prevenirea unei boli este întotdeauna mai ușoară și mai ieftină decât vindecarea acesteia.
Toate vasele din picioare sunt împărțite în artere și vene ale extremității inferioare, care la rândul lor sunt împărțite în superficiale și profunde. Arterele se disting prin pereți groși și elastici, cu mușchi netezi, acest lucru se datorează faptului că sângele este aruncat prin ele sub o presiune puternică. Structura venelor este oarecum diferită.
Structura venei
Structura lor are un strat mai subțire de masă musculară și este mai puțin elastică, deoarece tensiunea arterială din ele este de câteva ori mai mică decât în arteră.
Venele conțin valve care sunt responsabile pentru direcția corectă a circulației sângelui. La rândul lor, arterele nu au supape. Aceasta este principala diferență între anatomia venelor extremităților inferioare din artere.
Patologiile pot fi asociate cu afectarea funcționării arterelor și venelor. Pereții vaselor de sânge sunt modificați, ceea ce duce la perturbări grave ale circulației sanguine.
Vizualizări
Există 3 tipuri de vene în extremitățile inferioare. Aceasta:
- superficial;
- adânc;
- tipul de legătură al venelor extremităților inferioare este perfonant.
Suprafaţă
Au mai multe tipuri, fiecare având propriile sale caracteristici și toate sunt situate imediat sub piele.
- MVP sau subcutanat;
- BVP - subcutanat mare;
- cutanat - situat sub partea din spate a gleznei și a zonei plantare.
Aproape toate au diverse ramuri care comunică liber între ele și sunt numite afluenți.
Bolile extremităților inferioare apar din cauza transformării canalelor sanguine subcutanate. Acestea sunt cauzate de hipertensiune arterială, care poate fi dificil de rezistat la peretele vasului deteriorat.
Adânc

Situat adânc în țesutul muscular. Acestea includ canalele de sânge care trec prin mușchii genunchiului, piciorului inferior, coapsei și tălpilor.
Ieșirea sângelui în 90% are loc prin vene profunde. Aspectul începe de la partea din spate a piciorului. De aici, sângele continuă să se scurgă în venele tibiale. Pe o treime a piciorului inferior, curge în vena poplitee. Împreună formează apoi canalul femural-popliteu, numit vena femurală, care se deplasează către inimă.
Perfonant
Ele sunt o legătură între venele profunde și superficiale. Și-au primit numele din funcțiile de străpungere a pereților despărțitori anatomici. Majoritatea sunt echipate cu supape situate supra-fasciale. Ieșirea sângelui depinde de sarcina funcțională.
Funcții
Funcția principală este de a transporta sângele din capilare înapoi la inimă, transportând substanțe nutritive benefice și oxigen împreună cu sângele, datorită structurii sale complexe.
Transferă sângele într-o singură direcție - în sus, folosind supape. Aceste valve împiedică simultan revenirea sângelui în direcția opusă.
Ce tratează medicii

Dacă problema apare la extremitățile inferioare sau superioare, ar trebui consultat un angiolog. El este cel care se ocupă de problemele sistemului limfatic și circulator.
Când contactați un medic, cel mai probabil, va fi prescris următorul tip de diagnostic:
- examen cu ultrasunete duplex.
Doar după un diagnostic precis, terapia complexă este prescrisă de angiolog.
Posibile boli
Diverse boli ale venelor extremităților inferioare apar din diferite motive.
Principalele cauze ale patologiei venelor piciorului:
- trauma;
- boli cronice;
- stil de viata sedentar;
- nutriție necorespunzătoare;
- perioadă lungă de imobilizare;
- obiceiuri proaste;
- modificări ale compoziției sângelui;
- vârstă.
Încărcăturile grele sunt una dintre principalele cauze ale bolilor emergente. Acest lucru este valabil mai ales pentru patologiile vasculare.

Posibile boli
Bolile venelor membrelor inferioare pot apărea din diverse motive. Principalele sunt:
- predispoziție ereditară;
- trauma;
- boli cronice;
- stil de viata sedentar;
- nutriție necorespunzătoare;
- perioadă lungă de imobilizare;
- obiceiuri proaste;
- modificări ale compoziției sângelui;
- procesele inflamatorii care apar în vase;
- vârstă.
Încărcăturile grele sunt una dintre principalele cauze ale bolilor emergente. Acest lucru este valabil mai ales pentru patologiile vasculare. Dacă boala este recunoscută în timp util și începe tratamentul ei, este posibil să se evite numeroase complicații.
Pentru a identifica bolile venelor profunde ale extremităților inferioare, ar trebui să vă familiarizați cu simptomele lor.
Simptome posibile:
- modificări ale echilibrului de temperatură al pielii la nivelul membrelor;
- și contracția musculară;
- umflături și dureri la picioare și picioare;
- apariția canalelor venoase pe suprafața pielii;
- oboseala rapida la mers;
- apariția ulcerelor.
Unul dintre primele simptome este oboseala și durerea cu mersul pe jos prelungit. În acest caz, picioarele încep să „bâzâie”. Acest semn este un indicator al unui proces cronic în curs de dezvoltare.
Deseori seara apar crampe la nivelul mușchilor piciorului și gambei. Mulți oameni nu percep această afecțiune a picioarelor ca pe un simptom alarmant, consideră că este norma după o zi grea de muncă.
Diagnosticul precis în timp util ajută la evitarea dezvoltării și progresării în continuare a bolilor, cum ar fi:
- varice;
- tromboză;
- tromboflebită;
Metode de diagnostic

Diagnosticul în stadiile incipiente ale dezvoltării bolii este un proces complex. În această perioadă, simptomele nu sunt pronunțate. De aceea, mulți oameni nu se grăbesc să obțină ajutor de la un specialist.
Metodele moderne de diagnostic de laborator și instrumental fac posibilă evaluarea adecvată a stării canalelor de sânge. Pentru imaginea cea mai completă a patologiei, se utilizează un complex de studii de laborator, inclusiv analize biochimice și generale ale sângelui și urinei.
O metodă de diagnostic instrumentală este aleasă pentru a prescrie corect o metodă adecvată de tratament sau pentru a clarifica diagnosticul. Metodele instrumentale suplimentare sunt prescrise la discreția medicului.
Cele mai populare metode de diagnostic sunt scanarea duplex și triplex a vaselor de sânge. Permit o vizualizare mai bună a studiilor arteriale și venoase prin colorarea venelor în roșu și a arterelor în nuanțe de albastru. Concomitent cu utilizarea sonografiei Doppler, este posibilă analiza fluxului sanguin în vase.
Până astăzi, ultrasunetele erau considerate cele mai frecvente cercetări. Dar, în acest moment, și-a pierdut relevanța. Locul său a fost luat de metode de cercetare mai eficiente, dintre care una este tomografia computerizată.
Pentru cercetare, se folosește o metodă sau un diagnostic. Este o metodă mai costisitoare și mai eficientă. Nu necesită utilizarea de agenți de contrast pentru comportamentul său.
Numai după un diagnostic precis, medicul va putea prescrie cea mai eficientă metodă de tratament complexă.