Igor Aznauryan
Oftalmolog, academician al AMTN, doctor în științe medicale. Medic șef al rețelei de clinici oculare Yasny Vzor.
Au aflat oftalmologii moderni Sindromul viziunii computerizatecare suferă cel mai adesea de sindromul ochilor uscați. Aceștia sunt cei care petrec mult timp în fața ecranelor gadgeturilor.
Poate că mulți nici nu sunt conștienți de diagnosticul lor. Vă vom arăta simptomele:
- senzație de nisip și praf în ochi;
- sculptură;
- ardere;
- lacrimare nerezonabilă;
- adesea vreau să-mi frec ochii.
Medicii verifică ochiul uscat într-un alt mod - testul lui Schirmer. Acesta este un test care arată cantitatea de lacrimi. Bucăți speciale de hârtie sunt introduse sub pleoape pentru a absorbi o lacrimă. Este nedureros, durează un minut și dă un rezultat precis.

Înainte de a discuta direct despre cauzele ochiului uscat, să ne dăm seama cum ar trebui să fie normal. Complet hidratat - o lacrimă este responsabilă pentru acest lucru, care spală constant ochiul. Și aici există o nuanță importantă - calitatea unei lacrimi.
Da, și lacrimile sunt de înaltă calitate, dar nu sunt foarte bune. Există două componente într-o lacrimă: apa și grăsimea (lipidele). Echilibrul acestor componente este o rupere de calitate. Dacă echilibrul este dezechilibrat, apar ochii uscați.
Acum să analizăm motivele acestei afecțiuni.
Ce cauzează sindromul ochilor uscați
1. Ecrane de gadgeturi
Ecranul înseamnă orice - computer, tabletă sau telefon. Dacă te uiți la unul prea lung, ochiul începe să se usuce. Faptul este că lumina strălucitoare ne face să ne concentrăm și să facem mai aproape de la egalitate. Suntem prea implicați, iar ochii noștri pur și simplu „uităm” să clipească. Cert este că clipirea este un reflex necondiționat, nu ne gândim la asta. Iar acest reflex încetinește atunci când atenția noastră este concentrată excesiv pe ceva.
2. Aer uscat
Aerul uscat este peste tot. Bateriile lucrează la birou și acasă, iarna și vara. Și pe stradă: amintiți-vă doar cum este să vă plimbați la căldură - se usucă în gât, nu atât în \u200b\u200bochi.
Aerul uscat usucă lacrima care ar trebui să spele ochiul. Și este chiar mai periculos decât un ecran de computer.
Puțini oameni știu că corneea noastră (aceasta este coaja exterioară transparentă a ochiului) nu are vase de sânge, adică se hrănește cu lacrimi. De exemplu, o lacrimă trebuie să îi furnizeze oxigen. Și cum va face asta dacă se va usca sub influența aerului uscat? Cu cât corneea primește mai puțin oxigen și nutrienți, cu atât starea ei este mai rea.
3. Hormoni
Acest motiv este pur feminin. În timpul menopauzei, care poate începe la o vârstă destul de fragedă, cantitatea de estrogen din corpul unei femei scade. Acești hormoni afectează metabolismul grăsimilor. De asemenea, reduc cantitatea componentei grase a lacrimii. Aceasta înseamnă că consistența lacrimii se schimbă, devine mai lichidă, nu poate rămâne pe ochi. În astfel de cazuri, femeile pot suferi o lăcuire nejustificată.
4. Lentile de contact
Chiar dacă nu uitați să decolați noaptea, dacă le schimbați în fiecare zi și sunteți siguri de sterilitatea containerelor dvs., încă nu puteți evita ochii uscați.
Uzura lentilelor pe termen lung \u003d sindromul ochilor uscați. Acesta este un axiom. Lentilele sparg straturile lacrimii, degradează calitatea acesteia și usucă ochiul.
În mod ideal, ar trebui să porți lentile nu în fiecare zi, ci doar atunci când este necesar. Desigur, pentru o persoană cu o vedere slabă, acest lucru este pur și simplu imposibil. Înlocuiți lentilele cu ochelari? Din nou, acest lucru este incomod pentru mulți.
Prin urmare, cu o viziune slabă, există două modalități de ieșire:
- Cereți medicului dumneavoastră să vă prescrie o lacrimă artificială și să o scurgeți continuu în ochi.
- Faceți corecția vederii cu laser, dacă nu aveți contraindicații și uitați de lentile. Cu toate acestea, pregătirea pentru operație trebuie să meargă corect - vezi paragraful următor.
5. Corecția vederii cu laser
Sindromul de ochi uscat se agravează adesea după corecția vederii cu laser. Dar acest lucru se întâmplă dacă pregătirea pentru corectare a fost efectuată incorect. Înainte de operație, ar trebui să se facă testul Schirmer menționat anterior, un test de ochi uscat. Și dacă este necesar, tratați acest sindrom, dar nu cu picături, ci cu o stimulare laser mai eficientă. Dacă această tehnologie este respectată, atunci corecția cu laser va avea loc fără probleme.
6. Medicamente
Unele medicamente provoacă ochii uscați. Acestea sunt de obicei antidepresive și medicamente orale. Medicamentele afectează echilibrul hormonal, care, la rândul său, afectează componenta grasă a lacrimii. Folia lacrimă își pierde stabilitatea și ochiul se usucă. În paralel cu administrarea acestor medicamente, este mai bine să folosiți o lacrimă artificială.
7. Boli cronice: diabet, conjunctivită, blefarită
Diabetochi uscați, pe lângă multe alte consecințe neplăcute. Dar, cu terapia compensatorie potrivită, această problemă nu apare.
În timpul tratamentului conjunctivită folosiți antibiotice care interferează cu calitatea lacrimii. Prin urmare, după tratamentul acestei boli, este obligatoriu să fie tratat pentru sindromul ochilor uscați.
blefarita - inflamația cronică a pleoapelor, care de asemenea perturbă calitatea lacrimii. Până nu se vindecă, ochii uscați nu vor dispărea.
Cum se tratează sindromul de ochi uscat
- Aplicați picături cu lacrimi artificiale. Cu toate acestea, alegerea independentă a picăturilor, deși nu va aduce rău, ci și beneficii: acum există picături cu compoziții diferite, așa că medicul ar trebui să aleagă cele potrivite pentru tine.
- Ia tratament cu laser. Oftalmologii moderni tratează sindromul de ochi uscat nu numai cu picături. Stimularea cu laser circulator a glandelor lacrimale este un tip de terapie fizică care îmbunătățește producția și compoziția lacrimilor. Mai mult, spre deosebire de picături, un curs de tratament este suficient pentru cel puțin șase luni.
- Tratează comorbiditățile care duc la sindromul ochilor uscați.
- Cumpărați un umidificator.
- Setați o alarmă la fiecare 10 minute când lucrați la un computer. Acesta va fi un semnal că este timpul să clipească bine.
- Pentru cei care poartă lentile de contact - pentru a face corecția vederii cu laser, dacă nu există contraindicații.
Și în sfârșit, permiteți-mi să vă reamintesc: ochelarii antirid pentru lucrul la un computer, ochelarii cu găuri pentru relaxare sunt toate un succes de marketing. Sunt absolut inutili pentru ochi.
Conjunctivita este o boală a ochilor în care există inflamația mucoasei care creează o barieră protectoare. Principalele cauze ale dezvoltării bolii sunt diferite tipuri de bacterii patogene, virusuri, alergeni.
Forma infecțioasă a conjunctivitei poate duce la răspândirea bacteriilor, la dezvoltarea complicațiilor, a bolilor infecțioase. Infecția afectează negativ o femeie în timpul sarcinii, alăptarea.
Conjunctivita în timpul alăptării este principala sursă de infecție. Când apar primele semne ale bolii, trebuie să consultați un specialist.
Motivele
În timpul sarcinii, corpul unei femei se pretează la schimbări hormonale.
Important! În timpul alăptării, laptele matern este principala sursă de vitamine benefice, oligoelemente și minerale pentru copil.
În această perioadă, sistemul imunitar al femeii slăbește, este expus la efectele negative ale diferitelor microorganisme patogene, bacterii, viruși: pneumococ, streptococ, gonococ, diferetă corynebacterium.
Principalele motive pentru dezvoltarea inflamației conjunctivei ochiului sunt:
- nerespectarea normelor de igienă;
- imunitate redusă;
- raceli, gripa;
- hipotermia corpului;
- utilizarea necorespunzătoare a lentilelor pentru corectarea vederii;
- utilizarea necorespunzătoare a produselor cosmetice decorative;
- expunerea la alergeni: fum, chimicale, polen;
- leziuni oculare;
- situații stresante;
- boli ale organelor vederii, nazofaringelui, cavității bucale;
- tuberculoză;
- infecții cu transmitere sexuală;
- lipsa de vitamine și minerale în organism.

În perioada alăptării, consumul de multe medicamente este exclus, prin urmare, trebuie luate precauții pentru a proteja copilul de efectele infecției.
Simptome
Semne de conjunctivită în timpul alăptării apar în funcție de cauzele bolii, de originea bacteriilor patogene, de starea corpului mamei care alăptează și de stadiul de dezvoltare a bolii.
Principalele semne ale conjunctivitei bacteriene sunt:
- stare generală de rău;
- slăbiciune;
- durere de cap;
- temperatura ridicata a corpului;
- tulburari de somn;
- mâncărime, arsură;
- senzații de prezență a unei certuri minore, praf în ochi;
- uscăciunea conjunctivei;
- umflarea, umflarea pleoapelor;
- acumulări de puroi în globurile oculare;
- senzații dureroase;
- activarea lacrimării;
- noduli limfatici umflați;
- deteriorarea acuității vizuale;
- frica de lumina zilei.
Când apar primele semne ale dezvoltării bolii, trebuie să consultați un medic. În perioada alăptării, nou-născutul este în contact constant cu mama.
Important! Atunci când apare o sursă infecțioasă, există riscul de a răspândi bacterii patogene pe membranele mucoase ale bebelușului: nazofaringe, ochi, cavitatea bucală.
Ca urmare, se pot dezvolta boli infecțioase: meningită, sepsis, conjunctivită.

O infecție în fluxul sanguin poate duce la perturbări ale dezvoltării fizice și mentale normale a copilului.
Diagnostice
Pentru a stabili un diagnostic precis, prescrieți un curs de terapie eficientă, metodele de diagnostic vă vor ajuta. Esența sondajului este de a determina natura factorului provocator, tipul de conjunctivită, bolile cronice.
Diagnosticul conjunctivitei constă în următorii pași:
- inspecție vizuală cu iluminare laterală;
- luând un frotiu, examinându-l pentru prezența bacteriilor patogene;
- analiza sângelui general.
Rezultatele cercetărilor ajută la stabilirea cauzei conjunctivitei, tipul acesteia, răspunsul organismului la anumite tipuri de medicamente.
Când apar primele simptome ale bolii, trebuie să consultați un medic. Conjunctivita se caracterizează printr-o dezvoltare rapidă.
Lipsa tratamentului în timp poate duce la răspândirea infecției la mucoasa nazofaringiană, formarea unui proces inflamator al sinusurilor frontale.

Boala poate deveni cronică. Această etapă a dezvoltării bolii se caracterizează prin apariția de disconfort la nivelul ochilor, calitatea deficitară a vederii, dezvoltarea bolilor de natură infecțioasă.
Tratament
Terapia conjunctivită constă în tratamentul medicamentos, metode populare.
În timpul alăptării, există multe contraindicații pentru utilizarea medicamentelor. Nu este recomandat să recurgeți la utilizarea independentă a medicamentelor. Acțiunea lor poate afecta negativ calitatea și cantitatea laptelui matern.
Tratamentul conjunctivitei bacteriene constă în administrarea de medicamente antibacteriene, acțiunea lor vizând localizarea sursei infecțioase, restabilirea funcționării normale a membranei mucoase a ochiului.
Unguente pentru ochi, picături se disting prin caracteristici antiinflamatorii, antibacteriene. Sunt aplicate direct pe mucoasa. Aceste medicamente se caracterizează prin capacitatea de:
- deteriora membranele membranelor bacteriilor;
- distruge infecția;
- previn reproducerea și răspândirea microorganismelor infecțioase.
Într-un cadru de spital, este necesar să efectuați de cel puțin 3 ori pe zi:
- clătirea ochilor cu soluții medicinale antiseptice, antibacteriene;
- unguente medicamentoase pentru a sta în spatele pleoapei;
- manevrea pleoapelor;
- eliminați descărcarea purulentă, mucus.

Pentru a reduce intoxicația organismului, medicamentele vor fi de ajutor, care sunt introduse în organism cu ajutorul unui picurator.
Important! Imunomodulatoarele, complexele de vitamine, alimentația rațională pot accelera procesul de vindecare al unei mame care alăptează.
Atunci când tratați conjunctivita în timpul alăptării, nu este recomandat să hrăniți copilul cu lapte matern, care poate conține medicamente. Exprimarea regulată este esențială pentru conservarea laptelui matern. Această metodă promovează producerea sistematică de lapte. După finalizarea tratamentului, nou-născutul poate fi alăptat din nou.
Pentru a atenua starea unei mame care alăptează în stadiul inițial de dezvoltare a conjunctivitei, spălarea ochilor cu decoct de mușețel, salvie, furacilină va ajuta. Se caracterizează prin proprietăți antiinflamatorii, antibacteriene, antiseptice.
- Pentru a prepara o infuzie pe bază de mușețel, salvie, trebuie să combinați o lingură de amestec de plante cu 500 ml de apă purificată. Amestecul de componente trebuie acoperit cu un capac și lăsat timp de 1 oră.
- Soluția medicinală Furacilin constă dintr-o tabletă de medicamente, care trebuie dizolvată în 250 ml de apă purificată.
- Puteți spăla ochii cu un ceai negru puternic.
Clătiți ochii de cel puțin 3-4 ori pe zi. Pentru a efectua manipularea, trebuie să udați un disc de bumbac-tifon în lichidul terapeutic preparat. Cu mișcări blânde, spălați organele vederii de la colțul interior la colțul exterior. Înainte de a efectua procedura, trebuie să vă spălați bine mâinile cu apă și săpun.
Utilizarea apei purificate va ajuta la accelerarea procesului de vindecare, la eliminarea toxinelor din organism. Este recomandat să consumi cel puțin 1,5 litri de lichid pe zi.
Important! Medicamentele pentru durere vor ajuta la eliminarea senzațiilor dureroase.
Înainte de a le lua, trebuie să citiți recomandările de utilizare ale femeilor care alăptează.
profilaxie
Metodele de prevenire vor ajuta la accelerarea procesului de vindecare, la prevenirea dezvoltării conjunctivitei la o mamă care alăptează.
- Respectarea regulilor de igienă. Nu se recomandă atingerea membranelor mucoase ale ochilor, nasului și gurii cu mâinile murdare. După ce vizitați locuri publice, transport, contact cu o persoană bolnavă, trebuie să vă spălați bine mâinile cu apă și săpun. Este interzisă utilizarea de prosoape, lenjerie de pat, haine, accesorii cosmetice.
- Nutriție adecvată. Nu este recomandat să apelezi la aportul sistematic de alimente grase, prăjite, sărate, dulciuri, alimente rapide, sifon. Meniul zilnic trebuie să includă tipuri dietetice de pelerină, pește, produse lactate fermentate, legume, fructe.
- Tratamentul la timp, de înaltă calitate, al bolilor virale, răcelilor, infecțiilor.
- Respectați regulile de utilizare a lentilelor pentru corectarea vederii.
- Evitați hipotermia.
- Consolidarea sistemului imunitar: a face orice fel de sport, mersul în aer curat, întărirea, înotul, renunțarea la obiceiurile proaste, somnul sănătos, respectarea regimului zilnic, suprasolicitarea emoțională și fizică.

Când apar primele semne ale bolii, trebuie să solicitați imediat ajutor de la un specialist. El va prescrie un curs de terapie eficientă, ținând cont de stadiul dezvoltării bolii, factorii provocatori, prezența procesului de alăptare.
În lipsă de tratament, lipsa tratamentului poate provoca dezvoltarea diferitelor boli și complicații: keratită bacteriană, opacitate corneeană, deteriorarea acuității vizuale, ulcer cornean.
Răspândirea infecției în sistemul circulator în timpul alăptării duce la o perturbare a dezvoltării normale a copilului, o scădere a funcțiilor de protecție a corpului său.
Ce picături de ochi sunt utilizate pentru a îmbunătăți vederea cu hiperopie?
Picăturile de ochi pentru îmbunătățirea vederii în hiperopie opresc tulburările degenerative din țesuturile oculare, normalizează procesele metabolice. Deficiența vizuală, în care imaginea intră în retina ochiului, este hiperopie, mai cunoscută sub denumirea de farsightedness. După 40 de ani, mușchii ochilor slăbesc treptat, iar așa-numita hipermetie legată de vârstă începe să se dezvolte.
Presbiopia apare - modificări în structura lentilei. Își pierde elasticitatea, ceea ce duce la deteriorarea vederii la o distanță apropiată. Dacă evoluția față se dezvoltă, este dificil pentru ochi să se concentreze asupra unui obiect la distanță apropiată.
De ce ai nevoie de vitamine pentru ochi cu hiperopie?
O persoană infirmă suferă adesea de dureri de cap din cauza tensiunii oculare. Purtarea ochelarilor nu împiedică uscarea corneei, ale cărei simptome sunt arsură, roșeață sau senzația de praf și nisip în ochi. În astfel de cazuri, picăturile de ochi ajung la salvare. Tratamentul trebuie prescris de un oftalmolog.
- Picăturile de ochi Taufon pentru hiperopie sunt făcute pe baza unei substanțe numite taurină. Este un acid pe care corpul îl produce în mod normal. Deficitul de taurină produce leziuni în multe organe, inclusiv în ochi. Tratamentul restabilește tulburările legate de vârstă în țesuturile oculare.
- Înainte de instilare, flaconul trebuie încălzit în palmele mâinilor, apoi cu mâinile curate, trăgând pleoapa inferioară, se scurge în sacul conjunctival.
- Taurina este bine tolerată de organism, deci poate fi insuflată în ochii oamenilor care conduc vehicule și se ocupă cu echipamente. Vitaminele pentru ochi cu vizibilitate pot sprijini organul vizual.
Medicii prescriu vitamine pentru a ameliora oboseala, roșeața și scăderea presiunii oculare. Saturandu-se cu vitaminele adecvate, astfel de picături au și un efect vindecător. Utilizarea picăturilor oculare de vitamina poate preveni modificările legate de vârstă în acuitatea vizuală.
Dar de multe ori nu este recomandat să folosiți astfel de fonduri, deoarece ochii pot deveni suprasaturați cu vitamine, iar țesuturile nu vor mai răspunde la ele. Farsightedness este plin de faptul că se poate dezvolta în cataractă, prin urmare, este necesar un tratament periodic cu picături.
Ce picături se folosesc?
- Oftan Katahrom. Rezultate pozitive, pentru a preveni întunecarea lentilelor, pot fi obținute folosind aceste picături, care îmbunătățesc procesele metabolice și regenerarea țesuturilor. Odată cu utilizarea corectă, nutriția țesuturilor se va îmbunătăți vizibil, ceea ce va duce la descărcarea vederii și prevenirea întunecării lentilelor. Catachromul conține citocromul enzimatic, care previne coagularea proteinelor, adică facilitând respirația țesuturilor și eliminând posibilitatea formării trombului. Adenozina, care face parte din Katachrom, acționează ca un vasodilatator, ceea ce înseamnă că soluția facilitează mișcarea sângelui prin vasele oculare.
- Nicotinamida sau acidul nicotinic este o vitamină clasificată ca medicament. Tratamentul cu medicamentul ajută la scăderea colesterolului, ceea ce afectează procesele metabolice ale organului vizual, în special a lentilei. Se insuflează în ochi, 1-2 picături. De preferat de 3 ori pe zi.
- Vita-iodurol. Picăturile de ochi Vita-iodurol s-au dovedit bine datorită compoziției lor benefice. Este un medicament care îmbunătățește funcția ochilor, alimentarea vizuală de sânge de organ și nutriția celulară. Compoziția picăturilor este similară cu medicamentul anterior, ceea ce împiedică modificările lentilei. De obicei, se recomandă insuflarea a 2 picături de medicament în fiecare ochi.
- Quinax, ca și picăturile anterioare, este conceput pentru a curăța lentila de formațiunile proteice și substanțele toxice. Picăturile sunt utile pentru scurgerea persoanelor de peste 40 de ani pentru a menține acuitatea vizuală. Nu trebuie insuflat în ochi dacă aveți lentile de contact, deoarece acestea vor deveni tulbure din soluție.
- Picăturile de Catalin sunt un analog al fondurilor de mai sus utilizate pentru modificările legate de vârstă și nu numai. Medicamentul poate fi utilizat atunci când riscul de opacitate al lentilelor este crescut - cu radiații, prezența substanțelor toxice, diabetul și alte patologii. Impactul are loc în același mod ca și în analogiile anterioare ale medicamentului.
- Cristalul este un analog al picăturilor oculare menționate mai sus. Afectează regenerarea și restaurarea țesuturilor și îmbunătățește calitatea lentilei. Medicamentul are proprietăți antiinflamatorii, antibacteriene. Ajută la relaxarea ochilor și la ameliorarea iritării.
- Picăturile de vizină se mai numesc și Lacrima vie, deoarece în compoziție sunt apropiate de o lacrimă umană. Persoanele care poartă lentile de contact au adesea microcreuri care nu sunt vizibile pentru ochiul uman, care provoacă mâncărimi și înroșirea corneei. Vizina în astfel de cazuri, hidratând mucoasa, elimină disconfortul în organul vizual.
- Oxial. Soluție concepută pentru hidratarea corneei. Se descurcă bine cu sindromul ochilor uscați și ameliorează iritarea prin refacerea stratului deteriorat al corneei. Compoziția este aproape de fluidul lacrimal uman. Avantajul Oxial va fi apreciat de către purtătorii lentilelor de contact, deoarece acestea nu trebuie să fie îndepărtate înainte de instilarea soluției.
- Santen și Rohto. Santen și Roto sunt două companii japoneze care au creat picături de ochi ținând cont de toate procesele care au loc în organul vizual, nu numai cu modificările legate de vârstă, ci și prin utilizarea tehnologiilor inovatoare, conform cărora Japonia este lider în lume. Aceste picături sunt unice prin faptul că, pe lângă vitamine, conțin substanța alantoină, care accelerează procesele de reparare a țesuturilor oculare și nu au conservanți, datorită cărora utilizarea pe termen lung a medicamentului este imposibilă. Picăturile sunt făcute pe o bază ecologică. Se prefacă inflamație, iritație, oboseală și umflare. Hidratează și dezinfectează corneea. Normalizează presiunea intraoculară. Nu sunt dependenți și sunt potriviți pentru toată lumea, deoarece sunt anti-alergeni. Potrivit pentru utilizare permanentă.
Vitaminele și picăturile calmante includ: Visiomax, Oculist, Okovit, Myrtilene Forte, Focus.
Cum să tratezi hiperopia cu picături?
Există multe picături de ochi utilizate pentru hipermetrie, dar toate îndeplinesc aproape aceleași funcții - cresc flexibilitatea lentilelor și îndepărtează inflamația, ale cărei simptome sunt iritarea, roșeața și uscăciunea. Iar picăturile, completate cu vitamine, hrănesc țesuturile și lentila, ceea ce face posibilă menținerea acuității vizuale.
Dacă luăm în considerare efectul fiecărei vitamine separat, obținem următoarele:
- vitamina A îmbunătățește acuitatea vizuală;
- vitaminele B sunt responsabile de energia care stimulează procesele metabolice, care sunt reduse la persoanele care își încordează ochii în timp ce lucrează la computer;
- vitamina C este un antioxidant, ceea ce înseamnă că elimină compușii toxici;
- potasiul activează metabolismul apei-sării, ușurând astfel umflarea și roșeața;
- alături de potasiu, este apreciat și sodiul, care asigură echilibrul de apă în plasma sanguină;
- vitamina E combate radicalii liberi.
Picăturile de vitamine sunt utilizate la cursuri. De obicei, tratamentul nu durează mai mult de 3 luni, după care ochiului i se oferă o pauză. Un efect mai mare poate fi obținut dacă complexele vitamin-minerale sunt luate în paralel și fizioterapia este realizată.
Atunci când alegeți cele mai bune picături pentru ochi pentru vedere la față, trebuie să țineți cont de vârsta, gradul de clarviziune, presiunea ochilor, complicațiile și stresul la care este expus ochiul. Sarcina principală a picăturilor este de a ameliora inflamația și a trata hiperopia. Terapia trebuie să fie prescrisă de un medic, ținând cont de manifestările individuale ale bolii la pacient.
Video
De ce se întunecă în ochi sau când te ridici brusc? Trebuie să văd un medic în acest caz?
 O întunecare ascuțită a ochilor este o condiție pe care toată lumea a întâlnit-o cel puțin o dată. Acesta este adesea un eveniment de scurtă durată și izolat și atunci nu este nimic de care să vă faceți griji.
O întunecare ascuțită a ochilor este o condiție pe care toată lumea a întâlnit-o cel puțin o dată. Acesta este adesea un eveniment de scurtă durată și izolat și atunci nu este nimic de care să vă faceți griji.
Dar dacă acest lucru se întâmplă constant și această încălcare este însoțită de simptome suplimentare, există un motiv pentru a vizita specialiști. Mai jos în articol vom înțelege în detaliu de ce se întâmplă acest lucru în diverse situații de viață.
Motivele pentru care se întunecă în ochi
Și astfel de motive nu sunt întotdeauna asociate cu încălcări de natură oftalmică.
Persoanele care prezintă adesea o astfel de afecțiune dureroasă pot dezvolta următoarele patologii:

În astfel de cazuri, pacientul are amețeli și deficiențe vizuale generale. Într-o stare neglijată, o astfel de boală poate duce la pierderea irevocabilă completă sau parțială a vederii.
Simptome asociate și cauzele acestora
Uneori, în ochii pacientului nu doar se întunecă: în paralel, apar alte simptome, care, împreună cu întunecarea, pot indica dezvoltarea diverselor afecțiuni și patologii dureroase.
De ce se întunecă în ochii tăi când te ridici brusc?
 Cel mai adesea, pacienții se plâng de întunecare atunci când se ridică brusc dintr-o poziție culcată sau așezată.
Cel mai adesea, pacienții se plâng de întunecare atunci când se ridică brusc dintr-o poziție culcată sau așezată.
În astfel de cazuri, apare un salt puternic al tensiunii arteriale.
Dar acest lucru nu poate fi întotdeauna un motiv de îngrijorare: acest simptom poate fi observat chiar și la oameni sănătoși, deoarece sistemul vascular al unei persoane obișnuite nu este proiectat pentru astfel de încărcături.
Ce vă face ochii întunecați și amețiți?
Poate apărea, de asemenea, cu o schimbare accentuată a poziției corpului, precum și după un efort serios (de exemplu, după muncă fizică sau antrenament sportiv).
Întunecat în ochi amețit capul urechi umplute
Dacă, pe lângă amețeli, există și o senzație de oboseală la nivelul urechilor, acest lucru indică, de asemenea, scăderi de presiune, iar cauzele unor astfel de creșteri pot fi atât patologii, cât și consecințele leziunilor cerebrale traumatice.
Doar un specialist poate determina cauza exactă a acestei afecțiuni.
Întunecă ochii în timpul sarcinii
Adesea se întunecă în ochii femeilor însărcinate, indiferent de momentul sarcinii.
 Acest lucru se datorează în principal dezechilibrelor hormonale, în care multe sisteme ale organismului nu reușesc, în special sistemul circulator și funcțiile creierului.
Acest lucru se datorează în principal dezechilibrelor hormonale, în care multe sisteme ale organismului nu reușesc, în special sistemul circulator și funcțiile creierului.
În unele cazuri, aceasta poate fi asociată cu toxicoza severă.
Întunecă în ochi și dureri de cap
Întunericul în fața ochilor în cazurile de presiune intracraniană crescută poate fi însoțit de dureri de cap.
Acest lucru nu indică o presupunere eronată cu privire la posibilitatea unui accident vascular cerebral, dar că în prezent nu numai persoanele în vârstă, dar și tinerii sunt susceptibili la o astfel de încălcare, prin urmare, în cazul durerilor de cap simultan cu întunecarea ochilor, este necesară o examinare imediată.
Întunecă în ochi după exercițiu
La sportivii care sunt oameni sănătoși a priori, poate apărea și o întunecare a ochilor, dar acestea sunt fenomene pe termen scurt care sunt asociate cu modificări ale presiunii și salturi ale hemoglobinei.
 Nu este necesar să luați măsuri speciale în astfel de cazuri, dar merită revizuit activitatea fizică și regimul de antrenament.
Nu este necesar să luați măsuri speciale în astfel de cazuri, dar merită revizuit activitatea fizică și regimul de antrenament.
Dacă un simptom apare la o persoană care nu joacă sport, se recomandă să fie mai atent cu orice muncă fizică grea.
Ochii copilului se întunecă
La copii, se întunecă în ochi chiar mai des decât la adulți, dar doar în aceste cazuri nu există nimic de care să vă faceți griji.
Odată cu vârsta, astfel de tulburări dispar, cu excepția cazului în care au o origine patologică.
Greață și întuneric în ochi
Dacă greața apare în același timp cu simptomul în cauză, trebuie să se facă un diagnostic complet, deoarece aceste semne pot indica boli ale urechii interne, migrene cronice, osteocondroză cervicală sau distonie vegetativ-vasculară.
Cum să te recuperezi după întunecarea în ochi?
 Dacă întunecarea ochilor este un singur fenomen care nu este însoțit de simptome suplimentare, atunci starea se va normaliza de la sine.
Dacă întunecarea ochilor este un singur fenomen care nu este însoțit de simptome suplimentare, atunci starea se va normaliza de la sine.
Însă, după asemenea atacuri, este mai bine să bei un pahar de ceai puternic cu zahăr, ceea ce aduce presiunea la un ton.
Dacă un atac are loc acasă sau la locul de muncă, trebuie să găsiți o oportunitate să vă culcați și să ridicați picioarele deasupra nivelului capului, astfel încât sângele să se răspândească prin corp și presiunea să se stabilizeze.
După oboseala întunecării, starea proastă s-ar putea să nu dispară mult timp, iar dacă vă simțiți rău timp de o jumătate de oră sau mai mult, este mai bine să apelați la o ambulanță.
După măsurile de diagnostic care ajută la determinarea motivului pentru care are loc o astfel de încălcare, pot fi prescrise următoarele opțiuni de terapie:

Metode de prevenire
Măsurile preventive în acest caz necesită, în primul rând, tratamentul bolii care provoacă întunecarea.
Este indicat să limitați consumul de alcool și să renunțați la fumat, precum și să excludeți din dietă alimentele care conțin o cantitate crescută de colesterol.
 Este important să vă gestionați timpul corect în timpul zilei și să oferiți corpului dvs. suficient timp pentru a se odihni (pentru un adult este de 6-8 ore pe zi).
Este important să vă gestionați timpul corect în timpul zilei și să oferiți corpului dvs. suficient timp pentru a se odihni (pentru un adult este de 6-8 ore pe zi).
Activitatea fizică nu ar trebui să fie excesivă, dar, în același timp, nu ar trebui să le abandonați complet, iar jocul sport va ajuta doar la evitarea dezvoltării proceselor patologice care provoacă întunecarea ochilor.
Video util
Din acest videoclip veți afla despre motivul pentru care se întunecă în ochi:
Întunecarea în sine poate servi ca semn al bolilor diferitelor organe și sisteme, așa că, dacă astfel de încălcări apar regulat, nu trebuie să sperăm că starea se va normaliza în timp.
Este necesar să vă consultați cu un specialist cu experiență care va diagnostica sau va trimite pacientul la un specialist specializat pentru a afla cauza încălcării.
În secolul 21, cerințele unei persoane pentru calitatea vederii au devenit comparabile cu cerințele pe care le face pentru calitatea vieții. Oamenii vor să vadă bine aproape și departe, să nu experimenteze oboseala computerului și oboseala crepusculară și să răspundă rapid la schimbările din mediu.
Calitatea vederii trebuie menținută la un nivel ridicat cel puțin în perioada de lucru. Datorită dezvoltării chirurgiei laser cu excimer, incluzând operațiile LASIK, FTK, PRK, LASEK, a devenit posibilă restabilirea vederii în majoritatea cazurilor. În același timp, utilizarea pe scară largă a unor astfel de intervenții a dus la creșterea atenției medicilor asupra calității vederii în perioada postoperatorie. La sfârșitul anului 2001, peste 300 de mii de oameni au abandonat corecția de contact în favoarea chirurgiei cu laser. Acest lucru reprezintă mai mult de 10% din totalul persoanelor care necesită corectarea optică a vederii. În unele cazuri, complicațiile apar în perioada postoperatorie, dintre care cel mai frecvent este sindromul de ochi uscat. Această stare neplăcută după chirurgia laser cu excimer este o problemă foarte urgentă care afectează un număr mare de pacienți. În acest sens, este necesar un tratament adecvat al sindromului de ochi uscat și dezvoltarea unor măsuri preventive eficiente.
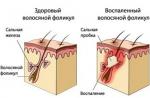
Destul de des, oamenii apelează la un oftalmolog din cauza ochilor uscați. De obicei, această afecțiune este asociată cu o încălcare a formării filmului lacrimogen care acoperă corneea globului ocular. O lacrimă este un lubrifiant care împiedică suprafața ochiului să se usuce, hidratează spațiul dintre ochi și pleoape, protejează organul de vedere de microorganisme patogene și, de asemenea, hrănește corneea. Trei straturi se disting ca parte a filmului lacrimogen. Stratul mucos este în contact cu suprafața globului ocular, este un fel de fundație pe care sunt atașate straturile rămase. Stratul de mijloc este apa, apa (98%) și nutrienții (proteine, săruri etc.) predomină în compoziția sa. Stratul exterior este gras, este destul de subțire, dar în același timp protejează în mod fiabil ochiul și previne evaporarea umidității.
O lacrimă este sintetizată în mai multe glande care sunt situate în jurul ochiului. Baza de apă este secretată de glanda lacrimală a pleoapei superioare. Componentele grase și mucoase sunt sintetizate de glandele situate în conjunctivă și mai groase decât pleoapele. Când clipește, lichidul este distribuit uniform pe suprafața corneei. Dacă există un exces de lacrimi, atunci intră în tuburile lacrimali în colțul medial al ochiului. Acești tuburi curg în sacul lacrimal, din care lacrima intră în cavitatea nazală prin canalul nazolacrimal. Această structură anatomică explică faptul că atunci când o persoană plânge, lichidul este eliberat din nas.
Sinteza lacrimală este uneori declanșată reflexiv de stimuli extraoculari care includ durere sau emoție. O astfel de lacrimă nu este capabilă să facă față iritației, prin urmare, cu sindromul de ochi uscat, toate simptomele bolii persistă.
Motivele
Există multe motive pentru ochii uscați. Printre ele predomină îmbătrânirea fiziologică. Odată cu vârsta, cantitatea de secreție grasă scade semnificativ (până la 65 de ani, secreția este mai mică de jumătate din nivelul observat la vârsta de 18 ani). Într-o măsură mai mare, acest proces este vizibil la femei, deoarece pielea lor este adesea mai uscată. Datorită subțierea stratului gras al filmului lacrimal, stabilitatea acesteia scade. În același timp, se observă o evaporare mai rapidă a umidității de pe suprafața ochiului, care expune pete uscate pe cornee.
Alți factori care afectează stabilitatea filmului lacrimogen includ climatul uscat, vânt, cald, aerul condiționat, fumul de țigară și altitudini mari. Toți acești factori agravează manifestările sindromului de ochi uscat. Majoritatea oamenilor simt disconfort în ochi când citesc mult timp sau lucrează la un computer. Pentru a atenua starea, trebuie să vă distrageți periodic de la muncă și să faceți mișcări intermitente.
Cu lentilele de contact, este de asemenea frecvent ca pacienții să prezinte semne ale sindromului de ochi uscat. Acest lucru se datorează faptului că substanța unei lentile de contact este capabilă să absoarbă umiditatea de pe suprafața ochiului. Patologiile sistemice (boala tiroidiană, deficiența de vitamina A, sindromul Sjogren, boala Parkinson), precum și administrarea anumitor medicamente, pot duce, de asemenea, la uscăciune. La femei, probleme similare ale ochilor apar pe fondul modificărilor hormonale în timpul menopauzei.
Simptome
Cu sindromul ochilor uscați, pacientul prezintă următoarele manifestări ale bolii:
- Ardere;
- Roșeața conjunctivei;
- Iritarea, lacrimarea crescută care nu aduce alinare;
- Consolidarea manifestărilor după încordarea ochilor;
- Viziunea încețoșată se recuperează de la clipire.
Diagnostice
Pentru a determina sindromul de ochi uscat, trebuie să luați antecedente medicale, să verificați rata de formare a lacrimilor, rata de evaporare a acestuia, precum și calitatea filmului lacrimal. Cu ajutorul picăturilor speciale, puteți evalua prezența ochilor uscați și gravitatea acestor manifestări.
Tratament
Tratamentul pentru sindromul ochilor uscați trebuie individualizat și selectat în funcție de cauza bolii. Pentru a reduce simptomele, este suficient să aplicați substitutul lacrimal în picături sau geluri. În funcție de densitatea lacrimilor artificiale, durata acțiunii sale diferă și ea. În orice caz, este de preferat să utilizați medicamente care nu conțin conservanți, deoarece acest lucru reduce riscul de a dezvolta alergii. Nu trebuie să folosiți picături care elimină doar roșeața ochilor, deoarece acțiunea este extrem de simptomatică și, datorită vasoconstricției, apare o restricție suplimentară în producerea lichidului lacrimal.

O altă metodă de tratare a uscăciunii este umplerea canaliculului lacrimal cu un dop special din plastic. În același timp, pierderea lichidului lacrimal este redusă, deoarece fluxul său de pe suprafața ochiului este redus. Ștecherul poate fi temporar, apoi este făcut din colagen absorbabil. Dacă dopul este confecționat din silicon, atunci durata sa de serviciu este crescută semnificativ.
Alături de tratament, ar trebui să urmați câteva reguli în viața de zi cu zi care vă vor ajuta să faceți față ochilor uscați. Trebuie să consumați zilnic 8-10 pahare de lichid pentru a accelera metabolismul și a menține echilibrul de apă în organism. Este indicat să clipiți mai des pentru a distribui uniform lacrima pe suprafața ochiului. Nu vă frecați ochii, deoarece acest lucru nu va face decât să crească iritația.
Este important de menționat că tratamentul sindromului de ochi uscat nu numai că îmbunătățește bunăstarea generală și îmbunătățește calitatea vieții pacientului, dar menține și corneea în stare normală.
Ochii uscați sunt frecvente după corecția vederii LASIK (keratomeloza cu laser). Într-adevăr, studiile au arătat că aproape jumătate din pacienții LASIK au dezvoltat ochii uscați până la un anumit grad și simptomele au persistat săptămâni, luni sau chiar ani.
Cu toate acestea, multe persoane interesate de LASIK au deja sindrom de ochi uscați. Ca exemplu, persoanele cu lentile de contact care nu se simt confortabil în ele din cauza ochilor uscați sunt interesate de LASIK ca alternativă la purtarea lor.
Din fericire, analiza LASIK a dus la îmbunătățiri în detectarea și tratarea ochilor uscați. Multe persoane care doresc să facă o corecție cu laser au acum o șansă reală de a-și rezolva problemele de ochi uscat, contactând un consultant LASIK.
Cum provoacă LASIK sindromul de ochi uscat?
LASIK taie o parte din nervii din cornee, ceea ce duce la o oarecare scădere a sensibilității corneei. Din această cauză, ochiul nu simte nevoia de lubrifiere și produce mai puține lacrimi, ceea ce duce la sindromul de ochi uscat.
Ochii uscați după LASIK pot provoca disconfort simplu și. Din acest motiv, mulți chirurgi oculari recomandă utilizarea picăturilor oculare lubrifiante sau alte metode pentru a menține ochii umezi. Ca măsură de precauție, tratamentul poate fi, de asemenea, prescris pentru a crește producția de lacrimi înainte de LASIK, chiar dacă nu aveți o urmă de ochi uscați.
În unele cazuri în care ochii uscați sunt un motiv de îngrijorare, se folosește o procedură care nu creează o clapetă subțire pe suprafața ochiului. De exemplu, PRK (keratectomia fotorefractivă) este utilizată în locul LASIK.
Screening pentru ochi uscați la pacienții LASIK
Atât calitatea, cât și cantitatea de lacrimi produse sunt factori în dezvoltarea ochilor uscați și pot afecta recuperarea în urma operației.
Deoarece chirurgii oculari recunosc din ce în ce mai mult că ochii uscați pot afecta succesul întregii corecții, este foarte probabil să primiți un de screening.
- Testul Schirmer... O fâșie subțire de hârtie este plasată sub pleoapa inferioară pentru a măsura producerea lacrimilor.
- Timpul de rupere al filmului... O cantitate mică de vopsea este plasată pe suprafața ochiului pentru a urmări modul în care se răspândesc lacrimile și când „se scurg” la suprafața ochiului.
- Imagine... Keratometrele și alte instrumente pot oferi o imagine a filmului lacrimal fără a interacționa cu suprafața ochiului.
- Testarea MMP-9... Pentru a efectua acest test nedureros, medicul trebuie să colecteze o mică mostră de lacrimi de pe pleoapa inferioară. În câteva minute, veți ști dacă aveți un nivel proteic suficient de ridicat pentru a rezista la apariția ochiului uscat după LASIK.
Atunci când decideți candidatura dvs. pentru LASIK, este posibil ca chirurgul dvs. ocular să fie necesar să stabilească dacă aveți o afecțiune de bază pentru ochi uscați.
Cine are mai multe riscuri pentru ochii uscați după LASIK?
Un studiu efectuat la Baylor College din Houston a descoperit că persoanele cu miopie ridicată aveau riscuri decât persoanele cu miopie scăzută.
Există și alte cauze ale ochilor uscați înainte sau după LASIK:
- Vârsta înaintată, mai ales dacă ești femeie și ai suferit menopauză.
- Medicamente pentru alergii (antihistaminice), anumite antidepresive și medicamente care afectează tensiunea arterială pot reduce umiditatea ochilor.
- Boală autoimunăde exemplu sindromul Shergen.
- Un climat neobișnuit de uscat sau un mediu, cum ar fi o cameră prea caldă sau cu aer condiționat.
Să repetăm \u200b\u200bcă prezența ochilor uscați înainte de procedura LASIK. Dar chirurgul dvs. de ochi va trebui să determine severitatea afecțiunii și, eventual, să vă prescrie tratament înainte de a fi supus unei corecții cu laser.
Tratamentul ochilor uscați atât înainte, cât și după LASIK
Chiar dacă ați avut sindromul ochilor uscați, chirurgii LASIK vă pot prescrie tratament sau alte proceduri înainte de corectarea cu laser, în loc să vă scoată imediat din listă.
De asemenea, un chirurg de ochi poate începe tratamentul pentru ochi uscați ca o precauție înainte de LASIK, chiar dacă umiditatea din ochi este normală.
Vi se poate prescrie să beți ulei de in și ulei de pește timp de câteva săptămâni înainte de intervenția chirurgicală, pentru a îmbunătăți starea filmului lacrimal. De asemenea, este posibil să aveți nevoie de picături oculare lubrifiante înainte și după LASIK.
Alte tratamente pentru ochii uscați includ pinii care blochează canalele lacrimogene și cresc umiditatea ochilor, precum și medicamentele antiinflamatoare cunoscute sub numele de corticosteroizi sub formă de picături pentru ochi.
Prevenirea ochilor uscați după LASIK
Când vă întâlniți cu chirurgul LASIK în timp ce vă acceptă ca candidat, asigurați-vă că menționați simptome ale ochilor uscați (dacă aveți), cum ar fi înjunghind senzația sau iritatie la ochi... Chiar și lacrimarea excesivă poate indica ochi uscați.
Studiile au arătat că consumul de acizi grași și consumul de alimente care conțin aceste „grăsimi bune”, precum somonul, pot ajuta la menținerea unei pelicule lacrimogene sănătoase. Apa potabilă ajută de asemenea hidratarea corectă a corpului și a ochilor.
De asemenea, asigurați-vă că aveți o conversație sinceră cu chirurgul dvs. LASIK despre posibilitatea ochilor uscați după procedură. Întrebați ce măsuri vor fi făcute pentru a restabili filmul lacrimogen și confortul ochilor până la vindecarea completă.
De asemenea, rețineți că multe dintre simptomele ochiului uscat în urma operației refractive sunt relativ ușoare și dispar în timp. Cu toate acestea, unii pacienți LASIK au raportat probleme grave și persistente ale ochilor uscați.
Film lacrimal după corectarea laser-video
Ca informații suplimentare, vi se oferă un videoclip care arată ce se întâmplă cu filmul lacrimal după operația de corectare a laserului, astfel încât să fiți mai vigilent atunci când vă pregătiți.
După operația cu ochi cu laser nu există nicio garanție de 100% că viziunea poate fi restaurată sau nu vor exista complicații.
Organul optic are o structură fragilă, iar după corectarea laser devine mult mai slab, astfel încât pacienții nu ar trebui să se angajeze într-o activitate fizică grea.
Special în primele trei luni după operație, ochii necesită calm. Corecția cu laser afectează sensibilitatea la contrast a organelor vizuale, de aceea nu este recomandat să fii la volanul unei mașini noaptea. Și, de asemenea, după procedură pot apărea uscăciune, disconfort, durere, arsură.
Pot apărea probleme cu ochii, chiar dacă le freci cu mâinile.
De ce sunt prescrise picăturile oculare după corectarea vederii cu laser?

Medicamentul este prescris de un oftalmolog pentru a îmbunătăți starea organelor vizuale după LKZ.
Toate picături sterileși nu poate afecta negativ.
Sunt concepute pentru a hidrata ochii, pentru a calma uscăciunea, oboseala, pentru a scăpa de conjunctivită, edem.
Atenţie! Picăturile ar trebui să fie culese de un oftalmolog individual pentru un caz specific.
Reguli de igienă pentru utilizare
Pregătire pentru instilare:
- Obligatoriu înainte de procedură spălați-vă bine pe mâini cu apă și săpun.
- Când utilizați o pipetă, este recomandat să folosiți una nouă pentru fiecare medicament.
- Nu atingeți pipeta cu corpul.
- Când sunt administrate mai multe medicamente pentru ochi în același timp, pauza ar trebui să fie cam 20 de minute.

Procedura de instilare:
- Stând sau culcat, aruncă-ți capul înapoi.
- Ia-ți timpul cu grijă trageți înapoi pleoapa inferioară și rotiți-vă ochii.
- Instilați cantitatea specificată de lichid.
- Închide ochii și odihnește-te câteva minute.
- Pipetădupă utilizare ai nevoie clătiți și fierbeți.
Ce picături de ochi ar trebui să scurg pentru a recupera după LKZ?
Pacienții după corectarea cu laser sunt eliberați picături de două tipuri:
- Pentru tratamentul inflamației: Tobradex, Dexametazona, Tobrex, Oftan.
- Pentru hidratare: Holokomod, Oftagel.
Important! Este recomandat să alegeți un medicament sau să îl înlocuiți cu un analog numai după discuția cu un medic. Programul și perioada de utilizare picăturile sunt, de asemenea, indicate de oftalmolog.
După operația PRK
După operația PRK, medicii oftalmologi prescriu cel mai adesea Tobrex și Oftan.
Tobrex
În 1 ml lichid conține 3 mg antibiotic, utilizat în majoritatea bolilor organelor vizuale, care aparține aminoglicozidelor.

Foto 1. Tobrex picături de ochi, 0,3%, 5 ml, de la producătorul Alcon.
Tobrex nu va funcționa:
- persoanele ai căror ochi sunt prea sensibili la aminoglicozide;
- gravide;
- mamele care alăptează.
Referinţă! Când alăptați un copil, puteți lua medicamente dacă este foarte necesar, dar cu permisiunea unui oftalmolog.
indicaţii:
- tratamentul bolilor inflamatorii.
Oftan
În 1 ml lichid conține 0,7 mg citocrom C, 2 mg adenozină, 20 mg nicotinamidă.

Foto 2. Picături pentru ochi, Oftan Dexametazonă, 1 mg / ml, 5 ml, de la producătorul Santen.
Medicamentul nu trebuie luat:
- copii și adolescenți cu vârsta sub 18 ani;
- persoanele cu o sensibilitate puternică a ochilor la medicament.
Îngropați medicamentul în sacul conjunctival 1-2 picături de trei ori pe zi.
indicaţii:
- Catarctul diferitelor etape.
După LASIK
Tobradex

Îngropați medicamentul 1-2 picături în sacul conjunctival la fiecare 5 ore.
În primele două zile frecvența dintre proceduri poate fi 2 ore.
indicaţii:
- Prevenirea după intervenția chirurgicală.
- blefarita
- Conjunctivită.
- cheratită
Hilokomod
Medicamentul constă din apă pentru injecție, citrat de sodiu, acid citric anhidru, sorbitol. Instilați lichidul de trei ori pe zi. Dacă oboseala sau ochii uscați deranjează prea des, atunci puteți insufla mai des.

indicaţii:
- Uscăciunea membranei mucoase a organelor vizuale.
- Influența factorilor externi (vânt, praf, temperatură, gadgeturi electronice).
- Deteriorarea conjunctivalei sau corneei.
- Probleme cu globul ocular după operație.
- Senzații inconfortabile.
Femto-LASIK
După corectarea cu laser, Fetmo-Lasik este descărcat pentru recuperare Dexametazonă, Levomecitină, Oftagel.
dexametazonă
În 1 ml conține 1 mg dexametazonă. La detectarea proceselor inflamatorii în primele două zile recomandat să fie îngropat în sacul conjunctival 1-2 picături la fiecare două ore. Dacă inflamația începe să treacă - la fiecare 5 ore. După operații în prima zi lichidul este instilat De 4 ori pe zi. În următoarele două săptămâni - De 3 ori pe zi.
Care sunt indicațiile? Aceasta:
- Conjunctivită (fără puroi și alergii).
- keratoconjunctivită (dacă epiteliul nu este deteriorat).
- Cheratită.
- Deteriorarea corneei.
- Perioada postoperatorie.

Foto 3. Picături de ochi Dexametazonă, 0,1%, 10 ml, de la producătorul Farmak.
Levomecitin
În 1 ml conține 2,5 mg cloramfenicol. Se aplică picături De 4 ori pe zi, 500 mg.Durata tratamentului este de aproximativ 10 zile.
indicaţii:
- Boli inflamatorii ale ochilor.