În prezent, clasificarea general acceptată a șocului cardiogen, propusă de E.I. Chazov (1969).
Adevărat șoc cardiogen - se bazează pe moartea a 40 sau mai mult la sută din masa miocardului ventricular stâng.
Șoc reflex - se bazează pe sindromul durerii, a cărui intensitate nu este adesea legată de volumul afectării miocardului. Acest tip de șoc poate fi complicat prin afectarea tonusului vascular, care este însoțit de formarea unei deficiențe în BCC. Se corectează destul de ușor cu calmante, agenți vasculari și terapie cu perfuzie.
Șoc aritmic - se bazează pe tulburări de ritm și conducere, ceea ce determină o scădere a tensiunii arteriale și apariția semnelor de șoc. Tratamentul aritmiilor cardiace ameliorează de obicei semne de șoc.
Șoc zonal - se poate dezvolta chiar și pe fundalul unui volum mic de deteriorare a miocardului ventricular stâng. Se bazează pe o încălcare a contractilității miocardului cauzată de o încălcare a microcirculației, a schimbului de gaze și a adăugării sindromului DIC. O caracteristică caracteristică a acestui tip de șoc este absența completă a unui răspuns la introducerea aminelor presoare.
4§ Prezentare clinică
Clinic, cu toate tipurile de șocuri cardiogene, se remarcă următoarele semne: o clinică tipică de AMI cu semne caracteristice pe ECG, confuzie, slăbiciune, piele cenușie-palidă, acoperită de sudoare rece, lipicioasă, acrocianoză, respirație, tahicardie, hipotensiune semnificativă în combinație cu scăderea presiunii pulsului ... Oligoanuria este remarcată. Confirmarea de laborator a AMI este dinamica caracteristică a enzimelor specifice (transaminazele, lactatul dehidrogenazei „LDH”, creatina fosfocinaza „CPK”, etc.).
Tabloul clinic al șocului cardiogen adevărat
Adevăratul șoc cardiogen se dezvoltă de obicei la pacienții cu infarct miocardic transmural extensiv al peretelui anterior al ventriculului stâng (adesea cu tromboză a două sau trei artere coronare). Dezvoltarea șocului cardiogen este posibilă și prin infarct transmural extensiv al peretelui posterior, în special cu răspândirea simultană a necrozei la miocardul ventriculului drept. Șocul cardiogen complică adesea cursul infarcturilor miocardice repetate, în special cele însoțite de aritmii cardiace și tulburări de conducere sau în prezența simptomelor insuficienței circulatorii chiar înainte de dezvoltarea infarctului miocardic.
Tabloul clinic al șocului cardiogen reflectă tulburări pronunțate în alimentarea cu sânge a tuturor organelor, în primul rând vitale (creier, rinichi, ficat, miocard), precum și semne ale circulației periferice insuficiente, inclusiv în sistemul de microcirculare. Alimentarea insuficientă de sânge către creier duce la dezvoltarea encefalopatiei discirculatorii, hipoperfuziei renale - la insuficiență renală acută, aportul insuficient de sânge către ficat poate provoca formarea de focare de necroză în ea, circulația afectată în tractul gastro-intestinal poate provoca eroziuni acute și ulcere. Hipoperfuzia țesuturilor periferice duce la tulburări trofice severe.
Starea generală a unui pacient cu șoc cardiogen este severă. Pacientul este inhibat, conștiința poate fi întunecată, este posibilă pierderea completă a conștiinței, se observă mai rar excitația pe termen scurt. Principalele plângeri ale pacientului sunt plângeri de slăbiciune generală severă, amețeli, „ceață în fața ochilor”, palpitații, senzație de întreruperi în inimă, uneori dureri în piept.
La examinarea pacientului, se atrage atenția asupra „cianozei cenușii” sau a culorii cianotice palide a pielii, poate exista o acrocianoză pronunțată. Pielea este umedă și rece. Părțile distale ale extremităților superioare și inferioare sunt de marmură-cianotice, mâinile și picioarele sunt reci, se remarcă cianoza spațiilor subunguale. Caracterizat prin apariția unui simptom al unei „pete albe” - prelungirea dispariției petei albe după apăsarea pe unghie (în mod normal, de data aceasta este mai mică de 2 s). Simptomele de mai sus sunt o reflectare a afecțiunilor microcirculatorii periferice, al căror grad extrem poate fi necroza pielii în zona vârfului nasului, auricule, părți distale ale degetelor și degetelor de la picioare.
Pulsul pe arterele radiale este asemănător, deseori aritmic și adesea deloc detectat. Tensiunea arterială este redusă brusc, întotdeauna mai mică de 90 mm. rt. Artă. O scădere a presiunii pulsului este caracteristică, conform A. V. Vinogradov (1965), aceasta este de obicei sub 25-20 mm. rt. Artă. Odată cu percuția inimii, se dezvăluie o expansiune a graniței sale stângi, semnele auscultatorii caracteristice sunt surditatea sunetelor inimii, aritmii, un murmur sistolic liniștit la vârful inimii, un ritm galop protodiastolic (un simptom patognomonic de insuficiență ventriculară stângă severă).
Respirația este de obicei superficială, poate fi accelerată, în special odată cu dezvoltarea unui plămân „șoc”. Cel mai sever curs de șoc cardiogen este caracterizat prin dezvoltarea astmului cardiac și a edemului pulmonar. În acest caz, apare sufocarea, respirația devine bubuitoare, tuse cu o separare a grijilor spumoase roz spumoase. Odată cu percuția plămânilor, se determină somnolența sunetului de percuție în părțile inferioare, aici se aud crepitus, mici rali de bubitură datorate edemului alveolar. Dacă nu există edem alveolar, crepitus și rali umede nu sunt auzite sau sunt determinate în cantități mici ca manifestare a congestiei în părțile inferioare ale plămânilor, poate apărea o cantitate mică de rali uscați. Cu edem alveolar sever, se aud rali umede și crepit pe peste 50% din suprafața pulmonară.
La palparea abdomenului, patologia nu este de obicei detectată, la unii pacienți poate fi determinată o mărire a ficatului, ceea ce se explică prin adăugarea insuficienței ventriculare drepte. Este posibil să se dezvolte eroziuni acute și ulcerații ale stomacului și duodenului, care se manifestă prin durere în epigastru, uneori vărsături sângeroase, palpare dureroasă a regiunii epigastrice. Cu toate acestea, aceste modificări ale tractului gastro-intestinal sunt rare. Cel mai important semn de șoc cardiogen este oliguria sau oligoanuria; în timpul cateterizării vezicii urinare, cantitatea de urină excretată este mai mică de 20 ml / h.
Date de laborator
Chimia sângelui. Conținut crescut de bilirubină (în principal datorită fracției conjugate); o creștere a nivelului de glucoză (hiperglicemia poate fi o manifestare a diabetului zaharat, a cărei manifestare este provocată de infarct miocardic și șoc cardiogen, sau apar sub influența activării sistemului simpato-suprarenal și stimularea glicogenolizei); o creștere a nivelului de uree și creatinină în sânge (ca manifestare a insuficienței renale acute din cauza hipoperfuziei renale; creșterea nivelului de alanină aminotransferază (reflectarea unei încălcări a capacității funcționale a ficatului).
Coagulograma. Creșterea activității de coagulare a sângelui; hiperagregarea trombocitelor; conținut ridicat de sânge în fibrinogen și produse de degradare a fibrinei - markeri ai sindromului DIC;
Studiul indicatorilor de echilibru acido-bazic. Dezvăluie semnele acidozei metabolice (scăderea pH-ului sanguin, deficiența bazelor tampon);
Studiul compoziției gazelor din sânge. Dezvăluie o scădere a tensiunii parțiale a oxigenului.
Severitatea șocului cardiogen
Ținând cont de severitatea manifestărilor clinice, se disting răspunsul la măsurile luate, parametrii hemodinamici, 3 grade de severitate a șocului cardiogen.
Diagnosticul șocului cardiogen adevărat
Criterii de diagnostic pentru șocul cardiogen:
1. Simptomele insuficienței circulatorii periferice:
Piele cianotică palidă, marmorată, umedă
acrocianoza
Vene colapsate
Mâinile și picioarele reci
Scăderea temperaturii corpului
Prelungirea timpului pentru dispariția punctului alb după presiunea pe unghie\u003e 2 s (scăderea vitezei fluxului sanguin periferic)
2. Conștiința afectată (letargie, confuzie, posibil inconștiență, mai rar - agitație)
3. Oliguria (scăderea producției de urină< 20 мл/ч), при крайне тяжелом течении - анурия
4. Reducerea tensiunii arteriale sistolice la o valoare< 90 мм. рт. ст (по некоторым данным менее80 мм. рт. ст), у лиц с предшествовавшей артериальной гипертензией < 100 мм. рт. ст. Длительность гипотензии > 30 minute
5. Scăderea presiunii arteriale pulsului până la 20 mm. rt. Artă. si sub
6. Scăderea presiunii arteriale medii< 60 мм. рт. ст. или при мониторировании снижение (по сравнению с исходным) среднего артериального давления > 30 mm. rt. Artă. în termen de\u003e \u003d 30 min
7. Criterii hemodinamice:
presiune de pană de arteră pulmonară\u003e 15 mm. rt. Art (\u003e 18 mm Hg, by
Antman, Braunwald)
indice cardiac< 1.8 л/мин/м2
creșterea rezistenței vasculare periferice totale
creșterea presiunii ventriculului stâng diastolic
scăderea volumului de accident vascular cerebral și minut
Un diagnostic clinic de șoc cardiogen la pacienții cu infarct miocardic poate fi făcut pe baza detectării primelor 6 criterii disponibile. Determinarea criteriilor hemodinamice (punctul 7) pentru diagnosticul șocului cardiogen nu este de obicei necesară, dar este foarte indicat să se organizeze tratamentul corect.
Tabloul clinic al formei reflexe de șoc cardiogen
Așa cum am menționat anterior, forma reflexă a șocului cardiogen se dezvoltă ca urmare a influențelor reflexe din necroza concentrată pe tonul vaselor periferice (rezistența vasculară periferică totală nu crește, ci dimpotrivă scade, probabil datorită scăderii activității sistemului simpato-suprarenal).
Șocul cardiogen reflex se dezvoltă de obicei în primele ore ale bolii, în perioada de durere severă a inimii. Pentru forma reflexă de șoc cardiogen, este caracteristică o scădere a tensiunii arteriale (de obicei, tensiunea arterială sistolică de aproximativ 70-80 mm Hg, mai rar - mai jos) și simptome periferice de insuficiență circulatorie (paloare, transpirație rece, mâini și picioare reci). Caracteristica patognomonică a acestei forme de șoc este bradicardia.
Trebuie menționat că durata hipotensiunii arteriale cel mai adesea nu depășește 1-2 ore, simptomele șocului dispar rapid după ameliorarea durerii.
Forma reflexă a șocului cardiogen se dezvoltă de obicei la pacienții cu infarct miocardic primar și destul de limitat, localizat în secțiunea posterioară-inferioară și este adesea însoțit de extrasistol, bloc atrioventricular, ritm din joncțiunea atrioventriculară. În general, se poate considera că clinica formei reflexe de șoc cardiogen corespunde primului grad de severitate.
Tabloul clinic al formei aritmice a șocului cardiogen
Varianta tacizistolică (tahicaritmică) a șocului cardiogen
Cel mai adesea se dezvoltă cu tahicardie ventriculară paroxistică, dar poate apărea și cu tahicardie supraventriculară, fibrilare atrială paroxistică și flutter atrial. Această variantă de șoc cardiogenic aritmic se dezvoltă în primele ore (mai rar zile) ale bolii. Starea generală a pacientului este severă, toate semnele clinice de șoc sunt exprimate semnificativ (hipotensiune arterială semnificativă, simptome ale insuficienței circulației periferice, oligoanurie). Aproximativ 30% dintre pacienții cu o variantă tahysystolic de șoc cardiogenic aritmic dezvoltă insuficiență ventriculară stângă severă (astm cardiac, edem pulmonar). Varianta tahysystolic a șocului cardiogen poate fi complicată de condiții care pun viața în pericol - fibrilație ventriculară, tromboembolism în organele vitale. Cu această formă de șoc, se observă deseori recurențele de tahicardie paroxistică ventriculară, ceea ce contribuie la extinderea zonei de necroză și apoi la dezvoltarea șocului cardiogenic adevărat zonectiv.
Varianta Bradistolică (bradyarrhythmic) a șocului cardiogen
De obicei, se dezvoltă cu un bloc atrioventricular complet de tip distal cu conducere 2: 1, 3: 1, ritmuri lente idioventriculare și joncționale, sindromul lui Frederick (combinație de bloc atrioventricular complet cu fibrilatie atrială). Șoc cardiogenic bradistolic este observat în primele ore ale dezvoltării infarctului miocardic extins și transmural. Cursul de șoc este de obicei sever, rata mortalității atinge 60% sau mai mult. Cauzele decesului sunt insuficiența ventriculară stângă severă, asistolul cardiac brusc și fibrilația ventriculară.
Șocul cardiogen este o complicație gravă a bolilor sistemului cardiovascular, însoțită de o contractilitate afectată a mușchiului cardiac și o scădere a tensiunii arteriale. De regulă, șocul cardiogen se dezvoltă la un pacient pe fundalul insuficienței cardiace severe, care este cauzată în timp util de boli ne vindecate ale inimii și vaselor coronariene.
Această afecțiune provoacă o deficiență accentuată de oxigen în toate organele și țesuturile, ceea ce determină circulația sângelui deteriorată, depresia conștiinței și moartea, dacă victimei nu i se oferă imediat asistență de urgență.
Cauzele șocului cardiogen în majoritatea cazurilor se datorează blocării ramurilor mari ale arterei pulmonare de cheaguri de sânge, care împiedică deplina circulație a sângelui și provoacă hipoxie severă de organ.
Această condiție este cauzată de:
- infarct miocardic acut;
- stenoza mitrala acuta;
- cardiomiopatie severă hipertrofică;
- tulburări ale ritmului cardiac;
- șoc hemoragic (apare la transfuzia sângelui care nu este potrivit pentru grup sau Rh);
- pericardita de tip compresiv;
- ruperea septului dintre ventricule;
- șoc septic, care a provocat perturbarea miocardului;
- pneumotorax tensionat;
- disecție de anevrism aortic sau ruptură;
- tromboembolism sever al arterei pulmonare;
- tamponare cardiacă.

Atacul de cord este o urgență prioritară
Mecanismul de dezvoltare a șocului cardiogen
Pentru a înțelege ce este șocul cardiogen, este important să înțelegem mecanismul dezvoltării patologiei, există mai multe dintre acestea:
- Scăderea contractilității miocardice - când apare un atac de cord (necroza unei anumite părți a mușchiului cardiac), inima nu poate pompa complet sângele, ceea ce duce la o scădere accentuată a tensiunii arteriale (arterială). În acest context, creierul și rinichii sunt primii care suferă de hipoxie, se dezvoltă retenție urinară acută, victima își pierde cunoștința. Datorită depresiei respiratorii și înfometării cu oxigen, se dezvoltă acidoză metabolică, organele și sistemele încetează să funcționeze brusc în mod normal și are loc moartea.
- Dezvoltarea șocului aritmic (bradistolic sau taxisistolic) - această formă de șoc se dezvoltă pe fundalul tahicardiei paroxistice sau a bradicardiei severe cu bloc atrioventricular complet. Sub influența contractilității ventriculare afectate și a scăderii tensiunii arteriale (aproximativ 80/20 mm Hg), se dezvoltă o modificare severă a hemodinamicii.
- Tamponarea cardiacă cu dezvoltarea șocului cardiogen - diagnosticat cu ruperea septului interventricular. Cu această patologie, sângele din ventriculii este amestecat, ceea ce duce la imposibilitatea contracției mușchiului cardiac. Tensiunea arterială scade brusc, fenomenele de hipoxie în organele vitale cresc, pacientul cade în comă și poate muri în absența unui ajutor adecvat.
- Tromboembolism masiv care duce la șoc cardiogen - această formă de șoc se dezvoltă cu obturarea completă a lumenului arterei pulmonare cu cheaguri de sânge. În acest caz, sângele încetează să mai curgă în ventriculul stâng. Aceasta duce la o scădere accentuată a tensiunii arteriale, crescând hipoxia și moartea pacientului.
Clasificarea șocului cardiogen

Tabelul prezintă 4 forme de șoc cardiogen:
| Forma patologică | Prin ce se caracterizează? |
| Adevărat șoc cardiogen | Este însoțită de o încălcare accentuată a funcției contractile a miocardului, o scădere a producției de urină, acidoză metabolică, hipotensiune arterială și înfometare severă cu oxigen. Ca o complicație, se dezvoltă adesea edem pulmonar cardiogen, al cărui tratament necesită resuscitare |
| Reflex | Este provocat de efectul reflex al sindromului durerii asupra funcției contractile a miocardului. Se caracterizează prin bradicardie pronunțată (o scădere a ritmului cardiac sub 60 de bătăi / min), o scădere a tensiunii arteriale. În acest caz, tulburările de microcirculație și acidoza metabolică nu se dezvoltă |
| aritmice | Se dezvoltă pe un fond de tahicardie sau bradicardie severă și trece după eliminarea medicamentului de aritmie |
| Areactive | Se dezvoltă brusc, este foarte dificilă și în majoritatea cazurilor este fatală, în ciuda tuturor măsurilor medicale luate |
Semne clinice de șoc cardiogen

În stadiul inițial, manifestările clinice ale șocului cardiogen depind de cauza dezvoltării acestei afecțiuni:
- dacă șocul cardiogen este cauzat de infarct miocardic acut, atunci primul simptom al acestei complicații va fi durerea toracică severă și frica de panică a morții;
- în cazul tulburărilor de ritm cardiac, cum ar fi tahicardie sau bradicardie pe fundalul dezvoltării complicațiilor, pacientul se va plânge de durere în regiunea inimii și de întreruperi vizibile în activitatea mușchiului cardiac (fie bătăile inimii încetinesc, apoi crește brusc);
- când artera pulmonară este blocată de trombi, simptomele clinice ale șocului cardiogen se manifestă sub formă de scurtă durată de respirație.
Pe fondul unei scăderi accentuate a tensiunii arteriale, apar semne vasculare de șoc cardiogen:
- proeminență rece de transpirație;
- paloare ascuțită a pielii și nuanța buzelor;
- anxietate severă, alternând cu slăbiciune bruscă și letargie;
- umflarea venelor la nivelul gâtului;
- dispnee;
- frică puternică de moarte;
- cu tromboembolismul arterei pulmonare, pacientul dezvoltă marmurarea pielii pieptului, gâtului, capului.
Important! Când apar astfel de simptome, trebuie să acționeze foarte repede, deoarece progresul clinicii duce la o încetare completă a respirației, depresie a conștiinței și moarte.

Un cardiolog evaluează severitatea șocului cardiogen prin mai mulți indicatori:
- parametrii tensiunii arteriale;
- durata stării de șoc - momentul de la debutul primelor simptome ale șocului cardiogen până la solicitarea ajutorului medical;
- severitatea oliguriei.
În cardiologie, există 3 grade de șoc cardiogen:
| Gradul de șoc cardiogen | Prin ce se caracterizează? |
| Primul | Din momentul în care au apărut primele simptome ale stării de șoc, nu au trecut mai mult de 3 ore, indicatorii tensiunii arteriale nu au fost mai mici de 90/50 mm Hg. pacientul prezintă semne de insuficiență cardiacă ușoară. Odată cu furnizarea în timp util de îngrijiri medicale, pacientul răspunde bine la tratamentul medicamentos, iar șocul se oprește în 40-60 de minute |
| Al doilea | Șocul durează mai mult de 5 ore, indicatorii de tensiune arterială sunt sub 80/50 mm Hg, pacientul are semne pronunțate de insuficiență cardiacă, nu reacționează bine la medicamente |
| Al treilea | Șocul durează mai mult de 10 ore, tensiunea arterială este de 20/0 mm Hg sau nu este deloc determinată, simptomele insuficienței cardiace sunt pronunțate. Majoritatea pacienților dezvoltă edem pulmonar cardiogen. |
Diagnostice

Odată cu apariția unor dureri toracice severe și frică de moarte la un pacient, este important să diferențiați șocul cardiogen de infarctul miocardic, anevrismul aortic și alte afecțiuni patologice.
Criteriile pentru realizarea unui diagnostic sunt:
- scăderea presiunii sistolice până la 90-80 mm Hg;
- scăderea presiunii diastolice la 40-20 mm Hg;
- o scădere accentuată a cantității de urină excretată sau anurie completă;
- agitație mentală puternică a pacientului, care este brusc înlocuită de apatie și letargie;
- prezența unor semne de tulburări circulatorii în vasele periferice - paloare a pielii, fluența buzelor, marmurarea pielii, proeminență rece de transpirație, extremități reci, puls asemănător;
- prăbușirea venelor extremităților inferioare.
ECG, Echo-KG, angiografia va ajuta la confirmarea diagnosticului și la evaluarea criteriilor de șoc cardiogen.
Ajutor cu șocul cardiogen
Când apar primele simptome ale șocului cardiogen, echipa de ambulanță cardiologică trebuie să fie chemată imediat și trebuie luate măsuri de prim ajutor.
Îngrijirile de urgență pentru șoc cardiogen înainte de sosirea unei ambulanțe sunt următoarele:
- calmează-l pe pacient;
- pune-l la culcare și ridică membrele inferioare chiar peste nivelul capului - în acest fel, vei preveni o scădere rapidă a presiunii;
- bea ceai cald cald;
- asigura accesul aerului curat;
- desfaceți butoanele și scăpați de hainele care constrâng pieptul.
Important! Pacientul poate fi foarte entuziasmat, sări în sus, să încerce să alerge, așa că este extrem de important să nu-l lăsați să meargă - acest lucru predetermina viitorul prognostic.
Primul ajutor pentru șoc cardiogen la sosirea echipei de ambulanță constă în următoarele acțiuni:
- oxigenoterapie - pacientul este furnizat cu oxigen umidificat printr-o mască. Masca nu este îndepărtată înainte de a ajunge la spital, după care pacientul este conectat la dispozitive de resuscitare și starea lui este monitorizată în permanență.
- Analgezice narcotice - pentru ameliorarea sindromului durerii severe, pacientului i se administrează Morfină sau Promedol.
- Pentru a stabiliza indicatorii de tensiune arterială, se injectează intravenos o soluție de reopoliglucină și înlocuitori plasmatici.
- Pentru a subțire sângele și pentru a preveni formarea de cheaguri de sânge în lumenul vaselor coronariene, se administrează Heparină.
- Pentru a îmbunătăți funcția contractilă a mușchiului cardiac, se administrează soluții de adrenalină, norepinefrină, nitroprussidă de sodiu, Dobutamină.

Deja la spital, pacientul urmează terapie intensivă:
- pentru normalizarea trofismului miocardic, soluțiile de glucoză cu insulină sunt injectate intravenos;
- pentru cursul aritmiei cardiace, la soluția amestecului polarizant se adaugă Mezaton, Lidocaină sau Panangin;
- pentru a elimina fenomenele de acidoză pe fondul hipoxiei pronunțate de organe și țesuturi, pacientul este injectat intravenos cu soluții de bicarbonat de sodiu - acest lucru va ajuta la stabilizarea echilibrului acido-bazic al sângelui;
- odată cu dezvoltarea unui bloc atrioventricular, Prednisolone, Ephedrine sunt introduse și se administrează suplimentar un comprimat Isadrin sub limbă.
Pe lângă tratamentul medicamentos, la pacient este instalat un cateter urinar pentru a determina cantitatea de urină care trebuie separată pe zi și trebuie conectată la un monitor cardiac, care va măsura regulat parametrii pulsului și tensiunii arteriale.

Interventie chirurgicala
Dacă terapia medicamentoasă este ineficientă, pacientul cu șoc cardiogen este tratat cu tratament chirurgical:
- balon contrapulsarea intra-aortică - în timpul diastolei inimii, sângele este pompat în aortă cu un balon special, care crește fluxul sanguin coronarian.
- Angioplastia transluminală coronariană percutanată - o arteră este străpunsă și prin această gaură se reface patența vaselor coronare. Această metodă de tratament este eficientă numai dacă nu au trecut mai mult de 7 ore de la debutul semnelor de infarct miocardic acut.
Pacienții diagnosticați cu șoc cardiogen rămân în unitatea de terapie intensivă până când starea se stabilizează și se termină criza, după care, cu un prognostic favorabil, sunt transferați la secția de cardiologie, unde se continuă tratamentul.
Dezvoltarea acestei complicații nu este întotdeauna o condamnare la moarte pentru pacient. Este foarte important să apelați o ambulanță în timp util și să opriți sindromul durerii.
site - un portal medical despre inimă și vasele de sânge. Aici veți găsi informații despre cauzele, manifestările clinice, diagnosticarea, metodele tradiționale și populare de tratare a bolilor cardiace la adulți și copii. Și, de asemenea, despre cum să mențineți inima sănătoasă, iar vasele - curate până în anii foarte vechi.
Nu folosiți informațiile postate pe site fără să consultați mai întâi medicul!
Autorii site-ului practică specialiști medicali. Fiecare articol este un concentrat din experiența și cunoștințele lor personale, amintite de ani de studiu în universitate, primite de la colegi și în procesul de pregătire postuniversitară. Ei nu numai că împărtășesc informații unice în articole, dar, de asemenea, efectuează o programare virtuală - răspund la întrebările pe care le puneți în comentarii, dau recomandări, ajută la înțelegerea rezultatelor examinărilor și programărilor.
Toate subiectele, chiar și subiectele foarte greu de înțeles, sunt prezentate într-un limbaj simplu, inteligibil și sunt concepute pentru cititori fără pregătire medicală. Pentru confortul dvs., toate subiectele sunt împărțite în secțiuni.
Aritmie
Potrivit Organizației Mondiale a Sănătății, peste 40% dintre persoanele de peste 50 de ani suferă de aritmii - tulburări de ritm cardiac. Cu toate acestea, nu numai ei. Această boală insidioasă este detectată chiar și la copii și deseori în primul sau al doilea an de viață. De ce este viclean? Și faptul că uneori deghizează patologia altor organe vitale sub boli de inimă. O altă caracteristică neplăcută a aritmiei este secretul cursului: până când boala nu merge prea departe, nu poți ghici despre asta ...
- cum să detecteze aritmia într-un stadiu incipient;
- ce forme sunt cele mai periculoase și de ce;
- când pacientul are suficient și în ce cazuri este imposibil de făcut fără intervenție chirurgicală;
- cum și câți oameni trăiesc cu aritmie;
- care atacurile de tulburare de ritm necesită un apel imediat la o ambulanță și pentru care este suficient să iei o pastilă sedativă.
Și tot ceea ce privește simptomele, prevenirea, diagnosticul și tratamentul diferitelor tipuri de aritmii.
ateroscleroza
Faptul că rolul principal în dezvoltarea aterosclerozei îl joacă excesul de colesterol din alimente este scris în toate ziarele, dar de ce, atunci, în familiile în care toată lumea mănâncă la fel, doar o singură persoană se îmbolnăvește adesea? Ateroscleroza este cunoscută de mai bine de un secol, dar o mare parte din natura sa a rămas nesoluționată. Este acesta un motiv de disperare? Desigur că nu! Experții site-ului vă spun ce succes a obținut medicina modernă în lupta împotriva acestei boli, cum să o preveniți și cum să o tratați eficient.
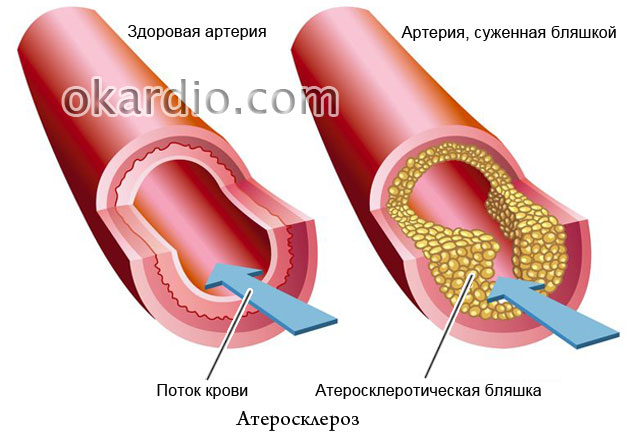
- de ce margarina este mai nocivă decât untul pentru persoanele cu leziuni vasculare;
- și cât de periculos este;
- de ce dietele fără colesterol nu ajută;
- la ce vor trebui să renunțe pacienții pe viață;
- cum să evitați și să mențineți claritatea minții la o vârstă matură.
Boli de inimă
Pe lângă angina pectorală, hipertensiunea arterială, infarctul miocardic și defecte cardiace congenitale, există multe alte afecțiuni cardiace despre care mulți nu au auzit niciodată. Știți, de exemplu, că nu este doar planeta, ci și diagnosticul? Sau că o tumoră poate crește în mușchiul inimii? Titlul cu același nume spune despre aceste și alte boli de inimă la adulți și copii.
- și cum să oferiți îngrijiri de urgență unui pacient aflat în această afecțiune;
- ce și ce să facem pentru ca primul să nu treacă la al doilea;
- de ce inima alcoolicilor crește în dimensiune;
- care este pericolul prolapsului valvei mitrale;
- prin ce simptome poți suspecta boli de inimă în tine și copilul tău;
- care afectiunile cardiace ameninta mai mult femeile si care barbatii.

Boala vasculara
Navele pătrund în întregul corp uman, astfel încât simptomele înfrângerii lor sunt foarte, foarte diverse. La început, multe afecțiuni vasculare nu deranjează mult pacientul, dar duc la complicații severe, dizabilitate și chiar moarte. Poate o persoană fără educație medicală să identifice o patologie vasculară? Desigur, da, dacă le cunoaște manifestările clinice, despre care va spune această secțiune.
În plus, conține informații:
- despre medicamente și remedii populare pentru tratamentul vaselor de sânge;
- despre ce medic trebuie sa contactati daca suspectati probleme vasculare;
- ce patologii vasculare sunt mortale;
- din care se umflă venele;
- cum să vă mențineți venele și arterele sănătoase pentru viață.
Varice
Varicele (vene varicoase) este o boală în care lumenele unor vene (picioare, esofag, rect, etc.) devin prea largi, ceea ce duce la un flux de sânge afectat în organul sau partea corpului afectat. În cazuri avansate, această boală este vindecată cu mari dificultăți, dar în prima etapă este destul de posibil să o frânăm. Cum se face, citiți la rubrica „Varice”.
 Faceți clic pe fotografie pentru a o mări
Faceți clic pe fotografie pentru a o mări De asemenea, veți învăța din ea:
- ce unguente există pentru tratamentul varicelor și care este mai eficientă;
- de ce medicii interzic unii pacienți cu vene varicoase ale extremităților inferioare să ruleze;
- și pentru cine amenință;
- cum să consolidezi venele cu remedii populare;
- cum să evitați cheagurile de sânge în vene afectate.
Presiune
- o boală atât de comună pe care mulți o consideră ... o stare normală. De aici, statisticile: doar 9% dintre persoanele care suferă de hipertensiune arterială o țin sub control. Și 20% dintre pacienții hipertensivi se consideră deloc sănătoși, deoarece boala lor este asimptomatică. Dar riscul de a suferi un atac de cord sau un accident vascular cerebral este nu mai puțin! deși este mai puțin periculos decât ridicat, de asemenea, cauzează o mulțime de probleme și amenință cu complicații grave.

În plus, veți învăța:
- cum să „înșele” ereditatea dacă ambii părinți au suferit de hipertensiune;
- cum să vă ajutați și pe cei dragi cu o criză hipertensivă;
- de ce presiunea crește la o vârstă fragedă;
- cum să mențineți tensiunea arterială sub control fără medicamente, folosind ierburi și anumite alimente.
Diagnostice
Rubrica dedicată diagnosticării bolilor cardiace și vasculare conține articole despre tipurile de examene la care sunt supuși pacienții cardiaci. Și, de asemenea, despre indicațiile și contraindicațiile pentru acestea, interpretarea rezultatelor, eficacitatea și ordinea procedurilor.
De asemenea, veți găsi răspunsuri la întrebări aici:
- ce tipuri de teste diagnostice ar trebui să sufere chiar și persoanele sănătoase;
- de ce angiografia este prescrisă pentru cei care au suferit infarct miocardic și accident vascular cerebral;

Accident vascular cerebral
Accidentul vascular cerebral (tulburare acută a circulației cerebrale) este în mod constant printre cele mai periculoase zece boli. Persoanele peste 55 de ani, pacienții hipertensivi, fumătorii și cei care suferă de depresie prezintă cel mai mare risc de a o dezvolta. Se dovedește că optimismul și natura bună reduc riscul de accidente vasculare cerebrale de aproape 2 ori! Există însă și alți factori care pot ajuta eficient la evitarea acestuia.
Rubrica dedicată accidentelor vasculare cerebrale spune despre cauzele, tipurile, simptomele și tratamentul acestei boli insidioase. Și, de asemenea, despre măsurile de reabilitare care ajută la restabilirea funcțiilor pierdute celor care au avut-o.

În plus, de aici veți învăța:
- diferența în manifestările clinice ale accidentelor vasculare cerebrale la bărbați și femei;
- despre ce este o stare pre-accident vascular cerebral;
- despre remedii populare pentru tratamentul consecințelor accidentelor vasculare cerebrale;
- despre metodele moderne de recuperare rapidă după un accident vascular cerebral.
Infarct
Infarctul miocardic este considerat o boală a bărbaților mai în vârstă. Însă cel mai mare pericol pe care îl prezintă încă nu pentru ei, ci pentru persoanele în vârstă de muncă și femeile de peste 75 de ani. În aceste grupuri, ratele mortalității sunt cele mai mari. Cu toate acestea, nimeni nu ar trebui să se relaxeze: astăzi atacurile de cord devin chiar și cei tineri, atletici și sănătoși. Mai exact, subexaminat.
În secțiunea „atac de cord”, experții povestesc despre tot ce este important de știut pentru toți cei care vor să evite această boală. Iar cei care au suferit deja un infarct miocardic vor găsi aici o mulțime de sfaturi utile despre tratament și reabilitare.

- despre ce boli este uneori deghizat un atac de cord;
- cum să oferiți îngrijiri de urgență pentru dureri acute în zona inimii;
- despre diferențele în clinică și cursul infarctului de miocard la bărbați și femei;
- dieta anti-infarct și un stil de viață sigur pentru inimă;
- de ce un pacient cu un atac de cord trebuie adus la medic în 90 de minute.
Tulburări ale pulsului
Când vorbim despre tulburări ale pulsului, de obicei ne referim la frecvența acesteia. Cu toate acestea, medicul evaluează nu numai ritmul cardiac al pacientului, ci și alți indicatori ai undei pulsului: ritmul, umplerea, tensiunea, forma ... Chirurgul roman Galen a descris cândva 27 din caracteristicile sale!

Modificările parametrilor pulsului individual reflectă starea nu numai a inimii și vaselor de sânge, ci și a altor sisteme ale corpului, de exemplu, sistemul endocrin. Vrei să afli mai multe despre asta? Citiți materialele secțiunii.
Aici veți găsi răspunsuri la întrebări:
- de ce, dacă vă plângeți de o tulburare de puls, puteți fi sesizat pentru un examen tiroidian;
- indiferent dacă încetinirea ritmului cardiac (bradicardie) poate determina inima să se oprească
- ce spune și cum este periculos;
- modul în care rata pulsului și rata de ardere a grăsimilor sunt legate de pierderea în greutate.
Operațiuni
Multe boli ale inimii și vaselor de sânge, care chiar acum 20-30 de ani condamnau oamenii la dizabilități permanente, sunt acum vindecate cu succes. De obicei chirurgical. Chirurgia cardiacă modernă îi salvează chiar și pe cei care, până de curând, nu aveau nicio șansă de viață. Iar majoritatea operațiunilor sunt acum efectuate prin punctiuni minuscule, și nu prin incizii, ca înainte. Aceasta nu numai că dă un efect cosmetic ridicat, dar este mult mai ușor de tolerat. De asemenea, reduce timpul de reabilitare postoperator de mai multe ori.
La rubrica „Operații” veți găsi materiale despre metodele chirurgicale pentru tratarea varicelor, grefarea by-passului vascular, stenturile intravasculare, înlocuirea valvei cardiace și multe altele.
De asemenea, învață:
- ce tehnică nu lasă cicatrici;
- modul în care operațiile asupra inimii și vaselor de sânge afectează calitatea vieții pacientului;
- care sunt diferențele dintre operațiuni și nave;
- în ce boli se efectuează și care este durata unei vieți sănătoase după ea;
- ce este mai bine pentru bolile de inimă - să fie tratat cu pastile și injecții sau să aibă o operație.

Odihnă
„Odihna” include materiale care nu corespund subiectelor din alte secțiuni ale site-ului. Aici puteți găsi informații despre afecțiuni cardiace rare, mituri, concepții greșite și fapte interesante legate de sănătatea inimii, simptomele de neînțeles ale sensului lor, realizările cardiologiei moderne și multe altele.
- acordarea primului ajutor pentru sine și pentru alții în diferite condiții de urgență;
- despre copil;
- despre sângerare acută și metode de oprire a acestora;
- o și obiceiurile alimentare;
- despre metodele populare de întărire și îmbunătățire a sistemului cardiovascular.

Droguri
„Pregătirile” este poate cea mai importantă secțiune a site-ului. La urma urmei, cele mai valoroase informații despre o boală este cum să o tratezi. Nu oferim aici rețete magice pentru vindecarea bolilor grave cu o singură pastilă, spunem sincer și sincer totul despre medicamentele așa cum sunt. De ce sunt buni și ce sunt răi, care sunt arătați și contraindicați, cum diferă de analogii și cum afectează organismul. Acestea nu sunt apeluri la auto-tratament, este necesar pentru ca dumneavoastră să aveți o bună comandă a „armei” pe care trebuie să o luptați cu boala.

Aici veți găsi:
- recenzii și compararea grupurilor de medicamente;
- informații despre ceea ce poate fi luat fără prescripția medicului și ce nu trebuie luat în niciun caz;
- o listă de motive pentru alegerea unui anumit remediu;
- informații despre analogi ieftine ale medicamentelor importate scumpe;
- date despre efectele secundare ale medicamentelor pentru inimă, despre care producătorii au tăcere.
Și multe lucruri mai importante, utile și valoroase, care vă vor face mai sănătos, mai puternic și mai fericit!
Fie ca inima și vasele de sânge să fie întotdeauna sănătoase!
Șocul cardiogen se caracterizează printr-o disfuncție bruscă a inimii. Întrucât aceasta este principala pompă a vieții umane, această situație are consecințe grave, deoarece apare o deteriorare semnificativă a inimii.
Aceasta duce la blocarea circulației sângelui, datorită căreia cele mai importante organe, cum ar fi creierul și rinichii, nu primesc nutrienții necesari.
Vasele își pierd tonul, prin urmare, la rândul lor, nu sunt capabile să ofere oxigen și sânge acestor organe și chiar inimii în sine. Aceasta este doar o considerație superficială a funcțiilor simple, dar importante, care încetează să funcționeze așa cum ar trebui, dar, de fapt, totul se întâmplă mult mai complicat, astfel încât consecințele nu vor trece mult timp.
Dacă luăm în considerare funcționarea normală a pompei noastre interne, atunci într-o singură contracție, ea scoate o anumită cantitate de sânge, care este descrisă ca un volum de accident vascular cerebral. În medie, inima se contractă de 70 de ori pe minut, adică pompează volumul de minute. Astfel, este posibil să se descrie principalii indicatori ai funcției de pompare a mușchiului cardiac. Acum este momentul să înțelegem ce se întâmplă în anumite tulburări, adică să vedem care este patogeneza șocului cardiogen.
Motivele
Chestia este că orice catastrofă care se întâmplă în corpul nostru duce la o cerere crescută de oxigen dramatic, care poate fi compensată cu ajutorul unei contracții crescute a inimii, a tensiunii arteriale mai mari și a respirației rapide. Dacă apare un dezechilibru și inima sau vasele de sânge nu pot face față, atunci accidentul vascular cerebral și volumul minut sau scade tensiunea arterială. Acest lucru se datorează faptului că un sistem important al inimii este deranjat.
Este important să ne amintim că inima are propriul său sistem de conducere, al cărui blocaj complet duce la încetarea inimii. Ritmul excitației este perturbat sau impulsuri, astfel încât celulele nu sunt excitate în ritmul lor, care poate fi descris ca aritmie.
Deteriorarea inimii în sine contribuie la o încălcare a contracției depline a mușchiului, iar acest lucru se datorează alimentației afectate a celulelor cardiace sau necroză. Cu cât este mai multă necroză, cu atât este mai probabil să apară șoc.
Dacă închiderea arterei are loc treptat, poate apărea și șoc cu întârziere. De asemenea, este important să înțelegem că atunci când mușchiul inimii este rupt, contracția inimii este foarte perturbată. Se poate concluziona că șocul cardiogen este o consecință a necrozei de 40% din miocardul LV, care, apropo, este rareori compatibil cu viața.
 Rolul diferitelor mecanisme responsabile de dezvoltarea șocului cardiogen în IM
Rolul diferitelor mecanisme responsabile de dezvoltarea șocului cardiogen în IM Aceasta este o imagine generală care vă permite să înțelegeți de ce și cum opera inimii se rătăcește. Se poate observa că toate procesele sunt interconectate și încălcarea unuia dintre ele poate duce la șoc, de aceea mai există și alte cauze ale șocului cardiogen.
- Miocardita, adică inflamația cardiomiocitelor.
- Acumularea de lichid în sacul cardiac. Între pericard și miocard, există un spațiu mic care conține o anumită cantitate de lichid, datorită căreia inima se mișcă liber, adică fără frecare puternică. Odată cu pericardita, acest fluid crește și o creștere accentuată a volumului duce la tamponare.
- Embolie pulmonară. Un tromb care a zburat înfundă artera plămânilor, ceea ce duce la blocarea ventriculului inimii drepte.
Simptome
Clasificarea șocului cardiogen include cinci forme ale acestei afecțiuni:
- Șoc aritmic. Hipotensiunea arterială se dezvoltă datorită debitului cardiac scăzut, există o legătură cu tahic sau bradyritmia. Există o formă tachististolică și bradistolică predominantă de șoc aritmic.
- Șoc reflex. Se caracterizează prin durere puternică. Presiunea scade datorită efectului reflex al zonei afectate a mușchiului cardiac. Această formă este ușor controlată prin metode eficiente, astfel că unii experți nu o atribuie șocului cardiogen.
- Adevărat șoc cardiogen. Această formă este 100% fatală, deoarece mecanismele dezvoltării duc la tulburări ireversibile care sunt incompatibile cu viața.
- Șoc din cauza rupturii miocardului. În acest caz, apare o scădere reflexă a tensiunii arteriale și tamponare cardiacă. Există, de asemenea, o supraîncărcare a secțiilor cardiace stângi și o scădere a funcției contractile miocardice.
- Șoc zonal. Acesta este un analog al șocului adevărat, cu toate acestea, există diferențe în severitatea mai mare a factorilor patogenetici, prin urmare, cursul este deosebit de sever.
În acest sens, clinica pentru șoc cardiogen este prezentată după cum urmează:
- scăderea tensiunii arteriale sub 80 mm Hg. Art. Și dacă o persoană suferă de hipertensiune arterială, atunci sub 90;
- oligurie;
- dispnee;
- pierderea conștienței;
- paloare.
Severitatea stării pacientului poate fi determinată de durata acestuia și de răspunsul persoanei la aminele presoare. Dacă șocul cardiogen durează mai mult de cinci ore și nu poate fi tratat cu medicamente și se observă aritmie și edem pulmonar, apare șocul zonei.
Cu toate acestea, este important să înțelegem că o scădere a tensiunii arteriale este un semn relativ târziu. Mai întâi, debitul cardiac scade, apoi se dezvoltă tahicardia reflexă a sinusului și scade tensiunea arterială. În același timp, se dezvoltă vasoconstricția vaselor pielii, rinichilor și creierului.
Vasoconstricția poate ajuta la menținerea unui nivel acceptabil al tensiunii arteriale. Deteriorarea perfuziei țesuturilor și organelor și, desigur, a miocardului, va crește progresiv. Pe fondul unei vasoconstricții severe, o scădere vizibilă a tensiunii arteriale este determinată de auscultare, deși presiunea intra-arterială, determinată de puncția arterelor, rămâne normală.
Aceasta înseamnă că, dacă controlul presiunii invazive nu este posibil, este mai bine să palpați arterele mari, adică arterele femurale și carotide, deoarece acestea sunt mai puțin sensibile la vasoconstricție.
Diagnostice
Este foarte ușor de identificat șocul cardiogen, deoarece se face pe baza clinicii. Dacă luăm în considerare severitatea stării pacientului, medicul pur și simplu nu are timp să îl examineze în detaliu, deci diagnosticul se bazează pe date obiective.
- Culoarea pielii este marmorată, palidă, se observă cianoză.
- Scăderea temperaturii corpului.
- Transpirație rece și scoasă.
- Dificultate, respirație superficială.
- Pulsul este rapid, asemănător firului, slab palpabil, taharitmie, bradythmia.
- Sună inima înfundată.
- O presiune arterială sistolică redusă drastic, tensiunea diastolică poate fi mai mică de 20.
- MI pe ECG.
- Scăderea producției de urină sau a anurii.
- Durere în regiunea inimii.
 Diagnosticul rapid vă permite să luați măsurile necesare în timp util
Diagnosticul rapid vă permite să luați măsurile necesare în timp util Cu toate acestea, este important să înțelegem că șocul cardiogen se manifestă în moduri diferite, am dat doar cele mai frecvente simptome. Studiile de diagnosticare precum ECG, coagulogramă, ecografie și așa mai departe sunt necesare pentru a înțelege cum să procedăm. Acestea sunt efectuate într-un cadru spitalicesc dacă echipa de ambulanță a reușit să livreze pacientul la spital.
Tratament
Tratamentul șocului cardiogen se bazează în primul rând pe îngrijirea de urgență, astfel încât oricine ar trebui să fie familiarizat cu simptomele acestei afecțiuni și să știe cum să procedeze. Nu o puteți confunda, de exemplu, cu intoxicația cu alcool, o astfel de tulburare vă poate costa viața.
Infarctul miocardic și șocul ulterior pot apărea oriunde. Uneori vedem o persoană întinsă pe stradă care ar putea avea nevoie de resuscitare. Să nu trecem, pentru că o persoană poate fi la câteva minute de moarte.
Deci, dacă există semne de deces clinic, trebuie să începeți imediat acțiuni de resuscitare. De asemenea, este necesar să apelați imediat o ambulanță, acest lucru poate fi făcut de o altă persoană pentru a nu pierde timpul.

Îngrijirea de urgență include respirația artificială și compresiunile toracice. Luați timp pentru a cerceta cum se face și chiar pentru a exersa cu cineva în timpul liber.
Cu toate acestea, oricine poate apela la o ambulanță. În acest caz, dispecerul trebuie să descrie toate simptomele observate la o persoană.
Algoritmul de acțiuni al specialiștilor în ambulanță depinde de cum decurge șocul cardiogen, dar măsurile de resuscitare încep imediat, adică în unitatea de terapie intensivă.
- Picioarele pacientului sunt ridicate la un unghi de 15 grade.
- O alimentează cu oxigen.
- Intubează traheea dacă pacientul este inconștient.
- Încep terapia cu perfuzie dacă nu există astfel de contraindicații precum edemul pulmonar și umflarea venelor gâtului. Această terapie se bazează pe utilizarea unei soluții de riopoliglucină, prednisolon, trombolitice și anticoagulante.
- Vasopresorii sunt administrați pentru a menține tensiunea arterială cel puțin la un nivel minim.
- Ei opresc atacul dacă ritmul este perturbat. În cazul tahiaritmiei se efectuează terapie cu electro-puls, cu bradythmym, accelerarea stimulării cardiace.
- Se aplică defibrilarea pi VF.
- Faceți un masaj indirect al inimii dacă inima nu mai funcționează.
Șocul cardiogen este tratat nu numai în funcție de patogeneză, ci și pe baza simptomelor. De exemplu, dacă se observă edem pulmonar, se administrează diuretice, nitroglicerină, ameliorarea adecvată a durerii și alcool. Dacă se observă durere severă, se utilizează promedol și alte medicamente.
Efecte
Chiar dacă șocul cardiogen nu a durat mult timp, se pot dezvolta rapid complicații precum infarctul pulmonar, tulburări de ritm, necroză cutanată etc. Afecțiunea se poate desfășura sub formă de severitate moderată, dar nu există un grad ușor ca atare. Nici gravitatea moderată a afecțiunii nu ne permite să vorbim despre un prognostic bun. Chiar dacă organismul răspunde bine la tratament, acest lucru se poate transforma rapid într-o imagine mai proastă.
Forma severă de șoc nu permite să vorbim despre supraviețuire. Din păcate, în acest caz, pacientul nu răspunde la tratament, astfel că aproximativ 70% dintre pacienți mor în primele 24 de ore, în mare parte în șase ore. Restul mor după două sau trei zile. Doar 10 din 100 de persoane pot depăși această afecțiune și pot rămâne în viață, dar multe dintre ele mor ulterior din cauza insuficienței cardiace.
În acest sens, devine clar cât de necesar este să vă monitorizați cu atenție sănătatea, începând din copilărie, cu toate acestea, nu este niciodată prea târziu să vă schimbați stilul de viață și să începeți din nou!
Șocul cardiogen este o afecțiune care pune în pericol viața care se dezvoltă ca urmare a unei încălcări accentuate a funcției contractile a ventriculului stâng, o scădere a debitului cardiac și a volumului accidentului vascular cerebral, ca urmare a faptului că aportul de sânge la toate organele și țesuturile corpului este afectat semnificativ.
Șocul cardiogen nu este o boală independentă, dar se dezvoltă ca o complicație a patologiilor cardiace.
Motivele
Cauza șocului cardiogen este afectarea contractilității miocardice (infarct miocardic acut, aritmii hemodinamic semnificative, cardiomiopatie dilatată) sau tulburări morfologice (insuficiență valvulară acută, ruperea septului interventricular, stenoză aortică critică, cardiomiopatie hipertrofică).
Mecanismul patologic al dezvoltării șocului cardiogen este complex. Încălcarea funcției contractile a miocardului este însoțită de o scădere a tensiunii arteriale și activarea sistemului nervos simpatic. Ca urmare, activitatea contractuală a miocardului crește, iar ritmul devine mai frecvent, ceea ce crește nevoia inimii de oxigen.
O scădere accentuată a debitului cardiac determină o scădere a fluxului de sânge în bazinul arterei renale. Acest lucru duce la retenția de lichide în organism. Volumul crescând de sânge circulant crește preîncărcarea pe inimă și provoacă dezvoltarea edemului pulmonar.

Alimentarea inadecvată pe termen lung a organelor și țesuturilor este însoțită de acumularea de produse metabolice suboxidate în organism, ca urmare a acidozei metabolice.
Mortalitatea în șocul cardiogen este foarte mare - 85-90%.
feluri
Conform clasificării propuse de academicianul E. I. Chazov, se disting următoarele forme de șoc cardiogen:
- Reflex. Este cauzată de o scădere accentuată a tonusului vascular, ceea ce duce la o scădere semnificativă a tensiunii arteriale.
- Adevărat. Rolul principal aparține unei scăderi semnificative a funcției de pompare a inimii, cu o ușoară creștere a rezistenței totale periferice, care, însă, nu este suficient pentru a menține un nivel adecvat de alimentare cu sânge.
- Areactive. Apare pe fondul infarctului miocardic extensiv. Tonul vaselor de sânge periferic crește brusc, iar tulburările de microcirculare se manifestă cu severitate maximă.
- Aritmice. Deteriorarea hemodinamicii se dezvoltă ca urmare a unei perturbări semnificative a ritmului cardiac.
semne
Principalele simptome ale șocului cardiogen:
- o scădere accentuată a tensiunii arteriale;
- pulsul filetat (umplere frecventă, slabă);
- oligoanurie (scăderea cantității de urină excretată sub 20 ml / h);
- letargie, până la comă;
- paloarea (uneori marmurarea) pielii, acrocianoza;
- scăderea temperaturii pielii;
- edem pulmonar.

Diagnostice
Schema de diagnostic pentru șocul cardiogen include:
- angiografie coronariană;
- radiografie toracică (patologie pulmonară concomitentă, dimensiunea mediastinului, inimă);
- electro- și ecocardiografie;
- tomografie computerizata;
- un test de sânge pentru enzimele cardiace, incluzând troponina și fosfocinaza;
- analiza sângelui arterial pentru compoziția gazelor.
Șocul cardiogen nu este o boală independentă, dar se dezvoltă ca o complicație a patologiilor cardiace.
Tratament
- verificați brevetul căilor aeriene;
- instalați un cateter intravenos cu aleză largă;
- conectați pacientul la un monitor de ritm cardiac;
- eliberează oxigen umidificat printr-o mască de față sau catetere nazale.
După aceea, se desfășoară activități menite să găsească cauza șocului cardiogen, menținerea tensiunii arteriale, debitul cardiac. Terapia medicamentoasă include:
- analgezice (permit ameliorarea sindromului durerii);
- glicozide cardiace (crește activitatea contractilă a miocardului, crește volumul accidentului vascular cerebral);
- vasopresoare (cresc fluxul sanguin coronarian și cerebral);
- inhibitori de fosfodiesterază (cresc debitul cardiac).

Dacă este indicat, sunt prescrise alte medicamente (glucocorticoizi, soluții volemice, blocante β, anticolinergice, medicamente antiaritmice, trombolitice).
profilaxie
Prevenirea dezvoltării șocului cardiogen este una dintre cele mai importante măsuri în tratamentul pacienților cu cardiopatologie acută, constă în ameliorarea rapidă și completă a sindromului durerii, refacerea ritmului cardiac.
Consecințe și complicații potențiale
Șocul cardiogen este adesea însoțit de apariția complicațiilor:
- leziuni mecanice acute ale inimii (ruperea septului interventricular, ruperea peretelui ventriculului stâng, insuficiență mitrală, tamponare cardiacă);
- disfuncție severă a ventriculului stâng;
- infarct ventricular drept;
- încălcări ale conducției și ritmului cardiac.
Mortalitatea în șocul cardiogen este foarte mare - 85-90%.