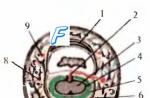
Ce este sistemul nervos autonom?
Sistemul nervos autonom (ANS) este o diviziune involuntară a sistemului nervos. Este format din neuroni autonomi care conduc impulsuri de la sistemul nervos central (creier și / sau măduva spinării) către glande, mușchii netezi și inima. Neuronii din ANS sunt responsabili de reglarea secreției anumitor glande (adică glandele salivare), reglarea ritmului cardiac și peristaltismul (contracția mușchilor netezi din tractul digestiv) și a altor funcții.
Rolul ANS
Rolul ANS este de a regla constant funcțiile organelor și ale sistemelor de organe, în conformitate cu stimuli interni și externi. ANS ajută la menținerea homeostaziei (reglarea mediului intern) prin coordonarea diferitelor funcții, cum ar fi secreția de hormoni, circulația, respirația, digestia și excreția. ANS funcționează întotdeauna inconștient, nu știm care dintre sarcinile importante pe care le îndeplinește în fiecare minut din fiecare zi.
ANS este împărțit în două subsisteme, SNS (sistemul nervos simpatic) și PNS (sistemul nervos parasimpatic).
Sistemul nervos simpatic (SNS) - declanșează ceea ce este cunoscut în mod obișnuit drept răspunsul „luptă sau zbor”
Neuronii simpatici se referă de obicei la sistemul nervos periferic, deși unii dintre neuronii simpatici sunt localizați în SNC (sistemul nervos central)
Neuronii simpatici din SNC (măduva spinării) interacționează cu neuronii simpatici periferici printr-o serie de celule nervoase simpatice din corp cunoscute sub numele de ganglioni
Prin sinapsele chimice din ganglioni, neuronii simpatici se atașează de neuronii simpatici periferici (din acest motiv, termenii presinaptici și postsinaptici sunt folosiți pentru a se referi la neuronii simpatici din măduva spinării și, respectiv, neuronii simpatici periferici)
Neuronii presinaptici eliberează acetilcolina la sinapsele din ganglionii simpatici. Acetilcolina (ACh) este un mesager chimic care leagă receptorii nicotinici de acetilcolină în neuronii postsinaptici
Neuronii post-sinaptici eliberează norepinefrină (NA) ca răspuns la acest stimul
Răspunsul continuu al excitației poate declanșa eliberarea de adrenalină din glandele suprarenale (în special din medula suprarenală)
Odată eliberată, norepinefrina și adrenalina se leagă de receptorii adrenergici din diferite țesuturi, rezultând un efect caracteristic de „luptă sau zbor”.
Următoarele efecte sunt manifestate ca urmare a activării receptorilor adrenergici:
Transpirație crescută
slăbirea peristaltismului
frecvență cardiacă crescută (frecvență de conducere crescută, scăderea perioadei refractare)
pupile dilatate
creșterea tensiunii arteriale (mai multe bătăi de inimă pentru relaxare și umplere)
Sistem nervos parasimpatic (PNS) - PNS este uneori denumit sistemul de „odihnă și asimilare”. În general, PNS acționează în direcția opusă SNS, eliminând consecințele răspunsului „luptă sau zbor”. Cu toate acestea, este mai corect să spunem că SNA și PNS se completează reciproc.
PNS folosește acetilcolina ca mediator principal
Când sunt stimulate, terminațiile nervoase presinaptice eliberează acetilcolina (ACh) în ganglion
ACh, la rândul său, acționează asupra receptorilor nicotinici ai neuronilor postsinaptici
nervii postsinaptici eliberează apoi acetilcolina pentru a stimula receptorii muscarinici ai organului țintă
Următoarele efecte apar ca urmare a activării PNS:
Reducerea transpirației
creșterea peristaltismului
scăderea ritmului cardiac (scăderea vitezei de conducere, creșterea perioadei refractare)
constricția elevului
scăderea tensiunii arteriale (reducerea bătăilor inimii pentru a vă relaxa și umple)
Conductorii SNS și PNS
Sistemul nervos autonom eliberează conductori chimici pentru a influența organele țintă. Cele mai frecvente sunt norepinefrina (NA) și acetilcolina (AX). Toți neuronii presinaptici folosesc AX ca neurotransmițător. ACh eliberează, de asemenea, niște neuroni postsinaptici simpatici și toți neuronii parasinpatici sininaptici. SNS folosește HA ca bază a mesagerului chimic postsinaptic. HA și AX sunt cei mai cunoscuți mediatori ANS. În plus față de neurotransmițători, unele substanțe vasoactive sunt eliberate de neuroni postsinaptici automat care se leagă de receptorii din celulele țintă și afectează organul țintă.
Cum se realizează conducerea SNA?
În sistemul nervos simpatic, catecolaminele (norepinefrină, adrenalină) acționează asupra receptorilor specifici localizați pe suprafața celulară a organelor țintă. Acești receptori se numesc receptori adrenergici.
Receptorii Alpha-1 își exercită efectul asupra mușchiului neted, în principal această contracție. Efectele pot include contracția arterelor și venelor, scăderea mobilității tractului gastro-intestinal (tractul gastro-intestinal) și constricția pupilei. Receptorii alfa-1 sunt de obicei localizați post sinaptic.
Receptorii Alpha 2 leagă epinefrina și norepinefrina, scăzând astfel într-o oarecare măsură influența receptorilor alfa 1. Cu toate acestea, receptorii alfa 2 au mai multe funcții distincte la propriu, inclusiv vasoconstricția. Funcțiile pot include contracția arterei coronare, contracția mușchiului neted, contracția venelor, scăderea motilității intestinale și inhibarea eliberării insulinei.
Receptorii beta-1 își exercită efectul în principal asupra inimii, determinând o creștere a debitului cardiac, numărul de contracții și o creștere a conducției cardiace, ceea ce duce la o creștere a ritmului cardiac. De asemenea, stimulează glandele salivare.
Receptorii beta-2 acționează în principal asupra mușchilor scheletici și cardiaci. Ele cresc rata de contracție musculară și, de asemenea, dilata vasele de sânge. Receptorii sunt stimulați de circulația neurotransmițătorilor (catecolamine).
Cum se realizează conductibilitatea PNS?
După cum am menționat, acetilcolina este principalul mediator al PNS. Acetilcolina acționează asupra receptorilor colinergici cunoscuți ca receptori muscarinici și nicotinici. Receptorii muscarinici au efect asupra inimii. Există doi receptori muscarinici principali:
Receptorii M2 sunt localizați chiar în centru, receptorii M2 acționează asupra acetilcolinei, stimularea acestor receptori determină încetinirea inimii (scăderea ritmului cardiac și creșterea refractarității).
Receptorii M3 sunt localizați în tot corpul, activarea duce la o creștere a sintezei de oxid nitric, ceea ce duce la relaxarea celulelor musculare netede ale inimii.
Cum este organizat sistemul nervos autonom?
Așa cum am discutat anterior, sistemul nervos autonom este împărțit în două diviziuni distincte: sistemul nervos simpatic și sistemul nervos parasimpatic. Este important să înțelegem cum funcționează aceste două sisteme pentru a determina modul în care acestea afectează corpul, ținând cont că ambele sisteme lucrează în sinergie pentru a menține homeostazia în organism.
Atât nervii simpatici cât și cei parasimpatici eliberează neurotransmițători, în principal norepinefrină și adrenalină pentru sistemul nervos simpatic, și acetilcolină pentru sistemul nervos parasimpatic.
Acești neurotransmițători (numiți și catecolamine) transmit semnale nervoase prin crevele (sinapsele) create atunci când nervul se conectează la alți nervi, celule sau organe. Neurotransmițătorii sunt apoi aplicați fie pe site-urile receptorilor simpatici, fie pe receptorii parasimpatici de pe organul țintă pentru a-și exercita efectul. Aceasta este o versiune simplificată a funcțiilor sistemului nervos autonom.
Cum este controlat sistemul nervos autonom?
ANS nu este sub control conștient. Există mai multe centre care joacă un rol în controlul ANS:
Cortex - Zonele cortexului cerebral care controlează homeostazia prin reglarea SNS, PNS și hipotalamus.
Sistemul limbic - Sistemul limbic este alcătuit din hipotalamus, amigdala, hipocamp și alți constituenți din apropiere. Aceste structuri se află pe ambele părți ale talamului, chiar sub creier.
Hipotalamusul este regiunea subthalamus a diencefalului care controlează ANS. Regiunea hipotalamusului include nucleii vagi parasimpatici, precum și un grup de celule care duc la sistemul simpatic din măduva spinării. Prin interacțiunea cu aceste sisteme, hipotalamusul controlează digestia, ritmul cardiac, transpirația și alte funcții.
Maduva tulpina - maduva tulpinii actioneaza ca o legatura intre maduva spinarii si creier. Neuronii senzoriali și motori călătoresc prin tulpina creierului pentru a transmite mesaje între creier și măduva spinării. Trunchiul cerebral controlează multe funcții autonome ale PNS, inclusiv respirația, ritmul cardiac și tensiunea arterială.
Măduva spinării - De o parte și de alta a măduvei spinării sunt două lanțuri de ganglioni. Circuitele externe sunt formate de sistemul nervos parasimpatic, în timp ce circuitele apropiate de măduva spinării formează elementul simpatic.
Care sunt receptorii sistemului nervos autonom?
Neuronii respectivi, dendritele neuronilor care au proprietăți ale receptorilor, sunt foarte specializați, primesc doar anumite tipuri de stimuli. Nu simțim în mod conștient impulsurile de la acești receptori (cu excepția, poate, a durerii). Există numeroși receptori senzoriali:
Fotoreceptorii - reacționează la lumină
termoreceptori - reacționează la schimbările de temperatură
Mecanoreceptori - răspund la întindere și presiune (tensiune arterială sau atingere)
Chemoreceptorii - răspund la schimbările din compoziția chimică internă a corpului (adică O2, CO2) substanțe chimice dizolvate, gust și miros
Nociceptorii - răspund la diverși stimuli asociați cu afectarea țesuturilor (creierul interpretează durerea)
Neuronii motori autonomi (viscerali) ai sinapsei pe neuroni, aflați în ganglionii sistemelor nervoase simpatice și parasimpatice, inervează direct mușchii și unele glande. Astfel, se poate spune că neuronii motori viscerali inervează indirect mușchii netezi ai arterelor și ai mușchiului cardiac. Neuronii motori autonomi funcționează prin creșterea SNS sau scăderea PNS a activității lor în țesuturile țintă. În plus, neuronii motori autonomi pot continua să funcționeze chiar dacă nutriția lor nervoasă este deteriorată, deși într-o măsură mai mică.
Unde sunt localizați neuronii autonomi ai sistemului nervos?
ANS este constituit în esență din două tipuri de neuroni conectați într-un grup. Nucleul primului neuron este situat în sistemul nervos central (neuronii SNS încep în regiunile toracice și lombare ale măduvei spinării, neuronii PNS încep în nervii cranieni și în măduva spinării sacrale). Axonii primului neuron sunt localizați în ganglionii autonomi. Din punctul de vedere al celui de-al doilea neuron, nucleul său este situat în ganglionul autonom, în timp ce axonii celui de-al doilea neuron sunt localizați în țesutul țintă. Două tipuri de neuroni giganti comunică folosind acetilcolina. Cu toate acestea, cel de-al doilea neuron comunică cu țesutul țintă prin acetilcolină (PNS) sau norepinefrină (SNS). Deci PNS și SNS sunt conectate la hipotalamus.
| Simpatic | Parasimpatic | |
| Funcţie | Protejarea corpului de atac | Vindecă, regenerează și hrănește corpul |
| Efect general | Catabolic (distruge corpul) | Anabolic (creează un corp) |
| Activarea organelor și glandelor | Creier, mușchi, insulină pancreatică, tiroidă și glande suprarenale | Ficat, rinichi, enzime pancreatice, splină, stomac, intestine subțiri și mari |
| Creșterea hormonilor și a altor substanțe | Insulina, cortizolul și hormonul tiroidian | Hormonul paratiroidian, enzimele pancreatice, vezica biliară și alte enzime digestive |
| Activează funcțiile corpului | Crește tensiunea arterială și glicemia, crește producția de căldură | Activează digestia, sistemul imunitar și funcția excretorie |
| Calități psihologice | Frica, vinovăția, tristețea, furia, voința și agresivitatea | Calm, satisfacție și relaxare |
| Factorii care activează acest sistem | Stresul, frica, furia, anxietatea, gândirea excesivă, activitatea fizică sporită | Odihnă, somn, meditație, relaxare și un sentiment de iubire adevărată |
Prezentare generală a sistemului nervos autonom
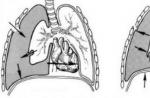
Funcțiile autonome ale sistemului nervos pentru a sprijini viața, controlează următoarele funcții / sisteme:Inima (controlul ritmului cardiac prin contracție, stare refractară, conducere cardiacă)
Vasele de sânge (îngustarea și lărgirea arterelor / venelor)
Plămânii (relaxarea musculaturii netede a bronhiolelor)
sistemul digestiv (peristaltism gastro-intestinal, producția de salivă, controlul sfincterului, producția de insulină în pancreas și așa mai departe)
Sistemul imunitar (inhibarea celulelor mastocitare)
Echilibrul fluidului (îngustarea arterei renale, secreția de renină)
Diametrul pupilei (constricția și dilatarea mușchiului pupilar și ciliar)
transpirație (stimulează secreția glandelor sudoripare)
Sistemul reproducător (la bărbați, erecție și ejaculare; la femei, contracția și relaxarea uterului)
Din sistemul urinar (relaxare și contracție a vezicii urinare și detrusor, sfincter uretral)
ANS, prin cele două ramuri ale sale (simpatice și parasimpatice), controlează cheltuielile de energie. Simpaticul mediază aceste cheltuieli, în timp ce parasimpaticul servește funcției de întărire generală. În general:
Sistemul nervos simpatic provoacă o accelerare a funcțiilor corpului (adică contracțiile inimii și respirația) protejează inima, șuntează sângele de la extremități spre centru
Sistemul nervos parasimpatic încetinește funcțiile corporale (adică ritmul cardiac și respirația) promovează vindecarea, odihna și recuperarea și coordonarea răspunsurilor imune
Sănătatea poate avea un impact negativ atunci când influența unuia dintre aceste sisteme nu este stabilită cu celălalt, ca urmare a faptului că homeostazia este perturbată. ANS influențează schimbările din organism, care sunt temporare, cu alte cuvinte, organismul trebuie să revină la starea sa de bază. Desigur, nu ar trebui să existe o excursie rapidă de la baza de bază homeostatică, dar reîntoarcerea la nivelul de bază ar trebui să fie în timp util. Când un sistem este activat cu încăpățânare (ton crescut), sănătatea poate suferi.
Diviziunile unui sistem autonom sunt proiectate să se opună (și astfel să se echilibreze) reciproc. De exemplu, atunci când sistemul nervos simpatic începe să funcționeze, sistemul nervos parasimpatic începe să acționeze pentru a readuce sistemul nervos simpatic la nivelul inițial. Astfel, nu este dificil să înțelegem că acțiunea constantă a unui departament poate provoca o scădere permanentă a tonului în altul, ceea ce poate duce la o sănătate precară. Un echilibru între cei doi este esențial pentru sănătate.
Sistemul nervos parasimpatic are o capacitate mai rapidă de a răspunde la schimbări decât sistemul nervos simpatic. De ce am dezvoltat această cale? Imaginează-ți dacă nu l-am fi dezvoltat: efectul stresului provoacă tahicardie, dacă sistemul parasimpatic nu începe imediat să reziste, atunci creșterea ritmului pulsului, ritmul cardiac poate continua să crească într-un ritm periculos, cum ar fi fibrilația ventriculară. Deoarece parasimpaticul este capabil să reacționeze atât de repede, o situație periculoasă ca aceasta nu se poate întâmpla. Sistemul nervos parasimpatic este primul care indică modificări ale stării de sănătate în organism. Sistemul parasimpatic este principalul factor care afectează activitatea respiratorie. În ceea ce privește inima, fibrele nervoase parasimpatice sinapsează în interiorul mușchiului cardiac, în timp ce fibrele nervoase simpatice sinapsează pe suprafața inimii. Astfel, parasimpatice sunt mai sensibile la leziuni cardiace.
Transmiterea impulsurilor vegetative
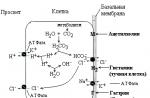
Neuronii generează și propagă potențialele de acțiune de-a lungul axonilor. Apoi transmit semnale prin sinapsă, prin eliberarea de substanțe chimice numite neurotransmițători care stimulează un răspuns într-o altă celulă efectivă sau neuron. Acest proces poate duce la stimularea sau inhibarea celulei gazdă, în funcție de implicarea neurotransmițătorilor și receptorilor.Propagarea de-a lungul axonului, propagarea potențialului de-a lungul axonului este electrică și are loc prin schimbul de ioni + pe membrana axonică a canalelor de sodiu (Na +) și potasiu (K +). Neuronii individuali generează același potențial după ce primesc fiecare stimul și conduc potențialul cu o viteză fixă \u200b\u200bde-a lungul axonului. Viteza depinde de diametrul axonului și de cât este de mielinizată - viteza este mai rapidă în fibrele mielinizate, deoarece axonul este expus la intervale regulate (interceptările lui Ranvier). Impulsul „sare” de la un nod la altul, sărind secțiunile mielinizate.
Transmisia este o transmisie chimică rezultată din eliberarea unor neurotransmițători specifici de la un terminal (capăt nervos). Acești neurotransmițători difuzează prin fisura sinapsei și se leagă de receptori specifici care sunt atașați la o celulă efectoare sau neuron adiacent. Răspunsul poate fi excitator sau inhibitor în funcție de receptor. Interacțiunea mediator-receptor trebuie să se producă și să se completeze rapid. Acest lucru permite receptorilor să fie activat în mod repetat și rapid. Neurotransmițătorii pot fi „reutilizați” într-unul din cele trei moduri.
Recuperare - neurotransmițătorii sunt repede pompați înapoi în terminațiile nervoase presinaptice
Distrugere - neurotransmițătorii sunt distruși de enzime situate în apropierea receptorilor
Difuzie - neurotransmițătorii pot difuza în împrejurimi și în cele din urmă pot fi îndepărtați
Receptori - Receptorii sunt complexe proteice care acoperă membrana celulară. Majoritatea interacționează în principal cu receptorii postsinaptici, în timp ce unii sunt localizați pe neuronii presinaptici, ceea ce permite un control mai precis al eliberării neurotransmițătorilor. Există doi neurotransmițători principali în sistemul nervos autonom:
Acetilcolina este principalul neurotransmițător al fibrelor presinaptice autonome, al fibrelor parasimpatice postsinaptice.
Norepinefrina este un mediator al majorității fibrelor simpatice post-sinaptice
Răspunsul este „odihnă și asimilare”.:
Crește fluxul de sânge către tractul gastro-intestinal, ceea ce ajută la îndeplinirea multor cerințe metabolice pentru organele tractului gastro-intestinal.
Constricționează bronhiolele atunci când nivelurile de oxigen sunt normalizate.
Controlează inima, părțile inimii prin nervul vag și nervii accesorii ai măduvei spinării toracice.
Îngustează elevul, vă permite să controlați vederea aproape.
Stimulează producția glandei salivare și grăbește peristaltismul pentru a ajuta digestia.
Relaxare / contracție a uterului și erecție / ejaculare la bărbați
Pentru a înțelege funcționarea sistemului nervos parasimpatic, ar fi util să folosim un exemplu din viața reală:
Răspunsul sexual masculin este sub controlul direct al sistemului nervos central. Erectia este controlata de sistemul parasimpatic prin caile excitatoare. Semnalele emoționante își au originea în creier prin gânduri, priviri sau stimulare directă. Indiferent de originea semnalului nervos, nervii din penis răspund prin eliberarea de acetilcolină și oxid nitric, care, la rândul lor, trimit un semnal mușchilor netezi ai arterelor penisului pentru a se relaxa și umple cu sânge. Această serie de evenimente duce la o erecție.
Sistem simpatic
Răspuns la luptă sau zbor:
Stimulează glandele sudoripare.
Constrânge vasele de sânge periferice, șuntează sângele la inimă acolo unde este nevoie.
Crește furnizarea de sânge mușchilor scheletici care pot fi necesari să funcționeze.
Extinderea bronhiolelor în condiții de conținut scăzut de oxigen în sânge.
Scăderea fluxului de sânge către zona abdominală, scăderea peristaltismului și a activității digestive.
eliberarea depozitelor de glucoză din ficat prin creșterea nivelului glicemiei.
Ca și în secțiunea referitoare la sistemul parasimpatic, este util să analizăm un exemplu din viața reală pentru a înțelege cum funcționează sistemul nervos simpatic:
Căldura extremă este stresantă pentru mulți dintre noi. Când suntem expuși la temperaturi ridicate, corpurile noastre reacționează în felul următor: receptorii de căldură transmit impulsuri către centrele de control simpatic situate în creier. Mesajele inhibitoare sunt trimise de-a lungul nervilor simpatici vaselor de sânge din piele, care se dilată ca răspuns. Această dilatare a vaselor de sânge crește fluxul de sânge către suprafața corpului, astfel încât căldura poate fi pierdută prin radiații de la suprafața corpului. Pe lângă dilatarea vaselor de sânge ale pielii, organismul reacționează și la temperaturi ridicate prin transpirație. Acest lucru se datorează creșterii temperaturii corpului, care este percepută de hipotalamus, care trimite un semnal prin nervii simpatici, astfel încât glandele sudoripare să crească producția de transpirație. Căldura se pierde prin evaporarea transpirației rezultate.
Neuronii vegetativi
Neuronii care conduc impulsurile din sistemul nervos central sunt cunoscuți ca neuroni eferente (motorii). Ei diferă de neuronii motori somatici din faptul că neuronii eferenti nu sunt sub control conștient. Neuronii somatici trimit axonii la mușchii scheletici, care sunt de obicei sub control conștient.Neuronii eferenti viscerali sunt neuroni motori, meseria lor este de a conduce impulsuri asupra mușchiului inimii, mușchilor netezi și glandelor. Pot apărea la nivelul creierului sau măduvei spinării (SNC). Ambii neuroni eferenti viscerali necesită conducerea unui impuls din creier sau măduva spinării în țesutul țintă.
Neuronii preganglionici (presinaptici) - o celulă din corpul unui neuron este localizată în materia cenușie a măduvei spinării sau a creierului. Se încheie în ganglionul simpatic sau parasimpatic.
Fibrele autonome preganglionice - pot începe la nivelul creierului posterior, la nivelul creierului mijlociu, la măduva spinării toracice sau la nivelul celui de-al patrulea segment sacral al măduvei spinării. Ganglionii vegetali pot fi găsiți în cap, gât sau abdomen. Lanțurile autonome ale ganglionului se desfășoară paralel și cu fiecare parte a măduvei spinării.
Corpul postganglionic (postsinaptic) al celulei neuronale este localizat în ganglionul autonom (simpatic sau parasimpatic). Neuronul sfârșește într-o structură viscerală (țesut țintă).
Acolo unde apar fibrele preganglionice și apar ganglionii autonomi ajută la diferențierea dintre sistemul nervos simpatic și sistemul nervos parasimpatic.
Subdiviziuni ale sistemului nervos autonom
Rezumat pe secțiuni ale ANS:Constă în fibre eferente ale organelor interne (motorii).
Împărțit în divizii simpatice și parasimpatice.
Neuronii simpatici din sistemul nervos central ies prin nervii spinali localizați în măduva spinării lombare / toracice.
Neuronii parasimpatici ies din sistemul nervos central prin nervii cranieni, precum și prin nervii spinali aflați în măduva spinării sacrale.
Întotdeauna există doi neuroni implicați în transmiterea unui impuls nervos: presinaptic (preganglionic) și postsinaptic (postganglionic).
Neuronii preganglionici simpatici sunt relativ scurti; neuronii simpatici postganglionici sunt relativ lungi.
Neuronii preganglionici parasimpatici sunt relativ lungi, neuronii parasimpatici postganglionici sunt relativ scurti.
Toți neuronii din ANS sunt fie adrenergici, fie colinergici.
Neuronii colinergici folosesc acetilcolina (ACh) ca neurotransmițător (incluzând: neuronii preganglionici ai secțiunilor SNS și PNS, toți neuronii postganglionici ai secțiunilor PNS și neuronii postganglionici ai secțiunilor SNS care acționează asupra glandelor sudoripare).
Neuronii adrenergici folosesc norepinefrina (NA) ca neurotransmițători (incluzând toți neuronii SNS postganglionici, cu excepția celor care acționează asupra glandelor sudoripare).
Glandele suprarenale
Glandele suprarenale situate deasupra fiecărui rinichi sunt, de asemenea, cunoscute sub numele de glandele suprarenale. Sunt localizate aproximativ la nivelul celei de-a 12-a vertebre toracice. Glandele suprarenale sunt compuse din două părți, stratul de suprafață, cortexul și medula interioară. Ambele părți produc hormoni: cortexul exterior produce aldosteron, androgen și cortizol, în timp ce medula produce în principal adrenalină și norepinefrină. Medula produce adrenalină și norepinefrină atunci când organismul răspunde la stres (adică SNS este activat) direct în fluxul sanguin.Celulele medularei suprarenale sunt derivate din același țesut embrionar ca și neuronii simpatici postganglionici, deci medula este legată de nodul simpatic. Celulele cerebrale sunt inervate de fibre preganglionice simpatice. Ca răspuns la emoția nervoasă, medula eliberează adrenalină în sânge. Efectele adrenalinei sunt similare cu norepinefrina.
Hormonii produși de glandele suprarenale sunt critici pentru funcționarea normală a sănătății organismului. Cortizolul eliberat ca răspuns la stresul cronic (sau la creșterea tonului simpatic) poate dăuna organismului (de exemplu, crește tensiunea arterială, poate modifica funcția imunitară). Dacă organismul este sub tensiune pentru o perioadă îndelungată de timp, nivelul cortizolului poate fi insuficient (oboseală suprarenală), provocând zahăr scăzut în sânge, oboseală excesivă și dureri musculare.
Departamentul parasimpatic (craniosacral)
Împărțirea sistemului nervos autonom parasimpatic este adesea denumită divizare craniosacrală. Acest lucru se datorează faptului că corpurile celulare ale neuronilor preganglionici sunt localizate în nucleele trunchiului creierului, precum și în coarnele laterale ale măduvei spinării și din segmentele 2 - 4 sacrale ale măduvei spinării, prin urmare, termenul craniosacral este adesea folosit pentru a se referi la diviziunea parasimpatică.Ieșire cranială parasimpatică:
Constă în axoni preganglionieni mielinați care apar din trunchiul creierului în nervii cranieni (lll, Vll, lX și X).
Are cinci componente.
Cel mai mare este nervul vag (X), conduce fibrele preganglionice, conține aproximativ 80% din fluxul total.
Axonii se termină la sfârșitul ganglionilor în pereții organelor țintă (efectoare), unde provin din sinapsa neuronilor ganglionului.
Parasimpatică eliberare sacră:
Constă în axonii preganglionieni mielinați care apar în rădăcinile anterioare ale nervilor sacrali din 2 - 4.
Colectiv, formează nervii celiaci pelvieni, cu sinapsa neuronilor ganglionari în pereții organelor reproductive / excretorii.
Funcțiile sistemului nervos autonom
Trei factori mnemonici (frica, lupta sau zborul) fac ușor să prezicem cum funcționează sistemul nervos simpatic. Atunci când se confruntă cu o situație de frică intensă, anxietate sau stres, organismul răspunde prin accelerarea ritmului cardiac, creșterea fluxului de sânge către organele și mușchii vitali, încetinind digestia, făcând schimbări în viziunea noastră pentru a ne permite să vedem ce este mai bun și multe alte schimbări. care ne permit să reacționăm rapid în situații periculoase sau stresante. Aceste reacții ne-au permis să supraviețuim ca specie de mii de ani.Așa cum se întâmplă adesea cu corpul uman, sistemul simpatic este perfect echilibrat de parasimpatic, care ne readuce sistemul la normal după activarea diviziei simpatice. Sistemul parasimpatic nu numai că restabilește echilibrul, dar îndeplinește și alte funcții importante, reproducere, digestie, odihnă și somn. Fiecare unitate folosește diferiți neurotransmițători pentru a efectua acțiuni - în sistemul nervos simpatic, norepinefrina și adrenalina sunt neurotransmițătorii la alegere, în timp ce diviziunea parasimpatică folosește acetilcolina pentru a-și îndeplini sarcinile.
Neurotransmițători ai sistemului nervos autonom
Acest tabel descrie principalii neurotransmițători din regiunile simpatice și parasimpatice. Există câteva situații speciale de notat:
Anumite fibre simpatice care inervează glandele sudoripare și vasele de sânge din mușchii scheletului secretă acetilcolina.
Celulele medularei suprarenale sunt strâns asociate cu neuronii simpatici postganglionici; secretă adrenalină și norepinefrină, la fel ca și neuronii simpatici postganglionici.
Receptori ai sistemului nervos autonom
Următorul tabel prezintă receptorii ANS, inclusiv locațiile lor| receptorii | Departamente VNS | Localizare | Adrenergic și colinergic |
| Receptori nicotinici | Parasimpatic | Ganglioni ANS (parasimpatici și simpatici); celula musculara | colinergici |
| Receptori muscarinici (M2, M3 care afectează activitatea cardiovasculară) | Parasimpatic | M-2 sunt localizate în inimă (cu acțiunea acetilcolinei); M3 - găsit în arborele arterial (oxid nitric) | colinergici |
| Receptorii Alpha 1 | Simpatic | localizate în principal în vasele de sânge; sunt localizate în principal postinaptic. | adrenergic |
| Receptorii Alpha 2 | Simpatic | Localizat presinaptic pe terminațiile nervoase; localizate, de asemenea, distal de fanta sinaptică | adrenergic |
| Receptorii beta 1 | Simpatic | lipocite; sistem de conducere cardiacă | adrenergic |
| Receptorii beta 2 | Simpatic | localizată în principal pe artere (mușchiul coronarian și scheletul) | adrenergic |
Agoniști și antagoniști
Pentru a înțelege modul în care anumite medicamente afectează sistemul nervos autonom, este necesar să definiți câțiva termeni:Un agonist simpatic (simpatomimetic) - un medicament care stimulează sistemul nervos simpatic
Antagonist simpatic (simpatolitic) - un medicament care inhibă sistemul nervos simpatic
Agonist parasimpatic (parasimpatomimetic) - un medicament care stimulează sistemul nervos parasimpatic
Antagonist parasimpatic (parasimpatolitic) - un medicament care inhibă sistemul nervos parasimpatic
(O modalitate de a menține termenii drepți este să te gândești la sufix - mimetic înseamnă „a imita”, cu alte cuvinte, imită acțiunea, Lytic înseamnă de obicei „distrugere”, deci poți gândi la sufix - litic ca inhibând sau distrugând acțiunea sistemului în cauză) ...
Răspuns la stimularea adrenergică
Reacțiile adrenergice din organism sunt stimulate de compuși care sunt similar chimic cu adrenalina. Norepinefrina, care este eliberată de terminațiile nervoase simpatice, și epinefrina (adrenalină) din sânge sunt cei mai importanți transmițători adrenergici. Stimulentele adrenergice pot avea atât efecte excitatoare cât și inhibitoare, în funcție de tipul de receptor al organelor efectoare (țintă):| Efect asupra organului țintă | Acțiune stimulatoare sau inhibitoare |
| Pupile dilatate | stimulata |
| Scăderea secreției de salivă | inhibat |
| Frecvența cardiacă crescută | stimulata |
| Creșterea debitului cardiac | stimulata |
| Frecvență crescută a respirației | stimulata |
| bronhodilatare | inhibat |
| Creșterea tensiunii arteriale | stimulata |
| Scăderea motilității / secreției sistemului digestiv | inhibat |
| Contracția sfincterului rectal intern | stimulata |
| Relaxarea mușchilor netezi ai vezicii urinare | inhibat |
| Contracția sfincterului uretral intern | stimulata |
| Stimularea descompunerii lipidelor (lipoliza) | stimulata |
| Stimularea defalcării glicogenului | stimulata |
Înțelegerea a 3 factori (frică, luptă sau zbor) vă poate ajuta să vă imaginați răspunsul la ce să vă așteptați. De exemplu, atunci când vă confruntați cu o situație amenințătoare, are sens că ritmul cardiac și tensiunea arterială vor crește, se va produce o defecțiune a glicogenului (pentru a furniza energia necesară) și rata respirației dvs. va crește. Toate acestea sunt efecte stimulante. Pe de altă parte, dacă vă confruntați cu o situație amenințătoare, digestia nu va fi o prioritate, astfel această funcție este suprimată (inhibată).
Răspuns la stimularea colinergică
Este util să ne amintim că stimularea parasimpatică este opusă stimulării simpatice (cel puțin la organele care sunt inervate dubl - dar există întotdeauna excepții de la orice regulă). Un exemplu de excepție îl reprezintă fibrele parasimpatice care inervează inima - inhibiție care determină încetinirea ritmului cardiac.Acțiuni suplimentare pentru ambele secțiuni
Glandele salivare sunt sub influența diviziunilor simpatice și parasimpatice ale ANS. Nervii simpatici stimulează îngustarea vaselor de sânge pe întregul tract gastrointestinal, ceea ce duce la scăderea fluxului de sânge către glandele salivare, care la rândul lor provoacă saliva mai groasă. Nervii parasimpatici stimulează secreția de salivă apoasă. Astfel, cele două departamente funcționează în moduri diferite, dar sunt în mare parte complementare.Impactul combinat al ambelor departamente
Colaborarea dintre diviziunile simpatice și parasimpatice ale ANS se observă cel mai bine în sistemul urinar și reproducător:
sistem reproductiv fibra simpatică stimulează ejacularea spermatozoizilor și peristaltismul reflex la femei; fibrele parasimpatice provoacă vasodilatație, ducând în cele din urmă la erecția penisului la bărbați și clitoris la femei
sistem urinar fibra simpatică stimulează reflexul urinar prin creșterea tonului vezicii urinare; nervii parasimpatici contribuie la contracția vezicii urinare
Organe care nu au dublă inervație
Cele mai multe organe ale corpului sunt inervate de fibre nervoase atât din sistemul nervos simpatic, cât și parasimpatic. Există câteva excepții:Medula suprarenală
glandele sudoripare
(arrector Pili) mușchi de ridicare a părului
majoritatea vaselor de sânge
Aceste organe / țesuturi sunt doar inervate de fibre simpatice. Cum își reglează organismul acțiunile? Corpul câștigă controlul printr-o creștere sau o scădere a tonului fibrei simpatice (viteza de excitare). Prin controlul stimulării fibrelor simpatice, acțiunea acestor organe poate fi reglată.
Stresul și ANS
Când o persoană se află într-o situație amenințătoare, mesajele de la nervii senzoriali sunt efectuate în cortexul cerebral și sistemul limbic (creierul „emoțional”), precum și în hipotalamus. Partea anterioară a hipotalamusului excită sistemul nervos simpatic. Medula oblongata conține centre care controlează multe funcții ale sistemului digestiv, cardiovascular, pulmonar, reproductiv și urinar. Nervul vag (care are fibre senzoriale și motorii) oferă aport senzorial acestor centri prin fibrele sale aferente. Medula oblongata în sine este reglată de hipotalamus, cortexul cerebral și sistemul limbic. Astfel, există mai multe domenii implicate în răspunsul organismului la stres.Atunci când o persoană este expusă la stres extrem (o situație terifiantă care se întâmplă fără avertisment, cum ar fi vederea unui animal sălbatic gata să te atace), sistemul nervos simpatic poate deveni complet paralizat, astfel încât funcțiile sale încetează complet. O persoană poate să înghețe în loc și să nu se poată deplasa. Poate pierde controlul asupra vezicii sale. Acest lucru se datorează numărului copleșitor de semnale pe care creierul trebuie să le „sorteze” și creșterea uriașă corespunzătoare a adrenalinei. Din fericire, de cele mai multe ori nu suntem expuși la această magnitudine de stres și sistemul nostru nervos autonom funcționează așa cum trebuie!
Tulburări evidente legate de participarea autonomă
Există multe boli / afecțiuni care rezultă din disfuncția sistemului nervos autonom:Hipotensiune ortostatică - Simptomele includ amețeli / ușurință cu o schimbare de poziție (de exemplu, trecând dintr-o poziție așezată într-o poziție în picioare), leșin, vedere încețoșată și uneori greață. Uneori este cauzată de nerespectarea baroreceptorilor să simtă și să răspundă la tensiunea arterială scăzută cauzată de acumularea de sânge în picioare.
Sindromul lui Horner - Simptomele includ scăderea transpirației, căderea pleoapelor și constricția pupilei, afectând o parte a feței. Acest lucru se datorează faptului că nervii simpatici care aleargă spre ochi și față sunt deteriorați.
boală - Hirschsprung se numește megacolon congenital, această tulburare are un colon extins și constipație severă. Acest lucru se datorează absenței ganglionilor parasimpatici în peretele colonului.
Sincopa vasovagală - O cauză obișnuită a leșinului, sincope vasovagale apare atunci când ANS răspunde anormal la un declanșator (priviri anxioase, care se încordează în timpul mișcărilor intestinale, stând o perioadă lungă de timp), încetinind ritmul cardiac și dilatând vasele de sânge din picioare, permițând acumularea sângelui în extremitățile inferioare, care duce la o scădere rapidă a tensiunii arteriale.
Fenomenul lui Raynaud - Această afecțiune afectează adesea femeile tinere, ducând la decolorarea degetelor și a degetelor și uneori urechile și alte zone ale corpului. Aceasta se datorează unei vasoconstricții extreme a vaselor de sânge periferice ca urmare a hiperactivizării sistemului nervos simpatic. Acest lucru se datorează adesea stresului și frigului.
Șoc vertebral - provocat de traume severe sau de leziuni ale măduvei spinării, șocul spinal poate provoca disreflexie autonomă caracterizată prin transpirație, hipertensiune arterială și pierderea controlului intestinal sau vezicii urinare ca urmare a stimulării simpatice sub nivelul leziunii măduvei spinării, ceea ce nu este recunoscut de sistemul nervos parasimpatic.
Neuropatie vegetativă
Neuropatiile autonome reprezintă o colecție de afecțiuni sau boli care afectează neuronii simpatici sau parasimpatici (sau uneori ambii). Ele pot fi ereditare (de la naștere și transmise de la părinții afectați) sau dobândite mai târziu în viață.Sistemul nervos autonom controlează multe funcții ale organismului, astfel încât neuropatiile autonome pot duce la o serie de simptome și semne care pot fi detectate prin examinare fizică sau teste de laborator. Uneori, un singur nerv al ANS este afectat, însă medicii ar trebui să monitorizeze dezvoltarea simptomelor cauzate de deteriorarea altor zone ale ANS. O mare varietate de simptome clinice poate provoca neuropatie autonomă. Aceste simptome depind de nervii ANS care sunt afectați.
Simptomele pot fi variabile și pot afecta aproape toate sistemele corpului:
Sistemul pielii - pielea palidă, lipsa capacității de transpirație, afectează o parte a feței, mâncărimi, hiperalgezie (hipersensibilitate a pielii), piele uscată, picioare reci, unghii fragile, simptomele înrăutățirea noaptea, lipsa creșterii părului pe strălucire
Sistem cardiovascular - flutter (întreruperi sau lovituri), tremurături, vedere încețoșată, amețeli, lipsa respirației, dureri în piept, sunete în urechi, disconfort la extremitățile inferioare, leșin.
Traiectul gastrointestinal - diaree sau constipație, senzație plină după consumul unor cantități mici (sațietate precoce), dificultăți de înghițire, incontinență urinară, scăderea salivării, pareză gastrică, leșin în timpul utilizării toaletei, creșterea motilității gastrice, vărsături (asociate cu gastroparesie) ...
Sistem genitourinar - disfuncție erectilă, incapacitate de a ejacula, incapacitate de a ajunge la orgasm (la femei și bărbați), ejaculare retrogradă, urinare frecventă, retenție urinară (revărsarea vezicii), incontinență urinară (stres sau incontinență urinară), nocturie, enurezis, golire incompletă a urinei cu bule.
Sistem respirator - răspuns scăzut la un stimul colinergic (bronhoconstricție), răspuns afectat la niveluri scăzute de oxigen din sânge (ritm cardiac și eficiență schimb de gaze)
Sistemul nervos - arsura în picioare, incapacitatea de a regla temperatura corpului
Sistem de viziune - vedere încețoșată / îmbătrânită, fotofobie, vedere tubulară, scăderea lacrimării, dificultăți de focalizare, pierderea papilelor în timp
Cauzele neuropatiei autonome pot fi asociate cu numeroase boli / afecțiuni după utilizarea medicamentelor utilizate pentru tratarea altor boli sau proceduri (de exemplu, chirurgie):
Alcoolism - Expunerea cronică la etanol (alcool) poate duce la deteriorarea transportului axonului și la deteriorarea proprietăților citoscheletului. S-a dovedit că alcoolul este toxic pentru nervii periferici și autonomi.
Amiloidoza - în această stare, proteinele insolubile sunt depuse în diferite țesuturi și organe; disfuncția autonomă este frecventă în amiloidoza ereditară inițială.
Bolile autoimune - Porfiria acută intermitentă și intermitentă, sindromul Holmes-Ady, sindromul Ross, mielomul multiplu și POTS (sindromul de tahicardie ortostatică posturală) sunt toate exemple de boli care au o cauză suspectă a unei componente autoimune. Sistemul imunitar identifică greșit țesuturile corpului ca străine și încearcă să le distrugă, ceea ce duce la o deteriorare nervoasă extinsă.
Diabetic - Neuropatia apare de obicei în diabet, afectând atât nervii senzoriali cât și cei motori, diabetul este cauza cea mai frecventă a VL.
Atrofia multiplă a sistemului este o afecțiune neurologică care determină degenerarea celulelor nervoase, ceea ce duce la modificări ale funcțiilor autonome și probleme cu mișcarea și echilibrul.
Deteriorarea nervului - nervii pot fi deteriorați prin accidentare sau intervenție chirurgicală, ceea ce duce la disfuncție autonomă
Medicamente - Medicamentele utilizate terapeutic pentru a trata o varietate de afecțiuni pot afecta ANS. Mai jos sunt câteva exemple:
Medicamente care cresc activitatea sistemului nervos simpatic (simpatomimetice): amfetamine, inhibitori de monoaminoxidază (antidepresive), stimulanți beta-adrenergici.
Medicamente care reduc activitatea sistemului nervos simpatic (simpatolitice): blocante alfa și beta (adică metoprolol), barbiturice, anestezice.
Medicamente care cresc activitatea parasimpatică (parasimpatomimetice): anticolinesteraza, colinomimetice, inhibitori reversibili ai carbamatului.
Medicamente care reduc activitatea parasimpatică (parasimpatolitice): anticolinergice, calmante, antidepresive.
Evident, oamenii nu pot controla unii dintre factorii de risc care contribuie la neuropatia autonomă (adică cauzele ereditare ale VL). Diabetul este de departe cel mai mare contribuitor la VL. și pune persoanele cu boală cu risc ridicat pentru VL. Diabeticii își pot reduce riscul de a dezvolta VL monitorizând cu atenție glicemia pentru a preveni afectarea nervilor. Fumatul, consumul regulat de alcool, hipertensiunea, hipercolesterolemia (colesterolul ridicat din sânge) și obezitatea pot, de asemenea, să crească riscul de dezvoltare, astfel încât acești factori trebuie controlați pe cât posibil pentru a reduce riscul.
Tratamentul disfuncției autonome depinde în mare măsură de cauza VL. Când tratamentul pentru cauza de bază nu este posibil, medicii vor încerca diferite tratamente pentru ameliorarea simptomelor:
Sistemul pielii - mâncărimi (prurită) pot fi tratate cu medicamente sau pielea poate fi hidratată, uscăciunea poate fi principala cauză a mâncărimii; Hiperalgezia pielii poate fi tratată cu medicamente precum gabapentina, un medicament utilizat pentru tratarea neuropatiei și a durerilor nervoase.
Sistemul cardiovascular - Simptomele hipotensiunii arteriale ortostatice pot fi îmbunătățite prin purtarea ciorapilor de compresie, creșterea aportului de lichide, creșterea sării dietetice și a medicamentelor care reglează tensiunea arterială (de exemplu, Fludrocortizon). Tahicardia poate fi controlată cu beta-blocante. Pacienții trebuie sfătuiți pentru a evita schimbările bruște de stare.
Sistemul gastro-intestinal - Pacienții pot fi sfătuiți să mănânce mese mici și frecvente dacă au gastroparesie. Medicamentele pot fi uneori utile în creșterea mobilității (adică Raglan). Creșterea fibrelor din dietă poate ajuta la ameliorarea constipației. Reconstrucția intestinală este de asemenea utilă în tratarea problemelor intestinale. Antidepresivele ajută uneori la diaree. O dietă săracă în grăsimi și bogată în fibre poate îmbunătăți digestia și constipația. Diabeticii ar trebui să se străduiască să își normalizeze glicemia.
Sistemul genitourinar - antrenarea sistemului vezicii urinare, medicamente pentru o vezică hiperactivă, cateterism intermitent (folosit pentru a goli complet vezica vezicii urinare când este o problemă de golire a vezicii urinare) și medicamente pentru tratarea disfuncției erectile (adică Viagra) pot fi utilizate pentru tratamentul problemelor sexuale.
Probleme privind viziunea - Medicamentele sunt uneori prescrise pentru a reduce pierderea vederii.
Fiecare dintre noi are momente de anxietate și momente dificile în viața noastră. În această carte, veți învăța cum să supraviețuiți și să le minimalizați prin „reprogramarea” creierului vostru. John Arden, medic cu experiență vastă, vorbește despre ultimele progrese și descoperiri în domeniul neurofiziologiei, descrie în detaliu cum să le aplici în diverse domenii ale vieții pentru a obține succesul și prosperitatea. Veți învăța obiceiuri sănătoase care vă vor menține creierul activ mai mult timp și duceți o viață împlinitoare fără restricțiile pe care vi le impuneți.
Aceasta este o carte pentru toți cei care vor să afle mai multe despre creierul lor și să-și îmbunătățească calitatea vieții.
Publicat în limba rusă pentru prima dată.
Carte:
Sistemul nervos autonom (autonom) este format din două părți: sistemul nervos simpatic și sistemul nervos parasimpatic. Sistemul nervos simpatic este responsabil de stimularea reacțiilor organismului, iar sistemul nervos parasimpatic este responsabil de inhibarea reacțiilor. În situații extreme, sistemul nervos simpatic activează axa HPA și răspunsul la luptă sau zbor. Profesorul de la Harvard, Herbert Benson, a numit acțiunea sistemului nervos parasimpatic un răspuns de relaxare. Activarea sistemului nervos parasimpatic conduce la inhibarea activității cardiace, încetinirea proceselor metabolice din organism și nivelul respirației.
Principiul de acțiune descris anterior activează BNST și lobul frontal stâng al cortexului prefrontal. Acest efort creează o precondiție pentru ca sistemul nervos parasimpatic să relaxeze ulterior corpul.
Comutarea între sistemele nervoase simpatice și parasimpatice din cauza activității cortexului prefrontal și a hipocampului poate să nu apară atât de repede dacă o persoană suferă de tulburare de stres posttraumatic (PTSD). Amigdala este sensibilă la contextul în care trauma a fost susținută. Un exemplu de veteran de război care se teme de un foc de artificii a fost deja citat anterior. Dar chiar și veteranii războiului PTSD își pot „îmblânzi” amigdala, așa cum am scris eu cu Dr. Victoria Beckner în Conquering Stress Posttraumatic Disorder.
Diferite tipuri de respirație determină diferite stări emoționale. Respirația se accelerează atunci când o persoană experimentează anxietate. La un ritm respirator ridicat, mușchii abdominali se încordează, sternul este comprimat.
Uneori, oamenii vin la antrenamentele mele pentru a face față anxietății care se caracterizează prin respirație rapidă. De obicei, tind să vorbească foarte rapid și astfel se împiedică să respire normal. Încep cu o temă neutră, dar în curând tonul lor se schimbă din cauza respirației rapide și a sentimentelor de anxietate crescânde. O creștere a nivelului de anxietate activează amintirile și tiparele de răspuns asociate acelorași rețele care asigură o activitate de gândire neliniștită. În curând, un nou subiect al conversației provoacă și mai multă anxietate.
De obicei, oamenii au un ritm de respirație în repaus între 9 și 16 respirații pe minut. În stare de atac de panică, această cifră crește până la 27 de respirații și exhalații pe minut. Pe măsură ce rata respirației crește, simțiți multe dintre simptomele unui atac de panică, inclusiv amorțeală, senzații de furnicături, uscăciunea gurii și amețeli.
Deoarece sistemul cardiovascular unește sistemul respirator și cel circulator, respirația rapidă face ca inima să se ridice, ceea ce face ca persoana să fie și mai anxioasă. Când respirația încetinește, bătăile inimii încetinesc în același timp, ceea ce contribuie la calm și relaxare.
Pentru a învăța cum să vă relaxați, trebuie să faceți un efort și să dezvoltați noi obiceiuri sănătoase, cum ar fi controlul respirației. Deoarece respirația rapidă este unul dintre cele mai frecvente simptome ale panicii, merită să învățați cum să respirați corect. În timpul hiperventilației plămânilor sau a respirației rapide, apar modificări fiziologice reale în corpul uman și, în special, în creier.
Când hiperventilați, respirați prea mult oxigen, ceea ce scade nivelul de dioxid de carbon din sângele dumneavoastră. Dioxidul de carbon ajută la menținerea unui echilibru acid-bază (pH) optim în sânge. Când nivelul de pH scade, celulele nervoase devin mai excitabile și o persoană se poate simți anxioasă. Senzațiile fizice, suprapuse anxietății incontrolabile, pot provoca chiar un atac de panică.
O scădere excesivă a nivelului de dioxid de carbon din sânge determină o afecțiune cunoscută sub numele de alcaloză respiratorie (hipocapnică), în care sângele se caracterizează printr-un conținut ridicat de alcali și o aciditate scăzută. Apoi, există o îngustare a vaselor de sânge, în urma căreia alimentarea cu sânge a organelor și țesuturilor corpului se deteriorează. Hemoglobina leagă bine oxigenul, rezultând mai puțin oxigen de țesuturi și organe. Și iată paradoxul: în ciuda faptului că o persoană inhalează prea mult oxigen, țesuturile și organele primesc mai puțin oxigen decât este necesar.
Capitolul 17. Medicamente antihipertensive
Medicamentele antihipertensive sunt medicamente care scad tensiunea arterială. Cel mai adesea sunt utilizate pentru hipertensiunea arterială, adică. cu hipertensiune arterială. Prin urmare, se numește și acest grup de substanțe medicamente antihipertensive.
Hipertensiunea arterială este un simptom al multor boli. Distingeți între hipertensiunea arterială primară sau hipertensiunea arterială (hipertensiune arterială esențială), precum și hipertensiunea arterială secundară (simptomatică), de exemplu, hipertensiune arterială cu glomerulonefrită și sindrom nefrotic (hipertensiune renală), cu restrângerea arterelor renale (hipertensiune renasculară)
În toate cazurile, ei încearcă să vindece boala de bază. Dar chiar dacă acest lucru nu reușește, hipertensiunea arterială trebuie eliminată, deoarece hipertensiunea arterială contribuie la dezvoltarea aterosclerozei, anginei pectorale, infarctului miocardic, insuficienței cardiace, afectării vizuale și disfuncției renale. O creștere accentuată a tensiunii arteriale - o criză hipertensivă poate duce la o hemoragie cerebrală (accident vascular cerebral hemoragic).
În diferite boli, cauzele hipertensiunii arteriale sunt diferite. În stadiul inițial al hipertensiunii arteriale, hipertensiunea arterială este asociată cu o creștere a tonusului sistemului nervos simpatic, ceea ce duce la creșterea debitului cardiac și la îngustarea vaselor de sânge. În acest caz, tensiunea arterială este redusă eficient de substanțe care reduc efectele sistemului nervos simpatic (medicamente antihipertensive de acțiune centrală, blocante adrenergice).
În cazul bolilor renale, în stadiile tardive ale hipertensiunii arteriale, o creștere a tensiunii arteriale este asociată cu activarea sistemului renină-angiotensină. Angiotensina II care constrânge vasele de sânge, stimulează sistemul simpatic, crește secreția de aldosteron, ceea ce crește reabsorbția ionilor de Na + în tubulii renali și astfel reține sodiu în organism. Trebuie prescrise medicamente care reduc activitatea sistemului renină-angiotensină.
Cu feocromocitomul (tumora medulei suprarenale), adrenalina și norepinefrina secretate de tumoră stimulează inima, constrâng vasele de sânge. Feocromocitomul este îndepărtat chirurgical, dar înainte de operație, în timpul operației sau, dacă operația nu este posibilă, tensiunea arterială este scăzută cu ajutorul vopsitorilor.
O cauză comună a hipertensiunii arteriale poate fi retenția de sodiu în organism datorită consumului excesiv de clorură de sodiu și a factorilor natriurici insuficienți. Un conținut crescut de Na + în mușchii netezi ai vaselor de sânge duce la vasoconstricție (funcția schimbătorului Na + / Ca 2+ este perturbată: intrarea Na + și ieșirea Ca 2+; nivelul Ca 2+ în citoplasmă a mușchilor netezi crește). Ca urmare, tensiunea arterială crește. Prin urmare, cu hipertensiunea arterială, se utilizează deseori diuretice, care pot elimina excesul de sodiu din organism.
Cu hipertensiunea arterială a oricărei geneze, vasodilatatoarele miotrope au efect antihipertensiv.
Se crede că pacienții cu hipertensiune arterială trebuie să utilizeze medicamente antihipertensive sistematic, prevenind o creștere a tensiunii arteriale. Pentru aceasta, este recomandabil să prescrieți medicamente antihipertensive cu acțiune îndelungată. Cel mai adesea, sunt utilizate medicamente care acționează timp de 24 de ore și pot fi prescrise o dată pe zi (atenolol, amlodipină, enalapril, losartan, moxonidină).
În medicina practică, printre medicamentele antihipertensive, se utilizează cel mai des diuretice, blocante β, blocante ale canalelor de calciu, blocante α-adrenergice, inhibitori ACE, blocanți receptori AT 1.
Pentru ameliorarea crizelor hipertensive, se administrează intravenos diazoxid, clonidină, azametoniu, labetalol, nitroprusid de sodiu, nitroglicerină. Pentru crize hipertensive ușoare, captoprilul și clonidina sunt prescrise sub-lingual.
Clasificarea medicamentelor antihipertensive
I. Mijloace care reduc efectele sistemului nervos simpatic (medicamente antihipertensive neurotrope):
1) mijloc de acțiune centrală,
2) fonduri care blochează inervația simpatică.
P. acțiune miotropă vasodilatatoare:
1) donatori N0,
2) activatori ai canalelor de potasiu,
3) medicamente cu un mecanism de acțiune neclar.
III. Blocante ale canalelor de calciu
IV. Mijloace care reduc efectele sistemului renină-angiotensină:
1) medicamente care perturbă formarea angiotensinei II (medicamente care reduc secreția de renină, inhibitori ACE, inhibitori ai vasopeptidazei),
2) blocante ale receptorilor AT 1.
V. Diuretice.
Medicamente care reduc efectele sistemului nervos simpatic
(medicamente antihipertensive neurotrope)
Centrele superioare ale sistemului nervos simpatic sunt localizate în hipotalamus. De aici, excitația se transmite către centrul sistemului nervos simpatic, situat în medula rostroventrolaterală (RVLM), denumit în mod tradițional centrul vasomotor. Din acest centru, impulsurile sunt transmise centrilor simpatici ai măduvei spinării și mai departe de-a lungul inervației simpatice către inimă și vasele de sânge. Activarea acestui centru duce la o creștere a frecvenței și a forței contracțiilor cardiace (creșterea debitului cardiac) și la o creștere a tonului vaselor de sânge - crește tensiunea arterială.
Puteți scădea tensiunea arterială prin inhibarea centrelor sistemului nervos simpatic sau prin blocarea inervației simpatice. În conformitate cu aceasta, medicamentele antihipertensive neurotrope sunt împărțite în agenți centrali și periferici.
LA medicamente antihipertensive cu acțiune centrală include clonidină, moxonidină, guanfacină, metildopa.
Clonidina (clonidină, gemiton) - un 2-adrenomimetic, stimulează un adrenoreceptor 2A în centrul reflexului baroreceptor în oblonata medulară (nucleul tractului solitar). În același timp, centrele vagului (nucleus ambiguus) și neuronii inhibitori sunt excitați, care au un efect depresiv asupra RVLM (centrul vasomotor). În plus, efectul inhibitor al clonidinei asupra RVLM se datorează faptului că clonidina stimulează rezervele I 1 (receptorii imidazolinei).
Ca urmare, efectul inhibitor al vagului asupra inimii crește și efectul stimulant al inervației simpatice asupra inimii și vaselor de sânge scade. Ca urmare, debitul cardiac și tonul vaselor de sânge (arteriale și venoase) scad - tensiunea arterială scade.
În parte, efectul hipotensiv al clonidinei este asociat cu activarea receptorilor presinaptici a 2-adrenergici la capetele fibrelor adrenergice simpatice - eliberarea norepinefrinei scade.
La doze mai mari, clonidina stimulează extrasinaptic un receptor 2 B-adrenergic al mușchilor netezi ai vaselor de sânge (Fig. 45) și, atunci când este administrat rapid, poate provoca vasoconstricție pe termen scurt și o creștere a tensiunii arteriale (prin urmare, intravenos, clonidina se administrează lent, peste 5-7 minute).
Datorită activării unui receptor 2-adrenergic al sistemului nervos central, clonidina are un efect sedativ pronunțat, potențează efectul etanolului și prezintă proprietăți analgezice.
Clonidina este un agent antihipertensiv foarte activ (doza terapeutică administrată oral 0,000075 g); acționează aproximativ 12 ore. Cu toate acestea, cu utilizarea sistematică, poate provoca un efect sedativ subiectiv neplăcut (distragerea gândurilor, incapacitatea de concentrare), depresie, scăderea toleranței la alcool, bradicardie, ochi uscați, xerostomie (gura uscată), constipație, impotență. Cu o încetare accentuată de a lua medicamentul, se manifestă un sindrom de sevraj pronunțat: după 18-25 de ore, crește tensiunea arterială, este posibilă o criză hipertensivă. β-adrenoblokatorii cresc sindromul de retragere a clonidinei, prin urmare, aceste medicamente nu sunt prescrise împreună.
Clonidina este utilizată în principal pentru reducerea rapidă a tensiunii arteriale în crize hipertensive. În acest caz, clonidina se administrează intravenos timp de 5-7 minute; cu introducerea rapidă, este posibilă o creștere a tensiunii arteriale datorită stimulării receptorilor 2-adrenergici ai vaselor de sânge.
Soluțiile de clonidină sub formă de picături pentru ochi sunt utilizate în tratamentul glaucomului (reduce producția de lichid intraocular).
moxonidina(zincul) stimulează receptorii imidazolina 1 1 în medula oblongata și, în mai mică măsură, receptorii 2-adrenergici. Ca urmare, activitatea centrului vasomotor scade, debitul cardiac și tonul vaselor de sânge scad - presiunea arterială scade.
Medicamentul este administrat oral pentru tratamentul sistematic al hipertensiunii arteriale de 1 dată pe zi. Spre deosebire de clonidină, atunci când se utilizează moxonidină, sedarea, gura uscată, constipația și sindromul de retragere sunt mai puțin pronunțate.
Guanfatsin(estulic) similar cu clonidina stimulează receptorii centrali 2-adrenergici. Spre deosebire de clonidină, aceasta nu afectează receptorii 1 1. Durata efectului hipotensiv este de aproximativ 24 de ore. Este prescrisă intern pentru tratamentul sistematic al hipertensiunii arteriale. Sindromul de retragere este mai puțin pronunțat decât cel al clonidinei. 
metildopa(dopegit, aldomet) în structura chimică - a-metil-DOPA. Medicamentul este administrat pe cale orală. În organism, metildopa este transformată în metilnoradrenalină, apoi în metiladrenalină, care stimulează receptorii 2-adrenergici în centrul reflexului baroreceptor.
Metabolismul metodopei
Efectul antihipertensiv al medicamentului se dezvoltă după 3-4 ore și durează aproximativ 24 de ore.
Efecte secundare ale metildopa: amețeli, sedare, depresie, congestie nazală, bradicardie, gură uscată, greață, constipație, disfuncție hepatică, leucopenie, trombocitopenie. În legătură cu efectul de blocare al a-metil-dopaminei pe transmisia dopaminergică, sunt posibile următoarele: parkinsonism, creșterea producției de prolactină, galactororee, amenoree, impotență (prolactina inhibă producerea hormonilor gonadotropi). Cu o întrerupere bruscă a medicamentului, sindromul de retragere apare după 48 de ore.
Medicamente care blochează inervația simpatică periferică.
Pentru a scădea tensiunea arterială, inervația simpatică poate fi blocată la nivelul: 1) ganglionilor simpatici, 2) terminațiilor fibrelor simpatice (adrenergice) postganglionice, 3) receptorilor adrenergici ai inimii și vaselor de sânge. În consecință, se folosesc blocanți ai ganglionilor, simpatolitici, adrenoblocatori.
Blocanți ai ganglionilor - benzosulfonat de hexametoniu(Benzo-hexonium), azamethonium(Pentamină), trimetafan(arfonada) blochează transmiterea excitației în ganglionii simpatici (blochează N-o-linoreceptorii neuronilor ganglionici), blochează N-N colinoreceptorii celulelor cromafinei din medula suprarenală și reduc eliberarea de adrenalină și norepinefrină. Astfel, blocanții ganglionari reduc efectul stimulant al inervației simpatice și al catecolaminelor asupra inimii și vaselor de sânge. Există o slăbire a contracțiilor inimii și extinderea vaselor arteriale și venoase - scade presiunea arterială și venoasă. În același timp, blocanții ganglionilor blochează ganglionii parasimpatici; în acest fel, elimină efectul inhibitor al nervilor vagi asupra inimii și provoacă de obicei tahicardie.
Pentru utilizare sistematică, blocanții ganglionilor sunt de puțin folos din cauza efectelor secundare (hipotensiune ortostatică pronunțată, acomodare afectată, gură uscată, tahicardie; atonie a intestinului și vezicii urinare, funcție sexuală afectată sunt posibile).
Hexametoniu și azametoniu acționează timp de 2,5-3 ore; injectat intramuscular sau sub piele pentru crize hipertensive. Azametoniul este, de asemenea, injectat lent intravenos în 20 ml soluție izotonică de clorură de sodiu pentru criză hipertensivă, edem al creierului, plămâni pe fondul tensiunii arteriale ridicate, cu spasme ale vaselor periferice, cu colici intestinale, hepatice sau renale.
Trimetafanul durează 10-15 minute; injectat în soluții prin picurare intravenoasă pentru hipotensiune arterială controlată în timpul operației.
simpatolitice- reserpină, guanetidină(octadină) reduce eliberarea de noradrenalină de la sfârșitul fibrelor simpatice și, astfel, reduce efectul stimulant al inervației simpatice asupra inimii și vaselor de sânge - scade presiunea arterială și venoasă. Reserpina reduce conținutul de noradrenalină, dopamină și serotonină în sistemul nervos central, precum și conținutul de adrenalină și norepinefrină din glandele suprarenale. Guanetidina nu traversează bariera sânge-creier și nu modifică conținutul de catecolamine în glandele suprarenale.
Ambele medicamente diferă în timpul acțiunii: după încetarea administrării sistematice, efectul hipotensiv poate persista până la 2 săptămâni. Guanetidina este semnificativ mai eficientă decât reserpina, dar este rar folosită din cauza efectelor secundare severe.
În legătură cu blocarea selectivă a inervației simpatice, predomină influența sistemului nervos parasimpatic. Prin urmare, atunci când se utilizează simpatolitice, sunt posibile următoarele: bradicardie, secreție crescută de HC1 (contraindicată în boala ulcerului peptic), diaree. Guanetidina provoacă hipotensiune ortostatică semnificativă (asociată cu scăderea presiunii venoase); atunci când utilizați reserpină, hipotensiunea ortostatică nu este foarte pronunțată. Reserpina reduce nivelul de monoamine din sistemul nervos central, poate provoca sedare și depresie.
și -Ldrenoblockers reduce efectul stimulant al inervației simpatice asupra vaselor de sânge (artere și vene). Datorită vasodilatației, presiunea arterială și venoasă scade; contracțiile inimii sunt crescute reflexiv.
a 1 -Adrenoblockers - prazosin(Minipress), doxazosin, terazosinprescris pe cale orală pentru tratamentul sistematic al hipertensiunii arteriale. Prazosinul acționează 10-12 ore, doxazosin și terazosin timp de 18-24 ore.
Efecte secundare ale unui blocant 1-adrenergic: amețeli, congestie nazală, hipotensiune arterială ortostatică moderată, tahicardie, urinare frecventă.
a 1 a 2 -Adrenoblocker fentolaminăutilizat pentru feocromocitom înainte de operație și în timpul operației de îndepărtare a feocromocitomului, precum și în cazurile în care operația este imposibilă.
β -Adrenoblockers - unul dintre cele mai utilizate grupuri de medicamente antihipertensive. Cu o utilizare sistematică, ele provoacă un efect hipotensiv persistent, previn creșterea accentuată a tensiunii arteriale, practic nu provoacă hipotensiune ortostatică, au, pe lângă proprietățile hipotensive, proprietăți antianginale și antiaritmice.
Blocatorii β slăbesc și încetinesc contracțiile inimii - scade tensiunea arterială sistolică. În același timp, blocanții β restricționează vasele de sânge (blocul β 2-adrenoceptor). Prin urmare, cu o singură utilizare de β-blocante, presiunea arterială medie scade de obicei ușor (cu hipertensiune sistolică izolată, tensiunea arterială poate scădea și după o singură utilizare de β-blocante).
Cu toate acestea, dacă blocatorii p-adrenergici sunt folosiți sistematic, atunci după 1-2 săptămâni vasoconstricția este înlocuită de expansiunea lor - scade tensiunea arterială. Vasodilatația se explică prin faptul că, odată cu utilizarea sistematică a β-blocanților în legătură cu o scădere a debitului cardiac, se restabilește reflexul depresor baroreceptor, care este slăbit în hipertensiunea arterială. În plus, vasodilatația este facilitată de o scădere a secreției de renină prin celulele renale juxtaglomerulare (blocul β 1 -adrenoreceptorilor), precum și blocarea receptorilor presinaptici β 2-adrenergici la capătul fibrelor adrenergice și o scădere a eliberării de noradrenalină.
Pentru tratamentul sistematic al hipertensiunii arteriale, adesea se folosesc blocante β 1 -adrenergice cu acțiune lungă - atenolol(tenormin; durează aproximativ 24 de ore), betaxololului(valabil până la 36 de ore).
Efecte secundare ale β-blocantelor: bradicardie, insuficiență cardiacă, dificultate de conducere atrioventriculară, scăderea nivelului de HDL în plasma sanguină, creștere a tonusului bronhiilor și vaselor periferice (mai puțin accentuată în blocanții β 1-adrenergici), o creștere a acțiunii agenților hipoglicemici, o scădere a activității fizice.
un 2 β -Adrenoblockers - labetalol(Trandat), carvedilol(dilatrend) reduce debitul cardiac (blocul receptorilor β-adrenergici) și reduce tonusul vaselor periferice (blocul receptorilor α-adrenergici). Medicamentele sunt utilizate oral pentru tratamentul sistematic al hipertensiunii arteriale. Labetalolul este de asemenea administrat intravenos pentru crize hipertensive.
Carvedilolul este de asemenea utilizat pentru insuficiența cardiacă cronică.
Sistemul nervos autonom (autonom, visceral) este o parte integrantă a sistemului nervos uman. Funcția sa principală este de a asigura activitatea organelor interne. Este format din două secțiuni, simpatice și parasimpatice, care oferă influențe opuse asupra organelor umane. Munca sistemului nervos autonom este foarte complexă și relativ autonomă, aproape că nu este supusă voinței umane. Să aruncăm o privire mai atentă asupra structurii și funcțiilor diviziunilor simpatice și parasimpatice ale sistemului nervos autonom.
Conceptul sistemului nervos autonom

Sistemul nervos autonom constă din celule nervoase și procesele lor. Ca și în cazul sistemului nervos uman normal, vegetativul are două diviziuni:
- central;
- periferic.
Partea centrală exercită controlul asupra funcțiilor organelor interne, acesta este departamentul de conducere. Nu există o diviziune clară în părți opuse în ceea ce privește sfera de influență. El este mereu implicat în muncă, în continuu.
Partea periferică a sistemului nervos autonom este reprezentată de diviziunile simpatice și parasimpatice. Structurile acestora din urmă se găsesc în aproape fiecare organ intern. Secțiile funcționează în același timp, dar, în funcție de ceea ce se solicită organismului la un moment dat, unul dintre ele se dovedește a fi predominant. Influențele multidirecționale ale diviziunilor simpatice și parasimpatice permit corpului uman să se adapteze condițiilor de mediu în continuă schimbare.
Funcțiile sistemului nervos autonom:
- menținerea constanței mediului intern (homeostază);
- asigurarea întregii activități fizice și mentale a corpului.
Ai activitate fizică? Cu ajutorul sistemului nervos autonom, tensiunea arterială și activitatea cardiacă vor asigura un volum suficient de minut de circulație a sângelui. Te odihnești și bătăile frecvente ale inimii sunt complet inutile? Sistemul nervos visceral (autonom) va face ca inima să bată mai lent.
Ce se referă la sistemul nervos autonom și unde este „localizat”?
Departamentul central
Această parte a sistemului nervos autonom reprezintă diferitele structuri ale creierului. Se pare că, așa cum era, s-a risipit prin creier. În secțiunea centrală se disting structuri segmentare și suprasegmentale. Toate formațiunile aparținând secțiunii suprasegmentale sunt combinate sub numele complexului hipotalamic-limbic-reticular.
Hipotalamus

Hipotalamusul este o structură a creierului situată în partea sa inferioară, la bază. Asta nu înseamnă că aceasta este o zonă cu granițe anatomice clare. Hipotalamusul trece ușor în țesutul creierului din alte părți ale creierului.
În general, hipotalamusul constă într-o acumulare de grupuri de celule nervoase, nuclee. Au fost studiate un total de 32 de perechi de nuclei. În hipotalamus, se formează impulsuri nervoase, care, pe diferite căi, ajung la alte structuri ale creierului. Aceste impulsuri controlează circulația sângelui, respirația și digestia. Hipotalamusul conține centrele de reglare a metabolismului apei-sare, temperaturii corpului, transpirației, foamei și sațietății, emoțiilor și dorinței sexuale.
Pe lângă impulsurile nervoase, în hipotalamus se formează substanțe dintr-o structură asemănătoare hormonilor: factori de eliberare. Cu ajutorul acestor substanțe, se realizează reglarea activității glandelor mamare (alăptarea), glandelor suprarenale, gonadelor, uterului, glandei tiroide, creșterii, descompunerii grăsimilor, gradului de culoare a pielii (pigmentare). Toate acestea sunt posibile datorită legăturii strânse a hipotalamusului cu glanda hipofizară - principalul organ endocrin al corpului uman.
Astfel, hipotalamusul este conectat funcțional cu toate părțile sistemului nervos și endocrin.
În mod convențional, în hipotalamus se disting două zone: tropotrop și ergotrop. Activitatea zonei tropotrope are ca scop menținerea constanței mediului intern. Este asociat cu o perioadă de repaus, susține procesele de sinteză și utilizarea produselor metabolice. Își pune în aplicare principalele influențe prin diviziunea parasimpatică a sistemului nervos autonom. Stimularea acestei zone a hipotalamusului este însoțită de transpirație crescută, salivație, încetinirea contracțiilor inimii, scăderea tensiunii arteriale, vasodilatație și creșterea motilității intestinale. Zona tropotropă este localizată în secțiunile anterioare ale hipotalamusului. Zona ergotropă este responsabilă de adaptabilitatea organismului la schimbarea condițiilor, asigură adaptarea și se realizează prin diviziunea simpatică a sistemului nervos autonom. În același timp, tensiunea arterială crește, bătăile inimii și respirația accelerează, pupilele se dilată, glicemia crește, peristaltismul intestinal scade, urinarea și defecarea sunt inhibate. Zona ergotropă ocupă părțile posterioare ale hipotalamusului.
Sistemul limbic
Această structură include o parte din cortexul lobului temporal, hipocondrul, amigdala, bulbul olfactiv, tractul olfactiv, tuberculul olfactiv, formarea reticulară, gyrusul cingulat, bolta, corpurile papilare. Sistemul limbic este implicat în formarea emoțiilor, a memoriei, a gândirii, oferă hrană și comportament sexual și reglează ciclul somnului și al trezirii.
Pentru realizarea tuturor acestor influențe este necesară participarea multor celule nervoase. Sistemul de funcționare este foarte complex. Pentru a forma un anumit model de comportament uman, este necesar să integrăm multe senzații de la periferie, pentru a transmite excitația simultan la diferite structuri ale creierului, ca și cum ar circula impulsuri nervoase. De exemplu, pentru ca un copil să-și amintească numele anotimpurilor, este necesară activarea multiplă a structurilor precum hipocampul, bolta, corpurile papilare.
Formarea reticulară
Această parte a sistemului nervos autonom se numește reticular, deoarece, ca o plasă, împletesc toate structurile creierului. Acest aranjament difuz îi permite să participe la reglarea tuturor proceselor din corp. Formația reticulară menține cortexul cerebral în formă bună, în stare de pregătire constantă. Aceasta asigură activarea instantanee a zonelor dorite ale cortexului cerebral. Acest lucru este deosebit de important pentru procesele de percepție, memorie, atenție și învățare.
Structurile individuale ale formațiunii reticulare sunt responsabile pentru funcțiile specifice din organism. De exemplu, există un centru respirator, care este situat în medula oblongata. Dacă este afectat din orice motiv, respirația spontană devine imposibilă. Prin analogie, există centre de activitate cardiacă, înghițire, vărsături, tuse ș.a. Funcționarea formațiunii reticulare se bazează, de asemenea, pe prezența a numeroase conexiuni între celulele nervoase.
În general, toate structurile diviziei centrale a sistemului nervos autonom sunt interconectate prin conexiuni multi-neuronale. Doar activitatea lor coordonată face posibilă realizarea funcțiilor vitale ale sistemului nervos autonom.
Structuri segmentare
Această parte a părții centrale a sistemului nervos visceral are o diviziune clară în structuri simpatice și parasimpatice. Structurile simpatice sunt localizate în regiunea toracolombară, iar structurile parasimpatice sunt localizate în creier și măduva spinării sacrale.
Diviziune simpatică
Centrele simpatice sunt localizate în coarnele laterale în următoarele segmente ale măduvei spinării: C8, toate toracice (12), L1, L2. Neuronii din această zonă sunt implicați în inervația mușchilor netezi ai organelor interne, mușchilor interni ai ochiului (reglarea mărimii pupilei), glandelor (lacrimale, salivare, transpirație, bronșice, digestive), sânge și vasele limfatice.
Diviziune parasimpatică
Conține următoarele formațiuni în creier:
- nucleu accesoriu al nervului oculomotor (nucleul lui Yakubovich și Perlia): controlul mărimii pupilei;
- nucleu lacrimal: în consecință, reglează lăcrimarea;
- nuclee salivare superioare și inferioare: asigură producția de salivă;
- nucleul dorsal al nervului vag: asigură efecte parasimpatice asupra organelor interne (bronhi, inimă, stomac, intestine, ficat, pancreas).
Regiunea sacrală este reprezentată de neuronii coarnelor laterale ale segmentelor S2-S4: reglează urinarea și defecarea, umplerea sângelui vaselor organelor genitale.
Departamentul periferic
Această secțiune este reprezentată de celulele nervoase și fibrele situate în afara măduvei spinării și a creierului. Această parte a sistemului nervos visceral însoțește vasele, împletindu-și peretele și face parte din nervii și plexurile periferice (legate de sistemul nervos normal). Secțiunea periferică are, de asemenea, o diviziune clară în părți simpatice și parasimpatice. Secțiunea periferică asigură transmiterea informațiilor de la structurile centrale ale sistemului nervos visceral la organele innervate, adică implementează „conceputul” în sistemul nervos central autonom.
Diviziune simpatică
Este reprezentat de un trunchi simpatic situat pe ambele părți ale coloanei vertebrale. Trunchiul simpatic este format din două rânduri (dreapta și stânga) de noduri nervoase. Nodurile sunt conectate între ele sub formă de punți care sunt aruncate între părți dintr-o parte și alta. Adică, trunchiul arată ca un lanț de fascicule nervoase. La sfârșitul coloanei vertebrale, două trunchiuri simpatice se alătură într-un singur nod coccygeal nepereche. În total, se disting 4 secțiuni ale trunchiului simpatic: col uterin (3 noduri), toracic (9-12 noduri), lombar (2-7 noduri), sacral (4 noduri și plus un coccygeal).
În zona trunchiului simpatic sunt localizate corpurile neuronilor. Fibrele din celulele nervoase ale coarnelor laterale ale părții simpatice a părții centrale a sistemului nervos autonom sunt potrivite pentru acești neuroni. Impulsul poate porni neuronii trunchiului simpatic sau poate tranzita și porni pe nodurile intermediare ale celulelor nervoase localizate fie de-a lungul coloanei vertebrale, fie de-a lungul aortei. Ulterior, fibrele celulelor nervoase, după trecerea în noduri, formează țesături. În zona gâtului este un plex în jurul arterelor carotide, în cavitatea toracică se află plexurile cardiace și pulmonare, în cavitatea abdominală - solar (celiac), mezenteric superior, mezenteric inferior, aortic abdominal, hipogastric superior și inferior. Aceste plexuri mari sunt împărțite în altele mai mici, din care fibrele vegetative se deplasează către organele innervate.
Diviziune parasimpatică
Este reprezentat de noduri și fibre nervoase. Particularitatea structurii acestei secțiuni este că nodurile nervoase în care se schimbă impulsul sunt situate direct lângă organ sau chiar în structurile sale. Adică, fibrele care pornesc de la „ultimii” neuroni ai diviziei parasimpatice până la structurile innervate sunt foarte scurte.
Din centrele parasimpatice centrale situate în creier, impulsurile ies ca parte a nervilor cranieni (respectiv, oculomotorii, faciali și trigemeni, glosfaringieni și vagi). Deoarece nervul vag este implicat în inervarea organelor interne, atunci în compoziția sa fibrele ajung la faringe, laringe, esofag, stomac, trahee, bronhi, inimă, ficat, pancreas, intestine. Se dovedește că majoritatea organelor interne primesc impulsuri parasimpatice din sistemul de ramificare a unui singur nerv: vagul.
Din părțile sacrale ale părții parasimpatice ale sistemului nervos visceral central, fibrele nervoase fac parte din nervii interni pelvieni, ajung la organele pelvine (vezică, uretră, rect, vezicule seminale, glanda prostatică, uter, vagin, parte a intestinului). În pereții organelor, impulsul este schimbat în nodurile nervoase, iar ramurile nervoase scurte sunt în contact direct cu zona inervată.
Diviziune metasympatică
Se remarcă ca un departament existent separat al sistemului nervos autonom. Este detectat mai ales în pereții organelor interne care au capacitatea de a se contracta (inimă, intestine, ureter și altele). Este format din micro-noduri și fibre care formează un plex nervos în grosimea organului. Structurile sistemului nervos autonom metasympatetic pot răspunde atât influențelor simpatice, cât și parasimpatice. Dar, în plus, capacitatea lor de a lucra autonom a fost dovedită. Se crede că unda peristaltică din intestin este rezultatul funcționării sistemului nervos autonom metsimpatic, iar diviziunile simpatice și parasimpatice reglează doar rezistența peristaltismului.
Cum funcționează diviziunile simpatice și parasimpatice?

Funcționarea sistemului nervos autonom se bazează pe arcul reflex. Arcul reflex este un lanț de neuroni în care un impuls nervos se deplasează într-o anumită direcție. Acest lucru poate fi reprezentat schematic după cum urmează. La periferie, sfârșitul nervului (receptorul) captează orice iritație din mediul extern (de exemplu, frig), prin fibra nervoasă transmite informații despre iritații către sistemul nervos central (inclusiv cel vegetativ). După analizarea informațiilor primite, sistemul autonom decide cu privire la acțiunile de răspuns pe care le impune această iritație (trebuie să vă încălziți, astfel încât să nu fie frig). Din părțile suprasegmentale ale sistemului nervos visceral, „soluția” (impulsul) este transmisă părților segmentare din creier și măduva spinării. Din neuronii secțiunilor centrale ale părții simpatice sau parasimpatice, impulsul se deplasează către structuri periferice - trunchiul simpatic sau nodurile nervoase situate în apropierea organelor. Și din aceste formațiuni, impulsul de-a lungul fibrelor nervoase ajunge la organul imediat - agentul de punere în aplicare (în cazul senzației de frig, există o contracție a mușchilor netezi la nivelul pielii - „umflături de gâscă”, „lovituri de gâscă”, corpul încearcă să se încălzească). Întregul sistem nervos autonom funcționează conform acestui principiu.
Legea contrariilor
Asigurarea existenței corpului uman necesită capacitatea de adaptare. Situații diferite pot necesita acțiuni opuse. De exemplu, pe vreme caldă, trebuie să vă răciți (transpirația crește), iar când este frig, trebuie să vă încălziți (transpirația este blocată). Diviziunile simpatice și parasimpatice ale sistemului nervos autonom au influențe opuse asupra organelor și țesuturilor, capacitatea de „a porni” sau „a opri” una sau alta influență și permite unei persoane să supraviețuiască. Care sunt efectele activării diviziunilor simpatice și parasimpatice ale sistemului nervos autonom? Să aflăm.
Inervația simpatică oferă:

Inervația parasimpatică funcționează după cum urmează:
- constricția pupilei, îngustarea fisurii palpebrale, „retragerea” globului ocular;
- salivare crescută, există multă salivă și este lichidă;
- scăderea ritmului cardiac;
- scăderea tensiunii arteriale;
- îngustarea bronhiilor, creșterea mucusului în bronhiile;
- scăderea ritmului respirator;
- creșterea peristaltismului până la spasme intestinale;
- creșterea secreției glandelor digestive;
- provoacă o erecție a penisului și a clitorisului.
Există excepții de la modelul general. Corpul uman are structuri care au doar inervație simpatică. Acestea sunt pereții vaselor de sânge, glandelor sudoripare și medularul suprarenal. Nu sunt afectate de influențele parasimpatice.
De obicei, în corpul unei persoane sănătoase, influențele ambelor departamente se află într-o stare de echilibru optim. Poate o ușoară predominanță a uneia dintre ele, care este și o variantă a normei. Predominanța funcțională a excitabilității secțiunii simpatice se numește simpaticotonie, iar secțiunea parasimpatică se numește vagotonie. Unele perioade de vârstă ale unei persoane sunt însoțite de o creștere sau o scădere a activității ambelor secții (de exemplu, creșterea activității în perioada adolescenței și scăderea în vârstă). Dacă se observă rolul predominant al secțiunii simpatice, atunci acesta se manifestă prin strălucire în ochi, pupile largi, tendință la hipertensiune arterială, constipație, anxietate excesivă și inițiativă. Acțiunea vagotonică se manifestă prin pupile înguste, tendința la scăderea tensiunii arteriale și leșin, indecizie și supraponderale.
Astfel, din cele de mai sus, devine clar că sistemul nervos autonom cu diviziunile sale direcționate opus asigură viața umană. Mai mult, toate structurile funcționează în mod coordonat și coordonat. Activitatea diviziunilor simpatice și parasimpatice nu este controlată de gândirea umană. Acesta este exact cazul în care natura sa dovedit a fi mai inteligentă decât omul. Avem ocazia să ne implicăm în activități profesionale, să ne gândim, să creăm, să ne lăsăm timp pentru noi pentru mici slăbiciuni, fiind siguri că propriul corp nu ne va da jos. Organele interne vor funcționa chiar și atunci când ne odihnim. Și asta este totul datorită sistemului nervos autonom.
Film educativ "Sistem nervos autonom"