Structura sistemului nervos parasimpatic. Sistemul nervos parasimpatic include un complex de structuri ganglionare intramurale localizate în pereții organelor interne care au activitate motorie (inimă, bronhii, intestine, uter, vezică). Structurile centrale ale acestei secțiuni sunt localizate în medula, medula oblongata și în măduva spinării sacrale și sunt, de asemenea, formate din neuronii parasimpatici ai ganglionilor, localizați cel mai adesea în organele inervate.
În creierul mijlociu, în apropierea tuberculilor anteriori ai cvadruplului, se află nucleele nervului oculomotor (perechea III a nervilor cranieni). În medulla oblongata există trei perechi de nuclee, de la care pleacă trei perechi de nervi cranieni: facială (perechea VII), glosfaringiană (perechea IX) și vag (perechea X). În măduva spinării, în coarnele laterale ale celor trei segmente ale părții sacrale, sunt localizate nucleele neuronilor preganglionici parasimpatici.
Axonii neuronilor creierului mijlociu sunt direcționați către organele executive ca parte a nervului oculomotor; medula oblongata - ca parte a nervilor faciali, glosfaringieni și vagi; măduva spinării sacrală - ca parte a nervilor pelvieni. Sunt chemați fibrele parasimpatice preganglionice.
Din creierul mijlociu, fibrele nervoase preganglionice ies ca parte a nervului oculomotor, pătrund prin fisura palpebrală în orbită și se termină pe corpul neuronilor postganglionici aflați în adâncimea orbitei.
Din medula oblongata, din nucleul salivar superior, fibrele preganglionice trec ca parte a nervului facial (perechea VII) și, lăsând-o, formează un șir timpanic, care se unește cu nervul lingual și se termină în maxilar sau ganglion sublingual. Fibrele sale postganglionice inervează glanda salivară submandibulară.
Fibrele preganglionice ies din nucleul salivar inferior al medularei oblongate, intră în nervul glosofaringian (perechea IX) și apoi intră în ganglionul urechii. Fibrele sale postganglionice se termină în glanda salivară parotidă.
Nervul glosofaringian include o ramură sinusală aferentă asociată cu un număr mare de baro și chemoreceptori ai glomerulului carotid, situată între arterele carotide interne și externe la locul divizării arterei carotide comune. De la acești receptori, se primesc informații despre valoarea tensiunii arteriale, a pH-ului sângelui, a oxigenului din sânge (0 2) și a dioxidului de carbon (CO 2). Impulsurile aferente sunt implicate în reglarea reflexă a funcțiilor sistemului cardiovascular, precum și în respirație.
Din nucleele tractului lacrimal al medularei oblongate, fibrele preganglionice din nervul facial (perechea VII) intră în ganglionul pterigoid, fibrele postganglionice din care inervează glandele lacrimale și salivare, glandele membranei mucoase ale cavității nazale și ale palatului.
În medulla oblongata există nuclee, în care sunt localizate corpurile neuronilor, ale căror fibre preganglionice sunt implicate în formarea nervului vag (perechea X). Nervul vag este amestecat: este format din fibre parasimpatice aferente și eferente, simpatice eferente, senzoriale și motorii. Cu toate acestea, predomină fibrele senzoriale aferente, care transmit informații de la receptorii organelor cavității toracice la organele abdominale. Receptorii reacționează la influențe mecanice, termice, dureroase, percep modificări ale pH-ului și compoziției electrolitelor din mediul intern al corpului.
Un rol fiziologic important îl joacă ramura nervului vag - nervul depresiv, prin care trece informația, semnalând starea funcțională a inimii și valoarea tensiunii arteriale în arcul aortic. Neuronii nucleilor căilor aferente ale nervului vag se află în nodul jugular, iar axonii lor pătrund în medula oblongata la nivelul măslinelor. Ganglionii sunt localizați în sau lângă organul innervat.
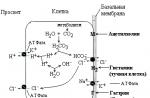
Transmiterea excitației de la axonii primilor neuroni (fibre preganglionice) la neuronii ganglionilor și de la axonii neuronilor ganglionilor parasimpatici (fibre postganglionice) la structurile organului se realizează prin sinapsele folosind acetilcolina mediatoare.
Fibra preganglionică este mai lungă și trece de la sistemul nervos central la organ, fibra postganglionică este mai scurtă.
Importanța inervației parasimpatice. Rolul principal al sistemului nervos parasimpatic este de a regla diverse funcții care asigură homeostazia - constanța dinamică relativă a mediului intern al corpului și stabilitatea principalelor funcții fiziologice. Inervația parasimpatică asigură refacerea și menținerea acestei constanțe, destabilizată prin activarea sistemului nervos simpatic. Fibrele nervoase parasimpatice, împreună cu fibrele simpatice, asigură funcționarea optimă a organelor pe care le inervează. Când sistemul parasimpatic este activat, se manifestă reacții opuse acțiunii sistemului nervos simpatic. De exemplu, acest lucru duce la scăderea frecvenței și a rezistenței contracțiilor inimii, îngustarea bronhiilor, activarea salivării etc.
Departamentul simpatic este o parte a țesutului nervos autonom, care, împreună cu parasimpaticul, asigură funcționarea organelor interne, reacții chimice care sunt responsabile pentru activitatea vitală a celulelor. Dar trebuie să știți că există un sistem nervos metasympatic, o parte din structura vegetativă situată pe pereții organelor și capabilă să se contracte, contactând direct cu simpaticul și parasimpaticul, făcând ajustări la activitatea lor.
Mediul intern al unei persoane este influențat direct de sistemele nervoase simpatice și parasimpatice.
Diviziunea simpatică este localizată în sistemul nervos central. Țesutul nervos spinal operează sub controlul celulelor nervoase din creier.
Toate elementele trunchiului simpatic, amplasate la două de coloana vertebrală a părții, sunt conectate direct cu organele corespunzătoare prin plexuri nervoase, fiecare având propriul plex. În partea de jos a coloanei vertebrale, ambele trunchiuri la om sunt combinate între ele.
Trunchiul simpatic este de obicei împărțit în secțiuni: lombare, sacrale, cervicale, toracice.
Sistemul nervos simpatic se concentrează în jurul arterelor carotide ale coloanei vertebrale cervicale, în arterele toracice - plexul cardiac și pulmonar, în cavitatea abdominală solar, mezenteric, aortic, hipogastric.
Aceste plexuri sunt împărțite în altele mai mici și de la ele impulsurile se deplasează către organele interne.
Tranziția excitației de la nervul simpatic la organul corespunzător are loc sub influența elementelor chimice - simpatine, secretate de celulele nervoase.
Ele furnizează aceleași țesuturi cu nervi, asigurând interconexiunea lor cu sistemul central, exercitând adesea un efect direct opus asupra acestor organe.
Influența pe care o au sistemele nervoase simpatice și parasimpatice poate fi văzută din tabelul de mai jos:
 Împreună sunt responsabili pentru organismele cardiovasculare, organele digestive, structurile respiratorii, excrețiile, munca mușchiului neted al organelor goale, controlul proceselor metabolice, creșterea, reproducerea.
Împreună sunt responsabili pentru organismele cardiovasculare, organele digestive, structurile respiratorii, excrețiile, munca mușchiului neted al organelor goale, controlul proceselor metabolice, creșterea, reproducerea.
Dacă unul începe să predomine asupra celuilalt, apar simptome de excitabilitate crescută a simpaticotoniei (predomină partea simpatică), vagotonie (predomină partea parasimpatică).
Simpaticotonia se manifestă în următoarele simptome: febră, tahicardie, amorțeală și furnicături la extremități, apetit crescut, fără apariția de a fi lipsit de greutate, indiferență de viață, vise neliniștite, frică de moarte fără cauză, iritabilitate, absență, salivație scade, precum și transpirație, migrenă.
La o persoană, atunci când activitatea activă a secției parasimpatice a structurii vegetative este activată, apare transpirația crescută, pielea este rece și umedă la atingere, apare o scădere a ritmului cardiac, există mai puțin decât cele 60 de bătăi prescrise în 1 minut, leșinul, salivația și activitatea respiratorie cresc. Oamenii devin indecisi, lenti, predispusi la depresie, insuportabili.
Sistemul nervos parasimpatic reduce activitatea inimii, tinde să dilate vasele de sânge.
funcţii
Sistemul nervos simpatic este un design unic al unui element al sistemului autonom, care, în caz de nevoie bruscă, este capabil să crească capacitatea organismului de a îndeplini funcții de lucru prin colectarea de resurse posibile.
Drept urmare, proiectarea desfășoară activități de organe precum inima, reduce vasele de sânge, crește capacitatea mușchilor, frecvența, puterea ritmului cardiac, eficiența, inhibă capacitatea secretorie, de absorbție a tractului gastro-intestinal.

SNS susține funcții precum funcționarea normală a mediului intern într-o poziție activă, fiind activat în timpul efortului fizic, situații stresante, boli, pierderi de sânge și reglează metabolismul, de exemplu, o creștere a zahărului, coagularea sângelui și altele.
Este activat cel mai mult în timpul șocurilor psihologice, prin producerea de adrenalină (sporind acțiunea celulelor nervoase) în glandele suprarenale, ceea ce permite unei persoane să reacționeze mai rapid și mai eficient la factorii brusc din lumea exterioară.
De asemenea, adrenalina poate fi produsă odată cu încărcarea din ce în ce mai mare, ceea ce ajută și o persoană să facă față mai bine.
După ce face față situației, o persoană se simte obosită, trebuie să se odihnească, acest lucru se datorează sistemului simpatic, care a utilizat cel mai mult capacitățile organismului, în legătură cu o creștere a funcțiilor corpului într-o situație bruscă.
Parasimpatic NS îndeplinește funcțiile de autoreglare, de protecție a organismului și este responsabil de golirea unei persoane.
Autoreglarea corpului are un efect restaurator, funcționând într-o stare calmă.
Partea parasimpatică a activității sistemului nervos autonom se manifestă printr-o scădere a forței și frecvenței ritmului cardiac, stimularea tractului digestiv cu scăderea glicemiei în sânge etc.
Efectuând reflexe de protecție, ușurează corpul uman de elemente străine (strănut, vărsături și altele).
Tabelul de mai jos arată modul în care sistemele nervoase simpatice și parasimpatice acționează asupra acelorași elemente ale corpului. 
Tratament
Dacă observați semne de sensibilitate crescută, trebuie să consultați un medic, deoarece acest lucru poate provoca o natură ulcerativă, hipertensivă, neurastenie.
Doar un medic poate prescrie terapia corectă și eficientă! Nu este nevoie să experimentați cu corpul, deoarece consecințele dacă nervii sunt într-o stare de excitabilitate sunt o manifestare destul de periculoasă nu numai pentru dvs., ci și pentru persoanele apropiate.
Când se prescrie un tratament, se recomandă, dacă este posibil, eliminarea factorilor care excită sistemul nervos simpatic, fie că este vorba de stres fizic sau emoțional. Fără acest lucru, nici un tratament, cel mai probabil, nu va ajuta; după ce beți un curs de medicamente, vă veți îmbolnăvi din nou.
Ai nevoie de un mediu acasă confortabil, simpatie și ajutor din partea celor dragi, aer curat, emoții bune.
În primul rând, trebuie să vă asigurați că nimic nu vă ridică nervii.
Medicamentele utilizate în tratament se bazează pe grupul de medicamente puternice, deci trebuie utilizate cu precauție numai conform indicațiilor sau după consultarea unui medic.
De obicei, medicamentele prescrise includ: tranchilizanți ("Phenazepam", "Relanium" și altele), antipsihotice ("Frenolon", "Sonapax"), hipnotice, antidepresive, medicamente nootrope și, dacă este necesar, cardiace ("Korglikon", "Digitoxin" ), preparate vasculare, sedative, vegetative, un curs de vitamine.
Este bine când folosiți fizioterapie, inclusiv exerciții de fizioterapie și masaj, puteți face exerciții de respirație, înot. Sunt buni pentru a ajuta la relaxarea corpului.
În orice caz, ignorarea tratamentului acestei boli este puternic descurajată, este necesar să consultați un medic în timp util, pentru a efectua cursul prescris al terapiei.
ANS este împărțit în două secțiuni - simpatice și parasimpatice. În structură, acestea diferă în locația neuronilor lor centrali și efectori, în arcurile lor reflexe. De asemenea, diferă prin influența lor asupra funcțiilor structurilor inervate.
Care sunt diferențele dintre aceste departamente? Neuronii centrali ai sistemului nervos simpatic sunt situați, de regulă, în materia cenușie a coarnelor laterale ale măduvei spinării, de la 8 segmente cervicale la 2-3 lombare. Astfel, nervii simpatici se extind întotdeauna numai din măduva spinării ca parte a nervilor spinali de-a lungul rădăcinilor anterioare (ventrale).
Neuronii centrali ai sistemului nervos parasimpatic sunt localizați în segmentele sacrale ale măduvei spinării (segmentele 2-4), dar majoritatea neuronilor centrali sunt localizați în trunchiul creierului. Majoritatea nervilor sistemului parasimpatic pleacă de la creier ca parte a nervilor cranieni mixți. Anume: din creierul mijlociu, ca parte a perechii III (nervul oculomotor) - inervarea mușchilor corpului ciliar și a mușchilor anulari ai pupilei ochiului, nervul facial iese din ponsul Varolium - perechea VII (nerv secretor) inervează glandele mucoasei nazale, glandelor lacrimale, submandibulare iar glanda sublinguală. Perechea IX pleacă de la medula oblongata - nervul secretor, glosofaringian, inervează glandele salotare parotide și glandele membranelor mucoase ale obrajilor și buzelor, perechea X (nervul vag) - partea cea mai semnificativă a diviziei parasimpatice a ANS, care trece în pieptul și cavitățile abdominale, inervează întregul complex organe. Nervii care se extind din segmentele sacrale (segmentele 2-4) inervează organele pelvine și fac parte din plexul hipogastric.
Neuronii efectori ai sistemului nervos simpatic sunt duși la periferie și sunt localizați fie în ganglionii paravertebrali (în lanțul nervos simpatic), fie în prevertebral. Fibrele postganglionice formează diverse plexuri. Dintre acestea, plexul celiac (solar) este cel mai important, dar include nu numai simpatic, ci și fibre parasimpatice. Oferă inervație tuturor organelor situate în cavitatea abdominală. De aceea, loviturile și leziunile la nivelul cavității abdominale superioare (aproximativ sub diafragmă) sunt atât de periculoase. Sunt capabili să provoace șoc.
Neuronii efectori ai sistemului nervos parasimpatic sunt întotdeauna localizați în pereții organelor interne (intramural). Astfel, în nervii parasimpatici, majoritatea fibrelor sunt acoperite cu teaca de mielină, iar impulsurile ajung la organele efectoare mai repede decât la simpatic. Aceasta asigură influențe nervoase parasimpatice, asigurând conservarea resurselor organului și corpului în ansamblu. Organele interne situate în piept și cavitatea abdominală sunt inervate în principal de nervul vag (n. Vag), de aceea aceste influențe sunt adesea numite vagale (vagale).
Există diferențe semnificative în ceea ce privește caracteristicile lor funcționale.
Departamentul simpatic, de regulă, mobilizează resursele organismului pentru o activitate viguroasă (munca inimii crește, lumenul vaselor de sânge se îngustează și presiunea arterială crește, respirația se accelerează, pupilele se dilată etc.), dar sistemul digestiv este inhibat, cu excepția salivarului glande. La animale, acest lucru se întâmplă întotdeauna (au nevoie de salivă pentru a linge posibile răni), dar la unii oameni, salivația crește cu emoție.
Parasimpatic, pe de altă parte, stimulează sistemul digestiv. Nu este o coincidență că, după o cină abundentă, se observă letargie, așa că vrem să dormim. Când sistemul nervos parasimpatic este excitat, restabilește echilibrul mediului intern al corpului. Asigură activitatea organelor interne în repaus.
În sens funcțional, sistemele simpatice și parasimpatice sunt antagoniști, completându-se reciproc în procesul de menținere a homeostazei, prin urmare multe organe primesc dubla inervație - atât din diviziunile simpatice, cât și din cele parasimpatice. Dar, de regulă, la persoane diferite, predomină fie o divizie, fie alta. Nu este o coincidență faptul că celebrul fiziolog rus L.A. Orbeli a încercat să clasifice oamenii pe această bază. El a identificat trei tipuri de persoane: simpaticotonice (cu predominanță a tonului sistemului nervos simpatic) - se disting prin pielea uscată, excitabilitate crescută; al doilea tip - vagotonici cu predominanță a influențelor parasimpatice - se caracterizează prin pielea grasă, reacții lente. Al treilea tip este intermediar. Din practica de zi cu zi, fiecare dintre noi poate observa că ceaiul și cafeaua provoacă reacții diferite la persoanele cu diferite tipuri de activitate funcțională a ANS. Din experimentele efectuate pe animale, se știe că la animale cu diferite tipuri de ANS, introducerea bromului și a cofeinei are, de asemenea, reacții diferite. Dar de-a lungul vieții unei persoane, tipul său de ANS se poate schimba în funcție de vârstă, pubertate, sarcină și alte influențe. În ciuda diferențelor enumerate, ambele sisteme constituie, totuși, un singur întreg funcțional, deoarece integrarea funcțiilor lor se realizează la nivelul sistemului nervos central. În materia cenușie a măduvei spinării, centrele reflexelor autonome și somatice coexistă cu succes, la fel cum sunt situate unul lângă celălalt în trunchiul creierului și în centrele subcorticale superioare. La fel cum, în cele din urmă, întregul sistem nervos funcționează în unitate.
Maturizarea funcțională a părților periferice ale sistemului nervos autonom este strâns legată de starea părților superioare ale sistemului nervos central, după naștere, în primele etape ale ontogenezei postnatală, centrele sistemului nervos simpatic sunt reglementate în principal. Tonul sistemului parasimpatic, în special nervul vag, este absent. Nervul vag este inclus în reacțiile reflexe în a 2-3-a lună a vieții unui copil. În același timp, departamentele sistemului nervos autonom încep să funcționeze în diferite momente ale ontogenezei diferit în raport cu diferite organe și sisteme. Așadar, în ceea ce privește sistemul digestiv, sistemul parasimpatic se pornește mai întâi, iar reglarea simpatică începe să acționeze în perioada înțărcării copilului de la sân. În ceea ce privește reglarea activității inimii, sistemul simpatic se activează înainte de cel vagal. Așa cum rezultă din rezultatele studiilor experimentale, transferul de excitare în ganglionii autonomi la nou-născuți se realizează pe calea adrenergică, și nu cu ajutorul acetilcolinei, așa cum se observă la adulți.
Astfel, transmiterea simpatică a excitației în timpul ontogenezei timpurii este caracterizată de un număr mare de sinapse adrenergice. La bătrânețe, influența tonică simpatică și parasimpatică influențează activitatea unui număr de organe slăbit. Acest lucru afectează evoluția reacțiilor vegetative importante și a proceselor metabolice și astfel limitează capacitățile adaptative ale organismului îmbătrânit. Alături de aceasta, în timpul procesului de îmbătrânire, conținutul de catecolamine în sânge scade, dar sensibilitatea celulelor și țesuturilor la acțiunea lor, precum și la o serie de alte substanțe active fiziologic. Slăbirea reacțiilor autonome este unul dintre motivele scăderii capacității de muncă odată cu înaintarea în vârstă.
În perioada de îmbătrânire, tulburările structurale și funcționale apar în ganglionii autonomi, care pot interfera cu transmiterea impulsurilor către ei și pot afecta trofismul țesutului, este inervat. Reglarea hipotalamică a funcțiilor autonome se schimbă semnificativ, ceea ce reprezintă un mecanism important de îmbătrânire în organism.
Proiecțiile centrelor vegetative sunt reprezentate și în cortexul cerebral, în principal în părțile limbice și rostrale ale cortexului. Proiecțiile parasimpatice și simpatice ale acelorași organe sunt proiectate în aceleași zone sau amplasate îndeaproape ale cortexului, acest lucru este de înțeles, deoarece asigură în comun funcțiile acestor organe. S-a stabilit că proiecțiile parasimpatice din cortex sunt reprezentate mult mai larg decât cele simpatice, cu toate acestea, influențele simpatice funcțional sunt mai lungi decât cele parasimpatice. Acest lucru se datorează diferențelor de mediatori care sunt secretați de terminațiile fibrelor simpatice (adrenalină și norepinefrină) și parasimpatice (acetilcolină). Acetilcolina, un mediator al sistemului parasimpatic, este rapid inactivată de enzima acetilcolinesterază (colinesteraza) și efectele acesteia dispar repede, în timp ce adrenalina și norepinefrina sunt inactivate mult mai lent (de enzima monoaminoxidaza), efectul lor este îmbunătățit prin norepinefrină, secreție de adrenalină. Astfel, influențele simpatice durează mai mult și sunt mai pronunțate decât cele parasimpatice. Cu toate acestea, în timpul somnului, prevalează influențele parasimpatice asupra tuturor funcțiilor noastre, ceea ce contribuie la refacerea resurselor organismului.
Sistemul nervos autonom efectuează două tipuri de reflexe: funcțional și trofic.
Influența funcțională asupra organelor este că iritarea nervilor autonomi fie cauzează funcția organului, fie o inhibă (funcția „de pornire”).
Influența trofică constă în faptul că metabolismul în organe este reglat în mod direct și astfel se determină nivelul activității acestora (funcția „corectoare”).
Reflexele vegetative, în funcție de natura relației dintre legăturile aferente și eferente, precum și relațiile intracentrale, sunt de obicei subdivizate în:
- 1) viscero-viscerale, atunci când atât legăturile aferente cât și cele eferente, adică debutul și efectul reflexului se referă la organele interne sau la mediul intern (gastro-duodenal, gastrocardiac, angiocardic etc.);
- 2) viscero-somatic, când reflexul, care începe cu iritarea interoceptorilor, este realizat sub forma unui efect somatic datorită conexiunilor asociative ale centrilor nervoși. De exemplu, atunci când chemoreceptorii sinusului carotid sunt iritați de un exces de dioxid de carbon, activitatea mușchilor intercostali respiratorii crește și respirația devine mai frecventă;
- 3) visco-senzorială, - schimbarea informațiilor senzoriale de la exteroceptori în timpul stimulării interoceptorilor. De exemplu, cu înfometarea cu oxigen a miocardului, există așa-numitele dureri reflectate în zonele pielii (zonele capului) care primesc conductori senzoriali din aceleași segmente ale măduvei spinării;
- 4) somato-viscerale, când reflexul autonom este realizat în timpul stimulării intrărilor aferente ale reflexului somatic. De exemplu, cu iritarea termică a pielii, vasele de piele se extind și vasele organelor abdominale se îngustează. Reflexele somato-vegetative includ reflexul Ashner-Dagnini - o scădere a frecvenței pulsului la apăsarea globilor oculari.
Reflexele sistemului nervos autonom (simpatic și parasimpatic) pot fi împărțite condiționat în reflexe piele-vasculare, reflexe viscerale, reflexe pupilare.
Sub termenul de sistem nervos simpatic este înțeles un anumit segment (departament) sistem nervos autonom... Structura sa se caracterizează printr-o oarecare segmentare. Acest departament aparține troficului. Sarcinile sale sunt să furnizeze organelor nutrienți, dacă este necesar, să crească rata proceselor oxidative, să îmbunătățească respirația și să creeze condiții pentru furnizarea de mai mult oxigen mușchilor. În plus, o sarcină importantă este de a accelera munca inimii, după cum este necesar.
Prelegere pentru medici „Sistem nervos simpatic”. Sistemul nervos autonom este împărțit în părți simpatice și parasimpatice. Partea simpatică a sistemului nervos include:
- substanță intermediară laterală în coloanele laterale ale măduvei spinării;
- fibre nervoase simpatice și nervi care pornesc de la celulele substanței intermediare laterale până la nodurile plexurilor simpatice și autonome ale cavității abdominale a pelvisului;
- trunchiul simpatic, nervii de legătură care leagă nervii spinali de trunchiul simpatic;
- ganglionii plexului nervos autonom;
- nervii care călătoresc de la aceste plexuri la organe;
- fibre simpatice.
SISTEM NERVOS VEGETATIV
Sistemul nervos vegetativ (autonom) reglează toate procesele interne ale organismului: funcțiile organelor și sistemelor interne, glandelor, vaselor sanguine și limfatice, mușchilor netezi și parțial striați, organe senzoriale (Fig. 6.1). Oferă homeostază pentru organism, adică. constanța dinamică relativă a mediului intern și stabilitatea funcțiilor fiziologice de bază ale acestuia (circulația sângelui, respirația, digestia, termoreglarea, metabolismul, excreția, reproducerea etc.). În plus, sistemul nervos autonom îndeplinește o funcție adaptativ-trofică - reglarea metabolismului în raport cu condițiile de mediu.
Termenul „sistem nervos autonom” reflectă controlul funcțiilor involuntare ale corpului. Sistemul nervos autonom depinde de centrii superiori ai sistemului nervos. Există o relație anatomică și funcțională strânsă între părțile autonome și somatice ale sistemului nervos. Conductorii nervoși autonomi trec prin nervii cranieni și spinali. Principala unitate morfologică a sistemului nervos autonom, la fel ca cea somatică, este neuronul, iar unitatea funcțională principală este arcul reflex. Sistemul nervos autonom are o secțiune centrală (celule și fibre situate în creier și măduva spinării) și periferică (toate celelalte formațiuni). Există, de asemenea, părți simpatice și parasimpatice. Diferența lor principală constă în caracteristicile inervației funcționale și este determinată de atitudinea față de mijloacele care afectează sistemul nervos autonom. Partea simpatică este excitată de adrenalină, iar partea parasimpatică este excitată de acetilcolină. Ergotamina are un efect inhibitor asupra părții simpatice, iar atropina - asupra parasimpaticului.
6.1. Diviziune simpatică a sistemului nervos autonom
Formațiile centrale sunt localizate în cortexul cerebral, nucleele hipotalamice, tulpina creierului, în formația reticulară și, de asemenea, în măduva spinării (în coarnele laterale). Reprezentarea corticală nu este bine înțeleasă. De la celulele coarnelor laterale ale măduvei spinării la nivelul de la C VIII la L V, încep formațiunile periferice ale secțiunii simpatice. Axonii acestor celule trec ca parte a rădăcinilor anterioare și, după ce s-au separat de ele, formează o ramură de legătură care se apropie de nodurile trunchiului simpatic. Aici se termină unele dintre fibre. Din celulele ganglionilor trunchiului simpatic încep axonii celor de-al doilea neuroni, care se apropie din nou de nervii spinali și se termină în segmentele corespunzătoare. Fibrele care trec prin nodurile trunchiului simpatic, fără întrerupere, ajung la nodurile intermediare situate între organul innervat și măduva spinării. Axonii neuronilor secundari încep din nodurile intermediare, îndreptându-se către organele innervate.
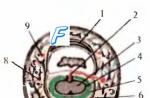
Fig. 6.1.
1 - cortexul lobului frontal al creierului mare; 2 - hipotalamus; 3 - nod ciliar; 4 - nodul aripa-palatină; 5 - noduri submandibulare și sublinguale; 6 - nodul urechii; 7 - nodul simpatic cervical superior; 8 - nervul visceral mare; 9 - nod intern; 10 - plexul celiac; 11 - noduri celiace; 12 - nervul visceral mic; 12a - nervul visceral inferior; 13 - plexul mezenteric superior; 14 - plexul mezenteric inferior; 15 - plexul aortic; 16 - fibre simpatice la ramurile anterioare ale nervilor lombari și sacri pentru vasele picioarelor; 17 - nervul pelvin; 18 - plexul hipogastric; 19 - mușchi ciliar; 20 - sfincterul elevului; 21 - dilatator al pupilei; 22 - glanda lacrimală; 23 - glandele membranei mucoase ale cavității nazale; 24 - glanda submandibulară; 25 - glanda sublinguală; 26 - glanda parotidă; 27 - inima; 28 - glanda tiroidă; 29 - laringe; 30 - mușchii traheei și bronhiilor; 31 - plămân; 32 - stomac; 33 - ficat; 34 - pancreas; 35 - glanda suprarenală; 36 - splină; 37 - rinichi; 38 - intestinul gros; 39 - intestinul subțire; 40 - detrusor al vezicii urinare (mușchi care expulzează urina); 41 - sfincterul vezicii urinare; 42 - glande sexuale; 43 - organele genitale; III, XIII, IX, X - nervi cranieni
Trunchiul simpatic este localizat de-a lungul suprafeței laterale a coloanei vertebrale și are 24 de perechi de noduri simpatice: 3 cervicale, 12 toracice, 5 lombare, 4 sacrale. Din axonii celulelor nodului simpatic cervical superior se formează plexul simpatic al arterei carotide, din partea inferioară - nervul cardiac superior, care formează plexul simpatic din inimă. Aorta, plămânii, bronhiile, organele abdominale sunt inervate de nodurile toracice, iar organele pelvine din ganglionii lombari.
6.2. Diviziunea parasimpatică a sistemului nervos autonom
Formațiile sale încep de la cortexul cerebral, deși reprezentarea corticală, precum și partea simpatică, nu a fost suficient de clarificată (în principal complexul limico-reticular). Regiunile mezenfalice și bulbare se disting în creier și sacral - în măduva spinării. Secțiunea mezencefalică include nucleele nervilor cranieni: perechea III - nucleul accesoriu al lui Yakubovich (pereche, celulă mică), care inervează mușchiul care constrânge pupila; nucleul lui Perlia (celula mică nepereche) inervează mușchiul ciliar implicat în cazare. Secțiunea bulbară este formată din nucleele salivare superioare și inferioare (perechile VII și IX); Perechea X - nucleu vegetativ, inima inervatoare, bronhiile, tractul gastro-intestinal,
glandele sale digestive, alte organe interne. Secțiunea sacrală este reprezentată de celule din segmentele S II -S IV, ale căror axoni formează nervul pelvin, care inervează organele genitourinare și rectul (Fig. 6.1).
Toate organele sunt influențate atât de părțile simpatice, cât și de cele parasimpatice ale sistemului nervos autonom, cu excepția vaselor, a glandelor sudoripare și a medulei suprarenale, care au doar inervație simpatică. Diviziunea parasimpatică este mai veche. Ca urmare a activității sale, se creează stări stabile de organe și condiții pentru crearea rezervelor de substraturi de energie. Partea simpatică schimbă aceste stări (adică, capacitatea funcțională a organelor) în raport cu funcția îndeplinită. Ambele părți colaborează strâns. În anumite condiții, este posibilă o predominanță funcțională a unei părți față de alta. În cazul predominării tonului părții parasimpatice, se dezvoltă o stare de parasimpatonie, partea simpatică - simpatotonia. Parasimpatonia este caracteristică stării de somn, simpatotonie - pentru stările afective (frică, furie etc.).
În condiții clinice, sunt posibile condiții în care activitatea organelor sau sistemelor individuale ale corpului este perturbată ca urmare a predominării tonului uneia dintre părțile sistemului nervos autonom. Manifestările parasimpatotonice însoțesc astmul bronșic, urticaria, edemul lui Quincke, rinita vasomotorie, boala de mișcare; simpatotonic - spasm vascular sub forma sindromului Raynaud, migrenă, formă tranzitorie de hipertensiune arterială, crize vasculare în sindromul hipotalamic, leziuni ganglionice, atacuri de panică. Integrarea funcțiilor autonome și somatice este realizată de cortexul cerebral, hipotalamus și formarea reticulară.
6.3. Complexul limbo-reticular
Toată activitatea sistemului nervos autonom este controlată și reglementată de părțile corticale ale sistemului nervos (cortexul lobului frontal, parahippocampal și gyrus cingulat). Sistemul limbic este centrul reglării emoțiilor și substratul neural pentru memoria pe termen lung. Ritmul somnului și veghei este reglat și de sistemul limbic.

Sistemul limbic (Fig. 6.2) este înțeles ca un număr de structuri corticale și subcorticale strâns legate între ele, care au o dezvoltare și funcții comune. De asemenea, include formațiunile tractului olfactiv localizate la baza creierului, septul transparent, gyrul boltit, cortexul suprafeței orbitale posterioare a lobului frontal, hipocondrul, girul dentat. Structurile subcorticale ale sistemului limbic includ nucleul caudat, cochilia, amigdala, tuberculul talamic anterior, hipotalamusul și nucleul frenulum. Sistemul limbic include o încrucișare complexă a căilor ascendente și descendente, asociată intim cu formațiunea reticulară.
Iritarea sistemului limbic conduce la mobilizarea atât a unor mecanisme simpatice, cât și parasimpatice, care are manifestări autonome corespunzătoare. Un efect vegetativ pronunțat apare atunci când sistemul limbic anterior este iritat, în special cortexul orbital, amigdala și gingia cingulată. În același timp, există modificări ale salivației, ritmului respirator, motilității intestinale crescute, urinării, defecării etc.
O importanță deosebită în funcționarea sistemului nervos autonom este hipotalamusul, care reglementează funcțiile sistemelor simpatice și parasimpatice. În plus, hipotalamusul pune în aplicare interacțiunea nervoasă și endocrină, integrarea activității somatice și autonome. Hipotalamusul conține nuclee specifice și nespecifice. Nucleii specifici produc hormoni (vasopresină, oxitocină) și factori de eliberare care reglează secreția hormonilor de glanda pituitară anterioară.
Fibrele simpatice care inervează fața, capul și gâtul pornesc de la celulele situate în coarnele laterale ale măduvei spinării (C VIII -Th III). Majoritatea fibrelor sunt întrerupte în nodul simpatic cervical superior și o parte mai mică este îndreptată către arterele carotide externe și interne și formează pe ele plexuri simpatice periarteriene. Acestora li se alătură fibrele postganglionice provenite din nodurile simpatice cervicale medii și inferioare. În nodulii mici (grupuri de celule) localizați în plexurile periarteriene ale ramurilor arterei carotide externe, fibrele care nu sunt întrerupte în nodurile trunchiului simpatic se termină. Restul fibrelor sunt întrerupte în ganglionii faciali: ciliar, pterigopalatin, sublingual, submandibular și ureche. Fibrele postganglionice din aceste noduri, precum și fibrele din celulele ganglionilor simpatici superiori și ale celulelor cervicale merg către țesuturile feței și ale capului, parțial ca parte a nervilor cranieni (Fig. 6.3).
Fibrele simpatice aferente din cap și gât sunt direcționate către plexurile periarteriene ale ramurilor arterei carotide comune, trec prin nodurile cervicale ale trunchiului simpatic, contactând parțial celulele lor, iar prin ramurile de legătură se apropie de nodul spinal, închizând arcul reflex.
Fibrele parasimpatice sunt formate din axonii nucleilor parasimpatici ai tijei, direcționați în principal către cei cinci ganglioni autonomi ai feței, în care sunt întrerupeți. O parte mai mică a fibrelor este îndreptată către acumulările parasimpatice ale celulelor plexurilor periarteriene, unde este de asemenea întreruptă, iar fibrele postganglionice fac parte din nervii cranieni sau plexurile periarteriene. În partea parasimpatică, există și fibre aferente care intră în sistemul nervos vag și sunt trimise la nucleele sensibile ale tulpinii creierului. Secțiunile anterioare și medii ale regiunii hipotalamice, prin conductoare simpatice și parasimpatice, afectează funcția glandelor salivare predominant ipsilaterale.
6.5. Inervație vegetativă a ochiului
Inervație simpatică.Neuronii simpatici sunt localizați în coarnele laterale ale segmentelor C VIII-Th III ale măduvei spinării (centrun ciliospinale).

Fig. 6.3.
1 - nucleul central posterior al nervului oculomotor; 2 - nucleu accesoriu al nervului oculomotor (nucleul lui Yakubovich-Edinger-Westphal); 3 - nervul oculomotor; 4 - ramura nazală din nervul optic; 5 - nod ciliar; 6 - nervi ciliari scurti; 7 - sfincterul elevului; 8 - dilatator al pupilei; 9 - mușchi ciliar; 10 - artera carotidă internă; 11 - plexus somnoros; 12 - nervul pietros adânc; 13 - nucleu salivar superior; 14 - nerv intermediar; 15 - nod la genunchi; 16 - nervul pietros mare; 17 - nodul pterigopalatin; 18 - nervul maxilar (ramura II a nervului trigeminal); 19 - nervul zigomatic; 20 - glanda lacrimală; 21 - mucoase ale nasului și palatului; 22 - nervul tobă-genunchi; 23 - nervul auricular; 24 - artera meningeală mijlocie; 25 - glanda parotidă; 26 - nodul urechii; 27 - nervul pietros mic; 28 - plexul timpanic; 29 - tub auditiv; 30 - o singură cale; 31 - nucleu salivar inferior; 32 - coardă de tambur; 33 - nervul timpanic; 34 - nervul lingual (din nervul mandibular - ramura III a nervului trigeminal); 35 - fibrele gustative în fața 2/3 a limbii; 36 - glanda sublinguală; 37 - glanda submandibulară; 38 - nod submandibular; 39 - artera facială; 40 - nodul simpatic cervical superior; 41 - celule ale cornului lateral ThI-ThII; 42 - nodul inferior al nervului glosofaringian; 43 - fibre simpatice la plexurile arterelor menotale interne carotide și mijlocii; 44 - inervația feței și a scalpului. III, VII, IX - nervi cranieni. Fibrele parasimpatice sunt indicate în fibre verzi, simpatice în roșu și fibre sensibile în albastru.
Procesele acestor neuroni, formând fibre preganglionice, părăsesc măduva spinării împreună cu rădăcinile anterioare, ca parte a ramurilor de legătură albe, intră în trunchiul simpatic și, fără întrerupere, trec prin nodurile suprapuse, terminând la nivelul celulelor plexului simpatic cervical superior. Fibrele postganglionice ale acestui nod însoțesc artera carotidă internă, împletind peretele său, pătrund în cavitatea craniană, unde se conectează cu ramura I a nervului trigeminal, pătrund în cavitatea orbitală și se termină în mușchiul care dilată pupila. (m. pupilare dilatatoare).
Fibrele simpatice inervează și alte structuri ale ochiului: mușchii tarsali care lărgesc fisura palpebrală, mușchiul orbital al ochiului, precum și unele structuri ale feței - glandele sudoripare ale feței, mușchii netezi ai feței și vasele de sânge.
Inervație parasimpatică.Neuronul parasimpatic preganglionic se află în nucleul accesoriu al nervului oculomotor. Ca parte a acestuia din urmă, ea părăsește tulpina creierului și ajunge la nodul ciliat (ganglion ciliare),unde trece la celule postganglionice. De acolo, unele dintre fibre sunt trimise la mușchiul care constrânge pupila. (m. pupile sfincteriene),iar cealaltă parte este implicată în asigurarea cazării.
Încălcarea inervației autonome a ochiului.Înfrângerea formațiunilor simpatice determină sindromul Bernard-Horner (Fig. 6.4) cu îngustarea pupilei (mihoza), îngustarea fisurii palpebrale (ptoza), retragerea globului ocular (enoftalm). De asemenea, este posibilă dezvoltarea anhidrozei homolaterale, hiperemiei conjunctive, depigmentarea irisului.
Dezvoltarea sindromului Bernard-Horner este posibilă cu localizarea leziunii la un alt nivel - implicarea fasciculului longitudinal posterior, căi către mușchiul care dilată pupila. Varianta congenitală a sindromului este mai des asociată cu o leziune la naștere cu deteriorarea plexului brahial.
Când fibrele simpatice sunt iritate, apare un sindrom care este opus sindromului Bernard-Horner (Purfour du Petit) - expansiunea fisurii palpebrale și a pupilei (miadriazis), exoftalmos.
6.6. Inervație autonomă a vezicii urinare
Reglarea activității vezicii urinare este realizată de diviziunile simpatice și parasimpatice ale sistemului nervos autonom (Fig.6.5) și include retenția urinară și golirea vezicii urinare. În mod normal, mecanismele de retenție sunt mai activate, care

Fig. 6.4.Sindromul Bernard-Horner pe partea dreaptă. Ptoza, miosis, enoftalm
se realizează ca urmare a activării inervației simpatice și blocării semnalului parasimpatic la nivelul segmentelor L I-L II ale măduvei spinării, în timp ce activitatea detrusorului este suprimată și tonul muscular al sfincterului intern al vezicii urinare.
Reglarea actului de urinare are loc la activare
centru parasimpatic la nivelul S II -S IV și centrul de urinare la ponei creierului (Fig. 6.6). Semnalele descendente eferente semnalele directe care asigură relaxarea sfincterului extern, suprimă activitatea simpatică, elimină blocul de conducere de-a lungul fibrelor parasimpatice și stimulează centrul parasimpatic. Consecința acestui lucru este contracția detrusorului și relaxarea sfincterelor. Acest mecanism se află sub controlul cortexului cerebral, formarea reticulară, sistemul limbic și lobii frontali ai emisferelor cerebrale sunt implicați în reglare.
Oprirea arbitrară a urinării are loc atunci când o comandă ajunge din cortexul cerebral către centrii urinari din trunchiul creierului și măduvei spinării sacrale, ceea ce duce la o contracție a sfincterilor externi și interni ai mușchilor podelei pelvine și ai mușchilor periartrali striați.
Înfrângerea centrelor parasimpatice din regiunea sacrală, nervii autonomi emanați de ea, este însoțită de dezvoltarea retenției urinare. Poate apărea și atunci când măduva spinării este deteriorată (traumatisme, tumori etc.) la un nivel deasupra centrelor simpatice (Th XI -L II). Deteriorarea parțială a măduvei spinării deasupra nivelului centrelor autonome poate duce la apariția unei urări la urinare. Odată cu înfrângerea centrului simpatic spinal (Th XI - L II), apare o adevărată incontinență urinară.
Metodologia de cercetare.Există numeroase metode clinice și de laborator pentru studierea sistemului nervos autonom, alegerea lor este determinată de sarcina și condițiile studiului. Cu toate acestea, în toate cazurile, este necesar să se țină seama de tonul vegetativ inițial și de nivelul fluctuațiilor în raport cu valoarea de fundal. Cu cât nivelul inițial este mai ridicat, cu atât va fi mai puțin răspunsul în timpul testelor funcționale. În unele cazuri, este posibilă chiar o reacție paradoxală. Faza de cercetare-

Fig. 6.5.
1 - cortex cerebral; 2 - fibre care asigură controlul voluntar asupra golirii vezicii urinare; 3 - fibre de durere și sensibilitate la temperatură; 4 - secțiunea transversală a măduvei spinării (Th IX -L II pentru fibrele senzoriale, Th XI -L II pentru fibrele motorii); 5 - lanț simpatic (Th XI -L II); 6 - lanț simpatic (Th IX -L II); 7 - secțiunea transversală a măduvei spinării (segmentele S II -S IV); 8 - nod sacral (nepereche); 9 - plexul genital; 10 - nervi viscerali pelvini;
11- nervul hipogastric; 12 - plexul hipogastric inferior; 13 - nervul genital; 14 - sfincterul extern al vezicii urinare; 15 - detrusor al vezicii urinare; 16 - sfincterul intern al vezicii urinare

Fig. 6.6.
este mai bine să o faceți dimineața pe stomacul gol sau la 2 ore după mâncare, în același timp, de cel puțin 3 ori. Valoarea minimă a datelor primite este luată ca valoare inițială.
Principalele manifestări clinice ale predominanței sistemelor simpatice și parasimpatice sunt prezentate în tabel. 6.1.
Pentru a evalua tonul vegetativ, este posibil să se efectueze teste cu influența agenților farmacologici sau a factorilor fizici. Soluții de epinefrină, insulină, mezaton, pilocarpină, atropină, histamină etc. sunt utilizate ca agenți farmacologici.
Testul la rece.În poziție supină, se calculează ritmul cardiac și se măsoară tensiunea arterială. După aceea, mâna cealaltă mână este cufundată în apă rece (4 ° C) timp de 1 min, apoi mâna este scoasă din apă și tensiunea arterială și pulsul sunt înregistrate în fiecare minut până la revenirea la nivelul inițial. În mod normal, acest lucru se întâmplă după 2-3 minute. Cu o creștere a tensiunii arteriale cu mai mult de 20 mm Hg. Artă. reacția este considerată simpatică pronunțată, sub 10 mm Hg. Artă. - simpatic moderat și cu o scădere a tensiunii arteriale - parasimpatice.
Reflexul oftalmic (Danini-Ashnera).La apăsarea globilor oculari la persoanele sănătoase, ritmul cardiac încetinește cu 6-12 pe minut. Dacă frecvența cardiacă scade cu 12-16 pe minut, aceasta este considerată ca o creștere accentuată a tonusului părții parasimpatice. Lipsa unei scăderi sau a unei creșteri a frecvenței cardiace cu 2-4 pe minut indică o creștere a excitabilității departamentului simpatic.
Reflex solar.Pacientul se întinde pe spate, iar examinatorul apasă mâna pe abdomenul superior până când se simte o pulsare a aortei abdominale. După 20-30 de secunde, ritmul cardiac încetinește la persoanele sănătoase cu 4-12 pe minut. Modificările activității cardiace sunt evaluate în același mod ca la evocarea reflexului ocular.
Reflex ortoclinostatic.La un pacient întins pe spate, ritmul cardiac este calculat și apoi i se oferă să se ridice repede (test ortostatic). Când treceți dintr-o poziție orizontală într-o poziție verticală, ritmul cardiac crește cu 12 pe minut cu o creștere a tensiunii arteriale cu 20 mm Hg. Artă. Când pacientul se deplasează într-o poziție orizontală, pulsul și tensiunea arterială revin la valorile inițiale în 3 minute (test clinostatic). Gradul de accelerare a pulsului în timpul testului ortostatic este un indicator al excitabilității diviziei simpatice a sistemului nervos autonom. O încetinire semnificativă a pulsului cu un test clinostatic indică o creștere a excitabilității departamentului parasimpatic.
Tabelul 6.1.


Testează cu adrenalină.La o persoană sănătoasă, administrarea subcutanată a 1 ml soluție de adrenalină 0,1% după 10 minute provoacă albirea pielii, creșterea tensiunii arteriale, creșterea ritmului cardiac și creșterea nivelului glicemiei. Dacă astfel de schimbări apar mai rapid și sunt mai pronunțate, atunci tonul inervației simpatice este crescut.
Test de piele cu adrenalină.O picătură de 0,1% soluție de adrenalină se aplică pe locul injectării cu un ac. La o persoană sănătoasă, albirea apare într-o astfel de zonă cu o corolă roz în jur.
Test de atropină.Administrarea subcutanată a 1 ml soluție de atropină 0,1% la o persoană sănătoasă determină gura uscată, scăderea transpirației, creșterea ritmului cardiac și pupilele dilatate. Odată cu creșterea tonusului părții parasimpatice, toate reacțiile la introducerea atropinei sunt slăbite, prin urmare testul poate fi unul dintre indicatorii stării părții parasimpatice.
Testele următoare pot fi utilizate pentru a evalua starea funcțiilor formațiunilor vegetative segmentare.
Dermografism.Iritarea mecanică se aplică pe piele (cu mânerul unui ciocan, capătul contond al unui ac). O reacție locală apare ca reflex axon. La locul iritării apare o dungă roșie, a cărei lățime depinde de starea sistemului nervos autonom. Cu o creștere a tonului simpatic, banda este albă (dermografism alb). Banda largă de dermografism roșu, o bandă care se ridică deasupra pielii (dermografism crescut), indică o creștere a tonusului sistemului nervos parasimpatic.
Pentru diagnosticarea topică, se utilizează dermografismul reflex, care provoacă iritarea cu un obiect ascuțit (transportat pe piele cu un ac). Apare o fâșie cu marginile inegale scoartate. Dermografismul reflex este un reflex spinal. Dispare în zonele corespunzătoare de inervație cu deteriorarea rădăcinilor posterioare, segmentelor măduvei spinării, rădăcinilor anterioare și nervilor spinali la nivelul leziunii, dar rămâne deasupra și sub zona afectată.
Reflexele pupilare.Reacția directă și prietenoasă a elevilor la lumină, reacția la convergență, acomodarea și durerea (dilatarea pupilelor cu o injecție, ciupirea și alte iritații ale oricărei părți a corpului) sunt determinate.
Reflexul pilotcauzată de ciupire sau de aplicarea unui obiect rece (eprubetă cu apă rece) sau lichid de răcire (vată îmbibată în eter) pe pielea brâului sau a nucului. Pe jumătatea pieptului cu același nume, apar „umflături de gâscă” ca urmare a contracției mușchilor netede ai părului. Arcul reflex se închide în coarnele laterale ale măduvei spinării, trece prin rădăcinile anterioare și trunchiul simpatic.
Test de acid acetilsalicilic.După ce ați luat 1 g acid acetilsalicilic, apare transpirația difuză. Dacă regiunea hipotalamică este afectată, asimetria este posibilă. Dacă coarnele laterale sau rădăcinile anterioare ale măduvei spinării sunt afectate, transpirația este afectată în zona de inervație a segmentelor afectate. Dacă diametrul măduvei spinării este deteriorat, aportul de acid acetilsalicilic provoacă transpirația numai deasupra locului leziunii.
Test de pilocarpină.Pacientul este injectat subcutanat cu 1 ml soluție 1% de clorhidrat de pilocarpină. Ca urmare a iritației fibrelor postganglionice care merg către glandele sudoripare, transpirația crește.
Trebuie avut în vedere faptul că pilocarpina excită receptorii M-colinergici periferici, care provoacă secreția crescută a glandelor digestive și bronșice, constricția pupilelor, creșterea tonusului mușchilor netezi ai bronhiilor, intestinelor, vezicii biliare și vezicii urinare, dar uterul, dar cel mai puternic efect al pilocarpinei este asupra transpirației. Dacă coarnele laterale ale măduvei spinării sau rădăcinile anterioare ale acestuia sunt deteriorate în zona corespunzătoare a pielii după preluarea acidului acetilsalicilic, transpirația nu se produce, iar administrarea de pilocarpină provoacă transpirația, deoarece fibrele postganglionice care reacționează la acest medicament rămân intacte.
Baie ușoară.Încălzirea pacientului provoacă transpirație. Acesta este un reflex spinal similar reflexului pilomotor. Înfrângerea trunchiului simpatic elimină complet transpirația după utilizarea pilocarpinei, acidului acetilsalicilic și încălzirea organismului.
Termometria pielii.Temperatura pielii este examinată folosind electrotermometre. Temperatura pielii reflectă starea aportului de sânge la nivelul pielii, ceea ce este un indicator important al inervației autonome. Domeniile de hiper-, normo- și hipotermie sunt determinate. Diferența de temperatură a pielii de 0,5 ° C în zonele simetrice indică o încălcare a inervației autonome.
Electroencefalografia este folosită pentru a studia sistemul nervos autonom. Metoda face posibilă aprecierea stării funcționale a sistemelor de sincronizare și desincronizare a creierului în timpul tranziției de la veghe la somn.
Există o legătură strânsă între sistemul nervos autonom și starea emoțională a unei persoane, prin urmare, este studiat statutul psihologic al subiectului. Pentru aceasta se folosesc seturi speciale de teste psihologice, metoda testării psihologice experimentale.
6.7. Manifestări clinice ale leziunilor sistemului nervos autonom
Odată cu disfuncția sistemului nervos autonom, apar o varietate de tulburări. Încălcările funcțiilor sale de reglementare sunt periodice și paroxistice. Majoritatea proceselor patologice nu duc la pierderea anumitor funcții, ci la iritare, adică. la o excitabilitate crescută a structurilor centrale și periferice. Pe-
colaps în unele părți ale sistemului nervos autonom se poate răspândi la altele (repercusiune). Natura și severitatea simptomelor sunt determinate în mare măsură de nivelul afectării sistemului nervos autonom.
Deteriorarea cortexului cerebral, în special a complexului limbic-reticular, poate duce la dezvoltarea tulburărilor autonome, trofice, emoționale. Pot fi cauzate de boli infecțioase, leziuni ale sistemului nervos, intoxicații. Pacienții devin iritabili, temperați rapid, epuizați rapid, au hiperhidroză, instabilitatea reacțiilor vasculare, fluctuații ale tensiunii arteriale, puls. Iritarea sistemului limbic conduce la dezvoltarea paroxismelor tulburărilor pronunțate vegetativ-viscerale (cardiace, gastrointestinale etc.). Se observă tulburări psihovegetative, inclusiv tulburări emoționale (anxietate, anxietate, depresie, astenie) și reacții vegetative generalizate.
Când regiunea hipotalamică este deteriorată (fig. 6.7) (tumoră, procese inflamatorii, tulburări circulatorii, intoxicații, traume), pot apărea tulburări vegetativ-trofice: tulburări ale ritmului de somn și veghe, tulburări de termoreglare (hipermie și hipotermie), ulcerații la nivelul mucoasei gastrice, esofag inferior, perforație acută a esofagului, duodenului și stomacului, precum și afecțiuni endocrine: diabet insipidus, obezitate adiposogenitală, impotență.
Deteriorarea formațiunilor autonome ale măduvei spinării cu tulburări segmentare și tulburări localizate sub nivelul procesului patologic
Pacienții pot avea tulburări vasomotorii (hipotensiune), transpirație și disfuncții pelvine. Cu tulburări segmentare în zonele relevante, se remarcă modificări trofice: uscăciune crescută a pielii, hipertricoză locală sau căderea locală a părului, ulcere trofice și osteoartropatii.
Odată cu înfrângerea nodurilor trunchiului simpatic, apar manifestări clinice similare, mai ales pronunțate cu implicarea ganglionilor cervicali. Se constată încălcarea transpirației și tulburarea reacțiilor pilomotorii, hiperemia și febra pielii feței și gâtului; datorită scăderii tonusului mușchilor laringelui, poate apărea răgușeala și chiar afonia completă; Sindromul Bernard-Horner.

Fig. 6.7.
1 - deteriorarea zonei laterale (somnolență crescută, frisoane, reflexe pilomotorii crescute, constricție pupilară, hipotermie, tensiune arterială scăzută); 2 - deteriorarea zonei centrale (încălcarea termoreglării, hipertermie); 3 - afectarea nucleului supraoptic (secreție afectată de hormon antidiuretic, diabet insipidus); 4 - afectarea nucleelor \u200b\u200bcentrale (edem pulmonar și eroziunea stomacului); 5 - afectarea nucleului paraventricular (adipsia); 6 - afectarea zonei anteromediale (apetit crescut și comportament afectat)
Înfrângerea părților periferice ale sistemului nervos autonom este însoțită de o serie de simptome caracteristice. Cel mai adesea există un fel de sindrom de durere - simpatic. Durerile arzătoare, apăsarea, izbucnirea, tind să se răspândească treptat dincolo de zona localizării primare. Durerea este provocată și agravată de modificările presiunii barometrice și a temperaturii mediului ambiant. Sunt posibile modificări ale culorii pielii datorită spasmului sau extinderii vaselor periferice: paloare, roșeață sau cianotice, modificări ale transpirației și temperatura pielii.
Tulburările autonome pot apărea cu leziuni ale nervilor cranieni (în special trigeminal), precum și median, sciatic, etc. Înfrângerea ganglionilor autonomi ai feței și cavității bucale provoacă dureri arzătoare în zona de inervație legate de acest ganglion, paroxism, hiperemie, transpirație crescută, în caz înfrângerea nodurilor submandibulare și sublinguale - o creștere a salivării.
În structură, este similar cu simpaticul - constă, de asemenea, din formațiuni centrale și periferice. Partea centrală (centrii segmentali) este reprezentată de nucleele mediului, medular oblongata și partea sacrală a măduvei spinării, iar partea periferică - prin noduri nervoase, fibre, plexuri, precum și terminații sinaptice și ale receptorilor. Transmiterea excitației către organele executive, ca și în sistemul simpatic, se realizează de-a lungul unei căi bidirecționale: primul neuron (preganglionic) este localizat în nucleele creierului și măduvei spinării, al doilea este departe în periferie, în ganglionii nervoși. Fibrele parasimpatice preganglionice sunt similare cu diametrul simpatic, sunt în egală măsură mielinizate, iar acetilcolina este mediatorul ambelor tipuri de fibre.
În ciuda asemănărilor notate, sistemul nervos parasimpatic diferă de cel simpatic într-o serie de caracteristici.
1. Formațiile sale centrale sunt situate în trei părți diferite ale creierului.
2. Nodurile sistemului parasimpatic din vrac sunt mici, localizate difuz pe suprafață sau în grosimea organelor innervate.
3. O caracteristică caracteristică a sistemului parasimpatic este prezența a numeroase noduli nervoși și celule nervoase individuale în compoziția nervilor (ganglioni intra neuronali și neuroni).
4. Procesele neuronilor preganglionici parasimpatici sunt mult mai lungi decât cele simpatice, în timp ce în cele postganglionice, dimpotrivă, sunt foarte scurte.
5. Zona de distribuție a fibrelor parasimpatice este mult mai mică; ele inervează nu totul, ci doar anumite organe, care sunt furnizate cu inervație simpatică.
6. Fibrele postganglionice ale sistemului parasimpatic transmit un impuls prin acetilcolină, iar cele simpatice, de regulă, cu participarea norepinefrinei.
Centrele segmentare ale sistemului parasimpatic din creierul mijlociu sunt reprezentate de nucleele nervului oculomotor (Westphal-Edinger-Yakubovich), situate în tectumul pediculilor cerebrali sub apeductul silovian la nivelul tuberculilor superiori ai cvadruplului. În medula oblongata, centrele parasimpatice segmentare sunt:
1) nucleii salivari superiori ai nervului facial (perechea VII);
2) nucleele salivare inferioare ale nervului glosofaringian (perechea IX), situate în partea de mijloc a fosei romboidale la marginea podului și a medulei oblongate;
3) nucleul dorsal al nervului vag (perechea X), care formează o ridicare vizibilă ochiului liber din partea inferioară a fosei romboidale, numită triunghiul nervului vag. În plus, în apropierea dorsalului se află nucleul tractului solitar, care este nucleul senzorial al nervului vag. (Fig. 6)
Toți acești nuclei constau în totalitate din neuroni de tip reticular cu dendrite lungi, ușor ramificate și numai datorită dispunerii compacte a celulelor, acestea ies în evidență din formațiunea reticulară adiacentă.
Fibrele preganglionice din nucleul creierului mijlociu apar ca parte a nervului oculomotor (Fig. 7.8) pătrund prin fisura palpebrală în orbită și se termină cu sinapse pe celulele eferente ale nodului ciliar localizat în adâncul orbitei. Neuronii acestui nod se caracterizează printr-o formă rotunjită, dimensiunea medie și dispunerea difuză a elementelor substanței tigroid. Fibrele postganglionice ale acestui nod formează doi nervi ciliari scurti - lateral și medial. Acestea intră în globul ocular și se ramifică în mușchii netezi acomodatori ai corpului ciliar și în mușchiul care constrânge pupila. Reflexul schimbării dimensiunii pupilei și instalarea lentilei se află sub controlul centrelor talamusului posterior, coliculului anterior și cortexului cerebral. Sub anestezie, în timpul somnului și cu încălcarea cortexului, pupila este îngustată pe cât posibil, ceea ce indică o ruptură funcțională sau structurală pe căile dintre nucleul accesoriu și cortexul cerebral.
Din nucleul salivar superior, fibrele preganglionice trec mai întâi ca parte a nervului facial, apoi, separându-se de acesta, formează un mare nerv petrosal, care apoi se conectează la nervul petrosal profund, formând nervul canalului pterigoid, care ajunge la nodul cu același nume. (Fig. 7.8) Fibrele postganglionice ale nodului pterygoid (sau pterygopalatine) inervează glandele mucoase ale cavității nazale, sinusurile etmoide și sfenoide, palatul dur și moale și glandele lacrimale.
O parte din fibrele preganglionice ale nucleului salivar superior, care apar ca parte a nervului facial, trec prin șirul timpanic în nervul lingual, în compoziția acestuia ajung la nodurile submandibulare și hipoide situate pe suprafața glandelor salivare cu același nume. Fibrele postganglionice ale nodurilor intră în parenchimul acestor glande.
Fibrele care ies din nucleul salivar inferior intră în nervul glosofaringian și apoi, ca parte a nervului timpanic, ajung în nodul urechii. (Fig. 7.8) Fibrele postganglionice din nervul ureche-temporal intră în glanda salivară parotidă.
Nodurile pterigopalatine, ureche, submandibulare și sublinguale constau din neuroni multipolari cu formă poligonală neregulată, asemănători morfologic între ei. Există numeroase depresii pe corpurile lor, în care se află celulele satelite. O caracteristică caracteristică a citoplasmei lor este distribuția în grilă a elementelor substanței tigroid. Dandritele lor scurte nu se extind dincolo de nod. Ei, răsucindu-se lângă corpul neuronilor, formează spații închise.
Nervul vag (perechea X de nervi cranieni) este cel mai mare nerv care asigură inervație parasimpatică la multe organe ale gâtului, pieptului și cavității abdominale. Părăsește cavitatea craniană prin foramenul jugular și în partea inițială a nervului de-a lungul cursului său, sunt localizate secvențial două noduri: jugularul (superior) și nodularul (inferior). Nodul jugular conține în principal neuroni pseudo-unipolari sensibili, analog cu celulele nervoase ale ganglionilor spinali.
Fig. 6. Centre parasimpatice segmentare ale creierului.
1 - nuclee ale nervului oculomotor: A - nucleu median, B - nuclee accesorii; 2 - nuclee salivare superioare; 3 - nuclee salivare inferioare; 4 - nuclee dorsale ale nervului vag.

Fig. 7. Schema de inervație parasimpatică eferentă.
1 - nucleu accesoriu al nervului oculomotor; 2 - nucleu salivar superior; 3 - nucleu salivar inferior; 4 - nucleul posterior al nervului vag; 5 - nucleu intermediar lateral al măduvei spinării sacrale; 6 - nervul oculomotor; 7 - nervul facial (intermediar); 8 - nervul glosofaringian; 9 - nervul vag; 10 - nervii interni pelvieni; 11 - nod ciliar; 12 - nodul pterigopalatin; 13 - nodul urechii; 14 - nod submandibular; 15 - nod sublingual; 16 - nodurile plexului pulmonar; 17 - nodurile plexului cardiac; 18 - noduri celiace; 19 - nodurile plexurilor gastrice și intestinale; 20 - nodurile plexului pelvin.

Fig. 8. Diagrama părții craniene a sistemului nervos parasimpatic.
1 - nervul oculomotor; 2 - nerv facial (intermediar); 3 - nervul glosofaringian; 4 - nucleu accesoriu al nervului oculomotor; 5 - nucleu salivar superior; 6 - nucleu salivar inferior; 7 - nod ciliar; 8 - nodul pterigopalatin; 9 - nod submandibular; 10 - nodul urechii. Ramuri ale nervului trigeminal: 11 - ramură; 12 - filiala II; 13 - filiala III; 14 - nodul nervului trigeminal; 15 - nerv vag; 16 - nucleul posterior al nervului vag; 17 - glanda lacrimală; 18 - glanda mucoasă a cavității nazale; 19 - glanda salivară parotidă; 20 - glande salivare și mucoase mici ale cavității bucale; 21 - glanda salivară sublinguală; 22 - glanda salivară submandibulară.
Procesul central al neuronilor nodului jugular se duce către nucleele nervului vag (nucleul dorsal al medulei oblongate și nucleul sensibil al tractului solitar), procesul periferic se îndreaptă către organele inervate și formează interoceptori în ele. De la ramura nodulară jugulară aflată la membranele creierului și ramura urechii. Nodal (inferior) nod ( gangi. nodos) constă în principal din neuroni efectori, dar conține și celule sensibile, la fel ca în nodul jugular. Este adiacent nodului simpatic cervical cranian și formează o rețea de fibre cu acesta. Ramurile se extind de la nodul nodular la nervii hipoglossal, accesoriu, glosofaringian și la regiunea sinusului carotid, iar nervii laringieni și depresori se extind de la polul inferior. Nervul depresiv inervează inima, arcul aortic și artera pulmonară.
Nervul vag are o structură foarte complexă. În ceea ce privește compoziția fibrelor eferente, aceasta este predominant parasimpatică. Dintre aceste eferente predomină fibrele formate din axonii celulelor nucleelor \u200b\u200bdorsale ale medularei oblongate. Aceste fibre preganglionice din principalele trunchiuri ale nervilor vagi și ramurile lor se duc către organele interne, unde, împreună cu fibrele simpatice, sunt implicate în formarea de plexuri nervoase. Cea mai mare parte a fibrelor preganglionice se termină pe neuronii nodurilor vegetativi, care fac parte din plexurile sistemului digestiv, respirator și inimii. Dar o parte din fibrele preganglionice nu ajunge în nodurile organului. Cert este că în grosimea nervului vag de-a lungul întregii sale lungimi, precum și în ramurile sale, există numeroși neuroni parasimpatici sub formă de noduli și celule individuale (Fig. 9). La om, nervul vag pe fiecare parte conține până la 1.700 de neuroni. Printre ele există celule pseudo-unipolare sensibile, dar majoritatea sunt neuroni efectori multipolari. Pe aceste celule se termină o parte din fibrele preganglionice, dezintegrându-se în terminale care formează sinapsele.
Axonii acestor neuroni intrastem formează fibre postganglionice, care, urmând ca parte a nervilor vagi, inervează mușchii netezi ai organelor, mușchiului cardiac și glandelor. Ca parte a nervilor vagi, trec și fibrele simpatice pre și postganglionice, care au intrat în ele ca urmare a conexiunilor cu nodurile cervicale ale trunchiului simpatic. Nervii vagi includ, de asemenea, fibre aferente formate din procesele periferice ale neuronilor ganglionilor spinali, în urma organelor abdominale, precum și a fibrelor ascendente formate de axonii celulelor sensibile Dogel tip II, localizate în nodurile intramurale ale organelor interne. În plus față de acestea, în fiecare nerv vag, există fibre motorii somatice care ies din nucleul dublu al medularei oblongate. Inervează mușchii striați ai faringelui, palatului moale, laringelui și esofagului.
Ramurile se îndepărtează de partea cervicală a nervului vag, oferind inervație parasimpatică a faringelui, laringelui, glandei tiroide și paratiroide, timusului, traheei, esofagului și inimii. Ramurile părții toracice a nervului sunt de asemenea implicate în formarea plexurilor esofagului și traheei; ramuri bronșice ies de asemenea din el, intrând în plexul pulmonar. În cavitatea abdominală, nervul vag

Fig. 9. Neuronul vegetal cu o ramură a broaștei sub epineurul ramurii nervului vag. Microscopie intravitală. Contrast de fază. Uv. 400.
1 - epineur;
2 - nucleul neuronului;
3 - o ramură a nervului vag.
separă ramurile, formând un plex gastric dens, din care tulpinile se extind până la duoden și ficat. Ramurile celiace ies în principal din nervul vag drept și intră în plexurile mezenterice celiace și superioare. Mai departe, fibrele preganglionice ale trunchiului vag, împreună cu fibrele simpatice, formează mezentericul inferior, aorticul abdominal și alte plexuri ale cavității abdominale, ale căror ramuri ajung la nodurile extra- și intraorganice ale ficatului, splinei, pancreasului, părții mici și superioare a intestinului gros, rinichilor, glandelor suprarenale etc.
Nucleii părții sacre a sistemului nervos parasimpatic sunt localizați în zona intermediară a materiei cenușii a măduvei spinării la nivelul II - IV al segmentelor sacrale. Fibrele preganglionice din acești nuclei de-a lungul rădăcinilor anterioare intră mai întâi în nervii coloanei vertebrale sacre, apoi, separându-se de ei ca parte a nervilor interni pelvieni, intră în plexul hipogastric inferior (pelvin). Preganglionarii parasimpatici se termină în nodurile peri-organice ale plexului pelvin sau în nodurile situate în interiorul organelor pelvine. O parte din fibrele preganglionice sacre urcă și intră în nervii hipogastrici, plexul mezenteric superior hipogastric și inferior. Fibrele postganglionice se termină pe mușchii netezi ai organelor, unele vase și pe glande. Pe lângă efectele parasimpatice și simpatice, nervii interni pelvieni conțin și fibre aferente (în principal fibre mari de mielină). Nervii viscerali pelvini efectuează inervația parasimpatică a unor organe ale cavității abdominale și a tuturor organelor pelvisului mic: colonul descendent, sigmoidul și rectul, vezica urinară, veziculele seminale, prostata și vaginul.