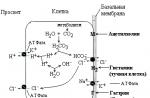
Deteriorarea perinatală a sistemului nervos central este o patologie care include un grup de afecțiuni diferite care, sub influența factorilor negativi, afectează negativ măduva spinării sau creierul unui nou-născut.
Până în prezent, nu există o terminologie clară care să descrie PPTSNS la nou-născuți. Până în anii 90, ei au folosit clasificarea propusă de Yakunin Yu. Ya, unde au fost folosiți termeni care nu erau în totalitate adecvați din punctul de vedere al medicinei moderne.
Astfel, termenul "encefalopatie perinatală" (înseamnă literalmente "slăbiciune cerebrală") a indicat modificări persistente, aproape ireversibile în sistemul nervos. Dar multe tulburări perinatale sunt reversibile. În etapa inițială a vieții, creierul are capacități compensatorii colosale și este capabil să se recupereze pe deplin chiar și cu o patologie moderată.
Și termenul „accident cerebrovascular” a fost asociat de neurologi cu accidente vasculare cerebrale și nu a avut semne clare. De-a lungul timpului, a devenit cunoscută sub numele de „ischemie cerebrală”. O conversație separată despre sindromul hipertensiv-hidrocefalic. Hipertensiunea intracraniană este diagnosticată tot timpul, în timp ce măsurarea presiunii lichidului cefalorahidian este destul de dificilă, iar diagnosticul se face adesea pe baza unor simptome care sunt destul de frecvente pentru sugari în primele săptămâni de viață: tremurul bărbiei, excitabilitate crescută, sclipire, somn superficial, anxietate și țipete. Drept urmare, copiii iau în mod nejustificat droguri grave de la o vârstă fragedă.
Cu toate acestea, leziunile perinatale există și nu pot fi ignorate. Patologia severă este într-adevăr periculoasă pentru viața copilului. Se estimează că 5% până la 55% dintre nou-născuți sunt diagnosticați cu PCNS. Această diferență se explică prin includerea unor forme ușoare de tulburări în această perioadă. Practic, aceasta este o problemă a bebelușilor prematuri, deoarece greutatea la naștere afectează în mod direct formarea și funcționarea sistemului nervos.
Diagnosticul este relevant numai pentru bebelușii din primul an de viață (de aceea este denumit „perinatal”; cuvântul indică timpul apropiat de naștere). Până când copilul ajunge la 12 luni, se face un alt diagnostic, pe baza totalității simptomelor existente.
Cum se dezvoltă boala
Vă sfătuim să citiți: Consecințele ischemiei cerebrale la nou-născuțiSe remarcă trei faze (perioade) ale leziunilor perinatale:
- acut - de la naștere sau chiar din perioada prenatală până la prima lună de viață;
- restaurativ; se împarte în timpuriu (2-3 luni) și târziu (4-12 luni, la copiii prematuri până la 24 de luni);
- rezultatul bolii.
Fiecare interval are propria imagine clinică și se manifestă sub formă de anumite sindroame. Din cât de pronunțate sunt, ei judecă gravitatea bolii. Să luăm în considerare caracteristicile lor.
Perioada acută
- Sindromul hipertensiv-hidrocefalic. Lichidul cefalorahidian se acumulează în ventriculele creierului din cauza unei încălcări a fluxului său - crescând astfel presiunea intracraniană. Părinții sau medicii pot observa o creștere rapidă a circumferinței capului, precum și proeminența fontanellei. În mod indirect, dezvoltarea hidrocefaliei este indicată de regurgitarea frecventă, mai degrabă ca vărsăturile, nistagmusul ochilor și somnul superficial slab.
- Sindromul convulsiv. Rar apare sub formă de răsucire a brațelor, picioarelor și capului, flinching episodic.
- Sindromul vegetativ-visceral. Se manifestă ca un ton marmorat al pielii (deoarece tonul vaselor periferice este perturbat), probleme din tractul gastro-intestinal și din sistemul cardiovascular.
- Sindromul de apatie. Reflexele vitale ale suptului și înghițirii sunt slăbite, iar activitatea motorie este redusă, împreună cu tonusul muscular redus.
- Creșterea excitabilității neuro-reflexe. Se caracterizează prin distonie musculară: tonul poate fi crescut sau micșorat; reflexele se estompează mai mult decât de obicei, bărbia tremură la copii, mai ales atunci când plânge, ceea ce apare adesea fără un motiv aparent. Copilul doarme superficial. Sindromul este însoțit de o gravă ușoară a bolii.
- Sindromul Comatoza. Apare ca urmare a unei depresii puternice a sistemului nervos central și indică situația dificilă a nou-născutului. Sugarul care a căzut în comă este plasat în terapie intensivă într-o stare inconștientă, deoarece nu există semne de coordonare a activității creierului.
Perioada de recuperare
Perioada de recuperare timpurie este înșelătoare, deoarece se pare că tulburările neurologice devin mai puțin pronunțate, tonusul muscular revine la normal, reflexele sunt restabilite. Dar după un timp, tabloul clinic se accentuează din nou. Trebuie menționat că o situație similară apare numai atunci când afectarea SNC a fost diagnosticată la nou-născuții cu o formă moderată și severă.
Este destul de logic ca un copil care a suferit această patologie să se dezvolte cu întârziere. El va ține mai târziu capul, se va așeza și va merge mai târziu decât colegii lui. Mai târziu, va apărea primul zâmbet, interes pentru lumea înconjurătoare. Toate întârzierile în dezvoltarea motorie și psihică ar trebui să-i determine pe părinți să-și arate încă o dată copilul lor unui neurolog, deși cu un astfel de diagnostic, copiii sunt deja înregistrați la el.
De asemenea, dacă în perioada acută se utilizează terapie intensivă cu medicamente, atunci în faza de recuperare accentul este pus pe fizioterapie, cursuri de masaj, psiocorecție.
Rezultatul bolii
Rezultatele terapiei sunt rezumate mai aproape de vârsta de un an. Cu un prognostic favorabil, următoarele consecințe pot persista:
- întârziere în dezvoltarea abilităților de vorbire, a stării motorii și mentale;
- hiperactivitate și deficit de atenție - copilul nu se poate concentra asupra subiectului studiat mult timp, are dificultăți în a-și aminti lucruri noi, este înclinat să arate agresivitate și impulsivitate;
- sindromul cerebroastenic (exprimat într-un sentiment de anxietate, somn superficial, manifestare de isterie, dependență meteorologică).
Un curs sever al bolii duce la dezvoltarea de:
- epilepsie;
- paralizie cerebrală infantilă;
- hidrocefalie.
 Paralizia cerebrala este o consecinta a afectarii severe a sistemului nervos central
Paralizia cerebrala este o consecinta a afectarii severe a sistemului nervos central În număr, opțiunile pentru dezvoltarea rezultatului bolii pot fi exprimate astfel: 30% - recuperare completă, 40% - tulburări funcționale, aproximativ 30% sunt tulburări organice, în cazuri rare, moartea are loc.
Cauzele apariției
Vorbind despre cauzele depresiei sistemului nervos, se pot distinge 4 factori principali care contribuie la dezvoltarea bolii:
Obiceiurile noastre afectează viitorul copiilor noștri
- Hipoxie acută. Înfometarea cu oxigen poate începe chiar și în timpul dezvoltării intrauterine din cauza unor boli cronice ale mamei (diabet zaharat, nefropatie), insuficiență placentară sau infecție. Dezvoltarea hipoxiei este destul de posibilă în timpul nașterii, dacă sunt rapide sau prelungite, poziția fătului nu este capului, s-a produs abruptul placentar etc.
- Traumatizare. Are loc în timpul livrării din cauza acțiunilor neprofesioniste ale personalului sau din cauza altor circumstanțe (pelvis îngust, dimensiuni mari ale capului, înfășurarea cordului, prezentarea creierului).
- Daune toxico-metabolice. Se dezvoltă dacă metabolismul din corpul copilului este deranjat sau mama consumă produse toxice (medicamente, nicotină, unele medicamente, alcool) în timpul gestației.
- Infecție virală sau bacteriană.
Severitate
- Ușoare. Tonul muscular este moderat crescut sau scăzut. Strabismul, simptomul lui Graefe, ușoară excitabilitate reflexă. Bărbia tremură. Semnele depresiei pot alterna cu excitarea.
- In medie. Suprimarea reflexelor, convulsii rare, comportament neliniștit, tulburări ale sistemului cardiac, tractul gastro-intestinal și funcția renală. Simptomele depresiei prevalează asupra simptomelor excitației.
- Greu. Tulburări respiratorii și cardiace, scor Apgar scăzut, afecțiunea necesită resuscitare.
Diagnostice
Un neurolog poate trimite un copil pentru o consultare cu un oftalmolog și pentru examene suplimentare. Care sunt avantajele și dezavantajele lor?
Neurosonography
O metodă accesibilă, sigură și practicată pe scară largă pentru examinarea structurilor cutiei craniene cu ajutorul ultrasunetelor. Procedura se efectuează cu un aparat special prin fontanele deschise. Studiul poate fi realizat la copii profund prematuri din unitatea de terapie intensivă, chiar dacă sunt conectați la ventilație mecanică.
Neurosonografia vă permite să vedeți gradul de umplere a ventriculelor creierului și să sugerați motivele activității creierului. Dezavantajul studiului este că orice zonă cu ecogenitate modificată poate fi confundată cu patologia. De asemenea, precizia studiului este afectată de starea copilului (el este calm sau plânge) și chiar de modul în care sunt atașați senzorii.
Tomografie computerizată și RMN
La fel se întâmplă că neurosonografia nu a evidențiat patologii severe, iar simptomele depresiei SNC sunt evidente. Apoi, un studiu este atribuit folosind imagini prin rezonanță magnetică sau tomografie computerizată. Această metodă este mai informativă, vă permite să „priviți” în cele mai îndepărtate colțuri ale creierului, pentru a evalua cele mai mici structuri ale acestuia.
 RMN-ul este o metodă modernă de diagnostic
RMN-ul este o metodă modernă de diagnostic O regulă importantă: în timpul studiului, copilul nu trebuie să se miște. Prin urmare, înainte de procedură, i se pot administra medicamente speciale.
EEG și Doppler
Electroencefalografia ajută la observarea activității bioelectrice a creierului, la evaluarea pulsării vaselor de sânge. Creierul este însă imatur în perioada perinatală, iar studiul trebuie efectuat de mai multe ori, comparând indicatorii. Doppler este utilizat pentru a evalua fluxul de sânge în vase.
Tratament
Sarcina personalului medical este de a stabili cât mai curând faptul de încălcări ale activității sistemului nervos central și de a începe tratamentul în spital. Să reamintim că prima lună de viață este cea mai decisivă atunci când este posibil ca celulele nervoase să se coacă și să înlocuiască integral cele care au murit după înfometarea cu oxigen.
PPCNS în perioada acută este tratat în secția de terapie intensivă. Bebelușul este plasat într-un incubator special și toate eforturile sunt direcționate spre menținerea inimii, rinichilor și plămânilor, eliminarea convulsiilor și edemului cerebral. În această perioadă, tratamentul este indicat cu medicamente care îmbunătățesc circulația cerebrală, normalizând fluxul de lichid cefalorahidian. În același timp, medicii sunt responsabili pentru alegerea dozelor de medicamente, mai ales atunci când vine vorba de bebelușii prematuri cu o masă mică. Se efectuează o supraveghere continuă de către neonatologi. Un neurolog poate fi invitat la consultație direct la unitatea de terapie intensivă.
Când starea este normalizată, copilul este transferat la secția de patologie neonatală sau la secția neurologică pentru un tratament suplimentar. Reflexele revin treptat la normal, munca mușchiului cardiac și a tractului digestiv este stabilizată, iar ventilația plămânilor se îmbunătățește. Alegerea medicamentelor terapeutice are ca scop eliminarea sindroamelor existente.
Perioada de recuperare
Măsurile de reabilitare în perioada de recuperare includ un curs de masaj, electroforeză și exerciții terapeutice. Înotul este foarte util. Pe de o parte, relaxează tonusul muscular, pe de altă parte, consolidează corsetul muscular. Elementele de masaj vor diferi în funcție de tipul tulburărilor de mișcare. Pentru hipertonicitate, este indicat un masaj relaxant. Și cu hipotensiunea musculară, masajul este conceput pentru a relaxa membrele și a activa mușchii spatelui, abdomenului, brațelor și picioarelor.
 Mai multe cursuri de masaj sunt o condiție indispensabilă în perioada de recuperare
Mai multe cursuri de masaj sunt o condiție indispensabilă în perioada de recuperare Băile calde au un efect benefic asupra sistemului nervos. Și dacă adăugați în apa o decoctă de mamă sau ace, veți obține o procedură balneo cu efect sedativ. Efectul vindecător al căldurii este utilizat în tratamentul parafinelor și ozokeritei, aplicând aplicații pe zonele afectate.
Medicii recomandă cu tărie să încerce să mențină lactația în această perioadă dificilă. De ce? Da, pentru că laptele conține tot ceea ce este necesar pentru a proteja copilul de infecții și îi permite să consolideze rapid sistemul imunitar. Laptele și mângâierea mamei pot ajuta la reducerea stresului și la îmbunătățirea bunăstării emoționale. Când un nou-născut este internat în unitatea de terapie intensivă, este alimentat cu flacon sau alimentat cu tub. Exprimați-vă regulat pentru a conserva laptele. Atașați copilul la piept imediat ce se prezintă oportunitatea.
Un copil care a suferit leziuni ale SNC perinatal trebuie protejat de zgomote puternice, supraîncălzire sau răcire excesivă, surse de infecție (lăsați doar rude și prieteni sănătoși în casă). În general, el ar trebui să fie cât mai confortabil pentru a se adapta mediului. Pentru psiocorecție, ei folosesc terapia muzicală, stimularea tactilă, părinții sunt învățați să interacționeze cu copilul, să evalueze reacțiile acestuia. Toate acțiunile vizează maximizarea calității vieții copilului și adaptarea sa socială.
mladeni.ru
Ce ar trebui să știe o mamă despre afectarea SNC perinatală la un copil
 Modificările patologice ale creierului unui copil, formate în timpul dezvoltării intrauterine sau la trecerea prin canalul nașterii, sunt numite leziuni perinatale ale sistemului nervos central. Există multe cauze ale afectării SNC perinatal la nou-născuți și se observă o varietate de manifestări și consecințe clinice.
Modificările patologice ale creierului unui copil, formate în timpul dezvoltării intrauterine sau la trecerea prin canalul nașterii, sunt numite leziuni perinatale ale sistemului nervos central. Există multe cauze ale afectării SNC perinatal la nou-născuți și se observă o varietate de manifestări și consecințe clinice.
Medicina modernă are un potențial mare pentru diagnosticul și tratamentul unor astfel de afecțiuni. Daune SNC la nou-născuți și consecințe - Există motive pentru care mamele să se teamă de această patologie?
Soiuri de patologie
Există multe tipuri de leziuni morfologice aduse substanței creierului în perioada de dezvoltare intrauterină și naștere. Ele diferă în mecanismul apariției, în cursul clinic, în consecințele posibile. Leziunile perinatale ale sistemului nervos central rezultate din înfometarea cu oxigen a celulelor creierului:
- ischemie cerebrală cu trei grade de severitate;
- hemoragie în creier;
- leziuni traumatice și non-traumatice la substanța creierului.
Leziunile rezultate din tulburări metabolice:
- encefalopatia bilirubinei;
- daune hipoglicemice;
- daune datorate dezechilibrului mineralelor;
- leziuni toxice de natură medicinală și infecțioasă.
Leziunile perinatale ale sistemului nervos central de origine mixtă pot fi uneori observate - când mai mulți factori sunt combinați în același timp.
Simptomele afectării SNC la nou-născuți depind de mecanismul apariției lor. Odată cu înfometarea cu oxigen, se disting trei grade de severitate ale patologiei.
Primul grad este caracterizat de:
- excitabilitatea excesivă a copilului;
- o creștere a activității fizice;
- somn nelinistit;
- regurgitare constantă la hrănire.
Această afecțiune este complet reversibilă, toate semnele dispar după două săptămâni. Cu al doilea grad de severitate:
- tulburări de respirație sub formă de mișcări frecvente toracice superficiale;
- cianoza pielii; cardiopalmus;
- scăderea puterii reflexelor fiziologice;
- hipotensiunea musculară și scăderea activității motorii.
De asemenea, aceste semne regresează complet, dar după mai mult timp - în termen de două luni.
Cu cel de-al treilea grad de severitate, starea copilului este critică:
- respirația și bătăile inimii sunt perturbate;
- pielea este palidă cu o nuanță cenușie;
- atonia musculaturii membrelor;
- lipsa reflexelor fiziologice;
- simptomele focale încep sub formă de nistagmus ocular;
- coma se poate dezvolta.
Hemoragiile în materia creierului se manifestă prin leziuni focale corespunzătoare localizării hemoragiei. Coma se dezvoltă adesea. Tulburările metabolice duc la aceleași simptome ca și condițiile hipoxice.
Important! Severitatea semnelor va depinde de nivelul tulburărilor metabolice - cantitatea de bilirubină liberă, zahăr din sânge, concentrația mineralelor.
Primele modificări ale stării copilului sunt de obicei observate de un neonatolog. El efectuează un examen imediat după naștere și evaluează gradul de hipoxie. Tulburările metabolice sunt diagnosticate ulterior, după teste de laborator. O hemoragie cerebrală poate fi suspectată de prezența simptomelor focale, iar diagnosticul este confirmat folosind tehnici imagistice - de obicei tomografie computerizată.
 Consecințele afectării SNC perinatale depind în primul rând de gravitatea afecțiunii.
Consecințele afectării SNC perinatale depind în primul rând de gravitatea afecțiunii.
- Un grad ușor, supus unui tratament complet, nu lasă în urmă consecințe.
- Al doilea grad de severitate - simptomele se pot regresa complet, dar în viitor, odată cu adăugarea anumitor boli somatice, sunt posibile manifestări neurologice, care sunt consecința patologiei transferate în perioada neonatală. Cea mai frecventă manifestare este sindromul astenoneurotic - tulburări ale sistemului nervos, care manifestă o schimbare de comportament. Copilul devine excesiv de capricios, activitatea motorie crește, somnul este perturbat, se observă o iritabilitate excesivă.
- Leziunile severe - cu hipoxie de gradul al treilea, hemoragii, encefalopatie severă a bilirubinei - se manifestă ulterior ca defecte de dezvoltare grave. Printre ele se numără:
- dezvoltarea fizică târzie a copilului;
- încălcări ale funcției motorii;
- retard mental;
- tulburări de vorbire;
- scăderea abilităților de învățare.
Principii de tratament
Tratamentul leziunilor perinatale ale sistemului nervos central - principiul de bază este debutul său imediat, imediat după clarificarea diagnosticului. Imediat după naștere, trebuie efectuată corectarea funcțiilor vitale perturbate ale organismului - respirația și activitatea cardiacă.
În același timp, terapia de detoxifiere este realizată pentru a restabili activitatea celulelor nervoase. După eliminarea principalelor simptome, trebuie efectuat un tratament de reabilitare. Se utilizează decongestionante, terapie perfuzabilă, sedative, anticonvulsivante și nootropice.
Concluzie
Patologia sistemului nervos în perioada neonatală nu este întotdeauna o condiție favorabilă. Unele mame trebuie să se pregătească pentru creșterea unui copil cu diferite grade de dizabilități de dezvoltare. Cu toate acestea, educația și tratamentul adecvat vor maximiza corectarea acestor abateri și vor atinge capacitatea de învățare a copilului.
GolMozg.ru
Deteriorarea sistemului nervos central perinatal: simptome și tratament al PPCNS
Însăși frază perioada perinatală sugerează că afectarea perinatală a sistemului nervos central se dezvoltă la un copil nenăscut, adică la un făt.
Leziunea perinatală a sistemului nervos central (PPCNS) este un diagnostic care implică disfuncții în creierul fetal.
Întreaga perioadă a perioadei perinatale este convențional împărțită în trei etape:
- din săptămâna a 28-a până la momentul livrării, perioada antatală durează;
- procesul de naștere în sine se numește perioada intranatală;
- perioada neonatală este intervalul de timp de la naștere și prima săptămână de viață.
În medicina modernă, nu există un nume exact al bolii în caz de deteriorare a sistemului nervos central al fătului, există doar un compozit, se numește PPCNS sau encefalopatie perinatală.
Deteriorarea perinatală a sistemului nervos central la nou-născuți se manifestă prin tulburări în funcționarea aparatului locomotor, tulburări de vorbire și psihic.

Odată cu dezvoltarea medicamentului, acest diagnostic a încetat să mai fie utilizat pentru copiii cu vârsta peste o lună. După o lună, medicul trebuie să facă un diagnostic precis al copilului. În această perioadă neurologul determină cu exactitate cât de rău este afectat sistemul nervos. Prescrie tratamentul și se asigură că acesta este selectat corect.
Motivele pentru care se poate dezvolta o leziune perinatală a sistemului nervos central sunt destul de diverse, printre cele mai populare:

Toate celelalte motive pentru apariția PPCNS sunt situaționale și, într-o măsură mai mare, este pur și simplu imposibil să prezici apariția lor.
Clasificare și tipuri de sindroame
PPTSNS este împărțit convențional în mai multe perioade, în funcție de stadiul în care a fost detectată încălcarea și modul în care s-a manifestat.
Perioada acută durează între 7 și 10 zile, este extrem de rară, dar poate dura până la o lună. Perioada de recuperare poate dura până la jumătate de an. Dacă corpul copilului se reface lent, atunci această perioadă poate dura până la 2 ani.
Neurologii pentru copii disting următoarele tipuri de leziuni ale SNC perinatal, în funcție de simptomele și sindromul însoțitor:
- Încălcarea tonusului muscular, care este însoțit de un complex de tulburări asociate cu respirația. Acest sindrom este diagnosticat în funcție de anomalii în funcție de vârsta nou-născutului. În perioada inițială a vieții unui copil, este destul de dificil să diagnosticăm acest sindrom, deoarece pe lângă acesta, apare și hipertonicitatea fiziologică.
- Un sindrom asociat cu tulburarea somnului, zgomotul bărbiei. Acest sindrom poate fi diagnosticat numai atunci când flatulența este exclusă.
- Depresia sistemului nervos. Un astfel de sindrom este diagnosticat la copiii care sunt inactivi în primele luni de viață, dorm foarte mult, iar tonul lor este scăzut.
- Prognoză slabă pentru copil dacă s-a dezvoltat sindromul de hipertensiune arterială intracraniană. Principalele semne ale acestuia sunt excitabilitatea și nervozitatea crescute, în timp ce fontanele încep să se umfle.
- Unul dintre sindroamele cele mai periculoase și mai severe din PPCNS este convulsiv, el este unul dintre cele mai grave manifestări în afectarea SNC perinatală. În plus, orice mamă atentă poate observa abateri în sănătatea copilului său mult mai repede decât un neurolog, doar dacă îl privește în permanență și mai mult de o zi.
În orice caz, un bebeluș, care trăiește în primul an cu orice abateri (chiar minime, dar care nu trec) de sănătate, necesită consultări repetate cu specialiști (dacă este necesar, examinare suplimentară), observare atentă și măsuri medicale, dacă este necesar.
Simptome și criterii de diagnostic
Nu orice mamă care nu are o educație medicală va putea la prima vedere să distingă și să stabilească dacă copilul ei are leziuni ale SNC perinatale.
Dar, neuropatologii determină cu exactitate boala prin apariția unor simptome care nu sunt caracteristice altor tulburări caracteristice celor mai mici pacienți.
Simptome PPCNS:
- la examinarea copilului, se poate detecta hipertonicitate sau hipotonie musculară;
- copilul este excesiv de neliniștit, neliniștit și agitat;
- scuturare în bărbie și membre (tremor);
- apariția convulsiilor;
- când este privit cu un ciocan, se observă o încălcare a sensibilității;
- aspectul unui scaun instabil;
- modificări ale ritmului cardiac;
- apariția de nereguli pe pielea copilului.
De regulă, după un an, aceste simptome dispar, dar apoi apar cu o vigoare reînnoită, așa că pur și simplu nu puteți începe această situație.
Una dintre cele mai periculoase manifestări și consecințe ale PPCNS în absența unui răspuns la simptome este suspendarea dezvoltării psihicului copilului. Aparatul de vorbire nu se dezvoltă, există o întârziere în dezvoltarea abilităților motorii. De asemenea, una dintre manifestările bolii poate fi sindromul cerebrastenic.
Există mai multe moduri de dezvoltare a leziunilor perinatale ale sistemului nervos central la nou-născuți, în funcție de cauza și simptomele ulterioare, a căror analiză permite diagnosticul inițial:

Complex de măsuri terapeutice
În cazul în care un copil dezvoltă o perioadă acută a bolii, atunci el este mai întâi trimis la unitatea de terapie intensivă. Diureticele sunt utilizate dacă se suspectează edemul creierului - se poate efectua terapie de deshidratare.
În funcție de simptomele pe care le are copilul, cu un tratament corect, puteți scăpa de convulsii, tulburări ale tractului respirator și ale sistemului cardiovascular, afecțiuni musculare.
Dacă boala este dificilă, copilul este alimentat printr-un tub. Pentru a restabili funcțiile de bază ale sistemului nervos central, precum și pentru a reduce manifestarea simptomelor neurologice, un întreg complex de medicamente este prescris bebelușului:
- pentru ameliorarea convulsiilor, se poate prescrie un curs de administrare de Radodorm, Finlepsin, Fenobarbital;
- dacă copilul scuipă periodic - numiți Motilium sau Cerucal;
- dacă există tulburări ale sistemului locomotor, se prescriu Galantamina, Dibazol, Alizin, Proserin;
- pentru a reduce posibilele hemoragii, se recomandă utilizarea medicamentului Lidaza.
Medicamente nootrope care pot reface procesele trofice în activitatea creierului - Piracetam, Cerebrolizină, acid glutamic - pot fi de asemenea utilizate în tratament.
Pentru a stimula reactivitatea generală a unui copil nou-născut, se realizează un curs de masaj terapeutic și gimnastică specială.
Dacă părinții găsesc cel puțin unul dintre semnele leziunilor SNC, este nevoie urgentă de a consulta un medic. Nu uitați că dezvoltarea fiecărui copil este un proces individual.
Astfel de caracteristici individuale ale fiecărui nou-născut în fiecare caz specific joacă un rol important în procesul de restabilire a funcțiilor activității nervoase superioare.
Leziunile perinatale ale sistemului nervos central:
Pericole și consecințe
Există o opinie între experți că, dacă sistemul nervos central al fătului a fost afectat, atunci acesta nu poate fi restabilit complet. Dar neurologii practicanți spun contrariul. Ei spun că, dacă boala este tratată corect, atunci este posibilă realizarea unei restaurări parțiale sau complete a funcțiilor sistemului nervos.
Dar, în ciuda unui prognostic atât de optimist, dacă te uiți la toate bolile asociate cu sistemul nervos, atunci 50% din numărul lor total duce la dizabilitate, în timp ce aproximativ 80% din acesta este alocat pentru afectarea perinatală a sistemului nervos central.
Acțiuni preventive
Pentru ca copilul să fie sănătos, trebuie să:
- renunta complet la alcool, droguri, fumat;
- evita boli infecțioase în timpul sarcinii;
- în caz de indicații, efectuați termoterapie, datorită căreia fluxul de sânge se îmbunătățește și țesuturile sunt încălzite;
- imediat ce copilul se naște, puteți participa la cursul de masaj subacvatic, care se desfășoară în apă caldă și are un efect benefic asupra dezvoltării tonusului muscular al copilului, dacă acest lucru nu este posibil, puteți efectua un masaj manual sub apă.
Citeste mai mult
neurodoc.ru
Patologii SNC la nou-născuți | OkayDoc
Patologiile sistemului nervos central (SNC) la nou-născuți sunt un grup mare de leziuni ale coloanei vertebrale / creierului. Astfel de leziuni pot apărea în timpul dezvoltării intrauterine, în timpul nașterii și în primele zile de viață.
Cuprins: Motivele dezvoltării patologiilor SNC la nou-născuți Clasificarea patologiilor SNC la nou-născuți - Leziuni hipoxice - Leziuni traumatice - Tulburări dismetabolice - Leziuni ale SNC în boli infecțioase 3. Perioadele patologiilor SNC la nou-născuți - Perioada acută - Perioada de recuperare - Rezultatul bolii 4. Măsuri diagnostice 5 Metode de tratament și reabilitare - Perioada de reabilitare 6. Prevenirea patologiilor SNC la nou-născuți
Motive pentru dezvoltarea patologiilor SNC la nou-născuți
Conform statisticilor, până la 50% dintre nou-născuți sunt diagnosticați cu patologii perinatale ale sistemului nervos central, deoarece medicii includ adesea tulburări tranzitorii în funcționarea sistemului nervos central în acest concept. Dacă analizăm mai detaliat statisticile, se vor afla:
- 60-70% din cazurile de diagnosticare a patologiilor sistemului nervos central la nou-născuți apar la nașterea unui copil prematur;
- 1,5 - 10% din cazuri - pentru copii pe termen complet născuți la timp și în mod natural.
Un factor care provoacă apariția modificărilor patologice în activitatea sistemului nervos central la nou-născuți poate fi absolut orice efect negativ asupra fătului în timpul dezvoltării sale intrauterine. În general, medicii identifică mai multe motive principale pentru afecțiunea respectivă:
- Hipoxie fetală. Vorbim despre înfometarea cu oxigen, când o cantitate insuficientă de oxigen din corpul mamei intră în sângele copilului. Hipoxia poate fi provocată de o producție dăunătoare (nu este degeaba femeile însărcinate sunt transferate imediat la muncă mai ușoară) și bolile infecțioase transferate înainte de sarcină și obiceiurile proaste ale femeii (în special fumatul). Afectează foarte mult furnizarea de oxigen la făt și numărul avorturilor efectuate anterior - încetarea artificială a sarcinii provoacă în viitor o încălcare a fluxului de sânge între mamă și făt.
- Traumatisme la nou-născuți. Vorbim despre traume în timpul nașterii (de exemplu, atunci când se aplică forcepsul din motive medicale), în primele ore / zile ale vieții unui nou-născut. Este o vătămare fizică care este considerată cea mai puțin probabilă cauză a dezvoltării patologiilor sistemului nervos central la nou-născuți.
- Procesele dismetabolice la un nou-născut. Tulburările în procesele metabolice ale fătului pot apărea din cauza fumatului mamei, a consumului de droguri, a consumului de alcool sau a aportului forțat de medicamente puternice.
- Boli infecțioase ale mamei în perioada de gestație. Deteriorarea patologică a sistemului nervos central apare atunci când fătul este expus direct la agenți virali, microorganisme patogene.
Vă rugăm să rețineți: indiferent dacă au fost prezenți factorii de mai sus, mai des patologiile SNC la nou-născuți sunt diagnosticate în cazul nașterii premature, la copiii prematuri.
Clasificarea patologiilor SNC la nou-născuți
În funcție de motivele care au provocat dezvoltarea tulburărilor în activitatea sistemului nervos central al nou-născutului, medicii le clasifică. Fiecare specie este caracterizată de simptome specifice și forme nosologice.
Leziuni hipoxice
Înfometarea cu oxigen a fătului poate duce la următoarele leziuni ale sistemului nervos central la nou-născuți:
- Ischemie cerebrala. Forma nosologică a acestei patologii se manifestă în diferite grade de severitate ale cursului - ischemie cerebrală de 1, 2 și 3 grade de severitate. Simptome clinice:

Vă rugăm să rețineți: pentru cel de-al treilea grad de severitate al cursului patologiei analizate, depresia progresivă a sistemului nervos central este caracteristică - în unele cazuri, nou-născutul intră în comă.
- Hemoragii intracraniene de geneză hipoxică. Formele nosologice sunt diverse:
- hemoragia de tip intraventricular de gradul 1 - simptome neurologice specifice, de regulă, sunt complet absente;
- hemoragie intraventriculară de gradul II - se pot dezvolta convulsii, de multe ori nou-născutul se încadrează în comă, există hipertensiune arterială progresivă, șoc, apnee;
- hemoragie intraventriculară de gradul 3 - depresie profundă a sistemului nervos central (comă), șoc și apnee, convulsii lungi, presiune intracraniană ridicată;
- hemoragie subarahnoidă de tip primar - medicii diagnostică hiperexcitabilitatea sistemului nervos central, convulsii clonice focale, hidrocefalie acută;
- hemoragie în substanța creierului - apariția unor simptome specifice depinde doar de localizarea hemoragiei. Posibil: hipertensiune arterială intracraniană / convulsii focale / convulsii / comă, dar în unele cazuri chiar o încălcare atât de gravă a sistemului nervos central este asimptomatică.
- Combinația leziunilor ischemice și hemoragice ale sistemului nervos central. Tabloul clinic și formele nosologice ale acestei afecțiuni vor depinde doar de localizarea hemoragiei, de severitatea patologiei.
Leziuni traumatice
 Vorbim despre traume la naștere, care au determinat dezvoltarea tulburărilor patologice în activitatea sistemului nervos central. Acestea sunt clasificate după următorul principiu:
Vorbim despre traume la naștere, care au determinat dezvoltarea tulburărilor patologice în activitatea sistemului nervos central. Acestea sunt clasificate după următorul principiu:
- Leziune la naștere intracraniană. Se poate manifesta sub mai multe forme nosologice:
- hemoragie de tip epidural - afecțiunea se caracterizează prin presiune intracraniană ridicată (primul semn), sindrom convulsiv, în cazuri rare, medicii remediază dilatația pupilei de partea hemoragiei;
- hemoragie subdurală - subdivizată în supratentorial (curs asimptomatic, dar pot apărea convulsii parțiale, dilatarea pupilelor pe partea hemoragiei, hipertensiune arterială progresivă) și subtentorială (creștere acută a presiunii intracraniene, tulburări cardiace / respiratorii ale acțiunii progresive, depresie a sistemului nervos central);
- hemoragie intraventriculară - caracterizată prin convulsii (multifocale), insuficiență cardiacă / respiratorie, depresie a sistemului nervos central, hidrocefalie;
- infarct hemoragic - cursul poate fi asimptomatic, dar se poate manifesta sub formă de convulsii, depresia sistemului nervos central cu trecerea la comă, presiune intracraniană ridicată;
- hemoragie subarahnoidă - medicii diagnostică hidrocefalie acută externă, hiperexcitabilitate și convulsii.
- Leziunea măduvei spinării în timpul nașterii. Există o hemoragie în măduva spinării - sfâșiere, întindere. Poate fi însoțit de o leziune a coloanei vertebrale sau poate continua fără acest moment. Tabloul clinic este caracterizat prin funcționarea afectată a sistemului respirator, disfuncția sfincterului, tulburări de mișcare și șocul spinal.
- Leziune a sistemului nervos periferic în timpul nașterii. Forme și simptome nosologice:
- deteriorarea plexului brahial - există o pareză flască a părții proximale a uneia sau a ambelor mâini în cazul tipului proximal, pareza flască a membrelor superioare distale și sindromul Claude Bernard-Horner la tipul distal de leziune. Se poate dezvolta paralizie totală - se observă în același timp pareza părții totale a brațului sau a ambelor brațe, posibil perturbarea sistemului respirator;
- afectarea nervului frenic - apare adesea fără simptome pronunțate, dar pot apărea tulburări respiratorii;
- leziuni traumatice ale nervului facial - la un copil, în timpul unui strigăt, gura se răsucește spre partea sănătoasă, pliurile nazolabiale sunt netezite.
Tulburări dismetabolice
În primul rând, medicii consideră tulburări metabolice tranzitorii:

La nou-născuți, tulburările dismetabolice ale sistemului nervos central pot apărea pe fondul efectelor toxice asupra corpului fătului - de exemplu, dacă mama a fost nevoită să ia medicamente puternice, nu exclude alcoolul, drogurile și tutunul. În acest caz, tabloul clinic va fi următorul:
- convulsii - rare, dar acest sindrom poate fi prezent;
- hiperexcitabilitate;
- depresia sistemului nervos central, transformându-se în comă.
Leziunile SNC în bolile infecțioase
Dacă în timpul sarcinii unei femei a fost diagnosticată infecție cu citomegalovirus, toxoplasmoză, rubeolă, infecție cu herpes sau sifilis, atunci probabilitatea de a avea un copil cu patologii ale sistemului nervos central crește semnificativ. Există unele boli infecțioase care pot contribui la dezvoltarea problemelor în funcționarea sistemului nervos central după nașterea unui copil - sepsis, infecție cu Pseudomonas aeruginosa, infecții streptococice și stafilococice, candidoză și altele.
În cazul leziunilor sistemului nervos central de etiologie infecțioasă, vor fi identificate următoarele simptome:
- hipertensiune arterială intracraniană;
- hidrocefalie;
- tulburări focale;
- sindromul meningeal.
Perioadele patologiilor SNC la nou-născuți
Indiferent care sunt motivele dezvoltării leziunilor SNC la nou-născuți, experții disting trei perioade ale bolii:
- acut - cade în prima lună a vieții unui copil;
- de restaurare - poate avea loc de la 2 la 3 luni din viața unui bebeluș (timpuriu) și de la 4 luni la 1 an (târziu);
- rezultatul bolii.
Pentru fiecare dintre perioadele enumerate, caracteristicile caracteristice sunt inerente, care pot fi prezente separat, dar mai des apar în combinații originale individual pentru fiecare copil.
Perioada acută
Dacă un nou-născut are leziuni ușoare sistemului nervos central, atunci sindromul de hiperexcitabilitate este cel mai adesea diagnosticat. Se manifestă ca un început accentuat, tulburări ale tonusului muscular (poate fi crescut sau micșorat), tremuratul bărbiei și a membrelor superioare / inferioare, plâns nemotivat și somn superficial cu trezire frecventă.

În caz de tulburări ale sistemului nervos central de severitate moderată, va exista o scădere a tonusului muscular și a activității motorii, o slăbire a reflexelor de înghițire și supt.
Rețineți: până la sfârșitul primei luni de viață, hipotonia și letargia sunt înlocuite de excitabilitate crescută, apare colorarea neuniformă a pielii (marmurarea pielii), se constată tulburări în activitatea sistemului digestiv (regurgitare constantă, flatulență, vărsături.
Foarte des, perioada acută a bolii este însoțită de dezvoltarea sindromului hidrocefalic - părinții pot observa o creștere rapidă a circumferinței capului, proeminența fontanelelor, divergența suturilor craniene, anxietatea nou-născutului și mișcările oculare neobișnuite.

Coma poate apărea numai cu leziuni foarte grave la sistemul nervos central la nou-născuți - această afecțiune necesită atenție medicală imediată, toate măsurile de tratament sunt efectuate în unitatea de terapie intensivă a unei instituții medicale.
Perioada de recuperare
Dacă până la 2 luni copilul arăta absolut sănătos, părinții nu au observat sindroame ciudate / neobișnuite, atunci perioada de recuperare poate continua cu simptome pronunțate:
- expresiile faciale sunt foarte slabe - copilul zâmbește rar, nu stârnește, nu arată emoții;
- lipsa de interes pentru jucării și orice alte obiecte;
- strigătul este întotdeauna slab și monoton;
- vorbirea pentru copii și „zumzetul” fie apar cu întârziere, fie sunt complet absente.
Vă rugăm să rețineți: părinții trebuie să acorde atenție simptomelor de mai sus și să le raporteze pediatrului. Specialistul va prescrie o examinare completă a copilului, va trimite micul pacient la un neurolog pentru examinare.
Rezultatul bolii
Până la 12 luni de viață a unui copil, simptomele patologiilor SNC la nou-născuți dispar aproape întotdeauna, dar acest lucru nu înseamnă că leziunile de mai sus au dispărut fără consecințe. Cele mai frecvente consecințe ale afectării sistemului nervos central la nou-născuți includ:
- sindromul de hiperactivitate, însoțit de o lipsă de atenție - deficiență de memorie, dificultăți de învățare, agresivitate și atârnări;
- întârziere în vorbire, dezvoltare psihomotorie și fizică;
- sindromul cerebroastenic - caracterizat prin dependență meteorologică, somn anxios, schimbări bruște de dispoziție.
Însă cele mai severe consecințe complexe ale patologiilor SNC la nou-născuți sunt epilepsia, paralizia cerebrală și hidrocefalia.
Măsuri de diagnostic
Este foarte important pentru un diagnostic corect să efectueze o examinare corectă a nou-născutului și să monitorizeze comportamentul / starea acestuia în primele ore ale vieții copilului. Dacă suspectați leziuni patologice ale sistemului nervos central, este recomandabil să se prescrie o examinare completă:

Metode de tratament și reabilitare
Ajutarea nou-născuților cu patologii SNC este necesară în primele ore de viață - multe tulburări sunt complet reversibile, există un început imediat la reabilitare / tratament.
Primul pas de ajutor
Ea constă în restabilirea performanței organelor și sistemelor vitale - reamintim că practic toate tipurile / formele de patologii ale sistemului nervos central ale nou-născuților manifestă insuficiență cardiacă / respiratorie și probleme în funcționarea rinichilor. Medicii folosesc medicamente pentru a normaliza procesele metabolice, pentru a scuti un nou-născut de sindromul convulsiv, a opri umflarea creierului și a plămânilor și pentru a normaliza presiunea intracraniană.
A doua fază de asistență
 Foarte des, după ce au fost luate măsuri de urgență pentru a ajuta un nou-născut cu patologii SNC, încă în maternitate, semnele vizibile dispar, iar starea copilului revine adesea la normal. Dar dacă acest lucru nu s-a întâmplat, atunci pacientul este transferat la secția de patologie neonatală și continuă tratamentul / reabilitarea.
Foarte des, după ce au fost luate măsuri de urgență pentru a ajuta un nou-născut cu patologii SNC, încă în maternitate, semnele vizibile dispar, iar starea copilului revine adesea la normal. Dar dacă acest lucru nu s-a întâmplat, atunci pacientul este transferat la secția de patologie neonatală și continuă tratamentul / reabilitarea.
A doua etapă de asistență implică prescrierea de medicamente care acționează pentru a elimina cauza patologiilor în cauză - de exemplu, agenți antivirali, antibacterieni. În același timp, este prescrisă o terapie care vizează restabilirea activității creierului, stimularea maturizării celulelor creierului și îmbunătățirea circulației cerebrale.
A treia fază de asistență
Dacă nou-născutul are o îmbunătățire semnificativă a stării, atunci este recomandabil să treceți la tratamentul fără medicamente. Vorbim despre masaje și proceduri de fizioterapie, dintre care cele mai eficiente sunt:
- fizioterapie;
- terapia de poziție - instalarea de șlepuri, gulere, coafuri;
- ciclu de exerciții special conceput în apă;
- hidromasaj;
- imitație de lipsa de greutate;
- terapia vocală;
- masaj vibrator;
- terapie cu parafină;
- câmp magnetic alternativ;
- terapia prin culori și terapia ușoară;
- electroforeză.
Vă rugăm să rețineți: a treia etapă de asistență cu trecerea cu succes a primilor doi bebeluși cu termen complet este alocată la 3 săptămâni de viață, iar copiii prematuri puțin mai târziu.
Perioada de reabilitare
Medicii descarcă un copil cu patologii diagnosticate ale sistemului nervos central pentru tratament ambulatoriu numai în caz de dinamică pozitivă. Mulți experți consideră că perioada de reabilitare din afara instituției medicale joacă un rol important în dezvoltarea ulterioară a copilului. Se pot face multe cu medicamente, dar numai îngrijirea constantă poate asigura dezvoltarea mentală, fizică și psihomotorie a bebelușului în intervalul normal. Cu siguranță aveți nevoie:
- protejați bebelușul de sunete dure și lumină puternică;
- creați un regim climatic optim pentru copil - nu trebuie să existe schimbări puternice ale temperaturii aerului, umidității ridicate sau aerului uscat;
- dacă este posibil, protejați copilul de infecții.
 Vă rugăm să rețineți: cu leziuni ușoare și moderate ale sistemului nervos central la nou-născuți, medicii nu prescriu terapia medicamentoasă în a doua etapă - de obicei este suficient să oferiți îngrijiri medicale urgente și să restabiliți funcționarea normală a organelor și sistemelor vitale. În cazul diagnosticării leziunilor severe ale SNC la nou-născuți, unele medicamente sunt prescrise la cursuri și la o vârstă mai înaintată, în timpul tratamentului ambulatoriu.
Vă rugăm să rețineți: cu leziuni ușoare și moderate ale sistemului nervos central la nou-născuți, medicii nu prescriu terapia medicamentoasă în a doua etapă - de obicei este suficient să oferiți îngrijiri medicale urgente și să restabiliți funcționarea normală a organelor și sistemelor vitale. În cazul diagnosticării leziunilor severe ale SNC la nou-născuți, unele medicamente sunt prescrise la cursuri și la o vârstă mai înaintată, în timpul tratamentului ambulatoriu.
Prevenirea patologiilor SNC la nou-născuți
Cel mai adesea, patologiile luate în considerare sunt ușor de prevăzut, de aceea medicii recomandă cu fermitate luarea de măsuri preventive chiar și în etapa planificării sarcinii:

Prevenirea secundară constă în acordarea de asistență completă pentru detectarea patologiilor sistemului nervos central la nou-născuți, prevenirea dezvoltării consecințelor severe.
Atunci când un copil se naște cu patologii ale sistemului nervos central, nu trebuie să vă panicați și să înregistrați imediat nou-născutul ca fiind dezactivat. Medicii sunt conștienți de faptul că îngrijirea medicală în timp util în majoritatea cazurilor dă rezultate pozitive - copilul se recuperează pe deplin și în viitor nu va fi diferit de ceilalți. Părinții au nevoie doar de mult timp și răbdare.
Tsygankova Yana Alexandrovna, comentator medical, terapeut al categoriei de cea mai înaltă calificare.
Curs 6
Traumatismele la naștere intracraniene ocupă un loc special în structura morbidității la copiii din perioada neonatală; afectarea SNC perinatală este aproximativ la 10-11% dintre nou-născuți. Și dintre numărul total de boli, 70% sunt leziuni perinatale ale sistemului nervos central, cel mai adesea la copiii prematuri. Există o relație certă între frecvența leziunilor SNC perinatale și greutatea corporală la naștere: cu cât greutatea este mai mică, cu atât este mai mare procentul de hemoragii cerebrale și mortalitatea infantilă timpurie. Printre cauzele leziunilor perinatale ale sistemului nervos, locul principal este ocupat de:
- Hipoxie fetală intrauterină și intrapartumă.
- Traume mecanice în timpul nașterii.
În structura acestor factori patogenetici sunt importanți și factorii infecțioși, toxici și ereditari. Hipoxia intrauterină este un factor etiopatogenetic universal al afectării SNC.
Există 4 tipuri de hipoxie intrauterină:
- Hipoxic - apare cu o saturație insuficientă de oxigen a sângelui (în acest caz, cauza cea mai frecventă este patologia placentei)
- Hemolitic - apare ca urmare a scăderii nivelului de hemoglobină din sânge (adesea cu anemie)
- Circulator - apare cu tulburări de hemodinamică, microcirculație
- Țesut - rezultatul tulburărilor metabolice la nivelul țesuturilor fetale (insuficiență enzimatică sau inhibarea sistemelor celulare)
Factorii predispozanți pentru apariția traumatismelor la naștere intracraniene sunt, în primul rând, caracteristicile anatomice și fiziologice ale nou-născutului. Acestea includ:
- Rezistența peretelui vascular este redusă ca urmare a scăderii fibrelor argilofile din ea
- permeabilitate vasculară crescută
- reglarea imperfectă a sistemului nervos central - tonul vascular și sistemul hemostatic
- imaturitatea funcțională a ficatului - insuficiența sistemului de coagulare a sângelui (scăderea concentrației de protrombină, proconvertină și alți factori de coagulare).
Factorii care conduc la dezvoltarea de hipoxie și asfixie pot fi predispoziții:
Prezentare Breech
Prematuritate
Postmaturity
Fructe mari
Profilaxia nespecifică irațională antirecțională a rahitismului.
După descărcarea lichidului amniotic, fătul prezintă o presiune inegală, ceea ce duce la tulburări de microcirculație în partea prezentă a fătului și deteriorarea mecanică a țesutului cerebral fetal în timpul nașterii. Cauza imediată a traumatismului nașterii este discrepanța dintre mărimea pelvisului osos al femeii și capul fetal: anomalii ale osului pelvin, fătului mare, travaliu mai mic de 3-4 ore, travaliul prelungit, poziția incorectă a ajutorului obstetric atunci când se aplică forcepsul obstetric, întoarcerea fătului pe picior, extragerea prin capătul pelvin, secțiune cezariană.
Cauzele hemoragiei pot fi, de asemenea, costurile tratamentului, soluții intravenoase excesive, introducerea bicarbonatului de sodiu și răcirea bruscă la copii în greutate de 1000-1200 grame.
Traumele de naștere la creier și hipoxia sunt legate patogenetic între ele și sunt adesea combinate. Există, de asemenea, traume de naștere severe, care nu depind atât de asfixia la naștere, ci de cursul nefavorabil al perioadei prenatale, de severitatea hipoxiei intrauterine. Tulburările metabolice și funcționale din corpul fătului cauzate de asfixie duc la edem cerebral, permeabilitatea pereților vasului crește odată cu apariția unor hemoragii diapedetice mici. În peretele vasului apar modificări distrofice profunde, ceea ce duce la o creștere a fragilității acestora, care se manifestă în timpul nașterii. În legătură cu hipoxia, există o încălcare a reglării circulației sângelui, apare staza venoasă, staza și eliberarea plasmei și a eritrocitelor din patul vascular, ceea ce duce la edem al țesutului nervos și deteriorarea ischemică a celulelor nervoase, care, cu înfometarea oxigenului prelungită, poate deveni ireversibilă și datorită rupturii, hipoxicului vasele alterate pot prezenta hemoragii semnificative. Partea copiilor de hemoragie poate avea loc chiar și în utero. În primele ore și zile de viață, afectarea creierului la un copil este în principal de geneză ischemico-traumatică. Creșterea sângerării de la 3 zile de viață și mai târziu depinde de deficiența factorilor de coagulare a sângelui dependenți de vitamina K tipic pentru această vârstă. Deteriorarea vaselor de sânge, zonele tipice ale necrozei creierului apar nu numai în timpul nașterii, ci și după naștere, iar acest lucru se întâmplă sub influența hipoxiei, acidozei, coagulării sângelui, hipotensiunii arteriale și acumulării de infecții. Aceste simptome sunt adesea observate în sindromul de detresă respiratorie, pneumonie, apnee frecventă și prelungită.
Localizarea distinge:
Epidurala
Subdural.
intraventriculară
Subaranoidal
intracerebrală
Amestecat
Hemoragiile din substanța creierului, epidurală și subdurală, sunt de obicei de origine traumatică și apar cel mai adesea la nou-născuții pe termen complet.
Hemoragiile subarahnoidiene și intraventriculare sunt cel mai adesea cu geneză hipoxică și sunt observate mai ales la copiii prematuri.
Tabloul clinic este variat și depinde dacă bebelușul este pe termen lung sau nu, adică. pe gradul de imaturitate a nou-născutului. Starea copilului este întotdeauna dificilă, pielea este palidă, există simptome de excitare sau depresie. De remarcat este discrepanța dintre puls și respirație. NPV ajunge la 100 pe minut. Frecvența cardiacă este redusă la 100, și uneori chiar la 90 pe minut. dar în a 2-3-a zi, pulsul începe să crească și până la sfârșitul săptămânii devine normal. Presiunea arterială este redusă, există întotdeauna tulburări vegetative, care se manifestă prin regurgitare, vărsături, scaune instabile, pierdere patologică a greutății corporale, tahipnee, tulburări de perfuzie a circulației sângelui, tulburări ale tonusului muscular, există întotdeauna tulburări metabolice, acidoză, hipoglicemie, hiperbilirubinemie, termoreglare afectată ( ), tulburări pseudobulbare și de mișcare, anemie post-hemoragică. Se adaugă boli somatice (pneumonie, meningită, sepsis etc.) Tabloul clinic depinde în mare măsură de locația și dimensiunea hemoragiei.
Hemoragie epidurală.
Se ridică între suprafața interioară a oaselor craniului și dura mater și nu se extinde dincolo de suturile craniene, deoarece în aceste locuri există aderențe dense ale foilor dura mater. Aceste hemoragii sunt formate cu fisuri și fracturi ale oaselor bolții craniene cu ruperea vaselor spațiului epidural. În tabloul clinic, acestea se caracterizează printr-o apariție treptată a simptomelor după un anumit interval „ușor”, care după 3-6 ore este înlocuit cu un sindrom de compresie cerebrală caracterizat printr-o apariție accentuată a anxietății la copil. În 6-12 ore după accidentare, starea generală a copilului se deteriorează brusc până la dezvoltarea unei comă, de obicei se dezvoltă în 24-36 de ore.
Simptome tipice: dilatarea pupilei de 3-4 ori pe partea opusă, convulsii tonice-clonice, hemipareză pe partea opusă hemoragiei, atacuri frecvente de asfixie, bradicardie, scăderea tensiunii arteriale, discuri optice congestive se dezvoltă rapid. Dacă este detectat, este indicat un tratament neurochirurgical.
Hemoragie subdurală.
Apare atunci când craniul este deformat cu compresia plăcilor sale. Sursa de sângerare este venele care curg în sinusul sagital sau transversal, precum și în vasele cerebelului tentorium. Poate formarea unui hematom subacut, când apar simptome clinice la 4-10 zile de la naștere, sau cronice când simptomele apar mult mai târziu. Severitatea afecțiunii este determinată de localizare, rata de creștere a hematomului și întinderea acestuia. Cu hematom subdural supratentorial, se poate observa o perioadă de așa-numită bunăstare timp de 3-4 zile, iar apoi sindromul hipertensiv-hidrocefalic crește constant. Există anxietate, tensiune și fontanele bombate, aruncarea înapoi a capului, mușchii rigid ai gâtului, dehiscența suturilor craniene, pupila dilatată pe partea hematomului, întoarcerea globilor oculari spre hemoragie, hemipareză contralaterală, convulsii. Semnele secundare progresează: bradicardie, termoreglarea afectată, frecvența crescută a convulsiilor, coma se dezvoltă în continuare. Tratament neurochirurgical.
Cu un hematom nerecunoscut, încapsularea apare după 7-10 zile, urmată de atrofierea țesutului creierului, care în final determină rezultatul leziunii.
Cu un hematom subdural supratentorial (ruperea tentoriului cerebelului) și sângerare în fosa craniană posterioară, starea este severă, simptomele compresiunii tulpinii creierului cresc: rigiditatea mușchilor occiputului, supt și înghițire deficitare, aversiune a ochilor în partea care nu dispare la întoarcerea capului, mișcări tonice , un simptom al „pleoapelor închise” (întoarcerea capului nu deschide ochii pentru examinare, deoarece receptorii celei de-a 5-a perechi de nervi cranieni din tentoriul cerebelos sunt iritați), detresă respiratorie, bradicardie, hipotensiune musculară, urmată de hipertensiune arterială suplimentară. Prognosticul depinde de depistarea și tratamentul precoce. Odată cu îndepărtarea precoce a hematomului, 50% din rezultat este favorabil, restul persistă în tulburări neurologice, hidrocefalie, hemisom, etc. Pacienții cu ruptura cerebelului tentorium mor în perioada neonatală timpurie.
În interior - și hemoragii peri-ventriculare.
Adesea se dezvoltă la bebeluși profund prematuri, a căror greutate este mai mică de 1500 de grame, se observă la 35-40%. Clinica depinde de amploarea și volumul hemoragiei.
Hemoragia acută - de obicei în ziua a 3-a, este caracterizată de anemie, o scădere accentuată a tensiunii arteriale, tahicardie transformându-se în bradicardie, asfixie secundară, hipoglicemie, convulsii tonice, un strigăt „cerebral” piercing, tulburări oculomotorii, inhibarea înghițirii și suptului, o deteriorare accentuată a stării la schimbarea poziției. În faza torpidă: comă profundă, convulsii, bradicardie.
Hemoragia subacută se caracterizează printr-o creștere periodică a excitabilității neuro-reflexe, care este înlocuită de apatie, atacuri repetate de apnee, bombă și tensiune a fontanelelor, hipertensiune musculară, hipotensiune arterială posibilă, tulburări metabolice (acidoză, hiponatremie, hiperkalemie, hipoglicemie). Cauza morții este o încălcare a funcțiilor vitale pe măsură ce se dezvoltă compresiunea tulpinii creierului. Cu recuperare, hidrocefalie sau insuficiență cerebrală.
Hemoragie subarahnoidă.
Apare ca urmare a încălcării integrității vaselor de sânge .. ???. Sângele se instalează pe membranele creierului, rezultând inflamații aseptice și modificări cicatricial-atrofice ale țesuturilor creierului sau ale membranelor, ceea ce implică o încălcare a dinamicii LCR. Produsele de descompunere a sângelui, inclusiv bilirubina, au un efect toxic.
Clinică: sindrom meningeal și hipertensiv-hipertensiv. Semne: anxietate, agitație generală, plâns cerebral, tulburări ale somnului, față anxioasă, reflexe congenitale crescute, creșterea tonusului muscular, înclinarea capului, convulsii, pierderea funcțiilor nervului cranian, nistagmus, netezimea pliului nazolabial, fontanele bombate, dehiscența suturilor craniene, creșterea circumferinței capului icter, anemie, scădere în greutate.
Hemoragie intracerebrală.
Apare atunci când ramurile terminale ale arterelor cerebrale anterioare și posterioare sunt deteriorate. Cu hemoragii cu punct mic: letargie, regurgitare, afectarea tonusului muscular, anisocoria, convulsii focale pe termen scurt. Odată cu formarea unui hematom, clinica depinde de întinderea și localizarea acesteia: o afecțiune serioasă, un aspect gol, un simptom al ochilor deschise, simptome focale, mărirea pe partea hematomului, suptul și înghițirea afectată, convulsiile unilaterale, tremurul extremităților sunt tipice, deteriorarea este cauzată de o creștere a edemului cerebral.
Tablou clinic al edemului cerebral:
Hipotensiune musculară, lipsă de supt și înghițire, copilul gemete, somnolență crescută, dar somnul superficial, anisocoria, crampe focale repetate, pete vasculare pe pielea feței și pieptului, aritmie respiratorie, asfixie, bradicardie, mici hemoragii punctate. Hemoragiile petechiale duc foarte rar la moarte, se pot dizolva fără consecințe; în unele cazuri, pot fi detectate semne de deteriorare organică a sistemului nervos central.
Toate tulburările neurologice ale nou-născutului sunt împărțite în funcție de mecanismul principal de deteriorare (Yakunin):
- Hipoxic.
- Traumatic.
- Toxic-metabolice.
- Infecțioasă.
Leziunile hipoxice se împart în funcție de gravitate:
Ischemie cerebrală de gradul 1 (excitare ușoară sau inhibare a sistemului nervos central timp de 5-7 zile).
Ischemie cerebrală de gradul II (excitație moderată sau inhibare a sistemului nervos central mai mult de 7 zile, întotdeauna însoțită de sindrom convulsiv, tulburări vegetativ-viscerale și hipertensiune intracraniană).
Ischemie cerebrală de gradul 3 (excitare severă sau depresie a sistemului nervos central mai mult de 10 zile, convulsii, comă, deplasarea structurilor stem, decompensare, tulburări vegetativ-viscerale, hipertensiune intracraniană).
Perioade de traumatism de naștere intracraniană.
- Acut (prima lună de viață)
1.1. Faza 1 - excitație a SNC, hiperventilație, oligurie, hipoxemie, acidoză metabolică.
1.2. Faza 2 - depresia sistemului nervos central, insuficiență cardiovasculară acută, sindrom edemato-hemoragic.
1.3. Faza 3 - semne de leziuni respiratorii, edem interstițial, obstrucție bronșică, insuficiență cardiacă, comă
1.4. Faza 4 - apar reflexele fiziologice ale nou-născutului, dispar hipotensiunea musculară, tulburările respiratorii, insuficiența cardiacă și modificările electrolitice ale apei.
- Recuperare
2.1. recuperare precoce (până la 5 luni)
2.2. recuperare tardivă (până la 12 luni, la copii prematuri până la 2 ani)
- Perioada efectelor reziduale (după 2 ani).
Principalele sindroame ale perioadei acute:
- Sindromul de hiperexcitabilitate (anxietate, plâns cerebral, tremor al membrelor și bărbiei, gemetele copilului, hipertensiune musculară, hiperestezie, regurgitare, respirație, tahicardie, convulsii).
- Sindromul de apatie / depresie (letargie, hipodinamie sau slăbiciune, hipotonie musculară, mișcări ale ochilor plutitori, apnee, hipertermie, convulsii tonice).
- Sindromul hipertensiv-hidrocefalic (hiperexcitabilitate, fontanele bombate, divergență a suturilor craniene, vărsături, convulsii, creșterea dimensiunii capului).
- Sindromul convulsiv.
- Sindromul hemisic / tulburări de mișcare (asimetria tonusului muscular, pareză, paralizie).
La copiii prematuri, apar traumatisme la naștere:
Cu o clinică săracă cu toate simptomele
Cu predominanță a opresiunii generale
Cu predominanță a tulburărilor respiratorii
Cu predominanță de excitabilitate crescută.
Principalele simptome ale perioadei de recuperare:
- Sindromul tulburărilor motorii (creșterea sau scăderea activității motorii, distonie musculară, posibilă dezvoltare a hiperkineziei subcorticale, mono și hemipareză) este observată la 1/3 dintre pacienți.
- Sindromul epileptiform (din cauza afecțiunilor metabolice, tulburărilor de hemo și lichidodinamică). La copiii cu leziuni congenitale ale sistemului nervos central, cu subdezvoltare a creierului sau ca urmare a proceselor inflamatorii din creier și membranele acestuia. Uneori se oprește pe măsură ce tulburările hemodinamice dispar, pentru unele nu se oprește, ci se intensifică: severitatea și frecvența cresc. Dezvoltarea psihomotorie depinde de severitatea sindromului convulsiv. Pe fondul afectării organice a sistemului nervos central ... ??? Există o întârziere în dezvoltarea psihomotorie.
- Sindromul dezvoltării psihomotorii întârziate (cu predominanță a funcției statomotoare întârziate, copilul stă mai târziu, ține capul, stă, se plimbă; cu prevalența retardului mental, se observă un strigăt monoton slab, copilul începe mai târziu să zâmbească, să recunoască mama, arată puțin interes pentru mediu).
- Sindromul hidrocefalic (semne de hidrocefalie externă sau internă: hidrocefalia externă se manifestă ca o creștere a circumferinței capului, divergența suturilor craniene mai mult de 5 mm, mărirea și bombarea fontanelelor, disproporționalitatea craniului cerebral și facial cu predominanța primului, în schimbare a frunții (primele trei luni mai mult decât 2 cm) Hidrocefalia internă se manifestă prin microcefalie, iritații, urlete puternice, somn superficial).
- Sindromul cerebro-astenic se manifestă pe fondul dezvoltării psihomotorii întârziate cu modificări minore în mediu. Când sunt expuși la analizoare vizuale, auditive, emoție, neliniște motorie, somn superficial scurt, copiii adormesc slab, apetitul este afectat, instabilitatea, creșterea în greutate, odată cu stratificarea altor boli, clinica se intensifică. Când sunt create condiții optime, hrănirea se realizează pe fondul terapiei cu medicamente intensive. Prognoza este favorabilă.
- Sindromul disfuncției vegetativ-viscerale (hiperexcitabilitate, tulburări de somn, labilitate emoțională, apariția unor pete vasculare, marmură tranzitorie la acrocianoză, dischinezie gastrointestinală: regurgitare, vărsături, scaune instabile, constipație, creștere în greutate insuficientă; labilitate a sistemului vascular: cardiovascular , aritmie, bradicardie; labilitatea sistemului respirator: tulburări de ritm, tahipnee; clinica se intensifică atunci când copilul este excitat).
- Sindromul insuficienței suprarenale acute (o deteriorare accentuată a stării copilului, slăbiciune, hipotensiune musculară, paloare a pielii, scăderea presiunii, vărsăturilor, afecțiuni cardiace, starea collaptoidă și șoc, pe trunchi și membre - erupție petechială sau confluentă, roșu aprins și violet închis pete).
- Sindrom de obstrucție intestinală acută (anxietate ascuțită cauzată de dureri crampe intense, vărsături, retenție de scaune sau lipsa acestuia, abdomenul este umflat, practic nu există peristaltism, modelul vascular este pronunțat, abdomenul este dureros la palpare).
- Modificări ale sistemului cardiovascular asemănător unei boli cardiace congenitale.
Diagnosticul leziunilor perinatale ale sistemului nervos se face pe baza anamnezei, examenului neurologic și a metodelor de cercetare suplimentare:
Examinarea fondului (edem retinian, hemoragie).
Puncția lombară (creșterea presiunii lichidului cefalorahidian, prezența sângelui în ea, proteine \u200b\u200bcrescute).
EchoEG, EEG, CT, REG.
Clasificarea leziunilor perinatale ale sistemului nervos.
Prevede alocarea perioadelor de acțiune a factorilor nocivi:
embrionar
Fetală (devreme, târziu)
intranatală
Neonatologie
După factorul etiologic de frunte:
hipoxia
Ereditate
Infecţie
Intoxicaţie
Aberația cromozomială
Tulburări metabolice (congenitale, dobândite)
După severitate:
In medie
Greu
Pe perioadă:
Recuperare precoce
Recuperare târzie
După nivelul înfrângerii:
meninge
Căi de lichior
cortex
Structuri subcorticale
Cerebel
Măduva spinării
Nervii spinali anterori
Forme combinate
Conform sindromului clinic de frunte
Prognosticul este determinat de severitatea și raționalitatea terapiei în perioada acută și de recuperare. Depinde de cursul perioadei intrauterine. Este posibilă o dezvoltare completă, în 20-40% există efecte reziduale (încetinirea ritmului de dezvoltare psihomotorie, vorbire).
Comportamentul măsurilor de resuscitare în camera de naștere, în unitatea de terapie intensivă, în secția pentru copiii răniți (patologia nou-născuților).
Perioada acută
hemostaza: vitamina K, dicinona, rutina, preparate de Ca. Terapie de deshidratare: 10% sorbitol, manitol, lasix și alte diuretice. Terapia de dezintoxicare: corecție metabolică, co-carboxilază, soluție de glucoză 10%, acid ascorbic, soluție de NaHCO3 4%, terapie simptomatică (eliminarea insuficienței respiratorii, cardiovasculare, suprarenale, convulsii), regim de economisire, oxigenoterapie de lungă durată, hipotermie cranio-cerebrală. Hrănirea depinde de severitate (tub, sân).
Perioada de recuperare.
Eliminarea simptomului neurologic de conducere și stimularea proceselor reparative trofice în celula nervoasă. Convulsii - terapie anticonvulsivă: fenobarbital, finlepsin, benzonal, radodorm. Deshidratare: furosemidă, preparate de potasiu (panangină, asparkam). La regurgitare: motilium, cerucal. Pentru tulburările de mișcare pentru ameliorarea tonusului muscular: Alizin, ... ???; cu hipotensiune musculară - galantamină, oxosil, proserină, dibazol.
Preparate pentru resorbția hemoragiilor: (de la 10-14 zile) lidaza, aloe. Modalități de a îmbunătăți mielinizarea: (3-4 săptămâni) vitamina B1, B6, B12, B15. Metode de refacere a proceselor trofice în creier: nootropice - piracetam, acid glutamic, cerebrolizină. Stimularea reactivității generale: metacină, nucleinat de Na, masaj, gimnastică.
Leziune la naștere a măduvei spinării.
Mai des, mai ales la copiii prematuri. Pot fi simple sau la mai multe niveluri. Pot exista hemoragii în măduva spinării și în membranele acesteia, țesutul epidural, ischemia arterei vertebrale, edemul măduvei spinării, deteriorarea discurilor intervertebrale, deteriorarea vertebrelor înainte de ruperea măduvei spinării. Clinica depinde de locația și tipul pagubelor.
Coloana vertebrală cervicală: durere ascuțită, modificarea poziției copilului provoacă un strigăt ascuțit, un simptom al căderii capului, torticolis.
Segmentul cervical superior (1-4) - șoc vertebral: letargie, slăbiciune, hipotonie musculară difuză, areflexie, reflexele tendonului sunt reduse sau absente, tetrapareză spastică, afecțiuni respiratorii care cresc cu o schimbare de poziție, retenție urinară, simptome focale, leziuni 3, 6, 7, 9, 10, nervi cranieni, tulburări vestibulare (8 perechi).
Cauzele decesului:
Tulburări respiratorii și principii de asfixie după accidentare.
Pareza diafragmei (simptomul lui Koferat) - cu o leziune a măduvei spinării la nivelul a 3-4 vertebre cervicale, un simptom lateral este mai des, tulburări respiratorii: lipsa respirației, respirație aritmică, atacuri de cianoză, asimetrie toracică, întârzierea respirației jumătății afectate, respirație paradoxală (retragerea peretelui abdominal prin inhalare și proeminență la expirație), slăbirea respirației din partea parezei, crepitusului, pneumoniei. Se dezvoltă pe măsură ce presiunea în cavitatea pleurală scade + lipsa de ventilație, umflarea gâtului, deoarece fluxul venos este dificil. De partea înfrângerii, cupola diafragmei iese la iveală, ... ??? - sinusuri diafragmatice, iar pe partea sănătoasă cupola este aplatizată datorită emfizemului compensator, deplasării organelor mediastinale în sens invers.
Insuficiență cardiacă: tahicardie, surditate a sunetelor inimii, murmur sistolic, ficat mărit. Cu pareză severă, funcția diafragmei este restabilită la 6-8 săptămâni.
Pareză Duchenne-Erb și paralizie (la nivelul vertebrei cervicale 5-6 - plexul brahial).
Membrul afectat este adus la corp, extins la cot, antebrațul este pronunțat, mâna este în flexie palmară, întoarsă înapoi și spre interior, capul este înclinat, gâtul este scurt cu pliuri transversale mari.
Paraliza distala inferioara ... ??? (7 col uterin - 1 plexus brahial toracic sau mijlociu)
Disfuncție ... ??? În partea distală, la examinare, mâna este palidă cianotică (mănușă ischemică), rece, mușchii sunt atrofiați, mâna este aplatizată, mișcările articulației umărului sunt limitate.
Paraliza totală a Weber a membrelor superioare (5 col uterin - 1 toracic) plexul brahial: nu există mișcări active, hipotonie musculară, absența reflexelor de tendon cu tulburări trofice.
Leziuni în regiunea toracică: afecțiuni respiratorii 3-4 piept - + parapareză spastică inferioară a pieptului inferior - stomacul plat (slăbiciunea mușchilor peretelui abdominal) - strigătul este slab, cu presiunea asupra peretelui abdominal.
Leziuni în regiunea lombosacrală: paralizii inferioare flasc, membrele superioare normale.
Odată cu implicarea segmentului sacral, dispar reflexul anal, incontinența urinei, fecalelor, tulburărilor trofice (atrofierea mușchilor picioarelor, dezvoltarea contracturilor în articulațiile gleznei). Ruperea parțială sau completă a măduvei spinării (mai des în regiunile cervicale sau toracice): pareză, paralizie la nivelul afectării disfuncției organelor pelvine.
Odihna, imobilizare, tracțiune, oprirea și prevenirea sângerării, ameliorarea durerii.
Terapia cu sindrom.
În perioada de recuperare: normalizarea funcțiilor sistemului nervos central (nootropice), îmbunătățirea trofismului țesutului muscular (ATP, vitaminele B de la 2 săptămâni), refacerea conducerii neuromusculare (dibazol, galantamină, proserină), resorbție (lidază, aloe), mielinizare crescută (ATP) , vitamine, cerebrolizină), fizioterapie (electroforeză pentru îmbunătățirea circulației cerebrale și ameliorarea durerii), proceduri termice (esopirită), acupunctură, masaj, terapie pentru exerciții fizice, stimulare electrică.
Prognosticul depinde de nivelul leziunii la nivelul terapiei. Cu încălcări grave, atrofie și degenerare a fibrelor nervoase, scolioză.
(Vizitat de 402 ori, 1 vizite astăzi)
DEFINIȚIE
Encefalopatia perinatală (PEP) este un diagnostic colectiv, care implică o încălcare a funcției sau a structurii creierului de diferite origini care apare în perioada perinatală.
Perioada perinatală include perioadele prenatale, intrapartum și neonatale timpurii.
Perioada antenatală începe la 28 de săptămâni de dezvoltare intrauterină și se încheie cu debutul travaliului.
Perioada intrapartum include chiar actul nașterii de la debutul travaliului până la nașterea unui copil.
Perioada neonatală timpurie corespunde primei săptămâni de viață a copilului și se caracterizează prin procesele de adaptare a nou-născutului la condițiile de mediu.
VEDERI MODERNE
În clasificarea internațională modernă a bolilor (ICD-10), diagnosticul de "encefalopatie perinatală" nu este utilizat. Dar, având în vedere tradiția stabilită în țara noastră, precum și dificultățile existente în diagnosticul precoce și precis al naturii leziunilor creierului perinatal, acest „diagnostic” este încă utilizat la copiii cu vârsta sub 1 an cu diverse tulburări ale funcției motorii, vorbirii și psihice.
În ultimii ani, s-a înregistrat o îmbunătățire semnificativă a capacităților de diagnostic ale instituțiilor medicale pentru copii. Ținând cont de acest lucru, diagnosticul de afectare a creierului perinatal poate fi făcut numai până la sfârșitul perioadei neonatale, după 1 lună de viață a copilului, neurologul trebuie să determine natura exactă și gradul de deteriorare a sistemului nervos central, să prezică cursul suplimentar al bolii găsite la copil și să determine tactica de tratament sau să înlăture suspiciunea de boli ale creierului.
CLASIFICARE
Prin originea și cursul său, toate leziunile cerebrale din perioada perinatală pot fi împărțite condiționat în hipoxic-ischemice, care rezultă dintr-o lipsă de furnizare de oxigen la făt sau din utilizarea acestuia în timpul sarcinii (hipoxie fetală cronică intrauterină) sau la naștere (hipoxie fetală acută, asfixie), traumatic , cel mai adesea cauzată de leziuni traumatice la nivelul capului fetal în momentul nașterii și leziuni mixte, hipoxico-traumatice ale sistemului nervos central.
În centrul dezvoltării leziunilor perinatale ale sistemului nervos central se află numeroși factori care afectează starea fătului în timpul sarcinii și nașterii și a nou-născutului în primele zile ale vieții sale, determinând posibilitatea dezvoltării diverselor boli atât în \u200b\u200bprimul an de viață al copilului, cât și la o vârstă mai înaintată.
MOTIVE PENTRU DEZVOLTARE
Motive care influențează apariția leziunilor perinatale ale sistemului nervos central.
- Boli somatice ale mamei cu simptome de intoxicație cronică.
- Boli infecțioase acute sau exacerbarea focarelor cronice de infecție în corpul mamei în timpul sarcinii.
- Malnutriția și imaturitatea generală a unei femei însărcinate.
- Boli ereditare și tulburări metabolice.
- Curs patologic al sarcinii (toxicoză precoce și târzie, amenințare cu încetarea sarcinii etc.).
- Efecte nocive ale mediului, condiții de mediu nefavorabile (radiații ionizante, efecte toxice, inclusiv utilizarea diverselor substanțe medicinale, poluarea mediului cu săruri de metale grele și deșeuri industriale etc.).
- Curs patologic al nașterii (travaliu rapid, slăbiciune a muncii etc.) și traume atunci când se folosește ajutorul de naștere.
- Prematuritatea și imaturitatea fătului cu diferite tulburări ale funcțiilor sale vitale în primele zile de viață.
Perioada antatală
Factorii nocivi ai perioadei prenatale includ:
- infecții intrauterine
- exacerbarea bolilor cronice ale mamei în așteptare cu modificări adverse în metabolism
- intoxicaţie
- acțiunea diferitelor tipuri de radiații
- condiționare genetică
Avortul este, de asemenea, de mare importanță atunci când un copil se naște prematur sau biologic imatur din cauza dezvoltării intrauterine afectate. Un copil imatur, în majoritatea cazurilor, nu este încă pregătit pentru procesul de naștere și primește daune semnificative în timpul nașterii.
Este necesar să se acorde atenție faptului că în primul trimestru al vieții intrauterine, toate elementele de bază ale sistemului nervos al copilului nenăscut sunt formate, iar formarea barierei placentare începe abia din a treia lună de sarcină. Agenți cauzali ai bolilor infecțioase, cum ar fi toxoplasmoza. clamidia, listeroza, sifilisul, hepatita serică, citomegalia etc., care au pătruns placenta imatură din corpul mamei, afectează profund organele interne ale fătului, inclusiv sistemul nervos în curs de dezvoltare al copilului. Aceste daune aduse fătului în acest stadiu al dezvoltării sale sunt generalizate, dar sistemul nervos central suferă în primul rând. Ulterior, când placenta s-a format deja și bariera placentară este suficient de eficientă, efectele factorilor nefavorabili nu mai duc la formarea de malformații fetale, ci pot provoca nașterea prematură, imaturitatea funcțională a copilului și hipotrofia intrauterină.
În același timp, există factori care pot afecta negativ dezvoltarea sistemului nervos fetal în orice perioadă a sarcinii și chiar înaintea acesteia, afectând organele și țesuturile reproducătoare ale părinților (radiații penetrante, consum de alcool, intoxicație acută severă).
Perioada intranatală
Factorii nocivi intranatali includ toți factorii nefavorabili ai procesului de naștere, care afectează inevitabil copilul:
- perioadă lungă de uscat
- absența sau severitatea slabă a contracțiilor și stimularea inevitabilă în aceste cazuri
- activitate generică
- deschiderea insuficientă a canalului nașterii
- manopera rapida
- utilizarea tehnicilor manuale obstetrice
- secțiune cezariană
- împletirea cordului ombilical al fătului
- greutatea corporală mare și dimensiunea fătului
Grupurile de risc pentru vătămarea intranatală sunt copiii prematuri și copiii cu greutate corporală mică sau prea mare.
Trebuie menționat că deteriorarea intranatală a sistemului nervos în majoritatea cazurilor nu afectează în mod direct structurile creierului, însă consecințele lor în viitor afectează în mod constant activitatea și maturizarea biologică a creierului în curs de dezvoltare.
Perioada postnatală
Având în vedere perioada postnatală, se poate remarca faptul că aici, în geneza afectării sistemului nervos central, cel mai mare rol îl joacă
- neuroinfecțiile
- trauma
PROIECTARE ȘI REZULTATE
La un copil diagnosticat cu leziuni cerebrale perinatale după 1 lună de viață, medicul este capabil să stabilească prognosticul dezvoltării ulterioare a copilului, care poate fi caracterizat atât prin recuperare completă, fie prin dezvoltarea unor tulburări minime ale sistemului nervos central, precum și boli grave care necesită tratament obligatoriu și observare de către un neurolog.
Principalele opțiuni pentru consecințele afectării perinatale asupra sistemului nervos central și a copiilor mici:
- Recuperare completa
- Întârzierea dezvoltării mentale, motorii sau a vorbirii copilului
- (disfuncție minimă a creierului)
- Reacții neurotice
- Sindromul cerebrastenic (posttraumatic)
- Sindromul disfuncției autonomo-viscerale
- Hidrocefalia
- Parazita cerebrala
La copiii cu consecințele afectării creierului perinatal la o vârstă înaintată, există adesea încălcări ale adaptării la condițiile de mediu, manifestate prin diferite tulburări de comportament, manifestări nevrotice, sindrom de hiperactivitate, sindrom astenic, inadecvare școlară, afectări vegetativ-viscerale etc.
Având în vedere alfabetizarea medicală insuficient ridicată a populației și deficitul de neurologi pediatri, în special în primul an de viață, acești copii nu primesc reabilitare deplină.
Practica educatorilor și a profesorilor instituțiilor preșcolare și a claselor școlare primare arată că, în ultimii ani, numărul copiilor cu deficiențe de vorbire, lipsă de atenție, memorie, distragere crescută și oboseală mentală a crescut brusc. Mulți dintre acești copii prezintă tulburări de adaptare socială, defecte de postură, dermatoze alergice, diverse disfuncții ale tractului gastro-intestinal și disgrafie. Spectrul acestor tulburări este destul de larg și variat, iar „setul” de defecte la fiecare copil este individual.
Trebuie menționat imediat că, cu un diagnostic în timp util în copilărie, tulburările existente, în primul rând ale sistemului nervos, în majoritatea covârșitoare a cazurilor pot fi eliminate aproape complet prin măsuri corective, iar copiii în viitor pot trăi o viață deplină.
Odată cu începutul cursurilor la școală, procesul de adaptare necorespunzătoare cu manifestări ale încălcărilor funcțiilor superioare ale creierului, simptome somatice și autonome care însoțesc disfuncții cerebrale minime, crește ca o avalanșă.
Diagnosticul leziunilor perinatale ale sistemului nervos central
Diagnosticul afectării creierului perinatal poate fi făcut numai pe baza datelor clinice, datele diferitelor metode de cercetare sunt de natură auxiliară și sunt necesare nu pentru realizarea diagnosticului în sine, ci pentru clarificarea naturii și localizării leziunii, evaluarea dinamicii bolii și eficacitatea tratamentului.
Metode suplimentare de cercetare în diagnosticul leziunilor perinatale ale sistemului nervos central
Diagnosticare cu ultrasunete (ECHO-EG, NSG, sonografie Doppler)
Echoencefalografie - ECHO-EG
O metodă de diagnosticare cu ultrasunete bazată pe proprietatea ecografiei de a devia la interfața dintre suporturile cu densități diferite. Metoda face posibilă estimarea mărimii celui de-al treilea ventricul al creierului, indicele ventricular și amplitudinea pulsărilor.
Echoencefalografia unidimensională este folosită pe scară largă în diferite instituții medicale, inclusiv în cele pentru copii, pentru a determina deplasarea structurilor liniei medii ale creierului, cu suspiciunea de hemoragie intracraniană și de extindere a secțiunilor corespunzătoare ale căilor lichidului cefalorahidian.
O metodă modernă și sigură de imagistică a creierului, care permite prin fontanele mari deschise, suturile, canalul auditiv extern sau orbita să evalueze starea țesutului creierului, formațiunile spațiului anterior, mijlociu, posterior și fosei craniene și a lichidului cefalorahidian, intracraniene) leziuni cerebrale.
Cu ajutorul neurosonografiei, este descrisă structura și echogenitatea (densitatea ecoului) a medulei, dimensiunea și forma spațiilor lichidului cefalorahidian și sunt evaluate modificările acestora.
Cea mai importantă caracteristică a metodei este abilitatea acesteia
pentru a releva prezența nașterii și a leziunilor cerebrale precoce postpartum (hemoragii cerebrale și infarcturi cerebrale) și pentru a evalua natura consecințelor unor astfel de leziuni, pentru a identifica modificările atrofice la nivelul creierului și modificările țesutului creierului și a lichidului cefalorahidian în hidrocefalie.
Metoda face posibilă determinarea prezenței edemului țesutului cerebral, compresiei și dislocării structurilor creierului, malformațiilor și tumorilor sistemului nervos central, leziuni ale creierului în leziunile traumatice ale creierului.
Cu un studiu neurosonografic repetat (dinamic), este posibil să se evalueze dinamica modificărilor structurale identificate anterior în țesutul creierului și lichidul cefalorahidian.
Metoda se bazează pe capacitatea unui semnal cu ultrasunete la trecerea printr-un mediu în mișcare pentru a-și schimba frecvența și a fi reflectată din acest mediu și face posibilă evaluarea cantității de flux de sânge în vasele intracerebrale (vasele cerebrale) și vasele extracerebrale și este extrem de precisă în procesele ocluzive.
Diagnostice neurofiziologice (EEG, ENMG, potențiale evocate)
Electroencefalografia este o metodă de studiu a activității funcționale a creierului, bazată pe înregistrarea potențialelor electrice ale creierului. Tehnica permite evaluarea corectă a stării activității funcționale a creierului, a etapelor de maturare a activității bioelectrice a creierului la copiii din primii ani de viață și oferă informații despre prezența modificărilor patologice ale activității bioelectrice în diferite boli ale sistemului nervos central.
Un studiu electroencefalografic în somn este cea mai adecvată metodă pentru evaluarea stării funcționale a creierului copiilor la început, întrucât sugarii și copiii mici își petrec cea mai mare parte a timpului în somn și, în plus, când înregistrează un EEG în vis, artefacte ale tensiunii musculare (activitatea electrică a mușchilor ), care în starea de veghe sunt suprapuse activității bioelectrice a creierului, distorsionând acestea din urmă.
Trebuie adăugat că EEG-ul de veghe la nou-născuți și copii mici nu este suficient de informativ, deoarece ritmul lor principal cortical nu este format.
Cu toate acestea, pe EEG-ul somnului, deja în primele luni ale vieții unui copil, se observă toate ritmurile de bază ale activității bioelectrice inerente EEG-ului somnului unui adult. Studiul neurofiziologic al somnului folosind EEG și un complex de diverși indicatori fiziologici permite diferențierea fazelor și etapelor somnului și testarea stării funcționale a creierului.
Potențiale evocate - PE
Potențialele evocate ale creierului reprezintă activitatea electrică a neuronilor creierului care apare ca răspuns la stimularea analizatorului corespunzător. Conform metodei de obținere, potențialele evocate sunt împărțite în auditive, vizuale și somato-senzoriale.
Potențialele evocate sunt izolate de fundalul activității bioelectrice spontane a creierului (EEG) și sunt adesea utilizate pentru a determina prezența modificărilor pe căile sistemului nervos central și dinamica acestora în caz de deteriorare perinatală a sistemului nervos central.
Potențialele evocate vizual demonstrează calea unui impuls nervos de la nervul optic către zonele vizuale ale regiunilor occipitale ale cortexului cerebral și sunt utilizate mai des la sugarii prematuri pentru a determina starea căilor în regiunea coarnelor posterioare ale ventriculelor laterale, care sunt cel mai adesea afectate de leucomalacia periventriculară.
Potențialele evocate auditive reflectă trecerea unui impuls nervos de la nervul auditiv la zonele de proiecție ale cortexului cerebral și sunt utilizate mai des la sugari la termen.
Potențialele evocate somato-senzoriale reflectă calea parcursă de un semnal electric în timpul stimulării nervilor periferici către zona de proiecție corespunzătoare a scoarței cerebrale și sunt utilizate atât la sugari, cât și la termen.
Monitorizare video
Este o metodă de diagnostic simplă și relativ ieftină care vă permite să evaluați etapele formării activității motorii spontane a copilului din momentul nașterii, folosind analiza video. Se evaluează activitatea motorie spontană a copilului, actualitatea și natura modificării tipurilor de activitate motorie.
Combinarea monitorizării EEG în stare de veghe și somn natural cu îndepărtarea altor indicatori fiziologici ai activității vitale a copilului (ENMG, EOG etc.) și monitorizarea video face posibilă diferențierea mai precisă a stărilor paroxistice de diferite origini la copii mici.
Electroneuromiegrafie - ENMG
EMG (electromiografia) și ENMG (electroneuromiegrafie) sunt adesea utilizate în diagnosticul leziunilor perinatale ale sistemului nervos, inclusiv cele cu natură hipoxică (la nou-născuții sănătoși și copiii născuți în hipoxie, se dezvăluie activitate electrică diferită a mușchilor, diferind în amplitudinea și frecvența contracțiilor clonice ale fibrelor musculare în timpul diverse variante de manifestări ale leziunilor perinatale ale sistemului nervos central).
Metode de cercetare cu raze X (CT, RMN, PET)
Tomografie computerizată - CT
Tomografia computerizată este o metodă de cercetare bazată pe scanarea secvențială a organelor și a părților corpului uman cu o radiografie și restaurarea ulterioară a imaginii secțiunilor obținute.
Metoda de vizualizare a modificărilor macrostructurale în sistemul nervos central (hemoragie, chisturi, tumori etc.), utilizată pe scară largă la copiii mai mari și în practica adulților, este destul de problematică pentru a fi utilizată la copiii mici datorită necesității anesteziei (pentru a realiza imobilitatea copilului).
Imagistica prin rezonanta magnetica - RMN
Imagistica prin rezonanță magnetică este o metodă de cercetare care face posibilă evaluarea nu numai a încălcării macrostructurii organului studiat, ci și a stării și diferențierii țesutului cerebral, identificarea focarelor cu densitate crescută și scăzută și semne de edem cerebral.
Tomografie cu emisie de pozitroni - PET
Tomografia cu emisie de pozitroni - vă permite să determinați rata metabolică a țesuturilor și intensitatea fluxului sanguin cerebral la diferite niveluri și în diferite structuri ale sistemului nervos central.
TRATAMENTUL CONSECUȚIILOR DE DREPT PERINATAL AL \u200b\u200bSISTEMULUI NERVOS CENTRAL
Leziunile cerebrale în perioada perinatală sunt principala cauză a dizabilității și a neadaptării la copii.
Tratamentul perioadei acute de leziuni perinatale ale sistemului nervos central se realizează într-un spital, sub supravegherea constantă a unui medic.
Tratamentul consecințelor leziunilor sistemului nervos central din perioada perinatală, pe care pediatrii și neurologii le întâlnesc deseori, include terapie medicamentoasă, masaj, exerciții de fizioterapie și proceduri de fizioterapie, acupunctura și elemente de corecție pedagogică sunt deseori utilizate.
Cerințele pentru tratament ar trebui să fie destul de mari și, trebuie adăugat că accentul principal în tratarea consecințelor afectării sistemului nervos central din perioada perinatală se face tocmai pe metodele fizice de expunere (terapie de exercițiu, masaj, FTL etc.), în timp ce tratamentul medicamentos este utilizat doar într-un număr de cazuri (convulsii, hidrocefalie etc.).
Tactica de tratament a principalelor sindroame care apar la nou-născuți, sugari și copii mici cu leziuni cerebrale de diferite origini
Sindromul hipertensiunii arteriale intracraniene
Controlul volumului de lichid din lichidul cefalorahidian este esențial în tratament. Medicamentul la alegere în acest caz este diacarb (inhibitor de anhidrasă carbonică), care reduce producția de lichid cefalorahidian și crește fluxul său. Odată cu ineficiența tratamentului presiunii intracraniene crescute cu diacarb, mărirea progresivă a ventriculelor conform metodelor de neuroimagistică și creșterea atrofiei medularei, este recomandabil să se utilizeze metode de tratament neurochirurgical (shunting ventriculo-peritoneal sau ventriculo-pericardic).
Sindromul tulburării de mișcare
Tratamentul tulburărilor de mișcare se realizează în conformitate cu natura tulburărilor de mișcare.
Pentru sindromul de hipotensiune musculară (scăderea tonusului muscular), se utilizează dibazol sau, uneori, galantamină. Avantajul acestor medicamente constă în acțiunea lor directă asupra sistemului nervos central, în timp ce alte medicamente acționează asupra sistemului nervos periferic. Cu toate acestea, numirea acestor medicamente trebuie să fie foarte atentă pentru a evita înlocuirea hipotensiunii musculare cu stări spastice.
Pentru sindromul de hipertensiune musculară (creșterea tonusului muscular), se folosește midocalm sau baclofen.
Cu toate acestea, rolul principal în tratamentul sindromului tulburărilor de mișcare la copii cu consecințe ale afectării SNC perinatale este jucat de metodele fizice de expunere enumerate mai sus.
Sindrom de excitabilitate neuro-reflexă crescută
Nu există încă o tactică clară general acceptată pentru gestionarea copiilor cu sindrom de excitabilitate neuro-reflexă crescută, mulți experți tratează această afecțiune ca o stare de graniță și sfătuiesc doar să observe astfel de copii, abținându-se de la tratament.
În practica internă, unii medici continuă să utilizeze medicamente destul de grave (fenobarbital, diazepam, sonapax etc.) pentru copiii cu sindrom de excitabilitate neuro-reflexă crescută, a cărei numire în cele mai multe cazuri este puțin justificată. Prescripția medicamentelor nootrope cu efecte inhibitoare, precum patnogam, fenibut, este răspândită. Fitoterapia este folosită destul de eficient (ceaiuri sedative, ceaiuri și decocturi).
În prezența unei întârzieri în vorbirea, dezvoltarea mentală sau motorie, medicamentele de bază ale medicinei interne în tratamentul acestor afecțiuni sunt medicamentele nootrope (nootropil, aminalon, encefal). Împreună cu nootropicele, toate tipurile de activități sunt utilizate pentru dezvoltarea funcției afectate (cursuri cu un logoped, psiholog etc.).
Epilepsie
Sau, cum această boală este adesea numită în Rusia, sindromul epileptic este adesea una dintre consecințele afectării creierului perinatal. Tratamentul acestei boli trebuie efectuat de un neurolog cu calificări suficiente în acest domeniu sau de un epileptolog, care este de preferat.
Pentru tratamentul epilepsiei se folosesc anticonvulsivante (anticonvulsivante), a căror numire și control este realizată direct de medicul curant. Retragerea bruscă a medicamentelor, înlocuirea unui medicament cu altul sau orice modificare neautorizată a regimului de administrare a anticonvulsivantelor provoacă adesea dezvoltarea convulsiilor epileptice. Deoarece anticonvulsivantele nu sunt medicamente inofensive, acestea trebuie luate strict conform indicațiilor (un diagnostic bine stabilit de epilepsie, sindrom epileptic).
Disfuncție cerebrală minimă (MMD, sindrom de hiperactivitate, copil hipermotor)
Dezvoltarea acestui sindrom este asociată cu imaturitatea și scăderea activității mecanismelor inhibitoare ale creierului. Prin urmare, în unele țări străine, amfetaminele interzise pentru utilizare în Rusia sunt folosite pentru a trata acest sindrom (medicamentele intră în categoria substanțelor narcotice care sunt rapid dependente).
Sunt utilizate, de asemenea, diverse elemente de corecție pedagogică, ore cu un psiholog și logoped, exerciții pentru concentrarea atenției.
Când se naște un copil, organele sale interne și sistemele corpului nu sunt încă complet formate. Acest lucru este valabil și pentru sistemul nervos central, care este responsabil pentru viața socială normală a unei persoane. Pentru ca procesul de formare să fie finalizat, este necesară o anumită perioadă de timp.
În ultimii ani, numărul patologiilor SNC la sugari a crescut semnificativ. Ele se pot dezvolta chiar și în perioada prenatală și apar și în timpul nașterii sau imediat după acestea. Astfel de leziuni, care afectează în mod negativ funcționarea sistemului nervos, pot provoca complicații grave și chiar handicap.
Ce este afectarea SNC perinatală?
Deteriorarea perinatală a sistemului nervos central, prescurtată ca PPCNS, este o serie de patologii care sunt legate de disfuncționalități ale funcționării creierului și de anomaliile de dezvoltare din structura acestuia. Există abateri similare de la normă la copii în perioada perinatală, al cărui interval de timp este în intervalul de la 24 de săptămâni de sarcină la primele 7 zile de viață după naștere, inclusiv.
În prezent, PPTSNS la nou-născuți este un fenomen destul de frecvent. Acest diagnostic se face la 5-55% dintre bebeluși. Gama largă de indicatori se datorează faptului că deseori leziunile SNC de acest fel trec cu ușurință și rapiditate. Cazurile de forme severe de afectare perinatală apar la 1-10% dintre copiii care s-au născut la momentul stabilit. Bebelușii prematuri sunt mai susceptibili la boli.
Clasificarea bolii
Draga cititorule!
Acest articol vorbește despre modalități tipice de rezolvare a întrebărilor dvs., dar fiecare caz este unic! Dacă doriți să știți cum să rezolvați problema dvs. particulară - puneți-vă întrebarea. Este rapid și gratuit!
În medicina modernă, se obișnuiește clasificarea anomaliilor în funcționarea normală a sistemului nervos central, în conformitate cu ceea ce provoacă această sau acea patologie. În acest sens, fiecare încălcare are propriile forme și simptome. Există 4 tipuri patologice principale de leziuni ale SNC:
- traumatic;
- dismetabolici;
- infecțioase;
- geneza hipoxică.
Leziune perinatală la un nou-născut
Leziunile perinatale ale sistemului nervos central sunt considerate a fi cele care se dezvoltă în perioada perinatală, cea mai mare parte a acestora apărând în perioada intrauterină. Riscurile unui copil care dezvoltă o depresie a sistemului nervos central cresc dacă, în timpul sarcinii, o femeie a suferit:
- infecție cu citomegalovirus (vă recomandăm să citiți :);
- toxoplasmoza;
- rubeolă;
- infecție cu herpes;
- sifilis.
Bebelușul poate avea leziuni intracraniene și ale coloanei vertebrale sau ale sistemului nervos periferic în timpul nașterii, ceea ce poate provoca, de asemenea, leziuni perinatale. Efectele toxice asupra fătului pot perturba procesele metabolice și pot afecta negativ activitatea creierului.
Deteriorarea hipoxic-ischemică a sistemului nervos
Deteriorarea hipoxico-ischemică a sistemului nervos este una dintre formele patologiei perinatale, care este cauzată de hipoxia fetală, adică de un aport insuficient de oxigen pentru celule.
Manifestarea formei hipoxico-ischemice este ischemia cerebrală, care are trei grade de severitate:
- Primul. Este însoțită de depresie sau excitare a sistemului nervos central, care durează până la o săptămână după naștere.
- Al doilea. La depresia / excitația sistemului nervos central, care durează mai mult de 7 zile, se adaugă convulsii, creșterea presiunii intracraniene și tulburări vegetativ-viscerale.
- Al treilea. Ea se caracterizează printr-o afecțiune convulsivă severă, disfuncții ale regiunilor stem ale creierului și o presiune intracraniană ridicată.
Boala genezei mixte
Pe lângă geneza ischemică, leziunile hipoxice ale sistemului nervos central pot fi cauzate de hemoragii de origine non-traumatică (hemoragice). Acestea includ hemoragii:
- tip intraventricular 1, 2 și 3 grade;
- tip primar subarahnoid;
- în substanța creierului.
Combinația formelor ischemice și hemoragice se numește mixte. Simptomele sale depind exclusiv de localizarea hemoragiei și de severitate.
Caracteristici ale diagnosticului PCNS
După naștere, copiii sunt examinați de un neonatolog fără greș, evaluând gradul de hipoxie. El este cel care poate suspecta leziuni perinatale prin schimbări în starea nou-născutului. Concluzia despre prezența patologiei este confirmată sau refutată în primele 1-2 luni. În tot acest timp, bebelușul este sub supravegherea medicilor, respectiv un neurolog, un pediatru și un specialist suplimentar cu o atenție restrânsă (dacă este necesar). Abaterile în activitatea sistemului nervos necesită o atenție specială pentru a le putea corecta la timp.
Forme și simptome ale cursului bolii
Deteriorarea perinatală a sistemului nervos central al unui nou-născut poate apărea sub 3 forme diferite, care se caracterizează prin propriile simptome:
- uşor;
- mediu;
- greu.
Cunoscând simptomatologia, care vorbește despre suprimarea sistemului nervos central, este posibil să se stabilească un diagnostic în stadiile incipiente și să se trateze boala în timp util. Tabelul de mai jos descrie simptomele care însoțesc cursul bolii pentru fiecare dintre formele sale:
Formular PPTSNS Simptome tipice Uşor
- excitabilitate ridicată a reflexelor nervoase;
- tonus muscular slab;
- alunecare glisantă;
- tremurul bărbiei, brațelor și picioarelor;
- mișcări rătăcitoare ale ochilor;
- mișcări nervoase.
In medie
- lipsa emoției;
- tonus muscular slab;
- paralizie;
- convulsii;
- sensibilitate crescută;
- activitate motorie spontană a ochilor.
Greu
- convulsii;
- insuficiență renală;
- perturbări ale intestinului;
- probleme cu sistemul cardiovascular;
- funcționarea afectată a sistemului respirator.
Motive de dezvoltare
Foarte des, cauza dezvoltării PPTSNS este hipoxia fetală în perioada prenatală.
Printre motivele care duc la afectarea perinatală a sistemului nervos central la un sugar, merită menționate patru dintre principalele:
- Hipoxie fetală în perioada intrauterină. Această abatere se datorează lipsei de oxigen care intră în sângele copilului din corpul mamei. Factorii provocatori sunt condițiile de muncă dăunătoare ale femeii însărcinate, dependențe precum fumatul, bolile infecțioase din trecut și avorturile anterioare.
- Leziuni de muncă. Dacă o femeie are o muncă slabă sau copilul rămâne în pelvisul mic.
- Întreruperea proceselor metabolice. Ele pot fi cauzate de componente toxice care intră în corpul unei femei însărcinate, împreună cu țigări, băuturi alcoolice, substanțe narcotice și medicamente puternice.
- Infecții virale și bacteriene care intră în corpul mamei în timpul sarcinii, prescurtate ca IUI - infecții intrauterine.
Consecințele bolii
În cele mai multe cazuri, până când copilul are un an, aproape toate simptomele care însoțesc deteriorarea sistemului nervos dispar. Din păcate, acest lucru nu înseamnă deloc că boala a redus. De obicei, după o astfel de boală, există întotdeauna complicații și consecințe neplăcute.
După PCNS amânată, părinții se pot confrunta cu hiperactivitatea copilului
Printre ele se remarcă:
- Hyperactivity Disorder. Acest sindrom se caracterizează prin agresivitate, tulburări, dificultăți de învățare și probleme de memorie.
- Întârziere în dezvoltare. Acest lucru se aplică atât dezvoltării fizice, cât și vorbirii.
- Sindromul cerebroastenic. El se caracterizează prin dependența copilului de condițiile meteorologice, schimbările de dispoziție, somnul neliniștit.
Cele mai grave consecințe ale opresiunii sistemului nervos central, care duc la dizabilitatea copilului, sunt:
- epilepsie;
- paralizie cerebrală;
- hidrocefalie (recomandăm să citești :).
Grup de risc
Prevalența pe scară largă a diagnosticului leziunilor perinatale ale sistemului nervos la un nou-născut se datorează multor factori și afecțiuni care afectează dezvoltarea intrauterină a fătului și nașterea unui copil.
La femeile însărcinate care au dus un stil de viață sănătos, iar copilul s-a născut la timp, probabilitatea de PPTSNS este redusă brusc la 1,5-10%.
Grupul cu risc ridicat, care este de 50%, include bebelușii:
- cu o prezentare a copiilor;
- prematur sau, invers, prematur;
- cu o greutate mare la naștere care depășește 4 kg.
Factorul ereditar este, de asemenea, esențial. Cu toate acestea, este dificil de a prezice exact ce poate provoca depresia sistemului nervos central la un copil și depinde mai mult de situația în ansamblu.
Diagnostice
Orice afecțiuni ale activității creierului sunt dificil de diagnosticat într-un stadiu incipient. Bebelușii sunt diagnosticați cu leziuni perinatale ale sistemului nervos central în primele luni de viață, pornind de la prezența unor probleme cu aparatul motor și de vorbire, precum și luând în considerare tulburările mentale. Mai aproape de an, specialistul ar trebui să concretizeze deja tipul de boală sau să respingă concluzia anterioară.
Afecțiunile sistemului nervos reprezintă un pericol grav pentru sănătatea și dezvoltarea copilului, de aceea este important să diagnosticați problema la timp pentru a efectua un tratament adecvat. Dacă un nou-născut se comportă necaracteristic și el are primele simptome ale unei boli, părinții ar trebui să-i arate cu siguranță medicului. Inițial, el efectuează un examen, dar pentru un diagnostic precis, este posibil ca o astfel de procedură să nu fie suficientă. Doar o abordare integrată va dezvălui boala.
La cea mai mică suspiciune de dezvoltare a PPCNS a copilului, este necesar să se arate imediat medicului
Din acest motiv, de obicei, sunt prescrise suplimentar următoarele studii clinice și de laborator:
- neurosonografie (vă recomandăm să citiți :);
- CT - tomografie computerizată sau RMN - imagistica prin rezonanță magnetică a creierului;
- Ecografie - diagnosticare cu ultrasunete;
- examinarea radiografiei;
- echoencefalografie (Ecouri), reenoencefalografie (REG) sau electroencefalografie (EEG) - metode de diagnostic funcțional (recomandăm să citiți :);
- examen consultativ de către un oftalmolog, kinetoterapeut și psiholog.
Tratament bazat pe simptome
Tratamentul oricăror patologii ale sistemului nervos central la nou-născuți trebuie să fie efectuat în primele luni de viață, deoarece în acest stadiu aproape toate procesele sunt reversibile, fiind posibilă restabilirea completă a funcțiilor cerebrale afectate.
În primele luni de viață, PPTSNS este ușor de tratat
Pentru aceasta, se realizează o terapie medicamentoasă adecvată, care permite:
- îmbunătățește nutriția celulelor nervoase;
- stimulează circulația sângelui;
- normalizați tonusul muscular;
- normalizarea proceselor metabolice;
- scuti copilul de convulsii;
- opriți umflarea creierului și a plămânilor;
- crește sau scade presiunea intracraniană.
Când starea copilului se stabilizează, fizioterapia sau osteopatia se efectuează în asociere cu medicamente. Cursurile terapeutice și de reabilitare sunt dezvoltate individual pentru fiecare caz în parte.
Hipertensiune arterială intracraniană
Sindromul hipertensiunii arteriale intracraniene se manifestă ca o creștere în comparație cu norma, umflarea fontanellei mari și dehiscența suturilor craniene (recomandăm citirea :). De asemenea, copilul este nervos și rapid excitabil. Când apar astfel de simptome, bebelușului i se prescriu medicamente diuretice, care efectuează terapie de deshidratare. Pentru a reduce probabilitatea de hemoragie, se recomandă să bea un curs de Lidaza.
În plus, copilul face exerciții gimnastice speciale care ajută la reducerea presiunii intracraniene. Uneori, acupunctura și terapia manuală sunt utilizate pentru a corecta drenarea fluidelor.
Tratamentul complex al PPTSNS include în mod necesar exerciții de consolidare generală a gimnasticii
Tulburări de mișcare
Când diagnosticați un sindrom al tulburărilor de mișcare, tratamentul reprezintă o serie de măsuri care vizează eliminarea problemei:
- Terapia medicamentoasă. Medicamente prescrise, cum ar fi Galantamina, Dibazol, Alizin, Proserin.
- Exerciții de masaj și fizioterapie. Pentru copiii sub un an, sunt necesare cel puțin 4 cursuri de astfel de proceduri, fiecare dintre acestea constând în aproximativ 20 de ședințe cu exerciții special selectate. Acestea sunt selectate în funcție de ceea ce este predispus la abatere: mersul, ședința sau târârea. Masajul și exercițiile de terapie se efectuează folosind unguente.
- Osteopatie. Ea constă în efectuarea masajului organelor interne și impactul asupra punctelor dorite ale corpului.
- Reflexoterapie. S-a stabilit ca fiind cea mai eficientă metodă. Este utilizat în cazurile în care SDF duce la o întârziere la maturizarea și dezvoltarea sistemului nervos.
Creșterea excitabilității neuro-reflexe
Una dintre manifestările posibile ale afectării perinatale în faza acută este excitabilitatea neuro-reflexă crescută.
Referindu-ne la forma ușoară a patologiei, este caracteristică:
- scăderea sau creșterea tonusului muscular;
- reflexe de decolorare;
- somn slab;
- bărbie nerezonabilă tremurând.
Masajul cu electroforeză ajută la refacerea tonusului muscular. În plus, terapia medicamentoasă este efectuată și se poate prescrie tratamentul cu curenți de puls și băi speciale.
Sindromul epileptic
Sindromul epileptic se caracterizează prin convulsii epileptice periodice, care sunt însoțite de convulsii, care zguduie și răsucesc ale membrelor superioare și inferioare și ale capului. Sarcina principală a terapiei în acest caz este să scapi de starea convulsivă.
Finlepsina este prescrisă dacă copilul are un sindrom convulsiv
De obicei, este prescris un curs din următoarele medicamente:
- Diphenin;
- Radodorm;
- Seduxen;
- Finlepsin;
- Fenobarbital.
Disfuncție cerebrală minimă
Disfuncția cerebrală minimă, mai cunoscută sub denumirea de tulburare de hiperactivitate cu deficit de atenție, este o formă de tulburare neurologică cu simptome mici. Tratamentul cu medicamente are ca scop principal eliminarea manifestărilor specifice, în timp ce metodele de influență fizică, respectiv masajul sau educația fizică, sunt capabile să corecteze starea patologică a copilului cu o eficiență mai mare.
Perioada de recuperare
Perioada de recuperare joacă un rol important în recuperarea completă a copilului.
În stadiul de reabilitare din primul an de viață, accentul principal nu este terapia cu medicamente, ci tot felul de proceduri care ajută la activarea acelor funcții care au fost afectate și restabilesc funcționarea normală a sistemului nervos central.
Acestea includ:
- electroforeză cu medicamente;
- ecografie terapeutică;
- exerciții de fizioterapie și gimnastică;
- acupunctura;
- lectii de inot;
- curenți de impuls;
- masaj;
- balneoterapie;
- proceduri termice;
- metodele pedagogice de corecție;
- terapia cu muzica.
În plus, părinții trebuie să creeze anumite condiții de viață pentru un copil cu PCNS:
LEZIUNEA CNS PERINATALĂ
Perioada perinatală (de la 28 de săptămâni de gestație la 7 zile din viața unui copil) este una dintre etapele fundamentale ale ontogenezei, adică dezvoltarea individuală a organismului, ale cărei „evenimente” afectează apariția și evoluția bolilor sistemului nervos și ale organelor interne la copii. Metodele de reabilitare a copiilor cu leziuni perinatale ale sistemului nervos central (SNC), adică restabilirea funcțiilor afectate, sunt în mod evident cel mai mare interes pentru părinți. În primul rând, considerăm important să vă cunoaștem motivele care pot duce la leziuni perinatale ale sistemului nervos central la un copil, precum și la capacitățile de diagnostic ale medicinei moderne. Reabilitarea va fi discutată în următorul număr al revistei. Clasificarea modernă a leziunilor SNC perinatale se bazează pe cauzele și mecanismele care duc la tulburări ale funcționării sistemului nervos central la un copil. Conform acestei clasificări, există patru grupuri de leziuni ale SNC perinatal:
I - leziuni hipoxice ale sistemului nervos central, în care principalul factor dăunător este lipsa oxigenului,
II - leziuni traumatice, în acest caz principalul factor dăunător este deteriorarea mecanică a țesuturilor sistemului nervos central (creier și măduva spinării) în timpul nașterii și în primele minute și ore ale vieții copilului,
III - leziuni dismetabolice și toxic-metaboliceîn timp ce principalul factor dăunător este tulburările metabolice din corpul copilului în perioada prenatală,
IV - daune SNC în bolile infecțioaseperioada perinatala: efectul nociv principal este exercitat de un agent infectios (de obicei un virus).
Trebuie menționat aici că medicii se ocupă adesea de o combinație de mai mulți factori, de aceea această diviziune este într-o anumită măsură arbitrară. Să vorbim mai detaliat despre fiecare dintre grupurile de mai sus.
În primul rând, trebuie spus că leziunile hipoxice ale sistemului nervos central sunt cele mai frecvente. Cauzele hipoxiei fetale intrauterine cronice sunt:
boli ale unei femei însărcinate (diabet, infecție, anemie, hipertensiune arterială etc.),
polihidramnios,
lipsa apei,
Sarcină multiplă etc.
Cauzele hipoxiei acute (adică apărute în timpul nașterii) sunt:
tulburări ale circulației uteroplacentare în caz de abrupt placentar prematur,
Sângerare puternică,
• încetinirea fluxului de sânge în timpul comprimării capului fetal în timpul travaliului în cavitatea pelvină etc.
Durata și severitatea hipoxiei și, în consecință, gradul de afectare a sistemului nervos central sunt determinate de gradul de toxicoză, exacerbarea bolilor concomitente la mamă în timpul sarcinii, în special a sistemului cardiovascular. Sistemul nervos central al fătului este cel mai sensibil la lipsa de oxigen. În cazul hipoxiei intrauterine cronice, se declanșează o serie de modificări patologice (încetinirea creșterii capilarelor creierului, creșterea permeabilității acestora), care contribuie la dezvoltarea unor afecțiuni respiratorii și circulatorii severe în timpul nașterii (această afecțiune se numește asfixie). Astfel, asfixia la nou-născut la majoritatea cazurilor este o consecință a hipoxiei fetale.
Factorul traumatic joacă un rol major în lezarea măduvei spinării. De regulă, există beneficii obstetrice traumatizând fătul cu o masă fetală mare, un pelvis îngustat, inserția necorespunzătoare a capului, prezentarea creionului, utilizarea nejustificată a tehnicilor de protecție perineală (tehnicile de protecție perineală au drept scop restricționarea mișcării rapide a capului fetal de-a lungul canalului nașterii; pe de o parte, aceasta protejează perineul de întindere excesivă, pe de altă parte, timpul de ședere a fătului în canalul nașterii crește, ceea ce, în condiții adecvate, agravează hipoxia), întoarcerea excesivă a capului atunci când este îndepărtat, trăgând în spatele capului la îndepărtarea brâului de umăr, etc. Uneori, astfel de leziuni apar chiar cu efectuarea unei cezariene cu o așa-numită incizie „cosmetică”, de regulă, nu este suficientă pentru îndepărtarea blândă a capului copilului. În plus, manipulările medicale în primele 48 de ore (de exemplu, ventilație mecanică intensivă), în special în cazul copiilor prematuri cu greutate mică la naștere, pot conduce, de asemenea, la dezvoltarea leziunilor SNC perinatale.
III grup
Grupul de afecțiuni metabolice include tulburări metabolice precum sindromul alcoolului fetal, sindromul nicotinei, sindromul de retragere narcotică (adică afecțiuni care se dezvoltă ca urmare a retragerii de droguri), precum și afecțiuni cauzate de acțiunea asupra sistemului nervos central de toxine virale și bacteriene sau medicamente administrate la făt sau copil. droguri.
În ultimii ani, factorul de infecție intrauterină a devenit tot mai important, ceea ce se explică prin metode mai avansate de diagnosticare a infecțiilor. În cele din urmă, mecanismul de deteriorare a sistemului nervos central este determinat în mare măsură de tipul de agent patogen și de severitatea bolii.
Cum se manifestă leziunile SNC perinatale?
Manifestările leziunilor SNC perinatale variază în funcție de gravitatea bolii. Prin urmare uşorforma prezintă inițial o creștere moderată sau o scădere a tonusului muscular și reflexele, simptomele unei depresii ușoare, de obicei după 5-7 zile, sunt înlocuite de excitare cu tremor (tremur) ale mâinilor, bărbie și neliniște motorie. Cand moderatla început, depresia este mai des observată (mai mult de 7 zile) sub formă de hipotensiune musculară, slăbirea reflexelor. Uneori se remarcă convulsii, tulburări senzoriale. Tulburările vegetativ-viscerale sunt adesea observate, manifestându-se prin dischinezii ale tractului gastrointestinal sub formă de scaune instabile, regurgitare, flatulență, dereglare a activității sistemelor cardiovasculare și respiratorii (ritm cardiac crescut sau scăzut, tonuri cardiace înfundate, ritm respirator perturbat etc. .). Cand formă severăprevalează depresia pronunțată și prelungită a sistemului nervos central, convulsiile, tulburările pronunțate ale sistemului respirator, cardiovascular și digestiv.
Desigur, chiar și în maternitate, un neonatolog, atunci când examinează un nou-născut, ar trebui să identifice leziunile perinatale ale sistemului nervos central și să prescrie un tratament adecvat. Dar manifestările clinice pot persista chiar și după externarea din spital și uneori se intensifică. În această situație, mama însăși poate suspecta o „problemă” în sistemul nervos central al copilului. Ce o poate alerta? Aceasta este anxietatea frecventă a copilului sau letargia constantă inexplicabilă, regurgitarea regulată, tremuratul bărbiei, brațele, picioarele, mișcări neobișnuite ale ochilor, înghețare (copilul pare să „înghețe” într-o singură poziție). Sindromul hipertensiv-hidrocefalic este, de asemenea, un sindrom frecvent în cazul leziunilor SNC - în acest caz, trebuie semnalate semne de presiune intracraniană crescută, o creștere rapidă a circumferinței capului (mai mult de 1 cm pe săptămână), deschiderea suturilor craniene, o creștere a dimensiunii fontanelelor și trebuie avertizate diverse -disturbii viscerale.
Diagnosticul reflectă prezența leziunilor perinatale ale sistemului nervos central, dacă este posibil - un grup de factori care au determinat dezvoltarea acestuia și numele sindroamelor, care includ manifestări clinice ale leziunilor sistemului nervos central identificate la un copil. De exemplu: "Leziunea SNC perinatala a genezei hipoxice: sindromul distoniei musculare, sindromul tulburărilor vegetativ-viscerale."
Faze de dezvoltare a procesului patologic
Există patru faze ale dezvoltării procesului patologic cu leziuni ale sistemului nervos la copii în primul an de viață.
Prima fază este o perioadă acută a bolii, care durează până la 1 lună de viață, asociată direct cu hipoxie și tulburări circulatorii, clinic se poate manifesta sub forma sindromului depresiei sau a sindromului excitației SNC.
A doua fază a procesului patologic se extinde la 2-3 luni de viață, severitatea tulburărilor neurologice scade: starea generală se îmbunătățește, activitatea motorie crește, tonusul muscular și reflexele se normalizează. Indicatorii electroencefalografici sunt îmbunătățiți. Acest lucru se datorează faptului că creierul afectat nu își pierde capacitatea de a se recupera, dar durata celei de-a doua faze este scurtă și în curând (până la a treia lună de viață) poate apărea o creștere a fenomenelor spastice. Faza „speranțelor nejustificate pentru recuperarea completă” se încheie (poate fi denumită faza normalității false).
A treia fază - faza fenomenelor spastice (3-6 luni de viață) se caracterizează prin predominanța hipertensiunii musculare (adică, creșterea tonusului muscular). Copilul își aruncă înapoi capul, își apleacă brațele la coate și le aduce la piept, îi încrucișează picioarele și le pune pe degetele de la picioare atunci când sunt sprijinite, tremururile sunt exprimate, stările convulsive nu sunt mai puțin frecvente etc. numărul de neuroni alterați distrofic). În același timp, la mulți copii cu leziuni hipoxice ale sistemului nervos, progresul conturat în a doua fază a bolii este fixat, care se găsește sub forma scăderii tulburărilor neurologice.
A patra fază (7-9 luni de viață) se caracterizează prin împărțirea copiilor cu leziuni perinatale ale sistemului nervos în două grupuri: copii cu tulburări psiho-neurologice evidente până la forme severe de paralizie cerebrală (20%) și copii cu normalizare a modificărilor observate anterior în sistemul nervos (80 %). Această fază poate fi denumită convențional faza de finalizare a bolii.
Diagnosticul leziunilor perinatale ale sistemului nervos central se bazează pe analiza datelor privind cursul sarcinii, nașterea, informații despre starea copilului în spital, care a fost evaluarea pe scara Apgar în timpul nașterii. Este obligatorie examinarea copilului de către un neurolog în prima lună de viață pentru a evalua starea sistemului nervos. Dacă suspectați prezența encefalopatiei perinatale, copilul trebuie consultat cu un oftalmolog pentru a examina fondul. În prezent, metodele instrumentale pentru diagnosticarea stării creierului nou-născuților sunt utilizate pe scară largă.
Neurosonografia este o examinare ecografică bidimensională a structurilor anatomice ale creierului prin fontanela mare. Tomografia computerizată a creierului ajută la obiectivarea modificărilor hipoxice ale țesutului creierului în structurile cerebelului și trunchiului creierului, care nu sunt clar detectate prin neurosonografie. Studiul electroencefalografic (EEG) relevă focare de activitate epileptică. Studiul EEG are o importanță deosebită pentru identificarea unui grup de risc pentru sindromul convulsiv și diagnosticarea convulsiilor „silențioase” clinic.
Tratamentul perioadei acute de encefalopatie perinatală se realizează de specialiștii maternității. Dacă este necesar, copilul este transferat într-un departament specializat pentru nou-născuții din centrele de tratament pentru copii. Se folosesc medicamente care îmbunătățesc circulația cerebrală (vinpocetină, actovegin), piracetam și se efectuează terapia sindromului.
Tratamentul perioadei de recuperare se realizează și sub supravegherea unui neuropatolog. Depinde de ce manifestări clinice prevalează la copil. Dacă este necesar, utilizați anticonvulsivante, diuretice, vitamine, piracetam și alte medicamente. Se efectuează cursuri repetate de masaj, medicamente pe bază de plante, homeopatie.
Dacă un copil are hidrocefalie, el necesită supravegherea unui neurochirurg.
Recuperarea completă are loc la 20-30% dintre copii. Consecințele frecvente ale encefalopatiei transferate sunt disfuncția cerebrală minimă, sindromul hidrocefalic, distonia vegetativ-vasculară. Cele mai severe rezultate sunt paralizia cerebrală și epilepsia.
Prevenirea encefalopatiei perinatale la copii constă în respectarea de către mama în expectativă a unui regim de odihnă, alimentație adecvată în timpul sarcinii și corectarea în timp util a toxicozei. Gestionarea corectă a muncii este foarte importantă. În primele luni de viață, ar trebui să fii foarte atent la copil și să evaluezi corect comportamentul și starea de bine a acestuia.