Prevenirea infecției nosocomiale chirurgicale este justificată dacă riscul de infecții postoperatorii este mare sau consecințele acestora sunt catastrofale.
Alegerea pentru prevenirea infecțiilor nosocomiale chirurgicale este determinată de localizarea plăgii și de tipul acestora. În funcție de riscul de complicații infecțioase, rănile sunt împărțite în patru tipuri: răni curate, răni contaminate condiționat, răni contaminate, murdare. Ghidurile reprezintă standardele Colegiului American și ale Societății pentru controlul infecțiilor chirurgicale.
Rănile curate - acestea sunt răni chirurgicale neinfectate în care nu se observă semne de inflamație și care nu comunică cu lumenul tractului respirator, tractului gastro-intestinal și tractului urinar. În plus, acestea sunt operații planificate cu impunerea de suturi primare sau cu instalarea unui sistem de drenaj închis. În această categorie sunt incluse rănile chirurgicale în urma traumatismelor care nu penetrează. În cazul rănilor curate, terapia antimicrobiană profilactică nu este indicată, cu excepția pacienților cu risc ridicat de infecție și în circumstanțele în care consecințele infecției pot pune viața în pericol (de exemplu, implantarea unei proteze, cum ar fi o supapă cardiacă artificială; chirurgie cu inimă deschisă pentru corectarea defectelor anatomice; intervenție chirurgicală la antecedente de imunitate afectată, congenitale sau cauzate de glucocorticoizi sau chimioterapie anticanceroasă; intervenție chirurgicală la nou-născuți). Terapia antimicrobiană empirică sistemică pentru răni curate este recomandată pentru prevenirea infecțiilor nosocomiale chirurgicale, dacă pacientul are o infecție cu o altă localizare.
Rănile contaminate condiționat - acestea sunt răni chirurgicale cu pătrundere planificată în lumenul tractului respirator, tractului gastro-intestinal sau tractului urinar; nu există o contaminare preoperatorie neobișnuită. Aceste răni apar în timpul operațiilor pe tractul biliar, apendicele, vaginul și orofaringele, în care nu există semne de infecție sau încălcări semnificative ale tehnologiei. Rănile curate după operațiile de urgență sunt, de asemenea, contaminate condiționat. Numele sugerează că rănile sunt curate, dar există riscul contaminării; acest risc este diferit. Recomandările pentru copii se obțin prin extrapolarea datelor de la adulți. Prevenirea infecțiilor nosocomiale chirurgicale este indicată pentru operații pentru unele operații pe tractul gastro-intestinal, precum și pentru operații pe tractul urinar sau studii instrumentale ale tractului urinar pe fundalul obstrucției sau bacteriuriei lor.
LA răni contaminate include răni deschise, proaspete și accidentale; încălcări semnificative ale tehnologiei în timpul operațiunilor, sterile în alte privințe; răni cu scurgeri semnificative de conținutul tractului gastro-intestinal; rană penetrantă primită în urmă cu mai puțin de 4 ore; incizii în care se găsește inflamație acută nepurulentă.
Categorie răni murdare și infectate include răni penetrante primite în urmă cu mai bine de 4 ore; răni în care rămâne țesutul non-viabil; răni cu semne clinice evidente de infecție; răni cu perforarea organelor interne. Pentru rănile contaminate, murdare, pentru a preveni infecțiile nosocomiale chirurgicale, este indicată terapia antimicrobiană, care poate dura 5-10 zile.
În sensul său cel mai larg, profilaxia antimicrobiană se referă la utilizarea agenților antimicrobieni înainte ca bacteriile să intre în țesuturile unui macroorganism, care este observat cu răni curate, contaminate condiționat. Agenții antimicrobieni prescriși după pătrunderea bacteriilor sunt deja incluși în tratament, lucru observat în cazul rănilor murdare contaminate.
Pentru prevenirea infecției nosocomiale chirurgicale, antibioticele sunt de preferat administrate intravenos cu aproximativ 30 de minute înainte de incizia pielii (scopul este de a maximiza concentrația antibioticului în acest moment). Concentrația adecvată de plasmă și țesut de antibiotice trebuie menținută până la sutura pielii. Reintroducerea este necesară numai pentru operații care durează mai mult de 6 ore. De obicei, terapia cu antibiotice postoperatorii nu este necesară. Când rănile sunt contaminate, antibioticele sunt continuate ca tratament pentru infecție. Antibioticele profilactice după operație nu reduc incidența infecțiilor nosocomiale. Dacă este planificată o intervenție chirurgicală a intestinului, antibioticele pot fi administrate suplimentar pe cale orală, date cu o zi înainte de operație.
Alegerea regimului de profilaxie a antibioticelor pentru infecțiile nosocomiale chirurgicale depinde de tipul de operație, presupusul agent patogen și de siguranța antibioticului. Există multe antibiotice disponibile astăzi. O importanță esențială pentru alegerea antibioticului sunt datele despre sensibilitatea acelor bacterii care se găsesc cel mai adesea în infecții spitalicești într-o anumită instituție.
Sănătatea personalului
Personalul sanitar riscă să fie infectat de la persoanele bolnave. Acest risc este redus prin utilizarea precauțiilor standard și manipularea mâinilor înainte și după contactul cu fiecare pacient. Personalul sanitar infecționat reprezintă o amenințare pentru pacienți. În spitale, sănătatea personalului este gestionată de serviciile de sănătate ale personalului sau de secțiile de securitate profesională. Lucrătorii noi trebuie să excludă bolile infecțioase. Trebuie luate în considerare datele lor de imunizare.
Toți lucrătorii care pot intra în contact cu lichidele corporale sunt imunizați împotriva hepatitei B. Imunizarea antigripală anuală este recomandată tuturor lucrătorilor din domeniul sănătății care vin în contact cu pacienții cu risc de gripă sau complicațiile acesteia. Această abordare de prevenire reduce morbiditatea și absentismul personalului în timpul sezonului de gripă și, de asemenea, reduce infecțiile spitalicești. Imunizarea trebuie încurajată și făcută gratuit, ori de câte ori este posibil. Fiecare centru de îngrijire medicală și ambulatoriu trebuie să respecte reglementările privind SSM. Mai mult decât atât, orice unitate de sănătate în regim de ambulatoriu și internat ar trebui să aibă politici scrise pentru a preveni munca angajaților infectați. Atelierele educaționale periodice sunt necesare pentru a se asigura că personalul este conștient și implementează măsuri pentru combaterea infecțiilor nosocomiale.
Articolul a fost pregătit și editat de: chirurgSERVICIU FEDERAL PENTRU SUPRAVEGHERE ÎN Sfera DE PROTECȚIE
DREPTURILE CONSUMATORILOR ȘI BENEFICIULUI UMAN
DOCTOR SANITAR DE STAT CĂTRE
FEDERAȚIA RUSĂ
PREVENIREA
INFECȚII INTRAHOSPITALE ÎN SPITALUL (UNITĂȚI)
PROFILUL CHIRURGIC AL ORGANIZAȚIILOR MEDICALE
SUPLIMENTARE N 1 LA SANPIN 2.1.3.1375-03
"CERINȚE DE IGIENĂ PENTRU POZIȚIONARE, DISPOZITIV,
ECHIPAMENTE ȘI FUNCȚIONAREA SPITALELOR, SPITALELOR MATERNITĂȚII
ȘI ALTE SPITALII TERAPEUTICE "
Reguli sanitare și epidemiologice
SP 3.1.2485-09
III. Supraveghere epidemiologică a infecțiilor nosocomiale
3.1. Supravegherea epidemiologică a infecțiilor nosocomiale în spitale (secții) chirurgicale include:
identificarea, contabilitatea și înregistrarea infecțiilor nosocomiale la pacienți pe baza datelor anatomice clinice, de laborator, epidemiologice și patologice;
analiza incidenței infecțiilor nosocomiale la pacienți;
identificarea grupurilor și a factorilor de risc pentru infecțiile nosocomiale la pacienți;
caracteristicile procesului de tratament și diagnostic (date despre procedurile chirurgicale și alte invazive);
date despre profilaxia și terapia cu antibiotice;
monitorizarea microbiologică a infecțiilor nosocomiale (date despre identificarea speciilor de infecții nosocomiale izolate de la pacienți, personal, din obiecte de mediu, determinarea sensibilității / rezistenței tulpinilor izolate la agenții antimicrobieni: antibiotice, antiseptice, dezinfectanți etc.);
identificarea, contabilitatea și înregistrarea infecțiilor nosocomiale de către personalul medical;
analiza incidenței infecțiilor nosocomiale în rândul personalului medical;
evaluarea eficacității măsurilor de control și prevenire în curs.
3.2. Medicul-epidemiolog al organizației medicale împreună cu șefii de secții:
organizează controlul asupra detectării infecțiilor nosocomiale și înregistrarea operațională (zilnică) a infecțiilor nosocomiale;
organizează colectarea de informații zilnice de la toate unitățile funcționale (secții) despre cazurile de boli infecțioase în rândul pacienților, investighează cauzele apariției acestora și informează conducerea pentru măsuri urgente;
dezvoltă și organizează măsuri preventive și anti-epidemice pe baza rezultatelor diagnosticărilor epidemiologice;
controlează punerea în aplicare a măsurilor preventive și anti-epidemice, inclusiv dezinfectarea și sterilizarea.
3.3. Contabilitatea și înregistrarea VBI se efectuează în modul prescris.
3.4. Bolile și complicațiile sunt supuse înregistrării și înregistrării în conformitate cu clasificarea statistică internațională a bolilor, leziunilor și afecțiunilor care afectează sănătatea, a 10-a revizuire (în continuare - ICD-10).
3.5. În timpul intervenției chirurgicale, se notează următoarele tipuri de infecții:
a) infecția superficială a inciziei - apare în cel mult 30 de zile de la operație și implică numai pielea și țesutul subcutanat în zona inciziei; pacientul are una dintre următoarele:
evacuarea purulentă dintr-o incizie superficială;
izolarea microorganismelor dintr-un lichid sau țesut obținut aseptic prin puncția zonei unei incizii superficiale sau dintr-un frotiu dintr-o rană în prezența semnelor microscopice de inflamație purulentă;
prezintă cel puțin două dintre următoarele simptome: durere sau durere; umflare limitată; roşeaţă; creșterea temperaturii locale.
Diagnosticul se face de către un chirurg sau alt medic curant (supurația unei răni postoperatorii etc.);
b) infecție profundă în locul chirurgical - apare în cel mult 30 de zile de la intervenția chirurgicală în absența unui implant sau nu mai târziu de un an cu un implant la locul intervenției chirurgicale și implică țesuturi moi profunde (de exemplu, stratul fascial și muscular) în zona inciziei; pacientul are cel puțin una dintre următoarele:
evacuarea purulentă din adâncimea inciziei la locul acestei intervenții chirurgicale, dar nu din organ / cavitate;
izolarea microorganismelor din fluid sau țesut, obținute aseptic prin puncția zonei de incizie profundă sau dintr-un frotiu din adâncimea plăgii, în prezența semnelor microscopice de inflamație purulentă;
dehiscența spontană a unei răni sau deschiderea intenționată de către un chirurg atunci când pacientul prezintă următoarele semne și simptome: febră (\u003e 37,5 ° C), durere locală sau tandrețe;
examinarea directă, în timpul unei a doua operații, examenul histologic sau cu raze X a evidențiat un abces sau alte semne de infecție în zona unei incizii profunde.
Diagnosticul se face de către un chirurg sau alt medic curant (abces, flegmon etc.);
c) infecția unei cavități / organ - apare în cel mult 30 de zile de la intervenția chirurgicală în absența unui implant sau cel târziu la un an dacă există un implant la locul intervenției chirurgicale, implică orice parte a corpului (de exemplu, un organ sau cavitate), cu excepția zonei inciziei care a fost deschisă sau supusă manipulări în timpul operației; pacientul are una dintre următoarele:
evacuarea purulentă din drenul instalat în organ / cavitate printr-o incizie specială;
izolarea microorganismelor dintr-un lichid sau țesut obținut aseptic dintr-un organ / cavitate;
stare febrilă;
examinarea directă, în timpul unei a doua operații, examenul histologic sau cu raze X a evidențiat un abces sau alte semne de infecție care implică un organ / cavitate.
Diagnosticul se face de către un chirurg sau alt medic curant (peritonită, osteomielită, pneumonie, pielonefrită, mediastinită, endometrită etc., apărută după intervenția chirurgicală la organul corespunzător).
3.6. Infecțiile nosocomiale postoperatorii includ boli care apar în termen de 30 de zile de la operație și în prezența unui implant la locul intervenției chirurgicale - până la un an.
3.7. Un specialist care a identificat un caz de infecții nosocomiale formulează un diagnostic în conformitate cu clasificarea statistică internațională a bolilor, leziunilor și afecțiunilor care afectează sănătatea, a 10-a revizuire, o înregistrează în registrul bolilor infecțioase și aduce informațiile la epidemiologul organizației medicale sau medicul șef adjunct pentru anti-epidemie. probleme pentru a efectua în timp util măsuri anti-epidemice sau preventive.
3.8. Informații despre fiecare pacient cu infecție nosocomială identificată oferă:
data de nastere;
ramură;
data admiterii;
operațiunea transferată;
data (datele) tranzacției;
ora de început și sfârșit a operației (operațiilor);
chirurgi operativi;
numărul camerei de operație;
numărul de cameră;
data bolii;
data înregistrării (identificării) infecțiilor nosocomiale;
tipul de curățenie al operației (clasa ranilor);
evaluarea gravității stării pacientului pe scara ASA;
date de cercetare microbiologică;
diagnosticul în conformitate cu ICD-10;
prezența unei infecții cu o altă localizare.
3.9. Organizația medicală informează organismele și instituțiile din Rospotrebnadzor despre fiecare caz de infecții nosocomiale la pacienții operați în mod prescris.
3.10. Deoarece infecțiile nosocomiale se dezvoltă și sunt detectate nu numai în timpul șederii pacientului în spital, ci și după externarea sau transferul la un alt spital și sunt caracterizate printr-o varietate de manifestări clinice, colectarea informațiilor este organizată nu numai în spitale, ci și în alte organizații medicale. Toate aceste organizații medicale trebuie să raporteze prompt organismelor și instituțiilor din Rospotrebnadzor și spitalului în care a fost efectuată operațiunea despre diagnosticul stabilit al infecțiilor nosocomiale la pacientul operat.
3.11. Medicul-epidemiolog al organizației medicale, împreună cu șefii diviziilor structurale, identifică activ infecțiile nosocomiale prin observații prospective, analize operaționale și retrospective.
3.12. Pentru a calcula corect indicatorii de morbiditate, este necesară colectarea informațiilor despre toți pacienții operați, indiferent de prezența sau absența infecțiilor nosocomiale în perioada postoperatorie. Setul minim de date privind toți pacienții care au suferit o intervenție chirurgicală este definit la punctul 3.8.
3.13. Cerințe generale pentru susținerea microbiologică a supravegherii epidemiologice:
rezultatele studiilor microbiologice sunt necesare pentru implementarea unei supravegheri epidemiologice eficiente;
atunci când se efectuează studii clinico-sanitare-bacteriologice, trebuie să prevaleze studiile conform indicațiilor clinice, care au drept scop descifrarea etiologiei infecțiilor nosocomiale și determinarea tacticii de tratament. Volumul cercetărilor sanitare și bacteriologice este determinat de necesitatea epidemiologică.
3.14. Apariția sau suspiciunea de infecții nosocomiale la pacient și personal este o indicație pentru studii microbiologice.
3.15. Eșantionarea materialului trebuie efectuată direct din accentul patologic înainte de începerea terapiei cu antibiotice, precum și în timpul intervenției chirurgicale pentru procese purulente.
3.16. Colectarea și transportul materialului clinic pentru studii microbiologice se realizează în conformitate cu ghidurile pentru colectarea și transportul materialelor biologice către laboratoarele microbiologice.
3.17. În cazul rănilor purulent-inflamatorii lente, ale pasajelor fistuloase etc., se recomandă examinarea pacienților pentru actinomicete, drojdie și ciuperci mucegaiului.
3.18. Eșantionul clinic trebuie să fie însoțit de o trimitere care să conțină informații: natura materialului, prenumele, numele, patronimia și vârsta pacientului, numele secției, numărul istoricului medical, diagnosticul bolii, data și ora prelevării materialului, date despre antibioterapia efectuată anterior, semnătura medicului de referință material pentru analiză.
3,19. Serviciul microbiologic oferă medicului asistent și epidemiologului informații pentru analize suplimentare:
numărul de probe clinice trimise pentru cercetare de la fiecare departament;
numărul de microorganisme izolate și identificate, inclusiv ciuperci (separat pentru fiecare specie);
numărul de asociații microbiene izolate;
numărul de microorganisme testate pentru sensibilitatea la fiecare dintre antibiotice;
sensibilitatea microorganismelor izolate la antibiotice și la alți agenți antimicrobieni.
3.20. Este necesar să se acorde o atenție deosebită stafilococilor rezistente la meticilină (oxacilină), enterococi rezistenți la vancomicină, microorganisme rezistente la multe medicamente pentru măsuri terapeutice, profilactice și anti-epidemice țintite.
3.21. La investigarea focarelor, pentru a identifica cu succes sursele de infecție, căile și factorii de transmitere, se efectuează tipărirea intraspecifică a microorganismelor izolate de la pacienți, personal medical și obiecte de mediu.
3.22. Cercetarea de laborator a obiectelor de mediu dintr-o organizație medicală se realizează în conformitate cu normele sanitare SP 1.1.1058-01 "Organizarea și implementarea controlului industrial asupra respectării normelor sanitare și a punerii în aplicare a măsurilor sanitare și anti-epidemice (preventive)" (înregistrată la Ministerul Justiției al Rusiei la 30 octombrie 2001, înregistrare N 3000) și norme sanitare SP 1.1.2193-07 "Modificări și completări la SP 1.1.1058-01 (înregistrată la Ministerul Justiției Rusiei la 26 aprilie 2007, înregistrare N 9357) conform planului de control al producției elaborat, acordând o atenție deosebită controlului sterilității instrumentelor, soluții de injectare, pansamente și suturi.
3.23. Examinările microbiologice de rutină ale obiectelor de mediu, altele decât cele prevăzute la clauza 3.21, nu sunt efectuate.
3.24. Analiza epidemiologică a morbidității prevede studiul nivelului, structurii, dinamicii incidenței infecțiilor nosocomiale pentru a evalua situația epidemiologică din spitalul (secția) a profilului chirurgical și a dezvolta un set de măsuri preventive și anti-epidemice.
3.25. Analiza operațională și retrospectivă prevede studiul incidenței infecțiilor nosocomiale prin localizarea procesului patologic, etiologia și sincronizarea infecțiilor nosocomiale.
3.26. Analiza operațională (actuală) a incidenței infecțiilor nosocomiale se realizează pe baza datelor înregistrărilor zilnice pentru diagnosticele primare.
3.27. Pe parcursul analizei operaționale a incidenței, se evaluează situația epidemiologică actuală și se rezolvă problema stării de bine sau a complicațiilor din planul epidemiologic, adecvarea măsurilor luate sau necesitatea corectării acestora.
3,28. Analiza incidenței infecțiilor nosocomiale se realizează ținând cont de:
momentul apariției bolii după operație;
locația operației (numărul camerei de operație);
durata operațiunii;
timpul scurs din momentul admiterii la operație;
durata șederii în spital;
utilizarea preventivă a antibioticelor;
tipul de curățenie al operației (clasa ranilor);
evaluarea gravității stării pacientului pe scara ASA.
3,29. Bolile de grup ar trebui considerate apariția a 5 sau mai multe cazuri de boli nosocomiale asociate cu o sursă de infecție și factori comuni de transmitere. În conformitate cu procedura stabilită pentru depunerea de rapoarte extraordinare cu privire la situații de urgență cu caracter sanitar și epidemiologic, organizația medicală informează organismele și instituțiile din Rospotrebnadzor despre apariția bolilor de grup.
3.30. O analiză retrospectivă a incidenței infecțiilor nosocomiale prevede:
analiza dinamicii morbidității pe termen lung, cu definirea tendințelor (creștere, declin, stabilizare) și rate de creștere sau declin;
analiza ratelor anuale, lunare de incidență;
caracteristicile comparative ale morbidității pe departamente;
studiul structurii morbidității prin localizarea procesului patologic și etiologie;
analiza intervențiilor chirurgicale;
distribuția morbidității prin momentul manifestărilor clinice (în timpul șederii spitalului și după externare);
analiza datelor privind formarea tulpinilor spitalicești;
determinarea proporției de focare în structura generală a infecțiilor nosocomiale;
analiza mortalității (prin localizarea procesului patologic și etiologie), nivelul mortalității și proporția de decese cauzate de infecții nosocomiale.
3.31. O analiză retrospectivă a incidenței infecțiilor nosocomiale la pacienți relevă nivelul de fundal al morbidității, principalele surse de infecție, factori conducători de transmitere și constituie baza dezvoltării de măsuri preventive și anti-epidemice adecvate situației epidemiologice specifice într-un spital (departament).
3,32. Pentru o comparație corectă a ratelor bolilor infecțioase postoperatorii, calculul acestora se realizează ținând cont de factorii de risc principali: tipul de operație, durata operației, severitatea stării pacientului. Nu este recomandat să se compare numărul absolut de infecții nosocomiale, precum și indicatori intensivi calculați pentru 100 de operații, fără a ține cont de factorii de risc.
3.33. O analiză retrospectivă a incidenței personalului medical face posibilă determinarea gamei de surse de infecție și luarea de măsuri menite să limiteze rolul acestora în intrarea în organizația medicală și în răspândirea infecțiilor nosocomiale.
3.34. În funcție de gradul de contaminare, rănile pot fi împărțite în 4 clase în timpul operației:
răni curate (răni chirurgicale neinfectate fără semne de inflamație);
răni curate condiționate (răni chirurgicale care pătrund în tractul respirator, tractul digestiv, tractul genital sau urinar în absența unei infecții neobișnuite);
răni contaminate (contaminate) (răni chirurgicale cu o încălcare semnificativă a tehnicii de sterilitate sau cu o scurgere semnificativă a conținutului din tractul gastro-intestinal);
răni murdare (infectate) (răni chirurgicale în care microorganismele care au cauzat infecția postoperatorie au fost prezente în planul de operație înainte de operație).
3,35. Riscul de a dezvolta infecții nosocomiale pentru răni curate este de 1 - 5%, pentru curățarea condiționată - 3 - 11%, pentru contaminate - 10 - 17% și murdare - mai mult de 25 - 27%.
3.36. Pe lângă indicatorii intensivi de morbiditate, indicatorii sunt calculați pentru a determina efectul mai multor factori de risc (indicatori stratificați):
frecvența infecțiilor tractului respirator inferior la 1000 de pacienți de ventilație pulmonară artificială și structura acestora (la pacienții care suferă de ventilație mecanică (ALV));
frecvența infecțiilor din fluxul sanguin la 1000 de pacienți de cateterism vascular și structura acestora (la pacienții supuși cateterismului vascular);
frecvența infecțiilor tractului urinar la 1000 de pacienți de cateterizare urinară și structura lor (la pacienții supuși cateterizării vezicii urinare).
Infecția chirurgicală este introducerea și reproducerea în organismul uman a microbilor patogeni care provoacă procese purulent-inflamatorii care necesită tratament chirurgical.
Infecția chirurgicală apare ca urmare a pătrunderii microbilor piogeni în rană - aerobi și anaerobe. Aerobii trăiesc și se înmulțesc atunci când este disponibil oxigen, anaerobe - în condiții anoxice.
Principalele surse de infecție sunt habitatele, dezvoltarea și reproducerea microbilor - o persoană bolnavă, un purtător de bacil, animale. De la ei, microorganismele patogene cu puroi, salivă, mucus și alte secreții intră în mediul extern (aer, obiecte înconjurătoare, mâini de personal etc.). Apoi, această infecție exogenă (din mediul extern) poate intra în rana pacientului în diferite moduri: aer, picurare, contact, implantare.
Sursa infecției endogene sunt procesele purulent-inflamatorii din corpul uman în afara zonei de operație (dinți carioși, amigdalită, sinuzită), precum și saprofite microbi din cavitatea bucală, intestine, tract respirator și tract urinar.
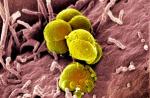
Cauza bolilor purulent-inflamatorii este mai des stafilococii, streptococii, bacteriile grupului Proteus, Pseudomonas aeruginosa și Escherichia coli. Cel mai frecvent agent cauzativ al bolilor purulente este staphylococcus aureus.
Semnele comune ale diferiților agenți patogeni sunt:
Capacitate mare de adaptare a microorganismelor la mediu datorită variabilității sale rapide;
Capacitatea de a produce exotoxine din diverse activități, facilitând pătrunderea microbilor într-un macroorganism și determinând invazivitatea;
Patogenitate - capacitatea de a provoca dezvoltarea proceselor supurative în organism.
Cunoscând agenții cauzali ai infecției chirurgicale, modul în care intră în corpul uman, o asistentă ar trebui să poată suspecta semne de inflamație pe baza simptomelor locale și generale.
Simptomele locale includ:
durere;
roşeaţă;
edem;
creșterea temperaturii locale;
disfuncție.
durere de cap;
stare generală de rău;
frisoane;
creșterea temperaturii corpului;
greață, vărsături;
o modificare a testului de sânge (ESR accelerată, leucocitoză).
respectarea regimului sanitar și igienic;
respectarea regulilor de colectare, depozitare și eliminare a deșeurilor în unitățile de asistență medicală;
distrugerea microorganismelor patogene și oportuniste la obiectele care înconjoară pacientul și a obiectelor medicale prin dezinfectare;
eliminarea agenților infecțioși prin examinarea pacienților și a personalului medical, prescrierea rațională a antibioticelor, schimbarea agenților antiseptici;
întreruperea rutelor de transmisie cu respectarea strictă a asepzei;
implementarea unui control eficient al sterilizării și dezinfectării;
creșterea stabilității corpului uman.
Principalele unități structurale ale spitalului chirurgical:
departamentul de admitere - efectuează recepția, înregistrarea, examinarea și igienizarea pacienților, transportul acestora la secțiile medicale și de diagnostic ale profilului chirurgical (secțiile chirurgicale);
secția chirurgie - conceput pentru examinarea și tratamentul pacienților chirurgicali, ținând cont de profilul bolii. Departamentul respectă cu strictețe principiul asepsei - împărțirea pacienților în „curat” și „purulent” (se repartizează secții pentru pacienții „purulenti”); aveți grijă să aveți două pansamente („curat” și „purulent”); camerele postoperatorii sunt situate opus camerelor purulente și pansamentului secției;
Unitate de operare - conceput pentru efectuarea intervențiilor chirurgicale, localizate izolat de secție, de preferință în anexele speciale. Acesta este cel mai curat loc din spitalul chirurgical, unde sunt respectate cu strictețe regulile de asepsie și principiile de zonare:
prima zonă- sterilitate absolută - include: sala de operație - pentru operații; preoperator - pentru punerea învelișului de încălțăminte, măști, antiseptice chirurgicale pentru mâini înainte de operație; sterilizare - pentru sterilizarea instrumentelor suplimentare necesare în timpul operației;
a doua zonă - regim strict (sterilitate relativă) - include: camere de inspecție sanitară; vestiare pentru personal; instalatii de dus; camere pentru îmbrăcarea salopetelor (halate sau costume din țesătură ușoară, pantofi schimbabili, șapcă); spații pentru depozitarea echipamentelor de anestezie, instrumente de prelucrare după operație;
a treia zonă - modul limitat (tehnic) - include spații pentru depozitarea: sânge și produse din sânge, echipamente portabile, instrumente, medicamente, lenjerie chirurgicală curată; camere pentru chirurgi, anestezisti, asistente medicale (sali de operatie, anestezisti);
al patruleazona - regim general - include birourile șefului, asistentei medicale superioare, spații pentru lenjerie murdară, deșeuri.
departamentul de sterilizare centralizat (CSO)
asigură sterilizarea hainelor de funcționare, pansamentelor, mănușilor, instrumentelor chirurgicale;
unitate de transfuzie de sânge (OPK) sau o cameră de transfuzie asigură prepararea și depozitarea sângelui și a preparatelor sale; face o selecție individuală de sânge, pregătirile sale pentru transfuzie.
În toate secțiile spitalului chirurgical, podelele și pereții trebuie să aibă acoperiri care să reziste la curățarea umedă repetată cu utilizarea de antiseptice (linoleum, țiglă și dale ceramice, vopsea în ulei). În sala de operație și dressing, cerințele similare se aplică plafoanelor.
Echipamentul spitalului chirurgical este confecționat din metal, plastic, are configurații simple, este ușor de mișcat (are roți) și este dezinfectat.
Prelegerea numărul 3
Prevenirea infecției nosocomiale chirurgicale
Asepsisul este un set de măsuri menite să împiedice pătrunderea microbilor în rană, corpul în ansamblul său.
Măsurile organizatorice singure nu pot preveni infecția plăgii prin aer și picături. În ciuda respectării regulilor de asepsie, fiecare membru al echipei chirurgicale, atunci când lucrează, eliberează până la 1.500 de microorganisme într-un minut. Numărul admis de microbi în sala de operație înainte de începerea lucrării nu trebuie să depășească 500 în 1 m 3 de aer, iar în timpul funcționării - 1000, cu condiția să existe microorganisme patogene.
Metode speciale pentru uciderea microbilor în aer și prevenirea pătrunderii lor în mediu:
ventilația și ventilația spațiilor se realizează conform graficului și reduce poluarea aerului de către microorganisme cu până la 30%;
în camerele curate în special (sala de operație, dressingul), sunt utilizate suplimentar lămpi cu ultraviolete bactericide.
Igiena personală a pacienților și a personalului medical... Respectarea acestei cerințe pentru pacienți include:
igienizare, schimbarea hainelor, controlul păduchilor din camera de urgență la internare;
respectarea regulilor de igienă personală la secție (pentru pacienții bolnavi grav, cu ajutorul personalului medical, rude);
schimbarea obișnuită a patului și lenjeriilor de 1 dată în 7 zile sau pe măsură ce se murdărește.
respectă regulile de igienă personală;
salopeta de schimb zilnic;
igienizați în timp util cavitatea bucală și nazofaringele;
se supune unui examen medical complet la termen;
în timp util, o dată pe trimestru, se supune examinării transportului stafilococului patogen în nazofaringe;
retrageți-vă de la locul de muncă în prezența frigului.
Sala de operație, dressingul, sala de tratament include următoarele tipuri de curățare:
preliminar- la începutul zilei de lucru (containerele sunt umplute cu soluții dezinfectante, se șterge praful de pe suprafețe orizontale, se acoperă mese sterile cu scule etc.);
actual - în timpul operației sau al zilei de lucru după cum este necesar (pansamentele, lenjeria chirurgicală, instrumentele sunt scoase din conserve pentru materialul folosit; se elimină murdăria: se șterg podelele, mesele etc.);
post-operatorie- în intervalul dintre operații sau pansamente (se eliberează aruncătoarele, se scot instrumentele folosite, se îndepărtează pansamentele; pansamentul, prelucrarea podelelor; o masă sterilă și unelte sunt pregătite pentru operațiunea următoare);
finala- la sfârșitul zilei de lucru (spațiile și echipamentele sunt spălate și șterse cu dezinfectanți, tot materialul rezidual este scos, pereții sunt spălați la nivelul unei mâini întinse, OZN-ul încăperii este realizat);
general- 1 dată în 7 zile conform graficului (pereții, tavanele, lămpile, ferestrele sunt spălate cu agenți antiseptici; echipamentele mobile sunt scoase și prelucrate într-o altă cameră; sunt realizate spațiile OZN). Dacă noaptea nu se lucrează în incintă, curățarea preliminară și cea finală sunt combinate.
Următoarele complexe sunt utilizate ca dezinfectanți pentru curățarea generală: 6% soluție de peroxid de hidrogen cu detergent adăugat 0,5%; 0,03% anolit neutru cu adăugare de 0,5% detergent; 1% soluție de cloramin activată cu amoniac (10% soluție de amoniac -40 ml la 10 litri de cloramină).
Pentru a preveni pătrunderea microbilor în aer, apoi în plagă cu picături de lichid (salivă, mucus), pe lângă cele de mai sus, se folosesc următoarele metode combate infecția cu picături.
Purtând măști... Masca previne eliberarea secrețiilor din nazofaringe și cavitatea bucală în mediul extern. De obicei, măștile de filtrare sunt folosite pentru a acoperi nasul, gura și bărbia. O mască de 16 x 20 cm este formată din 4-6 straturi de tifon cu panglici la colțurile de 30-40 cm lungime. Măștile sunt marcate prin culoare și se schimbă la fiecare 3 ore. După consum, sunt fierte în apă distilată - 30 minute, în soluție de sodiu 2% - 15 minute, spălate, uscate, călcate. Numai măști sterile sunt utilizate în sala de operație! Măștile de celuloză de unică folosință își păstrează eficacitatea timp de 1 oră. Purtarea măștilor este obligatorie în sala de operație, dressing, sala de tratament, camera de recuperare, mai ales atunci când se efectuează manipulări în rană și asociate cu o încălcare a integrității pielii și mucoaselor.
Restrângerea conversațiilor și mișcarea inutilăîn sala de operație, dressing. Ar trebui să fie cât mai puțini oameni în sala de operație, în dressing. După încheierea activității echipei de operare, numărul de microbi din 1 m 3 de aer crește de aproximativ 5-6 ori, iar dacă, de exemplu, este prezent un grup de studenți de 5-6 persoane, atunci de 20-30 de ori. Mutarea în mod inutil în sala de operație și în vestiar nu este de dorit.
Prevenirea infecției de contact
Pentru a combate microbii pe căile de infecție exogenă a plăgii, este necesar să vă amintiți și să observați principiul de bază al asepsiei: tot ceea ce intră în contact cu suprafața plăgii trebuie să fie steril.
Sterilizare - o metodă care asigură moartea formelor vegetale, spore, de microorganisme patogene și ne patogene din materialul sterilizat.
Asistenta este responsabilă de asepsie și este obligată să:
cunoaște cerințele pentru EMS și reglementate prin comenzi, standarde industriale, recomandări metodologice ale serviciului sanitar și epidemiologic;
să poată efectua patru etape de sterilizare:
pregătirea pre-sterilizare a materialului (inclusiv dezinfectarea);
coafarea și pregătirea sterilizării;
sterilizarea în sine;
depozitarea materialului steril.
temperatură ridicată - abur care curge, abur sub presiune, căldură uscată;
sterilizarea prin radiație - radiații ionizante (raze y), raze ultraviolete, ultrasunete. Din cauza pericolului mare de penetrare a radiațiilor, sterilizarea cu raze Y se realizează în fabrică pentru tratamentul antimicrobian al instrumentelor, mănușilor și materialului de sutură de unică folosință.
vaporii de formalină, oxidul de etilenă sunt folosiți pentru sterilizarea instrumentelor optice scumpe în camerele sigilate de sterilizare. În funcție de compoziția amestecului de gaze și de temperatura din cameră, sterilizarea durează 6-48 ore;
antiseptice chimice: soluție de peroxid de hidrogen 6%, soluție 1% deoxon-1, soluție 2,4% pervomur (formulare C-4) - utilizat pentru sterilizarea la rece a produselor din materiale polimerice, cauciuc, sticlă, metal rezistent la coroziune. Produsele dezasamblate sunt cufundate complet în soluție în timpul sterilizării, apoi se spală în apă sterilă.
eu . Preparat de sterilizare.
Dressing... Pregătite din tifon - acestea sunt bile de diferite dimensiuni, șervețele și tampoane (50 x 70, 40 x 60, 15 x 20 cm), turundele. Lâna de bumbac este utilizată pentru a face lovituri de bărbierit (tampoane de bumbac), bandaje de bumbac-tifon, bile. O perie de bărbierit este un băț de lemn lung de 10-15 cm, pe un capăt al căruia vata este bine înfășurată.
Bandaj de bumbac-tifon - un strat subțire de vată între 2-3 straturi de tifon.
O bilă de bumbac este o bucată de vată cu presiune strânsă de 10 x 10 cm.
La fabricarea pansamentului se folosesc tehnici speciale pentru prevenirea vărsării firului de tifon.
Pentru comoditatea numărării, bilele sunt așezate în șervețele de tifon de 10, 50, 100 de bucăți. Șervețele mici și mijlocii și tampoanele sunt legate în 10 bucăți și mari - 5 bucăți fiecare; perii de bărbierit - câte 10 bucăți fiecare, turundele sunt înfășurate în bile.
Materialul pentru pansament nu este reutilizat.
Operați lenjerie... Este vorba despre rochii chirurgicale, cearceafuri, prosoape, lenjerie, din țesătură de bumbac. Lenjeria chirurgicală este folosită de multe ori, prin urmare, după operații, pansamente, pregătirea sa de pre-sterilizare se realizează central într-un departament de specialitate. Lenjeria este cufundată timp de două ore într-una dintre soluțiile de dezinfectare: cloramină 3%, anolit 0,03%. Apoi se clătește, se spală, se usucă.
Mănuși. Sunt confecționate din cauciuc și sunt folosite de personalul medical atunci când lucrează în sala de operație, dressing, camera de tratament de către o asistentă de secție. Cel mai adesea se folosesc mănuși de unică folosință care au fost supuse sterilizării prin radiații la fabrică. Cu utilizarea repetată (se lucrează cu sânge, secreții), se înmoaie într-o soluție de cloramină 3% timp de 60 de minute sau 0,03% soluție de anolit neutru. După dezinfectare, mănușile sunt spălate sub apă curentă, scufundate într-un complex de spălare, după care sunt spălate din nou cu apă curentă, clătite cu apă distilată, uscate, verificate dacă există scurgeri și fiecare pereche este stropită cu talc.
II. Montarea și pregătirea lenjeriei și mănușilor chirurgicale pentru sterilizare.
Rochiile, prosoape, căptușelile sunt pliate în consecință. Fiecare pereche de mănuși este învelită într-un calico grosier cu două straturi.
Tot materialul pregătit este plasat în bix în trei moduri.
1) stilul universal (complex) - într-un singur bix, sunt așezate sectorial și în straturi: pansamente, cearșafuri, prosoape, halate de baie, măști. Acest kit poate fi utilizat în dressing și în sala de operație mică. Dezavantajul său principal: cantitatea necesară de material nu poate fi plasată chiar și în cea mai mare bix, în conformitate cu cerințele de sterilizare a materialului - trebuie să fie amplasată în mod liber. În plus, operațiile moderne sunt mari în ceea ce privește volumul de intervenție, prin urmare, utilizarea stilului complex este irațional.
2) Stilul de folos - toate materialele necesare pentru o anumită operație sunt plasate într-un singur bix. În prezent, o astfel de coafare este folosită numai pentru operații mici, proceduri: traheostomie, cateterizare a venei subclaviene, puncție (pleurală, abdominală, spinală). Instrumentele și pansamentele necesare sunt plasate într-o singură instalație.
3) Stilizarea speciilor - un singur tip de material este plasat într-un singur bix: lenjerie, pansamente sau mănuși. În prezent, acesta este cel mai obișnuit, convenabil, rațional tip de coafură.
Când umpleți bixul cu material, trebuie să:
Tratamentul manual al personalului medical... Curățarea mâinilor este o măsură importantă pentru prevenirea infecției de contact. Medicii-chirurgi, săli de operație, vestiare, asistenții medicali de procedură trebuie să aibă grijă constantă de pielea mâinilor. Cerința de bază pentru întreținerea corectă a mâinilor: pielea mâinilor trebuie să fie moale, elastică, fără abraziuni și zgârieturi; unghiile tăiate, fără lac.
Înainte de a începe munca, inelele, brățările, ceasurile sunt scoase.
Personalul medical trebuie să se spele pe mâini pentru a îndepărta murdăria și pentru a reduce bacteriile de pe pielea mâinilor.
Există trei niveluri de tratament al mâinilor:
Spălare igienică (regulată) - efectuat înainte de începerea lucrului, în timpul și la sfârșitul zilei de lucru. Tehnicile de spălare a mâinilor trebuie respectate cu strictețe. Pentru spălarea igienică, este de preferat să folosiți dozatoare de săpun lichid și prosoape de unică folosință.
Antiseptic de mână igienică - conceput pentru a întrerupe transmiterea infecției prin mâinile personalului medical. Este obligatoriu efectuat la contactul cu externarea pacienților (sânge, puroi, etc.) și material de îmbrăcat, lenjerie și instrumente folosite.
Tehnica igienică a tufei de mână.
Nu există o etapă preliminară de spălare a mâinilor cu apă și săpun (pentru a reduce riscul de răspândire mecanică a microbilor).
Frecare intensă și puternică a antisepticului pe pielea mâinilor timp de 30 de secunde - 2 minute.
Uscarea mâinilor în aer timp de 1-2 minute, conform instrucțiunilor de utilizare a diferitelor antiseptice.
Metodele clasice de prelucrare a mâinilor Alfeld, Fürbringer, Spasokukotsky-Kochergin nu sunt utilizate în prezent.
În conformitate cu cerințele moderne, antisepticele chirurgicale ale mâinilor sunt efectuate în două etape.
1. Spălare igienică. Mâinile sunt spălate sub un curent de apă caldă curentă folosind săpun de unică folosință sau lichid timp de 1-2 minute. În același timp, se observă regula secvenței de prelucrare: cu zonele tratate ale mâinilor, nu atinge pielea mai puțin curată. Apoi mâinile sunt uscate cu un șervețel sau prosop steril.
Notă. Nu folosiți perii pe mâini sau antebrațe.
2. Tratamentul cu antiseptice chimice. Metode moderne de antisepsie chirurgicală a mâinilor.
Tratamentul pentru prima dată... Se folosește o soluție de 2,4% de pervomur (rețeta C-4), care este un amestec de peroxid de hidrogen, acid formic și apă.
10 l din soluția de lucru se toarnă în bazinele emailate. Fiecare bazin, indiferent de volum, poate trata mâinile a 10 persoane. Soluția de lucru este utilizată în 24 de ore.
Metoda de prelucrare: spălarea mâinilor timp de 1 min într-un bazin cu o primă rundă, apoi uscarea cu un șervețel steril.
Tratamentul clorhexidinei (Gibitan). Se folosește o soluție de 0,5% alcool. Mod de preparare a acestuia: se adaugă 12,5 ml soluție 20% gibitan la 500 ml alcool etilic 70%.
Tehnica de prelucrare: mâinile sunt tratate de două ori cu un tampon steril umezit cu un antiseptic timp de 2-3 minute.
Prelucrare AHD-2000, AHD-2000-special, „Plevosept”.
Metode de tratament: 5 ml produs se aplică pe pielea mâinilor, de preferință cu un distribuitor, și se freacă bine 2-3 minute până la uscare. După 2,5 minute, procedura se repetă.
Tratamentul cu Cerigel... Medicamentul este folosit pentru un mână chirurgicală accelerată. Are efect de filmare.
Metoda de tratament: se aplică 3-4 ml de cerigel pe pielea mâinilor (în cazuri de urgență, fără spălare igienică), iar soluția se freacă bine timp de 8-10 secunde; mâinile se usucă pentru a forma un film.
După antisepsa chirurgicală a mâinilor cu orice altă metodă decât cerigel, mănușile sterile sunt imediat puse și tratate cu o bilă de alcool pentru a îndepărta talcul.
Nu uitați: este interzisă tratarea mănușilor cu un antiseptic în timpul operației; schimbarea mănușilor este obligatorie după încheierea etapei „murdare” a operației; dacă operația durează mai mult de 3 ore, este necesar să repetați antisepticul chirurgical al mâinii și să puneți din nou mănuși.
Reguli generale pentru antisepticele chirurgicale ale mâinilor cu antiseptice moderne:
Antisepticul se aplică numai pe mâinile uscate după spălarea igienică.
Medicamentul este frecat puternic de pielea mâinilor și a antebrațelor de două sau trei ori pentru un anumit timp, conform instrucțiunilor.
Mănușile sterile se pun imediat pe mâinile uscate.
Etapele dezinfectării zonei de operație de pe masa de operație au fost propuse de Filonchikov (1904) și Grossich (1908).
Etapele procesării câmpului de operare pe tabelul de operare:
ultimul tratament dublu „de la centru până la periferie”, sunt tratate ultimele zone contaminate (ombilic, pliuri inghinale, axile etc.);
izolarea zonei de operare cu lenjerie sterilă, reprocesare;
tratament înainte de suturarea pielii;
prelucrare după suturarea pielii.
Conform OST, antisepticele moderne sunt folosite pentru tratarea câmpului de operare: soluție de iodonat 1%, clorhexidină, AHD.
Prelegerea numărul 1
Subiect:Prevenirea infecției nosocomiale chirurgicale. Asepsie și antiseptice.
Scopul prelegerii:formarea competențelor generale și profesionale în organizarea prevenirii infecției nosocomiale chirurgicale, a metodelor de asepsie și antiseptice utilizate în chirurgie.
Planul de prelegeri:
1. Spălare igienică. Mâinile sunt spălate sub un curent de apă caldă curentă folosind săpun de unică folosință sau lichid timp de 1-2 minute. În același timp, se observă regula secvenței de prelucrare: cu zonele tratate ale mâinilor, nu atinge pielea mai puțin curată. Apoi mâinile sunt uscate cu un șervețel sau prosop steril.
Notă. Nu folosiți perii pe mâini sau antebrațe.
2. Tratamentul cu antiseptice chimice. Metode moderne de antisepsie chirurgicală a mâinilor.
Tratamentul pentru prima dată... Se folosește o soluție de 2,4% de pervomur (rețeta C-4), care este un amestec de peroxid de hidrogen, acid formic și apă.
10 l din soluția de lucru se toarnă în bazinele emailate. Fiecare bazin, indiferent de volum, poate trata mâinile a 10 persoane. Soluția de lucru este utilizată în 24 de ore.
O persoană se confruntă cu un număr foarte mare de viruși și bacterii diferite în fiecare zi. În cele mai multe cazuri, astfel de întâlniri au loc fără urmă, fără a afecta starea de sănătate și sănătate. Dar, cu imunitate redusă sau în prezența unor circumstanțe concomitente, particulele agresive pot duce la dezvoltarea unei varietăți de boli. Și dacă o persoană se află într-un spital, în special într-o unitate internată, probabilitatea de îmbolnăvire crește ușor. Și cea mai gravă dintre ele este o infecție chirurgicală nosocomială, vom discuta despre caracteristicile unei astfel de tulburări de sănătate într-un pic mai detaliat și vom afla dacă este posibilă prevenirea unei infecții nosocomiale chirurgicale.
Ce este infecția chirurgicală dobândită de spital?
De ce sunt periculoase infecțiile nosocomiale?
Este foarte dificil să preveni înfrângerea infecțiilor chirurgicale nosocomiale. Sursa de infecție sunt de obicei pacienții înșiși sau personalul medical care sunt purtători de bacterii sau pacienți cu o formă ștearsă și manifestă de patologie. În acest caz, transmiterea bolii poate fi realizată printr-o varietate de mecanisme: aeriene, fecal-orale, de contact și transmisibile. Există cazuri în care infecțiile chirurgicale nosocomiale au fost transmise parenteral - în timpul efectuării unei varietăți de proceduri medicale invazive.
Principalul pericol al infecțiilor chirurgicale în spital este variabilitatea ridicată a acestora, rezistența la medicamente, precum și rezistența la influența factorilor de mediu, reprezentate de lumina ultravioletă, dezinfectanți etc.
Cine poate fi afectat de infecții chirurgicale nosocomiale?
Astfel de boli sunt periculoase pentru toți pacienții secției de internare. Dar în grupul cu risc ridicat sunt copiii, vârstnicii și pacienții debilitați, precum și cei diagnosticați cu boli cronice, imunodeficiență și oncopatologie.
Desigur, sensibilitatea la astfel de afecțiuni crește cu un ordin de mărime la pacienții cu răni deschise, drenuri ale cavității, catetere urinare și intravasculare, traheostomii și alte dispozitive invazive.
Dacă pacientului i se administrează terapie cu antibiotice pe termen lung, sau ia medicamente pentru a suprima sistemul imunitar (imunosupresoare) sau este în spital pentru o perioadă deosebit de lungă, probabilitatea de rănire crește și mai mult.
Cum sunt tratate infecțiile chirurgicale nosocomiale?
Pacienții suspectați de a dezvolta un proces infecțios au nevoie de izolare. După aceea, personalul medical efectuează o dezinfectare completă curentă și finală în secție.
Pentru a selecta cel mai eficient medicament antimicrobian, se efectuează o antibiogramă.
Astfel, infecțiile nosocomiale provocate de flora gram-pozitivă pot fi corectate cu ajutorul Vancomicinei.
Dacă microorganismele gram-negative sunt cauza bolii, se preferă carbapenemele, cefalosporinele din generația a IV-a, precum și glicozidele aminice.
Destul de des, medicii decid cu privire la utilizarea paralelă a bacteriofagilor și a imunostimulantelor specifice. Interferonul, preparatele cu vitamine pot fi utilizate, iar transfuzia în masă de leucocite este, de asemenea, adesea efectuată.
Dacă este necesar, specialiștii efectuează iradiere de sânge percutanată (ILBI sau UFOK), uneori se practică hemocorrecția extracorporeală (prin hemosorbție sau limfozorbție). Terapia simptomatică de succes presupune selectarea tratamentului, luând în considerare imaginea clinică a infecției nosocomiale emergente, cu implicarea mai multor specialiști îngustați.
Prevenirea infecției nosocomiale chirurgicale
Prevenirea unor astfel de boli ar trebui să fie pe mai multe niveluri: începând de la planificarea secțiilor chirurgicale și terminând cu cele mai de bază măsuri de igienă. În general, toate măsurile de bază pentru prevenirea infecțiilor nosocomiale pot fi reduse la respectarea unui număr de cerințe sanitare și igienice și anti-epidemice.
O atenție deosebită trebuie acordată modului de dezinfectare a spațiilor și a obiectelor de îngrijire, folosirea agenților antiseptici moderni cu eficiență ridicată, efectuarea tratamentului de pre-sterilizare de înaltă calitate, precum și sterilizarea instrumentelor. Fără excepție, toți angajații instituției medicale trebuie să respecte cu strictețe regulile și reglementările privind asepsia și antisepticele, care sunt prescrise în documentele relevante.
informatii suplimentare
Pacienții care au suferit o infecție nosocomială trebuie să se recupereze mult timp și să îmbunătățească funcționarea sistemului imunitar. Și în acest scop, se pot folosi diverse ierburi și mijloace improvizate. Deci, un efect imunostimulator excelent este oferit de cunoscuta plantă Echinacea, ale cărei proprietăți benefice sunt la îndemână în acest caz. Pentru a prepara medicamentul, trebuie să pregătiți o sută de grame de materiale vegetale zdrobite. Prăjiți-o cu trei sute de mililitri de apă fiartă și încălziți-o într-o baie de apă timp de douăzeci de minute. Se răcește bulionul fiert și se strecoară. Luați-l într-un sfert de pahar de trei ori pe zi.
Fezabilitatea utilizării medicamentului tradițional nu va fi de prisos să discute cu medicul tău.