Periostită
inflamația periostului. De obicei începe în stratul interior sau exterior și apoi se extinde la restul straturilor. Datorită legăturii strânse dintre periost (periost) și os, procesul inflamator trece cu ușurință de la un țesut la altul (osteoperiostită).
Conform cursului clinic P. este împărțit în acut (subacut) și cronic; după tabloul patologic și parțial prin etiologie - simplu, fibros, purulent, seros, osificant, tuberculos, sifilitic.
Periostită simplă- proces inflamator aseptic acut, în care există hiperemie, îngroșare ușoară și infiltrare a periostului. Se dezvoltă după vânătăi, fracturi (P. traumatică), precum și în apropierea focarelor inflamatorii, localizate, de exemplu, în oase, mușchi. Este însoțit de durere și umflături într-o zonă limitată. Cel mai adesea, periostul este afectat în zona oaselor care sunt slab protejate de țesuturile moi (de exemplu, suprafața anterioară a tibiei). Procesul inflamator, în cea mai mare parte, dispare rapid, dar uneori poate duce la apariția unor creșteri fibroase sau la depunerea sărurilor de calciu și la neoplasmul țesutului osos (dezvoltarea osteofitelor), adică trece în periostită osificantă.
Periostita fibroasă se dezvoltă treptat și curge cronic. Apare sub influența iritațiilor care durează ani de zile și se manifestă printr-o îngroșare fibroasă corpusculară a periostului, strâns aderată la os. Se observă, de exemplu, pe tibie în caz de ulcere cronice ale piciorului, necroză osoasă, inflamație cronică a articulațiilor etc. O dezvoltare semnificativă a țesutului fibros poate duce la distrugerea superficială a osului. În unele cazuri, cu o durată lungă a procesului, se constată o neoplasmă de țesut osos. După eliminarea stimulului, se observă de obicei o dezvoltare inversă a procesului.
Periostită purulentă se dezvoltă de obicei ca urmare a infecției atunci când periostul este rănit, infecția pătrunde din organele învecinate (de exemplu, P. al maxilarului cu carie dentară), precum și hematogen (de exemplu, P. metastatic cu piemie). Cu P. metastatic, periostul oricărui os tubular lung (cel mai adesea coapsa, tibia, humerusul) sau mai multe oase în același timp este de obicei afectat. P. purulent este o componentă obligatorie a osteomielitei purulente acute. Există cazuri de P. purulent în care sursa infecției nu poate fi detectată.
P. purulent începe cu hiperemia periostului, apariția exsudatului seros sau fibrinos în acesta. Apoi vine infiltrarea purulentă a periostului și se separă ușor de os. Stratul interior liber al periostului este saturat cu puroi, care se acumulează apoi între periost și os, formând un abces subperiostal. Cu o răspândire semnificativă a procesului, periostul se exfoliază pe o lungime considerabilă, ceea ce poate duce la o malnutriție a osului și la necroza sa superficială. Necroza care implică zone întregi ale osului sau întregul os se formează numai atunci când puroiul pătrunde în cavitățile măduvei osoase. Procesul inflamator se poate opri în dezvoltarea sa (în special cu îndepărtarea în timp util a puroiului sau cu progresul său independent prin piele) sau poate merge la țesuturile moi din jur (vezi Phlegmon) și la substanța osoasă (vezi Ostita).
Debutul P. purulent este de obicei acut, cu o creștere a temperaturii la 38-39 °, frisoane și o creștere a numărului de leucocite din sânge (până la 10.0-15.010 9 / l). În zona leziunii, se constată durere severă, umflarea dureroasă este palpabilă. Odată cu acumularea continuă de puroi, fluctuația este de obicei observată în curând; procesul poate implica țesutul moale și pielea din jur. Evoluția procesului în cele mai multe cazuri este acută, deși există cazuri de evoluție cronică primară, cronică, în special la pacienții debilitați. Uneori există un tablou clinic șters fără febră mare și fenomene locale pronunțate.
Alocați P. malign sau acut, în care exsudatul devine rapid putrid; periostul umflat, cenușiu-verde, cu aspect murdar se rupe ușor, se dezintegrează. În cel mai scurt timp posibil, osul pierde periostul și este învelit într-un strat de puroi. După descoperirea periostului, un proces inflamator purulent sau purulent-putrefactiv trece ca flegmonul în țesuturile moi din jur.
P. malign poate fi însoțit de septicopiemie (vezi. Sepsis).
Periostita seroasă albuminoasă- un proces inflamator în periost cu formarea de exsudat care se acumulează subperiostal și arată ca un lichid sero-mucos (vâscos) bogat în albumină. Exsudatul este înconjurat de țesut de granulație maro-roșu. În exterior, țesutul de granulație, împreună cu exsudatul, este acoperit cu o membrană densă și seamănă cu un chist, care, localizat pe craniu, poate simula o hernie cerebrală. Cantitatea de exsudat ajunge uneori la 2 litri. Este de obicei localizat sub periost sau sub forma unui sac racemos în periost în sine, se poate acumula chiar și pe suprafața sa exterioară; în acest din urmă caz, se observă umflături edematoase difuze ale țesuturilor moi din jur. Dacă exsudatul se află sub periost, acesta se exfoliază, osul este expus și poate apărea necroza sa - se formează cavități, umplute cu granulații, uneori cu sechestre mici.
Procesul este de obicei localizat la capetele diafizei oaselor tubulare lungi, cel mai adesea femurului, mai rar oasele piciorului inferior, humerusului, coastelor; de obicei bărbații tineri se îmbolnăvesc. P. se dezvoltă adesea după o leziune. Apare umflarea dureroasă, temperatura corpului crește inițial, dar devine curând normală. Odată cu localizarea procesului în zona articulației, se poate observa o încălcare a funcției sale. La început, umflarea are o consistență densă, dar în timp se poate înmuia și fluctua mai mult sau mai puțin clar. Cursul este subacut sau cronic.
Periostita osificatoare- o formă frecventă de inflamație cronică a periostului, care se dezvoltă odată cu iritarea prelungită a periostului și se caracterizează prin formarea de os nou din stratul intern hiperemic și cu proliferare intensă a periostului. Acest proces poate fi independent sau, mai des, însoțește inflamația în țesuturile din jur. P. osificant se dezvoltă în circumferința focarelor inflamatorii sau necrotice în os (de exemplu, osteomielită), sub ulcere varicoase cronice ale piciorului inferior, în circumferința articulațiilor modificate inflamator, focare tuberculoase în stratul cortical al osului. P. osificant exprimat este observat cu sifilis. Este cunoscută dezvoltarea P. osificant reactiv la tumorile oaselor, rahitismului. Fenomenele osificării P. generalizate sunt caracteristice periostozei Bamberger - Mari, se pot alătura cefalgematomului (cefalgematomului).
La terminarea iritațiilor care provoacă fenomene de osificare a P., se oprește formarea osoasă; la osteofiții compacti densi, poate apărea remodelarea internă a osului (medulizare), iar țesutul capătă caracterul unui os spongios. Uneori, P. osificant duce la formarea sinostozei, cel mai adesea între corpurile vertebrelor vecine, între tibie, mai rar între oasele încheieturii mâinii și tarsului.
Periostită tuberculoasă cel mai adesea localizat pe coastele și oasele craniului facial, unde este primar într-un număr semnificativ de cazuri. Procesul apare adesea în copilărie. Cursul P. tuberculos este cronic, adesea cu formarea de fistule, eliberarea de mase asemănătoare puroiului.
Periostita sifilitică... Majoritatea leziunilor sistemului osos din sifilis încep și se localizează în periost. Aceste modificări sunt observate atât în sifilisul congenital, cât și în cel obținut. Prin natura înfrângerii, P. sifilitic este osificant și gingios. La nou-născuții cu sifilis congenital, sunt posibile cazuri de P. osifiant în domeniul diafizei oaselor.
Modificările periostului cu sifilis dobândit pot fi detectate deja în perioada secundară. Se dezvoltă fie imediat după fenomenele de hiperemie premergătoare perioadei de erupții cutanate, fie simultan cu revenirile ulterioare ale sifilidelor (mai des pustulare) din perioada secundară, există umflături tranzitorii periostale care nu ating dimensiuni semnificative, care sunt însoțite de ascuțite dureri volatile. Cea mai mare intensitate și prevalență a modificărilor periostului este atinsă în perioada terțiară și se observă adesea o combinație de periostită gingivă și osificantă.
P. osificant în sifilisul terțiar este de obicei localizat în oase tubulare lungi, în special în tibie și în oasele craniului. Ca urmare a P., se dezvoltă hiperostoze limitate sau difuze.
Cu P. sifilitic, există adesea dureri puternice agravante noaptea. Palparea relevă o umflare elastică densă limitată, care are o formă fusiformă sau rotundă; în alte cazuri, umflarea este mai extinsă și de formă plană. Este acoperit cu piele nealterată și este asociat cu osul subiacent; la simțire, se constată o durere semnificativă. Cel mai favorabil rezultat este resorbția infiltratului, observată în principal în cazuri noi. Cel mai adesea, se observă organizarea și osificarea infiltratului cu neoplasme osoase. Mai rar, cu un curs rapid și acut, se dezvoltă inflamația purulentă a periostului; procesul se răspândește de obicei în țesuturile moi înconjurătoare, este posibilă formarea de fistule externe.
Periostita în alte boli. Cu glandele, se remarcă focare de inflamație cronică limitată a periostului. La pacienții cu lepră pot apărea infiltrate în periost, precum și umflături fusiforme pe oasele tubulare din cauza periostitei cronice. Cu gonoreea, infiltratele inflamatorii se dezvoltă în periost, în caz de progresie a procesului, cu descărcare purulentă. P. exprimat este descris cu blastomicoză a oaselor tubulare lungi, leziunile coastelor sunt posibile după tifos sub formă de îngroșări dense limitate ale periostului cu contururi uniforme. P. local se întâlnește cu varice ale piciorului inferior, cu ulcere varicoase. P. se observă și cu reumatism (procesul este de obicei localizat în metacarpian și metatarsian, precum și în falangele principale), boli ale organelor hematopoietice, cu boala Gaucher (îngroșare periostală în principal în jurul jumătății distale a femurului). În cazul mersului și alergării prelungite, poate apărea P. tibiei, care se caracterizează prin durere severă, în special în părțile distale ale piciorului inferior, agravate de mers și exerciții fizice și calmând în repaus. Umflare limitată vizibilă local datorită edemului periostului, foarte dureros la palpare.
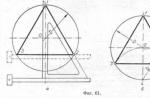
Diagnosticare cu raze X. Examenul cu raze X relevă localizarea, prevalența, forma, dimensiunea, structura, conturul straturilor periostale, relația lor cu stratul cortical al osului și țesuturile înconjurătoare. Distingeți radiografic între linii, franjuri, pieptene, dantele, stratificate, ac și alte tipuri de straturi periostale. În procesele cronice, care curg lent, în os, în special cele inflamatorii, se observă de obicei straturi mai masive, de regulă, fuzionând cu osul principal, ceea ce duce la îngroșarea stratului cortical și la creșterea volumului osos ( orez. 1-3 ). Procesele rapide duc la detașarea periostului cu puroi, răspândindu-se între acesta și stratul cortical, infiltratul inflamator sau tumoral. Acest lucru poate fi observat în osteomielita acută, tumoarea Ewing, reticulosarcom. Straturile netede, chiar periostale, însoțesc restructurarea funcțională patologică transversală. Într-un proces inflamator acut, atunci când puroiul se acumulează sub presiune ridicată sub periost, periostul se poate rupe, iar osul continuă să fie produs în zonele de rupere, oferind o imagine a unei franjuri inegale, rupte pe roentgenogramă (Fig. 4) .
Odată cu creșterea rapidă a unei tumori maligne în metafiza unui os tubular lung, straturile periostale au timp să se formeze numai în zonele marginale sub forma așa-numitelor vârfuri.
În diagnosticul diferențial al straturilor periostale, este necesar să se țină cont de formațiunile anatomice normale, de exemplu, tuberozități osoase, creste interosoase, proiecții ale pliurilor pielii (de exemplu, de-a lungul marginii superioare a claviculei), apofiza nu este combinată cu osul principal (de-a lungul marginii superioare a aripii iliace) etc. De asemenea, nu trebuie să luați pentru P. depunerea sărurilor de calciu la locurile de atașare a tendoanelor musculare de oase. Nu este posibilă diferențierea formelor individuale) de imaginea cu raze X.
Tratament poate fi conservator sau operațional. Este determinat de natura procesului patologic principal și de cursul acestuia. De exemplu, atunci când P. sifilitic efectuează de obicei un tratament specific (vezi. Sifilis) și când gingia izbucnește cu formarea unui ulcer sau a unei necroze osoase, poate fi necesară o intervenție chirurgicală. Tratamentul altor forme de P. - vezi Osteomielita, Osteita, Tuberculoza extrapulmonara (tuberculoza extrapulmonara), tuberculoza oaselor si articulatiilor etc.
Vezi și Bone.
Bibliografie.: Radiologie clinică, ed. Domnul A. Zedgenidze, t. 3, M., 1984; Lagunova I.G. Semiotica cu raze X a bolilor scheletice, M., 1966.


inflamația periostului.
Periostită purulentă(p. purulenta) - P., caracterizată prin acumularea de puroi sub periost.
Periostită malignă(p. maligna; sinonim: P. flegmon acut, subperiostal) - o formă de P. purulentă acută, caracterizată printr-o răspândire deosebit de rapidă a procesului, severitatea și întinderea leziunii.
Periostita acută odontogenă(p. odontogena acuta; sinonim: sail, gumboil - depășit.) - P. purulent al procesului alveolar al maxilarului, rezultat din răspândirea procesului inflamator din focarul situat în țesuturile dintelui sau parodonțiul.
Periostita osificatoare(p. ossificans) - P. cronică, caracterizată prin îngroșarea stratului cortical al osului, formarea de osteofite și sinostoză; observate, de exemplu, în osteomielita cronică, sifilisul, sindromul Marie-Bamberger, boala Kamurati-Engelmann.
Periostita acută(p. acutissima) - vezi. Periostită malignă.
Periostită detașată- P., combinat cu detașarea periostului de os într-o zonă limitată ca urmare a hemoragiei subperiostale sau a acumulării de puroi.
Periostita simplă(p. simplex) - P., caracterizat prin hiperemie, edem și infiltrare leucocitară a periostului fără formarea exsudatului liber; apare după vătămare sau în circumferința focarului de inflamație a țesutului osos.
Periostita rahitica(p. rachitica) - P. osificant cu rahitism.
Periostita sifilitică(p. sifilitică) - P. cu sifilis, care curge sub formă de osifiant P. în principal oase tubulare lungi și craniu sau cu formarea gingiei, mai des în periostul oaselor frontale și parietale, stern, clavicula, tibia.
Periostită tuberculoasă(p. tuberculosa) - P. cu tuberculoză, caracterizată prin formarea de granuloame, focare de necroză brânză și fuziune purulentă, mai des pe coastele și oasele feței.
Periostita fibroasă(p. fibrosa) - P., caracterizată prin îngroșarea periostului datorită țesutului conjunctiv dens; observat cu inflamație cronică a țesuturilor adiacente.
Dicționar enciclopedic de termeni medicali M. SE-1982-84, PMP: BRE-94, MME: ME.91-96
Sechestrarea și sechestrarea... Acesta este procesul de respingere a zonei osoase moarte. Sequestrum este un fragment osos necrotic care a fost rupt de pe un os matern viu și este situat într-o cavitate specială (cutie de sechestru) care conține puroi sau țesut de granulare. Sechestrarea este faza ulterioară a osteonecrozei infecțioase septice.
Evaluarea cu raze X sechestrarea constă din două semne: o umbră intensă liberă a unei bucăți de țesut osos; benzi de iluminare (ax de demarcare) care înconjoară această umbrire din toate părțile.
În funcție de os structuri, sechestrele sunt împărțite în spongioase și compacte (corticale). Sechestrele spongioase sunt mai des fragmente epifizare de origine tuberculoasă, iar compacte, care rezultă din deteriorarea diafizei, sunt de origine osteomielitică.
Sechestru cortical la rândul lor, acestea sunt împărțite în două grupuri - circulare și segmentare.
Sechestrarea circulară- Aceasta este o zonă necrotică a osului cu grosime completă pe întregul cilindru al unui os tubular lung. Sechestrarea segmentară se referă la zone de necroză osoasă numai de-a lungul unui anumit segment și nu la întregul cilindru osos.
Atât circular cât și sechestrarea segmentară sunt periferice și centrale. Dacă straturile osului, situate mai aproape de periost, mor, atunci se formează sechestre periferice (externe). Cu necroza zonelor osoase situate mai aproape de canalul medular, se formează sechestre interne (centrale).
În funcție de locația în raport cu la cutia de sechestrare există sechestre: situate în interiorul cavității; situat în afara cavității (în țesuturile moi); penetrant (penetrant), adică un capăt al sechestrului se află în țesuturile moi, iar cealaltă parte este situată în cavitatea sechestrală.
Periostita osificatoare... Periostul este normal și cu îngroșarea țesuturilor moi (seroasă, purulentă, albuminată, periostită fibroasă etc.) nu formează o umbră în timpul examinării cu raze X și nu este detectată. Devine vizibil doar cu calcificarea periostului îngroșat. Momentul apariției calcificării periostitei la copii la 7-8 ani, la adulți la 12-14 zile de la debutul bolii (primele manifestări clinice).
Scopul radiografiei coapsei drepte într-o proiecție directă. De-a lungul acestei diafize - hiperostază cu focare de distrugere; periostită bulbică stratificată; pe suprafața exterioară în regiunile proximale și distale, un simptom tipic al „vizierei” periostale. În partea inferioară a părții interioare, se relevă și simptomul unei „viziere” cu periostită asemănătoare acului. Tumora lui EwingDistinge următoarea periostită osificantă: liniar; stratificat sau bulbos; franjurat sau rupt; dantelă sau pieptene; acicular sau spicular; și o formă specială de periostită sub forma așa-numitei viziere ridicate (maligne).
Periostita liniară... Pe radiografii, paralel cu umbra stratului cortical al osului și oarecum spre exterior, se relevă o fâșie subțire de întunecare (umbră liniară), separată de corpul osului printr-un decalaj ușor.
Periostita liniară indică apariția unui proces inflamator, cel mai adesea osteomielită hematogenă sau o exacerbare a inflamației cronice.
Periostita stratificată, bulbică... Pe radiografiile de-a lungul osului, vor fi dezvăluite mai multe dungi luminoase și întunecate alternante, parcă emanând dintr-un punct și situate în straturi unul deasupra celuilalt. Acest fenomen se bazează pe natura ondulantă și sacadată a dezvoltării procesului, care este mai des observată în tumora Ewing și mai rar în bolile inflamatorii (Fig. 18).
Prima manifestare boliînsoțită de periostită, apoi apare o pauză de creștere, în timpul căreia se formează osificarea periostului. Progresia repetată a procesului duce la formarea de noi straturi de periostită osificantă, care creează o imagine a calcificării bulbilor multistrat a periostului.
Periostită ruptă, cu franjuri- faza ulterioară a periostitei liniare, atunci când puroiul se acumulează sub periostul îngroșat, izbucnind în țesuturi moi și încălcări multiple ale integrității periostului formează o formă ruptă, cu franjuri.
Periostita din dantelă sau gușă este tipic pentru terțiar. Imaginea sa de pe roentgenogramă este o afișare a gumelor periostale și subperiostale multiple situate în zona diafizei oaselor tubulare lungi (de obicei tibia). Gumele pe radiografii apar sub formă de iluminări alungite multiple nu foarte clare pe fondul sclerozei pronunțate, combinate cu stratul cortical al straturilor periostale.
Ac, periostită spiculată- o formă destul de demonstrativă a reacției periostale, manifestată prin formarea a numeroase procese subțiri (spicule), crescând perpendicular pe diafiză. Aceste ace osifică țesutul nou format de-a lungul vaselor de sânge. Această formă de periostită a fost considerată anterior patognomonică pentru osteosarcom. Acum se știe deja că un astfel de model radiant cu o striație transversală poate fi observat cu osteomielită care curge lent și leziuni sifilitice la nivelul osului.
Periostita osificatoare sub forma unei viziere ridicate. Esența sa este că procesul tumoral de la mijlocul osului, invadând stratul cortical, împinge periostul, în care apar modificări reactive sub formă de periostită osificantă. Ulterior, apare o ruptură a periostului și apare o imagine caracteristică sub forma unui nivel ridicat, detașat și rupt la marginea masei tumorale și a osului normal nemodificat. Prezența acestui simptom indică o creștere relativ lentă a tumorii.
Cu ea repede răspuns periostal de creștere este ușoară sau absentă cu totul și acest simptom nu are timp să prindă contur.
Periostita este un proces inflamator care apare în periostul osului.
Periostul este un țesut conjunctiv asemănător unui film, care se află peste tot în exteriorul osului. De regulă, procesul inflamator începe în straturile exterioare sau interioare ale periostului și apoi pătrunde în restul straturilor sale.
Datorită faptului că periostul și osul sunt strâns legate, inflamația apare cu ușurință în țesutul osos și se numește osteoperiostită.
Cod ICD-10
ICD este o clasificare internațională a bolilor și a diferitelor probleme asociate cu tulburările de sănătate.
În acest moment, a zecea versiune a documentului Clasificării internaționale a bolilor, numită ICD-10, este în vigoare în lume.
Diferite tipuri de periostită și-au primit codurile în această clasificare:
Periostita maxilarelor - aparține clasei K10.2 - „Boli inflamatorii ale maxilarelor”:
- K10.22 - periostită acută purulentă a maxilarului
- K10.23 - periostita cronică a maxilarului
Clasa M90.1 - "Periostita în alte boli infecțioase clasificate în altă parte":
- M90.10 - localizare multiplă a periostitei
- M90.11 - periostită localizată în regiunea umărului (clavicula, scapula, articulația acromioclaviculară, articulația umărului, articulația sternoclaviculară)
- M90.12 - periostită localizată în umăr (humerus, articulația cotului)
- M90.13 - periostită localizată în antebraț (raza, ulna, articulația încheieturii mâinii)
- M90.14 - periostită localizată în mână (încheietura mâinii, degete, metacarp, articulații între aceste oase)
- M90.15 - periostită localizată în regiunea pelviană și coapsă (regiunea gluteală, femur, pelvis, articulația șoldului, articulația sacroiliacă)
- M90.16 - periostită localizată în partea inferioară a piciorului (peroneu, tibie, articulație a genunchiului)
- M90.17 - periostită localizată la gleznă și picior (metatars, tars, degetele de la picioare, gleznă și alte articulații ale piciorului)
- M90.18 - alte periostite (cap, craniu, gât, coaste, trunchi, coloană vertebrală)
- M90.19 - periostită cu localizare nespecificată
Cod ICD-10
M90.1 * Periostita în alte boli infecțioase clasificate în altă parte
Cauzele periostitei
Cauzele periostitei sunt următoarele:
- Diferite tipuri de leziuni - vânătăi, luxații, fracturi osoase, rupturi și entorse de tendoane, răni.
- Inflamația țesuturilor din apropiere - ca urmare a apariției unui focar inflamator lângă periost, periostul se infectează.
- Toxicele sunt cauzele care sunt efectele toxinelor asupra țesutului periostal. Unele tipuri de boli comune pot provoca apariția toxinelor în corpul pacientului și pătrunderea lor în periost. Toxinele ajung din organul bolnav în sistemul circulator și limfatic și cu ajutorul lor sunt transportate în tot corpul.
- Specific - inflamația periostului apare ca urmare a anumitor boli, de exemplu, tuberculoză, sifilis, actinomicoză și așa mai departe.
- Reumatic sau alergic - reacția țesutului periostal la alergenii care au pătruns în el.
Patogenia periostitei
Patogeneza periostitei, adică mecanismul apariției și evoluției sale este de mai multe tipuri.
- Periostita traumatică - apare ca o consecință a tuturor tipurilor de leziuni osoase care afectează periostul. Periostita traumatică se poate manifesta într-o formă acută și apoi, dacă tratamentul nu este furnizat la timp, intră într-o formă cronică.
- Periostita inflamatorie este un tip de periostită care apare ca urmare a inflamației altor țesuturi din apropiere. De exemplu, acest tip de periostită se observă în osteomielită.
- Periostita toxică - rezultată din expunerea la periost a toxinelor care pătrund în ea odată cu fluxul de sânge sau limfă din alte leziuni. Acest tip de periostită apare cu unele boli frecvente ale corpului.
- Periostita reumatică sau alergică - apare ca urmare a reacțiilor alergice ale organismului la anumiți factori.
- Periostita specifică - cauzată de anumite boli precum tuberculoza, actinomicoza și așa mai departe.
Simptomele periostitei
Simptomele periostitei depind de tipul de periostită. Luați în considerare răspunsul organismului la periostita aseptică și purulentă.
Simptomele periostitei aseptice sunt după cum urmează:
- Periostita aseptică acută se caracterizează prin apariția umflăturii, care este slab limitată. Când simțiți umflarea, apare durere puternică. În același timp, temperatura locală crește în zona afectată. Când această formă de periostită apare pe membre, se poate observa șchiopătarea de tip suport, adică o încălcare a funcției de sprijin.
- Periostita fibroasă se caracterizează printr-o formă limitată de umflare. În același timp, are o consistență densă și practic nu este dureroasă sau nu provoacă deloc durere. Temperatura locală din zona afectată rămâne neschimbată. Iar pielea peste leziune devine mobilă.
- Periostita osificatoare se manifestă prin umflare, care a conturat brusc limitele. Consistența sa este dură, uneori cu o suprafață neuniformă.
Nu apar senzații dureroase, iar temperatura locală rămâne normală.
Cu toate tipurile de periostită aseptică, nu există o reacție generală a organismului la apariția bolii.
Cu periostita purulentă, se observă o reacție diferită a corpului. Manifestările periostitei purulente se caracterizează prin tulburări locale severe și modificări ale stării întregului organism. Există o creștere a temperaturii corpului, pulsul și respirația pacientului devin mai frecvente, apetitul dispare, apar slăbiciunea, oboseala rapidă și depresia generală.
Umflarea este foarte dureroasă, fierbinte, există o tensiune crescută în țesuturile zonei inflamate. Este posibilă apariția edemului țesuturilor moi la locul inflamației periostului.
Periostita maxilarului
Periostita maxilarului este un proces inflamator care apare în procesul alveolar al maxilarului superior sau în partea alveolară a maxilarului inferior. Periostita maxilarului apare din cauza dinților bolnavi: parodontită sau pulpită netratată sau nedetectată. Uneori procesul inflamator începe din cauza pătrunderii infecției din alte organe bolnave cu fluxul de sânge sau limfă. Dacă tratamentul nu are loc la timp, atunci periostita provoacă apariția unei fistule (sau gumboil) pe gingie. Inflamația purulentă se poate răspândi din periost în țesuturile care înconjoară leziunea, în urma căreia va apărea un abces sau flegmon.
Periostita dintelui
Periostita acută
Periostita cronică
Acesta este un proces inflamator lung și lent al periostului osos. Periostita cronică se caracterizează prin apariția unei îngroșări pe os, care nu provoacă durere.
Examenul cu raze X a relevat că periostita cronică se manifestă prin leziuni care au limitări clare. În acest caz, există modificări patologice în țesutul osos de severitate moderată și apariția unei hiperplazii severe în periost.
Dezvoltarea formelor cronice de periostită se datorează periostitei acute netratate, care s-a transformat într-o boală cronică. Există cazuri în care periostita cronică nu trece prin stadiul acut, ci se transformă imediat într-o boală lentă, pe termen lung.
De asemenea, apariția periostitei cronice poate fi facilitată de boli specifice de natură infecțioasă inflamatorie (tuberculoză, sifilis, osteomielită etc.), care duc la complicații, de exemplu, la apariția unei forme cronice de periostită.
Periostită simplă
Un proces inflamator acut de natură aseptică, în care există un flux sanguin crescut către partea afectată a periostului (hiperemie), precum și o ușoară îngroșare a periostului și acumularea de lichid în țesuturile sale, ceea ce nu este caracteristic a acestuia (infiltrare).
Periostită purulentă
Cea mai frecventă formă de periostită. Apare ca urmare a rănirii periostului și a apariției infecției în acesta, cel mai adesea din organele învecinate. De exemplu, periostita purulentă a maxilarului apare din cauza cariilor dentare, când inflamația este transferată din oase în periost. Uneori, acest tip de periostită apare într-un mod hematogen, de exemplu, cu piemie. Periostita purulentă însoțește întotdeauna manifestarea osteomielitei purulente acute. Uneori, se întâmplă că sursa infecției nu poate fi găsită.
Periostita purulentă începe cu o afecțiune acută. Se dezvoltă hiperemia periostului, în care se formează exsudat - un lichid saturat cu proteine și elemente sanguine. Există o temperatură corporală ridicată, de aproximativ 38 - 39 de grade, frisoane. În zona afectată, se simte o îngroșare, care este dureroasă la apăsare. După aceasta, apare infiltrarea purulentă a periostului, ca urmare a căreia este ușor respinsă din os. Stratul interior al periostului se slăbește și se umple cu puroi, care se acumulează apoi între periost și os, formând un abces.
Cu periostita purulentă, poate apărea inflamația țesuturilor moi și a pielii pacientului asociată cu periostul.
Periostita seroasă
Periostita seroasă (albuminoasă, mucoasă) apare după diverse leziuni. Pe zona rănită a periostului apare umflarea împreună cu durerea. La începutul manifestării bolii, temperatura corpului crește și apoi revine la normal. Dacă procesul inflamator este observat în regiunea articulară, acest lucru poate duce la o scădere a mobilității sale. În prima etapă a periostitei seroase, umflarea are o consistență densă, dar apoi se înmoaie și poate deveni lichidă.
Există forme subacute și cronice de periostită seroasă. În fiecare dintre aceste cazuri, inflamația periostului duce la formarea exsudatului, care este localizat sub periost într-un sac asemănător chistului sau în periostul însuși. Arată ca un lichid vâscos sero-mucos. Conține albumină, precum și pete de fulgi de fibrină, corpuri purulente și celule în stare de obezitate, eritrocite. Uneori lichidul conține pigmenți și picături grase. Exudatul se află într-o membrană de țesut granular roșu-maroniu și este acoperit cu o membrană densă deasupra. Cantitatea de exsudat poate fi de până la doi litri.
Dacă exsudatul se acumulează pe suprafața exterioară a periostului, poate provoca umflarea țesuturilor moi, care se manifestă prin umflarea lor. Exsudatul, care se află sub periost, îi provoacă desprinderea de os. Acest lucru duce la faptul că osul este expus și necroza apare atunci când apar cavități în os umplute cu țesut granular și microorganisme cu virulență slăbită.
Periostita fibroasă
Periostita fibroasă are o evoluție cronică și un proces de leziune pe termen lung. Se dezvoltă de-a lungul multor ani și se caracterizează prin apariția unei îngroșări fibroase corpusculare a periostului, care este puternic asociată cu osul. Dacă depunerile fibroase sunt semnificative, acest lucru poate duce la distrugerea suprafeței oaselor sau la apariția de noi creșteri pe aceasta.
Periostita liniară
Aceasta este configurația periostitei, care este dezvăluită la examinarea cu raze X. O periostită liniară pe o imagine cu raze X arată ca o singură linie de-a lungul osului. Există o întunecare liniară sub forma unei benzi (osificare) de-a lungul marginii osului. Această formă de periostită este observată într-un proces inflamator care se dezvoltă lent și treptat. De exemplu, periostita liniară se observă în sifilis care apare la o vârstă fragedă, în copilărie sau în faza inițială a inflamației osoase (osteomelită).
În periostita acută, întunecarea liniară întunecată este separată de aceasta printr-o zonă luminoasă. Poate fi exudat, osteoid sau țesut tumoral. Astfel de manifestări pe o imagine cu raze X sunt caracteristice periostitei inflamatorii acute - periostită acută, exacerbarea osteomielitei cronice, etapa primară a apariției unui calus în periost sau pentru o tumoare malignă.
Cu alte observații, banda de lumină poate deveni mai largă, iar cea întunecată poate dispărea cu totul. Astfel de manifestări sunt caracteristice hiperostozei, când formațiunile din periostat se îmbină cu stratul cortical al osului.
Periostita osificatoare
Apare datorită unei periostite simple datorită iritării constante a periostului și este o formă cronică a acestei boli. Se caracterizează prin depunerea sărurilor de calciu în periost și neoplasmul țesutului osos din stratul interior al periostului. Acest tip de periostită poate evolua singură sau poate fi însoțită de inflamația țesuturilor din jur.
Periostita retromolară
O boală care este cauzată de pericoronită acută. Odată cu progresul acestei boli, inflamația periostului apare în regiunea retromolară.
În viitor, apare un abces sub periost, de-a lungul marginilor căruia există o inflamație a țesuturilor moi. Aria pliului pterygomandibular, arcada palatină anterioară, palatul moale, marginea anterioară a ramurii maxilarului, membrana mucoasă a pliului deasupra liniei oblice exterioare în regiunea dinților șase până la opt. Pot apărea dureri în gât.
La câteva zile după apariția unui abces, puroiul începe să apară de sub membrana inflamată în apropierea celui de-al optulea dinte. Uneori abcesul nu se deschide în această zonă, ci se răspândește de-a lungul liniei oblice exterioare până la nivelul premolarilor și formează o fistulă în această zonă. Uneori, un abces se poate deschide în șanțul maxilar-lingual, de asemenea sub forma unei fistule.
Faza acută a periostitei retromolare este însoțită de o creștere a temperaturii corpului la 38 - 38,5 grade, trismus al maxilarelor, dificultate în alimentație ca urmare și apariția slăbiciunii. Forma acută de periostită, dacă nu se asigură niciun tratament, intră într-o fază cronică, care este însoțită de dezvoltarea osteomielitei corticale acute a maxilarului.
Periostita odontogenă
Diagnosticul periostitei
Diagnosticul periostitei diferă în funcție de tipul și forma de flux.
În periostita acută, o examinare aprofundată și interogarea pacientului sunt eficiente. Un aspect important al diagnosticului îl reprezintă rezultatele unui număr total de sânge. Examinarea cu raze X este ineficientă în acest caz. Pentru periostita nasului, se utilizează rinoscopia.
În periostita cronică se folosește examinarea cu raze X. Cu ajutorul unei imagini cu raze X, este posibil să se identifice localizarea leziunii, forma și limitele acesteia, dimensiunea, precum și natura straturilor. Imaginea ajută la dezvăluirea gradului de penetrare a inflamației în stratul cortical al osului și a țesuturilor înconjurătoare, precum și gradul de modificări necrotice în țesutul osos.
Straturile de periostită pot fi de diferite forme - ac, liniare, dantelate, cu franjuri, în formă de pieptene, stratificate și altele. Fiecare dintre aceste forme corespunde unui anumit tip de periostită și complicațiilor pe care le provoacă, precum și bolilor concomitente, de exemplu, o tumoare malignă.
Diagnostic diferentiat
Diagnosticul diferențial al periostitei este utilizat pentru a stabili un diagnostic precis atunci când există simptome ale mai multor boli similare.
În periostita acută și purulentă, este necesar să o deosebim de parodontita acută, osteomielita, abcesele și flegmonul, care au fost cauzate de alte cauze, boli purulente ale ganglionilor limfatici - limfadenită, boli purulente ale glandelor salivare etc.
Pentru periostita cronică, aseptică și specifică, se efectuează un examen cu raze X. În acest caz, este necesar să se identifice îngroșări și creșteri osoase, modificări necrotice și neoplasme ale țesutului osos, care au fost consecințele periostitei.
Diagnosticul diferențial al periostitei cronice se efectuează simultan cu detectarea osteomielitei și a tumorilor maligne utilizând examinarea cu raze X. La vârful bolii, examinarea cu raze X are o valabilitate foarte bună. Odată cu atenuarea procesului inflamator și tranziția acestuia la un stadiu lent, straturile de pe os încep să se îngroașe și capătă stratificare mai puțin pronunțată. Leziunile din os devin, de asemenea, mai dense, ceea ce face mai dificilă diagnosticarea prezenței periostitei cronice.
Cu periostita purulentă, adică ca urmare a infecției, este indicată o operație, în timpul căreia periostul este disecat și puroiul este îndepărtat.
Forma acută de periostită necesită nu numai utilizarea unei intervenții chirurgicale sub forma unei operații, ci și numirea de antibiotice, medicamente care ameliorează intoxicația corpului, medicamente de restaurare și proceduri fizioterapeutice.
În periostita cronică, este prescris un curs de întărire generală a medicamentelor, precum și antibiotice. În tratamentul acestei forme de boală, este indicată fizioterapia, care contribuie la resorbția îngroșărilor patologice și a creșterilor osoase - terapia cu parafină, terapia cu laser, iontoforeza folosind iodură de potasiu de cinci procente.
Prevenirea periostitei
Prevenirea periostitei constă în tratarea la timp a cauzelor care pot duce la apariția bolii.
De exemplu, periostita dintelui sau maxilarului poate fi prevenită prin tratarea la timp a cariilor dentare, pulpitei și parodontitei. Pentru a face acest lucru, trebuie să vizitați medicul dentist în scop preventiv o dată la trei luni. Și dacă sunt detectate simptome ale bolii dentare, începeți imediat tratarea acestora.
Periostita aseptică, care a fost cauzată de alte boli - tuberculoză, sifilis, osteomielită și așa mai departe, poate fi prevenită prin tratarea în timp util a bolii de bază. Este necesar să luați cursuri de medicamente și fizioterapie în timp util. Și, de asemenea, sunt supuse periodic diagnosticului, care poate dezvălui apariția periostitei în stadiul incipient.
Periostita traumatică și posttraumatică poate fi prevenită prin inițierea imediată a tratamentului afectării țesuturilor periostului - fizioterapie și medicație, așa cum este prescris de un medic. În acest caz, tratamentul inițiat în timp util al leziunilor este principala modalitate de prevenire a periostitei.
În cazul periostitei cronice, care se desfășoară imperceptibil, fără simptome pronunțate, este necesar, în primul rând, eliminarea proceselor inflamatorii cronice. Acestea pot fi boli inflamatorii ale diferitelor organe și sisteme interne care trebuie supuse unei terapii în timp util.
Prognosticul periostitei
Prognosticul vindecării periostitei depinde de forma și tipul bolii, precum și de oportunitatea tratamentului început.
Previziunile favorabile se referă la periostita traumatică și acută. Dacă tratamentul este furnizat în timp util, starea pacientului se îmbunătățește și, ulterior, are loc o recuperare completă.
Cu periostită purulentă în cazuri avansate, dacă tratamentul nu a fost furnizat în timp util, se poate prezice un prognostic nefavorabil al evoluției bolii. În acest caz, apar complicații - apar procesele inflamatorii ale tuturor țesuturilor osoase și sepsisul.
Periostita specifică cauzată de diferite boli este cronică. Predicțiile de vindecare a periostitei cronice specifice depind de succesul tratamentului bolii de bază.
Periostita este o boală destul de insidioasă care duce la consecințe grave pentru corpul pacientului și sistemul său osos. Prin urmare, nu ar trebui să ezitați cu tratamentul periostitei, chiar și cu o probabilitate minimă de inflamație a periostului.
NUMELE INSTITUTIEI EDUCATIONALERezumat despre diagnosticarea radiațiilor pe tema: Examinarea cu raze X a oaselor și articulațiilor.
Efectuat:
Verificat:
Oraș, an
Plan
Introducere
1.1. Curbura osoasă
1.2. Modificarea lungimii osoase
1.3. Modificarea volumului osos
2. Modificări ale contururilor osoase
3. Modificări ale structurii osoase
3.1. Osteoporoza
3.2. Osteoscleroza
3.3. Distrugere
3.4. Osteoliza
^ 4. Modificări ale periostului
^
Literatură
Introducere
Imaginile cu raze X ale diferitelor boli ale scheletului sunt reprezentate de foarte puține simptome scheletice. În același timp, procese morfologice complet diferite pot oferi aceeași afișare a umbrelor și, dimpotrivă, același proces în diferite perioade ale cursului său oferă o imagine de umbră diferită. În consecință, atunci când se analizează modelul de difracție a razelor X, umbra, adică skialogichesky, imaginea unei imagini cu raze X trebuie transformată într-un complex de simptome de modificări morfologice - în semiotică cu raze X.
Protocolul pentru examinarea cu raze X a scheletului, de regulă, este întocmit în limbaj morfologic, nu în limbaj skialogic.
Orice proces patologic din schelet este însoțit în principal de trei tipuri de modificări osoase:
Modificări ale formei și dimensiunii osului;
Modificări ale contururilor osoase;
Modificări ale structurii osoase.
În plus, sunt posibile modificări periost, articulațiiși osul înconjurător țesut moale.
^ 1. Modificări ale formei și dimensiunii osului
1.1. Curbura osoasă
Curbura osoasă (arcuită, unghiulară, în formă de S) este o deformare pentru care este necesară o curbură a axei osoase (spre deosebire de îngroșarea unilaterală); apare cu o pierdere a rezistenței osoase, cu o schimbare a condițiilor unei sarcini statice, cu o creștere accelerată a unuia dintre oasele împerecheate în comparație cu celălalt, după unirea fracturilor, cu anomalii congenitale.
Orez. 1. Curbura humerusului în displazia fibroasă.
^ 1.2. Modificarea lungimii osoase
elongaţie- o creștere a lungimii osului, care apare de obicei din cauza iritării cartilajului de creștere în perioada de creștere;
scurtarea- o scădere a lungimii osului poate fi o consecință a întârzierii creșterii în lungime a acestuia dintr-un motiv sau altul, după fuziunea fracturilor cu intrarea sau încastrarea fragmentelor, cu anomalii congenitale.
Orez. 2. Alungirea oaselor mâinii (arahnodactilie).
^ 1.3. Modificarea volumului osos
Îngroșarea osului - o creștere a volumului datorită formării de noi substanțe osoase. De obicei, îngroșarea apare ca urmare a formării excesive a osului periostal; mai rar - datorită restructurării interne (cu boala Paget).
Îngroșarea poate fi funcţional- ca urmare a stresului crescut pe os. Acesta este așa-numitul hipertrofie osoasă: de lucru- atunci când se angajează în muncă fizică sau sport și compensatorie- în absența unui segment osos sau membru pereche (după amputare). Îngroșare patologică - hiperostoză care apare ca urmare a oricărui proces patologic, însoțit de îngroșarea osului datorită funcției periostului - periostului, prin urmare poate fi numit și periostoză.
Orez. 3. Hiperostoză a femurului.
Hiperostoză - de obicei secundar proces. Poate fi cauzată de inflamații, traume, tulburări hormonale, intoxicație cronică (arsenic, fosfor) etc. Primar hiperostoză se observă cu gigantism congenital.
Orez. 4. Hiperostoză și scleroză a tibiei (osteomielita sclerozantă a lui Garre).
Os subțire - poate fi o scădere a volumului său congenitalși dobândit.
Se numește reducerea congenitală a volumului hipoplazie.
Orez. 5. Hipoplazia femurului și pelvisului. Luxația congenitală a șoldului.
Pierderea osoasă dobândită este adevărată atrofie osoasă care ar putea fi excentricși concentric.
La atrofie excentrică resorbția osoasă are loc atât din partea periostului, cât și din partea canalului medular, în urma căreia osul devine mai subțire, iar canalul medular se extinde. Atrofia osoasă excentrică este de obicei asociată cu osteoporoză.
La atrofie concentrică resorbția osoasă are loc numai din partea periostului, iar lățimea canalului medular scade din cauza enostozei, drept urmare raportul dintre diametrul osului și canalul medular rămâne constant.
Cauzele atrofiei pot fi inactivitatea, presiunea asupra osului din exterior, tulburările neurotrofice și disfuncțiile hormonale.
Umflarea oaselor - o creștere a volumului său cu o scădere a substanței osoase, care poate fi înlocuită cu țesut patologic. Balonarea osoasă apare cu tumori (de obicei benigne), chisturi, mai rar cu inflamație (spina vintosa).

Orez. 6. Umflarea epimetafizei proximale a ulnei (chist anevrismal).
^ 2. Modificări ale contururilor osoase
Contururile osoase pe radiografii se caracterizează în principal prin forma conturului ( chiar sau neuniform) și claritatea imaginii ( clar sau neclar).
Oasele normale au conturi clare și uniforme într-o măsură mai mare. Doar în locurile de atașare a ligamentelor și tendoanelor mușchilor mari contururile osului pot fi inegale (zimțate, ondulate, aspre). Aceste locuri au o localizare strict definită (tuberozitatea deltoidă a humerusului, tuberozitatea tibiei etc.).
3. Modificări ale structurii osoase
Modificările structurii osoase pot fi funcțional (fiziologic)și patologic.
Restructurarea fiziologică a structurii osoase are loc atunci când apar noi condiții funcționale care schimbă sarcina pe un os individual sau o parte a scheletului. Aceasta include restructurarea profesională, precum și restructurarea cauzată de o modificare a stării statice și dinamice a scheletului în timpul inactivității, după amputări, cu deformări traumatice, cu anchiloză etc. Noua arhitectură osoasă apare în aceste cazuri ca urmare a formării de noi grinzi osoase și a localizării acestora în conformitate cu noile linii de forță, precum și ca urmare a resorbției grinzilor osoase vechi, dacă acestea au încetat să mai participe la functia.
Restructurarea patologică a structurii osoase are loc atunci când echilibrul de creație și resorbție a țesutului osos este perturbat, cauzat de un proces patologic. Astfel, osteogeneza în ambele tipuri de restructurare este fundamental aceeași - trabeculele osoase fie se dizolvă (se dezintegrează), fie se formează altele noi.
Restructurarea patologică a structurii osoase poate fi cauzată de o varietate de procese: traume, inflamații, distrofie, tumori, tulburări endocrine etc.
Tipurile de restructurare patologică sunt:
- osteoporoză,
- osteoscleroză,
- distrugere,
- osteoliză,
- osteonecroză și sechestrare.
În plus, modificările patologice ale structurii osoase ar trebui să includă încălcarea integrității sale cu o fractură.
3.1. Osteoporoza
Osteoporoza este o remodelare osoasă patologică, în care există o scădere a numărului de grinzi osoase pe unitate de volum osos.
Volumul osos în osteoporoză rămâne neschimbat dacă nu apare atrofie(Vezi deasupra). Grinzile osoase care dispar sunt înlocuite cu elemente osoase normale (spre deosebire de distrugere) - țesut adipos, măduvă osoasă, sânge. Cauzele osteoporozei pot fi atât factori funcționali (fiziologici), cât și procese patologice.
Tema osteoporozei este acum foarte la modă, în literatura specială dedicată acestui număr este descrisă în detaliu suficient și, prin urmare, ne vom concentra doar asupra aspectului radiologic al acestui tip de restructurare.
^ Imagine cu raze X a osteoporozei corespunde esenței sale morfologice. Numărul grinzilor osoase scade, modelul substanței spongioase devine cu buclă mare, datorită creșterii spațiilor interbelice; stratul cortical devine mai subțire, devine slăbit, dar datorită creșterii osului transparent total, contururile sale par accentuate. Mai mult, trebuie remarcat faptul că în osteoporoză, integritatea stratului cortical este întotdeauna păstrată, oricât ar deveni mai subțire.
^ osteoporoza poate fi uniformă ( osteoporoză difuză) și neuniform ( osteoporoză maculară). Osteoporoza patată apare de obicei în procesele acute și ulterior devine cel mai adesea difuză. Osteoporoza difuză este caracteristică proceselor cronice.
În plus, există așa-numitul osteoporoză hipertrofică, în care o scădere a numărului de grinzi osoase este însoțită de îngroșarea lor. Acest lucru se datorează resorbției fasciculelor osoase nefuncționale și hipertrofiei celor situate de-a lungul noilor linii de forță. O astfel de restructurare se găsește în anchiloză, fracturi încorporate incorect, după unele operații pe schelet.
^ Prin prevalență osteoporoza poate fi:
local sau local;
regional, adică ocuparea oricărei zone anatomice (cel mai adesea zona articulației);
larg răspândită- de-a lungul întregului membru;
generalizat sau sistemic, adică acoperind întregul schelet.
Osteoporoza este un proces reversibil, dar în condiții nefavorabile, se poate transforma în distrugere (vezi mai jos).

Orez. 7. Oprește-te. Osteoporoza senilă.
Orez. 8. Osteoporoza patată a oaselor mâinii (sindromul Zudeck).
3.2. Osteoscleroza
Osteoscleroza este o remodelare osoasă patologică, în care există o creștere a numărului de grinzi osoase pe unitate de volum osos. În același timp, spațiile interbeam scad până când dispar complet. Astfel, osul spongios devine treptat compact. Datorită îngustării lumenului canalelor vasculare intraoase, apare ischemie locală, cu toate acestea, spre deosebire de osteonecroză, nu are loc o întrerupere completă a aportului de sânge, iar zona sclerotică se transformă treptat în os nemodificat.
Osteoscleroza în funcție de motive poate că sună
fiziologic sau funcţional(în zonele de creștere osoasă, în cavitățile articulare);
sub formă de variante și anomalii de dezvoltare(insula compacta, osteopoikilia, boala marmurei, melorheostoză);
patologic(posttraumatic, inflamator, reactiv pentru tumori și distrofii, toxic).
^ Pentru imagine cu raze X osteoscleroza se caracterizează printr-o structură cu buclă mică, cu granulație grosieră a substanței spongioase până la dispariția modelului reticular, îngroșarea stratului cortical din interior ( enostoză), îngustarea canalului medular, uneori până la închiderea completă a acestuia ( eburnare).
Orez. 9. Osteoscleroza tibiei în osteomielita cronică.
^ Prin natura afișării umbrelor osteoscleroza poate fi
- difuz sau uniformă;
- focal.
Prin prevalență osteoscleroza poate fi
- limitat;
- uzual- peste mai multe oase sau secțiuni întregi ale scheletului;
- generalizat sau sistemic, adică acoperind întregul schelet (de exemplu, cu leucemie, cu boală de marmură).
Orez. 10. Foci multiple de osteoscleroză în boala marmurei.
3.3. Distrugere
Distrugere - distrugerea țesutului osos cu înlocuirea acestuia cu o substanță patologică.
În funcție de natura procesului patologic, distrugerea poate fi inflamator, tumora, distroficăși din substituirea cu o substanță străină.
Pentru procesele inflamatorii osul distrus este înlocuit de puroi, granulații sau granuloame specifice.
^ Distrugerea tumorii caracterizată prin înlocuirea țesutului osos distrus de tumori maligne primare sau metastatice sau benigne.
^ Cu procese degenerative-distrofice (termenul este controversat) țesutul osos este înlocuit cu țesut osteoid fibros sau defect cu zone de hemoragie și necroză. Acest lucru este tipic pentru modificările chistice ale diferitelor tipuri de osteodistrofii.
Un exemplu distrugerea din înlocuirea țesutului osos cu o substanță străină este deplasarea sa de către lipoizi în xantomatoză.
Aproape orice țesut anormal absoarbe razele X într-o măsură mai mică decât osul din jur și, prin urmare pe roentgenogramăîn majoritatea covârșitoare a cazurilor, distrugerea osoasă arată iluminare de intensitate variabilă... Și numai atunci când sărurile de Ca sunt conținute în țesutul patologic, distrugerea poate fi reprezentată prin estomparea(tip osteoblastic de osteosarcom).

Orez. 11. Focuri litice multiple de distrugere (mielom).
Orez. 11-a. Distrugerea cu un conținut ridicat de calciu în leziune (arată schialog ca o întunecare). Sarcom osteoblastic osteogen.
Esența morfologică a focarelor de distrugere poate fi clarificată prin analiza lor skialogică atentă (poziție, număr, formă, dimensiune, intensitate, structura focarelor, natura contururilor, starea țesuturilor înconjurătoare și prezentatoare).
3.4. Osteoliza
Osteoliza - resorbția osoasă completă fără înlocuirea ulterioară cu un alt țesut, sau mai bine zis, cu formarea de țesut conjunctiv cicatricial fibros.
Osteoliza se observă de obicei în părțile periferice ale scheletului (falange distale) și la capetele articulare ale oaselor.
^ Pe radiografii arată osteoliza sub forma unor defecte de margine, care este principala, dar, din păcate, nu este o diferență absolută între aceasta și distrugere.
Orez. 12. Osteoliza falangelor degetelor de la picioare.
Cauza osteolizei este o perturbare profundă a proceselor trofice în bolile sistemului nervos central (siringomielia, tabele), în caz de afectare a nervilor periferici, în bolile vaselor periferice (endarterită, boala Raynaud), în caz de degerături și arsuri , sclerodermie, psoriazis, lepră, uneori, după leziuni (boala Gorham).

Orez. 13. Osteoliza în artropatie. Siringomielia.
În timpul osteolizei, osul dispărut nu este refăcut niciodată, ceea ce îl deosebește și de distrugere, în care uneori este posibilă repararea, chiar și cu formarea excesului de țesut osos.
^ 3.5. Osteonecroză și sechestrare
Osteonecroza este necroza unei porțiuni a osului.
Histologic, necroza se caracterizează prin liza osteocitelor, menținând în același timp o substanță interstițială densă. În zona necrotică a osului, greutatea specifică a substanțelor dense crește, de asemenea, din cauza încetării aportului de sânge, în timp ce în țesutul osos din jur, datorită hiperemiei, resorbția este îmbunătățită. Din motive care determină necrotizarea osoasă, osteonecroza poate fi împărțită în asepticși septic necroză.
^ Osteonecroza aseptică poate apărea de la traumatisme directe (fracturi de șold, fracturi mărunțite), cu tulburări ale aportului de sânge ca urmare a microtraumatismului (osteocondropatie, artroză deformantă), cu tromboză și embolie (boală de decompresie), cu hemoragii intraosoase (necroză a măduvei osoase fără necroză osoasă).
^ La osteonecroza septică includ necroza care rezultă din procesele inflamatorii la nivelul osului cauzate de factori infecțioși (osteomielita de diferite etiologii).
^ Pe radiografie zona necrotică a osului arată mai dens comparativ cu osul viu din jur. La limita zonei necrotice grinzile osoase sunt întrerupteși datorită dezvoltării țesutului conjunctiv care îl separă de osul viu, bandă de iluminare.
Osteonecroza are aceeași imagine de umbră ca și osteoscleroza - întrerupere... Cu toate acestea, o imagine similară cu raze X se datorează naturii morfologice diferite. Diferențierea uneori a acestor două procese, și anume în absența celor trei semne radiologice de necroză, este posibilă numai ținând cont de manifestările clinice și cu observare dinamică cu raze X.

Orez. 14. Necroza aseptică a capului femurului drept. Boala Legg - Calvet - Perthes.
Zona necrotică a osului poate fi expusă
Resorbția cu formarea unei cavități de distrugere sau formarea unui chist;
Resorbția cu înlocuirea noului țesut osos - implantare;
Respingere - sechestrare.
Dacă osul resorbit este înlocuit cu puroi sau granulații (cu necroză septică) sau țesut conjunctiv sau adipos (cu necroză aseptică), atunci se formează locul de distrugere... Cu așa-numita necroză de colicație, lichefierea maselor necrotice are loc odată cu formarea chisturi.
În unele cazuri, cu o mare capacitate regenerativă a osului, zona necrotică suferă resorbție cu înlocuirea sa treptată cu țesut osos nou (uneori chiar în exces), așa-numitul implantare.
Cu un curs nefavorabil al procesului infecțios, respingerea are loc în os, adică sechestrarea, o zonă necrotică, care astfel se transformă în sechestrarea, situată liber în cavitatea de distrugere, conținând cel mai adesea puroi sau granulație.
^ Pe radiografie sechestrarea intraosoasă are toate trăsăturile caracteristice osteonecrozei, cu prezența obligatorie a unei benzi iluministe cauzată de puroi sau granulare zona înconjurătoare, mai densă rupt os necrotic.
În unele cazuri, când unul dintre pereții cavității osoase este distrus, sechestrele mici, împreună cu puroi, prin pasajul fistulos pot ieși în țesuturile moi sau in totalitate sau parţial, la un capăt, încă în el (așa-numitul. sechestrare pătrunzătoare).
În funcție de localizarea și natura țesutului osos, sechestrele sunt spongiosși cortical.
^ Sechestre spongioase se formează în epifize și metafize ale oaselor tubulare (mai des cu tuberculoză) și în oasele spongioase. Intensitatea lor în imagini este foarte mic, au contururi inegale și indistincte și pot fi complet absorbite.
^ Sechestru cortical format dintr-un strat compact de os, pe radiografii au o intensitate mai pronunțată și contururi mai clare. În funcție de dimensiune și locație, sechestrele corticale sunt total- constând din întreaga diafiză și parțial. Sechestrarea parțială formate din plăci de suprafață ale unui strat compact se numesc cortical; format din straturi adânci care formează pereții canalului măduvei osoase se numesc central; dacă sechestrul este format dintr-o parte a circumferinței unui os cilindric, se numește sechestrare pătrunzătoare.

Orez. 15. Diagrama diferitelor tipuri de sechestrare a substanței osoase compacte în osteomielită. Os lung în secțiune.
A, B și C - sechestrare parțială: A - sechestrare corticală, B - sechestrare centrală, C - sechestrare penetrantă; G - sechestrare totală.
Orez. 16. Sechestrarea arborelui ulnei.
^ 4. Modificări ale periostului
Una dintre funcțiile principale ale periostului este crearea de țesut osos nou. La un adult, în condiții normale, această funcție încetează practic și apare doar în anumite condiții patologice:
Cu leziuni;
Cu procese infecțioase și inflamatorii;
Cu intoxicație;
Cu procese de adaptare.
Periostul normal pe radiografii nu are propriul ecran de umbră. Chiar și un periost îngroșat și palpabil cu periostită posttraumatică simplă nu este adesea detectat în imagini. Imaginea sa apare doar cu o creștere a densității ca urmare a calcificării sau osificării.
^ Reacție periostală - aceasta este reacția periostului la această sau acea iritație, atât în caz de deteriorare a osului în sine și a țesuturilor moi care îl înconjoară, cât și în procesele patologice din organele și sistemele îndepărtate de os.
Periostită- reacția periostului la proces inflamator(traume, osteomielită, sifilis etc.).
Dacă reacția periostală se datorează proces neinflamator(adaptiv, toxic), ar trebui numit periostoză... Cu toate acestea, acest nume nu a prins în rândul radiologilor și orice reacție periostală se numește de obicei periostită.
^ Imagine cu raze X periostita se caracterizează prin mai multe caracteristici:
Model;
Formă;
Contururi;
Localizare;
Lungime;
Numărul de oase afectate.
^ 4.1. Desenarea straturilor periostale
Desenarea straturilor periostale depinde de gradul și natura osificării. Liniar sau periostita detasata arată roentgenograma ca o fâșie de întunecare (osificare) de-a lungul osului, separată de acesta printr-un decalaj luminos cauzat de exudat, osteoid sau țesut tumoral. Această imagine este tipică pentru un proces acut (acut sau exacerbarea osteomielitei cronice, faza inițială a formării calusului periostal sau a tumorii maligne). În viitor, banda întunecată se poate extinde, iar decalajul luminos poate scădea și dispărea. Straturile periostale se îmbină cu stratul cortical al osului, care se îngroașă în acest loc, adică apare hiperostoză... În tumorile maligne, stratul cortical este distrus, iar modelul reacției periostale pe radiografii se modifică.
Orez. 17. Periostita liniară a suprafeței exterioare a humerusului. Osteomielita.
Laminat sau periostită bulbică caracterizată prin prezența pe radiografie a mai multor benzi alternante de întunecare și clarificare, ceea ce indică o progresie sacadată a procesului patologic (osteomielită cronică cu exacerbări frecvente și remisii scurte, sarcomul Ewing).
Orez. 18. Periostita stratificată (bulbică). Sarcomul șoldului Ewing.
Periostita cu franjuri Imaginile prezintă o umbră relativ largă, neuniformă, uneori intermitentă, reflectând calcificarea țesuturilor moi la o distanță mai mare de suprafața osoasă în timpul progresului unui proces patologic (mai des inflamator).
Orez. 19. Periostita cu franjuri. Osteomielita cronică a tibiei.
Se poate lua în considerare un tip de periostită cu franjuri periostită de dantelă cu sifilis. Se caracterizează prin straturi periostale longitudinale razvlechenie, care, de altfel, au adesea un contur ondulat neuniform ( periostită crestală).
Orez. 20. Periostita crestală a tibiei cu sifilis congenital târziu.
Ac sau periostită spiculară are un model radiant datorat dungi subțiri de întunecare, situate perpendicular sau în formă de evantai pe suprafața stratului cortical, al cărui substrat este osificare paravazală, ca și cazurile vaselor din jur. Acest tip de periostită se găsește de obicei în tumorile maligne.
Orez. 21. Periostita acului (spicule) cu osteosarcom.
^ 4.2. Forma straturilor periostale
Forma straturilor periostale poate fi foarte divers ( în formă de fus, în formă de mufă, tuberoasă, și în formă de pieptene etc.) în funcție de locația, amploarea și natura procesului.
O importanță deosebită este periostita sub forma unei viziere (Viziera Codman ). Această formă de straturi periostale este caracteristică tumorilor maligne care distrug stratul cortical și exfoliază periostul, care formează un „surplomb” calcificat pe suprafața osului.
Orez. 22. Viziera periostală a lui Codman. Osteosarcomul coapsei.
^ 4.3. Contururile straturilor periostale
Contururile straturilor periostale pe radiografii se caracterizează prin forma conturului ( chiar sau neuniform), claritatea imaginii ( clar sau neclar), discretie ( continuu sau intermitent).
Odată cu progresul procesului patologic, contururile straturilor periostale sunt neclare, intermitente; când se estompează - clar, continuu. Contururile netede sunt tipice pentru un proces lent; cu un curs ondulat al bolii și dezvoltarea inegală a periostitei, contururile straturilor devin nervoase, ondulate, zimțate.
^ 4.4. Localizarea straturilor periostale
Localizarea straturilor periostale de obicei direct legată de localizarea procesului patologic în os sau țesuturile moi înconjurătoare. Deci, pentru leziunile tuberculoase ale oaselor, localizarea epimetafizară a periostitei este tipică, pentru osteomielita nespecifică - metadiafizară și diafizară, cu sifilis, straturile periostale sunt adesea situate pe suprafața anterioară a tibiei. Anumite tipare de localizare a leziunii se găsesc și în diferite tumori osoase.
^ 4.5. Lungimea straturilor periostale
Lungimea straturilor periostale variază de la câțiva milimetri până la deteriorarea totală a diafizei.
^ 4.6. Numărul de straturi periostale de-a lungul scheletului
Distribuția straturilor periostale de-a lungul scheletului de obicei limitat la un singur os, în care este localizat procesul patologic care a provocat reacția periostului. Periostita multiplă apare cu rahitism și sifilis la copii, degerături, boli ale sistemului hematopoietic, boli venoase, boala Engelmann, intoxicație profesională cronică, cu procese cronice pe termen lung în plămâni și pleură și cu defecte cardiace congenitale (periostoză Marie-Bamberger ).
11910 0
Boli inflamatorii ale oaselor
Osteomielita hematogenă este o boală purulentă a oaselor, cel mai adesea cauzată de Staphylococcus aureus, Streptococcus, Proteus. În oasele tubulare lungi, metafiza și diafiza sunt afectate. La copiii sub 1 an, glanda pineală este afectată, deoarece până la 1 an vasele din metafiză pătrund prin zona de creștere în glanda pineală. După obliterarea vaselor, placa de creștere oferă o barieră în calea pătrunderii infecției în glanda pineală și, în combinație cu un flux sanguin turbulent lent în metafiză, determină localizarea mai frecventă a osteomielitei la copiii din această zonă.După închiderea plăcii de creștere, se restabilește aportul de sânge între metafiză și glanda pineală, ceea ce contribuie la dezvoltarea artritei infecțioase secundare la vârsta adultă. Semnele cu raze X ale osteomielitei apar cu 12-16 zile mai târziu decât debutul manifestărilor clinice.
Cel mai timpuriu semn cu raze X al osteomielitei este edemul țesuturilor moi, cu pierderea straturilor de grăsime definite în mod normal. Pentru diagnostic în stadiile incipiente ale bolii, este eficientă o scanare osoasă trifazată cu tehneci-99. Aceeași sensibilitate o are și RMN-ul, care permite detectarea unui abces al țesuturilor moi. La radiografiile din 7-19 zile de la începutul procesului infecțios, apar zone delimitate vag de transparență crescută în metadiafiza osului tubular și formațiuni periostale sensibile ale noului os, care devine evidentă în a treia săptămână.
Cu o încălcare a alimentării cu sânge a osului subiacent, se formează o „sechestrare” - un fragment osos mort în zona osteomielitei. Noul țesut al periostului din jurul sechestrului se numește „capsulă”, iar deschiderea care leagă capsula și canalul medular se numește „cloaca”, prin care țesutul de sechestrare și granulare poate intra sub piele prin pasajele fistuloase. În mijlocul bolii, focalizarea distrugerii unei forme neregulate cu contururi fuzzy neuniforme și periostită este determinată de raze X. După finalizarea procesului patologic, densitatea osoasă este normalizată. Odată cu trecerea procesului într-o formă cronică, se formează sechestre compacte. La copii, sechestrele sunt adesea totale, procesul se poate răspândi prin zona germinală.
Abcesul lui Brody. Un tip special de osteomielită cronică primară. Dimensiunea abcesului poate fi diferită, sunt localizate în metafizele oaselor tubulare lungi, tibia este mai des afectată. De regulă, boala este cauzată de un microb cu virulență scăzută. Examenul cu raze X în metaepifiză este determinat de o cavitate cu contururi clare, înconjurată de o margine sclerotică. Sechestrele și reacțiile periostale sunt absente.
Osteomielita Garre. Este, de asemenea, o formă cronică primară de osteomielită. Se caracterizează printr-o reacție inflamatorie lentă, cu o predominanță a proceselor proliferative, dezvoltarea hiperostozei hiperplazice în formă de fus.
Treimea mijlocie a diafizei osului tubular lung (cel mai adesea tibia) este afectată pe o lungime de 8-12 cm. Examinarea cu raze X relevă o îngroșare a osului datorită straturilor periostale puternice cu contururi ondulate clare, scleroză pronunțată. la acest nivel și îngustarea canalului medular.
Osteomielita corticală (corticalită) este o formă intermediară între osteomielita obișnuită și osteomielita sclerozantă a lui Garre. În centrul corticalitei se află un abces cortical izolat al diafizei osului tubular mare.
Procesul este localizat în grosimea unei substanțe compacte în apropierea periostului, care provoacă scleroză locală și hiperostoză osoasă. Se formează treptat o mică sechestrare compactă. Examenul cu raze X determină îngroșarea locală, scleroza stratului cortical al osului tubular mare, împotriva căruia este vizibilă o mică cavitate cu contururi clare, conținând o mică sechestrare densă.
Patologia periostului
Este posibil sub forma a două opțiuni - periostită și periostoză.Periostita este o inflamație a periostului, însoțită de producerea de țesut osteoid. Pe roentgenogramă, periostita arată diferit, în funcție de cauza apariției acesteia.
Periostita aseptică - se dezvoltă ca urmare a rănirii, a supraîncărcării fizice. Poate fi simplu și verificator. Cu periostită simplă, nu se observă modificări radiologice, cu periostită osificantă la locul leziunii, se determină o bandă îngustă de întunecare cu contururi netede sau aspre, ondulate pe suprafața exterioară a stratului cortical la o distanță de 1-2 cm de suprafața osului. Dacă banda este mare, atunci trebuie diferențiată de osteosarcom.
Periostita infecțioasă - se dezvoltă cu procese specifice și nespecifice (tuberculoză, osteomielită, reumatism etc.). Radiografic, fiecare dintre ele are propriile sale caracteristici importante pentru diagnostic. În sifilisul terțiar, se determină o îngroșare limitată a osului, adesea a tibialei, sub formă de „jumătate” cu prezența unor gume mici. Cu sifilisul congenital târziu, există o "periostită de dantelă".
Cu osteomielită, în ziua 10-14 de la debutul bolii, apare o bandă întunecată de-a lungul osului, separată de purtător printr-o bandă de iluminare, în ziua 10-14th de la debutul bolii, adică există o periostită liniară. În osteomielita cronică, există o osificare a straturilor periostale, o creștere a volumului osos, o îngustare a corzii măduvei osoase (hiperostoză educativă).
În cazul reumatismului, se dezvoltă o periostită mică stratificată, care dispare odată cu recuperarea, periostita tuberculoasă are caracteristicile unei umbre dense care acoperă tipul osos, dar fus. Periostita însoțește adesea varicele, ulcerele piciorului.
Conform imaginii cu raze X, periostita se distinge: liniară, stratificată, franjurată, dantelată, asemănătoare pieptenei. Prin natura răspândirii, se distinge periostita locală, multiplă, generalizată.
Periostoză este o modificare neinflamatoare a periostului, manifestată prin creșterea formării osoase a stratului cambial al periostului ca răspuns la modificările din alte organe și sisteme; aceasta este o reacție hiperplazică a periostului, în care țesutul osteoid este depus pe cortexul diafizei cu calcificare ulterioară.
În funcție de cauzele apariției, se disting următoarele variante de periostoză:
... periostoză iritativ-toxică, cauzele acesteia - tumoare, inflamație, empiem pleural, boli de inimă, tract gastro-intestinal;
... periostoză funcțională și adaptativă care apare în timpul supraîncărcării, oaselor;
... periostoză osificantă ca rezultat al periostitei.
Manifestările cu raze X ale periostozei sunt similare cu cele ale periostitei. După fuziunea straturilor periostale cu osul, contururile sale devin uniforme. Dar periostozele pot fi, de asemenea, stratificate, radiante, viziere, liniare, asemănătoare acelor.
Un exemplu de periostoză poate fi boala Pierre-Marie-Bamberger - periostul osificant sistemic.
Se observă în boli pulmonare cronice și tumori. La apogeul bolii, se observă straturi periostale ale diafizei oaselor tubulare. Modificările dispar atunci când boala de bază este vindecată.
Sindromul pluriglandular Morgagni este hiperostoză la femeile aflate în postmenopauză și se dezvoltă împreună cu alte tulburări endocrine. Examenul cu raze X poate dezvălui creșteri osoase de-a lungul plăcii interioare a frontalului, mai rar osul parietal și la baza craniului. Modificări similare pot fi observate în cazul displaziei fibroase. Există, de asemenea, variante rare de hiperostoză sub formă de hiperostoză generalizată - boala Kamurati-Engelmapn și hiperostoză ereditară Ban Büchel.
Pe lângă periostită și periostoză, pot fi detectate semne radiologice de parostoză - îngroșarea osului ca urmare a metaplaziei țesuturilor de susținere tranzitorii - plăci fibroase ale tendoanelor și mușchilor în locurile de atașare a acestora la os. Îngroșările acoperă adesea una dintre părțile laterale ale osului sub forma unei „pete”, „influx”. Există un decalaj între strat și os pe specimenul macro. Parostozele întăresc osul - aceasta este o manifestare a adaptării osului la stres prelungit. Acestea sunt detectate pe oasele metatarsiene, în regiunea trohanterului mai mare, femurul de-a lungul suprafeței sale anterioare-externe la locul atașării mușchiului gluteus maximus.
IN ABSENTA. Reutsky, V.F. Marinin, A.V. Glotov