Ciuperca pityrosporum cauzează foliculită, o boală a pielii caracterizată prin inflamație în foliculi - foliculii de păr.
Există două forme ale acestei boli, deci foliculita este superficială și profundă. Suprafața afectează doar gura foliculului, dar foliculita profundă afectează straturile profunde ale țesuturilor.
De ce se dezvoltă foliculita
O varietate de agenți infecțioși duc la dezvoltarea foliculitei. De exemplu, foliculita pityrosporum este cauzată de ciuperci din genul Pityrosporum.
Această boală este foarte frecventă în țările situate în zonele tropicale și subtropicale, dar apare și în alte zone climatice, așa că o vom considera mai apropiată în acest articol.
Informații despre agentul patogen
O infecție fungică cauzează foliculită pityrosporum. Agentul cauzal al bolii este ciuperca Pityrosporum, este prezentată în două forme - cu celule ovale sau rotunde. În comunitatea științifică modernă, este general acceptat faptul că ambele forme formează un singur organism, dar la diferite stadii de dezvoltare, dar oamenii de știință nu au ajuns încă la o opinie finală, prin urmare toate aceste fabricații rămân în teorie.
S-a stabilit că ciuperca pitirosporului în formă rotundă, de regulă, apare pe piele, în același timp, celulele în formă ovală afectează pielea de pe cap, ceea ce duce la foliculită decalvantă.
Prezența ciupercilor pityrosporum pe piele nu va provoca în sine boala, dar dacă există factori predispozanți, atunci pot apărea pitiriazis versicolor sau foliculită.
Mai mulți factori provocatori
Problema poate apărea din cauza unor zgârieturi minore pe piele sau după îndepărtarea părului. Există cazuri frecvente în care transpirația excesivă devine cauza foliculitei.
Mai mult, foliculita fungică apare pe fondul unei scăderi a imunității generale sau locale, care are loc odată cu dezvoltarea bolilor infecțioase pe termen lung și a tratamentului cu antibiotice. Boala se poate dezvolta ca urmare a tulburărilor metabolice și pe fondul diabetului zaharat.
Bolile care sunt asociate cu disfuncții hepatice contribuie, de asemenea, la dezvoltarea foliculitei. Arsurile solare, precum și substanțele chimice care au un efect negativ asupra pielii; utilizarea necorespunzătoare a medicamentelor externe care conțin glucocorticosteroizi, inclusiv foliculită.
Manifestari clinice
Foliculita care a provocat pitrosporul este caracterizată de o erupție monomorfă (monotonă) sub formă de papule, care se află la gurile foliculilor.
De obicei, acest tip de foliculită afectează pielea trunchiului superior: spate, gât, antebrațe și umeri. Erupțiile nu apar întotdeauna pe față.
Cu forma superficială a bolii, se formează abcese pe piele - pustule care au dimensiunea unui bob. Pustulele au o formă conică, din vârful căreia crește un păr.
În cazul foliculitei, abcesul poate fi înconjurat de piele hiperemică. În același timp, nu există durere, dar mâncărime severă este prezentă în mod continuu. În zona erupției cutanate, există de obicei excoriație, adică zgârieturi ale pielii cauzate de zgârieturi. Acestea nu sunt destul de frecvente, deci trebuie să faceți o distincție exactă între ele.
Cu foliculita - pityrosporum, medicul prescrie agenți antifungici sistemici și medicamente pentru întărirea sistemului imunitar. De obicei, fluconazolul, itracanosolul, terbinafina și altele sunt utilizate pentru a vindeca acest tip de foliculită. Fluconazolul este, de asemenea, utilizat pentru tratarea aftelor.
 O persoană care suferă de foliculită ar trebui să știe că, în procesul de tratare a bolii, este imposibil să stoarceți pielea deteriorată sau să încercați să stoarceți abcesele pe cont propriu. Dacă abcesul este comprimat, atunci șansa de infecție în straturile profunde ale foliculului crește, ceea ce duce la dezvoltarea complicațiilor.
O persoană care suferă de foliculită ar trebui să știe că, în procesul de tratare a bolii, este imposibil să stoarceți pielea deteriorată sau să încercați să stoarceți abcesele pe cont propriu. Dacă abcesul este comprimat, atunci șansa de infecție în straturile profunde ale foliculului crește, ceea ce duce la dezvoltarea complicațiilor.
Pentru tratamentul foliculitei - pityrosporum se poate folosi și fizioterapie. Deci, este recunoscut ca un OZN eficient. Pacienții sunt supuși 6 până la 10 proceduri, care se efectuează în fiecare zi sau în fiecare zi. Iradierea zonei pielii afectate de foliculită se efectuează într-o doză suberemică, adică doza nu provoacă roșeață a pielii.
Dacă foliculita pityrosporum a apărut pe baza oricărei boli, atunci trebuie să urmați un tratament menit să corecteze starea generală de sănătate.
Când se tratează foliculita-pityrosporum, pacientul trebuie să urmeze o dietă. Dieta nu trebuie să conțină o mulțime de dulciuri și zahăr, deoarece carbohidrații „rapizi” sunt un teren ideal de reproducere pentru ciuperci.
Medicina tradițională în tratamentul foliculitei fungice
În tratamentul foliculitei cauzate de o ciupercă, medicina tradițională este utilă. Un număr mare de rețete sunt suficient de eficiente pentru a îmbunătăți procesul de vindecare și recuperare a rănilor.
Un decoct de plante medicinale pentru eliminarea foliculitei este unul dintre medicamentele tradiționale populare. Măceșul și viburnul sunt utilizate într-una dintre rețetele obișnuite de decoct. Pentru 2 pahare de apă, trebuie să luați 50 sau 100 de grame de măceș uscat sau fructe de padure viburnum.
Apoi boabele sunt turnate cu apă clocotită și lăsate să se infuzeze timp de 24 de ore. Se filtrează bulionul și se amestecă 1 lingură de miere în el. În bulion, umeziți un șervețel curat și aplicați-l pe pielea deteriorată. Tratamentul se efectuează de 3 ori pe zi, procedura durează aproximativ 20 de minute.
Măcrișul este utilizat cu succes pentru a combate foliculita fungică. Trebuie clătit bine și tăiat la o stare moale. Câteva linguri de smântână sunt adăugate la măcriș și amestecul rezultat este folosit ca unguent pentru tratamentul foliculitei.
Se poate face și un unguent din sunătoare. Frunzele și tulpinile proaspete sunt zdrobite în grâu. Părți egale de gudron de mesteacăn și gudron de unt sunt adăugate la grâu. Comprimarea cu unguent trebuie aplicată pe piele timp de 40 de minute. În plus, există o altă rețetă pentru unguent de sunătoare. Frunzele sunt măcinate în pulbere, amestecate cu vaselină în proporții: 1 parte sunătoare la 4 părți vaselină. Pielea afectată cu foliculită pityrosporum este unsă de trei ori pe zi.
Prognoza și prevenirea
Foliculita cauzată de o ciupercă este aproape întotdeauna tratată cu succes cu medicamente. Dacă boala provoacă leziuni profunde foliculilor, atunci hiperpigmentarea poate rămâne în zona focarelor vindecate.
Dacă tratamentul nu este adecvat și în timp util sau dacă apar complicații grave, poate fi indicată o intervenție chirurgicală.
Măsurile preventive pentru toate tipurile de foliculită mențin părul și pielea curate. Desigur, trebuie să o faci constant  să efectueze examinări și teste medicale, monitorizând starea generală de sănătate. Dezvoltarea foliculitei fungice poate fi prevenită prin combaterea transpirației.
să efectueze examinări și teste medicale, monitorizând starea generală de sănătate. Dezvoltarea foliculitei fungice poate fi prevenită prin combaterea transpirației.
Nu puteți utiliza medicamente care conțin antibiotice și corticosteroizi fără prescripția medicului. Autotratamentul cu aceste medicamente poate duce la scăderea capacității pielii de a proteja și la dezvoltarea foliculitei.
CITEȘTE ȘI
Nu există postări conexe.
Pitiriazisul versicolor este o boală fungică a pielii. Ciupercile lipofile din genul Malassezia, care sunt cauza bolii, infectează stratul cornos al epidermei. Ele există pe pielea umană normală, fără a provoca boli. Până la 90% din populația lumii este purtătoare a acestei specii de ciuperci. La 10% dintre aceștia se dezvoltă boala, a cărei cauză este o disfuncționalitate a sistemului imunitar. Intensitatea colonizării pielii crește pe măsură ce crește activitatea glandelor sebacee.
Smochin. 1. Pitiriazis versicolor pe pielea abdomenului și a pieptului.

Smochin. 2. Pitiriazis versicolor la om pe pielea spatelui.
Cauza pitiriazisului versicolor este ciupercile asemănătoare drojdiilor
Cauza lichenului de pitiriazis este ciupercile lipofile de tip drojdie din gen Malassezia... În prezent, sunt cunoscute 14 specii din aceste ciuperci, dintre care două Pityrosporum orbiculare și Pityrosporum ovale sunt cauza dezvoltării bolii. Agenții cauzali au fost descriși în 1853 de G. Robin și în 1951 de M. Gordon.
Pityrosporum orbiculare(forma rotundă) sunt mai frecvente pe pielea trunchiului, feței, gâtului și membrelor.
Pityrosporum ovale(forma ovală) sunt mai frecvente pe scalp.
Unii oameni de știință cred că ambele forme de ciuperci sunt specii separate, alții că sunt unul și același organism în diferite stadii ale dezvoltării sale. În unele cercuri științifice, ciupercile sunt numite Pityrosporum orbiculare,În altele - .

Smochin. 3. Ciuperci Malassezia furfur la microscop.


Smochin. 5. Distrugerea stratului cornos al pielii cu lichen multicolor (specimen histologic).
Epidemiologia bolii
Distribuția geografică a lichenului varicolor este omniprezentă. Prevalența sa maximă este înregistrată în țările cu un climat tropical (până la 40%), cu un climat temperat - 2%. Incidența maximă apare la mijlocul primăverii - începutul verii. La pacienții din vară, există o exacerbare. Bărbații se îmbolnăvesc de 2 ori mai des decât femeile. Majoritatea persoanelor cu vârsta cuprinsă între 14 și 40 de ani sunt bolnave, la care se înregistrează o activitate funcțională crescută a glandelor sebacee. La copii mici, pitiriazisul versicolor nu este înregistrat.

Smochin. 6. Tinea versicolor pe pielea pieptului, umerilor și membrelor superioare la femei.
Umiditatea ridicată a mediului, transpirația abundentă și grăsimea pielii, utilizarea prelungită a citostaticelor și corticosteroizilor, prezența bolilor imunosupresoare sunt principalii factori în dezvoltarea bolii.

Smochin. 7. Localizare rară a lichenului pitiriazis - pe pielea feței și a buzelor.
Ce contribuie la dezvoltarea bolii
Există o serie de factori care afectează compoziția stratului sudorific al pielii. Modificările în compoziția chimică a sebumului sunt un mediu favorabil ciupercilor. În stratul gras crește concentrația de acizi grași palmitic, oleic, linoleic, linoleic, miristic și stearic.
Contribuiți la dezvoltarea lichenului multicolor:
- prezența bolilor și afecțiunilor imunosupresoare. Diabetul zaharat, tuberculoza, reumatismul și SIDA sunt markeri pentru pitiriazis;
- prezența bolilor care apar cu transpirație crescută: SIDA, tuberculoză, limfogranulomatoză, nevroză vegetativă;
- locuirea în zone cu umiditate ridicată;
- activitatea profesională a pacientului legată de munca fizică;
- transpirație excesivă;
- predispoziție ereditară.

Smochin. 8. O formă comună de pitiriazis versicolor.

Smochin. 9. O formă comună de lichen multicolor.
Rolul Malassezia furfur în dezvoltarea dermatitei seboreice
Este dovedit că joacă un rol etiologic în dezvoltare. În mod normal, ciupercile acestei specii reprezintă 46% din microflora scalpului, cu mătreață - 74%, cu dermatită seboreică - 83%.
Dermatita seboreică este o manifestare timpurie a infecției cu HIV. Această boală este înregistrată la acestea în 30 - 80% din cazuri, în timp ce dermatita seboreică la persoanele sănătoase este înregistrată în 3 0 5% din cazuri. În SIDA, dermatita seboreică seamănă cu psoriazisul și este rezistentă la terapie.

Smochin. 10. Pitiriazis versicolor pe pielea gâtului.
Simptome de lichen pitiriazis
Singura nosologie care reprezintă grupul de keratomicoză (boli care apar cu deteriorarea stratului cornos al epidermei) în latitudinile noastre este pitiriazisul versicolor. Ciuperci din gen Malassezia sunt concentrate în gurile foliculilor de păr sebacei. Folosesc secreția glandelor sebacee ca sursă de acizi grași pentru creștere și dezvoltare.

Smochin. 11. Coloniile de ciuperci arată ca niște puncte maronii gălbui. De-a lungul timpului, apar pete pe piele.

Smochin. 12. Elementele erupției cutanate se unesc treptat, formând focare mai mari, cu margini asfaltate. Slăbirea pielii ca urmare a activității vitale a ciupercilor a fost motivul pentru a numi boala pitiriazis versicolor.

Smochin. 13. Diferite nuanțe de pete la același pacient au servit ca bază pentru numirea bolii versicolor versicolor.

Smochin. 14. Radiațiile ultraviolete și insolația sunt dăunătoare ciupercilor. Pielea din zona leziunilor devine deschisă la culoare (hipopigmentare) și nu se bronzează. Zonele luminoase ale pielii se numesc pseudo-leucoderm.

Smochin. 15. Peelingul lamelar mic este clar vizibil la răzuire (simptomul lui Benier).
Pityrosporum-foliculită
Pityrosporum-foliculita sau Malassezia-foliculita este o boală infecțioasă a foliculului de păr cauzată de ciuperci asemănătoare drojdiilor Cu o boală pe piele, în principal jumătatea superioară a corpului și a umerilor, mai rar pe față, apar erupții cutanate papuloase, uneori mâncărime. Cel mai adesea, femeile și tinerii sunt bolnavi. Boala este răspândită în țările cu climă tropicală. Diabetul zaharat, utilizarea pe termen lung a antibioticelor cu spectru larg și a corticosteroizilor sunt factori predispozanți. Boala se dezvoltă adesea la pacienții care poartă pansamente ocluzive.
Ocluzia (blocarea) orificiilor foliculare și creșterea intensivă a ciupercilor sunt mecanismul declanșator al bolii.
Elementele erupției cutanate sub formă superficială de foliculită Pityrosporum sunt multiple. Papulele foliculare rezultate, uneori ușor mâncărime, au un diametru de 2 până la 4 mm. Un păr este vizibil în centrul fiecărui element al erupției cutanate. În timp, papulele se transformă în pustule și se deschid, după vindecare, pielea capătă un aspect normal.
Cu un curs negativ al bolii, se formează noduri dureroase la locul papulelor, uneori ajungând la 10 cm în diametru.
Atunci când elementele erupției cutanate sunt localizate pe pielea feței, boala imită acneea, a cărei caracteristică distinctivă este absența comedoanelor.
În 90% din cazuri, versicolorul versicolor se desfășoară de obicei, adică apare în forma clasică cu localizarea erupției cutanate în locuri tipice. 80% dintre pacienți au forme comune ale bolii. Forme atipice ale bolii: eritemato-scuamoase, urticariale, lichenoide, de tip eritrasmatic, difuze și vitiligioase. Există, de asemenea, forme speciale de lichen varicolor: formă „neagră” și Malassezia-foliculită.
Diagnosticul în timp util al formelor atipice de pitiriazis versicolor va permite medicului să efectueze o terapie eficientă.

Smochin. 21. Pitiriazis versicolor la subsuoară și pe braț.
Versicolor versicolor este o afecțiune cronică. Exacerbările sale se observă în sezonul cald, când o persoană transpira activ. Modificările hormonale duc la recidive, inclusiv în timpul sarcinii și la administrarea de contraceptive. O persoană care a avut cel puțin o dată un lichen multicolor nu este recomandată să călătorească în țările tropicale, să viziteze băi și saune.
Malassezia - acesta este numele unui reprezentant tipic al microflorei fungice naturale a oamenilor, care trăiește în aproape toată lumea și nu prezintă niciun pericol pentru sănătate în condițiile de viață obișnuite.
Procesul de studiu al microorganismelor
Ciuperca malassezia a început să fie studiată încă din secolul al XIX-lea. Dar după cum sa dovedit, Malassezia nu este un simplu microorganism, ci o ciupercă care are 14 soiuri și două forme principale:
- Pityrosporum Ovale - drojdie ovală, care se propagă prin înmugurire;
- Pityrosporum Orbiculare este unul rotund mucegăit care folosește miceliul pentru reproducere.
Datorită faptului că ciuperca „iubitoare de viață” este capabilă să-și schimbe forma, medicii pentru o lungă perioadă de timp nu au putut identifica și crește ciuperca pentru cercetare. Doar un secol mai târziu, natura malassezia (care a primit ulterior definiția malassezia spp) a devenit în cele din urmă clară.
Odată cu dezvoltarea microbiologiei și a tehnologiei medicale din 1996, a devenit clar că malassezia spp este o formă generalizatoare pentru 104 tulpini, dintre care cea mai susceptibilă la patogenitate (transformarea în patogenă):
- malassezia furfur (provoacă dermatită seboreică, foliculită);
- malassezia globosa (pitiriazis versicolor);
- malassezia restricta (matreata).
Cum are loc infecția
Proprietățile lipofile determină invadarea pielii cu malassezia furfură agresivă, provocând dermatită seboreică, pitiriazis versicolor, foliculită și (în caz de complicații) provoacă apariția psoriazisului seboreic și, atunci când este neglijat, poate chiar degenera într-un neoplasm malign.

Cel mai adesea, malassezia furfur se bazează pe piele:
- scalpului și foliculilor de păr;
- zona limită de creștere a părului facial (sprâncene, gene, mustață, barbă);
- în interiorul canalului urechii, în spatele urechilor;
- pliurile triunghiului nazolabial;
- mai rar - piept, spate, în locuri de pliuri naturale ale corpului, organe genitale externe, anus.
Factori care contribuie la dezvoltarea infecției fungice
Malassezia furfur merge „la atac” dacă corpul în această perioadă luptă cu:
- slăbirea imunității (din cauza nutriției echilibrate insuficiente și a lipsei de vitamine și minerale, în afara sezonului de iarnă-primăvară sau de vară-toamnă);
- tulburări ale glandelor endocrine (producția necorespunzătoare de hormoni, diabet zaharat);
- boli cronice ale sistemului digestiv (în special în stadiul de recidivă);
- infecții severe (tuberculoză, infecție cu HIV);
- manifestări alergice, piele și / sau boli fungice;
- trăsături genetice individuale ale structurii glandelor sebacee (o anumită compoziție chimică a transpirației, transpirație crescută);
- expunerea excesivă la razele ultraviolete (ședere prelungită pe plajă), precum și inexactități în dozarea serviciilor de solar;
- stres și tulpini frecvente, tulburări mentale.
Un rol important în infecție îl joacă și:
- trăirea într-un mediu cu radiații proaste;
- automedicație cu medicamente hormonale;
- nerespectarea regulilor de igienă personală;
- preferința pentru fibrele sintetice din lenjeria intimă.
Important! Toate tipurile de boli nu sunt contagioase.
Simptome
Ciuperca malassezia furfur este foarte atașată de untura produsă, deoarece se hrănește cu ea. Umezeala și grăsimile îi oferă posibilitatea de a se multiplica și irita în mod activ epiderma prin produsele activității sale vitale, provocând o reacție alergică. Ca urmare, pielea mâncărime, există roșeață, indurație și descuamare sub formă de solzi.
Important! Mâncărimea este un criteriu esențial pentru infecția fungică, indiferent de locul de localizare.
Tipuri de boli pe care le provoacă Malassezia
Dermatita seboreica
Medicii asociază adesea boala cu modificările legate de vârstă. Manifestările dermatitei seboreice pot începe la bebelușii de o lună, dar treptat până la vârsta de trei ani se opresc practic, cu respectarea strictă a regulilor igienice.
Sunt expuși riscului adolescenților care, în timpul pubertății, experimentează o scădere a apărării organismului și perturbări hormonale.
În rândul populației adulte, boala afectează în principal bărbații care sunt angajați în muncă manuală.
În funcție de localizarea leziunii, se disting mai multe tipuri de boli, ale căror simptome comune sunt apariția plăcilor mâncărime, hiperemice și solzoase.
| Tipul dermatitei | Simptome |
| Seboreic (scalp) | Începe cu apariția mătreții - bucăți uscate ale stratului superior cornos al epidermei. Poate fi uleios, uscat și amestecat. Cu tipul gras, părul arată întotdeauna nespălat, ceea ce se datorează secreției semnificative de grăsime subcutanată. Uscarea se caracterizează prin apariția fisurilor cu pielea uscată. Mixt - o combinație a acelor și a altor semne. |
| Atopic (facial) | Rar. Caracterizat de: o erupție pe frunte, pleoape, pliuri lângă nas și bărbie, gât (cu formare de cruste galbene și solzi albicios). Este important să nu confundați dermatita cu acneea (acneea) - diferența este formarea de comedoane. Zgârierea poate duce la leziuni ale pielii și la adăugarea unei infecții purulente. |
| Piele netedă | Plăcile mâncărime sunt concentrate în pliurile naturale ale pielii. |
| Formă generalizată | De obicei acționează ca o infecție secundară. Împreună cu erupțiile cutanate, se adaugă starea generală de sănătate precară, febra slabă, slăbiciune, stare de rău, mâncărime epuizantă chiar și noaptea. |
Netratată sau tratată necorespunzător, precum și care apare pe fondul infecțiilor severe, dermatita seboreică poate degenera în psoriazis seboreic, manifestată prin răspândirea plăcilor în tot corpul și provocând alergii și complicații.
Malassezia cauzând foliculită
Afectează locurile de pe spate, piept, umeri și aproape niciodată pe față. Ciuperca invadează foliculul pilos, distrugându-l și iritând pielea din jurul său.
În exterior, foliculita este foarte asemănătoare cu manifestările acneei, dar spre deosebire de aceasta, este foarte mâncărime. A fi în lumina directă a soarelui ameliorează acneea, dar foliculita progresează în acest moment. Dacă utilizarea antibioticelor ajută la vindecarea acneei, atunci cu foliculită nu există niciun efect al terapiei antimicrobiene.

Foliculita apare cel mai frecvent la indivizii cu vârste cuprinse între 13 și 45 de ani în climatul tropical și subtropical.
Boala arată ca numeroase erupții vezicale cu un diametru de 2 până la 4 mm cu un conținut seros alb-galben. Erupția este însoțită de mâncărime persistentă, în timpul căreia bulele izbucnesc, formând o suprafață iritată și crescând intens. Afecțiunea poate afecta anusul și organele genitale.
Pitiriazis versicolor
În rândul oamenilor, boala are un alt nume - lichenul solar, deoarece devine vizibilă la arsurile solare.
Semnele bolii cresc (perioada de incubație) în termen de 2 săptămâni până la câteva luni.
Lichenul arată ca mic și, uneori, se îmbină în pete luminoase mari pe spate, umeri, axile, piept și gât ale pacientului.
Formarea focarelor are loc din producția insuficientă de melanină (pigment de piele) ca urmare a eliberării unui acid specific de către ciupercă. Slăbind stratul cornos, „ciuperca solară” nu duce la inflamație, se poate observa doar exfolierea pitiriazisului.
Cursul bolii este cronic, cu perioade de remisie și recidive. Agravarea apare din cauza transpirației crescute și supraîncălzirii la soare.
Atunci când faceți un diagnostic, devine important să se excludă vitiligo, lichen roz sau sifilis, care sunt tratate conform altor criterii.
Important! Nu vă considerați capabil să efectuați diagnostice folosind materialele de pe Internet sau poveștile prietenilor. Dacă bănuiți o infecție fungică, nu vă auto-medicați în niciun caz, dar asigurați-vă că consultați un medic. Un dermatolog, specialist în boli infecțioase sau pediatru va ajuta la rezolvarea problemei.
Diagnostic
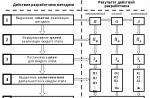
În timpul unei examinări individuale, un medic specialist ar trebui să afle caracteristicile evoluției infecției, predispoziția genetică, prezența bolilor cronice, să evalueze vizual starea generală și să prescrie testele necesare:

Important! Înainte de a face teste și de a fi supus unui examen medical, este recomandabil să nu utilizați medicamente și produse cosmetice.
Tratament
Pacientul ar trebui să se adapteze serios la cea mai strictă respectare a tuturor recomandărilor medicului curant. O abordare integrată este încurajată în intervențiile terapeutice.
Medicament

- Antimicotice. Acestea sunt șampoane antifungice, loțiuni hormonale (diprosalice), spray-uri și soluții, precum și tablete (capsule) pentru uz intern. Împreună cu utilizarea șampoanelor precum "sulsen" (care conține sulfură de seleniu) și "" () aplicate întregului corp, se practică tratamentul paralel cu fluconazol într-o formă încapsulată (conform instrucțiunilor). Șamponul trebuie aplicat de cel puțin trei ori. Este posibil să folosiți unguente și creme (clotrimazol), dar numai pe pielea netedă. Alte unguente ar trebui să includă: gudron de mesteacăn, zinc, acid salicilic, sulf. Cicloserina este utilizată pentru tratamentul pitiriazisului versicolor.
- Vitaminoterapia. Vitaminele A, B, C, D și E, incluse în complexele de vitamine, vor contribui la creșterea imunității și a sprijinului în lupta împotriva ciupercilor.
- Medicamente antihistaminice (antialergice). Acestea ajută la eliminarea mâncărimilor chinuitoare, a inflamației, la restabilirea somnului (claritină, suprastină).
Pentru a ajuta tratamentul medicamentos, medicul recomandă să nu abandoneze metodele de fizioterapie, utilizarea medicinei tradiționale, respectarea regulilor nutriției echilibrate și igienei personale.
- Fototerapie. Expunerea la razele ultraviolete ale unui anumit spectru va afecta zonele infectate ale pielii feței.
- Dietă. Dieta victimei ar trebui să includă alimente care sporesc forțele de protecție: carne slabă și ficat de vită; uleiuri vegetale rafinate și unt, pește și fructe de mare, legume, fructe și ierburi, produse lactate (bio și bifido) și afumate, sărate, condimentate și dulci, tot ce conține drojdie va trebui să-și ia rămas bun. Este strict interzis: miere, citrice, cofetărie de făină, băuturi alcoolice, cu conținut scăzut de alcool și bere.
- Fumatul de tutun. Dacă este posibil, fie reduceți numărul de țigări pe care le fumați, fie renunțați cu totul.
- Igienă personală. Păstrați corpul curat făcând duș și scăldat în mod regulat. Spălați-vă părul după cum este necesar, monitorizați calitatea produselor cosmetice și detergenților utilizați. Purtați lenjerie de corp naturală, mai ales în anotimpurile fierbinți. Nu împărtășiți altor persoane lucrurile și obiectele de îngrijire. Curățați bine zona de locuit.
Remediile populare acasă
Încă din cele mai vechi timpuri, vindecătorii și plantei au fost sfătuiți să folosească diverse infuzii și decocturi pentru a scăpa de afecțiunile fungice. Vor ameliora zgârieturile, inflamațiile, vor calma nervii și vor restabili somnul și, de asemenea, vă vor ajuta părul să-și recapete fostul aspect îngrijit.
Pentru păr:
- Mască de ouă de miere și ceapă. Luați un ou de pui și separați gălbenușul. Așezați-l într-un pahar și combinați-l cu o lingură de miere și aceeași cantitate de suc de ceapă. Pentru a pregăti sucul, luați ceapa, curățați-o și tăiați-o mărunt sau treceți-o prin blender. Strângeți mușchiul de ceapă printr-un șervețel de tifon. Se amestecă totul bine și se freacă în scalp. Se lasă 30-40 de minute și se clătește bine cu șampon.
- Infuzii de frunze de mesteacăn și urzică, flori de mușețel și calendula, scoarță de stejar. Fiecare ingredient cumpărat de la farmacie poate fi perfuzat separat, precum și combinat în două sau trei componente. Puneți o lingură de ierburi uscate sau inflorescențe într-un borcan de litru și turnați un litru de apă clocotită. Închideți bine borcanul și înfășurați-l într-un prosop gros. După o jumătate de oră, se răcește ușor și se clătește pielea capului și părul.
Pentru tratamentul leziunilor pe corp:
- Ulei de cătină sau de arbore de ceai. Folosind un tampon de bumbac, ștergem plăcile și erupțiile iritate dimineața și seara până când simptomele dispar.
- Infuzia unei serii. Flori de spini - 1 lingură se toarnă 200 ml apă clocotită. Insistăm o oră, îl lăsăm să se răcească și ștergem leziunile.
Profilaxie
- luați-vă în serios sănătatea: fiți mai des în aerul proaspăt, temperați-vă, evitați expunerea prelungită la razele arzătoare ale soarelui;
- faceți examinarea medicală în timp util și consultați un medic dacă suspectați o ciupercă;
- alungă stresul și descurajarea;
- alimentele trebuie să fie variate și hrănitoare;
- petrece mai mult timp în aer liber.
Dermatita seboreică este o boală cronică a pielii cauzată de ciuperca Pityrosporum ovale. Procesul patologic are loc în acele zone ale pielii care conțin glande sebacee în cantități mari. Boala se caracterizează printr-un curs recurent. Dermatita seboreică se agravează iarna, iar simptomele dispar adesea vara.
Ce se întâmplă cu glandele sebacee?
Glandele sebacee sunt împrăștiate inegal în tot corpul. Deci, pielea feței, precum și scalpul, pieptul, regiunea interscapulară conțin un număr mare de glande. Iar pielea picioarelor și a palmelor nu le conține deloc.
Funcția acestor glande este de a produce sebum. Secretul gras lubrifiază pielea și părul, astfel le înmoaie și le protejează de factorii externi adversi.
Ciuperca Pityrosporum ovale este un locuitor opțional al pielii, concentrându-se în apropierea canalelor glandelor sebacee. Când, sub influența anumitor factori, proprietățile protectoare ale pielii sunt reduse, acest lucru duce la o creștere a creșterii ciupercii. Pityrosporum ovale descompune sebumul în acizi grași liberi, pe care îl folosește apoi pentru a-și susține propriile funcții vitale.
Dar particularitatea este că acizii grași liberi sunt iritante pentru piele. Așa se formează răspunsul inflamator. În plus, schimbările calitative și cantitative ale producției de sebum joacă un rol în patogeneza bolii. 
Cauze care provoacă dezvoltarea bolii
Ciuperca Pityrosporum ovale trăiește pe pielea tuturor, dar doar câteva persoane dezvoltă dermatită seboreică. De ce se întâmplă asta? Mulți factori pot activa creșterea ciupercii și pot declanșa boala, cum ar fi:

Simptomele bolii
Cel mai adesea, dermatita seboreică se observă pe pielea feței, a scalpului, precum și a sprâncenelor și a genelor. Puțin mai rar, regiunea urechii, pieptul, regiunea intercapulară sunt expuse bolii. Chiar mai rar, pliurile pielii sunt afectate.
Se disting următoarele tipuri de dermatită seboreică:
- Dermatita seboreică a feței;
- Dermatita seboreică a trunchiului și a pliurilor pielii;
- Tip uscat;
- Tipul îndrăzneț:
- Tipul inflamator.
- Dermatită seboreică generalizată.
Dermatita seboreică a feței
 În zona frunții, nasului, triunghiului nazolabial, bărbie apar zone de roșeață cu margini limpezi. Pielea este fulgioasă, mâncărime. Treptat, petele încep să fie acoperite cu solzi gălbui, care se formează ca urmare a înmuierii celulelor pielii cu secreții sebacee. În stadiul inițial, se notează scări mici, albicioase. Dar cu o descuamare abundentă, solzii devin mai mari, galbeni. Ele pot fuziona între ele, formând astfel suprafețe mari. Umezeala solzilor apare în timpul adăugării infecției.
În zona frunții, nasului, triunghiului nazolabial, bărbie apar zone de roșeață cu margini limpezi. Pielea este fulgioasă, mâncărime. Treptat, petele încep să fie acoperite cu solzi gălbui, care se formează ca urmare a înmuierii celulelor pielii cu secreții sebacee. În stadiul inițial, se notează scări mici, albicioase. Dar cu o descuamare abundentă, solzii devin mai mari, galbeni. Ele pot fuziona între ele, formând astfel suprafețe mari. Umezeala solzilor apare în timpul adăugării infecției.
Dermatita seboreică, complicată de o infecție bacteriană, se caracterizează printr-o erupție polimorfă. Alături de roșeață și descuamare, apar papule și vezicule, situate de obicei în centrul plăcii. La masculi, pustulele pot apărea în zona mustății, a bărbii.
Sebul poate bloca canalele glandelor sebacee. Ca urmare, conținutul conductei stagnează și se infectează în curând. Așa apare acneea.
Procesul patologic poate afecta și pleoapele. În acest caz, se dezvoltă blefarita seboreică, care se caracterizează prin roșeață, umflarea pleoapelor și apariția fisurilor. Cântarele sunt observate de-a lungul marginii genelor, motiv pentru care ochii unei persoane se lipesc adesea dimineața.
Dermatita seboreică a trunchiului

Focurile dermatitei seboreice se formează pe piept și în regiunea interscapulară. Erupția este în principal papule roz sau gălbui, solzoase. Ca urmare a fuziunii lor, se formează plăci mari seboreice. Ele cresc treptat, au contururi clare, în timp ce pielea din centrul plăcii poate avea un aspect natural, sănătos, iar papulele sunt observate de-a lungul periferiei. Astfel, plăcile pot dobândi o formă inelară. Când se atașează o infecție bacteriană, acneea poate apărea pe piele. Aceste formațiuni devin adesea inflamate și dureroase.
În pliurile mari ale pielii (axilare, inghinale, sub glandele mamare), există în mod clar eritem solzos sau plăci de culoare roz sau chiar roșu închis. La suprafața focarului seboreic se pot forma fisuri și cruste.
Dermatita seboreică a pielii capului

Principalul simptom al acestei forme de boală este apariția mătreții. Celulele pielii sunt reînnoite în mod constant. Ciclul de exfoliere naturală a celulelor epidermice durează în medie o lună. Dar, cu o activitate ridicată a ciupercii, acest ciclu este redus literalmente la o săptămână, în timp ce celulele exfoliate nu au timp să treacă prin etapa de deshidratare.
Acest lucru duce la apariția unui număr mare de solzi (mătreață) care acoperă capul, care sunt vizibile cu ochiul liber.
Tipul de dermatită uscată
 Mătreața apare ca focare cu localizare predominantă în regiunea occipital-parietală. Ocazional se întinde pe întregul cap. Limitele focalizării sunt indistincte. Pentru acest tip de dermatită seboreică, hipersecreția glandelor sebacee nu este tipică. Prin urmare, solzii sunt mici, friabili, de culoare alb-cenușiu. Când frecați capul, mătreața abundentă cade cu ușurință pe umeri, haine. Părul este, de asemenea, uscat.
Mătreața apare ca focare cu localizare predominantă în regiunea occipital-parietală. Ocazional se întinde pe întregul cap. Limitele focalizării sunt indistincte. Pentru acest tip de dermatită seboreică, hipersecreția glandelor sebacee nu este tipică. Prin urmare, solzii sunt mici, friabili, de culoare alb-cenușiu. Când frecați capul, mătreața abundentă cade cu ușurință pe umeri, haine. Părul este, de asemenea, uscat.
Tipul de dermatită grasă
Acest tip de boală apare odată cu producția crescută de secreții sebacee. Cântarele au un aspect gras, ceros, se lipesc împreună, de culoare galbenă. Solzii sunt mai atașați de scalp decât dermatita uscată. Când frecați capul, mătreața este separată de fulgi mici și mari. Părul devine repede gras, arată gras, lipicios. La suprafața pielii se observă focare de roșeață. Din cauza mâncărimii pielii, o persoană se poate zgâria la cap. Ca urmare, excoriația are loc pe scalp.

Tipul inflamator
 Acest tip de dermatită se caracterizează prin eritem solzos cu margini clare pe scalp. Plăcile seboreice se pot uni în leziuni întregi care acoperă întregul scalp. Pe suprafața plăcilor există solzi albicioși sau galbeni. Există, de asemenea, o trăsătură caracteristică a „coroanei seboreice”. Acestea sunt erupții cutanate clar delimitate care apar la marginea frunții și a scalpului. Cu tipul inflamator de dermatită, o persoană este îngrijorată de o mâncărime pronunțată a capului.
Acest tip de dermatită se caracterizează prin eritem solzos cu margini clare pe scalp. Plăcile seboreice se pot uni în leziuni întregi care acoperă întregul scalp. Pe suprafața plăcilor există solzi albicioși sau galbeni. Există, de asemenea, o trăsătură caracteristică a „coroanei seboreice”. Acestea sunt erupții cutanate clar delimitate care apar la marginea frunții și a scalpului. Cu tipul inflamator de dermatită, o persoană este îngrijorată de o mâncărime pronunțată a capului.
La unii oameni, pe suprafața focarelor seboreice apar cruste purulente de culoare cenușiu-gălbuie, cu miros neplăcut. Este caracteristic faptul că după îndepărtarea crustelor, se observă o suprafață de plâns.
Adesea, dermatita se răspândește la gât, ureche și regiunea urechii, frunte. Fisuri adânci și dureroase se formează în pliurile din spatele urechilor. În cazuri rare, există o creștere a ganglionilor limfatici locali.
Dermatită seboreică generalizată
Creșterea și fuzionarea focarelor seboreice poate duce la dezvoltarea eritrodermiei secundare. Pielea devine roz, uneori cu o nuanță galbenă sau maro, devine edematoasă, la suprafața ei apar fisuri, plânsuri, cojire.
Adesea, candidoza și flora piococică sunt implicate suplimentar în procesul patologic. În astfel de cazuri, temperatura unei persoane crește, apare mâncărime și starea generală de sănătate se agravează.
Forma generalizată a dermatitei seboreice se dezvoltă adesea odată cu infecția cu HIV.
Tratament
Lupta împotriva dermatitei seboreice ar trebui să înceapă cu găsirea cauzei care a cauzat apariția bolii. Dacă cauza poate fi găsită, este necesar să o abordăm.
Tratament medicamentos
Tratamentul etiotropic constă în numirea unor medicamente antimicotice externe care acționează asupra Pityrosporum ovale. Aceste medicamente includ:

Pentru tratamentul pielii netede, aceste medicamente sunt prescrise sub formă de unguente, geluri și creme. În cazurile în care dermatita seboreică este complicată de flora piogenă, sunt prescrise creme antibiotice (de exemplu, Baneocin, Fucidin). În tipul inflamator al bolii, sunt prescrise unguente, emulsii, creme care conțin glucocorticosteroizi ("Elokom", "Locoid"). În plus, în cazul dermatitei seboreice, cheratoliticele sunt utilizate în concentrații scăzute (resorcinol, acid salicilic).
Pentru dermatita scalpului, medicamentele enumerate mai sus sunt prescrise sub formă de șampoane. Acestea trebuie utilizate de două până la trei ori pe săptămână. Și întregul tratament poate fi de 8-9 săptămâni.
Notă: după aplicarea șamponului antifungic, așteptați cinci până la zece minute. Deci, substanțele active ale șamponului vor avea timp să producă un efect pozitiv. Și numai după o perioadă de timp specificată, puteți spăla produsul de pe cap.
Odată cu tipul uscat al bolii, produsele care usucă pielea trebuie evitate. Șampoanele alcaline, săpunurile și produsele care conțin alcool au un efect similar.
 Pentru tratamentul tipului de dermatită uscată, șampoanele sunt cele mai potrivite:
Pentru tratamentul tipului de dermatită uscată, șampoanele sunt cele mai potrivite:
- Conținând zinc („Friederm-zinc”);
- Sulf („Selezhel”, „Sulsena”).
 Cele mai potrivite șampoane:
Cele mai potrivite șampoane:
- Conținând azol ("Nizoral", "Sebozol");
- Conținând gudron ("Friderm-gudron");
- Conținând ihtiol („Curtiol”);
- Sulful („Sulsena”).
După obținerea remisiunii, ar trebui să vă spălați părul cu un șampon antifungic o dată la una sau două săptămâni. În restul timpului, va face un șampon ușor cu un pH neutru.
Pentru dermatita seboreică severă generalizată, medicamentele antifungice (ketoconazol) și steroizii (prednisolon) pot fi administrate în tablete. În cazurile de inițiere a unei infecții secundare, sunt indicate antibiotice cu spectru larg.
Tratamentul dermatitei seboreice cu remedii populare
 Ca metode auxiliare, puteți utiliza rețete de medicină tradițională care pot reduce manifestările bolii și pot elimina mâncărimea. În acest scop, puteți pregăti un decoct de ierburi.
Ca metode auxiliare, puteți utiliza rețete de medicină tradițională care pot reduce manifestările bolii și pot elimina mâncărimea. În acest scop, puteți pregăti un decoct de ierburi.
Pentru a pregăti un decoct de salvie, măcinați o lingură de plantă, apoi turnați un pahar cu apă clocotită. Când bulionul se răcește puțin, trebuie să adăugați o lingură de miere și apoi să strecurați infuzia. Produsul rezultat trebuie șters de pe piele. Această metodă este potrivită pentru tratarea pielii cu dermatită seboreică uscată.
Pentru a combate dermatita seboreică uleioasă, puteți folosi o tinctură cu sunătoare. Se toarnă două pahare de alcool în vasele pregătite și se toarnă trei linguri de sunătoare tocat. Vasele trebuie acoperite cu un capac și așezate într-un loc întunecos timp de cel puțin șapte zile. Înainte de utilizare directă, tinctura trebuie diluată cu apă într-un raport de 1: 1. Produsul rezultat este utilizat pentru tratarea pielii afectate dimineața. Nu trebuie să abuzați de o astfel de tinctură, deoarece utilizarea sa prelungită poate provoca pielea uscată.
Grigorova Valeria, cronicar medical
Dermatita seboreica - pe fata si cap
 Dermatita seboreică este o boală cronică a pielii, manifestată prin roșeața focală și peeling. Afectează 2-5% din totalul populației. Bărbații se îmbolnăvesc mai des decât femeile.
Dermatita seboreică este o boală cronică a pielii, manifestată prin roșeața focală și peeling. Afectează 2-5% din totalul populației. Bărbații se îmbolnăvesc mai des decât femeile.
Această dermatită afectează zonele pielii bogate în glande sebacee, cel mai adesea: regiunea centrală a feței și a scalpului. În acest articol, vom analiza metodele de tratament, cauzele, precum și fotografiile acestei afecțiuni.
Cauzele dermatitei seboreice
De ce apare dermatita seboreică și ce este aceasta? Un rol semnificativ în patogeneza acestei boli îl are ciuperca Pityrosporum ovale (aceeași care provoacă mătreață). Această ciupercă asemănătoare drojdiilor este un membru normal al microflorei pielii la majoritatea oamenilor.
Corpul uman poate controla creșterea ciupercilor. Cu toate acestea, din cauza slăbirii apărării imune, a situațiilor stresante frecvente, a tulburărilor endocrine, a bolilor nervoase, această capacitate naturală se pierde. Ciupercile asemănătoare drojdiilor încep să crească și să se înmulțească.
Există o serie de motive pentru care poate apărea dermatita seboreică:
- scăderea imunității;
- perturbări hormonale;
- situații stresante constante;
- predispoziție la această boală datorită eredității corespunzătoare.
Odată cu scăderea imunității generale, funcțiile de protecție ale corpului scad și ele, ceea ce contribuie la multiplicarea diferitelor infecții oportuniste. Dermatita seboreică poate apărea și în cazul supresiei artificiale a sistemului imunitar. Vom lua în considerare cum să tratăm această afecțiune mai jos.
Clasificare
În funcție de simptomatologie, se disting mai multe tipuri de seboree.
- Un aspect uscat de seboree apare la adolescenți, în timp ce pielea este crăpată și se usucă sever.
- Cu tipul uleios, o cantitate mare de fier începe să fie eliberată, astfel încât părul arată constant nespălat, cel mai adesea acest tip apare la fetele tinere.
- Amestecat când seboreea este uscată pe cap și uleioasă în alte zone.
În funcție de cauza principală, dermatita seboreică poate fi de două tipuri.
- Congenitale - datorită trăsăturii structurale inițiale a glandelor sebacee, care este determinată la nivelul genelor și eredității.
- Dobândit - este o consecință a oricăror procese interne din organism, în urma cărora sebumul produs își modifică compoziția sau cantitatea.
Pentru a ști cum să vindecați dermatita în mod eficient, trebuie să determinați natura acesteia.
Dermatită seboreică pe față
Dermatita seboreică pe față devine din ce în ce mai frecventă. Este ușor de identificat, deoarece se formează o acumulare de cruste pe față, cu o senzație puternică de mâncărime. Când cazul este deosebit de grav, pielea se deteriorează nu numai pe față, ci și pe zonele din spatele urechilor.
Dacă nu începeți să luptați împotriva bolii la timp, atunci peelingul se poate intensifica, suprafețele solzilor încep să devină grase, acestea se îngroașă, devin galbene, acesta este un avertisment cu privire la reinfectare.
În tratamentul acestui tip de dermatită seboreică, corticosteroizii sunt utilizați extern. Trebuie să consultați un medic, să depuneți eforturi pentru a evita atrofia pielii.
Dermatita seboreică a pielii capului
Ce cauzează dermatita pe cap? Dermatologii consideră că este o boală inflamatorie a epidermei. Tratamentul său ar trebui să se bazeze pe terapia antifungică, deoarece boala este cauzată de ciupercile oportuniste Pityrosporum Ovale, care sunt prezente pe pielea tuturor persoanelor sănătoase.
De obicei, ei nu se manifestă în nici un fel, dar când apar condiții favorabile pentru ei, încep să se reproducă activ. Aceste microorganisme trăiesc în sebum, astfel încât dermatita seboreică se dezvoltă numai în acele zone ale pielii în care există glande sebacee.
Pentru tratamentul seboreei avansate, pot fi utilizate următoarele unguente și creme: hidrocortizon butirat, Dexametazonă, Afloderm, Triderm, Skin-Cap, Silkaren.
Simptome
 Simptomele dermatitei seboreice încep treptat. Primul semnal al apariției bolii poate fi roșeața și mâncărimea pielii.
Simptomele dermatitei seboreice încep treptat. Primul semnal al apariției bolii poate fi roșeața și mâncărimea pielii.
De regulă, apare inițial la nivelul feței, urechilor și pliurilor pielii. Fulgii din fulgii de piele vor avea o nuanță gălbuie, albă sau cenușie. Toate aceste semne pot fi însoțite de căderea părului. Leziunea pielii este treptată, boala progresează într-un ritm lent, deci nu este întotdeauna posibil să o recunoaștem imediat.
Când procesul este localizat pe cap, simptomele se manifestă prin mici pete fulguroase, care au uneori o culoare roz aprins și solzi cornoși albi cu un diametru de aproximativ doi milimetri. Motivul apariției active a mătreții poate fi lipsa măsurilor terapeutice în timp util și necesare.
În cazul unei manifestări a bolii pe față, se face simțită sub formă de solzi albi sau galbeni pe zonele locale tipice care au multe glande sebacee:
- sprâncene și sprâncene;
- aripile nasului;
- partea mijlocie a frunții;
- zona mustaței;
- auricule.
Zonele afectate pot mânca și pot fi însoțite de o senzație de arsură, pielea devine sensibilă și dureroasă, acneea și comedoanele sunt posibile.
Se știe că astăzi nu există medicamente care să normalizeze activitatea glandelor sebacee, astfel încât problema tratamentului dermatitei seboreice ar trebui să vizeze corectarea manifestărilor simptomelor individuale.

Manifestări la copii
Dermatita seboreică la copii este diagnosticată până la 6 luni și până la încetarea completă sau parțială a alăptării, simptomele acesteia se estompează treptat.
La vârsta adultă, apariția dermatitei seboreice nu este în niciun fel asociată cu apariția ei în copilărie. Principala cauză a dermatitei seboreice la sugari este creșterea nivelului hormonal în laptele matern.
Dermatită seboreică: foto
Puteți vedea cum arată această afecțiune pe față, precum și pe scalp, în fotografiile prezentate.


Tratamentul dermatitei seboreice
Când sunteți diagnosticat cu dermatită seboreică, tratamentul necesită o abordare multidimensională și o perioadă lungă de timp. Terapia se desfășoară atât local cu șampoane și unguente, cât și intern cu injecții și tablete.
Cu dermatita seboreică, anumite medicamente pot fi prescrise pentru tratament:
- antihistaminice și hiposensibilizante;
- antifungic;
- glucocorticoid;
- agenți keratolitici (preparate de zinc, acid salicilic);
- medicamente antibacteriene.
Astfel, de exemplu, atunci când procesul este localizat pe scalp, în primul rând, se acordă preferință tratamentului antifungic specific. În acest caz, sunt utilizate șampoane care conțin astfel de componente antifungice precum ketoconazol sau ciclopirox, precum și zinc pirition și gudron
Tratamentul dermatitei seboreice pe față se efectuează cu mijloace blânde. Cel mai potrivit remediu este o loțiune demachiantă. Când apare o boală a pielii pe față, primul pas este reducerea inflamației. Cremele antifungice (de exemplu, lamisil) și vorbitorii de zinc (tsindol) ajută bine la acest lucru. Aceste fonduri ar trebui utilizate de 2 ori pe zi.
Recenziile despre modul de tratare a dermatitei seboreice sunt foarte diverse. Tratamentul este atât de individual încât este inutil să-i ascultați. Fiecare pacient va avea cauze specifice, simptome și tratament în consecință.
Pentru uz extern, se utilizează anumite unguente:
- Butirat de hidrocortizon 0,1 la sută;
- Dexametazona 0,05 la sută;
- Alclometazonă;
- Triderm;
- Capac de piele;
- Silkaren;
- Loțiune Belosalik;
- Emulsie Advantan;
- Unguent salicilic.
Șampoane
Când dermatita este localizată pe cap, tratamentul implică utilizarea șampoanelor speciale, iată principalele:
Dietă
Alimentația adecvată pentru dermatita seboreică este cheia recuperării. Se recomandă introducerea sistematică a cărnii fierte, a legumelor, a produselor lactate, a fructelor, precum și a alimentelor îmbogățite cu vitaminele A, B, C, zinc și seleniu în dietă.
Dieta pentru dermatita seboreică exclude din dietă ciocolata, mierea, dulciurile, zahărul, dulciurile, dulceața, alimentele picante și condimentate. Dacă pacientul este îngrijorat de constipație, atunci sunt prescrise laxative.
Un medicament antihelmintic, levamisolul, care are un efect imunologic, a fost recomandat pentru utilizare o singură dată. Dieta pentru dermatita seboreică ar trebui să fie săracă în calorii și să excludă băuturile care cresc secreția de sebum.
Dermatită seboreică (seboree)
Cauzele dermatitei seboreice
Dermatita seboreica - inflamația pielii ca urmare a eliberării crescute a sebumului modificat calitativ și a expunerii active la agenți microbieni - Pitirosporum orbiculare și Pityrosporum ovale - ciuperci oportuniste din genul Malassezia. O astfel de leziune afectează pielea, dens populată cu glande sebacee, și anume, fața (frunte, bărbie, nas, pliuri nazale), scalpul, pieptul (regiunea liniei medii), spatele (regiunea intercapulară), urechile.
În cazul dermatitei seboreice, leziunile cutanate sunt treptate, lent progresive și însoțite de mâncărime, deseori intense. Pe zonele seboreice, pe fundalul petelor roșii, apar plăci cu limite destul de clare, formate ca urmare a fuziunii unor mici noduli gălbui-roz acoperite cu solzi grași. Procesul leziunilor cutanate este adesea simetric și, datorită creșterii periferice și rezoluției din centrul plăcii, poate dobândi forme în formă de ghirlandă și inelare.

În fotografie, simptomele dermatitei seboreice a feței
Procesul patologic localizat în pliuri (în spatele urechii, sub glandele mamare, în zona inghinală) este adesea însoțit de plâns, apariția crustelor și crăpăturilor lipicioase.

În fotografie, simptomele dermatitei seboreice (pliuri nazale)
Atunci când scalpul este afectat, se observă peeling neuniform sau formarea crustelor dense. Adesea, la examinare, puteți vedea solzi galbeni sau albi atașați la axul părului, precum și mătreață. Părul devine de obicei din ce în ce mai subțire, ceea ce duce în cele din urmă la alopecie difuză (chelie).

În fotografie, simptomele dermatitei seboreice ale scalpului
Cu un curs prelungit al procesului, în cazuri severe, dermatita seboreică poate progresa. În același timp, peelingul devine semnificativ, solzii se îngroașă. Adesea, o infecție secundară sub formă de cruste galben-miere se alătură. Roșeața și descuamarea pielii pot crește în dimensiune, până la eritrodermie - roșeața unor zone semnificative ale pielii. Această afecțiune necesită supraveghere medicală obligatorie și examinare suplimentară.

În fotografie, simptomele dermatitei seboreice ale corpului: eritrodermia
La nou-născuți, cu o combinație de eritrodermie seboreică cu diaree și o întârziere a creșterii în greutate, este diagnosticată o leziune cutanată destul de gravă - eritrodermia descuamativă a lui Leiner. Această afecțiune este clasificată ca fiind severă și necesită asistență medicală urgentă.

În fotografie, simptomele dermatitei seboreice la un copil: crusta de lapte
Examinarea dermatitei seboreice
La diagnosticarea dermatitei seboreice, este necesar să se excludă bolile de piele, cum ar fi dermatita atopică, eczematidele, psoriazisul, bolile fungice (pecingine) și leziunile microbiene ale pielii. Pentru a face acest lucru, este necesar să se efectueze un examen microscopic și micologic al solzilor pielii pentru ciuperci patogene. Uneori, ei recurg la o biopsie de diagnostic, în care, în agregat de numeroase semne, celulele neutrofile vor fi înregistrate în compoziția crustelor și a solzilor, precum și în gurile foliculilor de păr. În cazul în care dermatita seboreică este torpidă, este necesară o cercetare suplimentară a stării hormonale a pacientului.
Tratamentul dermatitei seboreice
Se știe că astăzi nu există medicamente care să normalizeze activitatea glandelor sebacee, astfel încât problema tratamentului dermatitei seboreice ar trebui să vizeze corectarea manifestărilor simptomelor individuale. Astfel, de exemplu, atunci când procesul este localizat pe scalp, în primul rând, se acordă preferință tratamentului antifungic specific. În acest caz, se folosesc șampoane care conțin astfel de componente antifungice precum ketoconazol sau ciclopirox, precum și zinc pirition și gudron.
Alte șampoane cu zinc pirition sunt, de asemenea, utilizate în tratamentul dermatitei seboreice.
Într-o perioadă acută, utilizarea zilnică a acestor șampoane este posibilă până când simptomele au dispărut. Cu o scădere a eficacității unuia dintre șampoane, acesta poate alterna cu altul. În absența stabilizării complete a procesului, dermatologul prescrie suplimentar agenți care conțin sulfură de seleniu, gudron și acid salicilic. Combinația de șampoane antifungice și agenți de uscare reduce infiltrarea, umflarea, roșeața și ajută la obținerea unei recuperări mai rapide a scalpului. Pasta 1-2% „Sulsena” s-a dovedit a fi un agent terapeutic și profilactic pentru dermatita seboreică a scalpului. După aplicarea șamponului de vindecare, o cantitate mică de pastă de 2% (aproximativ 5 ml) este frecată în rădăcinile părului printr-o mișcare circulară, iar emulsia rezultată este menținută pe scalp timp de 30 de minute și apoi spălată cu apă caldă.
Acest tratament se administrează de obicei o dată pe săptămână timp de 3 luni. Terapia de susținere într-un regim similar se efectuează cu 1% pastă. Șampoanele „Cap și umeri”, „Friederm-zinc” și „Friederm-gudron” au un efect bun în tratamentul dermatitei seboreice a scalpului.
În cazurile rezistente la tratamentul de mai sus, un dermatolog poate prescrie agenți combinați care conțin componente antifungice și hormonale. Astfel de fonduri nu pot fi utilizate independent, deoarece au numeroase contraindicații și efecte secundare.
Dacă pielea feței este afectată de un proces inflamator seboreic, se prescrie o îngrijire adecvată a pielii feței. Este necesar să utilizați produse care nu provoacă iritații ale pielii. În acest domeniu, produsele cosmetice ale companiei Bioderma, linia Sensibo, s-au dovedit bine. Cea mai preferabilă îngrijire a pielii feței fără contact cu apa este loțiunile demachiante.
Tratamentul pielii afectate ar trebui să se concentreze în primul rând pe reducerea inflamației. În acest scop, se utilizează diverse difuzoare care conțin zinc. Utilizarea vorbitorului „Tsindol” de 2 ori pe zi stabilizează inflamația pielii într-un timp scurt. Utilizarea cremei antifungice „Lamisil” de 2 ori pe zi pe pielea afectată a feței reduce agresivitatea ciupercilor oportuniste din genul Malassezia la gura foliculilor de păr și determină astfel un efect exfoliant și antiinflamator. Cremele care conțin piritionă de zinc s-au dovedit a fi bune în tratamentul dermatitei seboreice a feței.
Recent, imunomodulatoarele externe, care au și activitate antiinflamatoare și antifungice, au fost din ce în ce mai utilizate în dermatologie. Acestea sunt cremele Elidel și Protopic, care pot fi utilizate într-o anumită etapă a tratamentului dermatitei seboreice, sub supravegherea unui medic.
În cazul dermatitei seboreice a pielii pieptului și a spatelui, se utilizează toate mijloacele de mai sus. Acestea sunt șampoane, a căror spumă se aplică corpului la spălare și creme antifungice și vorbitori și imunomodulatori pentru uz extern.
Atunci când sunt afectate pliurile seboreice, utilizarea lichidului Castellani este considerată un remediu eficient.
Remedii populare pentru tratamentul dermatitei seboreice
Dintre numeroasele remedii populare în tratamentul dermatitei seboreice, din ce în ce mai des în ultimii ani, trebuie să auzim despre utilizarea uleiului de arbore de ceai. Uleiul de arbore de ceai a câștigat această credibilitate datorită efectelor sale antifungice. Din păcate, calitățile antiinflamatorii ale acestui remediu nu sunt numeroase, astfel încât uleiul de arbore de ceai nu poate fi medicamentul ales în tratamentul dermatitei seboreice. Decocțiile de ierburi folosite sub formă de loțiuni și pansamente cu uscare umedă cu proces inflamator activ au un efect de uscare bun. Pentru a preveni rănirea pielii cu mâncărime, este posibil să se utilizeze suc de lămâie diluat sub formă de frecare a zonelor mâncărime ale pielii.
Pentru a obține o perioadă mai lungă de remisie, este necesară îngrijirea zilnică igienică a pielii, evitând în același timp utilizarea săpunurilor și a produselor de curățare care irită pielea. Deoarece exacerbarea procesului este cauzată de îngrijirea igienică neregulată a pielii feței, creșterea bărbii și a mustății este un factor agravant în dezvoltarea procesului patologic. Atunci când alegeți lenjeria intimă, trebuie avut în vedere faptul că îmbrăcămintea moale din bumbac reduce semnificativ iritarea pielii. Iradierea ultravioletă în doze suberemice în tratamentul dermatitei seboreice ajută la obținerea unui efect de remisie mai lung.
Consultația medicului privind „dermatita seboreică”:
1. De ce soțul meu înrăutățește constant stresul dermatitei seboreice?
Se știe că, cu tulburări funcționale și organice ale sistemului nervos, organismul este incapabil să păstreze ciuperci oportuniste din genul Malassezia într-o stare saprofită. Forma activă a acestor ciuperci crește semnificativ și încep să-și arate calitățile patogene. Acest lucru se datorează acțiunii acizilor grași liberi, care cresc activ cu acțiunea enzimelor lipolitice ale ciupercilor asupra sebumului, care provoacă inflamația pielii.
2. Este adevărat că dermatita seboreică este mai frecventă la bărbați decât la femei??
Într-adevăr, așa se explică acest fenomen prin influența androgenilor asupra activității glandelor sebacee. Cel mai probabil, acest lucru se datorează prezenței unor receptori speciali pe suprafața celulelor glandei sebacee-sebocite către hormonii sexuali, ceea ce provoacă modificări ale secreției de sebum și o încălcare a proprietăților barierei ale pielii.
3. Se întâmplă dermatita seboreică la copii?
La copii, dermatita seboreică se manifestă sub formă de plăci groase galbene, deseori grase și solzoase. Aceasta este așa-numita crustă de lapte. De obicei apar la vârsta de 3 luni. Astfel de erupții cutanate nu mănâncă și nu deranjează bebelușii și sunt îndepărtate fără durere cu uleiuri vegetale.
4. Mătreața și dermatita seboreică sunt același lucru?
Nu. Dermatita seboreică, spre deosebire de mătreață, se caracterizează printr-o reacție inflamatorie a pielii și prezența leziunilor.
5. Acum un an am avut eczeme ale mâinilor. O placă a apărut recent pe piept. Dermatologul a diagnosticat dermatită seboreică. L-am întrebat dacă poate fi din nou eczemă. El a răspuns că nu. Cum se poate confirma acest lucru?
Dermatologii au propriile lor tehnici de diagnostic. De exemplu, atunci când se răzuiește o placă cauzată de un proces eczematid, se va determina eroziunea precisă.
6. O persoană poate avea atât dermatită seboreică, cât și psoriazis în același timp? Și cum le poți deosebi?
Da, această combinație nu este neobișnuită. Diferența dintre plăci în aceste patologii cutanate este dezvăluită prin răzuirea diagnostic a solzilor cu bisturiul. În psoriazis, simptomele triadei psoriazice sunt clar dezvăluite: creșterea peelingului argintiu (un simptom al unei „pete stearinice”), o suprafață strălucitoare este expusă sub solzi (un simptom al unui „film terminal”), picături de sânge care apar la sfârșitul răzuirii plăcii (un simptom al „rouei de sânge”).
Dermatită seboreică, fotografie pe față și pe scalp, tratament, unguente și medicamente
Acesta este numele proceselor inflamatorii ale pielii din zona glandelor sebacee. Dermatita seboreică este predispusă la evoluția cronică și exacerbare în sezonul de primăvară-toamnă. Se manifestă ca zone inflamatorii în locurile cu secreție crescută de sebum (sebum) la persoanele de orice vârstă.
Pe lângă funcțiile axidante și de protecție, sebumul este un excelent teren de reproducere pentru multiplicarea multor microorganisme care provoacă reacții inflamatorii pe pielea umană. Iar localizarea procesului seboreic este localizată tocmai în locațiile glandelor care secretă abundent secreții grase: pe suprafața pieptului și a spatelui, în anumite zone ale feței și ale scalpului.
Navigare rapidă a paginii
Motive pentru dezvoltare
Motivul principal al dezvoltării dermatitei seboreice este ciupercile (Pityrosporum ovale și Pityrosporum orbicuiare) care afectează scalpul sub păr și provoacă procese patologice pe pielea corpului.

Fotografie dermatită seboreică pe față
La rândul său, o secreție crescută de sebum (sebum) poate fi declanșată de diferite procese patologice interne - patologii endocrine, nervoase, neuropsihiatrice imune și neurodegenerative. Și, de asemenea, influența diferiților factori externi - frig, transpirație excesivă, o dietă irațională, deficit de vitamine, stres sau detergenți alcalini.
- În multe cazuri, când principalii factori provocatori și cauzele dermatitei seboreice sunt eliminați, nu este necesar un tratament special.
Clasificarea dermatitei seboreice

formă uscată de fotografie a dermatitei seboreice
Conform clasificării medicale, există trei forme ale bolii:
- Îndrăzneţ, inclusiv manifestarea patologiei cu o secreție lichidă și groasă (în funcție de consistența sebumului). Seboreea, cu eliberarea unei secreții lichide grase în zona nasului și a capului sub păr, apare mai des la adolescentele. Un secret gros, manifestat prin acnee și acnee la băieții cu vârsta sub 20 de ani.
- Uscat o varietate care se manifestă în pubertate (adolescență). Se caracterizează prin secreția de sebum redusă, manifestată prin crăparea patologică a pielii uscate.
- DIN amestecatdatorită manifestării simultane a leziunilor grase și uscate în diferite părți ale corpului. De obicei caracteristic bărbaților.
Conform naturii semnelor clinice ale seboreei, se poate manifesta:
- Eczematida seboreică, cea mai ușoară varietate, însoțită de o descuamare ușoară și o ușoară reacție inflamatorie pe pielea nasului, în pliurile din spatele urechilor și sub părul de pe cap.
- O varietate neobișnuită de seboree cu o exacerbare constantă și o clinică pe termen lung, transformându-se într-un proces cronic.
- Eritemul perinasal este un tip de eczematid, manifestat în principal la sexul feminin.
Dermatită seboreică pe față
Pacienții cu patologii imune și endocrine, în principal bărbați, se caracterizează prin dezvoltarea seboreei pe față, manifestându-se ca seboree uscată sau uleioasă. Soiul uscat este cauzat de cruste speciale care sunt dificil de tratat cu produse simple de îngrijire a pielii.
Cu forma uleioasă de seboree, pielea devine grasă și strălucitoare, capătă o nuanță cenușie. Relieful zonelor afectate seamănă cu o coajă de portocală, punctele negre apar cu un cap negru, care sunt predispuse la inflamație.
Aderarea infecției contribuie la dezvoltarea furunculozei și localizarea extinsă a acneei.

dezvoltarea peelingului pe față (foto)
Semnele distinctive ale patologiei seboreice se manifestă prin erupții caracteristice ale papulelor roz, clar conturate, ajungând la dimensiuni mari (până la 20 mm), urmate de descuamarea zonelor pielii situate sub ele. Există un disconfort și mâncărime simptomatologie a zonelor inflamate.
Lipsa tratamentului în timp util pentru dermatita seboreică pe față poate duce la:
- progresia erupției cutanate;
- creșterea și fuziunea focarelor inflamate;
- adăugarea infecției și dezvoltarea proceselor purulente.

formă uleioasă de dermatită sebroreică pe față (foto 4)
Localizarea procesului patologic în ochi și canalul urechii poate provoca procese inflamatorii acute ale marginilor pleoapelor (blefarită) și a suprafeței lor interioare - conjunctiva, diferite boli ORL.
Procesele de dermatită seboreică se pot dezvolta pe orice parte a feței în care se află glandele sebacee. Cele mai vulnerabile zone sunt pielea de pe aripile nasului, triunghiul nazolabial, pomeții, sprâncenele și pliurile superciliare.
Dermatita seboreică a pielii capului

fotografie dermatită seboreică pe cap

fotografie dermatită seboreică la adulți
Semnele inițiale ale dermatitei seboreice ale scalpului sunt cauzate de eliberarea de sebum uscat, manifestată prin formarea de mătreață abundentă, urmată de formarea de focare inflamate, cu mâncărime pe scalp.
- Zgârierea provoacă formarea rănilor sângerante și a supurațiilor, din cauza infecției asociate.
Părul de la rădăcină devine rapid gras și neîngrijit. Pielea inflamată este acoperită treptat cu plăci seboreice galbene sau lăptoase.

fotografie a scalpului
Cântarele multiple care acoperă placa se lipesc împreună și sunt strâns legate de scalp cu sebum. Răzuirea acestora dezvăluie zone hiperemice roșii dedesubt.
Un proces îndelungat și progresia dermatitei seboreice pe scalp este capabilă să provoace alopecia areata de o formă imbricată, manifestându-se în zone de chelie de diferite diametre.
Ameliorarea la timp a reacțiilor inflamatorii poate restabili creșterea părului în zonele afectate.
Tratamentul eficient al dermatitei seboreice, al unguentelor și medicamentelor
Medicina modernă are astăzi în arsenalul său un număr mare de medicamente eficiente sub formă de unguente și medicamente pentru tratamentul dermatitei seboreice.
Terapia medicamentoasă include diferite regimuri terapeutice bazate pe un tratament complex, utilizând o varietate de agenți terapeutici.
- Medicamente sistemice - acțiune antibacteriană - "Fluconazol" 100 mg / zi și complexe de diferite grupe de vitamine care conțin cupru și zinc.
- Procesele infecțioase sunt oprite de antibiotice - numirea „Macropen” sau „Eritromicina”. Dozajul este calculat individual, în funcție de vârstă.
- Mâncărimea intensă este ameliorată prin numirea de antihistaminice - „Cetrin”, „Zodak” sau „Claritin” 1 comprimat / zi (pentru adulți).
- Procesele inflamatorii intensive sunt oprite de medicamentele glucocorticosteroide sistemice - tablete și injecții cu Diprospan, Prednisalon și Dexometazonă. Calculul schemei de recepție este strict individual.
Pentru tratamentul eficient și eficient al dermatitei seboreice a scalpului și prevenirea exacerbării bolii, sunt prescrise șampoane cu efect terapeutic, unguente, loțiuni și creme. Șamponul nu trebuie să conțină ingrediente care irită pielea - acestea sunt parabeni, parfumuri sau silicon. Cele mai studiate și eficiente șampoane sunt:
- antifungic și antiinflamator - "Perhotal" și "Sulsena"
- oprirea reproducerii fungice și având proprietăți antibacteriene - "Sebiprox" și "Tar";
- antimicrobian, care reduce procesele de peeling - „Friderm”;
- cu proprietatea de cheratolizare, reducând secreția de sebum - "Algopix"
Șampoanele se recomandă să fie aplicate de două ori pe săptămână timp de o lună. Pentru ca ingredientele active ale șampoanelor să își manifeste pe deplin proprietățile de vindecare, este necesar să reziste la șampon timp de cel puțin 10 minute în procesul de spălare a capului.
Cu leziunile cutanate în zonele deschise ale feței, sunt prescrise remedii locale pentru dermatita seboreică - unguente, loțiuni, creme și loțiuni. Poate fi:
- 2% pasta Sulsena;
- aerosoli sau cremă cu oxid de zinc sub formă de „Skin-Cap”;
- creme și unguente cu proprietăți antifungice - cum ar fi "Ketodin", "Sebazol" sau "Ketozol";
- medicamente hormonale (pentru inflamație severă) - cursuri selectate individual "Elokoma", "Belosalika" sau "Akriderma";
- numirea unui agent antifungic - unguent Triderm.
În paralel, se efectuează un curs de tratament al patologiilor de fond și (dacă este posibil) eliminarea factorilor provocatori care au provocat boala.
Prognoza probabilă
Prognosticul bolii este favorabil. Dar, este posibilă vindecarea completă a dermatitei seboreice numai prin respectarea strictă a prescripțiilor schemei de tratament selectate de medic. Numai supravegherea medicală va putea proteja pacientul de complicațiile neplăcute prin coordonarea procesului de tratament în timp.
Pitiriazis versicolor (sin. Pitiriazis versicolor, pitiriazis furfuracea) este o boală fungică a pielii caracterizată prin leziuni ale stratului cornos al epidermei. Agentul cauzal al acestei boli este ciuperca Pityrosporum orbiculare sau P. ovale. Cu toate acestea, problema dacă ambele forme reprezintă un singur organism în diferite stadii ale dezvoltării sale sau sunt specii separate nu a fost complet rezolvată. În prezent, este general acceptat faptul că atât speciile micromorfologice P. оrbiculare, cât și P. ovale reprezintă etape diferite în ciclul de viață al ciupercii. Mai mult, forma sa ovală - P. ovale este mai frecventă pe scalp, iar rotundă - P. orbiculare - pe pielea trunchiului. Identificarea taxonomică corectă a drojdiei lipofile care cauzează această boală este încă o chestiune de dezbatere. Unii oameni de știință preferă numele Pityrosporum orbiculare, în timp ce alții preferă numele Malassezia furfur. Datorită tehnologiilor moleculare, au fost identificate acum 10 specii din genul Malassezia. Ogunbiyi A. O. și George A. O. (2005) au identificat cele mai comune specii de Malassezia: M. furfur, M. symboidalis, M. obtusa, M. globosa, M. restricta, M. slooffiae și M. pachydermatis.
Ca urmare a analizei lor, s-a constatat că cauza dezvoltării pitiriazisului versicolor la om este cel mai adesea M. globosa. Hort W. și colab. (2006), după ce au examinat 112 pacienți cu diagnostice de dermatită seboreică, dermatită atopică, tinea versicolor și SIDA, au constatat că acești pacienți prezentau diferite tipuri de ciuperci Malassezia. Potrivit autorilor, M. globosa a fost cea mai patogenă specie și a fost înregistrată mai des la pacienții cu HIV pozitiv și la pacienții cu versicolor versicolor. În grupul de pacienți cu dermatită seboreică, împreună cu M. globosa, s-a distins M. sympodialis.
Problema contagiozității ciupercii a fost discutată de destul de mult timp în literatura științifică. Anterior, se credea că transmiterea infecției are loc fie prin contact direct cu pacientul, fie prin lenjerie contaminată. Această observație s-a bazat pe prevalența ridicată a acestei boli în rândul persoanelor din aceeași familie. Cu toate acestea, s-a dovedit acum că versicolorul versicolor nu este contagios și s-a stabilit o predispoziție genetică la dezvoltarea keratomicozei: cazurile cunoscute ale unei boli familiale se explică printr-un tip de piele similar la membrii familiei care sunt consanguine.
Agentul cauzal al lichenului multicolor este izolat la 10-15% din populație și de 2 ori mai des la bărbați. Boala se dezvoltă în principal la vârsta de 15-40 de ani. Această micoză se caracterizează prin deteriorare vara, sunt posibile cazuri de vindecare spontană. La unii pacienți, boala devine cronică, predispusă la recidivă. Cu toate acestea, în majoritatea cazurilor, P. orbiculare (ovale) își prezintă proprietățile patogene doar în adolescență. P. orbiculare (ovale) este o ciupercă lipofilă, astfel încât intensitatea colonizării pielii este asociată cu funcția glandelor sebacee. În special, la copiii cu vârsta sub 5 ani, ciuperca nu este deloc detectată, în timp ce la copiii de 15 ani este detectată în 93% din cazuri. Mai mult, odată cu vârsta, procentul de detectare a P. orbiculare scade, ceea ce confirmă încă o dată ipoteza legată de relația dintre prezența ciupercii și activitatea funcțională a glandelor sebacee. Situl principal de localizare a keratomicozei este gura foliculilor de păr sebacei, aici ciuperca se înmulțește, formând colonii sub formă de puncte maronii gălbui. Ciupercile se concentrează în jurul glandelor sebacee, folosindu-și secrețiile ca sursă de acizi grași necesari creșterii și dezvoltării lor. Umiditatea crescută a aerului contribuie, de asemenea, la patogenitatea ciupercii, dovadă fiind prevalența ridicată a lichenului varicolor în rândul populației din țările tropicale și subtropicale. Deci, rata incidenței în climatele temperate este de 2%, în cele tropicale și subtropicale - până la 40% din cazuri.
Ca o ciupercă asemănătoare drojdiei, P. orbiculare are multe dintre caracteristicile acestui grup de ciuperci. În special, boala se dezvoltă în timpul transformării formei saprofite într-una patogenă în circumstanțe speciale, favorabile. Dezvoltarea bolii este facilitată de: transpirație crescută, seboree, scăderea descuamării fiziologice a pielii, nutriție redusă, patologie a organelor interne. Tinea versicolor este un fel de marker al diabetului zaharat, tuberculozei, reumatismului, SIDA. Cu aceste boli, se găsește la 52-63% dintre pacienți. Dacă pitiriazisul versicolor se dezvoltă pe fondul tuberculozei, limfogranulomatozei și altor boli însoțite de transpirație, nu există restricții de vârstă și semne clinice ale acestei dermatoze pot fi observate la orice vârstă. Literatura de specialitate descrie un caz de lichen multicolor diagnosticat la un copil de trei luni cu leucemie.
În ultimele decenii, s-au observat infecții hematogene cauzate de M. furfur; acestea sunt descrise la pacienții slăbiți și imunosupresi, în special după transplantul de organe, precum și la copiii nou-născuți care au primit lipide printr-un cateter venos central.
Prezența antigenelor care reacționează încrucișat cu ciuperci din genul Candida în P. orbiculare provoacă dezvoltarea reacțiilor alergice de tip imediat, imunocomplex și întârziat. Studiile efectuate de diverși autori au dovedit că unul dintre principalii factori de risc pentru formarea de forme complicate de dermatită atopică la o vârstă fragedă la copii este predominanța ciupercilor din genul Malassezia. Adăugarea unei infecții fungice asociate modifică tabloul clinic al dermatitei atopice, care se caracterizează printr-un curs mai sever, un proces pe scară largă și rezistență la terapia tradițională. Conform observațiilor lui Mayser P. și colab. (2000) la pacienții cu colonizarea P. orbiculare pe scalp și pe gât, anticorpii IgE specifici au fost mai des înregistrați decât la pacienții cu localizare pe pielea trunchiului. În plus, autorul a constatat că pacienții cu Malassezia erau mai predispuși să se plângă de subțierea difuză a părului.
Există dovezi care susțin rolul P. orbiculare în dezvoltarea dermatitei seboreice. Ca urmare a activității lor vitale, aceste ciuperci descompun trigliceridele sebumului în acizi grași liberi, iar aceștia, la rândul lor, sunt cauza directă a dermatitei pe suprafața pielii, dar această presupunere are încă nevoie de dovezi. În special, a fost obținut un model experimental de dermatită seboreică prin frecare culturilor de P. orbiculare în pielea subiecților. Mai târziu, s-a observat regresia dermatitei experimentale sub influența diferitelor medicamente antimicotice, ceea ce a confirmat rolul etiologic al P. orbiculare în dermatita seboreică. În același timp, dacă în mod normal microflora scalpului conține 46% din această ciupercă, atunci cu mătreață este formată din 74% din ele, iar cu dermatită seboreică, cantitatea de ciuperci ajunge la 83%.
Trebuie amintit că dermatita seboreică asociată cu P. orbiculare (ovale) poate fi cea mai timpurie manifestare a SIDA. Potrivit autorilor străini, de la 30% la 80% dintre pacienții cu infecție cu HIV au dermatită seboreică, comparativ cu tinerii sănătoși, la care această dermatoză a fost diagnosticată doar în 3-5% din cazuri. Pentru dermatita seboreică asociată SIDA, sunt caracteristice rezistența la terapie și erupțiile papulare asemănătoare psoriazisului.
Tabloul clinic al bolii. Debutul bolii se caracterizează prin apariția de puncte gălbui asociate cu gura foliculilor de păr. Elementul morfologic primar este o pată roz-galbenă, care se schimbă treptat în maro-galben, pe suprafața căreia există scale de pitiriazis. Elementele sunt caracterizate de creștere periferică și, ulterior, de fuziune în focare mai mari cu margini asfaltate. Cu un curs lung de micoză, leziunile pot ocupa zone întinse ale pielii. În timp, culoarea focarelor poate varia de la alb la maro închis, aceasta a fost baza pentru al doilea nume pentru lichen - multicolor. Suprafața erupției cutanate este acoperită cu cântare de pitiriazis, care se observă cu greu la o examinare superficială, totuși, la răzuire, apare cu ușurință peeling (simptomul lui Benier). Deoarece localizarea preferată este limitată la „zonele seboreice”, jumătatea superioară a corpului și scalpul sunt afectate. Criterii de diagnostic suplimentare sunt, bine cunoscute medicilor, testul Balzer cu iod și o strălucire galben aurie sau maronie sub o lampă Wood, precum și detectarea agentului patogen în timpul studiilor microscopice și culturale.
O caracteristică a tabloului clinic al lichenului de pitiriazis este prezența pseudo-leucodermului. Părerea oamenilor de știință despre cauzele colorării inegale a pielii cu această dermatoză a fost împărțită. Unii cercetători consideră că P. orbiculare (ovale) în procesul de oxidare inhibă activitatea tirozinazei, ceea ce duce la o scădere a sintezei melaninei și se manifestă clinic prin apariția leucodermei adevărate. Potrivit altor autori, stratul cornos slăbit pe leziuni previne pătrunderea razelor ultraviolete în adâncurile epidermei. Prin urmare, leziunile afectate, după îndepărtarea solzilor în timpul procedurilor de apă, devin mai ușoare decât pielea sănătoasă din jur.
De regulă, diagnosticul nu este dificil, dar există mai multe puncte la care trebuie să fie acordate atenție medicului practicant. În primul rând, persoanele care au primit tratament și au fost expuse razelor ultraviolete vor avea un test Balzer negativ. În al doilea rând, identificarea leziunilor pe scalp este de o importanță practică: dacă medicul nu acordă atenție acestei localizări a keratomicozei, atunci este posibilă o probabilitate mare de recidivă. Pentru a diagnostica leziunile la nivelul scalpului, utilizați o lampă Wood (leziunile au o strălucire verzuie-galbenă, gălbuie-maronie sau maronie). În al treilea rând, petele maro-roz sunt abia vizibile pe pielea albă, deci sunt adesea trecute cu vederea atunci când sunt văzute, dar vara devin mai vizibile atunci când sunt arse de soare. Și ultima nuanță: la persoanele fără deficit imunitar, petele izolate nu depășesc, așa cum se știe, 1-1,5 cm în diametru, dar cu imunodeficiență severă pot ajunge la 5 cm în diametru. În același timp, se remarcă nu numai un personaj diseminat, ci și o bogată pigmentare și infiltrare a elementelor lichenului varicolor. La pacienții cu SIDA, versicolor versicolor se manifestă adesea ca dermatită seboreică, mai rar ca dermatită atopică și foliculită multiplă pe zonele pielii cu simptome de vasculită și o componentă necrotică.
Cursul atipic al lichenului varicolor a fost descris de diverși autori. Cele mai rare manifestări ale lichenului multicolor includ leziuni ale pielii tălpilor. În literatura internă, o astfel de localizare este raportată de Rukovishnikova VM (1999), care în monografia sa se referă la observațiile VP Zhirkova (1977) ale unui băiat de 16 ani cu hiperhidroză, care, împreună cu erupții cutanate multicolore licheni în locuri tipice (piept, spate, gât, față) au existat focare de micoză pe tălpi. S-a observat o torpiditate pronunțată a leziunilor acestei localizări neobișnuite. Chiar și după patru luni de tratament, pete maronii neinflamatorii de formă și contur neregulate au rămas pe tocuri și în pliul de tranziție de la degetele de la picioare la talpă.
Diagnosticul diferențial al pitiriazisului versicolor se efectuează cu sifilis (cu roseola sifilitică și leucodermie). Diagnosticul sifilisului este confirmat de rezultatele pozitive ale testelor serologice clasice (CSR), reacția de imobilizare a treponemelor palide (RIBT), reacția de imunofluorescență (RIF). În plus, în sifilisul secundar, roseola are o nuanță de culoare roz, dispare în timpul diascopiei, nu se desprinde, nu fluorescă în lumina unei lămpi fluorescente, testul Balzer este negativ.
Cu leucodermia sifilitică, nu există pete hiperpigmentate și margini micropoliciclice. Roseola sifilitică se caracterizează prin localizare predominantă pe trunchi și membrele superioare, ceea ce determină o oarecare similitudine a tabloului clinic, cu toate acestea, cu leziunea sifilitică, nu există o tendință de creștere și fuziune a elementelor. Pata cu roseola are o origine vasculară, nu există peeling, nu este însoțită de senzații subiective, testul Balzer este negativ.
Versicolor versicolor ar trebui să se distingă de lichenul roz al lui Gibert, în care petele eritematoase sunt acut inflamatorii, rotunjite sau de formă ovală, cu un fel de peeling în centru precum „medalioane”, există o placă „maternă”. Erupțiile sunt localizate simetric de-a lungul liniilor Langer. Marginile părții centrale, solzoase, a plăcii sunt înconjurate de un guler de solzi. Numeroase erupții secundare sunt vizibile în jurul plăcii materne.
Foliculita Pityrosporum (Malassezia folliculitis) este o infecție a foliculului de păr cauzată de drojdii, aceiași ciuperci care provoacă pitiriazis versicolor. Această boală este o erupție papulosquamous localizată separat, uneori mâncărime, localizată în principal pe jumătatea superioară a corpului și pe umeri. Pityrosporum-foliculita este mai frecventă la persoanele tinere și de vârstă mijlocie și la femei. Apare inițial ocluzia foliculară, care este însoțită în al doilea rând de creșterea crescută a ciupercii. Diabetul zaharat și antibioticele cu spectru larg sau corticosteroizii sunt factori predispozanți. Boala poate apărea pe frunte și poate imita acneea persistentă. Tabloul clinic este prezentat de papule și pustule foliculare cu cupolă asimptomatică sau ușor mâncărime, cu diametrul de 2-4 mm. Această dermatoză este mai frecventă la tropice, unde se manifestă sub formă de papule foliculare, pustule, noduli și chisturi. O trăsătură distinctivă a foliculitei Pityrosporum este absența comedoanelor, torpiditatea la terapie și localizarea în frunte. Conform lui Thomas P. Habiff (2006), foarte des pacienții cu foliculită Pityrosporum sunt confundați cu pacienții cu acnee. Potrivit autorului, această boală ar trebui suspectată la pacienții tineri și de vârstă mijlocie cu focare foliculare situate pe trunchi și cu plângeri de mâncărime.
Tratament. Deoarece această boală se dezvoltă în timpul transformării formei saprofite a ciupercii într-una patogenă în circumstanțe speciale, favorabile, este necesar, în primul rând, să se identifice factorii provocatori. Tinea versicolor este un marker al diabetului, tuberculozei, reumatismului, SIDA. Prin urmare, atunci când se examinează un pacient, ar trebui efectuate cercetări adecvate. O atenție deosebită ar trebui acordată persoanelor care nu intră în categoria de vârstă de la 15 la 45 de ani. Adesea, dezvoltarea unui tablou clinic persistent al pitiriazisului versicolor este cauzată de chimioterapie la pacienții cu cancer. De regulă, după sfârșitul cursului de tratament intensiv, acești pacienți experimentează auto-vindecare spontană.
După cum s-a menționat mai sus, pitiriazisul versicolor se caracterizează prin deteriorarea stratului de suprafață al epidermei - stratul cornos. Prin urmare, este necesar să începeți tratamentul keratomicozei cu agenți externi. Medicamentele pentru tratamentul pitiriazisului versicolor pot fi împărțite în mai multe grupuri:
Agenți keratolitici;
Preparate fungicide;
Produse care conțin pirionat de zinc;
Fonduri combinate.
Terapia pentru lichenul multicolor depinde de prevalența și localizarea leziunilor. Anterior, în tratamentul acestei micoze, se foloseau agenți keratolitici: 2-5% alcool salicilic sau o soluție alcoolică de resorcinol de 2 ori pe zi. Terapiile moderne includ fungicizi azoli. S-a constatat că sub influența medicamentelor antimicotice, după 24 de ore, are loc deshidratarea și vacuolizarea citoplasmei în celula fungică, iar peretele celular devine clar, din care rămâne doar o umbră după 48 de ore. Prin urmare, tratamentul specific antifungic este adesea preferat față de medicamentele keratolitice.
Având în vedere superficialitatea leziunilor cutanate cu keratomicoză, este de preferat să se utilizeze agenți fungicide sub formă de soluții (clotrimazol, bifonazol, ciclopirox, naftifină (Exoderil), terbinafine (Lamisil)) sau econazol sub formă de pulbere produsă sub denumirea comercială „Ifenek”, care se aplică pe pielea afectată și se freacă ușor. O formă mai convenabilă de consum de droguri este spray-ul (Lamisil, Thermikon). Toate soluțiile antimicotice în tratamentul pitiriazisului versicolor sunt prescrise de 2 ori pe zi timp de 1 săptămână. Ketoconazolul are o activitate mai mare împotriva P. ovale, suprimându-i creșterea la concentrații de 25-30 de ori mai mici decât alte medicamente antifungice și de câteva ori mai mici decât orice antimicotice sistemice. Când se aplică forme locale de ketoconazol pe piele, concentrațiile eficiente sunt reținute în interiorul și pe suprafața epidermei timp de 72 de ore după întreruperea medicamentului, ceea ce se explică prin afinitatea medicamentului pentru țesuturile keratinizate.
Piritionul de zinc are, de asemenea, un efect antifungic direct. Până în prezent, mecanismul efectului terapeutic al piritionului de zinc este asociat nu numai cu acțiunea citostatică, ci și cu acțiunea antifungică, antimicrobiană. Eficacitatea preparatelor care conțin piritionă de zinc împotriva ciupercilor asemănătoare drojdiilor a fost studiată de mulți autori. Aceste medicamente includ Psoril și Skin-Cap, disponibile în două forme: spray și cremă. În viitor, aceste fonduri pot fi utilizate de pacienți ca agenți profilactici cel puțin o dată la 2 săptămâni. Cedând cu ketoconazol, zincul pirition este superior în activitatea antifungică față de alte medicamente, inclusiv sulfură de seleniu și unele imidazoli. În ultimul deceniu, șampoanele pe bază de zinc (cap și umeri, zinc Friederm) au fost utilizate pe scară largă tratamente pentru mătreață. Astfel, cele mai eficiente medicamente în tratamentul pitiriazisului versicolor sunt antimicoticele și piritionul de zinc.
În cazul unei ciuperci care afectează pielea capului, se folosesc șampoane medicinale care conțin agenți fungicide (Nizoral, Sebazol, Ducre Kelual DS, Ketoconazol), care sunt prescrise zilnic cu o expunere de 2-5 minute timp de 7-10 zile. Tratamentul cu șampoane care conțin gudron (Psoril) este eficient în prezența dermatitei seboreice, pentru a elimina manifestările precum infiltrarea, edemul, peelingul, eritemul.
Preparatele combinate includ șampoane: Node DS plus, care conține acid salicilic, climazol, zinc pirition și Keto plus pe bază de ketoconazol și zinc pirition.
Tratamentul sistemic este indicat pacienților cu boală avansată care nu răspund la terapia topică sau care au recidive frecvente. Intraconazolul este prescris la o doză de 200 mg de 2 ori pe zi timp de o zi sau 200 mg în fiecare zi timp de 5 zile. Medicamentul este luat cu alimente pentru a îmbunătăți adsorbția. Ketoconazolul se administrează în doză de 400 mg o dată sau 200 mg pe zi timp de 5 zile la micul dejun cu suc de fructe. Fluconazolul este prescris la o doză de 150 mg (2 capsule pe săptămână timp de 4 săptămâni sau 2 capsule ca doză inițială, care se repetă după 2 săptămâni). Cu o rezoluție lentă a procesului, cursul antimicoticelor sistemice poate fi repetat după 2 săptămâni. Pacientului nu i se recomandă să facă o baie în decurs de 12 ore după tratament, deoarece abstinența de la procedurile de apă permite ca medicamentul să se acumuleze în piele. Unii autori recomandă schimbarea hainelor zilnic timp de o lună pentru a preveni recidivele. Pacienții trebuie să accepte că hipopigmentarea reziduală, ca urmare a pseudo-leucodermului, durează destul de mult.
În tratamentul foliculitei Pityrosporum, trebuie urmate aceleași principii ca și în tratamentul pitiriazisului versicolor, dar este de preferat să se combine ketoconazolul sistemic (200 mg zilnic timp de 4 săptămâni) cu agenți antifungici externi.
Literatură
Boli ale pielii: diagnostic și tratament / Thomas P. Hebeef; pe. din engleza; Sub total. ed. acad. RAMS, prof. A. A. Kubanova. M.: MEDpress-inform, 2006.672 p.
Boli ale pielii și venerice: un manual / Ed. O. L. Ivanova. M.: Medicină, 1997.352 p.
Mokronosova M.A., Pyzh V.V., Kashaeva O.V., Reznikov O.V. Efectul terapeutic al piritionului de zinc activ la pacienții cu sindrom de dermatită atopică / eczemă cu sensibilizare la ciuperci asemănătoare drojdiilor // Russian Allergological Journal. 2004, nr. 3. S. 83-87.
Moshkalova I. A., Mikheev G. N., Sokolovsky E. V. și colab. Dermatoze chistice. Psoriazis. Metode moderne de tratament. S.-Pb: Sotis, 1999.133 p.
Potekaev N.N., Novikov A.G. Versicolor versicolor. O viziune modernă asupra vechii probleme // Russian Journal of Skin and Venereal Diseases. 2004, nr. 2. S. 42-45.
Rukovishnikova V. M. Micoze ale picioarelor. Moscova: MSD, 1999.317 p.
Sukolin G.I. Dermatita seboreică: nou în etiologie și tratament // Russian medical journal. 1998; 6: 382-384.
Khabib O. N. Micoze ale pielii netede // Consilium Medicum, 2002, volumul 2, nr. 4.
Khaertdinova L.A. Aspecte medicale și sociale ale dermatitei atopice la copii, complicate de infecția secundară. Rezumat al tezei. dis. ... Cand. Miere. științe. 2006,22 p.
Aljabre S. H. Leziuni intertriginoase în pitiriazis versicolor // J Eur Acad Dermatol Venereol 2003? 17 (b): 659-662.
Crespo-Erchiga V., Florencio V. D. Drojdii Malassezia și pitiriazis versicolor // Curr Opion Infect Dis. 2006; 19 (2): 139-147.
Christian Schnake S., Hector Gutierrez B., Marcos Saez G., Mario Becker C. Tinea versicolor. Pitiriasis versicolor en lactantes menores Rev // Chil. Pediatru. 1988, 59 (1); 50-52.
Darling M. J, Lambiase M. C, Young R. J. Tinea versicolor mimând pitiriazis rubra pilaris // Gutis. 2005; 75 (5): 265-267.
Gemmer C. M., DeAngelis Y. M., Theelen B., Boekhout T., Dawson Jr. T. L. Diferențierea a trei biotipuri ale speciilor Malassezia pe pielea normală a omului. corespondență cu M. globosa, M. sympodialis și M. restricta // Mycopathologia. 1999; 145 (2): 69-74.
Hort W., Nilles M., Mayser P., Edward M., DeSimone R. Ph. Infecții fungice superficiale comune // Farmacist american. 1999, 24 (4).
Mayser P., Gross A. IgE anticorpi împotriva Malassezia furfur, M. sympodialis și Pityrosporum orbiculare la pacienții cu dermatită atopică, eczeme seboreice sau pitiriazis versicolor și identificarea alergenilor respectivi // Acta Derm Venereol. 2000; 80 (5): 357-361.
Naseri M., Namazi M. R. Metodă rapidă, neinvazivă, pentru detectarea și diferențierea moleculară a speciilor de drojdie Malassezia pe pielea umană și aplicarea metodei la microbiologia mătreții // J Clin Microbiol. 2002; 40 (9): 3350-3357.
Nematian J., Ravaghi M., Gholamrezanezhad A., Nematian E. Implicare izolată a scalpului cu pitiriazis versicolor alba (pitirii versicolor albus capitis) la un pacient dintr-o regiune uscată, temperată // Dermatol Online J. 2003; 9 (3): 17.
Nenoff P., Haustein U. F. Efectul substanțelor anti-seboreice împotriva Pityrosporum ovale in vitro // Hautarzt, 1994, v. 45 (7), p. 464-467.
Ogunbiyi A. O., George A. O. Pityriasis versicolor: Conceptele actuale în etiologie și management // Niger Postgrad Med J. 2005; 12 (3): 183-188.
Parry M. E., Sharpe G. R. Dermatita sebooreică nu este cauzată de un răspuns imun modificat la drojdia Malassezia // Br. J. Dermatol. 1998; 139: 254-263.
Schoepfer C., Carla H., Bezou M. J. // Arch. Pediatru. 1995. Vol. 2, nr. 3. P. 245-248.
Silverberg N. B., Sidbury R., Mancini A. J. Molluscum contagiosum în copilărie: experiență cu terapia cu cantharidină la 300 de pacienți // J Am Acad Dermatol. 2000; 43: 503-507.
Shuster S. Aetologia mătreții și modul de acțiune al agenților terapeutici // Br. J. Dermatol. 1984; 111: 235-242.
Tarazooie B., Kordbacheh P., Zaini F., Zomorodian K., Saadat F., Zeraati H., Hallaji Z., Rezaie S. Studiul distribuției speciilor Malassezia la pacienții cu pitiriazis versicolor și indivizi sănătoși din Teheran, Iran // BMC Dermatol. 2004; 4: 5.
Thoma W., Kramer H. J., Mayser P. Pitiriazis versicolor alba // J Eur Acad Dermatol Venereol. 2005; 19 (2): 147-152.
Wikler J. R., Nieboer C., Willemze R. Culturi cantitative de piele de drojdii Pityrosporum la pacienți seropozitivi pentru virusul imunodeficienței umane cu și fără dermatită seboreică // J. Am. Acad. Dermatol. 1992; 27: 37-39.
Yu.A. Gallyamova,doctor în științe medicale, profesor asociat
GOU DPO RMAPO, Moscova