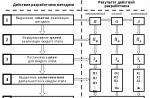
Lupus eritematos sistemic - o boală autoimună sistemică care afectează vasele de sânge și țesutul conjunctiv. Dacă, în starea normală a corpului, sistemul imunitar uman produce, care trebuie să atace organismele străine care intră în organism, atunci cu lupus sistemic în corpul uman, un număr mare de anticorpi împotriva celulelor corpului, precum și la componentele lor, se formează. Ca urmare, se manifestă un proces inflamator imunocomplex, a cărui dezvoltare duce la deteriorarea unui număr de sisteme și organe. Când lupusul se dezvoltă, acesta afectează inima , piele , rinichi , plămânii , articulații , și sistem nervos .
Dacă numai pielea este afectată, aceasta este diagnosticată lupus discoid ... Lupusul eritematos cutanat este exprimat prin semne evidente care sunt clar vizibile chiar și în fotografie. Dacă boala afectează organele interne ale unei persoane, atunci în acest caz diagnosticul indică faptul că persoana se manifestă lupus eritematos sistemic ... Conform statisticilor medicale, simptomele lupusului eritematos de ambele tipuri (atât sistemice, cât și forme discoide) sunt de aproximativ opt ori mai frecvente la femei. În acest caz, boala lupus eritematos se poate manifesta atât la copii, cât și la adulți, dar, de cele mai multe ori, boala afectează persoanele în vârstă de muncă - între 20 și 45 de ani.
Formele bolii
Luând în considerare particularitățile evoluției clinice a bolii, există trei variante ale bolii: acut , subacut și cronic forme.
Când acut LES este un curs continuu recurent al bolii. Numeroase simptome sunt precoce și active și există rezistență la terapie. Pacientul moare în termen de doi ani de la debutul bolii. Cel mai adesea apare subacut LES, când simptomele se dezvoltă relativ lent, dar progresează. O persoană cu această formă a bolii trăiește mai mult decât cu LES acut.
Cronic forma este o variantă benignă a unei afecțiuni care poate dura mulți ani. În același timp, cu ajutorul terapiei periodice, este posibil să se realizeze remisii pe termen lung. Cel mai adesea, cu această formă, pielea este afectată, precum și articulațiile.
În funcție de activitatea procesului, se disting trei grade diferite. Când minim activitatea procesului patologic, pacientul are o ușoară scădere a greutății, temperatura corporală normală, există o leziune discoidă pe piele, se remarcă sindrom articular, nefrită cronică, polinevrită.
Când in medie activitate, temperatura corpului nu depășește 38 de grade, greutatea corporală este moderat pierdută, apare eritem exudativ pe piele, pericardită uscată, poliartrită subacută, pneumonită cronică, homerulonefrită difuză, encefaloneurită.
Când maxim Activitatea LES, temperatura corpului poate depăși 38, o persoană pierde mult în greutate, pielea de pe față este afectată sub forma unui "fluture", se constată poliartrită, vasculită pulmonară, sindrom nefrotic, encefalomieloradiculoneurită.
Cu lupus eritematos sistemic, crize de lupus , care constau în cea mai înaltă activitate a manifestării procesului lupus. Crizele sunt tipice pentru orice evoluție a bolii, odată cu manifestarea lor, parametrii de laborator se modifică considerabil, tulburările trofice generale sunt eliminate și simptomele devin mai active.
Acest tip de lupus este o formă de tuberculoză a pielii. Agentul său cauzal este mycobacterium tuberculosis. În această boală, pielea feței este afectată în principal. Uneori, leziunea se răspândește pe pielea buzei superioare, mucoasa bucală.
Inițial, pacientul dezvoltă un tubercul tuberculos specific, roșiatic sau galben-roșu, cu diametrul de 1-3 mm. Astfel de tuberculi sunt localizați pe piele afectată în grupuri și, după distrugerea lor, rămân ulcere cu margini edematoase. Mai târziu, leziunea afectează mucoasa bucală, țesutul osos din septurile interdentare este distrus. Drept urmare, dinții se slăbesc și cad. Buzele pacientului se umflă, acoperite cu cruste sângeroase-purulente și apar fisuri pe ele. Ganglionii limfatici regionali se măresc și devin densi. Focarele lupusului pot fi adesea complicate prin adăugarea unei infecții secundare. În aproximativ 10% din cazuri, ulcerele lupice devin maligne.
În procesul de diagnosticare, se folosește diascopia și se examinează o sondă.
Pentru tratament, se folosesc medicamente, precum și doze mari vitamina D2 ... Uneori se practică iradierea cu raze X și fototerapia. În unele cazuri, se recomandă îndepărtarea chirurgicală a focarelor tuberculoase.
Cauze
Până în prezent, motivele care cauzează această boală nu sunt clar definite. Medicii sunt înclinați să creadă că un factor ereditar, efectul asupra corpului uman al virușilor, anumitor medicamente și radiații ultraviolete are o anumită valoare în acest caz. Multe persoane cu această afecțiune au suferit în trecut reacții alergice la alimente sau medicamente. Dacă o persoană are rude care au avut lupus eritematos, atunci probabilitatea bolii crește dramatic. Când vă întrebați dacă lupusul este contagios, trebuie avut în vedere faptul că este imposibil să vă infectați cu boala, dar este moștenit într-o manieră recesivă, adică după câteva generații. Prin urmare, tratamentul lupusului trebuie efectuat luând în considerare influența tuturor acestor factori.
Zeci de medicamente pot provoca dezvoltarea lupusului, dar boala se manifestă în aproximativ 90% din cazuri după tratament hidralazină , și procainamidă , fenitoină , izoniazidă , d-penicilinamină ... Dar după ce încetați să luați astfel de medicamente, boala dispare de la sine.
Evoluția bolii la femei se înrăutățește semnificativ în zilele menstruației, în plus, lupusul se poate manifesta din cauza ,. În consecință, experții determină efectul hormonilor sexuali feminini asupra apariției lupusului.
- Acesta este un tip de manifestare a tuberculozei cutanate, manifestarea sa provoacă micobacteria tuberculoză.
Simptome
 Dacă un pacient dezvoltă lupus discoid, atunci inițial apare o erupție roșie pe piele, care nu provoacă mâncărime și durere la o persoană. Rareori, lupusul discoid, în care există o leziune izolată a pielii, trece în lupusul sistemic, în care organele interne ale unei persoane sunt deja afectate.
Dacă un pacient dezvoltă lupus discoid, atunci inițial apare o erupție roșie pe piele, care nu provoacă mâncărime și durere la o persoană. Rareori, lupusul discoid, în care există o leziune izolată a pielii, trece în lupusul sistemic, în care organele interne ale unei persoane sunt deja afectate.
Simptomele asociate cu lupus eritematos sistemic pot avea o varietate de combinații. Mușchii, articulațiile îi pot suferi, iar ulcerul îi apare în gură. Caracteristic lupusului sistemic și o erupție pe față (pe nas și obraji), care are forma unui fluture. Pielea devine deosebit de sensibilă la efectele luminii. Sub influența frigului, fluxul de sânge în degetele extremităților este perturbat ().
O erupție facială apare la aproximativ jumătate dintre persoanele cu lupus. Erupția caracteristică a fluturii se poate agrava dacă este expusă la lumina directă a soarelui.
Majoritatea pacienților cu LES dezvoltă simptome. În acest caz, cu artrită, se manifestă durere, umflături, o senzație de rigiditate la nivelul articulațiilor picioarelor și mâinilor și deformarea lor. Uneori, articulațiile din lupus sunt afectate în același mod ca și în.
Se poate manifesta, de asemenea vasculită (inflamația vaselor de sânge), ceea ce duce la întreruperea alimentării cu sânge a țesuturilor și organelor. Uneori se dezvoltă pericardită (inflamația mucoasei inimii) și pleurezie (inflamație a mucoasei plămânilor). În acest caz, pacientul constată apariția durerii severe în piept, care devine mai pronunțată atunci când persoana schimbă poziția corpului sau inhalează profund. Uneori LES afectează mușchii și valvele inimii.
Dezvoltarea bolii poate afecta în cele din urmă rinichii, a căror înfrângere se numește în LES nefrită lupică ... Această afecțiune se caracterizează printr-o creștere a presiunii, apariția proteinelor în urină. Ca urmare, se poate dezvolta insuficiență renală, în care dializa sau transplantul de rinichi sunt vitale pentru o persoană. Rinichii sunt afectați la aproximativ jumătate dintre persoanele cu lupus eritematos sistemic. Când tractul digestiv este afectat, se observă simptome dispeptice, în cazuri mai rare, pacientul este deranjat de crize periodice de durere abdominală.
Creierul poate fi, de asemenea, implicat în procesele patologice cu lupus ( cerebrita ), care duce la psihoze , schimbarea personalității, manifestarea convulsiilor și, în cazuri severe - la. După implicarea sistemului nervos periferic, funcția unor nervi se pierde, ceea ce duce la pierderea sensibilității și a slăbiciunii anumitor grupuri musculare. Ganglionii limfatici periferici la majoritatea pacienților sunt ușor măriți și dureroși la palpare.
Rezultatele analizelor biochimice, țesuturile sunt, de asemenea, luate în considerare.
Tratament
 Din păcate, un tratament complet pentru lupus nu este posibil. Prin urmare, terapia este selectată astfel încât să reducă manifestarea simptomelor, să suspende procesele inflamatorii și autoimune.
Din păcate, un tratament complet pentru lupus nu este posibil. Prin urmare, terapia este selectată astfel încât să reducă manifestarea simptomelor, să suspende procesele inflamatorii și autoimune.
Cu ajutorul antiinflamatoarelor nesteroidiene, puteți reduce procesul inflamator, precum și reduce durerea. Cu toate acestea, medicamentele din acest grup, atunci când sunt luate pentru o lungă perioadă de timp, pot provoca iritarea mucoasei gastrice și, ca urmare, gastrită și ulcer ... În plus, reduc coagularea sângelui.
Un efect antiinflamator mai pronunțat îl posedă medicamentele - corticosteroizii. Cu toate acestea, utilizarea lor pe termen lung în doze mari provoacă, de asemenea, reacții adverse grave. Pacientul se poate dezvolta diabet , apar, sărbătorit necroza articulațiilor mari , a crescut presiunea arterială .
Medicamentul hidroxiclorochină () este extrem de eficient la pacienții cu LES cu leziuni ale pielii și slăbiciune.
Tratamentul complex include, de asemenea, medicamente care suprimă activitatea sistemului imunitar uman. Astfel de fonduri sunt eficiente în cazul bolilor severe, atunci când se dezvoltă leziuni grave ale organelor interne. Dar administrarea acestor medicamente duce la anemie, susceptibilitate la infecții și sângerări. Unele dintre aceste medicamente au un efect dăunător asupra ficatului și rinichilor. Prin urmare, medicamentele imunosupresoare pot fi utilizate numai sub supravegherea atentă a unui reumatolog.
În general, tratamentul pentru LES ar trebui să servească mai multe scopuri. În primul rând, este important să suspendați conflictul autoimun din organism, pentru a restabili funcția normală a glandelor suprarenale. În plus, este necesar să se influențeze centrul creierului pentru a echilibra sistemul nervos simpatic și parasimpatic.
Tratamentul bolii se efectuează în cursuri: este necesară o medie de șase luni de terapie continuă. Durata acesteia depinde de activitatea bolii, durata, severitatea, numărul de organe și țesuturi implicate în procesul patologic.
Dacă pacientul dezvoltă sindrom nefrotic, tratamentul va fi mai lung, iar recuperarea va fi mai dificilă. Rezultatul tratamentului depinde și de cât de mult este pregătit pacientul să urmeze toate recomandările medicului și să îl ajute în tratament.
LES este o boală gravă care duce la dizabilități și chiar la deces. Cu toate acestea, persoanele cu lupus eritematos pot duce o viață normală, în special în timpul remisiunilor. Pacienții cu LES trebuie să evite acei factori care pot afecta negativ evoluția bolii, exacerbând-o. Nu ar trebui să stea mult timp la soare; vara, merită să purtați haine cu mâneci lungi și să aplicați protecție solară.
Este imperativ să luați toate medicamentele prescrise de medic și să nu permiteți retragerea bruscă a corticosteroizilor, deoarece astfel de acțiuni pot duce la o exacerbare gravă a bolii. Pacienții tratați cu corticosteroizi sau supresoare imune sunt mai susceptibili la infecție. Prin urmare, el ar trebui să informeze imediat medicul despre o creștere a temperaturii. În plus, specialistul trebuie să monitorizeze în mod constant pacientul și să fie conștient de toate modificările stării sale.
Anticorpii lupus pot fi transferați de la mamă la nou-născut, rezultând așa-numitul lupus neonatal. Bebelușul dezvoltă o erupție pe piele, nivelul din sânge scade eritrocite , leucocite , trombocite ... Uneori, un copil poate avea un blocaj cardiac. De regulă, până la vârsta de șase luni a bebelușului, lupusul la nou-născuți este vindecat, deoarece anticorpii mamei sunt distruși.
Doctorii
Medicamente
Dieta, nutriție pentru lupusul eritematos sistemic
Lista surselor
- Reumatologie: orientări clinice / Ed. S.L. Nasonov. - ediția a II-a, Rev. si adauga. - M .: GEOTAR-Media, 2011;
- Ivanova M.M. Lupus eritematos sistemic. Clinică, diagnostic și tratament. Clinica. reumatol., 1995;
- Nasonov E.L., Baranov A.A., Shilkina N.P., Alekberova Z.S. Patologia vasculară în sindromul antifosfolipidic. - Moscova; Yaroslavl. - 1995;
- Sitidin Ya.A., Guseva N.G., Ivanova M.M. Boli difuze ale țesutului conjunctiv: Ruk. pentru medici. M., „Medicină”, 1994.
Lupusul eritematos este o boală destul de periculoasă și, din păcate, obișnuită. Situația este complicată de faptul că astăzi motivele apariției acestei afecțiuni nu sunt pe deplin înțelese, ceea ce, în consecință, nu face posibilă găsirea unui medicament cu adevărat eficient.
Deci, ce este această boală? De ce apare? Ce simptome sunt însoțite de? Cât de periculos poate fi? Răspunsurile la aceste întrebări vor fi de interes pentru mulți.
Lupus eritematos - ce este?
De fapt, astăzi mulți oameni sunt interesați de întrebarea care este această boală. Lupusul eritematos aparține unui grup de boli autoimune care se dezvoltă pe fondul anumitor disfuncționalități ale sistemului imunitar. Această afecțiune este însoțită de distrofia țesuturilor conjunctive și poate afecta atât pielea, membranele mucoase, cât și toate organele interne.
Din păcate, cauzele și mecanismele dezvoltării acestei boli nu sunt bine înțelese. Cu toate acestea, există câteva statistici interesante. De exemplu, la femei, aceste boli ale pielii sunt diagnosticate de aproape zece ori mai des decât la bărbați. Lupusul este cel mai frecvent în țările cu climă maritimă, umedă, deși oamenii din alte climaturi suferă și de acesta. Persoanele cu vârste cuprinse între 20 și 45 de ani sunt cele mai sensibile la boală, deși, pe de altă parte, simptomele bolii pot apărea în adolescență și chiar în copilărie.
Un pic de istorie
Lupusul eritematos este o boală cunoscută omenirii de secole. Apropo, numele său a apărut în epoca medievală și în latină suna ca lupus eritematod. Faptul este că erupția caracteristică în formă de fluture de pe fața unui bolnav amintea oarecum de urmele lăsate după mușcătura unui lup flămând.
Primele descrieri ale acestei boli în literatura medicală au apărut în 1828. În acest moment, dermatologul francez Biett a descris principalele semne cutanate ale bolii. Și 45 de ani mai târziu, celebrul doctor Kaposi a observat că unii pacienți au avut nu numai simptome ale pielii, ci și leziuni ale organelor interne. În 1890, medicul și cercetătorul englez Osler a observat că lupusul poate apărea fără apariția erupției cutanate caracteristice.
Primele teste pentru prezența acestei boli au apărut în 1948. Dar abia în 1954, anticorpi specifici au fost descoperiți pentru prima dată în sângele pacienților, care au fost produși de corpul uman și au atacat propriile celule. Aceste substanțe au început să fie folosite pentru a dezvolta teste. Apropo, în diagnosticare, astfel de analize sunt extrem de importante până în prezent.
Lupus eritematos: cauzele dezvoltării bolii
Această afecțiune reprezintă aproximativ 5-10% din bolile cronice ale pielii. Și astăzi mulți oameni sunt interesați de întrebări cu privire la motivul pentru care apare lupusul eritematos, cum se transmite boala și dacă poate fi evitată.
Din păcate, astăzi nu există răspunsuri clare la aceste întrebări. Există multe teorii pentru dezvoltarea lupusului. În special, unii cercetători indică prezența unei predispoziții genetice. Pe de altă parte, genele care codifică o astfel de boală nu au fost niciodată găsite. În plus, probabilitatea de a dezvolta lupus la un copil ai cărui părinți suferă de o afecțiune similară este de numai 5-10%.
Și, desigur, acest lucru este departe de a fi singurul factor sub influența căruia se dezvoltă lupus eritematos. Motivele pot sta în activitatea sistemului endocrin. În special, multe femei cu acest diagnostic au o cantitate crescută de prolactină și progesteron în sânge. În plus, boala se manifestă adesea în timpul dezvoltării sexuale sau în timpul sarcinii.
Există, de asemenea, o teorie despre originea infecțioasă a lupusului. De exemplu, virusul Epstein-Barr se găsește adesea la pacienți. Și studii mai recente au arătat că materialul genetic al unor microorganisme bacteriene poate stimula producția de anticorpi autoimuni specifici.
Reacțiile alergice pot fi, de asemenea, atribuite unor factori de risc, deoarece intrarea unui alergen în organism poate duce la semne de lupus. Expunerea la radiații ultraviolete, la temperaturi ridicate și prea scăzute nu este considerată mai puțin periculoasă.
Prin urmare, până în prezent, problema cauzelor apariției lupusului eritematos este încă deschisă. Majoritatea oamenilor de știință cred că această boală se dezvoltă sub influența unui complex de factori simultan.
Clasificarea bolilor
Lupusul eritematos este o boală cronică. În consecință, cu o astfel de afecțiune, perioadele de bunăstare relativă sunt înlocuite cu exacerbări. În funcție de simptomele inițiale, în medicina modernă, se disting mai multe forme ale acestei boli:
- Forma acută a lupusului eritematos începe rapid - în majoritatea cazurilor, pacienții pot indica chiar ziua exactă în care au apărut primele simptome. Oamenii se plâng de obicei de febră, slăbiciune severă, dureri ale corpului și dureri articulare. Cel mai adesea, după 1-2 luni, se poate observa un tablou clinic complet format la un astfel de pacient - există, de asemenea, semne de deteriorare a organelor interne. Adesea, această formă a bolii duce la moartea pacientului la 1-2 ani de la debutul bolii.
- În forma subacută a bolii, simptomele nu sunt atât de pronunțate. Mai mult, de la apariția lor până la înfrângerea sistemelor interne, poate dura mai mult de un an.
- Lupusul eritematos cronic este o boală care se dezvoltă de-a lungul anilor. Perioadele de bunăstare relativă a corpului pot dura suficient. Dar sub influența anumitor factori de mediu (perturbări hormonale, radiații ultraviolete), încep să apară primele simptome. În majoritatea cazurilor, pacienții se plâng de o erupție caracteristică pe față. Dar leziunile organelor interne cu tratament selectat corespunzător apar destul de rar.
Mecanismul de dezvoltare a bolii

De fapt, mecanismul pentru dezvoltarea acestei boli este încă în studiu. Cu toate acestea, unele informații sunt încă cunoscute de medicina modernă. Într-un fel sau altul, bolile autoimune ale pielii sunt asociate în primul rând cu o defecțiune a sistemului imunitar. Sub influența unuia sau a altui factor al mediului extern sau intern, sistemul de apărare al corpului începe să identifice materialul genetic al anumitor celule ca fiind străin.
Astfel, organismul începe să producă proteine \u200b\u200bspecifice anticorpilor care atacă propriile celule ale corpului. Cu lupusul eritematos, leziunile apar în principal elementelor țesutului conjunctiv.
După interacțiunea anticorpului și antigenului, se formează așa-numitele complexe proteice imune, care pot fi fixate în diferite organe, deoarece sunt transportate în tot corpul împreună cu fluxul sanguin. Astfel de compuși proteici cauzează deteriorarea celulelor țesutului conjunctiv al unui organ și duc adesea la dezvoltarea unui proces inflamator imun.
Cam așa arată mecanismul pentru dezvoltarea acestei afecțiuni. Mai mult, circulând liber în sângele uman, complexele imune pot provoca dezvoltarea trombozei, anemiei, trombocitopeniei și a altor boli destul de periculoase.
Lupus eritematos: simptome și fotografii
Trebuie remarcat imediat că tabloul clinic cu o astfel de boală poate arăta diferit. Deci, care sunt semnele și simptomele lupusului eritematos? Forma pielii (foto) apare cel mai des. Principalele simptome includ apariția eritemului. În special, unul dintre cele mai frecvente semne este o erupție în formă de fluture pe față, care acoperă pielea obrajilor, nasului și, uneori, se extinde până la zona triunghiului nazolabial.

În plus, eritemul poate apărea în alte locuri - în principal boala afectează pielea expusă pe piept, umeri și antebrațe. Zonele de roșeață pot fi de diferite forme și dimensiuni. Pe măsură ce boala progresează, zonele afectate se inflamează, după care se formează edem. În cele din urmă, se formează zone de atrofie cutanată pe piele, pe care începe procesul de cicatrizare.
Desigur, acestea nu sunt singurele semne ale lupusului eritematos. Ocazional, pacienții pot prezenta hemoragii caracteristice cu punct mic sub piele pe palmele sau tălpile picioarelor. Boala poate afecta și părul - chelia se adaugă adesea la problemele pacienților. Simptomele includ, de asemenea, modificări ale plăcii unghiale, precum și atrofierea treptată a țesutului pliului periungual.
Există și alte tulburări care însoțesc lupusul eritematos. Boala (fotografia prezintă unele dintre manifestările sale) cauzează deseori leziuni ale mucoaselor nasului, nazofaringelui și cavității bucale. De regulă, se formează mai întâi răni roșii, dar nedureroase, care apoi se dezvoltă în eroziune. În unele cazuri, pacienții dezvoltă stomatită aftoasă.

În aproximativ 90% din cazuri, se observă leziuni articulare. Artrita este o altă patologie care provoacă lupus eritematos. Boala (fotografia prezintă semnele sale evidente) cauzează cel mai adesea inflamații în articulațiile mici, de exemplu, pe mâini. Procesul inflamator în acest caz este simetric, dar rareori însoțit de deformări. Pacienții se plâng de durere și de senzație de rigiditate. Complicațiile pot include, de asemenea, necroza țesuturilor articulare, uneori structurile ligamentoase sunt implicate în proces.

Lupusul eritematos afectează adesea țesuturile conjunctive ale sistemului respirator. Cele mai frecvente complicații includ pleurezia, care este însoțită de acumularea de lichid în cavitatea pleurală, dificultăți de respirație și dureri toracice. În cazurile mai severe, boala cauzează pneumonită și hemoragie pulmonară, care sunt condiții periculoase care necesită asistență medicală urgentă.
Procesul inflamator poate afecta și țesuturile conjunctive ale inimii. De exemplu, o complicație destul de frecventă este endocardita, precum și deteriorarea valvei mitrale. Cu o astfel de patologie, inflamația duce la fuziunea pliantelor supapei. La unii pacienți cu lupus, este diagnosticată pericardita, în care există o îngroșare semnificativă a pereților sacului cardiac și acumularea de lichid în cavitatea pericardică. De asemenea, este posibilă dezvoltarea miocarditei, care se caracterizează printr-o inimă mărită și apariția durerilor toracice.
Lupusul poate afecta și sistemul vascular. În special, arterele coronare (vasele care hrănesc mușchiul inimii) și arterele cerebrale sunt cele mai susceptibile la inflamație. Apropo, ischemia și accidentul vascular cerebral sunt considerate una dintre cele mai frecvente cauze de deces precoce la pacienții cu lupus eritematos sistemic.
Complicațiile periculoase includ nefrită lupică, care se dezvoltă adesea în insuficiență renală acută sau cronică. Este frecventă și afectarea sistemului nervos central, însoțită de migrene, ataxie cerebrală, convulsii epileptice, pierderea vederii etc.
În orice caz, trebuie să înțelegeți că lupusul este o boală extrem de periculoasă. Și la cea mai mică suspiciune, o persoană ar trebui să consulte imediat un medic și în niciun caz să nu refuze terapia propusă de un specialist.
Caracteristicile bolii la copii
Conform statisticilor, în ultimul deceniu, numărul pacienților cu un astfel de diagnostic a crescut cu aproape 45%. În majoritatea cazurilor, boala este diagnosticată la vârsta adultă. Cu toate acestea, posibilitatea dezvoltării sale mult mai devreme nu este exclusă. Apropo, lupusul eritematos la copii începe cel mai adesea să se dezvolte la vârsta de 8-10 ani, deși este posibilă și apariția semnelor la o vârstă mai timpurie.

Tabloul clinic în acest caz corespunde evoluției bolii la pacienții adulți. Primele simptome sunt eritemul, dermatita și febra. Terapia este selectată individual, dar include în mod necesar utilizarea medicamentelor antiinflamatoare hormonale.
Cu tratamentul corect și respectarea măsurilor preventive, durata de viață a unui copil după apariția primelor simptome este de la 7 la 20 de ani. Cauzele morții, de regulă, sunt afectarea sistemică a organismului, în special dezvoltarea insuficienței renale.
Metode moderne de diagnostic
Trebuie remarcat imediat că numai un medic poate diagnostica lupusul eritematos. Diagnosticul în acest caz este destul de complicat și include o mulțime de proceduri și studii diferite. În 1982, Asociația Reumatologică Americană a dezvoltat o scară specială de simptome. Pacienții cu lupus au de obicei următoarele tulburări:
- Eritem pe față care seamănă cu un fluture.
- Erupție cutanată discoidă.
- Fotosensibilitate - erupția cutanată devine mai pronunțată după expunerea la lumina ultravioletă (de exemplu, cu expunere prelungită la soare).
- Ulcere nedureroase pe mucoasa nasofaringelui sau a gurii.
- Inflamația articulațiilor (artrită), dar fără deformare.
- Pleurezie și pericardită.
- Afectarea rinichilor.
- Diferite tulburări ale sistemului nervos central.
- Tulburări hematologice, inclusiv trombocitopenie sau anemie.
- O creștere a numărului de corpuri antinucleare.
- Diferite tulburări în funcționarea sistemului imunitar (de exemplu, persoanele cu lupus pot avea o reacție Wasserman fals pozitivă și nu se găsesc urme de treponem în organism).
Pentru a detecta prezența anumitor simptome, vor fi necesare diferite teste. În special, analize de urină, sânge, studii serotologice și imunologice. Dacă un pacient este diagnosticat cu patru sau mai multe dintre criteriile de mai sus, acest lucru indică în majoritatea cazurilor prezența lupusului eritematos. Pe de altă parte, unii pacienți nu prezintă mai mult de 2-3 semne de-a lungul vieții.
Există un tratament eficient?
Desigur, mulți pacienți sunt interesați de întrebarea dacă este posibil să scăpați definitiv de o boală numită lupus eritematos. Firește, există un remediu. Și terapia selectată corect vă permite să evitați complicațiile și să îmbunătățiți calitatea vieții. Din păcate, medicamentele care pot scăpa permanent organismul de boală nu au fost încă dezvoltate.
Cum arată terapia? După diagnostic, medicul decide dacă tratamentul poate fi efectuat în ambulatoriu. La rândul lor, indicațiile pentru spitalizare sunt:
- o creștere bruscă și persistentă a temperaturii corpului;
- prezența complicațiilor neurologice;
- apariția unor complicații periculoase, inclusiv pneumonită și insuficiență renală;
- o scădere semnificativă a numărului de celule sanguine.
În mod natural, regimul de terapie în acest caz este selectat individual pentru fiecare pacient imediat după diagnosticarea lupusului eritematos. Tratamentul, de regulă, include administrarea de medicamente antiinflamatoare steroizi, în special, medicamentul „Prednisolon”. Diverse unguente sau creme hormonale ("Elokom", "Fucicort") pot fi utilizate pentru a elimina erupțiile cutanate și dermatita.
Pentru febră și dureri articulare, pacientului i se prescriu medicamente antiinflamatoare nesteroidiene. În unele cazuri, utilizarea agenților imunomodulatori este adecvată. Uneori pacienții sunt sfătuiți să ia complexe multivitaminice. Prezența anumitor complicații necesită consultări suplimentare cu un specialist cu profil îngust. De exemplu, în caz de afectare a rinichilor, pacientul are nevoie de o examinare de către un nefrolog, care va prescrie un tratament adecvat în viitor.
Măsuri preventive de bază

Astăzi, mulți pacienți sau rudele lor sunt interesați de întrebări despre cum să trateze lupusul eritematos și dacă există un mijloc de prevenire a acestei boli. Din păcate, nu există medicamente care să poată proteja împotriva acestei afecțiuni. Cu toate acestea, respectarea unor reguli ajută la încetinirea procesului sau la evitarea unei alte agravări.
Pentru început, este demn de remarcat faptul că la majoritatea pacienților, lupusul eritematos (în special forma cutanată a bolii) se agravează pe fundalul supraîncălzirii sau după o lungă ședere sub razele arzătoare ale soarelui. De aceea, experții recomandă ca persoanele cu un diagnostic similar să evite băile de soare prelungite, să refuze să viziteze saloanele de bronzat și, pe vreme însorită, să protejeze pielea cu haine, pălării, umbrele etc.
Pentru unii pacienți, pericolul este febra mare, astfel încât medicii recomandă adesea evitarea saunelor, băilor, a atelierelor de producție fierbinți etc. Și înainte de a planifica o vacanță pe malul mării, asigurați-vă că vă consultați cu medicul dumneavoastră.
Deoarece această boală este asociată cu tulburări ale sistemului imunitar, atunci, desigur, trebuie să încercați să evitați reacțiile alergice. Înainte de a utiliza orice produs medicinal și cosmetic (inclusiv chiar și produse cosmetice decorative), trebuie să solicitați permisiunea medicului dumneavoastră. Dieta este, de asemenea, extrem de importantă - alimentele foarte alergenice ar trebui excluse din dietă. Și, desigur, trebuie să urmați toate prescripțiile medicului, să vă supuneți examinărilor medicale la timp și să nu refuzați medicația.
Lupusul eritematos sistemic (LES) este o boală autoimună severă în care sistemul imunitar uman produce anticorpi care distrug ADN-ul propriilor celule sănătoase care alcătuiesc baza țesutului conjunctiv. Țesutul conjunctiv este peste tot în corp. Prin urmare, procesul inflamator cauzat de lupus afectează aproape toate sistemele și organele interne ale unei persoane (piele, vase de sânge, articulații, creier, plămâni, rinichi, inimă). Simptomele lupusului sunt variate. Se poate deghiza în alte boli, deci în multe cazuri este dificil să puneți un diagnostic corect.
Un simptom comun al lupusului este o erupție în formă de fluture pe obraji și podul nasului. În Evul Mediu, se credea că aceste manifestări seamănă cu siturile mușcăturilor de lup, de unde și numele bolii. Boala sistemică a lupusului eritematos este considerată incurabilă, dar medicina modernă este capabilă să-și controleze simptomele și tratamentul adecvat pentru a sprijini pacienții și a le prelungi viața. Boala continuă cu perioade dificil de previzibile de exacerbări și remisii și afectează în principal femeile cu vârste cuprinse între 15 și 45 de ani.
În incidența lupusului, pot fi urmărite nu numai sexul, vârsta, ci și caracteristicile rasiale. Deci, bărbații suferă de lupus de 10 ori mai rar decât sexul mai frumos, vârful principal al incidenței apare la vârsta de 15 până la 25 de ani și, potrivit cercetătorilor americani, LES afectează mai des reprezentanții rasei negroide și ai asiaticilor.
Copiii sunt, de asemenea, susceptibili la această boală, la o vârstă fragedă LES este mult mai severă decât la adulți și duce la leziuni grave la rinichi și inimă. Să vorbim mai detaliat despre cauzele care contribuie la dezvoltarea bolii, simptomele acesteia și metodele de tratare a bolii.
 Lupusul eritematos sistemic este o boală multifactorială complexă, a cărei cauză exactă este încă necunoscută. În prezent, majoritatea oamenilor de știință sunt înclinați către teoria virală a originii bolii, conform căreia organismul începe să producă un număr mare de anticorpi împotriva anumitor grupuri de viruși.
Lupusul eritematos sistemic este o boală multifactorială complexă, a cărei cauză exactă este încă necunoscută. În prezent, majoritatea oamenilor de știință sunt înclinați către teoria virală a originii bolii, conform căreia organismul începe să producă un număr mare de anticorpi împotriva anumitor grupuri de viruși.
În același timp, se observă că nu toți pacienții cu infecție virală cronică dezvoltă lupus, ci doar cei care au o predispoziție genetică la această boală. Cercetătorii cred că ereditatea joacă un rol important și există gene specifice care cresc susceptibilitatea organismului la această patologie.
De asemenea, se remarcă faptul că lupusul nu este o consecință a imunodeficienței, a unui tip de cancer sau a unei boli infecțioase contagioase care poate fi transmisă de la persoană la persoană. În plus față de motivul principal, există mulți factori concomitenți care pot provoca dezvoltarea bolii: 
- Debutul bolii sau exacerbarea simptomelor existente determină radiații ultraviolete excesive.
- Modificări hormonale în organism (în special la femei în perioada reproductivă sau climacterică).
- Infecțioase și răceli.
- Obiceiuri proaste. Fumatul nu numai că poate provoca apariția bolii, ci și poate complica cursul acesteia din cauza leziunilor vasculare.
- Utilizarea drogurilor. Dezvoltarea simptomelor lupusului poate fi declanșată prin administrarea de medicamente precum antibiotice, medicamente hormonale, antiinflamatorii și antifungice, antihipertensive, anticonvulsivante și antiaritmice.
Uneori lupusul eritematos se dezvoltă ca urmare a factorilor de mediu și a interacțiunilor adverse cu anumite metale și insecticide.
Cursul bolii poate fi diferit:
- Formă acută... Se caracterizează printr-un debut brusc și cursul cel mai sever. Se caracterizează printr-o progresie rapidă, o creștere accentuată a simptomelor și deteriorarea organelor vitale în decurs de 1-2 luni. Această formă de lupus este dificil de tratat și poate fi fatală în decurs de 1-2 ani.
- Formă subacută... Cel mai adesea, boala apare sub această formă, care se caracterizează printr-un curs mai calm și este însoțită de o creștere lentă a simptomelor. De la primele manifestări până la o imagine detaliată a bolii cu afectarea organelor interne, durează în medie 1,5 până la 3 ani.
- Formă cronică... Este considerată cea mai favorabilă opțiune în ceea ce privește terapia. Diferă într-o natură ondulată a cursului, perioadele de remisie sunt înlocuite de exacerbări care pot fi tratate cu medicamente. Această formă de lupus poate persista mult timp, ceea ce îmbunătățește prognosticul și crește speranța de viață a pacientului.
Simptome
Tabloul clinic al bolii poate fi diferit - de la simptome minime la cele severe asociate cu deteriorarea organelor vitale. Manifestările bolii pot apărea brusc sau se pot dezvolta treptat.
Simptomele frecvente ale lupusului eritematos includ: 
- Oboseala (sindromul oboselii cronice)
- Febra inexplicabilă
- Umflături dureroase ale articulațiilor, dureri musculare
- Diverse erupții cutanate
- Senzații dureroase în piept cu respirație profundă
- Lipsa poftei de mâncare, scăderea în greutate
O erupție caracteristică în formă de fluture apare pe obraji și podul nasului. În plus, erupțiile roșii pot apărea pe orice parte a corpului: pe piept, brațe, umeri. Alte simptome ale lupusului includ sensibilitate crescută la lumina soarelui, anemie, dureri în piept, căderea părului și scăderea fluxului sanguin către degete și de la picioare de la expunerea la frig.
Pacienții au slăbiciune generală, iritabilitate, dureri de cap, insomnie, depresie. La unii pacienți, numai articulațiile și pielea pot fi afectate, la alții, boala afectează multe organe, manifestând simptome severe. În funcție de organele și sistemele corpului afectate, manifestările bolii depind.

Odată cu apariția unei erupții cutanate caracteristice, temperatură, dureri articulare și slăbiciune severă, este necesar să se consulte urgent un medic, să se supună unui examen și să se stabilească cauza bolii. La mulți pacienți, simptomele inițiale ale lupusului eritematos sunt ușoare, dar trebuie înțeles că această boală este cronică și, în timp, pe măsură ce boala progresează, simptomele vor deveni foarte grave, ceea ce amenință cu consecințe grave și cu moartea.
 În majoritatea cazurilor, medicina modernă este capabilă să controleze evoluția bolii și să prevină complicațiile grave cauzate de deteriorarea organelor interne. Tratamentul adecvat al medicamentelor îmbunătățește semnificativ prognosticul și vă permite să vă mențineți sănătatea normală mult timp. Prognosticul vieții cu lupus sistemic este nefavorabil, dar ultimele progrese în medicină și utilizarea medicamentelor moderne oferă șansa de a prelungi viața. Deja peste 70% dintre pacienți trăiesc la mai mult de 20 de ani după manifestările inițiale ale bolii.
În majoritatea cazurilor, medicina modernă este capabilă să controleze evoluția bolii și să prevină complicațiile grave cauzate de deteriorarea organelor interne. Tratamentul adecvat al medicamentelor îmbunătățește semnificativ prognosticul și vă permite să vă mențineți sănătatea normală mult timp. Prognosticul vieții cu lupus sistemic este nefavorabil, dar ultimele progrese în medicină și utilizarea medicamentelor moderne oferă șansa de a prelungi viața. Deja peste 70% dintre pacienți trăiesc la mai mult de 20 de ani după manifestările inițiale ale bolii.
În același timp, medicii avertizează că evoluția bolii este individuală și, dacă într-o parte a pacienților, LES se dezvoltă lent, atunci în alte cazuri, este posibilă dezvoltarea rapidă a bolii. O altă caracteristică a lupusului eritematos sistemic este imprevizibilitatea exacerbărilor, care pot apărea brusc și spontan, ceea ce amenință cu consecințe grave.
Majoritatea pacienților mențin activitatea fizică zilnică, dar în unele cazuri trebuie să oprească munca activă din cauza slăbiciunii severe, oboselii, durerilor articulare, tulburărilor mentale și a altor simptome. Speranța de viață va depinde în mare măsură de gradul de deteriorare a organelor vitale (plămâni, inimă, rinichi). În trecutul recent, pacienții cu lupus sistemic au murit la o vârstă fragedă, acum utilizarea medicamentelor eficiente moderne ne permite să luptăm împotriva manifestărilor severe ale bolii și să prezicem speranța de viață normală.
Diagnostic
 Lupusul eritematos sistemic are manifestări multiple care sunt similare cu cele ale altor boli. Prin urmare, este extrem de dificil să recunoaștem boala și poate dura mult timp pentru a pune un diagnostic precis. Oamenii de știință au dezvoltat 11 criterii de bază, a căror prezență va indica dezvoltarea bolii. Medicii cu experiență sunt capabili să pună un diagnostic corect pe baza a doar 4 semne caracteristice.
Lupusul eritematos sistemic are manifestări multiple care sunt similare cu cele ale altor boli. Prin urmare, este extrem de dificil să recunoaștem boala și poate dura mult timp pentru a pune un diagnostic precis. Oamenii de știință au dezvoltat 11 criterii de bază, a căror prezență va indica dezvoltarea bolii. Medicii cu experiență sunt capabili să pună un diagnostic corect pe baza a doar 4 semne caracteristice.
Criterii caracteristice:
- O erupție în formă de fluture pe față.
- Manifestări discoidale - o erupție cutanată, asemănătoare monedelor, pe față, piept, brațe, gât, după dispariția căreia rămân cicatrici pe piele.
- Erupții cutanate cauzate de expunerea la lumina soarelui (fotosensibilitate).
- Apariția ulcerelor nedureroase pe membranele mucoase ale gurii sau nasului.
- Dureri articulare, umflături și mobilitate afectată a 2 sau mai multe articulații periferice.
- Anomalii în analiza urinei, exprimate într-o creștere a proteinelor, a celulelor renale și a celulelor roșii din sânge.
- Un proces inflamator care afectează membrana mucoasă din jurul inimii (pericardită) sau plămânilor (pleurezie).
- Tulburări ale sistemului nervos, în care sunt posibile convulsii fără cauză sau psihoze.
- Modificări ale compoziției sanguine asociate cu o creștere a numărului de leucocite, trombocite și eritrocite.
- Tulburări imunologice care contribuie la o activitate autoimună ridicată și cresc riscul de infecție secundară.
- Apariția anticorpilor specifici împotriva nucleului celular (astfel de autoanticorpi acționează împotriva nucleelor \u200b\u200bpropriilor celule, confundându-le cu cele străine).
Dacă simptomele clinice ale LES sunt prezente și un test de anticorpi este pozitiv, acest lucru va indica în mod clar prezența bolii și, de obicei, nu sunt necesare teste suplimentare. În plus, pot fi prescrise examinări pentru a detecta deteriorarea rinichilor (biopsie), a inimii și a plămânilor (CT, RMN).
 Terapia bolii este lungă și complexă, principalele eforturi ale medicilor vizând ameliorarea simptomelor și oprirea proceselor autoimune și inflamatorii. Până în prezent, este imposibil să vă recuperați complet de lupus, cu o remisie intensă a tratamentului, dar de obicei este de scurtă durată și, în curând, face loc unei exacerbări. O mare importanță este sprijinul moral al pacienților și o explicație a caracteristicilor terapiei și a evoluției bolii. Pacientul primește recomandări privind respectarea dietei, reducerea stresului psiho-emoțional și tratamentul infecțiilor concomitente.
Terapia bolii este lungă și complexă, principalele eforturi ale medicilor vizând ameliorarea simptomelor și oprirea proceselor autoimune și inflamatorii. Până în prezent, este imposibil să vă recuperați complet de lupus, cu o remisie intensă a tratamentului, dar de obicei este de scurtă durată și, în curând, face loc unei exacerbări. O mare importanță este sprijinul moral al pacienților și o explicație a caracteristicilor terapiei și a evoluției bolii. Pacientul primește recomandări privind respectarea dietei, reducerea stresului psiho-emoțional și tratamentul infecțiilor concomitente.
Terapia medicamentoasă pentru lupusul eritematos sistemic va depinde de activitatea procesului și de severitatea simptomelor, procesul de tratament ar trebui să fie monitorizat în mod constant de către un medic. Când manifestările scad, este necesar să se regleze regimul de tratament, reducând doza de medicamente, odată cu dezvoltarea unei exacerbări, dimpotrivă, pentru a crește doza.
Într-o formă ușoară a bolii, medicamentele antiinflamatoare nesteroidiene (AINS) și salicilații sunt utilizați pentru a elimina simptomele mialgiei, artritei. Trebuie avut în vedere faptul că utilizarea pe termen lung a AINS poate provoca leziuni la rinichi, stomac și poate contribui la dezvoltarea meningitei seroase.
Cu slăbiciune severă, se utilizează oboseală, leziuni ale pielii, medicamente antimalarice (hidroxiclorochină, clorochină). Un efect secundar al administrării acestor medicamente este asociat cu leziuni oculare (retinopatie, miopatie), astfel încât pacientul trebuie examinat de un oftalmolog cel puțin o dată pe an.
 Tratamentul principal pentru lupus rămâne terapia cu corticosteroizi, care este utilizată chiar și în stadiul inițial al bolii. Corticosteroizii sunt medicamente puternice, au un efect antiinflamator pronunțat, dar utilizarea lor pe termen lung în doze mari provoacă efecte secundare grave.
Tratamentul principal pentru lupus rămâne terapia cu corticosteroizi, care este utilizată chiar și în stadiul inițial al bolii. Corticosteroizii sunt medicamente puternice, au un efect antiinflamator pronunțat, dar utilizarea lor pe termen lung în doze mari provoacă efecte secundare grave.
Cu o activitate scăzută a bolii, glucocorticosteroizii sunt prescriși pentru administrare orală în doze moderate, cu o retragere treptată a medicamentului la doza minimă de întreținere. Odată cu activitatea procesului și complicații severe care amenință viața, în doze mari, sunt prescrise medicamente precum Prednisolon, Dexametazonă, Metilprednisolonă. Ele sunt luate până când procesul dispare, de obicei timp de 4-10 săptămâni. Cu exacerbări grave ale bolii, terapia cu impulsuri cu Metilprednisolon administrată intravenos dă un efect bun.
Din partea medicului, este necesar să se monitorizeze dezvoltarea efectelor secundare și prevenirea acestora, deoarece cu tratamentul pe termen lung și utilizarea de doze mari de glucocorticoizi, dezvoltarea osteoporozei, necroze osoase, diabet zaharat, hipertensiune arterială, este posibilă complicații infecțioase.
 În combinație cu terapia hormonală, se utilizează medicamente citostatice, care pot reduce frecvența și severitatea exacerbărilor și pot reduce doza de glucocorticoizi. Medicamentele citostatice (ciclofosfamidă, azatioprină, metotrexat) sunt prescrise în caz de leziuni severe ale sistemului nervos central și insuficiență renală.
În combinație cu terapia hormonală, se utilizează medicamente citostatice, care pot reduce frecvența și severitatea exacerbărilor și pot reduce doza de glucocorticoizi. Medicamentele citostatice (ciclofosfamidă, azatioprină, metotrexat) sunt prescrise în caz de leziuni severe ale sistemului nervos central și insuficiență renală.
Odată cu apariția complicațiilor, se utilizează medicamente antibacteriene, antifungice (pentru candidoză). Odată cu dezvoltarea diabetului zaharat, se prescrie o dietă, se administrează preparate de insulină. Când se atașează o infecție cu tuberculoză, acestea sunt tratate cu medicamente anti-tuberculoză, cu o leziune a tractului gastro-intestinal, se efectuează un curs de terapie antiulceroasă. Pacienții cu complicații severe însoțite de deteriorarea organelor vitale sunt supuși procedurilor de plasmafereză și hemodializă programată.
Boală sistemică lupus eritematos - Aceasta este o boală gravă care duce la dizabilități și amenință moartea. Dar, totuși, medicina modernă combate cu succes manifestările bolii și este capabilă să realizeze perioade de remisie, timp în care pacientul poate trăi o viață normală. Pacienții LES trebuie să respecte cu strictețe toate recomandările medicului curant, să îl informeze cu privire la toate modificările stării lor și să evite factorii negativi care pot agrava evoluția bolii.
Remediile populare
Natura este bogată în substanțe naturale care pot susține și repara organismul prin suprimarea procesului inflamator.

Amintiți-vă că, înainte de a începe tratamentul cu utilizarea rețetelor populare, trebuie să consultați un medic, acest lucru vă va scuti de complicațiile nedorite.
Lupus este aproape misterios, motivele pentru care sunt încă dezbătute de oamenii de știință. Se manifestă în diferite moduri - de la o erupție cutanată ușoară la afectarea gravă a organelor interne și moarte și este dificil de prezis cum se va comporta boala. Este dificil de spus dacă acest simptom este sau nu un semn al unei boli misterioase sau nu, și uneori este nevoie de luni pentru a pune un diagnostic. Deci, ce este lupusul și poate fi vindecat?
Cum ar fi lupusul este mai frecvent sub denumirea de lupus eritematos sistemic. Este severă, autoimună. Cu o astfel de boală, sistemul imunitar al corpului uman începe să se comporte inadecvat, percepând celulele și țesuturile „sale” ca fiind străine și atacându-le. Astfel, ea provoacă daune grave acelor zone și țesuturi ale corpului care i se păreau străine.
Procesul de „atac” este însoțit de inflamație, care provoacă durere, umflături în zonele afectate de boală și, cu evoluția sa deosebit de acută, poate fi declanșată și apariția altor boli.
Lupusul se poate manifesta în diferite părți ale corpului uman și poate afecta nu numai pielea, ci și articulațiile și chiar organele interne.
Lupusul este incurabil și, deși adesea se apropie aproape imperceptibil de o persoană, amenință întotdeauna să se dezvolte într-o formă mai acută. Pentru a preveni dezvoltarea simptomelor, persoanele care suferă de lupus trebuie să fie atent monitorizate și să fie supuse unui tratament medical în orice moment. Cu un tratament adecvat, persoanele cu această afecțiune pot duce în mod liber un stil de viață activ și sănătos.
Se știe, de asemenea, că femeile au de 10 ori mai multe șanse decât bărbații să aibă lupus.
Soiuri de lupus
 Boala are mai multe soiuri, în funcție de modul în care se manifestă și de zonele pe care le afectează.
Boala are mai multe soiuri, în funcție de modul în care se manifestă și de zonele pe care le afectează.
De obicei, există trei tipuri de boală:
- Lupusul eritematos discoid apare pe piele și afectează țesutul pielii. Se manifestă ca o erupție roșie care poate apărea pe scalp și alte părți ale corpului, iar zonele afectate capătă o crustă groasă, solzoasă. O astfel de erupție poate persista nu numai câteva zile, ci și câteva luni sau chiar ani, dispărând și reaparând după un timp.
- Lupusul eritematos indus de medicamente apare ca urmare a utilizării medicamentelor. Simptome precum erupții cutanate, artrită, dureri toracice etc. apar odată cu consumul de droguri și dispar imediat ce se oprește.
- Lupusul neonatal este extrem de rar. De regulă, se manifestă la nou-născuți și, chiar dacă mama este bolnavă de lupus eritematos sistemic, probabilitatea ca boala să fie transmisă copilului este mică. În plus, deocamdată, medicii au posibilitatea de a diagnostica riscul apariției bolii de la o vârstă foarte fragedă, deci începe în timp util. Cu acest tip de lupus, bebelușul dezvoltă o erupție cutanată, anomalie și citopenie (lipsa celulelor sanguine), precum și leziuni severe, care sunt cele mai periculoase.
Cauzele apariției

În ciuda atenției strânse a oamenilor de știință asupra acestei boli, cauzele exacte ale apariției acesteia nu au fost încă stabilite. Genetica este cea care joacă un rol important aici și de foarte multe ori boala este moștenită.
Există mulți alți factori care contribuie la apariția lupusului. Cel mai probabil, nu apare sub influența a ceva specific, ci din cauza unui întreg set de factori, începând cu mediul înconjurător și terminând cu starea generală a corpului uman.
Acestea includ următoarele:
- Stres
- Infectie virala
- Răceală
- Întreruperi hormonale (de exemplu, în timpul pubertății, postpartum, menopauză)
- Expunere excesivă la soare
- Alergie la medicamente și la orice produse
O mare varietate de factori pot servi drept cauză a bolii, dar cu toate acestea, cu o predispoziție genetică, riscul de a dezvolta lupus crește semnificativ.
Semne

Lupusul eritematos sistemic este polisindromic. Aceasta indică varietatea diferitelor simptome care apar în timpul bolii. Principalele simptome sunt slăbiciune generală și oboseală, febră și pierderea poftei de mâncare, erupții cutanate și dureri articulare.
Simptomele variază de la ușoare și aproape invizibile la foarte severe, inclusiv afectarea gravă a organelor interne, inclusiv a celor de importanță vitală. Simptomele pot dispărea și reveni.
Următoarele simptome pot fi, de asemenea, un semn al bolii:
- Umflarea articulațiilor
- Dureri musculare
- Febra fără cauză
- Durere toracică la inhalarea profundă
- Căderea abundentă a părului
- Noduli limfatici umflați
- Sensibilitate crescută la soare
- Umflarea picioarelor și a zonei ochilor
- Convulsii
- Dureri de cap și amețeli
- Ulceratii bucale
- Albire, decolorare albastră sau roșeață excesivă a degetelor în timpul stresului
Adesea, lupusul este însoțit de tulburări ale sistemului nervos și tulburări mentale. Pacientul este mai predispus la depresie, dureri de cap, anxietate constantă fără cauză. Apetitul se pierde și pierderea în greutate apare rapid.
La toți pacienții, boala evoluează diferit și prezintă simptome diferite.
Pentru unii, boala afectează doar un sistem al corpului și se manifestă numai, de exemplu, pe piele sau la nivelul articulațiilor. La un alt pacient, vor fi afectate mai multe sisteme, inclusiv organele interne, iar severitatea bolii va fi mult mai mare.
 Deoarece cauzele bolii nu sunt încă cunoscute exact, iar simptomele sunt foarte diverse, este foarte dificil să se diagnosticheze lupusul. Uneori poate trage nu numai câteva luni, ci și câțiva ani. Unele simptome „se coc” la pacient treptat și nu apar imediat.
Deoarece cauzele bolii nu sunt încă cunoscute exact, iar simptomele sunt foarte diverse, este foarte dificil să se diagnosticheze lupusul. Uneori poate trage nu numai câteva luni, ci și câțiva ani. Unele simptome „se coc” la pacient treptat și nu apar imediat.
Este imposibil să faci imediat un diagnostic precis pe baza unuia sau chiar a mai multor simptome.
Necesită un înalt profesionalism al medicului, informații complete despre întregul istoric medical al pacientului, numeroase teste și analize de laborator.Poate fi chiar necesar să solicitați ajutor de la mai mulți medici din direcții diferite.
Diagnosticul începe cu o întrebare detaliată a pacientului cu privire la toate simptomele, bolile anterioare, precum și rudele și bolile acestora, urmată de o examinare completă a pacientului din cap până în picioare.
Testele de laborator includ următoarele:
- și numărarea tuturor celulelor: trombocite și
- Biopsie cutanată și renală
Din păcate, nu puteți fi diagnosticat cu rezultatul niciunui test. Acest lucru necesită o muncă lungă și minuțioasă, care poate dura mult timp.
Tratament

Tratamentul are loc imediat după diagnosticarea bolii. Orice întârziere poate provoca o exacerbare, care poate amenința nu numai sănătatea generală a unei persoane, ci și viața sa.
Tratamentul este pur individual și depinde de modul în care evoluează boala, ce sisteme ale corpului afectează și cât de dură este influența acesteia pentru pacient, ce simptome se manifestă și care este starea pacientului în momentul diagnosticului.
Medicamentele sunt prescrise exclusiv de un medic și în funcție de ce simptome deranjează pacientul. Medicul alege exact acele medicamente care au ca scop combaterea anumitor manifestări ale bolii.
Dacă boala a mers prea departe și deja amenință în mod direct viața unei persoane, atunci medicii iau măsuri extreme. Celulele stem sunt luate de la pacient și apoi sistemul său imunitar este complet distrus, pentru a-l restabili ulterior. Pacientul este injectat cu celule stem obținute anterior și, astfel, sistemul imunitar este restabilit, ceea ce îl poate scăpa complet de periculos. Dar există încă o mulțime de controverse cu privire la această metodă, nu este suficient dezvoltată și necesită mulți bani.
Este important să rețineți că cel mai bine este să nu încercați să combateți singuri boala.
Vizitarea la medic este obligatorie, deoarece numai intervenția medicilor și tratamentul profesional pot ajuta la prevenirea dezvoltării bolii. Dar puteți lua medicamente populare care vor funcționa împreună cu medicamente. Cu toate acestea, acestea pot fi utilizate numai cu acordul medicului.
Informații interesante din videoclip despre ce este lupusul eritematos sistemic.
Pentru tratamentul lupusului, se folosește o infuzie de Eleutherococcus. Acest remediu are un efect pozitiv asupra activității glandelor suprarenale și reduce durerile articulare:
- Veți avea nevoie de 100 de grame de rădăcină de Eleutherococcus (zdrobită) și de jumătate de litru de vodcă.
- Se toarnă rădăcina într-o sticlă de vodcă și se pune într-un loc întunecat la temperatura camerei. Înainte de utilizare, tinctura trebuie ținută timp de 7 zile.
- Trebuie să luați tinctura de 2-3 ori pe zi, o jumătate de linguriță.
Pielea afectată poate fi pătată cu unguent de casă. Puteți face din muguri de mesteacăn tocați:
- Un pahar de rinichi trebuie amestecat cu 0,5 litri de grăsime internă.
- Acest amestec trebuie păstrat la cuptor la o temperatură scăzută timp de trei ore pe zi timp de 7 zile.
- Unguentul rezultat poate fi, de asemenea, dizolvat în lapte cald și administrat pe cale orală înainte de mese.
Este posibil un rezultat fatal în caz de lupus eritematos sistemic, dar numai cu leziuni hepatice severe sau care începe dacă este pornit temeinic. Medicamentul are toate medicamentele necesare care pot preveni deteriorarea organelor interne cu un tratament în timp util.
 Lupusul este asociat cu simptome neplăcute și posibile reacții adverse la tratament, dar majoritatea oamenilor pot duce un stil de viață normal și activ. Dar asta nu înseamnă deloc că boala este întotdeauna ușoară.
Lupusul este asociat cu simptome neplăcute și posibile reacții adverse la tratament, dar majoritatea oamenilor pot duce un stil de viață normal și activ. Dar asta nu înseamnă deloc că boala este întotdeauna ușoară.
Sunt posibile și complicații, care se manifestă prin înfrângerea organelor interne. În acest moment, boala trece într-un stadiu mai grav și periculos, care necesită un tratament în timp util și amănunțit.
Lupusul poate afecta negativ funcția renală. De exemplu, fiecare al patrulea pacient care suferă de această boală are o disfuncție renală. Apare sânge sau sânge, picioarele se umflă - acesta este principalul simptom. Dacă rinichii sunt afectați prea grav, aceștia pot eșua.
Lupusul poate provoca, de asemenea, probleme grave cu inima, plămânii și sângele.
Cu toate acestea, chiar dacă au început complicații grave, un specialist competent poate prescrie un tratament eficient și poate preveni răspândirea bolii.
Lupusul este serios și imprevizibil. Boala este incurabilă, dar s-ar putea să nu deranjeze pacientul de ani de zile și apoi să lovească cu o vigoare reînnoită. Se pot schimba tot timpul și de la mai ușoare la mai grave. Este extrem de important să înțelegeți că nu puteți face fără ajutorul medical și specializat regulat. Numai profesioniștii pot da rezultate cu adevărat pozitive și pot preveni dezvoltarea bolii pentru totdeauna.
2. Lupus eritematos sistemic (formă generalizată).3. Lupus eritematos neonatal la nou-născuți.
4. Sindromul de lupus medicinal.
Forma cutanată a lupusului eritematos se caracterizează printr-o leziune predominantă a pielii și a mucoaselor. Această formă de lupus este cea mai favorabilă și relativ benignă. Cu lupusul eritematos sistemic, multe organe interne sunt afectate, ca urmare a acestei forme este mai severă decât cutanată. Lupusul eritematos neonatal este foarte rar și apare la nou-născuții ale căror mame au suferit această boală în timpul sarcinii. Sindromul de lupus medicinal nu este lupus eritematos propriu-zis, deoarece este o colecție de simptome similare cu cele din lupus, dar declanșat prin administrarea anumitor medicamente. O caracteristică a sindromului lupus medicamentos este că acesta dispare complet după retragerea medicamentului care l-a provocat.
În general, formele lupusului eritematos sunt cutanate, sistemice și neonatale. ȘI sindromul lupus indus de medicamente nu este o formă de lupus eritematos propriu-zis... Există opinii diferite asupra relației dintre lupusul eritematos cutanat și cel sistemic. Deci, unii oameni de știință cred că acestea sunt boli diferite, dar majoritatea medicilor sunt înclinați să creadă că lupusul eritematos cutanat și sistemic sunt etape ale aceleiași patologii.
Să analizăm mai detaliat formele lupusului eritematos.
Lupus eritematos cutanat (discoid, subacut)
Cu această formă de lupus, doar pielea, membranele mucoase și articulațiile sunt afectate. În funcție de localizarea și amploarea erupției cutanate, lupusul eritematos cutanat poate fi limitat (discoid) sau răspândit (lupus cutanat subacut).Lupus eritematos discoid
Este o formă cutanată limitată a bolii, în care pielea feței, gâtului, scalpului, urechilor și, uneori, partea superioară a corpului, picioarele și umerii este afectată în principal. În plus față de afectarea pielii, lupusul eritematos discoid poate afecta mucoasa bucală, buzele și limba. În plus, lupusul eritematos discoid se caracterizează prin implicarea articulațiilor în procesul patologic cu formarea artritei lupusului. În general, lupusul eritematos discoid se manifestă în două moduri: fie leziuni cutanate + artrită, fie leziuni cutanate + leziuni mucoase + artrită.
Artrita cu lupus eritematos discoid are un flux normal, la fel ca în procesul sistemului. Aceasta înseamnă că sunt afectate articulațiile mici simetrice, în principal ale mâinilor. Articulația afectată se umflă și doare, ia o poziție îndoită forțată, ceea ce conferă brațului un aspect răsucit. Cu toate acestea, durerile sunt migratoare, adică apar și dispar din când în când, iar poziția forțată a mâinii cu deformarea articulației este, de asemenea, instabilă și trece după scăderea gradului de inflamație. Gradul de afectare a articulațiilor nu progresează și fiecare episod de durere și inflamație dezvoltă aceeași disfuncție ca ultima dată. Artrita în lupusul cutanat discoid nu joacă un rol important, deoarece principala gravitate a leziunilor cade pe piele și mucoase. Prin urmare, nu vom descrie în detaliu în detaliu artrita lupică, deoarece informațiile complete despre aceasta sunt date în secțiunea „simptome ale lupusului” din subsecțiunea „simptome ale lupusului din sistemul musculo-scheletic”.
Organul principal care se confruntă cu severitatea deplină a procesului inflamator în lupusul discoid este pielea. Prin urmare, vom lua în considerare mai detaliat exact manifestările cutanate ale lupusului discoid.
Leziuni cutanate în lupusul discoid se dezvoltă treptat. Mai întâi, apare un „fluture” pe față, apoi se formează erupții pe frunte, pe marginea roșie a buzelor, pe scalp și pe urechi. Mai târziu, erupții cutanate pot apărea, de asemenea, pe partea din spate a piciorului inferior, umeri sau antebrațe.
O trăsătură caracteristică a erupțiilor cutanate cu lupus discoid este o etapă clară a cursului lor. Asa de, la prima etapă (eritematoasă) elementele erupției cutanate arată ca niște pete roșii cu o margine clară, umflături moderate și o venă de păianjen bine distinsă în centru. De-a lungul timpului, aceste elemente ale erupției cresc în dimensiune, se îmbină între ele, formând un focus mare sub forma unui „fluture” pe față și diverse forme pe corp. Pot apărea senzații de arsură și furnicături în zona erupției cutanate. Dacă erupțiile cutanate sunt localizate pe mucoasa bucală, atunci acestea fac rău și mâncărime, iar aceste simptome se agravează odată cu mâncarea.
În a doua etapă (hiperkeratoză) zonele erupțiilor cutanate sunt compactate, pe ele se formează plăci, acoperite cu mici solzi alb-cenușii. Scoaterea solzilor dezvăluie o piele care arată ca o coajă de lămâie. În timp, elementele întărite ale erupției cutanate devin keratinizate, iar în jurul lor se formează o margine roșie.
 În a treia etapă (atrofică) țesutul plăcii se stinge, ca urmare a erupției cutanate ia forma unei farfurii cu margini ridicate și o parte centrală coborâtă. În acest stadiu, fiecare focar din centru este reprezentat de cicatrici atrofice, care sunt încadrate de o margine de hiperkeratoză densă. Și de-a lungul marginii vetrei există o margine roșie. În plus, vasele dilatate sau venele păianjen sunt vizibile în focarele lupusului. Treptat, focalizarea atrofiei se extinde și ajunge la marginea roșie și, ca rezultat, întreaga zonă a erupției lupusului este înlocuită de țesut cicatricial.
În a treia etapă (atrofică) țesutul plăcii se stinge, ca urmare a erupției cutanate ia forma unei farfurii cu margini ridicate și o parte centrală coborâtă. În acest stadiu, fiecare focar din centru este reprezentat de cicatrici atrofice, care sunt încadrate de o margine de hiperkeratoză densă. Și de-a lungul marginii vetrei există o margine roșie. În plus, vasele dilatate sau venele păianjen sunt vizibile în focarele lupusului. Treptat, focalizarea atrofiei se extinde și ajunge la marginea roșie și, ca rezultat, întreaga zonă a erupției lupusului este înlocuită de țesut cicatricial.
După ce întreaga concentrare a lupusului este acoperită cu țesut cicatricial, părul cade în zona localizării sale pe cap, se formează fisuri pe buze și eroziune și ulcere pe membranele mucoase.
Procesul patologic progresează, apar în mod constant noi erupții care trec prin toate cele trei etape. Ca urmare, există erupții pe piele care se află în diferite stadii de dezvoltare. În zona erupțiilor pe nas și urechi, apar „pete negre” și porii se extind.
Relativ rar, cu lupus discoid, erupțiile sunt localizate pe membrana mucoasă a obrajilor, buzelor, palatului și limbii. Erupția trec prin aceleași etape ca localizate pe piele.
Forma discoidă a lupusului eritematos este relativ benignă, deoarece nu afectează organele interne, drept urmare o persoană are un prognostic favorabil pentru viață și sănătate.
Lupus eritematos cutanat subacut
Este o formă diseminată (comună) de lupus, în care erupția cutanată este localizată pe toată pielea. În toate celelalte privințe, erupția are loc în același mod ca și în forma discoidă (limitată) de lupus eritematos cutanat.
Lupus eritematos sistemic
Această formă de lupus eritematos se caracterizează prin deteriorarea organelor interne odată cu dezvoltarea eșecului lor. Este lupus eritematos sistemic care se manifestă în diferite sindroame din partea anumitor organe interne, descrise mai jos în secțiunea „simptome”.Lupus eritematos neonatal
Această formă de lupus este sistemică și se dezvoltă la nou-născuți. Lupusul eritematos neonatal în cursul său și manifestările clinice corespund pe deplin formei sistemice a bolii. Lupusul neonatal este foarte rar și afectează sugarii ale căror mame au suferit fie de lupus eritematos sistemic, fie de o altă tulburare imunologică în timpul sarcinii. Cu toate acestea, acest lucru nu înseamnă că o femeie cu lupus va avea un copil bolnav. Dimpotrivă, în marea majoritate a cazurilor, femeile cu lupus poartă și nasc copii sănătoși.Sindromul lupus indus de medicamente
Luarea anumitor medicamente (de exemplu, hidralazină, procainamidă, metildopa, guinidină, fenitoină, carbamazepină etc.) ca efecte secundare provoacă un spectru de simptome (artrită, erupții cutanate, febră și dureri toracice), similar cu manifestările lupusului eritematos sistemic Datorită similitudinii tabloului clinic, aceste efecte secundare se numesc sindromul lupus indus de medicamente. Cu toate acestea, acest sindrom nu este o boală și se rezolvă complet după întreruperea medicamentului care a provocat dezvoltarea acestuia.Simptome de lupus eritematos
Simptome comune
Simptomele lupusului eritematos sistemic sunt foarte variabile și variate, deoarece procesul inflamator dăunează diferitelor organe. În consecință, din partea fiecărui organ deteriorat de anticorpii lupus, apare o simptomatologie clinică corespunzătoare. Și întrucât la diferite persoane poate fi implicat un număr diferit de organe în procesul patologic, simptomele lor vor diferi, de asemenea, semnificativ. Aceasta înseamnă că două persoane diferite cu lupus eritematos sistemic nu au același set de simptome.Lupusul nu începe de obicei acut, o persoană este îngrijorată de o creștere nerezonabilă prelungită a temperaturii corpului, erupții cutanate roșii pe piele, stare generală de rău, slăbiciune generală și artrită recurentă, care în caracteristicile sale este similară cu artrita reumatică, dar nu este. În cazuri mai rare, lupusul eritematos începe în mod acut, cu o creștere accentuată a temperaturii, apariția durerii severe și umflarea articulațiilor, formarea unui "fluture" pe față, precum și dezvoltarea poliserozitei sau nefritelor. Mai mult, după orice variantă a primei manifestări, lupusul eritematos poate continua în două moduri. Prima opțiune este observată în 30% din cazuri și se caracterizează prin faptul că în termen de 5-10 ani de la manifestarea bolii la om, este afectat un singur sistem de organe, ca urmare a căruia lupusul se desfășoară sub forma unui sindrom unic, de exemplu, artrita, poliserozita, sindromul Raynaud, sindromul Verlhof, sindromul asemănător epilepticului etc. Dar, după 5-10 ani, sunt afectate diferite organe, iar lupusul eritematos sistemic capătă polisindromism, atunci când o persoană are simptome de tulburări de la multe organe. A doua variantă a cursului de lupus este observată în 70% din cazuri și se caracterizează prin dezvoltarea polisindromismului cu simptome clinice vii din diferite organe și sisteme imediat după prima manifestare a bolii.
Polisindromismul înseamnă că, cu lupus eritematos, se observă numeroase și foarte diverse manifestări clinice, cauzate de deteriorarea diferitelor organe și sisteme. Mai mult, aceste manifestări clinice sunt prezente la diferite persoane în diferite combinații și combinații. dar orice tip de lupus eritematos manifestă următoarele simptome generale:
- Durerea și umflarea articulațiilor (în special a celor mari);
- Creșterea inexplicabilă pe termen lung a temperaturii corpului;
- Erupții pe piele (pe față, pe gât, pe trunchi);
- Durere toracică la inhalarea profundă sau expirarea profundă;
- Pierderea parului;
- O albire ascuțită și severă sau decolorare albastră a pielii degetelor și a degetelor de la picioare la rece sau în timpul unei situații stresante (sindromul Raynaud);
- Umflarea picioarelor și a zonei ochilor;
- Ganglionii limfatici umflați și sensibili;
- Sensibilitate la radiația solară;
- Dureri de cap și amețeli;
- Convulsii;
- Depresie.

Imaginea 1 - Simptome frecvente ale lupusului eritematos din diferite organe și sisteme.
În plus, trebuie să știți că triada clasică a simptomelor lupusului eritematos include artrita (inflamația articulațiilor), poliserozita - inflamația peritoneului (peritonită), inflamația pleurei plămânilor (pleurezia), inflamația pericardului a inimii (pericardită) și a dermatitei.
Cu lupus eritematos simptomele clinice nu apar deodată, caracteristică este dezvoltarea lor treptată... Adică, mai întâi apar unele simptome, apoi, pe măsură ce boala progresează, altele li se alătură și numărul total de semne clinice crește. Unele simptome apar la ani de la debutul bolii. Aceasta înseamnă că, cu cât o persoană suferă mai mult de lupus eritematos sistemic, cu atât are mai multe simptome clinice.
Aceste simptome generale ale lupusului eritematos sunt foarte nespecifice și nu reflectă întregul spectru de manifestări clinice care apar atunci când diferite organe și sisteme sunt deteriorate de procesul inflamator. Prin urmare, în subsecțiunile de mai jos, vom lua în considerare în detaliu întreaga gamă de manifestări clinice care însoțesc lupusul eritematos sistemic, grupând simptomele în funcție de sistemele de organe din care se dezvoltă. Este important să ne amintim că diferite persoane pot avea simptome de la anumite organe într-o mare varietate de combinații, ca urmare a cărora nu există două variante identice de lupus eritematos. Mai mult, simptomele pot fi prezente doar din partea a două sau trei sisteme de organe, sau din partea tuturor sistemelor.
Simptome ale lupusului eritematos sistemic din piele și mucoase: pete roșii pe față, sclerodermie cu lupus eritematos (foto)
Modificările culorii, structurii și proprietăților pielii sau apariția erupțiilor pe piele este cel mai frecvent sindrom în lupusul eritematos sistemic, care apare la 85 - 90% dintre persoanele care suferă de această boală. Deci, în prezent, există aproximativ 28 de variante diferite de modificări ale pielii cu lupus eritematos. Să luăm în considerare cele mai tipice simptome cutanate pentru lupusul eritematos.Cel mai specific simptom cutanat pentru lupusul eritematos este prezența și localizarea petelor roșii pe obraji, aripi și podul nasului în așa fel încât se formează o formă asemănătoare unui fluture (vezi Figura 2). Datorită acestei locații specifice a petelor, acest simptom este numit de obicei simplu "fluture".

Imaginea 2 - Erupție pe față sub forma unui „fluture”.
"Fluturele" cu lupus eritematos sistemic este din patru soiuri:
- „Fluture” vasculitic este o roșeață pulsatorie difuză cu o nuanță albăstruie, localizată pe nas și obraji. Această roșeață este instabilă, se intensifică atunci când pielea este expusă înghețului, vântului, soarelui sau valurilor și, dimpotrivă, scade atunci când se află în condiții de mediu favorabile (vezi Figura 3).
- Centrifugă de tip „fluture” eritemul (Bietta erythema) este o colecție de pete edematoase roșii persistente situate pe obraji și nas. Mai mult, pe obraji, cel mai adesea petele nu sunt situate în apropierea nasului, ci, dimpotrivă, în zona templelor și de-a lungul liniei imaginare de creștere a bărbii (vezi Figura 4). Aceste pete nu trec și intensitatea lor nu scade în condiții de mediu favorabile. Pe suprafața petelor există hiperkeratoză moderată (peeling și îngroșarea pielii).
- „Fluture” Kaposi este o colecție de pete roz strălucitoare, dense și edematoase situate pe obraji și nas pe fundalul unei fețe în general roșii. O trăsătură caracteristică a acestei forme de „fluture” este că petele se află pe pielea umflată și roșie a feței (vezi Figura 5).
- „Fluture” din elemente de tip discoid este o colecție de pete roșii aprinse, umflate, inflamate, solzoase, situate pe obraji și nas. Petele în această formă de "fluture" sunt la început pur și simplu roșii, apoi se umflă și se inflamează, ca urmare a pielii din această zonă se îngroașă, începe să se dezlipească și să moară. Mai mult, când trece procesul inflamator, cicatricile și zonele de atrofie rămân pe piele (vezi Figura 6).

Figura 3 - Vasculita „fluture”.

Figura 4 - Eritem centrifugal de tip „fluture”.

Figura 5 - „Fluture” de Kaposi.

Figura 6 - „Fluture” cu elemente discoide.
În plus față de „fluturele” de pe față, leziunile cutanate în lupusul eritematos sistemic se pot manifesta ca erupții pe lobii urechii, gât, frunte, scalp, marginea roșie a buzelor, trunchiul (cel mai adesea în decolteu), pe picioare și brațe, precum și deasupra articulațiilor cotului, gleznei și genunchiului. Erupțiile cutanate apar ca pete roșii, vezicule sau noduli de diferite forme și dimensiuni, cu o margine clară cu pielea sănătoasă, situate izolat sau fuzionând între ele. Pete, vezicule și noduli sunt edematoase, foarte viu colorate, ușor proeminente deasupra suprafeței pielii. În cazuri rare, erupțiile pe piele cu lupus sistemic pot arăta ca noduri, bulle mari (vezicule), puncte roșii sau o plasă cu focare de ulcerație.
Erupția pe piele cu un curs prelungit de lupus eritematos poate deveni densă, descuamată și crăpată. Dacă erupția cutanată a devenit mai densă și a început să se dezlipească și să crape, atunci după ce inflamația se oprește, se formează cicatrici în locul lor din cauza atrofiei pielii.
De asemenea afectarea pielii cu lupus eritematos poate continua ca lupus-cheilită, în care buzele devin roșu aprins, se ulcerează și se acoperă cu solzi cenușii, cruste și numeroase eroziuni. După un timp, focarele de atrofie se formează la locul afectării de-a lungul marginii roșii a buzelor.
În sfârșit, un alt simptom cutanat caracteristic al lupusului eritematos este capilare, care sunt pete edematoase roșii cu „asteriscuri” vasculare și cicatrici pe ele, situate în zona tampoanelor degetelor, pe palme și tălpi (vezi Figura 6).

Figura 7 - Capilarita padurilor degetelor si palmelor cu lupus eritematos.
În plus față de simptomele de mai sus („fluture” pe față, erupții cutanate, lupus cheilitis, capilarită), leziunile cutanate în lupus eritematos se manifestă prin căderea părului, fragilitate și deformarea unghiilor, formarea de ulcere și ulcere de presiune la suprafață a pielii.
Sindromul cutanat cu lupus eritematos include, de asemenea, afectarea membranelor mucoase și „sindromul de uscăciune”. Deteriorarea membranelor mucoase cu lupus eritematos poate apărea sub următoarele forme:
- Stomatita aftoasă;
- Enantemul mucoasei bucale (zone ale membranei mucoase cu hemoragii și eroziuni);
- Candidoza orală;
- Eroziuni, ulcere și plăci albicioase pe membrana mucoasă a gurii și nasului.
În cazul lupusului eritematos sistemic, o persoană poate avea toate manifestările enumerate ale sindromului pielii în diferite combinații și în orice cantitate. La unele persoane cu lupus, de exemplu, se dezvoltă doar un "fluture", în al doilea, se formează mai multe manifestări cutanate ale bolii (de exemplu, "fluture" + lupus cheilitis), iar la altele există un întreg spectru de manifestări sindromului pielii - atât „fluture”, cât și capilarită, precum și erupții cutanate, și cheilitis lupus etc.
Simptome osoase, musculare și articulare ale lupusului eritematos sistemic (artrită în lupus)
 Deteriorarea articulațiilor, oaselor și mușchilor este tipică lupusului eritematos și apare la 90 până la 95% dintre persoanele cu lupus eritematos. Sindromul articular-muscular cu lupus se poate manifesta în următoarele forme clinice:
Deteriorarea articulațiilor, oaselor și mușchilor este tipică lupusului eritematos și apare la 90 până la 95% dintre persoanele cu lupus eritematos. Sindromul articular-muscular cu lupus se poate manifesta în următoarele forme clinice:- Durere pe termen lung, de intensitate ridicată, în una sau mai multe articulații.
- Poliartrita care implică articulații interfalangiene simetrice ale degetelor, articulații metacarpofalangiene, încheieturi și genunchi.
- Rigiditatea matinală a articulațiilor afectate (dimineața imediat după trezire, este dificil și dureros să se efectueze mișcări în articulații, dar după un timp, după „încălzire”, articulațiile încep să funcționeze aproape normal).
- Contracturile de flexie ale degetelor datorate inflamației ligamentelor și tendoanelor (degetele îngheață într-o poziție îndoită și este imposibil să le îndreptați datorită faptului că ligamentele și tendoanele sunt scurtate). Contracturile sunt rareori formate, nu mai mult de 1,5 - 3% din cazuri.
- Aspectul reumatoid al mâinilor (articulații umflate cu degetele îndoite, neerecte).
- Necroza aseptică a capului femural, a humerusului și a altor oase.
- Slabiciune musculara.
- Polimiozita.
Cu toate acestea, cel mai adesea, sindromul musculo-scheletic cu lupus eritematos se desfășoară sub formă de artrită și însoțind miozita cu dureri musculare intense. Să aruncăm o privire mai atentă asupra artritei lupusice.
Artrita cu lupus eritematos (lupus artrita)
 Articulațiile mici ale mâinilor, încheieturilor și gleznelor sunt cel mai adesea implicate în procesul inflamator. Artrita articulațiilor mari (genunchi, cot, șold etc.) cu lupus eritematos se dezvoltă rar. De regulă, există o înfrângere simultană a articulațiilor simetrice. Adică, artrita lupică captează simultan articulațiile mâinii drepte și stângi, a gleznei și a încheieturii mâinii. Cu alte cuvinte, o persoană are de obicei aceleași articulații ale extremităților stângi și drepte.
Articulațiile mici ale mâinilor, încheieturilor și gleznelor sunt cel mai adesea implicate în procesul inflamator. Artrita articulațiilor mari (genunchi, cot, șold etc.) cu lupus eritematos se dezvoltă rar. De regulă, există o înfrângere simultană a articulațiilor simetrice. Adică, artrita lupică captează simultan articulațiile mâinii drepte și stângi, a gleznei și a încheieturii mâinii. Cu alte cuvinte, o persoană are de obicei aceleași articulații ale extremităților stângi și drepte.
Artrita provoacă durere, umflături și rigiditate matinală la nivelul articulațiilor afectate. Durerea este cel mai adesea migratoare - adică durează câteva ore sau zile, după care dispare, apoi reapare pentru o anumită perioadă de timp. Umflarea articulațiilor afectate persistă. Rigiditatea dimineții constă în faptul că imediat după trezire, mișcările articulațiilor sunt dificile, dar după ce persoana „se dispersează”, articulațiile încep să funcționeze aproape normal. În plus, artrita din lupusul eritematos este întotdeauna însoțită de durere la nivelul oaselor și mușchilor, miozită (inflamație musculară) și tendovaginită (inflamație a tendoanelor). Mai mult, miozita și tendovaginita, de regulă, se dezvoltă în mușchii și tendoanele adiacente articulației afectate.
Datorită procesului inflamator, artrita lupică poate duce la deformarea articulațiilor și afectarea funcționării acestora. Deformarea articulației este de obicei reprezentată de contracturi dureroase de flexie rezultate din dureri și inflamații severe la nivelul ligamentelor și mușchilor din jurul articulației. Din cauza durerii, mușchii și ligamentele se contractă reflexiv, menținând articulația într-o poziție îndoită și, datorită inflamației, este fixă, iar extensia nu are loc. Contracturile care deformează articulațiile conferă degetelor și mâinilor aspectul lor strâmb caracteristic.
Cu toate acestea, o trăsătură caracteristică a artritei lupice este că aceste contracturi sunt reversibile, deoarece sunt cauzate de inflamația ligamentelor și a mușchilor care înconjoară articulația și nu sunt o consecință a eroziunilor suprafețelor articulare ale oaselor. Aceasta înseamnă că contracturile articulare, chiar dacă s-au format, pot fi eliminate cu un tratament adecvat.
Deformitățile articulare persistente și ireversibile în artrita lupică sunt foarte rare. Dar dacă se dezvoltă, atunci seamănă în exterior cu cele din artrita reumatoidă, de exemplu, „gâtul lebedei”, deformarea fusiformă a degetelor etc.
Pe lângă artrită, sindromul musculo-scheletic din lupusul eritematos se poate manifesta ca necroză aseptică a capetelor oaselor, cel mai adesea a femurului. Necroza capului apare la aproximativ 25% din toți bolnavii de lupus și mai des la bărbați decât la femei. Formarea necrozei este cauzată de deteriorarea vaselor care trec prin os și alimentează celulele sale cu oxigen și substanțe nutritive. O trăsătură caracteristică a necrozei constă în faptul că există o întârziere în refacerea structurii normale a țesuturilor, în urma căreia se dezvoltă osteoartrita deformantă în articulație, care include osul afectat.
Lupus eritematos și artrită reumatoidă
Cu lupusul eritematos sistemic, se poate dezvolta artrita lupică, care în manifestările sale clinice este similară cu artrita reumatoidă, ca urmare a căreia este dificil să se facă distincția între ele. Cu toate acestea, artrita reumatoidă și lupusul sunt boli complet diferite, care au abordări diferite de evoluție, prognostic și tratament. În practică, este necesar să se facă distincția între poliartrita reumatoidă și lupus, deoarece prima este o boală autoimună independentă, cu leziuni numai la nivelul articulațiilor, iar al doilea este unul dintre sindroamele bolii sistemice, în care afectarea se produce nu numai la nivelul articulațiilor. , dar și către alte organe. Pentru o persoană care se confruntă cu boli articulare, este important să puteți distinge artrita reumatoidă de lupus pentru a începe terapia adecvată în timp util.
Pentru a face distincția între lupus și artrita reumatoidă, este necesar să se compare simptomele clinice cheie ale bolii articulare, care au manifestări diferite:
- În lupusul eritematos sistemic, leziunile articulare sunt migratoare (apare și dispare artrita aceleiași articulații), iar în artrita reumatoidă este progresivă (aceeași articulație afectată doare constant, iar starea sa se agravează în timp);
- Rigiditatea matinală cu lupus eritematos sistemic este moderată și se observă numai în cursul activ al artritei, iar la poliartrita reumatoidă este constantă, prezentă chiar și în perioada de remisie, și foarte intensă;
- Contracturile tranzitorii de flexie (articulația se deformează în perioada de inflamație activă, iar apoi îi restabilește structura normală în remisie) sunt caracteristice lupusului eritematos și sunt absente în artrita reumatoidă;
- Contracturile și deformările articulare ireversibile nu apar aproape niciodată în lupusul eritematos și sunt caracteristice artritei reumatoide;
- Disfuncția articulațiilor cu lupus eritematos este nesemnificativă, iar cu artrita reumatoidă - pronunțată;
- Eroziunea oaselor cu lupus eritematos este absentă, iar cu artrita reumatoidă există;
- Factorul reumatoid în lupusul eritematos nu este detectat în mod constant și doar la 5 - 25% dintre oameni, iar în artrita reumatoidă, este întotdeauna prezent în serul sanguin în 80%;
- Un test LE pozitiv în lupusul eritematos apare la 85%, iar la poliartrita reumatoidă doar la 5-15%.
Simptome pulmonare ale lupusului eritematos sistemic
 Sindromul pulmonar cu lupus eritematos este o manifestare a vasculitei sistemice (inflamație vasculară) și se dezvoltă numai cu un curs activ al bolii pe fondul implicării altor organe și sisteme în procesul patologic la aproximativ 20-30% dintre pacienți. Cu alte cuvinte, afectarea pulmonară în lupusul eritematos apare numai simultan cu sindromul cutanat și musculo-scheletal și nu se dezvoltă niciodată în absența deteriorării pielii și articulațiilor.
Sindromul pulmonar cu lupus eritematos este o manifestare a vasculitei sistemice (inflamație vasculară) și se dezvoltă numai cu un curs activ al bolii pe fondul implicării altor organe și sisteme în procesul patologic la aproximativ 20-30% dintre pacienți. Cu alte cuvinte, afectarea pulmonară în lupusul eritematos apare numai simultan cu sindromul cutanat și musculo-scheletal și nu se dezvoltă niciodată în absența deteriorării pielii și articulațiilor. Sindromul pulmonar cu lupus eritematos poate apărea în următoarele forme clinice:
- Pneumonită lupică (vasculită pulmonară) - este o inflamație a plămânilor, care prezintă o temperatură ridicată a corpului, dificultăți de respirație, raluri moi și tuse uscată, uneori însoțită de hemoptizie. În pneumonita lupică, inflamația nu afectează alveolele plămânilor, ci țesuturile intercelulare (interstitiu), în urma cărora procesul este similar cu SARS. La raze X, cu pneumonită lupică, se dezvăluie atelectazie (măriri) a formei în formă de disc, umbrele infiltratelor și o creștere a modelului pulmonar;
- Sindromul pulmonar hipertensiune (presiune crescută în sistemul venelor pulmonare) - manifestată prin dificultăți severe de respirație și hipoxie sistemică a organelor și țesuturilor. Cu hipertensiunea pulmonară lupus, nu există modificări ale radiografiei plămânilor;
- Pleurezie (inflamația membranei pleurale a plămânilor) - manifestată prin dureri toracice severe, dificultăți severe de respirație și acumulare de lichid în plămâni;
- Hemoragia în plămâni;
- Fibroza diafragmei;
- Distrofia plămânilor;
- Poliserozit - este o inflamație migratorie a pleurei plămânilor, pericardului inimii și peritoneului. Adică, o persoană dezvoltă periodic inflamații ale pleurei, pericardului și peritoneului. Aceste serozite se manifestă prin durere în abdomen sau piept, zgomot de frecare al pericardului, peritoneului sau pleurei. Dar, datorită severității scăzute a simptomelor clinice, poliserozita este adesea văzută de medici și de pacienții înșiși, care consideră starea lor o consecință a bolii. Fiecare recurență a poliserozitei duce la formarea aderențelor în camerele inimii, pe pleură și în cavitatea abdominală, care sunt clar vizibile pe raze X. Datorită bolii adezive, poate apărea un proces inflamator în splină și ficat.
Simptome renale ale lupusului eritematos sistemic
 Cu lupusul eritematos sistemic, 50 până la 70% dintre oameni dezvoltă inflamație renală, ceea ce se numește nefrită lupică sau nefrită lupică... De regulă, nefrita cu diferite grade de activitate și severitatea leziunilor renale se dezvoltă în termen de cinci ani de la apariția lupusului eritematos sistemic. La mulți oameni, nefrita lupică este una dintre manifestările inițiale ale lupusului, alături de artrită și dermatită („fluture”).
Cu lupusul eritematos sistemic, 50 până la 70% dintre oameni dezvoltă inflamație renală, ceea ce se numește nefrită lupică sau nefrită lupică... De regulă, nefrita cu diferite grade de activitate și severitatea leziunilor renale se dezvoltă în termen de cinci ani de la apariția lupusului eritematos sistemic. La mulți oameni, nefrita lupică este una dintre manifestările inițiale ale lupusului, alături de artrită și dermatită („fluture”). Nefrita lupului poate evolua în diferite moduri, ca urmare a acestui sindrom se caracterizează printr-o gamă largă de simptome renale. Cel mai adesea, singurele simptome ale nefritei lupice sunt proteinuria (proteina din urină) și hematuria (sângele din urină), care nu sunt asociate cu nicio durere. Mai rar, proteinuria și hematuria sunt combinate cu apariția cilindrilor (hialină și eritrocitară) în urină, precum și a diferitelor tulburări urinare, cum ar fi scăderea volumului de urină eliminată, durere în timpul urinării etc. În cazuri rare, nefrita lupică dobândește un curs rapid cu afectarea rapidă a glomerulilor și dezvoltarea insuficienței renale.
Conform clasificării lui M.M. Ivanova, nefrita lupică poate apărea în următoarele forme clinice:
- Nefrita de lupus rapid progresivă - manifestată prin sindrom nefrotic sever (edem, proteine \u200b\u200bîn urină, tulburări de sângerare și scăderea nivelului de proteine \u200b\u200btotale din sânge), hipertensiune arterială malignă și dezvoltarea rapidă a insuficienței renale;
- Forma nefrotică a glomerulonefritei (manifestată prin proteine \u200b\u200bși sânge în urină în combinație cu hipertensiune arterială);
- Nefrita lupusului activ cu sindrom urinar (se manifestă prin proteine \u200b\u200bîn urină mai mult de 0,5 g pe zi, o cantitate mică de sânge în urină și leucocite în urină);
- Nefrită cu sindrom urinar minim (manifestată prin proteine \u200b\u200bîn urină mai mici de 0,5 g pe zi, eritrocite unice și leucocite în urină).
- Clasa I - există glomeruli normali nemodificați în rinichi.
- Clasa II - există doar modificări mezangiale la nivelul rinichilor.
- Clasa a III-a - mai puțin de jumătate din glomeruli au infiltrare și proliferare de neutrofile (creșterea numărului) de celule mezangiale și endoteliale, îngustând lumenul vaselor de sânge. Dacă procesele de necroză apar în glomeruli, atunci sunt detectate și distrugerea membranei bazale, decăderea nucleilor celulari, a corpurilor de hematoxilină și a cheagurilor de sânge din capilare.
- Clasa a IV-a - modificările în structura rinichilor sunt de aceeași natură ca în clasa III, dar afectează majoritatea glomerulilor, ceea ce corespunde glomerulonefritei difuze.
- Clasa V - în rinichi se relevă o îngroșare a pereților capilarelor glomerulare cu o expansiune a matricei mezangiale și o creștere a numărului de celule mezangiale, care corespunde glomerulonefritei membranare difuze.
- Clasa a VI-a - la rinichi se detectează scleroza glomerulilor și fibroza spațiilor intercelulare, care corespunde glomerulonefritei sclerozante.
Simptomele sistemului nervos central ale lupusului eritematos sistemic
 Deteriorarea sistemului nervos este o manifestare severă și nefavorabilă a lupusului eritematos sistemic, cauzată de afectarea diverselor structuri nervoase din toate departamentele (atât în \u200b\u200bsistemul nervos central, cât și în cel periferic). Structurile sistemului nervos sunt deteriorate ca urmare a vasculitei, a trombozei, a hemoragiilor și a atacurilor de cord, rezultate din încălcarea integrității peretelui vascular și a microcirculației.
Deteriorarea sistemului nervos este o manifestare severă și nefavorabilă a lupusului eritematos sistemic, cauzată de afectarea diverselor structuri nervoase din toate departamentele (atât în \u200b\u200bsistemul nervos central, cât și în cel periferic). Structurile sistemului nervos sunt deteriorate ca urmare a vasculitei, a trombozei, a hemoragiilor și a atacurilor de cord, rezultate din încălcarea integrității peretelui vascular și a microcirculației. În etapele inițiale, afectarea sistemului nervos se manifestă ca un sindrom astenovegetativ cu dureri de cap frecvente, amețeli, convulsii, memorie afectată, atenție și gândire. Dar deteriorarea sistemului nervos în lupusul eritematos, dacă se manifestă, progresează constant, ca urmare, în timp, apar tulburări neurologice tot mai severe, cum ar fi polinevrita, durerea de-a lungul trunchiurilor nervoase, scăderea severității reflexelor, deteriorare și afectare a sensibilității, meningoencefalită, sindrom epileptiform, psihoză acută (delir, oneiroid delirant), mielită. În plus, vasculita în lupusul eritematos poate provoca accidente vasculare cerebrale severe cu rezultate slabe.
Severitatea tulburărilor sistemului nervos depinde de gradul de implicare a altor organe în procesul patologic și reflectă activitatea ridicată a bolii.
Simptomele lupusului eritematos din sistemul nervos pot fi foarte diverse, în funcție de ce parte a sistemului nervos central a fost afectată. În prezent, medicii identifică următoarele forme posibile de manifestări clinice de afectare a sistemului nervos în lupusul eritematos:
- Dureri de cap de tipul migrenei, care nu sunt ameliorate de analgezicele narcotice și narcotice;
- Crize ischemice tranzitorii;
- Tulburarea circulației cerebrale;
- Convulsii;
- Coreea;
- Ataxie cerebrală (tulburare de coordonare a mișcărilor, apariția mișcărilor necontrolate, ticuri etc.);
- Nevrita nervului cranian (vizual, olfactiv, auditiv etc.);
- Nevrita optică cu pierderea vederii afectată sau completă;
- Mielita transversa;
- Neuropatie periferică (afectarea fibrelor senzoriale și motorii ale trunchiurilor nervoase cu dezvoltarea nevritei);
- Încălcarea sensibilității - parestezie (senzație de „târâtoare”, amorțeală, senzație de furnicături);
- Afectarea organică a creierului, manifestată prin instabilitate emoțională, perioade de depresie, precum și afectarea semnificativă a memoriei, atenției și gândirii;
- Agitație psihomotorie;
- Encefalită, meningoencefalită;
- Insomnie persistentă cu perioade scurte de somn, în timpul căreia o persoană vede vise colorate;
- Tulburări afective:
- Depresie anxioasă cu halucinații vocale ale conținutului judecății, idei schițate și iluzii neregulate, nesistematice;
- Stare maniac-euforică cu dispoziție crescută, neglijență, satisfacție de sine și lipsă de conștientizare a gravității bolii;
- Oscurări delirante-oneiroide (manifestate prin alternarea viselor pe teme fantastice cu halucinații vizuale colorate. Oamenii se asociază adesea ca observatori ai scenelor halucinante sau victime ale violenței. Agitație psihomotorie, confuză și agitată, însoțită de imobilitate cu tensiune musculară și un strigăt prelungit );
- Oscurări delirante ale conștiinței (manifestate printr-un sentiment de frică, precum și coșmaruri vii în timpul adormirii și halucinări vizuale și de vorbire cu culori multiple de natură amenințătoare în timpul stării de veghe);
- Accidente vasculare cerebrale.
Simptome gastrointestinale și hepatice ale lupusului eritematos sistemic
 Lupusul eritematos provoacă leziuni ale vaselor tractului digestiv și ale peritoneului, în urma cărora sindromul dispeptic (digestia afectată a alimentelor), sindromul durerii, anorexia, inflamația organelor abdominale și leziunile erozive și ulcerative ale mucoaselor stomacului , intestinele și esofagul se dezvoltă.
Lupusul eritematos provoacă leziuni ale vaselor tractului digestiv și ale peritoneului, în urma cărora sindromul dispeptic (digestia afectată a alimentelor), sindromul durerii, anorexia, inflamația organelor abdominale și leziunile erozive și ulcerative ale mucoaselor stomacului , intestinele și esofagul se dezvoltă. Înfrângerea tractului digestiv și a ficatului cu lupus eritematos poate apărea în următoarele forme clinice:
- Stomatita aftoasă și ulcerația limbii;
- Sindrom dispeptic, manifestat prin greață, vărsături, lipsa poftei de mâncare, balonare, flatulență, arsuri la stomac și tulburări de scaun (diaree);
- Anorexia datorată simptomelor dispeptice neplăcute care apar după masă;
- Extinderea lumenului și ulcerarea membranei mucoase a esofagului;
- Ulcerarea membranei mucoase a stomacului și a duodenului;
- Sindromul durerii abdominale (dureri abdominale), care poate fi cauzat atât de vasculita vaselor mari ale cavității abdominale (splenice, artere mezenterice etc.), cât și de inflamația intestinului (colită, enterită, ileită etc.), ficat ( hepatită), splină (splenită) sau peritoneu (peritonită). Durerea este de obicei localizată în buric și este combinată cu rigiditatea mușchilor peretelui abdominal anterior;
- Ganglioni limfatici măriți în cavitatea abdominală;
- O creștere a dimensiunii ficatului și splinei cu posibila dezvoltare a hepatitei, hepatozei grase sau splenitei;
- Hepatita lupusică, manifestată printr-o creștere a dimensiunii ficatului, îngălbenirea pielii și a mucoaselor, precum și o creștere a activității AST și ALAT în sânge;
- Vasculita vaselor cavității abdominale cu sângerări din tractul digestiv;
- Ascita (acumularea de lichid liber în cavitatea abdominală);
- Serozita (inflamația peritoneului), care este însoțită de dureri severe care imită imaginea unui „abdomen acut”.
Simptomele lupusului eritematos sistemic din sistemul cardiovascular
 Cu lupusul eritematos, membranele exterioare și interioare, precum și mușchiul inimii, sunt deteriorate și, în plus, se dezvoltă boli inflamatorii ale vaselor mici. Sindromul cardiovascular se dezvoltă la 50-60% dintre persoanele cu lupus eritematos sistemic.
Cu lupusul eritematos, membranele exterioare și interioare, precum și mușchiul inimii, sunt deteriorate și, în plus, se dezvoltă boli inflamatorii ale vaselor mici. Sindromul cardiovascular se dezvoltă la 50-60% dintre persoanele cu lupus eritematos sistemic. Deteriorarea inimii și a vaselor de sânge cu lupus eritematos poate apărea în următoarele forme clinice:
- Pericardită - este o inflamație a pericardului (învelișul exterior al inimii), în care o persoană are durere în spatele sternului, dificultăți de respirație, sunete de inimă plictisitoare și ia o poziție de ședere forțată (o persoană nu poate minți, este mai ușor ca el să stea, așa că doarme pe o pernă înaltă) ... În unele cazuri, se poate auzi un zgomot de frecare pericardic atunci când există un revărsat în cavitatea toracică. Principala metodă pentru diagnosticarea pericarditei este un ECG, care relevă o scădere a tensiunii undei T și o deplasare a segmentului ST.
- Miocardita este o inflamație a mușchiului inimii (miocard), care însoțește foarte des pericardita. Miocardita izolată cu lupus eritematos este rară. Cu miocardita, o persoană dezvoltă insuficiență cardiacă și are dureri în piept.
- Endocardita este o inflamație a căptușelii camerelor inimii și se manifestă prin endocardită verucoasă atipică a lui Liebman-Sachs. În cazul endocarditei lupice, valvele mitrale, tricuspidiene și aortice sunt implicate în procesul inflamator cu formarea insuficienței lor. Cel mai adesea, se formează insuficiența valvei mitrale. Endocardita și deteriorarea aparatului valvular al inimii apar de obicei fără simptome clinice și, prin urmare, sunt detectate numai în timpul ecocardiografiei sau ECG.
- Flebită și tromboflebită - sunt inflamații ale pereților vaselor de sânge cu formarea de cheaguri de sânge în ele și, în consecință, tromboză în diferite organe și țesuturi. Clinic, aceste afecțiuni se manifestă prin hipertensiune pulmonară, hipertensiune arterială, endocardită, infarct miocardic, coree, mielită, hiperplazie hepatică, tromboză a vaselor mici cu formarea focarelor de necroză în diferite organe și țesuturi, precum și infarcte ale organelor abdominale. (ficat, splină, glande suprarenale, rinichi) și accidente cerebrovasculare. Flebita și tromboflebita sunt cauzate de sindromul antifosfolipidic care se dezvoltă cu lupus eritematos.
- Coronarit (inflamația vaselor inimii) și ateroscleroza vaselor coronare.
- Boala arterelor coronare și accidentele vasculare cerebrale.
- Sindromul Raynaud - este o încălcare a microcirculației, manifestată printr-o albire ascuțită sau decolorare albastră a pielii degetelor ca răspuns la frig sau stres.
- Model de marmură al pielii ( mesh livedo) din cauza microcirculației afectate.
- Necroza vârfului degetelor (vârfurile albastre ale degetelor).
- Vasculita retiniană, conjunctivită și episcleriti.
Lupus eritematos
Lupusul eritematos sistemic se desfășoară în valuri, cu perioade alternante de exacerbări și remisii. Mai mult, cu exacerbări la o persoană, apar simptome din diferite organe și sisteme afectate, iar în perioadele de remisie, nu există manifestări clinice ale bolii. Progresia lupusului este că, la fiecare exacerbare ulterioară, crește gradul de deteriorare a organelor deja afectate, iar alte organe sunt implicate în procesul patologic, ceea ce implică apariția unor noi simptome care nu erau prezente anterior.În funcție de severitatea simptomelor clinice, de rata de progresie a bolii, de numărul de organe afectate și de gradul de modificări ireversibile ale acestora, există trei variante ale evoluției lupusului eritematos (acut, subacut și cronic) și trei grade de activitate a procesului patologic (I, II, III). Luați în considerare opțiunile pentru cursul și gradul de activitate al lupusului eritematos în detaliu.
Opțiuni pentru cursul lupusului eritematos:
- Curent acut - Lupusul eritematos începe brusc, cu o creștere bruscă a temperaturii corpului. La câteva ore după creșterea temperaturii, artrita apare în mai multe articulații simultan, cu dureri ascuțite în ele și erupții pe piele, inclusiv „fluture”. Mai mult, în termen de câteva luni (3 - 6), poliserozita (inflamația pleurei, pericardului și peritoneului), nefrită lupică, meningoencefalită, mielită, radiculoneurită, scădere severă în greutate și malnutriție tisulară se alătură artritei, dermatitei și temperaturii. Boala progresează rapid datorită activității ridicate a procesului patologic, apar modificări ireversibile în toate organele, ca urmare a cărora, la 1 până la 2 ani de la debutul lupusului, în absența terapiei, se dezvoltă insuficiența multiplă a organelor, care se încheie în moarte. Cursul acut al lupusului eritematos este cel mai nefavorabil, deoarece modificările patologice ale organelor se dezvoltă prea repede.
- Curs subacut - lupusul eritematos se manifestă treptat, la început apar dureri la nivelul articulațiilor, apoi un sindrom cutanat se alătură artritei („fluture” pe față, erupții pe pielea corpului) și temperatura corpului crește moderat. Pentru o lungă perioadă de timp, activitatea procesului patologic este scăzută, în urma căreia boala progresează lent, iar deteriorarea organelor rămâne minimă pentru o lungă perioadă de timp. Pentru o lungă perioadă de timp, există leziuni și simptome clinice numai de la 1 la 3 organe. Cu toate acestea, în timp, toate organele sunt încă implicate în procesul patologic și, cu fiecare exacerbare, orice organ care nu a fost afectat anterior este deteriorat. Cu cursul subacut al lupusului, caracteristicile sunt remisiile pe termen lung - până la șase luni. Cursul subacut al bolii se datorează activității medii a procesului patologic.
- Curs cronic - Lupusul eritematos se manifestă treptat, la început artrita și apar modificări ale pielii. Mai mult, datorită activității scăzute a procesului patologic de mai mulți ani, o persoană are leziuni doar 1 - 3 organe și, în consecință, simptome clinice numai din partea lor. După ani (10 - 15 ani), lupusul eritematos duce în continuare la deteriorarea tuturor organelor și la apariția simptomelor clinice corespunzătoare.
- I gradul de activitate - procesul patologic este inactiv, afectarea organelor se dezvoltă extrem de lent (durează până la 15 ani până la formarea insuficienței). Pentru o lungă perioadă de timp, inflamația afectează numai articulațiile și pielea, iar implicarea organelor intacte în procesul patologic are loc lent și treptat. Primul grad de activitate este caracteristic evoluției cronice a lupusului eritematos.
- II grad de activitate - procesul patologic este moderat activ, afectarea organelor se dezvoltă relativ lent (durează până la 5-10 ani până la formarea insuficienței), implicarea organelor neafectate în procesul inflamator are loc numai cu recidive (în medie, o dată la 4- 6 luni). Al doilea grad de activitate al procesului patologic este caracteristic cursului subacut al lupusului eritematos.
- III gradul de activitate - procesul patologic este foarte activ, afectarea organelor și răspândirea inflamației are loc foarte repede. Al treilea grad de activitate al procesului patologic este caracteristic cursului acut al lupusului eritematos.
| Simptome și parametri de laborator | Severitatea simptomului la gradul I de activitate al procesului patologic | Severitatea simptomului la gradul II de activitate a procesului patologic | Severitatea simptomului la gradul III de activitate a procesului patologic |
| Temperatura corpului | Normal | Subfebrilă (până la 38,0 o C) | Înalt (peste 38,0 o C) |
| Masa corpului | Normal | Slabire moderata | Pierderea severă în greutate |
| Nutriția țesuturilor | Normal | Încălcarea moderată a trofismului | Pronunțată încălcare a trofismului |
| Deteriorarea pielii | Focuri discoidale | Eritem exudativ (erupții cutanate multiple) | „Fluture” pe față și erupții pe corp |
| Poliartrita | Dureri articulare, deformări articulare temporare | Subacut | Acut |
| Pericardită | Adeziv | Uscat | Efuziune |
| Miocardita | Distrofia miocardică | Focal | Difuz |
| Endocardită | Insuficiența valvei mitrale | Insuficiența oricărei supape | Deteriorarea și insuficiența tuturor valvelor cardiace (mitrală, tricuspidă și aortică) |
| Pleurezie | Adeziv | Uscat | Efuziune |
| Pneumonită | Pneumofibroză | Cronic (interstițial) | Acut |
| Nefrită | Glomerulonefrita cronică | Nefrotice (edem, hipertensiune, proteine \u200b\u200bîn urină) sau sindrom urinar (proteine, sânge și leucocite în urină) | Sindrom nefrotic (edem, hipertensiune arterială, proteine \u200b\u200bîn urină) |
| Daune SNC | Polinevrita | Encefalită și nevrită | Encefalită, radiculită și nevrită |
| Hemoglobină, g / l | Peste 120 | 100 - 110 | Mai puțin de 100 |
| VSH, mm / oră | 16 – 20 | 30 – 40 | Mai mult de 45 |
| Fibrinogen, g / l | 5 | 5 | 6 |
| Proteine \u200b\u200btotale, g / l | 90 | 80 – 90 | 70 – 80 |
| Celulele LE | Singur sau absent | 1-2 la 1000 de leucocite | 5 la 1000 de leucocite |
| ANF | Titlul 1:32 | Titlul 1:64 | Titlul 1: 128 |
| Anticorpi la ADN | Credite reduse | Titluri medii | Credite mari |
 Cu o activitate ridicată a procesului patologic (gradul III de activitate), se pot dezvolta condiții critice, în care există un eșec al unuia sau altului organ afectat. Astfel de condiții critice sunt numite crize de lupus... Indiferent de faptul că crizele de lupus pot afecta diverse organe, ele sunt întotdeauna cauzate de necroza vaselor de sânge mici din ele (capilare, arteriole, artere) și sunt însoțite de intoxicație severă (temperatură ridicată a corpului, anorexie, scădere în greutate, palpitații). În funcție de insuficiența organului, se izolează crizele de lupus renal, pulmonar, cerebral, hemolitic, cardiac, abdominal, renal-abdominal, renal-cardiac și cerebrocardic. Cu o criză de lupus a oricărui organ, există și leziuni ale altor organe, dar acestea nu au disfuncții atât de ascuțite ca în țesutul de criză.
Cu o activitate ridicată a procesului patologic (gradul III de activitate), se pot dezvolta condiții critice, în care există un eșec al unuia sau altului organ afectat. Astfel de condiții critice sunt numite crize de lupus... Indiferent de faptul că crizele de lupus pot afecta diverse organe, ele sunt întotdeauna cauzate de necroza vaselor de sânge mici din ele (capilare, arteriole, artere) și sunt însoțite de intoxicație severă (temperatură ridicată a corpului, anorexie, scădere în greutate, palpitații). În funcție de insuficiența organului, se izolează crizele de lupus renal, pulmonar, cerebral, hemolitic, cardiac, abdominal, renal-abdominal, renal-cardiac și cerebrocardic. Cu o criză de lupus a oricărui organ, există și leziuni ale altor organe, dar acestea nu au disfuncții atât de ascuțite ca în țesutul de criză.
O criză de lupus a oricărui organ necesită intervenție medicală imediată, deoarece riscul de deces este foarte mare în absența unei terapii adecvate.
Cu o criză renală se dezvoltă sindromul nefrotic (edem, proteine \u200b\u200bîn urină, tulburări de coagulare a sângelui și scăderea nivelului de proteine \u200b\u200btotale din sânge), crește tensiunea arterială, se dezvoltă insuficiență renală acută și sânge apare în urină.
Cu criză cerebrală apar convulsii, psihoză acută (halucinații, delir, agitație psihomotorie etc.), hemiplegie (pareza unilaterală a membrelor stânga sau dreaptă), paraplegie (pareza numai a mâinilor sau a picioarelor), rigiditate musculară, hiperkinezie (mișcări necontrolate) , constiinta afectata etc.
Criza cardiacă (cardiacă) manifestată prin tamponare cardiacă, aritmie, infarct miocardic și insuficiență cardiacă acută.
Criza abdominală continuă cu dureri acute severe și o imagine generală a „abdomenului acut”. Cel mai adesea, o criză abdominală este cauzată de leziuni intestinale, cum ar fi enterita ischemică sau enterocolita cu ulcerație și hemoragie sau, în cazuri rare, cu atacuri de cord. În unele cazuri, pareza sau perforația intestinală se dezvoltă, ducând la peritonită și sângerări intestinale.
Criza vasculară se manifestă printr-o leziune a pielii, pe care se formează vezicule mari și mici erupții roșii.
Simptomele lupusului eritematos la femei
Simptomele lupusului eritematos la femei sunt pe deplin în concordanță cu tabloul clinic al oricărei forme a bolii, care este descris în secțiunile de mai sus. Simptomele lupusului la femei nu au caracteristici specifice. Singurele caracteristici ale simptomatologiei sunt frecvența mai mare sau mai mică a leziunilor la unul sau alt organ, spre deosebire de bărbați, dar manifestările clinice în sine din partea organului deteriorat sunt absolut tipice.Lupus eritematos la copii
 De regulă, boala afectează fetele cu vârsta cuprinsă între 9-14 ani, adică pe cele care se află la debutul și înflorirea modificărilor hormonale din corp (apariția menstruației, creșterea părului pubian și a axilei etc.). În cazuri rare, lupusul se dezvoltă la copiii de 5 până la 7 ani.
De regulă, boala afectează fetele cu vârsta cuprinsă între 9-14 ani, adică pe cele care se află la debutul și înflorirea modificărilor hormonale din corp (apariția menstruației, creșterea părului pubian și a axilei etc.). În cazuri rare, lupusul se dezvoltă la copiii de 5 până la 7 ani. La copii și adolescenți, lupusul eritematos, de regulă, este sistemic și este mult mai sever decât la adulți, datorită caracteristicilor sistemului imunitar și al țesutului conjunctiv. Implicarea tuturor organelor și țesuturilor în procesul patologic are loc mult mai repede decât la adulți. Ca urmare, rata mortalității la copii și adolescenți din lupus eritematos este mult mai mare decât la adulți.
În stadiile inițiale ale bolii, copiii și adolescenții se plâng mai des decât adulții de dureri articulare, slăbiciune generală, stare generală de rău și febră. La copii, pierderea în greutate apare foarte repede, care uneori atinge o stare de cașexie (epuizare extremă).
Leziuni ale pielii la copii, apare de obicei pe întreaga suprafață a corpului și nu în focare limitate ale unei anumite localizări (pe față, gât, cap, urechi), ca la adulți. „Fluturele” specific de pe față este adesea absent. O erupție asemănătoare rujeolei, un model de plasă, vânătăi și hemoragii sunt vizibile pe piele, părul cade și se rupe la rădăcini.
La copiii cu lupus eritematos serozita se dezvoltă aproape întotdeauna, și cel mai adesea sunt reprezentate de pleurezie și pericardită. Splenita și peritonita sunt mai puțin frecvente. Adolescenții dezvoltă adesea cardită (inflamația tuturor celor trei membrane ale inimii - pericardul, endocardul și miocardul), iar prezența sa în combinație cu artrita este un semn distinctiv al lupusului.
Pneumonită și alte leziuni ale plămânilor la copiii cu lupus, acestea sunt rare, dar sunt severe, ducând la insuficiență respiratorie.
Nefrita lupului se dezvoltă la copii în 70% din cazuri, ceea ce este mult mai frecvent decât la adulți. Leziunile renale sunt severe, ducând aproape întotdeauna la insuficiență renală.
Deteriorarea sistemului nervos la copii, de regulă, se desfășoară sub formă de coree.
Înfrângerea tractului digestiv cu lupus la copii, se dezvoltă, de asemenea, adesea și cel mai adesea procesul patologic se manifestă prin inflamație intestinală, peritonită, splenită, hepatită, pancreatită.
În aproximativ 70% din cazuri, lupusul eritematos la copii apare sub formă acută sau subacută. În forma acută, generalizarea procesului cu înfrângerea tuturor organelor interne are loc literalmente în decurs de 1-2 luni, iar în 9 luni se dezvoltă insuficiența multiplă a organelor cu un rezultat fatal. Cu forma subacută a lupusului, implicarea tuturor organelor în proces are loc în decurs de 3 până la 6 luni, după care boala continuă cu perioade alternative de remisie și exacerbări, timp în care eșecul unuia sau altuia organ se formează relativ rapid.
În 30% din cazuri, lupusul eritematos la copii are o evoluție cronică. În acest caz, semnele și evoluția bolii sunt aceleași ca la adulți.