Mycobacterium tuberculosis sau, cum se numește, bacilul lui Koch, este o bacterie neobișnuită. Odată intrat în corp (și acest lucru se întâmplă adesea chiar și în copilărie sau adolescență), acesta poate fi inactiv sau poate provoca simptome atât de ușoare și nespecifice - oboseală, o tuse uscată rară și altele - încât sunt atribuite suprasolicitării și nu le acordă atenție.
Adesea, procesul tuberculos în organism rămâne nerecunoscut. O femeie află despre prezența unei boli atunci când nu poate rămâne însărcinată. Deci tuberculoza uterului și a trompelor uterine se face simțită (în 10-22% din cazurile de infertilitate). În unele cazuri, această boală se desfășoară ca un proces acut, apoi este foarte dificil să o deosebim de apendicita acută, sarcina ectopică, însămânțarea peritoneului, ovarele sau omentul gras cu celule canceroase.
Cauzele bolii
Cauzele tuberculozei uterului sunt ingestia bacililor lui Koch în corpul unei femei, urmată de răspândirea sa de la focalizarea primară la organele genitale.
Boala se dezvoltă atunci când sunt îndeplinite mai multe afecțiuni:
- o anumită cantitate de tuberculoză de micobacterium care a intrat în organism nu a murit (acest lucru este posibil cu o activitate imunitară insuficientă);
- bacteriile au intrat în sistemul respirator sau (foarte rar) în intestine;
- la început, datorită activității suficiente a sistemelor nervoase, cardiovasculare, imune și endocrine, bacteria nu a putut provoca boli;
- apoi, pe fondul diferitelor boli, bacteriile au început să se răspândească în întregul corp sau concentrarea principală în plămâni a început să se vindece, iar bețele lui Koch au infectat organele genitale.
Cum se răspândește infecția?
Bacteria care provoacă această boală intră în organism prin picături aeriene. Așa că ajunge în bronhii, și apoi în plămâni. Acest lucru este confirmat de descoperirea la 15-20% a femeilor de „urme” ale bolii transferate sub formă de îngroșare a pleurei, focare de acumulare de calciu, o creștere a ganglionilor intratoracici. De la plămâni la organele genitale interne, bacilul tuberculozei intră în fluxul sanguin sau prin vasele limfatice.
În unele cazuri, infecția uterului are loc prin intestine. Micobacteriile intră în intestine cu tuberculoza pulmonară, atunci când sputul este înghițit, pleacă la tuse sau când mănâncă alimente infectate.
Tuberculoza organelor de reproducție feminine nu apare de fiecare dată când un focar inflamator apare în intestine, plămâni sau peritoneu. Răspândirea infecției la organele genitale poate fi provocată de: sarcină, naștere, stres sever, boli hormonale și imunodeficiențe.
Probabilitatea ca bacilul lui Koch să cadă asupra uterului crește dacă o femeie suferă de inflamație cronică a uterului () sau a apendicelor, dacă a avut deja nereguli menstruale (neregulate, dureroase, slabe sau perioade grele), operație uterină, avort.
Infecția prin contact sexual (de la un partener cu tuberculoză genitală) este extrem de puțin probabilă. Majoritatea oamenilor de știință care au studiat această problemă au ajuns la concluzia că membrana mucoasă a organelor genitale externe, vaginul și partea inferioară a colului uterin vor respinge bagheta lui Koch.
Cele mai multe cazuri de boală se dezvoltă în copilărie, dar primele semne ale tuberculozei uterului pot fi văzute numai în timpul formării menstruației. Boala este diagnosticată, în principal la vârsta de 20-35 de ani.
Clasificare

După natura cursului, tuberculoza genitală poate fi acută, subacută și cronică. Cursul acut al procesului este extrem de rar, mai ales atunci când o infecție secundară este atașată. În 15-17% din cazuri, se observă tuberculoză subacută, când inflamația nu este atât de activă. Varianta cronică este cea mai frecventă.
Există, de asemenea, diferite activități ale procesului tuberculos la organele genitale. Deci, în primii 2 ani, este considerat activ, stadiul de degradare durează 2-4 ani, inactiv - atât timp cât îți dorești. Ultima etapă se mai numește și consecința tuberculozei transferate. Dacă în primii 4 ani din momentul bolii, simptomele ei devin mai accentuate, aceasta se numește exacerbare. Când același fenomen se dezvoltă după primii 4 ani, atunci reapariția tuberculozei uterine.
Există, de asemenea, o clasificare care ține cont de localizarea procesului. Deci, poate exista tuberculoza apendicelor uterine, iar aceasta apare mai des - în 90-100%. Acest lucru se datorează faptului că trompele uterine primesc nutriție de la două artere - uterin și ovarian, care se ramifică în multe ramuri. Fluxul de sânge în astfel de vase este lent și acest lucru face posibilă instalarea tuberculozei micobacteriului în țesuturile alimentate de arterele cu diametrul mic. Și aceasta este în principal membrana mucoasă a trompelor uterine.
Separat, leziunile tuberculoase ale corpului uterului sunt înregistrate în 25-30%. Poate captura doar o porțiune din căptușeala interioară a organului (endometrita focală), întregul endometru (endometrită totală) și chiar răspândit la membrana musculară a organului (metroendometrită).
Inflamarea altor structuri se dezvoltă destul de rar: colul uterin - în 0,8-6%, ovarele - în 6-10%, vaginul sau organele genitale externe - mai puțin de 0,4% din cazuri și este considerat un criteriu pentru detectarea întârziată a procesului.
În funcție de ce imagine găsește histologul în țesutul de biopsie, tuberculoza uterină este:
- Cronic cu modificări productive: celulele în centrul inflamației cresc și se împart, motiv pentru care tuberculii (lupomele) apar pe membrana mucoasă.
- Subacut cu modificări exudative-proliferative: celulele nu numai că se divid, dar secretă și un fluid inflamator - exudează.
- Cazuos, când moare dintr-o bucată de țesut pare o masă albă cojită care se prăbușește cu ușurință. Această modificare a țesuturilor este tipică pentru formele acute și severe.
- Finisat, în care focurile de inflamație sunt saturate cu săruri de calciu (calcifiate) și sunt limitate în sine la capsulă.
Tablou clinic
Curent acut
Simptomele tuberculozei uterine depind de natura cursului inflamației. Deci, într-un curs acut, o femeie observă durere constantă în partea inferioară a abdomenului. Acestea sunt intensificate dacă se efectuează electroforeza cu medicament anestezic, magnetoterapie sau alte fizioterapii. În plus, există o creștere a temperaturii corpului, slăbiciune, transpirații nocturne.
Durerea sub forma acută a bolii poate fi atât de severă încât medicii diagnostică apendicită, apoplexie ovariană și operează asupra pacientului. Și dacă forma bolii este de așa natură încât în \u200b\u200btimpul operației, moartea uterului este vizibilă, chirurgul le îndepărtează și le trimite pentru examen histologic. Astfel, se poate face diagnosticul corect și se poate prescrie tratamentul.
Dacă, în timp ce efectuează o examinare intraoperatorie a organelor abdominale, chirurgul nu observă modificări în acestea și nu efectuează nicio îndepărtare, atunci tuberculoza nu poate fi diagnosticată mult timp.
Curs subacut
Desigur, subacut înseamnă nu durere intensă, dar constantă deasupra pubisului. Acest lucru se datorează nu numai inflamației, ci și faptului că devine dificil pentru intestinele și organele pelvine să se contracte datorită constrângerii mișcării lor de cicatrici și adeziuni. Temperatura crește până la 37,2-37,3 ° C și poate rămâne în limite normale. Slăbiciunea generală, oboseala și scăderea poftei de mâncare sunt alarmante, dar având în vedere ritmul de viață al unei femei moderne, acest lucru duce rareori la o vizită la medic și la diagnosticarea ulterioară.
Procesul cronic
Cu tuberculoza corpului uterului, care are un parcurs cronic, o femeie nu poate fi deranjat de nimic (ușoară oboseală, o creștere periodică a temperaturii la un număr mic este atribuită unei infecții virale, stres, muncă). Doar infertilitatea o poate induce să înceapă examinarea. Este posibil să nu se dezvolte imediat: o femeie poate avea timp să facă avort sau să nască un copil (iar acest lucru poate provoca răspândirea tuberculozei la organele genitale).
Cele mai multe cazuri de infertilitate se datorează faptului că, datorită particularităților circulației locale, bacteriile tuberculozei sunt primele care intră în trompele uterine și provoacă inflamații. În curgerea îndelungată și fără discernământ, aceasta determină o îngustare a oviductelor, ca urmare a căreia oul nu poate trece în cavitatea uterină și să fie fertilizat. Patența trompelor uterine poate fi afectată atunci când este umplută cu masele de cheesy formate din propriile celule moarte.
Sarcina nu apare, de asemenea, dacă procesul tuberculos a dus la o infecție parțială sau completă, cicatrizarea cavității uterine.
Aproximativ jumătate dintre femeile cu tuberculoză ale corpului uterin prezintă nereguli menstruale. De obicei, acestea sunt perioade slabe și de scurtă durată (3-4 zile), intervalul dintre menstruație este de 35 sau mai multe zile. Poate exista o absență prelungită a fluxului menstrual. Tendința de sângerare uterină nu este tipică pentru această inflamație.
Tuberculoza colului uterin este o complicație a inflamației corpului uterului. Se dezvoltă mai des la femeile mai în vârstă, după ce s-a stins în endometrul corpului uterin, cu formarea de mase cheesy, iar procesul inflamator a trecut în miometru. Nu există simptome specifice care să distingă tuberculoza cervicală. Boala poate fi diagnosticată la timpul de execuție sub formă de forme productive (formarea tuberculilor) sau ulcerative (ulcerele sunt vizualizate).
Stabilirea diagnosticului

Diagnosticul tuberculozei uterului sau a altor organe de reproducere este extrem de dificil. Acest lucru se datorează faptului că inflamația tuberculoasă nu are simptome speciale, nu este „auzită” de ginecologi și este, de asemenea, rar detectată de culturile bacteriologice standard de secreție vaginală și nu este întotdeauna vizibilă chiar în timpul operației.
Îl puteți suspecta doar dacă aveți o conversație lungă și minuțioasă cu o femeie și se dovedește că a fost în contact cu o persoană cu tuberculoză, sau în copilărie și adolescență a suferit adesea de boli ale bronhiilor sau plămânilor (mai ales dacă au fost făcute diagnostice precum bronhoadenită, pleurezie).
Cum să identificați boala folosind metode instrumentale și de laborator?
Diagnosticul vă va ajuta:
- Radiografie sau tomografie computerizată a plămânilor: dezvăluie acumulări de calciu în plămâni, limfonoduri toracice mărite, ceea ce indică un proces tuberculos amânat.
- Examinarea pe un scaun ginecologic. Poate să apară un uter sedentar și fix; în cazul în care apendicele sunt deteriorate, medicul le poate simți sub formă de cordoane lărgite, dureroase și umflate.
- Testul tuberculinei: tuberculina este injectată sub piele, după care se observă modificări ale aspectului colului uterin (prin colposcopie), temperatura corpului, puls, anomalii la testul de sânge.
- Culturi de descărcare vaginală sau sânge menstrual.
- - radiografie a uterului și a apendicelor după umplerea lor prealabilă cu un agent de contrast.
- , care se efectuează cu 2-3 zile înainte de menstruație.
- - o metodă când se face o gaură în peretele frontal al abdomenului, prin care se introduce echipament video, care permite examinarea uterului și a apendicelor, luând o biopsie.
Terapie

Tratamentul tuberculozei uterului se realizează în dispensarele anti-tuberculoză. Acesta include numirea de antibiotice specifice (Isoniazid, Streptomicină), medicamente care stimulează ușor sistemul imunitar și vitamine (agenți antibacterieni anti-tuberculoză provoacă deficiență de vitamine în organism).
Fără a eșua, o femeie ar trebui să înceapă să mănânce bine și echilibrată, suficientă odihnă și să meargă la aer curat.
Dacă în organele de reproducere apar fistule, în ele s-au format zone de necroză cazoasă sau cavitatea uterină este umplută cu puroi, operația este efectuată. Intervenția chirurgicală este de asemenea folosită dacă există aderențe și cicatrici în cavitatea uterină, astfel încât o femeie să poată rămâne însărcinată.
Cursul de tratament include în mod necesar fizioterapie și tratament spa.
Tuberculoză - o boală infecțioasă cauzată Mycobacterium tuberculoză. Tuberculoza genitală nu se desfășoară ca o boală independentă, ci se dezvoltă din nou prin introducerea infecției din focarul principal al leziunii (mai des din plămâni, mai rar din intestine).
Cod ICD-10
A18.1 Tuberculoza organelor genitourinare.
N 74.1 Boli inflamatorii ale organelor pelvine feminine de etiologie tuberculoasă.
Epidemiologie
Incidența tuberculozei în lume este în creștere. Tuberculoza afectează peste 8 milioane de oameni în fiecare an și ucide între 2 și 3 milioane, cea mai mare incidență în țările cu un nivel de trai scăzut. Frecvența afectării organelor genitourinare în structura formelor extrapulmonare de tuberculoză este de 0,8-2,2%. Procentul de diagnostic intravital al tuberculozei genitale este de 6,5%.
profilaxie
Profilaxia specifică a tuberculozei începe în primele zile de viață odată cu introducerea vaccinului BCG. Revaccinarea se efectuează la 7, 12, 17 ani sub controlul reacției Mantoux. Prevenirea - izolarea pacienților cu tuberculoză activă. Profilaxia nespecifică implică măsuri generale de sănătate, sporind rezistența organismului, îmbunătățind condițiile de viață și de muncă.
screening-ul
Pentru detectarea formelor pulmonare de tuberculoză - studii fluorografice.
Clasificare
Clasificarea clinică și morfologică a tuberculozei genitale:
Forme cronice cu modificări productive și simptome clinice ușoare.
Forma subacută cu modificări exudative-proliferative și leziuni semnificative ale țesuturilor.
Formă cazoasă asociată proceselor severe, acute.
Proces tuberculos finalizat cu încapsulare de focare calcifiate.
etiologia
Agentul cauzal al bolii este mycobacterium tuberculosis, descoperit de Robert Koch. Micobacteriile sunt rezistente la acid, rezistente la medii agresive și rezistente la uscare. Sub influența tratamentului, agentul patogen poate forma forme L, ceea ce complică diagnosticul. Micobacteriile sunt anaerobe obligatorii care cresc sub forma unui film de suprafață, produc enzime sacarolitice, proteolitice și lipolitice. Creșteți încet pe medii nutritive.
patogeneza
Din accentul principal al organismului, micobacteriile intră în organele genitale. Infecțiile cronice, stresul, malnutriția etc. contribuie la o scădere a apărării organismului. Răspândirea infecției are loc într-un mod hematogen. Cu leziuni tuberculoase ale peritoneului, agentul patogen intră în trompele uterine pe căi limfogene sau de contact. Epiteliul scuamos stratificat al vulvei, vaginului și părții vaginale a colului este rezistent la micobacterii.
În structura tuberculozei genitale, primul loc în frecvență este ocupat de trompele uterine (90-100%), al doilea - de endometru (25-30%), ovare (6-10%) și col uterin (1-6%).
În leziuni se dezvoltă modificări morfologice tipice pentru tuberculoză: exudare, proliferarea elementelor tisulare, necroză cazoasă. Tuberculoza trompelor uterine se încheie adesea cu obliterarea lor, procesele exudative-proliferative pot duce la formarea unui piosalpinx, atunci când stratul muscular al trompelor uterine este implicat în proces, tuberculii (tuberculii) se formează în el - inflamația nodoasă. În cazul endometritei tuberculoase, predomină modificările productive - tuberculi tuberculoși, necroză cazoasă a anumitor zone. Tuberculoza apendicilor este însoțită de implicarea peritoneului (cu dezvoltarea ascitei), a buclelor intestinale cu formarea de aderențe și, în unele cazuri, a fistulelor. Tuberculoza genitală este adesea asociată cu boala tractului urinar.
Tablou clinic
Este mai frecventă în perioada pubertății la femeile între 20-30 de ani.
Tuberculoza genitală apare în general cu un tablou clinic șters. Scăderea funcției de reproducere (infertilitate) este principalul simptom al bolii (tulburări endocrine, leziuni ale trompelor uterine și endometrului).
Disfuncție menstruală: amenoree (primară și secundară), oligomenoree, menstruație neregulată, algomenoree, mai rar menoragie și metrorragie. Disfuncțiile menstruale sunt asociate cu deteriorarea parenchimului ovarian, endometrului, precum și intoxicației tuberculoase.
Febră de grad scăzut și dureri de tragere, dureri în abdomenul inferior. Cauzele durerii sunt procesul adeziv în pelvisul mic, deteriorarea terminațiilor nervoase, scleroza vasculară și hipoxia țesuturilor organelor genitale interne.
Semne de intoxicație tuberculoasă (slăbiciune, febră recurentă, transpirație nocturnă, scădere a apetitului, scădere în greutate) asociate cu dezvoltarea de modificări exudative sau de caz în organele genitale interne.
La pacienții tineri, tuberculoza genitală care implică peritoneul poate începe cu semne de „abdomen acut”, care duce adesea la intervenții chirurgicale în legătură cu apendicita acută suspectă, sarcină ectopică și apoplexie ovariană.
Diagnostice
Anamneză
Indicații de contact cu un pacient cu tuberculoză, pneumonie anterioară, pleurezie, bronhoadenită, observație la un dispensar anti-tuberculoză, prezența în corp a unor focare extragenitale de tuberculoză.
Apariția unui proces inflamator în apendicele uterine la pacienții tineri care nu au avut o viață sexuală, în special în asociere cu amenoree, afecțiune subfebrilă prelungită.
Examinare fizică
Examinarea ginecologică relevă semne de leziuni inflamatorii acute, subacute sau cronice ale apendicelor uterine, semne de adeziuni în pelvisul mic cu deplasarea uterului.
Cercetări de laborator și instrumentale
Testele de tuberculoză (test Koch). Tuberculina se injectează subcutanat la o doză de 20 sau 50 TU, după care se evaluează răspunsul general și focal. Reacția generală este o creștere a temperaturii corpului (mai mult de jumătate de grad), inclusiv în regiunea cervicală (electrotermometrie cervicală), o creștere a frecvenței pulsului (mai mult de 100 pe minut), o creștere a numărului de neutrofile înțepate, monocite, o modificare a numărului de limfocite și o accelerare a ESR. Reacție focală - apariția sau durerea crescută în abdomenul inferior, umflarea și durerile la palparea apendicelor uterine. Testele de tuberculină sunt contraindicate în tuberculoza activă, diabetul zaharat, hepatica severă și disfuncția renală.
Metoda microbiologică - vă permite să detectați microbacteria tuberculozei în țesuturi. Pentru studiu, se utilizează descărcarea de la nivelul tractului genital, sângele menstrual, resturi endometriale sau spălări din cavitatea uterină, conținutul de focare inflamatorii etc. Semănatul materialului se efectuează pe medii speciale nutritive de cel puțin trei ori.
Metoda PCR - vă permite să determinați regiunile ADN caracteristice tuberculozei micobacteriului.
Laparoscopia permite detectarea unor modificări specifice în organele pelvine - aderențe, prezența tuberculilor tuberculoși pe peritoneul visceral care acoperă uterul, tuburile, focarele cazoase în combinație cu modificări inflamatorii din apendice. Cu laparoscopia, este posibil să se ia material pentru examen bacteriologic și histologic.
Examinarea histologică a țesuturilor obținute prin biopsie, chiuretaj diagnostic separat (este mai bine să se efectueze cu 2-3 zile înainte de menstruație), relevă semne de leziuni tuberculoase - infiltrate perivasculare, tuberculi tuberculoși cu semne de fibroză sau de degradare cazoasă.
Metoda citologică de examinare a aspiratului din cavitatea uterină, frotii din colul uterin, relevă celulele gigantice Langhans specifice tuberculozei.
GHA. Pe radiografii, se găsesc semne caracteristice leziunilor tuberculoase ale organelor genitale: deplasarea corpului uterului datorită aderențelor, synechiae intrauterine, eliminarea cavității uterine, tuburi cu contururi neuniforme și secțiuni fimbriale închise, extinderea secțiunilor distale ale tuburilor sub formă de bulb, o schimbare clară a tuburilor, prezența unei tuburi. dilatații sau diverticule, rigiditate tubală (lipsa peristaltismului), calcificări.
Scanarea cu ultrasunete a organelor pelvine.
Metoda serologică, imunologică, de flotare.
Gluttonia s-a executat pe masele presupuse din apendicele uterine.
Diagnostic diferentiat
Diagnosticul diferențial se realizează cu modificări inflamatorii ale organelor genitale ale etiologiei non-tuberculoase
Indicații pentru consultarea altor specialiști
Dacă bănuiți că există o etiologie tuberculoasă a bolii, trebuie să consultați un fizițiar.
TRATAMENT
Obiectivele tratamentului:Eliminarea agentului patogen.
Indicații pentru spitalizare
Terapia pentru tuberculoza genitală trebuie efectuată în instituții specializate - spitale anti-tuberculoză, dispensare , sanatorii.
Tratament fără droguri
Include: înseamnă că crește apărarea organismului (odihnă, alimentație bună, vitamine).
Fizioterapie - fonoforeza hidrocortizonului, curenților sinusoidali, terapie amplipleză. Tratament sanatoriu - ca formă de asistență socială pentru pacienți, climatul stațiunilor montane, stepei și sudului mării.
Tratament medicamentos
Chimioterapia - cel puțin trei medicamente. Medicamentele de primă linie recomandate de OMS pentru includerea în regimurile standard includ rifampicină (450-600 mg pe zi), strepitozimină (0,5-1 g pe zi), izoniazidă (300 mg pe zi), pirazinamidă (1,5-2 g pe zi), etamutol (15-30 mg / kg pe zi). Medicamentele din linia a doua (rezervă) sunt prescrise atunci când agentul patogen este rezistent la medicamentele din linia principală. Acest grup include aminoglicozide - kanamicină (1000 mg pe zi), amikacin (10-15 mg / kg pe zi); fluoroquinolone - lomefloxacină (400 mg de 2 ori pe zi), ofloxacină (200-400 mg de 2 ori pe zi). Acid aminosalicilic (4000 mg de 3 ori pe zi), cycloserină (250 mg de 2-3 ori pe zi), etionamidă (500-750 mg / kg pe zi). Programul de tratament prevede o prescripție pe termen lung (de la 6 la 24 de luni) a mai multor (de la 3 la 8) medicamente anti-tuberculoză.
Este recomandabil să includeți antioxidanți (vitamina E, tiosulfat de sodiu), imunomodulatori (IL-2, metiluracil, levamisol), un medicament specific tuberculină, vitamine B, acid ascorbic în complexul de tratament.
În unele situații, tratamentul simptomatic este prescris (antipiretice, analgezice etc.), iar corecția tulburărilor menstruale este corectată.
Interventie chirurgicala
Tratamentul chirurgical este utilizat conform indicațiilor: formațiuni inflamatorii tubo-ovariene, ineficiența terapiei conservatoare cu un proces tuberculos activ, formarea fistulelor, disfuncția organelor pelvine. Chimioterapia trebuie continuată după operație.
Informații pentru pacient
Cu prelungit, lent, slab adaptabil tratamentului convențional, proceselor inflamatorii ale organelor genitale interne, în special în combinație cu neregulile menstruale și infertilitatea, este necesar să consultați un medic pentru examinarea tuberculozei genitale.
prognoză
Reapariția bolii este observată la 7% dintre pacienți. Aderențele și formele fistuloase ale tuberculozei genitale pot duce la dizabilități. Funcția reproductivă este restabilită la 5-7% dintre pacienți.
Tuberculoza uterului este o boală infecțioasă care, de cele mai multe ori, ia o formă cronică. Analiza histologică a florei uterului poate confirma sau nega acest diagnostic. De asemenea, această boală se numește mitrit.
Agenții cauzali ai tuberculozei uterine sunt bacteriile. Boala afectează în principal mucoasa, precum și miometrul. În cazuri rare, gâtul este, de asemenea, afectat. Femeile între 20 și 40 de ani sunt cele mai expuse acestei boli. Tuberculoza uterului are mai multe forme: subacute, acute, complete și cronice. În general, se acceptă că infertilitatea este o consecință obligatorie a bolii. Pentru a înțelege dacă este așa, trebuie să înțelegeți cu atenție subiectul.
Tuberculoza uterină și infertilitate
Boala este destul de rară, dar nu este deloc inofensivă. Datorită tuberculozei uterine transferate, 25% dintre femei devin infertile. Boala are un efect negativ asupra cursului sarcinii. Riscul unei sarcini înghețate crește, deoarece forma organului feminin își schimbă forma din cauza cicatricilor.
Colul uterin este afectat de endometrită, din această cauză, cursul bolii este descendent, mai ales dacă este vechi. Forma productivă a procesului este însoțită de erupții tuberculare pe epiteliu, care arată ca polipi. Ca urmare, se formează un ulcer de formă nedeterminată cu marginile acoperite cu depresiuni și tuberculi.
Care sunt simptomele bolii?
Boala poate apărea sub două forme: focală și difuză. În forma difuză are loc distrugerea mucoasei. La fel se întâmplă că amenoreea persistentă se datorează modificărilor dăunătoare ale organului mucos.
Adesea, o femeie nu suferă absolut nicio durere. Bolnavul se simte rău, pofta de mâncare dispare, transpirația și temperatura corpului cresc. În momentele de exacerbare, temperatura poate depăși 38 de grade.
Există o serie de alte simptome care pot indica o boală:
- stare febrilă;
- eșecul ciclului menstrual (ca urmare a intoxicației tuberculoase a organului din cauza modificărilor focale ale uterului);
- simptome dureroase;
- infertilitate.
În timpul actului sexual și al defecării, durerea în abdomenul inferior poate deveni mai puternică. Natura durerii este dificil de descris cu o singură definiție.
Uneori, procesul bolii este însoțit de sângerare din uter. Durerea în timpul zilelor critice este un însoțitor frecvent al tuberculozei uterine. Obstrucția trompelor uterine, dobândite ca urmare a unui avort inițial, precum și nașterea în timpul unei boli, poate servi drept obstacol pentru sarcina viitoare.
Dacă boala este întârziată, atunci apar aderențe sau synechiae, care schimbă structura uterului. În organul genital, este posibilă formarea unei mase curdate, acumulându-se în timpul îngustării faringelui intern. Poate să apară și fuziunea completă. Simptomele bolii în stadiile incipiente nu apar luminos. Totul depinde de forma bolii, de indicatorii generali de sănătate și de factorii externi care înconjoară persoana.
Nota
Simptomele clinice - cu diferite forme de tuberculoză uterină, simptomele bolii diferă în manifestările lor.
Varianta acută a cursului bolii
Forma acută de tuberculoză a uterului se manifestă prin dureri severe în abdomenul inferior. Medicii aflați în spitalizare de urgență, confundând această boală pentru apendicită sau sarcină ectopică, își desfășoară activitatea pe pacient. Există cazuri în care în timpul intervenției chirurgicale este necesar să se elimine acele zone ale organului care au început deja să moară din cauza unei infecții severe. Numai după histologia părților îndepărtate ale organului, în acest caz, se poate face un diagnostic precis și se poate prescrie un tratament adecvat.
Dacă în timpul operației și pregătirii acesteia, nu au urmat extrageri, atunci va fi mai dificil să diagnosticați tuberculoza.
Curs subacut
Cu un curs subacut, o femeie este însoțită de durere constantă în regiunea subpubică. Durerea în această situație este dată nu numai de uterul inflamat în sine, ci și de intestine, care sunt din ce în ce mai greu de contractat din cauza aderențelor formate. Temperatura poate crește ușor sau poate fi normală. Dificultatea diagnosticării cursului subacut al bolii este că femeile pot să nu acorde atenție simptomelor precum lipsa poftei de mâncare și oboseală.
Desigur cronică
Cu o boală cronică, o femeie nu are dureri. Temperatura poate crește ușor, ceea ce este adesea confundat cu o răceală comună și slăbiciune ca efectele stresului acasă sau la locul de muncă. De obicei, doar incapacitatea de a rămâne însărcinată cu încercări constante de a concepe un copil te face să apelezi la medici. Nașterea sau avortul este un impuls pentru manifestarea simptomelor clinice ale bolii.
Multe cazuri de infertilitate la femei sunt asociate cu faptul că, datorită circulației speciale, bacilul tuberculos intră mai întâi în trompele uterine. Inflamația cauzată de infecție apare subtil, îngustând oviductele. Prin oviductele înguste, oul nu poate trece în organ și se poate fertiliza. Umplerea țevilor cu mase cheesy le face impasibile. Cu cicatrizare completă sau locală din cauza bolii tuberculoase, este imposibil să rămâneți gravidă.

Jumătate dintre femei prezintă nereguli menstruale. Adesea este o cantitate mică de depistare care nu durează mai mult de patru zile. Un interval lung între perioade este caracteristic (mai mult de 35 de zile). Cu această boală, sângerarea uterină nu este caracteristică.
O complicație a tuberculozei corpului uterului este inflamația colului uterin. Femeile în vârstă suferă de obicei. Nu are simptome particulare. Procedează în același mod ca tuberculoza uterului în sine.
Cauzele bolii
Tuberculoza uterului este o formă secundară a principalului obiectiv al bolii. Bacteriile dintr-un alt organ, de obicei plămânii sau intestinele, intră în uter în caz de complicații sau reluarea procesului în organul afectat primar. Boala nu este independentă, deoarece agenții săi cauzali sunt infecția cu tuberculoza. Batoanele lui Koch se răspândesc prin aer și intră în corpul uman prin plămâni. Multe persoane sunt imune la agentul cauzal al infecției tuberculozei, dar există 10% din populația la care această infecție va lua rădăcină.
Bacteriile tuberculozei sunt capabile să rămână în ganglionii limfatici din apropierea organului afectat pentru o perioadă foarte lungă de timp și, cu o scădere a imunității, se răspândesc în organele din apropiere. Cu o apărare imunitară redusă a organismului, efectele nocive ale acestor bacterii cresc.
Următorii factori contribuie la intrarea bacteriilor în organism:
- boli cronice;
- intervenții chirurgicale în organism;
- tulburări ale muncii oricăror sisteme corporale;
- stres prelungit;
- oboseala fizica si psihica;
- tulburări hormonale.
Uterul poate obține o infecție prin fluxul sanguin. Există cazuri de infecție prin lichid limfatic.
Contactul sexual este o metodă îndoielnică de infecție. În teorie, infecția poate apărea în timpul intimității, dar medicii nu confirmă acest punct de vedere. Într-adevăr, stratul de epiteliu scuamos care acoperă vaginul și gâtul adiacent are o structură specială, care este foarte rezistentă la aceste bacterii.
Bacteriile tuberculozei pot fi introduse în cavitatea genitală chiar în copilărie sau adolescență, însă boala este detectată mult mai târziu în condiții nefavorabile pentru organism.
Diagnosticul tuberculozei uterului și a trompelor uterine
Examinarea istoricului presupusului pacient.
Studii de diagnostic cu raze X:
- Fluorografie;
- Tomograma plămânilor;
- Radiografie a tuturor organelor din cavitatea abdominală;
- Hysterosalpinography. Cu ajutorul său, se dezvăluie simptomele care însoțesc tuberculoza genitală (cicatrici și adeziuni, umbre în regiunile distale, deformarea uterului);
- Probele pentru bastoane de tuberculoză;
- Curettage a mucoasei uterine pentru a analiza conținutul;
- Analiza bactereologică a sângelui eliberat în sânge în timpul menstruației;
- Cercetarea organelor îndepărtate;
- Laporoscopy.
Tratamentul tuberculozei uterului
Auto-vindecarea organului este posibilă atunci când este afectat doar endometrul. Apoi, există posibilitatea ca odată cu fluxul menstrual, ca urmare a respingerii stratului endometrial funcțional, să se producă auto-curățarea uterului. Tratamentul prompt și abordarea corectă a unui specialist vor ajuta la oprirea evoluției bolii, dar funcția menstruală și fertilitatea nu pot fi restabilite.
Femeile care sunt infectate pentru prima dată sunt trimise să fie monitorizate la un dispensar de tuberculoză.
Complexul de tratament prescris femeilor cu tuberculoză uterină constă din mai multe puncte:
- tratament medicamentos (luând antipiretice, analgezice etc.);
- rație dietetică specială;
- igienă personală;
- aportul de vitamine și minerale în organism;
- varietate de dietă;
- climatotherapy;
- terapie chimică.
În cazuri deosebit de dificile, pacientul este supus unor proceduri chirurgicale.
Concluzie
În caz de tuberculoză a uterului, tratamentul la spital este prescris. Dacă starea pacientului este suficient de severă, medicul prescrie repaus la pat și odihnă completă. Conținutul de calorii din dieta consumată zilnic ar trebui să crească semnificativ. Dintre medicamente, agenți imunostimulatori, sunt prescriși antioxidanți. Medicul ar trebui să încerce să restabilească funcția menstruală a femeii.
Numărul de medicamente prescrise depinde de forma și gradul bolii. Depinde și de modul în care se răspândește boala. Dacă o femeie nu a născut încă, atunci medicii prescriu medicamente care pot ajuta la dizolvarea aderențelor și a cicatricilor formate în timpul bolii. Uneori trebuie să recurgi la terapia hormonală.
Pentru ca boala să nu dea consecințe precum infertilitatea, o femeie ar trebui să consulte imediat un medic la primul semn al bolii. Atunci când este tratat în stadiul inițial al bolii, probabilitatea de a obține infertilitate este redusă la minimum.
Tuberculoza ovariană la femei este o boală care apare din cauza infecției organelor genitale cu Mycobacterium tuberculosis. Tuberculoza genitală devine adesea cauza intoxicației, dureri constante ale organelor pelvine, disfuncții menstruale, febră de grad scăzut. Pentru a face un astfel de diagnostic, este efectuat un istoric complet al pacientului, este prescris un test de tuberculină, luând frotiuri de la colul uterin și resturi de endometru, laparoscopie, examen cu ultrasunete. Astăzi, tuberculoza genitală este o boală complet vindecabilă. Principalul lucru este să găsiți și să începeți tratamentul în timp util.
Tuberculoza genitală și cauzele acesteia

Tuberculoza organelor genitale feminine, în special a ovarelor, este o leziune secundară. Aceasta înseamnă că această infecție genitală este transmisă din leziuni primare, care pot fi plămânii sau intestinele. Conform statisticilor, tuberculoza genitală apare mult mai des decât alte tipuri de boală care apare în afara plămânilor. Cel mai adesea, boala afectează trompele uterine. Adesea, micobacteriile se dezvoltă în endometru. Colul uterin, ovarele și restul organelor pelvine se infectează mult mai rar.
Infecția apare din cauza prezenței infecțiilor cronice ale sistemului reproducător, a unei alimentații precare, a stresului, a imunității scăzute și a factorilor care provoacă derivă limfogenă sau hematogenă. O boală apare din cauza ingestiei micobacteriului tuberculos în organele pelvine din sursa primară. Este aproape imposibil să te infectezi prin contact sexual. Acest lucru se datorează faptului că vulva, cavitatea și colul uterin sunt căptușite cu epiteliu stratificat, care nu este sensibil la aceste micobacterii.
Soiuri de tuberculoză genitală

Tuberculoza genitală, care afectează ovarele și alte organe, duce la apariția unor modificări în tipul morfohistologic, care sunt caracteristice acestei boli. Boala este de obicei împărțită în următoarele forme:
cronică fără simptome pronunțate, dar cu inflamație productivă;
subacut, care curge într-o formă pronunțată cu proliferare și exudare;
cazuos, însoțit de procese acute severe;
completat, în care focarele de calcifiere sunt încapsulate.
Notă: În funcție de organul genital afectat, este posibilă dezvoltarea salpingo-ooforitei, salpingitei sau endometritei. În funcție de nivelul de activitate, tuberculoza organelor genitale feminine se împarte în:
activ, care durează aproximativ doi ani;
decolorare;
inactiv.
Dacă în primii patru ani înfrângerea trompelor uterine, a ovarelor sau a cavității uterine este considerată o exacerbare, la o dată ulterioară, boala este percepută ca o recidivă. În funcție de tipul de tuberculoză micobacterium, există MBT (+) sau MBT (-). Înfrângerea ovarelor prin acest micobacterium este rară. Cel mai adesea, boala se desfășoară împreună cu o infecție a trompelor uterine. La examen microscopic, tuberculii sunt observați în partea exterioară a ovarului. Uneori, regiunea interioară a corpului luteum, și chiar un folicul izbucnit, suferă semințe cu burgorks. Tuberculii sunt predispuși la mărire și fuziune, ceea ce duce la o degradare cauzală. Această formă nu necesită adesea tratament și dispărea spontan.
Simptomele bolii

De regulă, boala are o natură latentă. Cu toate acestea, există câteva simptome care necesită să vă adresați unui medic cât mai curând posibil pentru a exclude sau a confirma prezența bolii. Principala manifestare a patologiei este infertilitatea. Peste optzeci la sută dintre femeile care au întâmpinat leziuni ale ovarelor, trompelor uterine, colului uterin cu micobacterii tuberculoase nu au putut niciodată să conceapă un copil. Disfuncția menstruală a fost observată la 30-70 la sută dintre pacienții cu acest diagnostic. În același timp, femeile se confruntă cu întârzieri în menstruație cu mai mult de o lună, cu nereguli în ciclu, până la absența menstruației. În acest caz, terapia cu hormoni nu are efect. Aceasta duce la intoxicație și deteriorarea celulelor ovariene.
Principalele simptome ale bolii:
apariția unei dureri acute sau plictisitoare în abdomenul inferior, care nu este asociată zilelor ciclului menstrual;
o creștere a temperaturii până la 37,5 grade, care nu poate fi diminuată cu medicamentele antiinflamatoare;
deteriorare generală datorată intoxicației, inclusiv pierderea poftei de mâncare, slăbiciune, oboseală.

Boala este mult mai puțin probabilă să provoace externare decât alte procese inflamatorii. În forma inițială, când boala este într-un stadiu progresiv, pacientul prezintă vărsături, febră și dureri acute în abdomenul inferior. Din cauza acestor semne, unii medici prescriu o intervenție chirurgicală, suspectând o exacerbare a apendicitei, a unei sarcini ectopice sau a unei apoplexii ovariene. Dacă boala este într-o formă cronică, femeia se confruntă cu perioade frecvente de exacerbare, însoțite de simptome ușoare. Cauzele durerii sunt aderențele, lipsa oxigenului în țesuturi, scleroza vasculară sau deteriorarea terminațiilor nervoase.
Exacerbarea procesului tuberculos determină o întrerupere artificială a sarcinii, un proces inflamator în cavitatea uterină, ovare sau trompe uterine, precum și un tratament fizioterapeutic selectat în mod necorespunzător. La majoritatea pacienților, tuberculoza este latentă, fără a deranja femeia mult timp. Motivul pentru a merge la spital este incapacitatea de a rămâne însărcinată sau o încălcare a ciclului.
Metode de diagnostic

Infecția sistemului reproducător feminin cu micobacterii tuberculoase este determinată folosind metode de cercetare de laborator. În timpul examinării, medicul ține cont de informațiile din anamneză, inclusiv date despre posibile contacte cu persoanele bolnave și infecțiile anterioare ale sistemului respirator. În timpul examinării, este posibil să se identifice o serie de semne caracteristice leziunilor cronice sau acute ale apendicelor uterine. Cu toate acestea, până în prezent, un astfel de studiu este considerat ineficient. Pentru a face un diagnostic, se utilizează teste Koch: tuberculina este injectată sub piele și se evaluează reacțiile focale și generale la medicament. Dacă se constată o reacție generală, se observă o creștere a temperaturii în colul uterin. Pulsul pacientului și temperatura corpului cresc; caracterizat prin ESR mare, o modificare a numărului de leucocite în sânge și alți indicatori.
Manifestarea unei reacții focale este observată în zona afectată. Deci, pacientul se poate plânge de durere în abdomenul inferior și palpare dureroasă. Testul de tuberculină nu este recomandat pacienților cu diabet zaharat și afectarea funcției renale sau hepatice. Cea mai precisă metodă pentru a face un diagnostic rămân studii microbiologice, care pot dezvălui bacilii lui Koch în țesuturi. Pentru a verifica, se iau sânge menstrual, descărcarea din apendicele uterine, material din focarele de inflamație; se efectuează răzuirea endometrială. Semănatul materialului se efectuează de cel puțin trei ori.

O altă metodă eficientă de diagnostic este laparoscopia. Această metodă vă permite să determinați dacă există modificări caracteristice procesului tuberculos. Laparoscopia va prezenta prezența aderențelor, focarele cazoase, lupusul pe peritoneul care acoperă uterul. În timpul operației, medicul poate lua materiale pentru examen bacteriologic și histologic. Adesea, metoda de biopsie și examen citologic este utilizată în diagnostic. Histerosalpingografia este, de asemenea, o metodă importantă pentru a determina obstrucția trompelor uterine și a leziunilor afectate de micobacterii. Rezultatele studiului vă permit să vedeți calcificări în ovare, ganglioni limfatici, deteriorarea trompelor uterine și locuri în care s-a produs descompunerea cazului.
La pacienții tineri care nu au început sex, un semn de infecție genitală poate fi adnexita, care apare în combinație cu amenoree prelungită și afecțiuni subfebrile. Dacă se efectuează o ecografie, medicul poate detecta inflamația și aderențele. Metoda PCR permite, de asemenea, detectarea micobacteriilor. Dacă suspectați sau identificați o boală, este recomandat să contactați un fiziiatician.
Metode de tratament

Tratamentul acestei boli se realizează exclusiv în instituții specializate. Pentru a scăpa de tuberculoza genitală este posibilă numai printr-un tratament complex bazat pe fizioterapie și anti-tuberculoză anti-tuberculoză. Este importantă creșterea caracteristicilor de protecție ale corpului. Pentru aceasta, pacientului i se prescriu complexe de vitamine, o dietă completă și odihnă. Dacă nu a fost posibil să depășiți micobacteriile tuberculoase, va trebui să apelați la intervenția chirurgicală. Metodele de tratament sunt selectate individual, ținând cont de formele tuberculozei, toleranța acesteia și posibila dependență de micobacterii la medicamentele utilizate. Pentru a reduce efectul negativ al tratamentului chimioterapic, medicamentele care conțin calciu, vitaminele C și B sunt prescrise în paralel.
Tratamentul chirurgical este utilizat dacă terapia conservatoare nu a dat rezultate sau se observă inflamație tubo-ovariană. Este posibil să se reexamineze prezența tuberculozei genitale doar după ceva timp după sfârșitul cursului medicamentelor. Acest lucru se datorează faptului că infecția nu dispare imediat. Pacienților li se oferă, de asemenea, tratament spa, în timpul căruia se utilizează metode patogene, climatoterapie, balneoterapie, băi de aer, helioterapie.
La ce să vă așteptați după tratament

Procesele recurente după încheierea terapiei sunt observate la doar șapte la sută dintre pacienți. Complicațiile sunt cauzate de procesul adeziv și de formarea formelor fistuloase ale bolii. 5-7 la sută dintre pacienți reușesc să refacă sistemul reproducător. Este important să ne amintim că sarcina la femeile care au suferit boala și au fost supuse tratamentului se încheie adesea cu avorturi spontane, naștere prematură și hipoxie fetală. Prin urmare, întreaga perioadă de purtare a unui bebeluș ar trebui să fie sub supravegherea specialiștilor. Procesul de vindecare depinde direct de rezistența pacientului la medicamentele utilizate.
Cum să evitați infecția

Vaccinarea este utilizată ca măsură preventivă pentru această boală. Vaccinarea se efectuează în primele luni după naștere, precum și în adolescență. Detectarea la timp a bolii permite reacția Mantoux și fluorografia profilactică. Se recomandă evitarea contactului cu persoanele cu tuberculoză activă. Cele mai sensibile la micobacterii sunt femeile cu imunitate scăzută, aflate într-un stres constant. De îndată ce sunt observate simptome precum neregulile menstruale, incapacitatea de a rămâne însărcinată, inflamația persistentă a organelor pelvine, trebuie să fiți testat pentru infecția cu tuberculoză.
Unele boli infecțioase au o evoluție cronică lungă, periculoase prin dezvoltarea de diverse complicații din partea organelor afectate. Această caracteristică este tuberculoza, foarte răspândită în țara noastră. Boala poate să nu aibă simptome de multă vreme, dar apoi duce la deteriorarea severă a organelor interne și chiar la moartea unei persoane.
Cel mai adesea, boala apare la plămâni, deoarece micobacteriile (agentul cauzal al infecției) sunt transmise în principal de picăturile aeriene. Tuberculoza genitală este una dintre cele mai frecvente localizări extrapulmonare ale acestei patologii.
Tuberculoza este una dintre cele mai frecvente infecții din lume și în Rusia. Această boală apare pentru prima dată la peste 8 milioane de oameni în fiecare an. Și până la 3 milioane de locuitori ai Pământului mor din cauza acestuia pe an. În țara noastră, incidența crește și ea.
Caracteristici ale epidemiologiei tuberculozei sistemului reproductiv:
- Aceasta este cea mai frecventă localizare extrapulmonară a bolii.
- Dintre toate bolile ginecologice, o astfel de infecție apare la 3 la sută dintre pacienți.
- Diagnosticul de viață este dificil prin absența simptomelor vii ale bolii, de aceea o astfel de tuberculoză este detectată în stadiul de complicații sau la autopsie.
Merită împărțit toate cazurile de tuberculoză în primar și secundar. Prima opțiune înseamnă că agentul patogen a ajuns în chiar organul unde există un proces patologic și a provocat boala acolo. Tuberculoza secundară se dezvoltă mult timp după infecția inițială și este asociată cu mișcarea microbilor de la locul infecției cu sânge sau limfa către o altă parte a corpului. Această din urmă opțiune este doar caracteristică tuberculozei genitale.
Toate variantele de tuberculoză ale sistemului reproductiv sunt împărțite în mai multe opțiuni:
- Forma cronică. Cu o astfel de patologie, practic nu există simptome. Este extrem de dificil de diagnosticat.
- Forma subacută. O variantă mai frapantă a tuberculozei genitale. Pacientul simte prezența unei boli care afectează un volum mare de țesuturi ale corpului.
- Forma cazuză este un proces acut strălucitor, cu captarea unui volum mare de organ afectat.
- Proces finalizat. Toate focurile de infecție din sistemul reproducător sunt localizate în capsule ale țesutului conjunctiv și a celulelor imune.
Această clasificare ajută să înțelegem de ce nu toate cazurile de tuberculoză genitală sunt ușor de detectat.
Motivele
Cauza imediată a infecției cu tuberculoză este una - infecția cu tuberculoza cu micobacterium (bacilul lui Koch). Acest agent patogen are o serie de proprietăți care îi permit să supraviețuiască în populația umană, să se multiplice și să provoace tot mai multe cazuri de boală.
Aceste proprietăți includ:
- Rezistența peretelui celular la acizi.
- Impermeabil la uscare. Pot fi în particule de praf mult timp.
- Ei sunt capabili să-și schimbe propria compoziție antigenică și să mute, ceea ce le permite să evite tratamentul cu principalele medicamente anti-tuberculoză.
- Capabil să formeze forme de L care să le permită să supraviețuiască condițiilor adverse de mediu.
- Ele provoacă un răspuns imun întârziat. Leucocitele corpului uman nu distrug imediat microbul, macrofagele absorb micobacteriul, unde poate supraviețui ani de zile.
Tuberculoza genitală se dezvoltă după cum urmează:
- Atenția principală a infecției este de obicei localizată în plămâni, mai rar în intestine. Aici se găsesc micobacterii la luni și ani de la infecția inițială.
- Sub influența diverșilor factori adversi, apărarea imunității organismului este perturbată. În acest moment, se observă reactivarea tuberculozei, descoperirea microbului în sânge și sedimentarea în alte organe.
- Mai puțin frecvent, cu stres, infecții cronice, înfometare, tuberculoză din intestine se pot răspândi prin peritoneu la trompele uterine prin contact.
- Tuberculoza provoacă un răspuns inflamator la locul leziunii, formează focare de necroză. În jurul lor, se formează capsule din celule ale sistemului imunitar și țesut conjunctiv.
- Adesea, agentul patogen pătrunde în organele sistemului urinar prin contact.
Infecția cu transmitere sexuală cu tuberculoză este posibilă doar teoretic. Celulele tractului genital extern sunt rezistente la acest agent patogen.
Simptomele la femei
Boala tuberculozei organelor genitale ale bărbaților este extrem de rară. Genitale interne la femei sunt predispuse la efectele acestui microb. Prin urmare, este necesar să se analizeze mai detaliat opțiunile de infecție la sexul mai slab.
Există următoarele forme ale bolii în această zonă a corpului:
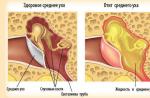
- Cea mai frecventă variantă a bolii este tuberculoza genitală la femeile din trompele uterine. Deoarece organul are puțini receptori nervoși, boala apare adesea ca o leziune cronică, asimptomatică.
- Tuberculoza uterului - în acest organ, micobacteriile provoacă inflamații pe membrana interioară, afectând rar mușchii și straturile seroase.
- Tuberculoza organelor genitale feminine din zona ovariană - leziunea apare prin contactul trompelor uterine. Boala poate dezactiva complet unul dintre organele pelvine.
- Tuberculoza colului uterin și a organelor genitale externe este foarte rară, dar poate apărea în continuare. Acest lucru este facilitat de rețeaua circulatorie comună cu organele genitale interne.
Fiecare dintre variantele de daune aduse sistemului reproducător are propria imagine clinică.
Tuberculoza apendicelor uterine
Merită să ne amintim că tuberculoza genitală este o boală cu simptome scăzute. Iar cea mai frecventă înfrângere de micobacterium a organelor genitale feminine nu face excepție. Tuberculoza trompelor uterine poate trece neobservată mult timp până când duce la obliterarea tubului și alte complicații.
Principalele simptome sunt:
- Infertilitatea este cel mai frecvent semn al patologiei trompelor uterine. Sperma și ovulul se întâlnesc și se contopesc într-un zigot în acest organ, astfel un proces inflamator prelungit poate provoca infertilitate.
- Durerea durerii în partea inferioară a abdomenului. Acest simptom nu este întotdeauna găsit, dar cu forme cazoase și subacute, durerea poate fi destul de pronunțată.
- Aceleași variante clinice sunt însoțite de o creștere a temperaturii corpului, slăbiciune generală și stare de rău.
Nu uitați că procesul tuberculos poate fi transferat prin contact la ovare. În acest caz, pot apărea și alte simptome:
- Infertilitatea persistă. Un alt mecanism este atașat la componenta conductei. Procesul producției de ouă este perturbat.
- Tulburarea menstruației este posibilă. Ovarele reglează majoritatea modificărilor hormonale din corpul unei femei. Prin urmare, inflamația tuberculoasă din acest organ contribuie la modificări hormonale grave în organism.
- Tuberculoza cronică ovariană provoacă fenomene androgenice la o femeie. Lipsa hormonilor sexuali feminini duce la un exces relativ de bărbați. La femei, grăsimea este depusă în funcție de tipul masculin, există o creștere excesivă a părului deasupra buzei și în zona areolară.
Deoarece TB genitală este secundară tuberculozei pulmonare, sunt posibile simptome respiratorii. Acestea includ tuse, hemoptiză și dureri toracice.
Tuberculoza uterină
Infecția principalului organ reproducător feminin al uterului are, de asemenea, simptome nespecifice. O astfel de tuberculoză are loc ca adenomioză, o altă boală ginecologică.
Cauza bolii constă în răspândirea micobacteriilor cu sânge prin căptușeala interioară abundentă a uterului. Pe suprafața endometrului apar tuberculi mici - tuberculi, care sunt multiple focare de inflamație.
Simptomele tuberculozei uterine:
- Disfuncție menstruală. Cel mai frecvent simptom al bolii. Inflamarea în cavitatea uterină determină cel mai adesea respingerea profunda a endometrului în timpul menstruației. Mai rar, procesul tuberculos contribuie la întârzierea menstruației sau la scăderea numărului de perioade.
- Aderențe - se pot forma punți de țesut conjunctiv în interiorul cavității uterine. Această complicație duce la apariția unor dureri de tragere severe în partea inferioară a abdomenului. Aderențele pot cauza durere atunci când vă deplasați, aplecați și în timpul menstruației.
- Deoarece există o inflamație cronică în cavitatea uterină, ovulul fertilizat nu este în măsură să se implanteze într-un perete atât de deteriorat. Prin urmare, simptomele bolii pot fi infertilitatea sau avortul în sarcina timpurie.
Simptome ca acestea ar trebui să alerteze o tânără. Principalul contingent al femeilor cu tuberculoză sunt fetele cu vârste între 20-30 ani.
Tuberculoză genitală externă
Printre organele genitale externe, cel mai adesea procesul tuberculos afectează partea vaginală a colului uterin. Alte părți ale vaginului sunt acoperite cu epiteliu, care protejează organul de inflamațiile tuberculoase, astfel încât inflamația nu poate trece peste ele.
Simptomele acestei forme rare ale bolii:
- Infertilitate. Prin organul inflamat, sperma nu este capabilă să pătrundă în uter, astfel încât ovulul rămâne nefertilizat. O astfel de infertilitate este mai ușor de diagnosticat decât alte forme, deoarece inflamarea este detectată deja la examinarea în oglinzi.
- Spotting intermenstrual în zona intimă. Această manifestare nu este specifică și apare cu orice altă boală a colului uterin. Sângerarea este uneori de natură de contact și apare în timpul actului sexual.
- Durere în abdomenul inferior. Acest simptom este adesea provocat de intimitate, deoarece focalizarea inflamației este deteriorată mecanic.
Rarele focuri de inflamație de pe suprafața vulvei pot fi nedureroase, dar sunt de obicei găsite de o femeie pe cont propriu.
Simptome la bărbați
Printre organele intime la bărbați, scrotul și testiculele din el sunt cel mai adesea afectate. Principalele manifestări ale bolii:
- Durere în scrot, care este provocată de mișcări și iritații mecanice.
- Durerea poate radia către perineu și partea inferioară a spatelui.
- Culoarea pielii se schimbă. Există roșeață și umflături în zona intimă.
- Un ulcer se poate forma pe capul penisului dacă procesul tuberculos are loc pe suprafața pielii.
- Fistulele se dezvoltă uneori pe scrot sau pe suprafața perineului, care se deschid direct pe piele.
- Tuberculoza prostatică se manifestă prin durere și greutate în anus, dorință frecventă de defecare și disconfort în timpul actului sexual.
Chiar și forma ulcerativă a unei boli a sistemului reproducător este rareori transmisă prin contactul cu o altă persoană.
Există două forme de leziune genitală la bărbați:
- Opțiune ascuțită. O formă rară a bolii, deoarece micobacteriile provoacă inflamații incomplete. Acest proces se manifestă prin durere severă cu iradiere abundentă de-a lungul perineului și partea inferioară a spatelui. Testiculul afectat se inflamează și se umflă sever. Temperatura corpului crește la valori febrile (40 de grade). Apar frisoane, starea generală de sănătate se agravează. Astfel de manifestări pot fi confundate cu clinica epididimitei, dar după o săptămână, un loc dens de tuberculoză este palpat la locul inflamației.
- Tuberculoza genitală cronică. Aceasta este o variantă mai frecventă cu un debit lent și lent. Temperatura corpului rămâne normală sau ușor ridicată. În zona genitală, există o umflare mică sau nu există manifestări externe. Durerea poate fi complet absentă. Epididimul este palpabil sub forma unui cordon dens și tuberos. În această zonă se poate deschide un ulcer sau fistulă.
Pentru o examinare obiectivă a tuberculozei de prostată, se efectuează o examinare rectală digitală. Așa se constată o compactare sau o înmuiere neuniformă, ceea ce indică un focal al necrozei brise.
Diagnostice
Orice căutare diagnostică începe cu colectarea unei anamneze a bolii. Contactul cu pacienții cu tuberculoză, leziunile anterioare ale plămânilor sau intestinelor pot fi deja un indiciu excelent pentru medic. Prin urmare, trebuie să informați specialistul despre toate caracteristicile istoricului dumneavoastră medical.
Alte metode de diagnostic:
- Examenul ginecologic în oglinzi - vă permite să diagnosticați tuberculoza organelor genitale externe și a colului uterin, pentru a exclude alte boli frecvente nespecifice ale zonei intime. Tuberculoza apendicelor poate fi asumată prin deplasarea și deformarea bolților vaginale.
- Studiile imunologice ale tuberculinei sunt o metodă specială pentru diagnosticarea tuberculozei oricărei localizări. Un test clasic Mantoux sau un test mai specific de diaskin este efectuat.
- Electrotermometrie cervicală - un proces inflamator este indicat de o creștere a temperaturii în zona cervicală cu mai mult de 1 grad față de temperatura corpului.
- În analiza generală a sângelui, numărul de limfocite din formula leucocitelor și accelerarea ESR sunt crescute.
- Examinarea microbiologică este cea mai precisă metodă de diagnostic. De la locul inflamației, materialul este luat sub formă de răzuire sau înroșire. Uneori este suficient un studiu asupra sângelui menstrual. Semănatul se efectuează pe medii speciale de nutrienți, după care se detectează creșterea bacilului Koch.
- Cea mai simplă modalitate de a detecta agentul patogen și de a evalua sensibilitatea la antibiotice este folosirea unei reacții în lanț de polimeri.
- Tuberculoza anexală necesită uneori metode invazive. Cum ar fi laparoscopia. În timpul examinării cavității abdominale, se găsesc zone de inflamație sau aderențe.
- Ultrasonografia poate ajuta suspecta tuberculoză genitală, dar nu confirmă diagnosticul. Cu toate acestea, poate fi unul dintre primii pași în diagnostic.
- Metode mai puțin specifice și precise decât cele enumerate: cercetări serologice, imunologice, metoda flotării materialului.
Nu toate metodele enumerate sunt întotdeauna necesare, calea de diagnostic în fiecare caz specific este determinată de medicul curant.
Tratament
În timpul tratamentului tuberculozei, medicul urmărește mai multe obiective: distrugerea agentului patogen și lupta împotriva simptomelor bolii. Este posibil să eliminați focalizarea bolii cu ajutorul chimioterapiei specifice sau a intervenției chirurgicale.
Tuberculoza extrapulmonară este o indicație pentru spitalizarea unui pacient, deoarece doar într-un cadru spitalicesc se poate selecta tratamentul optim și riscul de infectare a altora poate fi exclus.
Terapia non-medicamentoasă pentru tuberculoză:
- Mod sigur pentru pacient.
- Alimentație completă cu o mulțime de alimente valoroase din punct de vedere energetic.
- Terapia cu vitamine.
- Fizioterapie. Fonoforeza cu lidază, hidrocortizonul ajută cel mai bine. Curentul sinusoidal și alte metode de tratament contribuie, de asemenea, la recuperare.
- Tratamentul sanatoriu este prescris numai în perioada de reabilitare.
Tuberculoza genitală este tratată cu medicamente. Pentru chimioterapie, utilizați:
- Izoniazidă.
- Fluorochinolone.
- Rifampicină.
- Streptomicină.
- Pirazinamida.
- Aminoglicozidele.
- Cycloserine.
Medicul selectează diferite scheme de tratament în funcție de sensibilitatea agentului patogen.
Terapia auxiliară se realizează cu antioxidanți, imunomodulatori, acid ascorbic. Temperatura este scăzută cu antipiretice, iar durerea este eliminată cu medicamente antiinflamatoare nesteroidiene.
La tratamentul chirurgical se recurge în prezența unor aderențe mari, a ineficienței tratamentului medicamentos, la formarea fistulelor sau a ulcerelor. O astfel de intervenție nu elimină tuberculoza genitală, tratamentul necesită chimioterapie ulterioară.
profilaxie
Prevenirea formelor extrapulmonare ale bolii se realizează cu vaccinul BCG. Același vaccin protejează împotriva formelor generalizate ale bolii.
Spitalizarea pacienților și evitarea contactului cu aceștia reprezintă o metodă nespecifică de prevenire. Ele ajută la protejarea organismului cu o alimentație bună, condiții bune de viață și de muncă și profilaxie vitaminică.