Mulțumiri
Site-ul oferă informații de referință exclusiv pentru a vă familiariza. Diagnosticul și tratamentul bolilor trebuie să fie sub supravegherea unui specialist. Toate medicamentele au contraindicații. Consultarea unui specialist este obligatorie!
Străpungere Aceasta se numește o puncție a corpului efectuată pentru gardul țesăturii pentru analiză sau în scopuri terapeutice.Puncția de diagnosticare vă permite să introduceți o substanță de alimentare cu raze X, să luați țesături pentru analiză sau controlați presiunea în inimă sau în recipientele puternice.
Cu ajutorul puncției terapeutice, puteți să turnați în cavitate sau medicamente de organe pentru a produce exces de gaz sau lichid, clătiți organul.
Puncție pleurală
Indicații:Puncția pleurală este numită în cazul în care exudarea este colectată în Plegre. Se face pentru a determina boala, precum și pentru a facilita starea pacientului.
Tehnica de exploatație:
Pentru procedură, un ac nu este mai mic de 7 cm și o seringă de 20 de mililitoni. Procedura se efectuează sub anestezie locală utilizând Novocaine. În timpul procedurii, pacientul se întoarce la medic, înclinându-și coatele pe masă. Mâna de pe partea laterală a gardului de țesătură trebuie ridicată că nervurile se răspândesc ușor. Locația exactă este determinată pe baza măsurilor preliminare de diagnosticare.
Dacă trebuie să pompezi din cavitatea pleurală a excesului de fluid, se utilizează pickupul. Acul pentru o puncție se alătură capacității cu o tubulă de la care aerul se rotește. Sub acțiunea picăturii de presiune, lichidul din organ curge în recipient. Procedura se face de mai multe ori la rând.
Puncția măduvei spinării
Se efectuează pentru tratament și diagnosticare. Face procedura medicului.Tehnica de exploatație:
O perforare este efectuată folosind un ac de până la 6 cm lungime, copii - un ac obișnuit. Pacientul se află pe lateral, apăsând genunchii la stomac și bărbia până la piept. Acest lucru vă permite să împingeți ușor procesele de presare. Procedura se efectuează sub anestezie locală ( novocaine.). Placa Prolque este procesată de iod și alcool.
Punctul se desfășoară în departamentul lombar, de obicei între a treia și a patra vertebre. Pentru a determina boala, este necesară 10 ml de lichid spinal. Un indicator important este rata de expirare a fluidului. Într-o persoană sănătoasă, ar trebui să se evidențieze la o viteză de 1 picătură în 1 secundă. Lichidul trebuie să fie transparent și incolor. Dacă presiunea este ridicată, lichidul poate chiar să curgă în scurgeri.
Pe parcursul a 2 ore după procedură, pacientul este prescris să se întindă pe spate pe suprafața plană. Timp de 24 de ore este interzisă să faceți o poziție așezată sau în picioare.
Un număr de pacienți după procedură există greață, durere de migrae, durere coloana vertebrală, letargie, suferință afectată. Astfel de pacienți sunt prescrise penacetin, urotropină, amidopină.
Punctul stern - Cercetarea măduvei osoase
Această procedură vă permite să determinați starea măduvei osoase polare prin peretele frontal al sternului.Indicații:
- Sindroame mieloplastice,
- Metastaze de neoplasme.
Pielea în locul puncției este lubrifiată cu alcool și iod. Procedura se efectuează sub anestezie locală ( novocaine.). Pentru o puncție, un ac special al casierului, care este introdus în regiunea a treia sau a patra margine, în mijlocul pieptului este utilizat. Când introduceți, acul se derulează de-a lungul axei longitudinale. După introducerea corectă a acului, seringa este atașată la ea, care sunt scoase măduva osoasă. Este necesar doar 0,3 ml. Procedura se efectuează încet. După ce a prins acul, scaunul de puncție este blocat cu un șervețel steril. Este deosebit de dificil să se facă perforarea copiilor, deoarece sânii lor sunt încă foarte moi și este ușor de trecut, precum și pacienți, pentru o perioadă lungă de timp, primind medicamente hormonale provocând osteoporoza.
Biopsie ficat
În ciuda abundenței diferitelor metode de diagnosticare a sondajului hepatic, uneori este un fragment de celule și apoi trebuie să recurgeți la puncție.Punctura este o procedură mai puțin traumatică decât intervenția chirurgicală. Procedura poate fi efectuată orbește și sub controlul microvideocamera ( laparoscop). Punctul pleacă după el însuși un risc mic.
Indicații:
- Ficatul Neoplasm
- Încălcarea ficatului,
- Bule bull și canale
- Leziunea toxică a țesuturilor hepatice.
Puncția orb este făcută sub anestezie locală și confiscarea laparoscopică a particulelor de țesut - sub anestezie generală.
Cu o procedură laparoscopică în peretele abdominal, o gaură este făcută cu un diametru de cel mult 2 cm, un laparoscop cu un bec este introdus prin el. O astfel de procedură permite medicului să vadă întregul corp, colorarea și aspectul său. Pentru introducerea acului, se face o altă gaură mică, prin care gazul este pompat în cavitatea abdominală. Gazul alunecă un pic de organe interne și, astfel, vă permite să țineți unelte în siguranță la locul de funcționare.
După procedură, gaura pentru laparoscop este cusută, iar pentru acul este pur și simplu blocat cu tencuiala.
Punctul orb este realizat cu un ac lung, similar cu acul medical obișnuit. Puncția poate fi făcută în peretele abdominal sau într-un piept - locul alege medicul în funcție de care sunt necesare țesături pentru cercetare. Procedura se efectuează sub controlul ultrasunetelor.
Este necesar să știți că această manipulare poate dăuna sănătății pacientului. Prin urmare, este prescris numai în cazuri extreme.
După operație, pacientul are dureri de aproximativ două zile. În cazuri rare, fistula se formează în locul procedurii, sângerarea se dezvoltă, inflamația peritoneului. Există o probabilitate de infecție, întrerupere a integrității altor organe ale cavității abdominale.
Contraindicații:
- Inflamația peritoneului,
- Inflamația diafragmei
- Bolile vasculare
- Probabilitatea hemangiomului ficat.
Rinichiul biopsiei
Această procedură se efectuează sub controlul ultrasunetelor. Tehnica a fost creată în mijlocul secolului al XX-lea. Deși această metodă este utilizată destul de des, nu există indicații clare pentru puncție. Cu toate acestea, informativitatea este foarte mare.Biopsia renală vă oferă posibilitatea:
- Determină boala exactă
- Prezice dezvoltarea de alertă și planificați o ramură a corpului,
- Determină schema de terapie
- Determinați procesele care trec în autoritate.
În scopuri de diagnosticare la:
- Prezența proteinei în urină în cantitatea de mai multe grame de 24 de ore,
- Sindrom nefrotic
- Prezența sângelui în urină,
- Sindromul de urină
- Insuficiență renală acută
- Încălcarea activității rinichilor cauzată de bolile sistemice,
- Încălcarea șoferului rinichilor.
- Pentru a atribui tratament, precum și pentru a controla progresul tratamentului.
- Un rinichi este îndepărtat
- Bad Sângersood Sânge
- Blocarea venelor renale
- Anevrismul vaselor de rinichi,
- Încălcarea ventriculului drept,
- Pionephrozis.
- Luând rinichi,
- Rinichiul polichistic
- Starea inadecvată a pacientului.
- Insuficiență renală
- Periatherity în formă de nodul,
- Mobilitate rinichi.
- Majoritatea pacienților au hematoame care trec într-un timp scurt,
- Sângerare ( foarte rar).
Pumnul glandei tiroide sub controlul ultrasunetelor
 Puncția este una dintre metodele cele mai exacte pentru diagnosticarea diferitelor boli tiroide. Procedura se efectuează sub controlul ultrasunetelor și vă permite să atribuiți absolut cu precizie tipul de tratament.
Puncția este una dintre metodele cele mai exacte pentru diagnosticarea diferitelor boli tiroide. Procedura se efectuează sub controlul ultrasunetelor și vă permite să atribuiți absolut cu precizie tipul de tratament. Sub controlul cu ultrasunetele, acul se încadrează tocmai în locul necesar, ceea ce reduce probabilitatea de rănire. Procedura este sigură și nu are contraindicații. Este permis să o facă de până la trei ori pe săptămână chiar și în timpul sarcinii.
Indicații:
Diagnosticarea bolilor tiroide. Prezența chistului sau a nodulilor este mai mare de 1 cm., Terapia în creștere sau non-medicament. Probabilitatea unui proces malign. Prezența neoplasmelor la persoane mai mici de 25 de ani.
După perforare, pacientul poate simți o durere slabă în locul manipulării, care trece repede.
Un ac foarte subțire este utilizat pentru puncție, prin urmare, probabilitatea unei tumori este eliminată.
Această metodă este atribuită numai dacă nu dau informații suficiente pentru a numi tratament.
Punctul de suveran
Procedura este atribuită ca diagnostic sau pentru efecte terapeutice. Deoarece nu este dureros, anestezia nu este folosită.Indicații:
- Prezența excesului de lichid sinovial în articulații,
- Infuzia medicamentelor în cavitatea articulației ajută la reducerea durerii și îmbunătățirea mobilității articulației,
- Punch ajuta în unele cazuri verifică efectul tratamentului artritei infecțioase,
- După rănirea în articulație, sângele se poate acumula, puncția este, de asemenea, atribuită pentru ao elimina.
Puncția terapeutică se face cu scopul:
- Perfuzie în medicamentele hormonale din cavitate. Ajută la reducerea intensității procesului inflamator. Este interzis să faceți atunci când infectează articulația,
- Infuzie de acid hialuronic pentru a reduce intensitatea durerii în osteoartrită, precum și creșterea mobilității articulației,
- Infuzia de chondroprotectorori - substanțe care ajută la restabilirea țesuturilor articulației afectate în timpul osteoartritei. Asigurați durerea, suspendarea dezvoltării bolii.
- Prezența infecției în articulație sau în piele peste articulație,
- Prezența leziunilor psoriazice ale pielii sau a rană într-un loc în care ar trebui introdus acul,
- Probleme cu reducerea sângelui.
Biopsia de sân
Această procedură este prezentată în complexul cu alte măsuri de diagnosticare.Indicații:
- Sigiliile, noduli,
- Ulcere
- Schimbarea stării pielii
Pregătirea pentru puncție:
- Cu 7 zile înainte de procedură nu beau aspirină sau medicamente care reduc coagularea sângelui.
- Sarcina,
- Intoleranță individuală la analgezice.
Pentru o puncție, se utilizează un ac subțire subțire pentru injecții. Procedura este efectuată fără anestezie, deoarece este practic nedureroasă și nemizmisibilă. Nu există nici o deteriorare a corpului, cu excepția unei mici puncție care se vindecă rapid.
În unele cazuri, este necesar să se utilizeze un pistol de biopsie sau un ac cu un diametru mare. Apoi anestezia este folosită sau lidocaină. O astfel de tehnică este utilizată dacă tumoarea este deja atât de mare încât poate fi iertată.
După puncție, pieptul poate să se umfle ușor. Cu toate acestea, după câteva zile, totul trece. Dacă durerea și sentimentele neplăcute sunt foarte enervante, este necesar să atașați gheața la piept și să beți anestezic fără aspirină. Infectate cu puncție este foarte rară.
Prin peretele abdominal, puncția se efectuează în timpul ASCITE. Procedura poate fi purtată atât de caracter terapeutic, cât și de diagnosticare. Pacientul ia o poziție de ședere. Această manipulare se desfășoară utilizând un instrument special - Troscar. Lichidul din cavitatea abdominală este suge încet.
Biopsia prostatei
Creionul glandei de prostată este prescris pentru a determina boala oncologică sau a clarifica diagnosticul în procesele inflamatorii cronice. Procedura vă permite să determinați compoziția morfologică a neoplasmului, prezența celulelor maligne, a fundalului hormonal.Biopsia penală a glandei de prostată se realizează prin două metode:
- Transrectal. . Trocar este introdus prin rect. Procedura se efectuează "orbește", la putere. Medicul introduce pacientul la rectorul pacientului și le strânge și direcționează scula. După procedură, o flăcări de tifon este introdusă în rect pentru o zi. Acul este folosit foarte subțire, o cantitate mică de secreție este acționată prin el.
- CINERY. . În perineum nu mai este făcut într-o lungime de 3 cm. O prostată este detectată prin el și este introdusă Trocar.
Complicații:
- Integritatea afectată a rectului sau a vaselor din apropiere,
- Embolismul arterei pulmonare,
- Transferul celulelor maligne către alte organe.
Pregătirea pentru biopsie:
- Seara, în ajunul deșeurilor de curățare a intestinului,
- Luând antibiotice
- Recepția medicamentelor care reduc funcția intestinului motor.
Tehnica de exploatație:
Pacientul cade pe spate, el este făcut de anestezie locală. Dacă pacientul este prea agitat, este prescris o anestezie globală ușoară. Procedura se efectuează utilizând un trocar. Acul este introdus prin pielea picioarelor. Pentru ca acul să nu pătrundă prea adânc și nu a rănit alte organe, o mașină specială sperase pentru ea. Este suficient să introduceți acul la adâncimea de centimetru - una și jumătate până la glanda prostată pentru gardul materialului.
Există ace care se toarnă simultan o cantitate mică de alcool pentru a preveni variația celulelor canceroase în uretra.
Pentru a nu curge de la rană, medicul își introduce degetul în rect și presează locul puncției.
Achiziționarea Gaimor Tasky
 Prima astfel de procedură a fost deja efectuată cu mai mult de o sută de ani în urmă și până în prezent, este utilizată cu succes pentru terapia inflamației sinusului aparent al nasului. Această procedură este utilizată ca metodă de diagnostic și terapeutică. Aceasta face posibilă identificarea volumului de exudat sau mai degrabă diagnosticarea bolii, verificați starea sinusurilor.
Prima astfel de procedură a fost deja efectuată cu mai mult de o sută de ani în urmă și până în prezent, este utilizată cu succes pentru terapia inflamației sinusului aparent al nasului. Această procedură este utilizată ca metodă de diagnostic și terapeutică. Aceasta face posibilă identificarea volumului de exudat sau mai degrabă diagnosticarea bolii, verificați starea sinusurilor. Indicații:
- Obstrucționarea fatalității sinusurilor
- Ineficiența terapiei medicamentoase în formă cronică sau ascuțită,
- Bunăstarea slabă a pacientului, durerea în proiecția sinusurilor, durerilor de cap,
- Sânge de sânge în Pazukha
- Creșteți nivelul de exudat în sinus
- Pentru introducerea radiologiei X.
- Vârsta timpurie a copiilor
- Boli grave generale
- Procese infecțioase acute
- Încălcarea formării sinusurilor aparente.
Pentru o puncție, nu este nevoie niciun preparat. Cavitatea nazală este spălată înainte de aceasta, o soluție de lidocaină sau de dicțiune cu adrenalină este aplicată la mucoasa nasului. În soluție, ele sunt înmuiate în Turund și îl introduc în cursa nazală.
Pentru o puncție, acul Kulikovsky este utilizat la care seringă este atașată după introducere pentru a suge conținutul sinusurilor. După aceea, soluția de vindecare este turnată în sinus. Este permisă efectuarea unui curs de tratament cu punctele și după instalarea unui tub constantă de drenaj.
Posibile complicații:
- Perforarea sinusurilor de perete superioare,
- Încălcarea integrității navelor și a sângerării,
- Embolismul aerian
- Perforarea peretelui frontal al sinusurilor.
Dar, potrivit unor date, combinația de perforări și antibiotice face posibilă utilizarea unor medicamente mai moi. În plus, proconble nu are aproape nici o contraindicație.
Nu ar trebui să se creeze că, făcând o puncție o dată, va trebui să recurgeți la această procedură de mai multe ori. Depinde de fluxul individual al bolii.
Punch Pericardda.
Punctura Pericard este efectuată pentru eliberarea pericardului din Exud.Procedura se efectuează sub anestezie locală ( novocaine.). Pentru o puncție, se utilizează un ac lung la care se atașează seringa. Procedura necesită un medic de mare artă, deoarece există o șansă de deteriorare a inimii.
Skushina Vera Nikolaevna.
Terapeut, Educație: Universitatea Medicală de Nord. Experiență de lucru de 10 ani.
Articole postate
Pentru mulți, puncția creierului este considerată subconștient periculoasă, dar de fapt nu este. Dacă deține un medic experimentat, este absolut sigur. Este datorită faptului că ea se găsește în țesuturile creierului de mlaștini, pentru a determina conținutul neoplasmelor și starea altor patologii.
Dar există o serie de pericole cu care puteți întâmpina în această procedură. Să ne ocupăm.
Punctul este realizat de un ac special care, penetrarea țesăturii creierului, poate face un gard de lichid din ea. Pentru puncție a fost în siguranță, trebuie să urmați o serie de reguli:
- Zona capului în care se va face puncția trebuie să fie dezinfectată cu atenție. În primul rând, acesta este tratat cu peroxid de hidrogen și după ce este lubrifiat abundent cu iod.
- Pentru procedură, este imposibil să se folosească un ac convențional, doar o perforare specială, care este un capăt prost. Este produsă largă și echipată cu Mandren.
- Ar trebui să existe 2 ace în stoc, dintre care unul va fi liber, dacă primul blochează țesutul cerebral.
- Punctura trebuie făcută la o adâncime de cel mult 4 cm. Numai este posibil să se asigure siguranța gardului și să împiedice pătrunderea secretului purulent.
- Înainte de procedură, pacientul ar trebui să fie golit.
- Este necesară o imobilitate a pacientului complet, deci poate fi fixată cu dispozitive speciale.
Domenii de exploatație, indicații, contraindicații
O astfel de cercetare se desfășoară în zone în care există o suspiciune de formare a puroiului, cel mai adesea este:
- partea inferioară a lobului frontal;
- partea inferioară a acțiunii temporale;
- drumul;
- lângă un proces mastoid.

Puncția este luată pentru a diagnostica patologiile creierului, cum ar fi:
- daune infecțioase la SNC;
- procesul inflamator în SNC;
- boli bacteriene, virale, fungice;
- infecția țesuturilor cerebrale cu tuberculoză sau sifilis;
- sângerare;
- scleroză multiplă;
- neoplasme de orice tip;
- patologia planului neuralgic;
- edemul țesutului cerebral;
- probleme cu sistemul vascular.
Important! Înainte de procedură, pacientul într-un chestionar special ar trebui să fie remarcat o listă de medicamente pe care le ia în acest moment dacă este alergic la anestezie sau medicină și are probleme cu coagularea sângelui.
Procedura este interzisă dacă:
- pacientul se află în orice stadiu de sarcină;
- este într-o stare de șoc traumatic;
- a pierdut o mulțime de sânge;
- există hematoame intracraniene;
- diagnosticați abcesul creierului;
- există o mulțime;
- hipertensiunea arterială este diagnosticată;
- există leziuni abundente infecțioase și purulente pe spate;
- există defalcări lombare;
- creierul este rănit.
Cum să efectuați o procedură
Pentru ceea ce face ca procedura să fi identificat, acum trebuie să vă ocupați de metodele acestuia. Ele sunt diferite și depind direct de zona în care fluidul este gard.

Ventricul lateral frontal corn
Procedura ventriculară a acestei zone se efectuează după cum urmează:
- Pacientul se află pe spate când trebuie să dezvălui o tumoare în creier. De obicei, pacientul cade pe o parte sănătoasă, astfel încât medicul să fie mai convenabil pentru a produce puncție din partea afectată.
- Capul se înclină ușor la piept.
- Scaunul de puncție este dezinfectat cu atenție și dublat cu iod de două ori.
- Desenați o linie de puncție, care ar trebui să treacă cu un ghid în formă de a cincea, trecând punctul din Kochra. Este acoperit cu un strat de o soluție de verdeață de diamant.
- Capul este închis cu o foaie sterilă.
- Orice anestezic local, la care pacientul nu are alergii, este anestezând zona de puncție, cel mai adesea este novocaină.
- Cu ajutorul scalpelului face o incizie pe linia planificată.
- Săpând fereastra trepanică pe un craniu gol.
- Pe teaca cerebrală solidă a neurochirurgului face o incizie în formă încrucișată. Spălate ceara sau produce electrocoagularea. Pentru ce? Pentru a opri sângerarea, iar ultima metodă este cea mai eficientă.
- Canulul este introdus în țesătura creierului la o adâncime de cel mult 5-6 cm, astfel încât aceasta trece paralel cu liniile focarului. Când au fost perforați pereții ventriculului lateral, medicul va simți un eșec mic.
- Prin canula imersată, lichiorul gălbuie va începe să curgă. După ce a pătruns în cavitatea gastroincing, medicul fixează acul și controlează volumul și viteza lichidului închis folosind Mandren.
Adesea, presiunea înaltă este prezentă în cavitatea ventriculului și dacă nu este controlată, lichidul va trece prin jet. Acest lucru va duce la faptul că problemele neuralegice vor începe la pacient.
Volumul admisibil al gardului fluid este în intervalul de 3-5 ml. Este important de reținut că, în paralel cu prepararea camerei pentru prepararea puncției și camera de operare, deoarece există un risc ridicat ca aerul să intre în zona de testare sau adâncimea puncției va fi redundantă, ceea ce poate declanșa leziunea vasului de sânge. În aceste cazuri, pacientul va funcționa urgent.

În cazurile de puncție, copiii folosesc tehnici pentru teama de dogliotti și Gameanovich:
- În primul caz, puncția se efectuează prin orbită.
- În al doilea - prin partea inferioară a osului temporal.
Ambele opțiuni au o diferență semnificativă față de procedura tradițională - pot fi repetate cât de mult au nevoie. Inhibă această procedură prin izvorul deblocat, tăindu-l pe piele deasupra lui. În același timp, există un pericol grav ca copilul să dezvolte o fistulă.
Cornul din spate al creierului
Tehnologia gardului lichidului din regiune se efectuează în următoarea ordine:
- Pacientul cade pe stomac. Capul lui este strâns fixat în așa fel încât cusătura sagitală să fie strict în mod strict în cavitatea mediană.
- Procesul pregătitoare este identic cu procedura de mai sus.
- Tăierea țesuturilor cranii se desfășoară în paralel cu cusătura de mătură, dar astfel încât să treacă pe punctul de dandy, care ar trebui să fie strict în mijlocul său.
- Luați acul numărul 18, care este folosit strict pentru acest tip de puncție.
- Se injectează sub înclinare, direcționând marginea acului în marginea exterioară a orbitei la o adâncime de cel mult 7 cm. Dacă procedura este efectuată la un copil, adâncimea de puncție nu trebuie să depășească 3 cm.
Nizhny corn al creierului
Principiul procedurii este similar cu cele două anterioare:
- pacientul trebuie să stea pe lateral, deoarece câmpul de operare va fi partea din cap și chiuveta urechii;
- linia de tăiere va merge la 3,5 cm de auditivul exterior și 3 cm deasupra acesteia;
- o parte din osul de pe acest site va fi eliminată;
- face o tăietură pe o teacă solidă a creierului;
- acestea vor fi introduse cu 4 cm de acul de puncție, îndreptându-l spre partea superioară a cochiliei urechii;
- va ține un gard al lichiorului.

Imagine clinică după procedură
Desigur, simptomele după gardul de puncție sunt diferite, dar pot fi combinate într-o imagine clinică comună:
- Durere în capul unei intensități și durată diferite.
- Shipding lung și vărsări de vărsare.
- Sudacitatea și starea slabă.
- Eșecul sistemului cardiovascular.
- Încălcarea funcției respiratorii, în cazuri rare, pacientul poate avea nevoie de ventilație artificială a plămânilor.
- Probleme neuralegice.
Din experiența neurochirurgului și a aptitudinilor sale depinde direct, dacă pacientul va avea simptomele de mai sus. Procedura trebuie implementată strict pentru instrucțiunile medicale, care pot garanta absența complicațiilor după puncție.
Este important nu numai să fixați corect pacientul, ci și să determinați cu precizie zona de puncție. Prelucrarea zonei de expunere este importantă atât în \u200b\u200bstadiul de pregătire pentru procedură, cât și după aceasta. La finalizarea gardului, ele impun în mod necesar un bandaj steril.
Este important ca pacientul în momentul puncției să nu simtă nici un disconfort și durere și suprimată.
Datorită faptului că procedura este cel mai adesea prescrisă pentru a diagnostica patologii, aceasta, ca orice alt eveniment de diagnostic, ar trebui să fie fără durere. Pacientul va fi în conștiință tot timpul, așa că trebuie să informeze imediat medicul despre disconfort. Acest lucru va ajuta la evitarea unui număr de complicații. Medicul va schimba tehnologia sau va întrerupe procedura.
Punctura este o procedură importantă în medicină și gardul lichiorului din creier și este suprimat. Înainte de ea, pacientul va lua o serie de studii care vor ajuta la identificarea posibilelor contraindicații. Nu vă faceți griji, puncția de încredere doar specialiști cu experiență care își cunosc afacerea.
Când medicul numește puncție, atunci pacientul apare imediat gânduri despre procedura neplăcută cu un ac. Mulți cred că este prea dureros și nu sunt întotdeauna de acord.
De fapt, puncția este considerată una dintre cele mai accesibile și mai informative metode de diagnosticare. Cu aceasta, este împrejmuită de materialul dorit pentru analiză. În unele cazuri, este folosit în scopuri terapeutice. Ce este această procedură și cum este efectuată?
Care este esența procedurii?
Punctura este o metodă modernă de diagnostic și tratament. Metoda este o puncție de țesături și penetrare în organele interne pentru gardul unui material lichid sau alt material.
Se face cu o seringă și cu un ac subțire, care este străpuns organ intern, penetrând în cavitatea sa.
Această metodă este atribuită în următoarele cazuri:
- Pentru diagnosticarea și tratamentul bolilor care determină formarea de fluid în interiorul organului;
- Pentru diagnosticarea formațiunilor interne (, ardere și altă educație).
În 65% din cazuri, puncția este utilizată în scopuri de diagnosticare. Cu aceasta, este nevoie de material pentru analiză și rezultatele sale determină boala.
În scopuri terapeutice, metoda este utilizată pentru a se retrage în PU, grăsime și alte substanțe inutile din cavitatea organelor și introducerea medicamentelor în ea. Astfel, puncția acționează ca o alternativă la intervenția chirurgicală disponibilă pentru anumite cazuri specifice. Gardul materialului cu ea ajută la determinarea naturii procesului intern fără intervenție chirurgicală.
Tipuri de puncție
Utilizați această metodă de diagnosticare în multe zone de medicină. În funcție de localizarea bolii sau a educației, este atribuită o metodă. Cele mai frecvente sunt următoarele:
- Puncție pleurală (plămâni);
- Punctul spinal;
- Puncția cavității abdominale (utilizată în formarea fluidului în cavitate în afara organelor);
- Puncția de biopsie a organelor interne (cel mai adesea ficat și rinichi);
- Puncția de măduvă osoasă;
- Puncție articulară pentru a gard lichidul acumulat;
- Folicular (formațiuni purulente interne și externe);
- Punctul ginecologic (pentru a scăpa de chist sau suspectat de sângerări supraponderale).
Aceasta este o listă incompletă de specii prolque care sunt utilizate în medicină, în aproape fiecare zonă, dacă este necesar, o astfel de metodă de diagnosticare este permisă.
Caracteristicile procedurii terapeutice și diagnostice
Puncția de diagnosticare este folosită destul de des. În funcție de zona dorită, medicul alege un ac special. De obicei, acest lucru este unelte subțiri de diferite lungimi care sunt ușor de străpuns cu țesături.
Localizarea exactă este determinată de medic prin palpare sau după ultrasunetele studiului. Un ac este introdus în cavitate, iar lichidul este recrutat lent, atunci materialul obținut este trimis la examinare. Punctura este mică, el se vindecă repede fără a provoca mari inconveniente.
Cu puncție terapeutică, procedura nu este mult diferită. Pregătirea și materialele sunt utilizate la fel, numai creșterea timpului. Pentru introducerea medicamentului sau a fluidului de pompare, aveți nevoie de mai mult.
Cum să faci puncție?
Principala întrebare care interesează multe este dureroasă pentru a face manipularea, imaginea acului sperie mulți. Dacă este introdus în țesuturi profunde, atunci pacientul devine înfricoșător.
De fapt, această procedură poate fi efectuată în moduri diferite:
- Fără analgezice;
- Metoda anesteziei locale;
- Sub anestezie generală.
Totul depinde de localizare, de la organul care necesită o puncție. Această manipulare se desfășoară sub calm complet, este imposibil să se facă mișcări. Prin urmare, în cele mai dificile situații, de exemplu, o anestezie generală este utilizată în studiul măduvei osoase.
În cazuri mai ușoare, medicii folosesc anestezia locală. Și anestezia generală și locală fac o perforare complet dureroasă.
În cele mai simple situații, de exemplu, atunci când sunt perforate, puteți face fără anestezie. În același timp, pacientul simte același sentiment ca în cercul obișnuit. Simptomele puternice de durere nu apar.
Astfel încât procedura este la fel de eficientă și în același timp sigur pentru pacient, există o schemă specială pentru pregătirea și desfășurarea acestuia:
- Procedura se face exclusiv în modul staționar sub supravegherea specialiștilor;
- Este necesar să alegeți cea mai convenabilă postură și pentru medic și pentru pacient, totul depinde de localizarea procedurii;
- Este necesar să se acorde duratei procedurii, puncția de diagnosticare este efectuată timp de 15 minute, terapeutică - 20-30 minute;
- Înainte ca locul de buchet să fie procesat de un antiseptic;
- În timpul puncției, nu mișcați astfel încât acul să nu ascundă țesătura și vasele din apropiere;
- După gardul material, acesta este imediat trimis la analiză, merită excluderea unui contact pe termen lung cu aerul;
- După procedură, pacientul este recomandat de 20-30 de minute pentru a mint.
Diagnosticul se efectuează numai prin numirea unui medic, dacă este necesar.
Există vreo contraindicație pentru puncție?
Contraindicațiile comune sunt dificile, totul depinde de cazul specific. Cel mai mare număr de interdicții din puncția de măduvă spinării, lombară, pleurală și cea osoasă. Aceste domenii de cercetare au o structură complexă, astfel încât în \u200b\u200bcazul bolilor infecțioase și, de asemenea, patologiile neurologice nu sunt efectuate.
Medicul înainte de numire face o inspecție generală, analizează rezultatele rezultatelor testelor de sânge și numai atunci poate numi procedură
Consecințele posibile
Efectele secundare după puncție, de obicei, nu se întâmplă. Dar, în cazul încălcărilor regulilor, pot apărea următoarele complicații:
- Încălcarea procedurii antiseptice, poate apărea infecții și, ca rezultat, formă;
- Acul cu conținutul trebuie îndepărtat rapid, cu un proces lent de gaz poate pătrunde în țesături interne;
- Nu este nevoie să se miște, o puncție aleatorie a navelor poate provoca sângerări.
Cel mai periculos de puncție este spinarea. Este necesar să se pregătească mai greu pentru aceasta și după ce pot exista efecte secundare minore sub formă de amețeli, dureri de cap, greață. De obicei, consecințele trec printr-o zi. Dacă acest lucru nu sa întâmplat, trebuie să consultați urgent un medic.
Este important de menționat că complicațiile apar doar în 5% din cazuri, deci, dacă este necesar, trebuie să convinăm cu privire la această procedură. În timp, procedura de diagnosticare poate salva viața.
Toate materialele de pe site sunt pregătite de experți în domeniul intervențiilor chirurgicale, al anatomiei și al profilului.
Toate recomandările sunt aproximative și fără a consilia medicul care nu se aplică.
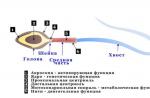
Testele de sânge, indiferent de cele desfășurate, nu sunt întotdeauna capabile să dea o cantitate completă de informații despre starea măduvei osoase și funcționarea acesteia, deoarece sângele este de obicei acolo, există deja celule mature. Pentru a urmări caracterul formării sângelui și caracteristicile morfologice ale celulelor sanguine permit puncția sternă prin care un specialist primește o probă de măduvă osoasă pentru cercetare.
Măduva osoasă roșie este o cârpă esențială a corpului care asigură maturarea tuturor celulelor sanguine fără excepție. Conține elemente stem și celule din toate etapele de maturare, care, după o formare completă, intră în sânge periferic pentru a asigura imunitatea, schimbul de gaze, tromboza etc.
La nou-născuții, măduva osoasă roșie umple toate oasele, dar, pe măsură ce volumul crește, scade și la vârsta de cinci ani începe să fie înlocuită cu o măduvă osoasă grăsime (galbenă). La adulți, țesătura hematopoietică este concentrată în piept, oasele pelvisului, corpurile vertebrelor, oasele tubulare lungi, coastele, unde este disponibil pentru aspirație pentru a diagnostica diferite condiții patologice.
Termenul "stern" implică faptul că măduva osoasă va fi luată din stern, Deși poate fi obținută și din oasele iliac sau călcâi (la copiii mici). Punching Sternum pare a fi un mod destul de simplu și sigur de diagnosticare, cu condiția ca toate precauțiile și tehnicile să fie urmate de manipulare.

Indicații și contraindicații pentru puncția sternă
Un motiv pentru studiul punctului de măduvă osoasă obținut din stern, devine suspiciune de boli hematologice, transplantul de măduvă osos planificat, unele procese infecțioase, atunci când alte studii de rutină nu oferă suficiente informații. Punctul stern este realizat la:
- Anemia este o deficit de fier greu, megaloblastic, aplastic.
- Tumorile tesaturilor hematopoietice - leucemie, hemoblastoză paraproteinemică.
- Sindromul mielodsplastic.
- Reacții leucemoide Când imaginea sângelui periferic nu permite eliminarea creșterii tumorii.
- Boli de acumulare de natură ereditară, tulburări de schimb (boala lui Goshe, vârful Nimana).
- Lisceral Leishemaniosa.
- Suspicios de prezența metastazelor altor neoplasme maligne în os (cancer de prostată, de exemplu).
- Evaluarea eficacității tratamentului și monitorizării statului la pacienții de profil hematologic.
- Studiul și pregătirea celulelor stem obținute pentru donatorul de transplant sau cel mai perceput pacient după cursuri de chimioterapie sau iradiere.
- Administrarea intraightă a medicamentelor.
Diagnosticul stabilit de leucemie cronică în stadiul de agravare, precum și anemia cu deficit de fier, diagnosticată prin sondaje de rutină, servesc ca indicații relative pentru puncția măduvei osoase, adică în aceste cazuri, este foarte posibil să refuzăm.
Contraindicații La puncția sfenă, de asemenea, există:
- Tulburări grele de coagulare a sângelui.
- Vârsta vârstnică în cazurile în care puncția de sterlină nu este singura metodă posibilă de diagnosticare.
- Leziuni inflamatorii și infecțioase acute în locul puncției intenționate a pielii.
- Eșecul pacientului din cercetare.
- Boli severe însoțitoare în stadiul de decompensare (problema fezabilității puncției este rezolvată individual).
Pregătirea și tehnica puncției sterne
Punctul stern nu se aplică categoriei procedurilor complexe, este sigur, nu necesită anestezie și se desfășoară atât în \u200b\u200bspital, cât și în ambulatoriu. Pregătirea pentru aspirația măduvei osoase Sternum este extrem de simplă:

- Pacientul trece studiul coagulării sângelui și o analiză generală de cel mult 5 zile înainte de manipularea planificată;
- Cu două ore înainte de puncție, este posibilă ultima primire a alimentelor și a apei;
- Înainte ca procedura să iasă vezica urinară și intestine;
- Toate medicamentele sunt anulate, cu excepția celor vitale;
- În ziua puncției, nu sunt numiți alte proceduri.
Înainte de manipulare, pacientul raportează în mod necesar medicul despre toate medicamentele luate de ele, în special pentru anticoagulante și alte heralde care trebuie anulate din cauza riscului repetat de sângerare pe fundalul recepției lor.
Un specialist care va efectua puncția sternică constată informații despre prezența alergiilor pentru medicamente, deoarece va fi necesară introducerea anestezicelor. Pacientul descrie în detaliu despre esența puncției, numirea acestuia și semnificația operațiunii viitoare. Doctorul avertizează asupra posibilelor puncție și măsuri de precauție ulterioare. Mintează consimțământul scris al cercetătorilor (sau părinților atunci când a fost perforat un copil) să efectueze o procedură.
Tehnica puncției sterne include mai multe etape:

Trebuie respectate măsuri de precauție speciale la punctele de perforare a copiilor. Osul pe care îl au mai moale și mai elastic, așa că poate fi pedepsit cu acțiuni neglijente. Dacă este posibil, copilul trebuie să fie imobilizat astfel încât mișcările sale să nu încalce procesul de puncție de stern.
Caracteristicile sternelor de puncție la copii:
- Punctul stern este posibil doar de la doi ani;
- Acele speciale sunt utilizate, mai degrabă decât adult, diametru;
- Anestezia comună este posibilă.
Persoanele în vârstă, pacienții, medicamentele de corticosteroizi pe termen lung, pot suferi cu osteoporoză, prin urmare, măsurile de precauție ale puncției lor sunt, de asemenea, aplicabile acestora, care este posibil datorită scăderii densității osoase.
Procedura de puncție a sternului în cazuri rare se efectuează fără anestezie - dacă nu face fără ea, iar pacientul are contraindicații absolute la introducerea anestezicelor. Într-o astfel de situație, pacientul este avertizat de boli de manipulare, este posibil să se utilizeze tranchilizante la procedură și analgezice.
Măduva osoasă este obținută prin puncție, măduva osoasă este așezată pe sticla subiectului, apoi este fabricată medicamentul citologic, care este evaluat de un citolog. La diagnosticarea patologiei hematologice, aceasta din urmă atrage atenția asupra structurii celulelor sanguine, a numărului lor, a gradului de maturitate, a raportului diferitelor elemente din volumul total al punctului.
Mădușa osoasă extrasă din sternum poate fi, de asemenea, supusă unei examinări citochemice, imunologice, histologice. Evaluarea histologică a punctului oferă mai multe oportunități de estimare a raportului dintre grăsimile și măduva osoasă activă, starea componentei vasculare și a elementelor celulare de diferite grade de maturitate.
Rezultatele puncției sterne pot fi obținute în aceeași zi dacă se presupune un studiu citologic al frotiului măduvei osoase. Cu analiza histologică și alte studii complexe din punct de vedere tehnic, diagnosticul este întins pentru o perioadă de 7-10 zile.
Metoda descrisă mai sus a puncției sterne a fost propusă în 1927 de Arinkin M. I. Și practicat până în prezent. Acul de casier este folosit cu succes de hematologi pentru moment de o duzină de ani. Este durabil, larg, are un mâner convenabil detașabil și este, de asemenea, echipat cu un limitator, care împiedică mișcarea acului prea adânc.
Video: Tehnica de puncție sterotală
Complicații și caracteristici ale perioadei postoperatorii
Procedura de preluare a măduvei osoase durează aproximativ 20 de minute, După aceasta, pacientul este sub observație de aproximativ o oră, bunăstarea generală controlată, pulsul și tensiunea arterială. În aceeași zi, puteți părăsi instituția terapeutică, dar este extrem de nedorită pentru a ajunge în spatele volanului, deoarece există o posibilitate de tăiere a stărilor.
Locul puncției nu necesită nici o prelucrare la domiciliu, cu toate acestea, primele trei zile sunt recomandate pentru a exclude procedurile de apă pentru a nu fi în infecția cu gaura de puncție. Nu există restricții în modul și nutriția, puncția sternă nu implică. Cu durere severă în locul puncției, pacientul poate lua un medicament anestezic.
Conformitatea cu tehnica exactă a puncției sterne, utilizarea unui ac de casier cu un limitator, prelucrarea locului de puncție prin antiseptică, exclude practic probabilitatea de complicații. În cazuri rare, sunt posibile efecte adverse:
- Puncție transversală (la un copil sau un pacient cu osteoporoză);
- Sângerare din locul puncției;
- Punctul de infectare a infecției (extrem de rare);
- Slabă de state din fețele labile emoționale, hipotonice, cu pregătire psihologică insuficient de către pacient la manipulare;
- Șoc în cazul patologiei severe a sistemului cardiovascular, la persoanele de vârstă înaintată.
În general, procedura de puncție a sternului este transferată cu ușurință și este extrem de rar însoțită de complicații. Recenzile pacientului sunt în mare parte pozitive, iar bunăstarea și atitudinea față de manipulare sunt în mare măsură dependente de calitatea formării și de o conversație competentă a unui medic cu pacienții. Cineva notează o durere exprimată și la momentul puncției și luând materiale din stern, iar în următoarele 2-3 zile, alții simt doar un mic disconfort.
Interpretarea rezultatelor puncției sterne
Analiza măduvei osoase obținute prin puncție sterlină arată cantitatea de elemente celulare în el, raportul lor și gradul de maturitate. Myelograma caracterizează indicatori de înaltă calitate și cantitativ de germinare albă de formare a sângelui:
- Myelocarocitele (numărul total de celule sanguine care conțin kernel-urile sunt de 50-250x10 9 în ceea ce privește sângele de sânge;
- Megakariocite (predecesoare plachetare) - 0.054-0.074x10 6 în litru;
- Reticulocitele (precursorii eritrocitelor) sunt de 20-30% și cresc cu pierderea sângelui și anemia hemolitică;
- Celulele BLAST - 0,1-1,1%, mieloblaste - 0,2-1,7%, promenocite - 0,5-8,0% din toate elementele germene albe de măduvă osoasă, limfocite - 1.2-1.5%, monocite - 0,25-2,0%, plasmocite - nu mai mult decât 1%.
Scăderea numărului de mielocariu și megacarocite este posibilă în erorile din execuția puncției, când măduva osoasă este diluată cu sânge lichid.
O învățare specializată Punctul de măduvă osoasă reflectă în încheierea tipului de formare a sângelui, a celulalizării, indiciilor de măduvă osoasă, prezența și numărul celulelor non-caracteristice (de exemplu, Hodgkin cu limfografitate). Analizează separat fiecare dintre germeni.
Indicii măduvei osoase
Pentru a estima conținutul cantitativ al fiecărei varietăți de celule marginale osoase, se calculează raportul în 500 de celule. Un indicator important este indicele măduvei osoase de maturare a neutrofilelor, care se calculează prin împărțirea numărului total de predecesori de creștere albă la numărul total de neutrofile lipicioase și segmentate. În mod normal, indicatorul este de 0,6-0,8.
 Împreună cu evaluarea unui germin alb, caracteristicile și eritropii sunt importante. Indicele maturizării elementelor eritropide Se calculează prin conținutul eritroblastei și normocitelor și este de 0,8-0,9. Acest indicator caracterizează schimbul de fier, gradul de saturație a hemoglobinei celulelor roșii, consolidarea eritropoisului cu anemie.
Împreună cu evaluarea unui germin alb, caracteristicile și eritropii sunt importante. Indicele maturizării elementelor eritropide Se calculează prin conținutul eritroblastei și normocitelor și este de 0,8-0,9. Acest indicator caracterizează schimbul de fier, gradul de saturație a hemoglobinei celulelor roșii, consolidarea eritropoisului cu anemie.
După calcularea numărului de granulocite și numărul total de celule ale germenii roșii care conțin kernelul, își calculează relația, ceea ce este normal de 3-4: 1 - leoo-eritroblastică relație.
Indicii de măduvă osoasă vă permit să evaluați datele privind cifrele absolute și procentul de populații de celule specifice. Asa de, creșteți indicele Leo-eritroblastic Este caracteristică hiperplaziei germenii albe de formare a sângelui, observată în limfa cronică și leucemie mieloblastică, boli infecțioase, intoxicație și poate vorbi și despre anemia hipoplastică, cu o epuizare generală a țesăturii măduvei osoase.
Reducerea indicelui leuco-eritroblastic Este semnificativă pentru anemia hemolitică, postgemoragică și megaloblastică (cu o celulă obișnuită măduvă osoasă), iar în cazul cina de măduvă osoasă indică agranulocitoza (scăderea rândului leucocitelor).
Valoarea normală a raportului specificat poate fi menționată fie pe o sănătate completă, fie despre aplazia și gipoplasia țesăturii măduvei osoase, atunci când există o scădere mai mare sau mai puțin uniformă a numărului de celule și albe și un germin roșu, prin urmare Nu este important să nu efectuați estimări izolate numai mieugurile pentru a evita erorile de diagnosticare.
Indicele maturarii neutrofilelorcu o celulă suficientă din punct, este ridicată în tumori ale țesutului hematopoietic (leucemie), medicamente otrăvitoare, iar scăderea în ea caracterizează, de obicei, diluția măduvei osoase datorită erorilor atunci când efectuează puncția.
Criteriile Sielogram descrise fac posibilă estimarea hemopoezului în general, dar detenția unui specialist nu ar trebui să fie categorică. Este important să se raporteze rezultatele studiului punctului stern, cu caracteristicile imaginii clinice și analiza analizei sanguine periferice.
Este deosebit de necesar să avertizeze pacienții și rudele lor de la o evaluare independentă a rezultatelor care pot intra în mâinile lor. O astfel de stima de sine implică de obicei concluzii eronate care pot dăuna pacientului. Analiza indicatorilor de măduvă osoasă - un proces complex care necesită o atenție marginală exclusiv de un specialist în acest domeniu, care va indica cu siguranță dacă există o schimbare și dacă vă faceți griji.
Sounding.
Sounding.(Franz. expeditor.- Protejați, explorați) - studiul instrumental al organelor goale și tubulare, canalelor, loviturilor fistulei și rănilor care utilizează sonde. Probe - un instrument sub formă de tub elastic sau o combinație de tuburi, concepute pentru a extrage conținutul organelor gastrointestinale și / sau pentru introducerea lichidelor în ele (Tabelul 8-1).
Tabelul 8-1.Tipuri de sonde gastrice și duodenale
Protejarea stomacului
Protecția stomacului este utilizat pentru următoarele proceduri de diagnosticare medicală:
Spălare de stomac;
Studiul sucului gastric;
Nutriție artificială.
În funcție de scopul procedurii în timpul probării stomacului, se utilizează sonde groase sau subțiri (vezi tabelul 8-1), iar sonda subțire poate fi administrată prin nas - în acest caz, datorită iritației mai mici a moale nasul, apare mai puțină stimulare a reflexului vomit.
Echipament necesar:
Sonda (vederea sondei depinde de scopul procedurii) și tubul de cauciuc pentru alungire a sondei;
Ulei de vaselină lichid;
Mănuși de cauciuc, șorțuri adezive;
O găleată cu temperatura camerei curată a apei, o cană de litru, o pâlnie cu o capacitate de 1 l, o pelvis pentru spălarea apei (pentru procedura de spălare a stomacului);
Iriterie enterală sau parenterală, trepied cu tuburi de testare pentru porțiuni de suc gastric, seringi, alcool, bile de bumbac, ceas cronometru (pentru studiul funcției de secretor al stomacului).
Procedura de procedură:
Dacă pacientul are proteze detașabile, acestea trebuie îndepărtate înainte de a efectua procedura.
2. Determinați distanța 1 pentru care pacientul trebuie să înghită sonda (sau asistenta trebuie să promoveze sonda) cu formula:
1 = L -100 (cm),
unde L -creșterea pacientului, vezi
3. Punerea mănușilor și a șorțului adeziv; Gâtul și pieptul pacientului pentru a acoperi peleonul sau pentru a pune pe el șorțul adeziv.
4. Obțineți o sondă sterilă din pachet.
5. Spălați capătul orb al sondei cu apă sau lubrifiați petrolul.
6. Stați în partea din spate sau laterală a pacientului, sugerează deschiderea gurii (dacă este necesar, introduceți canalul rotorului sau degetul arătător al mâinii stângi în atacul dintre dinții indigeni).
7. Puneți cu grijă capătul orb al sondei asupra rădăcinii limbii pacientului, cereți pacientului să facă mișcări de înghițire și să respire adânc prin nas.
8. Pe măsură ce mișcările de înghițire promovează încet sonda la marca dorită.
Spălarea la nivelul stomacului
Obiective: Diagnostic, medical, preventiv.
Indicații: alimente ascuțite (alimente delicioase, ciuperci, alcool) și medicamente (sinucidere *, recepție aleatorie).
Contraindicații: Sângerarea din tractul gastro-intestinal, arsurile esofagului și stomacului, astmul bronșic, infarctul miocardic, tulburările de apă de creier.
Echipament necesar:
Probe groase gastrice;
Ulei de vaselină lichid;
Rotor canalizare, limbă, atac metalic;
Mănuși de cauciuc, șorțuri adezive;
Găleată cu temperatura camerei curată a apei, o cană de litru, un lor cu o capacitate de 1 l, o pelvis pentru spălarea apei.
Procedura de efectuare a procedurii (figura 8-1):
1. Introduceți o sondă gastrică groasă la o anumită etichetă (vezi secțiunea de mai sus "Protejarea stomacului").

Smochin. 8-1.Spălarea la nivelul stomacului
* Suicid (lat. sui.- noi insine, caedo.- ucide) - sinucidere, închisoare intenționată a vieții.

Smochin. 8-2.Secvența locației funcției când spălați stomacul
2. Conectați pâlnia la sonda și coborâți-o, înclinată ușor, la nivelul genunchi al pacientului, astfel încât conținutul stomacului.
Cantitatea de ape de spălare din pelvis ar trebui să corespundă aproximativ volumului de fluid introdus prin pâlnie.
6. Deconectați pâlnia din sondă, îndepărtați cu grijă sonda de stomac a pacientului.
7. Pentru a oferi pacientului să clătească cavitatea orală cu apă, pentru a asigura pacea.
8. Așezați sonda cu o pâlnie timp de 1 oră într-un container cu o soluție dezinfectantă (soluție de clor de 3% b).
9. Dacă este necesar, trimiteți prima porțiune de apă de spălare la laborator (bacteriologic, toxicologic etc.).
Metode de studiu fracționat al conținutului gastric
Obiectiv: Studiul funcțiilor secretoriale și ale motorului stomacului. Contraindicații: boala hipertensivă, insuficiența cardiacă cronică a etapelor pronunțate, anevrism aortic, otrăvire acută, arsuri ale membranei mucoase ale esofagului și stomacului.
Cu un studiu fracțional al conținutului gastric, sunt utilizate două tipuri de stimuli.
Enterale: 300 ml de fascicul de varză, 300 ml de bulion de carne, pâine dejun - 50 g de superstaruri albe cu două pahare de apă, 300 ml de soluție de alcool 5%, soluție de cofeină - 0,2 g la 300 ml de apă.
Parenterale: 0,025% soluție de pentagastruină datorită a 0,6 ml de soluție cu 10 kg de greutate corporală a pacientului, soluție de histamină 0,1% de la calcularea a 0,01 ml de soluție la 1 kg de greutate corporală a pacientului.
La efectuarea unei proceduri, este necesar să aveți un medicament antihistaminic (cloropiramină, diphenhidramină etc.) și medicamente pentru a ajuta la un șoc anafilactic. Dacă o reacție alergică apare la stimul - dificultățile de respirație, sentimentele de căldură, greață, amețeli, scăderea tensiunii arteriale, a inimii - este necesară pentru a apela urgent un medic.
Procedura de procedură (figura 8-3):
1. Să introducă o sondă gastrică subțire (vezi mai sus "protejarea stomacului").
2. La aplicarea stimulului enteral:
Timp de 5 minute, scoateți conținutul stomacului (porțiunea 1) cu o seringă și plasați această porțiune în recipientul numerotat preparat;
Introduceți 300 ml de stimulente enterale încălzite prin sondă;
După 10 minute, îndepărtați 10 ml de conținut gastric (porțiune 2) și puneți în recipientul preparat;
După 15 minute, îndepărtați restul micului dejun de testare (porțiunea 3) și puneți în recipientul preparat;
Pentru ora ulterioară, scoateți conținutul gastric, schimbând containerele numerotate preparate la fiecare 15 min (porțiuni 4, 5, 6, 7).
3. La aplicarea unui stimul parenteral:
Timp de 5 minute, scoateți conținutul stomacului unui stomac gol (porțiune 1) la recipientul numerotat preparat;

Smochin. 8-3.Studiul fracțional al conținutului gastric
Timp de 1 oră la fiecare 15 minute, scoateți conținutul gastric (servirea 2, 3, 4, 5) în recipientele numerotate preparate;
Pentru a introduce Iritant parenteral parenteral (histamină) și în următoarea oră la fiecare 15 min, îndepărtați conținutul gastric (porțiunile 6, 7, 8, 9) în recipientele numerotate preparate.
4. Scoateți cu grijă sonda din stomac, dați pacientului să clătească cavitatea orală.
5. Trimiteți tuburi de testare cu conținutul gastric obținut în laborator (este necesar pentru a specifica stimulentul utilizat).
Sounding de intestin duodenal
Obiective: terapeutică (stimularea fluxului de verdeață, introducerea medicamentelor terapeutice), diagnosticul (bolile bubble-ului și tractului biliar).
Contraindicații: colecistită acută, exacerbare de colecistită cronică și boală bilă, tumora gastrointestinală, sângerări gastrointestinale.
Pentru a stimula reducerea bubblelor orizontale, se utilizează unul dintre următoarele stimulente:
Sulfat de magneziu (soluție 25% - 40-50 ml, soluție de 33% - 25-40 ml);
Glucoză (40% soluție - 30-40 ml);
Ulei vegetal (40 ml).
Cu 3 zile înainte de procedura ar trebui să înceapă pregătirea pacientului pentru senzația duodenală: pentru a da un pacient un pahar de ceai dulce cald pentru noapte și a pus heatica în zona hipocondriului drept.
Echipament necesar:
Sonda duodenală;
Substanță stimulantă;
Trepied cu tuburi numerotate, seringa Jean, clemă;
Cilindru moale sau pernă, prosop, șervețel;
Manusi de cauciuc.
Procedura de efectuare a procedurii (figura 8-4):
1. Să stați jos pacientul de pe scaun în așa fel încât spatele se potrivește strâns în partea din spate a scaunului, capul pacientului se înclină ușor înainte.

Smochin. 8-4.Sensarea duodenală
2. Așezați cu grijă capătul orb al sondei pe rădăcina limbii pacientului și cereți-i să facă mișcări de înghițire.
3. Când sonda de stomac este atinsă pe capătul său liber pentru a impune o clemă.
4. Puneți pacientul pe canapea fără o pernă pe partea dreaptă, oferindu-i să se îndoaie picioarele în genunchi; Sub partea dreaptă (în zona ficatului) pentru a pune terenul de încălzire cald.
5. Cereți pacientului să continue instrumentul sondei timp de 20-60 minute până la 70 cm etichete.
6. coborâți capătul sondei în tubul de testare, scoateți clema; Dacă sonda de măslini este localizată în partea inițială a duodenului, tubul de testare începe primirea lichidului galben de aur.
7. Colectați 2-3 tuburi de lichid introdus (porțiune și galben), impune o clemă la capătul sondei.
8. Puneți pacientul pe spate, scoateți clema și introduceți un stimulator de stimulare prin sonda cu o seringă, impune o clemă.
9. După 10-15 minute, cereți-i din nou pacientului să stea pe partea dreaptă, omiteți sonda la următorul tub de testare și scoateți clema: lichidul gros al culorii de măsline întunecate (porțiunea B) ar trebui să curgă - timp de 20 -30 minute, până la 60 ml de comportamente galbene sunt distinse cu bule (orizontală bubble).
Dacă porțiunea din glande nu vine, probabil că există un spam spam spam. Pentru al scoate, pacientul trebuie introdus cu un subcutanat de 1 ml de 0,1% din soluția atropină (așa cum este prescris de medic!).
10. Când începe lichidul transparent de culoare galben-galben (porțiunea C), coborând sonda la următorul tub de testare - timp de 20-30 minute, se disting 15-20 ml de conducte hepatice galbene (Livenic).
11. Scoateți cu grijă sonda și scoateți-o în recipient cu o soluție dezinfectantă.
12. Trimiteți porțiunile primite de Hals la laborator.
Curat (greacă. klysma -Șaibă) - Procedura de introducere a diferitelor lichide la rectare cu țintă terapeutică sau diagnosticare.
Medicul aparține includ următoarea clisme.
Enema mai curată: este prescrisă în timpul constipației (purificarea sectorului intestinal inferior din desene animate și gaze), în funcție de mărturie - înainte de operație și să se pregătească pentru examinarea cu raze X și cu ultrasunete a organelor abdominale.
Sifon Enema: Se utilizează în cazul ineficienței clismei de purificare, precum și dacă este necesar, spălând în mod repetat colonul.
Enema relaxantă: Este prescris ca un agent auxiliar de curățare pentru constipație cu formarea de mase de potasiu dense. În funcție de tipul de medicament injectat, lubrifianții hipertensivi, ulei și emulsie se disting.
Enema medicinală: Este prescris să se introducă prin rect a medicamentelor locale și comune.
Enema nutritivă: Este folosit pentru a introduce soluții apoase, saline și glucoză în organism. Alți nutrienți nu sunt injectați utilizând clisma, ca în intestinul direct și sigmoid, digestia și absorbția proteinelor, grăsimilor și vitaminelor nu apar.
Enema de diagnosticare (contrast) este utilizată pentru a determina recipientul colonului și introducerea în intestinul preparatului de contrast cu raze X (suspensie de sulfat de bariu) cu unele metode de cercetare cu raze X. Cea mai informativă clismă contrastantă cu contrast dublu - prin introducerea unei cantități mici de suspensie de sulfat de bariu și apoi umflarea intestinului cu aer. Această clismă este utilizată pentru a diagnostica bolile de colon (cancer, polipi, diverticuloză, colită ulcerativă nespecifică * et al.).
* Indicațiile pentru clisma de diagnosticare cu colită ulcerativă nespecifică trebuie să fie cântărită cu atenție, deoarece poate provoca o agravare a procesului.
De asemenea, distinse conceptele de "microclism" (la care se administrează o cantitate mică de lichid - de la 50 la 200 ml) și "macroclismul" (injectat de la 1,5 la 12 litri de lichid).
Sunt utilizate două modalități de introducere a fluidului în rect:
Hidraulic (de exemplu, atunci când formularea clismei de purificare) - lichidul provine din rezervorul situat deasupra nivelului corpului pacientului;
Inspecția (de exemplu, atunci când efectuați o clismă de ulei) - lichidul este injectat în intestin cu un cilindru de cauciuc special (pere) cu o capacitate de 200-250 ml, o seringă articulară sau cu ajutorul unui dispozitiv de injecție complex "ColongiDromat ".
Contraindicații absolute pentru toate tipurile de clisme:sângerări gastrointestinale, procese inflamatorii acute în colon, procese inflamatorii acute sau yazwn-permanente în zona trecerii din spate, neoplasme maligne ale rectului, apendicita acută, peritonită, în primele zile după operații pe organele digestive, sângerarea din nodurile hemoroidale , dezvăluind rectul.
Curățenie Enema.
Curățarea - golirea diviziunii inferioare a colonului prin ruperea maselor de cale și a unei peristaltice îmbunătățite;
Diagnostic - ca o etapă de pregătire a operațiunilor, a nașterii și a metodelor instrumentale pentru studiul organelor abdominale;
Terapeutic - ca o etapă de pregătire a medicamentelor.
Indicații: constipație, otrăvire, uremie, clismă înainte de operațiuni sau naștere, să se pregătească pentru examinarea cu raze X, endoscopice sau ultrasunete a organelor abdominale, înainte de a face o clismă de droguri.
Pentru a forma o burtă de curățare, se utilizează un dispozitiv special (dispozitivul pentru curățarea Beliza) constând din următoarele elemente.
1. Cană de esmarca (sticlă, cauciuc sau vase metalice cu o capacitate de până la 2 litri).

Smochin. 8-5.Punerea clismei de curățare (metoda hidraulică)
2. Un tub de cauciuc cu pereți groși cu un lumen cu lumen de 1 cm, o lungime de 1,5 m, care este conectată la marginea tubului de cană esmark.
3. Tubul de conectare cu o macara (supapă) pentru reglarea curentului de fluid.
4. Sfat din sticlă, ebonită sau cauciuc.
Echipament necesar: apă caldă într-o cantitate de 1-2 litri, un dispozitiv pentru o clismă de curățare, un trepied pentru a atârna o cană, un termometru pentru măsurarea temperaturii fluidului, alertă, pelery, pelvis, un vas, recipiente de etichetare pentru "curat "Sfaturi intestinale" murdare ", spatulă, vaselină, salopete (mască, halat de baie medicală, șorț și mănuși de unică folosință), capacități cu soluție dezinfectantă.
Procedura de procedură (figura 8-5):
2. Se toarnă apa fiartă sau lichidul compoziției desemnate *, volumul (de obicei 1-1,5 l) și temperatura în cercul de escam.
4. Deschideți o macara, umpleți tuburile (cauciuc lung și conjunctiv), eliberați câțiva mililitri de apă pentru a deplasa din tuburi de aer și închideți macaraua.
5. Puneți pe podea în apropierea pernei pelvisului; Pentru a pune jeleu pe canapea (este imposibil să-i coborâți capăt liber în cazul în care pacientul nu poate păstra apă) și pe stradă - Plecare.
* Este posibil să se folosească clisma cu decoctul de mușețel (decoctul este preparat din calculul de 1 lingură de musete uscată pe 1 pahar de apă), cu săpun (în apă se dizolvă 1 lingură. Sapun de copil fin distant), cu ulei vegetal (2.). Chamomilul are un efect moderat uimitor (care este arătat în meteorism), iar uleiul de săpun și legume contribuie la spălarea mai activă a zgurilor.
6. Sugerați pacientului să stea pe marginea canapelei de pe partea stângă (de preferință pe stânga), îndoirea genunchilor și aducerea lor la stomac pentru a relaxa presa abdominală (dacă pacientul este contraindicat, suma poate fi pusă poziția pacientului pe spate, punând nava sub ea); Pacientul trebuie să se relaxeze cât mai mult posibil și să respire adânc, gura, nu se întinde.
7. Scoateți cu o spatulă cu o cantitate mică de vaselină și lubrifiați vârful.
8. Degetele mari și index ale mâinii stângi Împingeți fesele și cu mâna dreaptă cu mișcări de rotație ușoară Introduceți cu atenție vârful în gaura anală, promovându-l mai întâi spre ombilic de 3-4 cm, apoi paralel cu coloana vertebrală o adâncime totală de 7-8 cm.
Dacă pacientul are dureri în stomac, este necesar să suspende imediat procedura și să aștepte până când durerea trece. Dacă durerea nu scade, trebuie să dai unui medic.
10. Dacă apa nu merge, ridicați cana de mai sus și / sau modificați poziția vârfului, având-o înapoi cu 1-2 cm; Dacă apa nu reușește să intre în intestine, scoateți vârful și înlocuiți-l (deoarece poate fi înfundat cu masele de ascundere).
11. La sfârșitul procedurii, închideți robinetul și scoateți vârful, apăsând fesa potrivită a pacientului spre stânga, astfel încât să nu curgă lichidul de la rect.
12. Sugerați pacientului să comprimați sfincterul anal și să întârzieți apa cât mai mult posibil (cel puțin 5-10 minute).
13. Dacă după 5-10 minute, pacientul se va simți să se rătăcească pentru o defecare, să-l sufere sau să-l ducă la toaletă la toaletă, avertizând că nu produce imediat apă și porțiuni.
14. Asigurați-vă că procedura a trecut eficient; Dacă pacientul a fost golit numai cu apă cu un număr mic de mase atârnate, după examinarea pacientului, medicul trebuie repetat.
15. Demontați sistemul, plasat într-un recipient dezinfectant.
16. Scoateți șorțul, mască, mănuși, spălați-vă mâinile.
Fluidul administrat utilizând clisma are un efect mecanic și de temperatură asupra intestinelor care pot fi ajustate într-o anumită măsură. Impactul mecanic poate fi mărit sau scăzut prin corectarea cantității de fluid injectat (în medie 1-1,5 L), presiunea (cu cât este suspendată cana superioară, cu atât este mai mare presiunea fluidului injectat) și viteza de administrare (reglabilă la reglabilă Atingeți instrumentul pentru clisma de curățare). Observând o anumită temperatură în fluidul injectat, este posibilă consolidarea peristalticului: cu cât temperatura scăzută a fluidului injectat, cu atât abrevierea intestinală este mai puternică. De obicei, recomandăm temperatura apei pentru clisma 37-39 ° C, dar cu constipație atonică * Utilizați clisme reci (până la 12 ° C), în timpul spasmului spastic sau cald, redus (37-42 ° C).
Siphonomic Enema.
SIPHON ENEMA - Spălarea multiplă a intestinului pe principiul navelor de raportare: una dintre aceste nave este intestinul, al doilea este o pâlnie introdusă în capătul liber al tubului de cauciuc, celălalt capăt al căruia este introdus în rect (figura 8 -6, și).În primul rând, pâlnia umplută cu un lichid este ridicată cu 0,5 m deasupra nivelului corpului, apoi, deoarece fluxul de fluid în intestin (când nivelul de scădere a apei se îngustează, pâlnia se îngustează), pâlnia este coborâtă mai jos nivelul corpului pacientului și așteptați până când începe să facă conținutul intestinului (figura 8-6, b).Ridicarea și coborârea canalelor alternează și cu fiecare ridicare a canalelor în el, adăugați lichid. Spălarea sifonului intestinelor se efectuează până când apa pură pleacă din pâlnie. De obicei, suntem introduși 10-12 litri de apă. Cantitatea de lichid eliberată trebuie să fie mai mare decât volumul fluidului injectat.
Curățarea - pentru a obține o purificare eficientă a intestinului din masele și gazele Carte;
Medical;
Dezintelare;
Ca o etapă de pregătire a operațiunii.
* Diferențele constipației atonice din spastic: în constipație atonică, masele cavale au o formă de cârnați, dar scaunul este de 1 timp în 2-4 zile; În constipația spastică, fecalele sunt evidențiate de piese solide separate ("cal cal").

Smochin. 8-6.Formularea clismei Sifon: și - în pâlnia pe care o toarnă apă intră în intestine; B - După coborârea canalelor, conținutul intestinului începe prin el
Indicații: lipsa efectului de la clisma de curățare (datorită constipației lungi), otrăvire de către unele otrăvuri, prepararea pentru operația intestinală, uneori - în suspiciunea de grosime groasă (cu obstrucție grosolană, nu există gaze în apele de spălare).
Contraindicații: general (vezi mai sus - Contraindicații absolute pentru toate tipurile de clisme), starea severă a pacientului.
Pentru a forma o clismă Sifon, utilizați un sistem special constând din următoarele elemente:
Pâlnie de sticlă cu o capacitate de 1-2 l;
Tub de cauciuc cu o lungime de 1,5 m și un diametru al lumenului de 1-1,5 cm;
Conectarea tubului de sticlă (pentru a controla trecerea conținutului);
Probele gastrice grase (sau tubul de cauciuc, echipat cu un vârf pentru introducerea în intestin).
Un tub de sticlă este conectat la un tub de cauciuc cu o sondă gastrică groasă, o pâlnie este pusă pe capătul liber al tubului de cauciuc.
Echipament necesar: System Sionp Syphonic, Capture C 10-12 L Curățenie caldă (37 ° C) Apă, Capacitate cu găleată de 1 l, pelvis pentru spălare, Telleka, Pelete, Spatula, Vaseline, Salopete
(Mască, halat de baie medicală, șorț, mănuși de unică folosință), capacitate de dezinfectare. Procedura de procedură:
1. Pregătiți-vă pentru procedură: Să vă spălați cu grijă mâinile cu săpun cu o apă caldă, puneți pe o mască, șorț și mănuși.
2. Puneți pe podea în apropierea pernei pelvisului; Pe canapea pentru a pune adezivul (capăt liber al căror omite în pelvis) și deasupra lui - Paleta.
3. Cereți unui pacient să se întindă pe marginea canapelei, pe partea stângă, îndoiți genunchii și aducerea lor la stomac pentru a relaxa presa abdominală.
4. Pregătiți sistemul, scat cu o spatulă cu o cantitate mică de vaselină și lubrifiați la capătul sondei.
5. Degetele mari și index ale mâinii stângi Împingeți fesele și cu mâna dreaptă cu mișcări de rotație ușoară Introduceți ușor sonda la gaura anală la o adâncime de 30-40 cm.
6. Așezați o pâlnie într-o poziție înclinată chiar deasupra nivelului corpului pacientului și umpleți-l cu o ladă cu apă în cantitatea de 1 litru.
Este imposibil să scadă apa sub gura pâlniei pentru a evita intrarea în tubul de aer. Introducerea sistemului aerian încalcă punerea în aplicare a principiului sifonului; În acest caz, procedura ar trebui inițiată.
10. Repetați spălarea (pp 6-9) înainte de apariția în pâlnia apelor pure de spălare.
11. Scoateți încet sonda și scufundați-o împreună cu pâlnia în recipientul dezinfectant.
12. Desfășurați toaleta gaurei anale.
13. Scoateți șorțul, măștile, mănușile, spălați-vă mâinile.
Ar trebui să monitorizeze îndeaproape starea pacientului în timpul procedurii, deoarece majoritatea pacienților nu tolerează clisma sifon.
Relaxant Enema.
Evaluarea clismei este utilizată cu constipație încăpățânată, precum și în pareza intestinală, când introducerea unei cantități mari de fluide este ineficientă sau contraindicată.
Enema hipertensivăoferă o curățare intestinală eficientă, contribuind la transducția abundentă a apei din capilarele peretelui intestinal în lumenul intestinal și îndepărtarea unei cantități mari de lichid din organism. În plus, clisma hipertensivă stimulează alocarea unui scaun lichid abundent, o perdicalism intestinal sporit ușor.
Indicații: ineficiența clismei de curățare, edem masiv.
Contraindicații: Common (vezi mai sus - Contraindicații absolute pentru toate tipurile de clisme).
Pentru clisma hipertensivă, de regulă, se utilizează una dintre următoarele soluții:
Soluție de clorură de sodiu 10%;
20-30% soluție de sulfat de magneziu;
20-30% soluție de sulfat de sodiu.
Pentru a forma o clismă hipertensivă, o soluție prescrisă (50-100 ml) este încălzită la o temperatură de 37-38 ° C. Este necesar să împiedicați pacientul astfel încât să nu se ridice imediat după clisme și să încerce să întârzie soluția în intestin timp de 20-30 de minute.
Enema de petrolpromovează ușor să dispară de la un scaun bogat, chiar și în cazurile în care introducerea în intestinele apei este ineficientă.
Efectul de ulei din intestin se datorează următoarelor efecte:
Mecanica - uleiul penetrează între peretele intestinali și masele roților, înmoaie fecalele și ușurează eliminarea acestuia din intestin;
Untul chimic nu este absorbit în intestin, dar parțial spălat și împrăștie sub influența enzimelor, îndepărtarea spasmului și restabilirea peristalticului normal.
Indicații: ineficiența clismei de curățare, constipație spastică, constipație lungă, atunci când este nedorită tensiunii musculare a peretelui abdominal și a picioarelor; Bolile inflamatorii cronice ale colonului.
Contraindicații: Common (vezi mai sus - Contraindicații absolute pentru toate tipurile de clisme).
Pentru a produce clisma de ulei, utilizează de obicei uleiuri vegetale (floarea-soarelui, lenjeria, cânepă) sau ulei de vaselină. Uleiul desemnat (100-200 ml) este încălzit la o temperatură de 37-38 ° C. Enema de petrol este de obicei pusă în noapte, iar pacientul trebuie avertizat că după clisma nu ar trebui să se ridice de la pat până când nu funcționează clisma (de obicei după 10-12 ore).
Emulsie Emulsie:este prescris în serios, cu ea, golirea intestinală are loc de obicei după 20-30 de minute. O soluție de emulsie este utilizată pentru clisma emulsiei, constând din 2 pahare de perfuzie de musetel, gălbenuș de biciuit a unui ou, 1 linguriță. bicarbonat de sodiu și 2 linguri. Ulei de vase sau glicerină.
Metode de a ține o clismă de planificare.Echipament necesar: Cilindru special de cauciuc (pere) sau seringa Zhana cu tub de cauciuc, 50-100 ml de substanță prescrisă (soluție hipertensivă, ulei sau emulsie), încălzit într-o baie de apă, termometru, peleți, spunând cu o peelled, Șervețel, spatulă, vaselină, mască, mănuși, rezervoare cu soluții dezinfectante.
Procedura de procedură:
2. Formați substanța preparată din pere (sau seringa), scoateți din container cu soluția reziduală a aerului.
3. Sugerați pacientul să se întindă pe marginea patului pe partea stângă, înclinând genunchii și le aduce la stomac pentru a relaxa presa abdominală.
4. Puneți sub un lenjerie bolnav cu un pellin.
5. Capătul îngust al perelui pentru a lubrifia petrolul, folosind spatula.
6. Degetele mari și index ale mâinii stângi Împingeți fesele și cu mâna dreaptă cu mișcări de rotație ușoară, introduceți cu atenție o pere în gaura anală la o adâncime de 10-12 cm.
7. Strângeți încet paharul de cauciuc, introduceți conținutul său.
8. Ținând pere cu mâna stângă, dreapta să o depășească în direcția "sus în jos", stoarcerea reziduurilor soluției în rect.
9. Ținând șervețelele la gaura anală, îndepărtați cu grijă perele de la rect, ștergeți pielea în fața picioarelor din gaura anală).
10. Solicitarea strânsă a feselor pacientului, scoateți linia și pelerul.
11. Așezați un cilindru în formă de par (seringa Zhana) într-un recipient cu o soluție dezinfectantă.
12. Scoateți masca, mănușile, spălați-vă mâinile.
Dacă un tub de cauciuc este utilizat pentru a forma o clismă ușoară, ar trebui să fie lubrifierea cu o vaselină de 15 cm, să introduceți într-o gaură anală la o adâncime de 10-12 cm și, care se leagă la tubul unui cilindru în formă de pară umplut (sau seringa), introduceți încet conținutul său. Apoi este necesar să se deconecteze, fără a stropi, cilindrul în formă de pere de tub și, ținând ca tubul cu mâna stângă, dreptul de ao comprima în direcția "sus în jos", stoarcerea reziduurilor soluției în rect.
Droguri goale
Enema medicinală este prescrisă în două cazuri.
În scopul impactului intestinal direct (local): introducerea medicamentului direct în intestin ajută la reducerea fenomenelor de iritație, inflamație și eroziuni de vindecare în colon, pot elimina spasmul unei anumite secțiuni intestinale. Pentru expunerea locală, au pus, de obicei, clisme medicinale cu un decoct de musetel, ulei de cătină de mare sau trandafir, soluții antiseptice.
Pentru a impactul global (resorbativ) asupra corpului: medicamentele sunt bine absorbite în rect prin vene hemoroidale și intrați în vena goală inferioară, ocolind ficatul. Cel mai adesea, analgezicele, calmarea, pilulele de dormit și anticonvulsivanții, medicamentele antiinflamatorii nesteroidale sunt introduse în rect.
Indicații: impactul local asupra rectului, introducerea medicamentelor în scopul efectului resorbativ; crampe, excitare ascuțite.
Contraindicații: procese inflamatorii acute în zona anală.
Cu 30 de minute înainte de procedură, pacientul a pus o clismă curată. În cea mai mare parte, medicamentele sunt microclismul - cantitatea de substanță de intrare nu depășește 50-100 ml. Soluția de medicament trebuie încălzită într-o baie de apă la 39-40 ° C; În caz contrar, o temperatură mai rece va provoca un indiciu pentru defecare, iar medicamentul din intestin nu va ține. Pentru profilaxia iritației intestinale, medicamentul trebuie administrat cu o soluție de clorură de sodiu sau o substanță înfășurată (decoce de amidon) pentru a suprima îndemnul de defecare. Este necesar să se împiedice pacientul că după clisma medicinală ar trebui să se situeze într-o oră.
Enema de dozare este pusă în același mod ca o greutate ușoară (vezi mai sus, secțiunea "Empting Lightweight").
Enema nutritivă (clisma de picurare)
Utilizarea clismei nutritive este limitată, deoarece numai apă, salină, soluție de glucoză, alcool și soluție minimă de aminoacizi sunt absorbite în segmentul inferior al intestinului. Enema nutritivă este doar o metodă suplimentară de administrare a nutrienților.
Indicații: încălcarea actului de înghițire, obstrucție a esofagului, infecții acute severe, intoxicații și otrăvire.
Contraindicații: Common (vezi mai sus - Contraindicații absolute pentru toate tipurile de clisme).
Dacă se administrează o cantitate mică de soluție (până la 200 ml), clisma nutrienților este setată de 1-2 ori pe zi. Soluția trebuie încălzită la o temperatură de 39-40 ° C. Procedura de procedură nu diferă de formularea clismei de droguri (a se vedea mai sus).
Pentru introducerea unei cantități mari de fluid corpului, clisma de picurare este folosită ca cea mai blândă și mai eficientă cale. Prin introducerea picăturii și absorbția treptată, volumul mare al soluției introduse nu întinde intestinul și nu crește presiunea intra-abdominală. În acest sens, nu există o amplificare a peristalticului și nevoia de defecare.
De regulă, clisma de picurare este realizată cu o soluție de clorură de 0,85% de clorură, o soluție de aminoacizi de 15% sau o soluție de glucoză 5%. Soluția de medicament trebuie încălzită la o temperatură de 39-40 ° C timp de 30 de minute, înainte de a face o clismă nutritivă de picurare, este necesar să se pună o clismă de curățare.
Pentru a forma o clismă de picurare a nutrienților, utilizați un sistem special constând din următoarele elemente:
Irigatorul lui Esmarch;
Două tuburi de cauciuc conectate prin picătură;
Clema cu șurub (este întărit pe tubul de cauciuc de deasupra picurării);
Probe groase gastrice.
Echipament necesar: soluția compoziției și a temperaturii atribuite, sistemul de iluminare nutritivă de picurare, un trepied pentru agățarea unei cani, un termometru pentru măsurarea temperaturii fluidului, alertă, pelvis, un vas, rezervoare marcate pentru "curat" și "murdar" Sfaturi intestinale, spatule, vaselină, salopete (mască, halat de baie medicală, șorț și mănuși de unică folosință), dezinfectanți.
Procedura de procedură:
1. Pregătiți-vă pentru procedură: Să vă spălați cu grijă mâinile cu săpun cu o apă caldă, puneți pe o mască, șorț și mănuși.
2. Se toarnă în cercul soluției pregătite Esmar.
3. Faceți o cană la un trepied la o înălțime de 1 m deasupra nivelului corpului pacientului.
4. Deschideți clema și umpleți sistemul.
5. Închideți clema când soluția apare din sondă.
6. Ajutați pacientul să ia o poziție convenabilă pentru aceasta.
7. Înșurubați spatula cu o cantitate mică de vaselină și lubrifiați la capătul sondei.
8. Degetele mari și index ale mâinii stângi Împingeți fesele și cu mâna dreaptă cu mișcări de rotație ușoară Intrați ușor în gaura anală groasă sondă gastrică la o adâncime de 20-30 cm.
9. Reglați viteza de prindere a picăturilor (60-80 picături pe minut).
10. La sfârșitul procedurii, închideți macara și scoateți sonda apăsând fese dreapta a pacientului spre stânga, astfel încât lichidul să nu curgă de la rect.
11. Dezasamblați sistemul, plasat într-un recipient cu o soluție dezinfectantă.
12. Scoateți masca, șorțul, mănușile, spălați-vă mâinile.
Tubul de ecartament.
Tubul de alimentare cu gaz este utilizat pentru a elimina gazele din intestin la meteorism *. Tubul de alimentare cu gaz este un tub de cauciuc cu o lungime de 40 cm cu un diametru lumen intern de 5-10 mm. Capătul exterior al tubului este ușor extins, intern (care este injectat în anal) - rotunjit. Pe capătul rotunjit al tubului de pe peretele lateral există două găuri.
Indicații: Meteorismul, atomia intestinală.
Echipamente necesare: tub de ecartament steril, spatulă, vaselină, tavă, navă, tweeting, peeling, șervețele, mănuși, capacitate de dezinfectantă.
Procedura de procedură (figura 8-7):
1. Pregătiți-vă pentru procedură: spălați-vă bine mâinile cu săpun cu apă caldă cu apă caldă, puneți mască, mănuși.
2. Cereți pacientului să se culce pe partea stângă mai aproape de marginea patului și trageți picioarele în stomac.
3. Să puneți sub fesele pacientului Linke, pe partea de sus a turnului pentru a pune pelere.
4. Puneți scaunul de lângă bolnav, nava umplută cu o treime din apă.
5. Lubrifiați roselina capătul rotunjit al tubului timp de 20-30 cm folosind o spatulă.
* Meteorism (greacă. meteorismos.- Ridicați) - balonare ca urmare a acumulării excesive de gaze în tractul digestiv.


Smochin. 8-7.Aplicarea unui tub conductiv cu gaz: A - tip de conductă de gaz; b - introducerea unui tub conductiv cu gaz; B - îndepărtarea gazelor utilizând un tub conductiv cu gaz
6. Măriți tubul în mijloc, ținând un capăt liber cu un deget fără nume și cu degetul mic al mâinii drepte și capturarea unui capăt rotunjit ca un mâner de scris.
7. degetele mari și index ale mâinii stângi, împingeți fesele și cu mâna dreaptă cu mișcări de rotație ușoară, introduceți cu atenție deschiderea analului conductei de gaz la o adâncime de 20-30 cm.
8. Coborâți capătul liber al tubului în navă, acoperiți pacientul cu o pătură.
9. O oră mai târziu, scoateți cu grijă conducta de gaz din gaura anală.
10. Așezați tubul de alimentare cu gaz într-un recipient dezinfectant.
11. Desfășurați toaleta gaurei anale (ștergeți cu un șervețel umed).
12. Scoateți mănușile, masca, spălați-vă mâinile.
Cateterizarea vezicii urinare
Datorită caracteristicilor anatomice, cateterizarea vezicii urinare la bărbați și femei este semnificativ diferită. Ureyeing canal (uretra) la bărbați lung, are coturi. Dificultăți mari apar în prezența unui adenom pacient sau a unui cancer de prostată - în acest caz, uretra poate fi schimbată sau blocată complet. În absența unei abilități de execuție a procedurii, uretra poate fi foarte dăunătoare. Prin urmare, cateterizarea vezicii urinare la bărbați este condusă de un urolog, totuși un cateter moale (cauciuc) poate introduce o asistentă medicală.
Trei tipuri de catetere distinse:
Cateter moale (cauciuc);
Cateterul Half-Vest (polietilenă elastică);
Cateter dur (metalic).
Alegerea tipului de cateter depinde de starea uretrei și de glanda prostată la bărbați.
Pentru cateterul vezicii urinare, bărbații folosesc un cateter lung (până la 25 cm), femeile au un cateter scurt (feminin) până la 15 cm lungime. Diametrul lumenului cateterului poate fi diferit. Aplicați în prezent catetere de unică folosință. Dacă trebuie să părăsiți cateterul în bulele urinare pentru mai multe manipulări, se utilizează un cateter al foliei cu două sensuri, realizate dintr-un material special care vă permite să păstrați cateterul în cavitatea cu bule urinare de până la 7 zile. Într-un astfel de cateter, există o cutie de aer o cutie cu aer, în timp ce este umflată și astfel asigură fixarea cateterului în vezică.
Cu cateterizarea vezicii urinare, este necesar să se efectueze prevenirea infecției urinare. În fața cateterizării și în decurs de 2 zile de la aceasta, cu scopuri preventive și terapeutice, medicamentele antibacteriene dau pacientului la prescripția pacientului. Toate elementele care au contact cu cateterizarea cu tractul urinar trebuie să fie sterile. Cateterele metalice și cauciuc sunt sterilizate cu fierbere timp de 30-40 de minute după ele
apă caldă pre-spălare cu săpun și imediat înainte de administrare, catetere sunt lubrifiate cu ulei de vaselină steril sau glicerină. Catesterarea se efectuează după inspecția zonei uretrale și o toaletă temeinică a organelor genitale externe, este necesară în mănuși sterile în conformitate cu regulile Asepsis și Antiseptice.
Indicații: întârziere de urină acută *, vezică de spălare, introducere în vezica medicamentelor, luând urina pentru cercetarea la femei.
Introducerea cateterului poate fi dificilă (uneori imposibilă) din cauza stricturii (îngustare) a uretrei, datorită rănirilor, gonoreei etc. Este important să luați colectarea în timp util a anamnezei!
Posibile complicații: sângerări, hematom, tracțiune peretele uretrei.
Echipament necesar: cateter steril (sau set steril de unică folosință de cateterizare), pensete într-o tigaie sterilă, Corncang **, soluție antiseptică pentru tratarea orificiului exterior al uretrei (de exemplu, soluție de nitroxi 0,02%), ulei de vaselină steril, șervețele sterile , tampoane de bumbac, capacitate de urină, lipici, mănuși sterile.
Cateterizarea vezicii urinare în bărbați cateter moale(Figura 8-8) Procedura de procedură:
1. Pentru a pune sub pacienți căptușeala, este conservată pe partea de sus a acestuia.
2. Cereți unui pacient să ia poziția lui Löj (pe masă, canapea, paturi etc.), picioarele se îndoaie în genunchi, se diluează șoldurile și se odihnește în saltea.
* Întârzierea urină acută - imposibilitatea unui act de urinare cu o vezică aglomerată.
** Corncang (el. die Kornzange)- Instrument chirurgical (clemă) pentru captarea și alimentarea sculelor sterile și a materialului de îmbrăcăminte.

Smochin. 8-8.Cateterizarea vezicii masculine
4. Pregătiți-vă pentru procedură: spălați-vă bine mâinile cu săpun cu apă caldă, puneți mănuși sterile.
5. Ținând penisul într-o poziție verticală, deplasați carnea extremă și expuneți capul penisului, cu mâna stângă pentru fixarea acestuia cu degetele medii și fără nume și împingeți gaura exterioară a uretrei
degetele mari și indexate.
6. Cu mâna dreaptă luând un tampon de tifon cu Corncang, îl umezi într-o soluție antiseptică și procesează capul penisului în jurul deschiderii exterioare a uretrei în direcția de sus în jos (de la uretra la periferie), schimbarea tampoanelor.
7. Aruncați 3-4 picături de ulei de vaselină sterilă în deschiderea exterioară deschisă a uretrei și aplicați la cateterul (pentru o lungime de 15-20 cm) ulei de vaselină sterilă (pentru a facilita introducerea cateterului și prevenirea neplăcute senzații la pacient).
8. Cu mâna dreaptă, luați pensetele sterile ale cateterului la o distanță de 5-7 cm de la capătul său ("cioc"), introduceți capătul cateterului în deschiderea exterioară a uretrei.
9.2 canalul Ureyeing, luând în considerare caracteristicile anatomice).
10. Când urina pare să omite capătul exterior al cateterului în tava de colectare a urinei.
Cateterul trebuie îndepărtat înainte de golirea completă a vezicii urinare, astfel încât urina rămasă să fie spălată cu uretra.
Cateterizarea vezicii urinare la femei la femei(Fig.8-9) Procedură de procedură Procedură:
1. Să se pună sub garnitura bolnavă, pe lângă ea pentru a pune pelery.
2. Cereți unei femei să ia poziția lui Lözh (pe masă, canapea, paturi etc.), picioarele se îndoaie în genunchi, se diluează șoldurile și se odihnește în saltea.
3. Între picioarele dvs. pentru a pune recipientul pentru urină.
4. Pregătiți-vă pentru procedură (spălați-vă cu atenție mâinile cu săpun cu apă caldă, puneți mănuși sterile).
5. Degetele mari și index ale mâinii stângi împinge buzele de podea pentru a expune gaura exterioară a uretrei.
6. Cu mâna dreaptă, luați un tifon Tampon Corncang, umecționați-l într-o soluție antiseptică și procesați-le zona între buzele sexuale mici în direcția de sus în jos.
7. Aplicați la capăt ("cioc") al uleiului de vaselină steril de cateter (pentru a facilita introducerea cateterului și minimizarea senzațiilor neplăcute ale pacientului).
8. Cu mâna dreaptă pentru a lua pensete sterile cateter la o distanță de 7-8 cm de la capătul său ("cioc").

Smochin. 8-9.Cateterizarea vezicii urinare la femei la femei
9. Din nou, răspândiți buzele sexuale cu mâna stângă; Cu mâna dreaptă, introduceți cu atenție cateterul în uretra la adâncimea de 4-5 cm înainte de apariția de urină.
10. Coborâți capătul liber al cateterului în capacitatea de colectare a urinei.
11. La sfârșitul procedurii (când puterea jetului de urină începe să slăbească în mod semnificativ) îndepărtați cu grijă cateterul din uretra.
12. Așezați cateterul (dacă se utilizează un set reutilizabil pentru cateterizare) într-un recipient cu o soluție dezinfectantă.
13. Scoateți mănușile, spălați-vă mâinile.
Puncție pleurală
Puncție (lat. punctuo.- Cross, puncție) sau paracenteză (greacă. parakenteza.- Piercing pe partea laterală), - manipularea diagnosticului sau terapeutică: puncție de țesături, educație patologică, pereți de vase, cavitate organ sau corp cu un ac sau trocar *.
Puncție pleurală, sau pleurocenceză (greacă. pleura -lateral, coaste, kentesis -puncție) sau ThoracCensiune (greacă. thorakos -cufăr, kentesis -punch), numit pumnul pieptului cu introducerea acului sau a trocarului în cavitatea pleurală pentru a extrage lichidul din acesta. O persoană sănătoasă într-o cavitate pleurală este o cantitate foarte mică de fluid - până la 50 ml.
Obiective: Îndepărtarea unui lichid acumulat în cavitatea pleurală, determinarea caracterului său (eflamarea genezei inflamatorii sau neinflamatorii) pentru a clarifica diagnosticul, precum și introducerea în cavitatea pleurală a medicamentelor.
* Trocar (Franz. trocart)- Instrumentul chirurgical sub formă de stil de oțel ascuțit cu un telefon pe el.
Echipament necesar: seringa sterilă cu o capacitate de rezervor de 20 ml cu un ac subțire de 5-6 cm lungime pentru anestezie (anestezie); Un ac steril pentru puncție cu un lumen de 1-1,5 mm lungime de 12-14 cm, conectat cu un tub de cauciuc cu o lungime de aproximativ 15 cm; Tavă sterilă, capac electric, soluție de iod 5%, 70% soluție de alcool, bandaj steril, tuburi sterile, 0,25% soluție, pernă, pernă, scaun, mască, mănuși sterile, soluție de dezinfectare.
Procedura de procedură:
1. Cu 15-20 de minute înainte de puncție pe baza prescripției medicului pentru a face un pacient cu injectarea subcutanată de acid sulfocamforic + (sulfocamfovain) sau netamidă.
2. Pentru a pune pe spatele pacientului de pe scaunul față în spate, ia cerut să se bazeze pe spatele scaunului și altul (de la localizarea procesului patologic) pentru a începe capul.
3. Cereți un pacient înclinat ușor trunchiul la partea opusă celui în care medicul va efectua o puncție.
4. Spălați-vă mâinile cu apă de săpun și tratați-le cu o soluție dezinfectantă.
5. Puneți masca sterilă, halat de baie, mănuși.
6. Procesați locul estimat al puncției de 5% din soluția de alcool iod, apoi o soluție de alcool 70% și din nou cu iod.
7. Faceți o anestezie locală cu o soluție de 0,25% (asistenta servește un medic de seringă cu o soluție de îndepărtare) în spațiul interrochimic al șapte sau al optulea de-a lungul liniei axilare a lamei sau spatelui.
8. Punctura conduce un medic în zona de malcență maximă a sunetului de percuție (de obicei în cel de-al șaptelea-opt intercostal); Puncția este făcută în interconectarea la marginea superioară a marginii subiacente (figura 8-10, a), deoarece un fascicul vascular trece de-a lungul marginii inferioare a coastei și poate deteriora vasele interochemice. Dacă acul intră în cavitatea pleurală, sentimentul de "eșec" apare în spațiul liber (figura 8-10, b).
9. Pentru puncția de încercare, o seringă este utilizată cu o capacitate de 10-20 ml cu un ac gros și să eliminați o cantitate mare de seringii lichide - Jean Cosos (asistenta trebuie să aplice seringa, să pornească electrotoxos).
10. Cu un scop de diagnosticare în seringă, se câștigă 50-100 ml de fluid, asistenta se toarnă în pre-semnate pro-

Smochin. 8-10.Puncție pleurală: a - conducerea puncției pieptului de-a lungul marginii superioare a nervurii subiacente; B - obținerea acelor la cavitatea pleurală (în acel moment apare sentimentul de "eșec")
etichete și trimite un studiu fizico-chimic, citologic sau bacteriologic pentru a prescrie un studiu fizico-chimic, citologic sau bacteriologic.
11. După îndepărtarea acului, punctul de puncție este lubrifiat cu alcool de iod 5% și impune un bandaj steril.
12. Așezați obiectele utilizate în recipient cu o soluție dezinfectantă.
Punctura abdominală
Puncția abdominală sau laparocentarea (greacă. lAPARA -burtă, uter, coadă, kentesis -punch), numită puncția peretelui abdominal folosind un trocar pentru extragerea conținutului patologic din cavitatea abdominală.
Obiective: Scoaterea unui lichid acumulat în cavitatea abdominală în timpul ascitului, un studiu de laborator al fluidului asctitic.
Puncția abdominală se efectuează numai de către medic, asistenta este asistată de el.
Echipament necesar: trocar steril, seringa cu ac anestezie, ac si material sutat; 5% soluție de alcool iod de alcool, 70% soluție de alcool, tuburi de testare sterile, material de îmbrăcăminte steril, foaie sterilă, capacitate pentru colectarea fluidului ascitic, mască, mănuși sterile, rezervoare pentru o soluție dezinfectantă.
Procedura de procedură:
1. Strângeți pacientul de pe scaun și cereți-i să se deplaseze strâns în partea din spate a scaunului cu spatele, picioarele pacientului acoperite cu un adeziv.
2. Puneți capacitatea de a colecta fluidul ascțit înaintea pacientului.
3. Spălați mâinile cu apă de săpun și tratați-le cu o soluție dezinfectantă; Purtați o mască sterilă, halat de baie, mănuși.
4. Trimiteți un medic de seringă cu o soluție de 0,25% ("Novocaine") pentru efectuarea anesteziei locale, a scalpelului, a trocarului pentru puncția peretelui abdominal anterior.
5. Pentru a aduce o foaie sterilă sub fundul abdomenului, ale căror capete ar trebui să păstreze o asistentă medicală; Deoarece lichidul îndepărtează, trebuie să strângeți foaia pentru a evita prăbușirea pacientului.
6. Aplicați tuburile de testare sterile medicului pentru colectarea fluidului ascentic pe analiză.
7. După evacuarea lentă a fluidului ascitic, suge un ac și un material sutat chirurgical pentru suprapunerea cusăturii.
8. Aplicați medicul este necesar pentru procesarea cusăturii postoperatorii.
9. Pentru a impune un bandaj aseptic.
10. Așezați materialul utilizat în rezervor cu o soluție dezinfectantă.
11. Sora Medicală Balantan ar trebui să controleze pulsul și iadul pacientului; Transportul Pacientul din secție ar trebui să fie pe scaunul cu rotile.