Diplomele mici de deplasare postoperatorie a obiectivului intraocular implantat (IOL) pot fi asociate cu locația sa inexactă în procesul de funcționare, cazarea asimetrică a elementelor de susținere ale Gadti sau deteriorarea operațională a lentilelor capsulare liant. De regulă, aceste deplasări nu pot influența vizarea sau cauza disconfortului la pacienți, prin urmare tratamentul chirurgical nu necesită.
Frecvența unui offset pronunțat (dislocare) a unui IOL, care necesită o intervenție chirurgicală, este de aproximativ 0,2-2,8%, iar, în opinia unor specialiști, tinde să crească datorită implementării mai largi a metodei de facoulificare. În plus, există cazuri de deplasare a lentilelor artificiale după ND: Discumință Yag-Laser (Capsulotomie).
Cauzele dislocării IOL și posibilele complicații
Principalul motiv pentru implementarea exprimată a IOL este deteriorarea pătratului în procesul de operare și în perioada postoperatorie din cauza rănirii. Frecvența deteriorării operaționale este de aproximativ 1-2%. Aproape în toate cazurile, este posibil să se implanteze într-o pungă de capsulă sau la modele de IOL cu canelură ciliară, folosind fragmentele rămase ale sacului capsulei obiectivului, ca suport și având o pre-manipulare a vitrectomiei anterioare sau mai puțin adesea, implantarea inelelor intra-quad.
Evaluarea incorectă a chirurgului fragmentelor rămase de eșarfe ca suport sau nerespectare a manipulărilor de mai sus poate duce la o schimbare de șoc în corpul vitros sau la un fund de ochi. De asemenea, poate duce la dezvoltarea complicațiilor grave - hemoftalma, vitreoretinopatia proliferativă, uveita lentă, edemul maculei cronice, detașarea retinei.
Metode de tratament
Atunci când se aleagă accesul chirurgical la IOL-ul deplasat, se iau gradul de dislocare al IOL, prezența complicațiilor concomitente (fragmente crude într-un corp vitros sau în ziua ochiului, edemul maculei existente, detașarea retinei etc.). Este obișnuit să se facă distincția între două tipuri de acces chirurgical: partea frontală (corneană), precum și spate (prin zona acoperită a corpului ziliar). Accesul frontal este utilizat în cazurile în care obiectivul deplasat sau elementele sale de susținere (Gaptica) sunt în domeniul de aplicare al chirurgului și există o oportunitate pentru capturarea lor transportabilă. Accesul din spate este utilizat în cazul unei deplasări complete de IOL în zona corpului vitros sau pe fundul ochiului. Un astfel de acces se referă la o intervenție chirurgicală virioretininală și vă permite să efectuați manipulări vitreoretinale mai largi, dacă este necesar.
Tehnologiile chirurgicale utilizate pentru accesul la IOL implementate includ: înlocuirea modelului posterior al lentilelor artificiale pe modelul de front-line, repoziția modelului posterior și îndepărtarea lentilelor intraoculare fără implantare ulterioară.
Tehnologia de înlocuire a IOL-ului reversional pe prima linie este utilizată în caracteristicile structurale ale lentilelor intraoculare posterioare sau ale Gadtikului său, ceea ce face dificilă repoziționarea lentilei și fixarea suturii. Astăzi, sunt disponibile anumite modele de IOL-dimensional frondițional, care sunt utilizate cu succes pentru a înlocui lentilele rebon-dimensionale care nu au nevoie de fixare sutare. Implantarea lor este sigură și are un risc foarte mic de complicații specifice. În același timp, acuitatea vizuală finală nu este inferioară clarității pacienților cu IOL-ul zadon-dimensional reimplantat și, în unele cazuri, este chiar mai mare.
Repoziționarea repoziției IOL-ului zadon-dimensional strămutat includ:
- Cazare a unui IOL posterior-dimensional într-o brazdă ciliară și efectuarea suturii transletrală a Abexterno și Abinterno, dacă este necesar, cu control endoscopic;
- Cazarea unui contor posterior într-o brazdă cilială utilizând fragmentele rămase ale sacului de capsule fără fixarea sustinării;
- Fixarea suturi a lentilelor intraoculare la iris;
- În cazuri rare - plasarea contorului posterior în camera din față.

Acesta este folosit în mod special pentru a utiliza tehnologia de plasare a unui IOL posterior-dimensional într-o brazdă ciliară și efectuând o fixare suplimentară a suturii transcleroduse. În același timp, fixarea lentilelor rebon-dimensionale de cusăturile transcrescrale din brazda ciliară, este o procedură mai complexă din punct de vedere tehnic și este potențial periculos prin dezvoltarea următoarelor complicații: încălcarea corpului vitros, injecții cronice Sluggirl , fistulele sclerale, hemoftalm, endofulamit și dislocări repetate sau pârtiile de lentile intraoculare, coajă de plasă de detașare. În același timp, biomicroscopia cu ultrasunete a ochilor după operație arată că este în mod corespunzător localizarea părții haptice a lentilului într-o brazdă ciliară și a îmbunătățit corect, este posibil doar în 40% din cazuri. În restul de 60% din cazuri, partea haptică poate fi deplasată în raport cu canelura ciliară: în 24% din cazurile de ședere și în 36% din procentul opririi. +
Astfel, deplasarea lentilei artificiale a ochiului este relativ rară, dar o complicație grea a chirurgiei cataractei și necesită o calificare ridicată de la un chirurg oftalmic pentru a genera tactici de acces corect, luând în considerare modelul unui IOL deplasat, precum și un adecvat Evaluarea fragmentelor reziduale ale unei pungi de capsulă și a complicațiilor conexe. O tactică chirurgicală adecvată în cazul unei dislocări a lentilelor intraoculare vă permite să obțineți rezultate bune anatomice și claritatea vizuală ridicată a pacientului în viitor.
Unul dintre cele mai importante centre oftalmice ale Moscovei, în care sunt disponibile toate metodele moderne de tratament chirurgical al cataractei. Cele mai recente echipamente și specialiști recunoscuți reprezintă o garanție a rezultatelor ridicate.
"MNTK im.Svyostoslav Fedorova" - Complexul principal oftalmologic "Mikosurgery of the Eye" cu 10 ramuri în diferite orașe ale Federației Ruse, fondată de Svyatoslav Nikolayevich Fedorov. De-a lungul anilor muncii lor, ajutorul a primit mai mult de 5 milioane de oameni.
Aceasta este o complicație destul de gravă, deoarece poate fi însoțită de pierderea corpului vitros, migrarea masei crustacee de scaun și mai puțin adesea - explicite explicite. Cu un tratament inadecvat, pierderea corpului vitros este atribuită elevului strâns în sus, ia-o, ștergând corpul vitros, sindromul lui Wick, glaucomul secundar, desfășurarea lentilelor artificiale pentru spate, detașarea retinei și umflarea inamicului cronic Macula.
Semne de pauză de capsulă din spate
Adâncirea bruscă a camerei frontale și extinderea instantanee a elevului. Kernelul eșuează, imposibilitatea de ao trage la vârful sondei. Probabilitatea de aspirație a corpului vitros. Capsulă sfâșiată bine vizibilă sau corp vitros.
Tactica depinde de stadiul operațiunii la care există o pauză, valorile sale și prezența sau absența unui corp vitros. Principalele reguli includ:
introducerea viscorelastică pentru masele nucleare pentru a le aduce în camera din față și pentru a preveni hernia corpului vitros; Introducerea unei adrese speciale pentru masele crude pentru a închide defectul în capsulă; îndepărtarea fragmentelor de lentile prin introducerea viscoelasticului sau eliminarea acestora utilizând FAKO; Îndepărtarea completă a corpului vitros din camera frontală și zona tăiată cu vitreotomă; Decizia de implantare a lentilelor artificiale ar trebui luată cu următoarele criterii:
În cazul în care masele de cristal în cantități mari au căzut în cavitatea corpului vitros, nu trebuie implantat o lentilă artificială, deoarece poate interfera cu vizualizarea fundului ochiului și conducând o plană de succes a vitractomiei. Implantarea lentilelor artificiale poate fi combinată cu vitrectomia.
Cu o explozie mică de capsulă din spate, implantarea prudentă a IOL-IOL este posibilă într-o pungă de capsulă.
Cu un decalaj mare și mai ales cu un capsulorexi frontal intact, este posibilă fixarea ZK-IOL în furnica ciliară cu plasarea părții optice în sacul de capsulă.
Suportul insuficient pentru capsulă poate crea o nevoie de amestecare a unei lentile intraoculare într-o brazdă sau o implantare a PC-IOL cu ajutorul statului. Cu toate acestea, PK-IOL provoacă mai multe complicații, inclusiv keratopatie huloasă, hifefe, pliuri de iris și neuniformitate a elevului.
Dislocarea fragmentelor de crustă
Dislocarea fragmentelor lentilei în corpul vitros după ruperea fibrelor zonale sau a capsulei din spate este un fenomen rar, dar periculos, deoarece poate duce la glaucom, uveituit cronic, detașare retină și edem cronic carcian. Aceste complicații sunt mai frecvent asociate cu FAO decât cu CE. Inițial, este necesar să se efectueze tratament cu privire la Uveit și Glaucom, atunci pacientul trebuie trimis la un chirurg virin pentru vitrectomia și îndepărtarea fragmentelor crude.
NB: Sunt posibile cazuri atunci când este imposibil să se realizeze poziția corectă chiar și pentru PC-IOL. Apoi este mai fiabilă pentru a abandona implantarea și pentru a decide cu privire la corectarea aphakiei utilizând o lentilă de contact sau o implantare secundară a lentilelor intraoculare într-o dată ulterioară.
Termeni de funcționare contradictorii. Unele oferte de eliminare a resturilor în decurs de o săptămână, deoarece eliminarea ulterioară afectează restaurarea funcțiilor vizuale. Alții recomandă amânarea operațiunii timp de 2-3 săptămâni și să efectueze un curs de tratament pentru presiunea intraoculară UVEIT și creșterea presiunii intraoculare. Hidratarea și atenuarea maselor crustacee în procesul de tratament facilitează îndepărtarea lor cu ajutorul unei vitreotomi.
Tehnica chirurgicală Include Vitrectomy Pars Plana și îndepărtarea fragmentelor moi cu Vitretome. Fragmentele nucleului densăresc sunt combinate cu introducerea de lichide vâscoase (de exemplu, perfluorocarbon) și emulsificarea ulterioară prin Fragmatomom în centrul cavității bucle sau cu îndepărtare printr-o incizie corporativă sau un buzunar Gloil. Metodă alternativă pentru îndepărtarea maselor nucleare dense - zdrobirea lor cu aspirația ulterioară,
Distribuția ZK-IOL în cavitatea corpului vitros
Dislocarea ZK-IOL în cavitatea corpului vitros este un fenomen rar și complex, mărturisind implantarea necorespunzătoare. Lăsând o lentilă intraoculară poate duce la o hemoragie vitrică, detașare retină, uveitu și cronică cystum macula edem. Tratamentul - Vitrectomia cu îndepărtarea, repoziționarea sau înlocuirea lentilelor intraoculare.
Cu suport adecvat de capsule, este posibilă repoziționarea acelorași lentile intraoculare în brazdă ciliară. Cu suport inadecvat de capsule, sunt posibile următoarele opțiuni: îndepărtarea lentilelor intraoculare și a AFAKIA, îndepărtarea lentilelor intraoculare și înlocuirea acestuia pe PC-IOL, fixarea gurală a acelorași lentile intraoculare cu o cusătură ne-diseminată, implantare a lentilelor de iris.
Hemoragie în spațiul suprahrioidal
Hemoragia în spațiul suprahoroidal poate fi o consecință a sângerării expulsive, uneori însoțită de pierderea conținutului globului ocular. Aceasta este o complicație formidabilă, dar o rară, improbabilă cu facultificarea. Sursa de hemoragie este pauza arterelor ciliarizate lungi sau spate. Contribuim la factori sunt o vârstă vârstnică, glaucom, o creștere a tăierii din spate, boli cardiovasculare și o pierdere a unui corp vitros, deși cauza exactă a sângerării nu este cunoscută.
Semne de hemoragie suprahrioadă
Șlefuirea în creștere a camerei anterioare, o creștere a presiunii intraoculare, prolapsul irisului. Cultivarea corpului vitros, dispariția reflexului și apariția unui tubercul întunecat în zona elevului. În cazurile acute, toate conținutul globului ocular poate fi găsit prin zona tăiată.
Acțiunile imediate includ închiderea tăieturii. Sclerotomia din spate, deși este recomandată, poate spori sângerarea și duce la pierderea ochiului. După intervenția chirurgicală, steroizii locali și sisteme sunt prescrise pentru ameliorarea inflamației intraoculare.
Tactic ulterior
examenul cu ultrasunete este utilizat pentru a evalua severitatea modificărilor apărute; Operația este prezentată la 7-14 zile după descărcarea cheagurilor de sânge. Sânge drenat, efectuați vitrectomia cu înlocuirea aerului / lichidului. În ciuda prognozei vedete nefavorabile, în unele cazuri este posibil să se păstreze viziunea reziduală.
Edem
Edemul este, de obicei, reversibil și cel mai adesea datorită funcționării și vătămării la endoteliu atunci când contactați cu unelte și o lentilă intraoculară. Pacienții cu distrofie endotelială fuchs reprezintă un risc crescut. Alte motive pentru edemul - utilizarea puterii excesive în facilități, operațiuni complicate sau prelungite și hipertensiune postoperatorie.
Pierderea de ploaie
Pierderea irisului este o complicație rară în timpul operațiunilor cu reduceri mici, dar pot apărea la CE.
Cauzele pierderii curcubeului
Incizia în timpul faoulificării mai aproape de periferie. Seep umiditatea printr-o tăietură. Suprafața slabă a cusăturii după eek. Factori asociați cu pacientul (tuse sau altă tensiune).
Simptomele pierderii curcubeului
Pe suprafața globului ocular în zona tăiată, materialul ars al irisului este determinat. Camera frontală din zona tăiată poate fi superficială.
Complicații: Cicatrizarea inegală a rănilor, astigmatismul pronunțat, turela epitelului, frontul cronic va lua, edemul carid al Makula și endoftalmite.
Tratamentul depinde de intervalul dintre funcționarea și detectarea prolapsului. Când irisul este abandonat în primele 2 zile și absența unei infecții, este prezentată repoziția sa cu re-impunerea cusăturilor. Dacă prolapsul a apărut cu mult timp în urmă, porțiunea irisului rezultat este excizată datorită riscului ridicat de infecție.
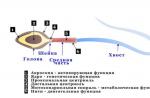
Deplasarea lentilelor intraoculare
Deplasarea lentilelor intraoculare este rară, dar poate fi însoțită atât de defecte optice cât și de încălcările structurilor ochiului. Când marginea lentilă intraoculară este deplasată în zona elevului, aberațiile vizuale, strălucirea și diplopia monoculară sunt perturbați.
Deplasarea lentilelor intraoculare se produce în principal în timpul operației. Se poate datora dializei ligamentului zinnoy, decalajului capsulei și poate apărea și după facoulificarea obișnuită, atunci când o parte haptică este plasată într-o pungă de capsulă, iar cea de-a doua până la brazda ciliarilor. Motive postoperatorii sunt vătămări, iritarea și capsulă de tăiere a ochelariului.
Tratamentul de către Miotikov este favorabil cu o ușoară deplasare. O deplasare semnificativă a unei lentile intraoculare poate necesita înlocuirea acestuia.
Detașarea retinei reumatogene
Detașarea retinei reumatogene, în ciuda apariției sale rare după EK sau a facoemulsificării, poate fi asociată cu următorii factori de risc.
Înainte de operare
Degenerarea "zăbațiilor" sau pauzele retinelor necesită un tratament preliminar înainte de extracția cataractei sau a capsulotomiei laser, dacă este posibilă oftalmoscopia (sau imediat după ce devine posibilă). Myopia este ridicată.
În timpul operației
Pierderea corpului vitros, mai ales dacă tacticile ulterioare au fost incorecte, și riscul de detașare este de aproximativ 7%. În prezența miopiei\u003e 6 Riscul DPTR crește la 1,5%.
După operare
Realizarea capsulotomiei yag-laser în termeni timpurii (în termen de un an după intervenția chirurgicală).
Net de umflarea cysoidului
Este cel mai adesea evolutând după o operație complicată, care a fost însoțită de o ruptură a capsulei din spate și a căderii și, uneori, încălcarea corpului vitros, deși poate fi observată cu o funcționare sigură. De obicei apare după 2-6 luni după operație.
descriere generala
Diagnosticarea cataractei
Tratamentul conservator sau medical cataractă
Cataractă - tratament chirurgical
Microchirurgicile moderne
Complicații postoperatorii în tratamentul cataractei
Recomandări adresate pacienților după îndepărtarea cataractei în perioada postoperatorie
Operațiunea Pentru a elimina lentila magnifică (cataractă), efectuată de un oftalmoshurgeh cu experiență - aceasta este, în principiu, o operațiune simplă, sigură și rapidă, deși, ca orice intervenție chirurgicală, nu exclude posibilitatea dezvoltării unor complicații.
Tipuri de complicații după operație
Toate complicațiile intervenției chirurgicale în timpul îndepărtării cataractei pot fi împărțite în ceea ce sa întâmplat în timpul operației sau intraoperator și imediat postoperator.
La rândul său, complicațiile postoperatorii, în funcție de apariție, pot fi împărțite în timpuriu și întârziate. Statisticile arată un procent mic de complicații postoperatorii: nu mai mult de 1,5% din cazuri.
Complicațiile postoperatorii timpurii includ:
Iridocyclitis, wevit - reacții de ochi inflamatorii; Presiune intraoculară; Hemoragie în camera din față; Dezintegrarea retinei; Dislocarea sau deplasarea lentilelor artificiale.
Citiți mai multe despre fiecare complicație
Răspunsul ochiului la vătămarea în exploatare se numește un răspuns inflamator. Prevenirea acestei complicații este întotdeauna începând cu etapele finale ale operațiunii, pentru care antibioticele unei game largi de acțiuni și medicamente de steroizi sunt injectate sub conjunctival.
Cu fluxul normal al perioadei postoperatorii, adică. Fără complicații și pe fundalul terapiei antiinflamatorii, după 2-3 zile, toate simptomele răspunsului corpului asupra intervenției chirurgicale dispar: funcția Irisului și transparența corneei este complet restabilită și de atunci Filmul ADN-ului ochiului devine clar, devine posibil să se efectueze oftalmoscopie.
Hemoragia în camera din față este o complicație destul de rară și este asociată cu deteriorări sau leziuni ale irisului în timpul operației. În aceste cazuri, pe fundalul tratamentului, sângele este absorbit, de regulă, în câteva zile și altfel, în timpul ineficienței terapiei conservatoare, camera anterioară este spălată și o fixare suplimentară a lentilei (dacă necesar).
Presiune intraoculară
Creșterea presiunii intraoculare în perioada postoperatorie poate apărea datorită: cu dezvoltarea unității elevului sau a blocării sistemului de drenaj cu medicamente vâscoase speciale - Frelasturi utilizate în toate etapele operației pentru a proteja structurile intraoculare și, în special a corneei Ochiul, dacă sunt incomplete înclinate din ochi.
În acest caz, la ridicarea presiunii intraoculare, picăturile sunt prescrise, iar acest lucru este de obicei suficient. În mod excepțional, în cazuri rare, cu o creștere a presiunii intraoculare în perioada postoperatorie timpurie, se efectuează o operație suplimentară - puncție (puncție) a camerei anterioare și spălarea amănunțită a acesteia.
Retinied dezintegrare
Detașarea retinei are loc la următorii factori de predispoziție:
miopie,
Leziuni oculare în perioada postoperatorie, complicații în timpul intervenției chirurgicale.
Tratamentul unei astfel de complicații, cel mai adesea chirurgical: funcționarea de etanșare a sclerei cu ajutorul buretului de silicon - vitrectomie. La detașarea retinei de pe suprafață, mică în zonă, se efectuează inagularea restrictivă a pauzei retinei.
Încălcarea poziției părții optice a lentilelor artificiale afectează în mod negativ funcțiile ochiului operaționat. Astfel de deplasări pot provoca fixarea incorectă a obiectivului într-o pungă de capsulă sau disproporția elementelor de referință ale lentilei de magnitudinea sacului de capsulă.
Cu o descentrare sau o deplasare minoră a lentilei, pacienții se plâng de senzația neplăcută în ochiul acționat, pe oboseala rapidă după încărcături de pe ochi, adesea apare de două ori când distanța este văzută.
De regulă, aceste plângeri sunt non-permanente și după ce o odihnă scurtă dispar. Dar, cu o deplasare semnificativă a IOL, mai mult de 0,7 - 1 mm, există un lichid de răcire constantă atunci când se observă distanța în distanța și disconfortul vizual permanent. Mai mult, operația vizuală blândă nu dă nici un efect. Cu astfel de simptome, intervenția re-operațională este necesară pentru a corecta poziția părții optice a lentilelor artificiale.
Deplasare completă IOL.
Deplasarea totală a IOL este o dislocare a lentilelor sau o kift, în camera din față sau dimpotrivă, ascunderea, în cavitatea corpului vitros. Această complicație este considerată dificilă și aici este necesar să se efectueze o intervenție chirurgicală vitrectomie, atunci când o înălțime a unei lentile artificiale este ridicată și re-fixându-o în poziția corectă.
La schimbarea lentilei Kepenta - operația este mai simplă, necesită o restabilire a IOL în camera din spate, cu o sutură suplimentară a acestuia.
Complicațiile postoperatorii târzii includ:
Sindromul Irwin-Gassa (umflarea câmpului central al retinei);
Cataracta secundară.
Rețele umflate
La una dintre complicațiile din operațiunile de pe segmentul frontal al ochiului se referă edemul zonei maculare a retinei. Cel mai adesea, această complicație se dezvoltă după extracția tradițională de cataractă extracapsulară, mai degrabă decât după facoulificare și are loc în termeni de 4 până la 12 săptămâni după operație.
Riscul de a dezvolta această complicație în prezența unui pacient:
diabet
glaucom
Inflamația ochiului vascular
Leziuni oculare în trecut și altele.
Cauzele formării cataractei secundare
O complicație târzie destul de comună în funcționarea de îndepărtare a cataractei este o cataractă secundară. Motivul pentru formarea cataractei secundare este migrația din zona de creștere, care este situată în zona ecuatorului, în zona optică centrală a formei opace, neregulate, a celulelor defecte structurale ale Adamyuk-Elshnig, din care un film sau noroi Se formează, ceea ce reduce claritatea vizuală, este uneori destul de semnificativ.
O scădere a acuității vizuale, în plus, un proces de fibroză capsulă a obiectivului și procesul natural, care apare după un anumit moment după operație. Și aceste date pentru formarea cataractei secundare variază de la câteva luni la câțiva ani.
Prevenirea și tratarea cataractei secundare
Pentru a preveni formarea unei astfel de complicații ca cataracte secundare, se aplică tehnici speciale:
alegerea structurilor speciale IOL, lustruirea capsulelor lentilelor pentru îndepărtarea celulelor (maxim) și altele.
Tratamentul cataractei secundare este de a efectua capsulotomia din spate. Realizarea acestei manipulări este de a crea o gaură în capsula din spate a obiectivului, care eliberează zona optică centrală din nor și vă permite să pătrundeți liber în ochi cu raze ușoare, crescând astfel claritatea vizuală și semnificativ.
Capsulotomia se efectuează sau cu un laser sau prin îndepărtarea mecanică a filmului utilizând instrumente chirurgicale. Capsulotomia cu un laser este preferabilă deoarece nu apare în interiorul ochiului instrumentului chirurgical, dar această metodă are o serie de dezavantaje, dintre care este posibilitatea de a deteriora partea optică a lentilelor artificiale ale radiației laser. În plus, există o serie de contraindicații clare la această procedură.
Atât capsulotomia laser, cât și chirurgicală se desfășoară în condiții de ambulatoriu și vă permite să reveniți la pacient o acuitate vizuală ridicată în doar câteva minute, cu condiția ca pacientul să aibă un aparat neuroreceptor al nervului optic și retină.
Persoanele care trebuiau să se confrunte cu o astfel de problemă oftalmologică ca lentilă noroasă, știu că singura oportunitate de a scăpa de ea este o operație de eliminare a cataractei, adică implantarea IOL. În SUA, în anul, se efectuează mai mult de 3 milioane de astfel de operațiuni, iar 98% dintre aceștia au succes. În principiu, operațiunea este simplă, rapidă și sigură, dar nu exclude dezvoltarea complicațiilor. Ce complicații după operația de cataractă pot apărea și cum să le corecteze, să afle prin citirea acestui articol.
Toate complicațiile care însoțesc implantarea IOL pot fi împărțite în ceea ce sa întâmplat direct în timpul intervenției chirurgicale sau postoperator. Complicațiile postoperatorii trebuie atribuite:
ridicarea presiunii intraoculare; Wevit, iridocyclitis - reacții la ochi inflamatorii; Detașarea retinei; hemoragie în camera din față; deplasarea obiectivului artificial; cataractă secundară.
Reacții de ochi inflamatorii
Răspunsul reacțiilor inflamatorii aproape întotdeauna însoțesc operațiunea de cataractă. De aceea, imediat la sfârșitul intervenției sub conjunctivală, sunt introduse preparate de steroizi sau antibiotice ale unei game largi de acțiuni. În majoritatea cazurilor, după aproximativ 2-3 zile, simptomele răspunsului dispar complet.
Hemoragie în camera din față
Aceasta este o complicație destul de rară care este asociată cu leziuni sau deteriorarea irisului în timpul operației. În mod obișnuit, sângele este rezolvat independent în câteva zile. Dacă acest lucru nu se întâmplă, medicii sunt spălați camera din față și, dacă este necesar, cristalul ochiului este fixat și suplimentar.
Ridicarea presiunii intraoculare
Această complicație se poate datora înfundarea sistemului de drenaj cu medicamente vâscoase foarte elastice, care sunt utilizate în timpul unei operații pentru a proteja corneea ochiului și a altor structuri intraoculare. De obicei, dropurile de spargere care reduc presiunea intraoculară rezolvă această problemă. În cazuri excepționale, este nevoie de o dovadă a camerei încrucișate și o spălare amănunțită.
Dezlipire de retina
O astfel de complicație este considerată severă și apare în cazul unei leziuni oculare după operație. În plus, detașarea retinei este cea mai caracteristică a persoanelor cu miopie. În acest caz, oftalmologii sunt cel mai adesea rezolvați pentru o operație, care se află în etanșarea sclera-vitrectomiei. În cazul unei zone mici de detașare, se poate realiza cu laser restrictiv cu care se poate realiza cu laser-ul restrictiv al retinei ochiului. Printre altele, detașarea retinei duce la o altă problemă, și anume la compensarea obiectivului. Pacienții încep în același timp să se plângă de oboseala rapidă a ochilor, la durere, precum și pe busty au apărut în aspectul distanței. Acestea sunt simptome nepermanente și, de obicei, dispar după o odihnă scurtă. Atunci când apare o deplasare semnificativă (1 mm sau mai mult), pacientul simte un disconfort constant al vederii. Această problemă necesită re-intervenție.
Lentile de părtinire completă
Dislocarea lentilei implantate este considerată cea mai severă complicație care necesită o intervenție chirurgicală necondiționată. Operația constă în ridicarea unei lentile cu fixarea ulterioară în poziția corectă.
Cataracta secundară
O altă complicație după operația de cataractă este formarea cataractei secundare. Apare datorită reproducerii celulelor de epitelium rămase din lentila deteriorată, care se extind în zona capsulei din spate. Pacientul are o vedere de agravare. Pentru a corecta o astfel de problemă, este necesar să se supună unei proceduri de capsulotomie laser sau chirurgicală. Ai grijă de ochii tăi!
Invenția se referă la oftalmologie, și anume la examinarea cu ultrasunete a ochiului prin metoda de biomicroscopie de imersie de înaltă frecvență a modelului superior și poate fi utilizată pentru a determina poziția lentilelor intraoculare (IOL). Scanarea Meridianală în intervalul de 5-15 grade unghiulare la o frecvență de 35 MHz și determinând orientarea axei longitudinale a IOL, prin amplasarea planului de scanare, în care elementele de susținere sunt îndepărtate maximă unul de celălalt. Se estimează că estimează interfața axei optice a ochiului și linia paralelă cu ea trece prin centrul IOL-ului, determină interconectarea planului frontal care trece prin brazdă ciliară și planul orizontal al elementului optic al Iolul. Metoda vă permite să determinați rapid și precis localizarea IOL, relația spațială dintre IOL și structurile departamentului frontal al ochiului, care mărește informativitatea diagnostică a biomicroscopiei cu ultrasunete.
(56) (Continuare):
Clasa \u003d "B560M" Liu Yz și colab., Aplicații clinice de biomicroscopie cu ultrasunete în diagnosticarea și tratamentul subluxării lentilelor, Zhonghua Yan Ke Za Zhi. 2004 mar; Vol.40 (3), R.186-189 (Rezumat), [Online], [găsit 30.08.2007], găsit din baza de date publicita.
Invenția se referă la oftalmologie, și anume la examinarea cu ultrasunete a ochiului prin metoda de biomicroscopie de imersie de înaltă frecvență a segmentului frontal al ochiului și poate fi utilizat pentru a determina poziția lentilelor intraoculare (IOL).
Există o metodă de determinare a gradului de descentrare a unei lentilă artificială a ochiului (țap), bazată pe observarea biomicroscopică a reflexelor de purkinje de pe suprafața frontală a corneei și suprafața frontală a unui obiectiv artificial al ochilor. După măsurarea distanței dintre aceste două semne de lumină, utilizând o plasă de măsurare plasată în sistemul optic de biomicroscop, determină gradul de descentrare a IJG (RU 2004100947, 2004).
Dezavantajele acestei metode includ faptul că utilizarea sa este posibilă numai atunci când transparența mediilor optice și cu decentrații mici în cadrul elevului (adică atunci când elementul optic este vizibil în elev). În plus, metoda nu permite determinarea abaterii IOLului față de axa frontală (adică înclinația IOL) și, de asemenea, nu permite determinarea interacțiunii elementelor gadice ale IOL cu anatomice Structurile segmentului frontal al ochiului (capsulă, corpul ciliar, retină).
Cel mai apropiat analog al prezentei invenții este o metodă de estimare a poziției IOL, în special elementele gaptice ale IOL (Pavlin CJ, POODMAN D., ARSHINOFF S., Harasiewicz K., Foster FS Determinarea poziției haptice de fixare transcris Lentilele intraoculare ale camerei posterioare prin biomicroscopie cu ultrasunete, J. Cataract Refracmart, 1993; 19; p.573-577), care include biomicroscopie cu ultrasunete la o frecvență de 50 MHz. O scanare radială în proiecțiile orientării intenționate a elementelor gadice ale IOL și când se constată secțiunea transversală, secțiunea transversală a fiecărui element gadic determină interacțiunea cu structurile anatomice ale segmentului frontal al ochiului (capsulă, iris , corp ciliar).
Cu toate acestea, restricția zonei de scanare cu parametrii 4 × 4 mm nu permite vizualizarea unică a întregului segment frontal al ochiului, nu face posibilă estimarea localizării elementului optic al IOL cu privire la Haptic, precum și interjecția întregului IOL cu axe și avioanele ochiului, prin urmare, nu oferă o vedere completă a locației IOL. În plus, cu dislocări semnificative cu deplasarea parțială a IOL în corpul vitros, o parte semnificativă a obiectivului este situată în afara zonei de scanare și nu este disponibilă revizuirii.
Obiectivul invenției este de a crea o metodă informativă pentru determinarea poziției IOL pe baza dezvoltării principiilor și parametrilor vizualizării IOL și a segmentului frontal al ochiului prin metoda biomicroscopiei ultrasonice.
Rezultatul tehnic al invenției este posibilitatea determinării rapide și corecte a localizării IOL în ansamblu, cu stabilirea relațiilor spațiale între IOL și structurile, axele și planurile segmentului frontal al ochiului cu creșterea corespunzătoare a Informativitatea diagnostică a biomicroscopiei cu ultrasunete, ceea ce face posibilă estimarea vizualizării și gradului de dislocare a IOL pentru a selecta pacientul tactic de referință.
Rezultatul tehnic conform invenției se realizează prin aplicarea algoritmului de scanare propus în cadrul Artifakiei, care constă în evaluarea interpretării IOL cu structuri anatomice, axe și planuri ale ochiului frontal al ochiului.
Metoda se efectuează după cum urmează. Inițial, cu ajutorul biomicroscopului ultrasonic (de exemplu, Oti Scan 1000, producția de Canada) efectuează o scanare meridională a părții frontale a ochiului în intervalul de 5-15 grade unghiulare la 35 MHz, care oferă o zonă de Scanarea unică de 12 × 14 mm și precizia măsurării de aproximativ 40 microni. În secțiunile obținute, este identificată imaginea elementelor optice și gadice ale IOL-ului. Distanța dintre elementele haptice este măsurată și orientarea axei longitudinale a IOL-ului este determinată de localizarea planului de scanare, în care elementele de susținere sunt îndepărtate cât mai mult posibil. În plus, în două meridiane interdependabile, se măsoară măsurătorile, și anume prin centrul corneei și centrul elevului se realizează cu o linie corespunzătoare axei optice a ochiului și prin centrul elementului optic, linia se efectuează paralel cu prima. Distanța dintre aceste două linii în microni sau milimetri caracterizează centrul IOL. Dacă simultan în două meridiane interdependabile, această distanță este 0, acest lucru este în mod evident vorbind despre centrul drept al IOL. Dacă este\u003e 0, a estimat amploarea liniară a dislocării (sau a dentranturii) a IOL în două meridiane interdependabile. Apoi aranjamentul planului frontal care trece printr-o brazdă cilială, care a condus o linie între două puncte diametral opuse ale canelurii ciliari și de-a lungul elementului optic al IOLului, în funcție de planul său orizontal, conduceți o a doua linie la intersecție Primul, estimați unghiul dintre aceste două linii în grade, care caracterizează planul frontal interjectat care trece printr-o brazdă ciliară și planul unui element optic. Dacă simultan în două meridiane interdependabile, aceste linii sunt paralele, iar valoarea unghiului este 0, evaluată pe poziția frontală corectă a IOL-ului. Dacă unghiul\u003e 0 este încheiat despre dislocarea IOL cu o pantă și fixează unghiul de înclinare în grade.
Exemple clinice.
Exemplul 1. Pacientul Z., 55 de ani.
Diagnostic: ochiul drept - Artifakia.
Acidul de vedere 1.0.
Cu trei luni în urmă, ochiul drept a produs o falsă de cataractă cu o implantare a IOL-ului zadon-dimensional. Operarea și perioada postoperatorie au procedat fără complicații.
Rezultatele biomicroscopiei cu ultrasunete ale ochiului frontal al ochiului: corneea, irisul, unghiul camerei anterioare, SCLER, corpul ciliar și procesul, periferia retinei au o densitate acustică normală și forma anatomică corectă , Adâncimea camerei anterioare este de 4,27 mm. Artifakia, IOL este plasată într-o pungă de capsulă, axa longitudinală a lui IOL este orientată în meridian de la 13 la 7. IOL ocupă poziția corectă, deoarece scanarea în două meridiane interpretative are o poziție frontală (și anume, planul orizontal al IOL este paralel cu planul frontal al ochiului care trece prin brazdă ciliară) și este centrat corespunzător (de la axa optică a ochiului coincide cu linia care trece prin centrul de IOL).
Exemplul 2. Pacientul N., 79 de ani.
Diagnostic: Ochii drepți cornee, Artifakia.
Acordarea de vizualizare: scorul degetelor
Din anamneză: acum 9 ani, extracția de cataractă extracapsulară cu o implantare a IOL în camera din față a ochiului, cu fixarea elementelor de susținere în unghiul camerei anterioare.
Cu biomicroscopie tradițională: cornul picioarelor, conținutul camerei din față nu poate fi vizualizat.
Rezultatele biomicroscopiei cu ultrasunete: o cornee a ecogenicității crescute, îngroșată, grosime în centrul de 680-700 μm, pe periferie - 810-890 μm. În camera din față, un IOL este vizualizat, orientat în meridian orizontal. Elementele de referință se odihnesc în unghiul camerei din față.
IOL este în mod corect centrat în raport cu axa optică a ochiului și ocupă o poziție frontală. În camera din spate a zonei optice, elementele capsulei sunt absente, sunt vizualizate rămășițele masei crustace ale zonei ecuatoriale.
Exemplul 3. Pacientul R., 69 de ani.
Diagnosticul: ochiul drept - Artifakia, dislocarea IOL.
Acuitate vizuală: 0,08 cu Corecție SPH -0,5 Cyl -3,5 AX 167 ° \u003d 0,3 N / K.
Acum trei ani, ochiul drept a produs o falsă de cataractă cu o implantare a IOL-ului zadon-dimensional. Operarea și perioada postoperatorie au procedat fără complicații.
Cu o lună înainte de tratament, pacientul a fost rănit de către cap, după care a observat o vedere de agravare. Cu biomicroscopie tradițională, deplasarea IOL-ului, în proiecția marginii elevului superior, marginea elementului optic al IOL-ului este vizibilă.
Pentru a determina cu exactitate locația și natura dislocării IOL, a fost efectuată biomicroscopia cu ultrasunete. Rezultatele biomicroscopiei cu ultrasunete ale ochiului frontal al ochiului: corneea, irisul, unghiul camerei anterioare, SCLER, corpul ciliar și procesul, periferia retinei au o densitate acustică normală și anatomice corecte Formă, adâncimea camerei anterioare este de 4,63 mm. Artifakia, axa longitudinală a lui IOL este orientată în meridian de la 2 la 8. OL este descentrat cu privire la axa optică a ochiului de-a lungul meridianului orizontal al dudului cu 0,5 mm și pe meridianul vertical al cărții cu 1,9 mm. În plus, capătul inferior al IOL-ului este deformat din planul frontal, și anume: în meridian de la 2 la 8, planul orizontal al IOL și planul frontal al ochiului care trece prin brazdă ciliară, Formați un unghi de 9 grade și în meridianul perpendicular de la 10 la 4 - aceste avioane sunt paralele. Elementul golici din cvadrantul superior este amplasat în camera din spate și se referă la suprafața din spate a irisului din sector de 1-2 ore la o distanță de 1,5 mm de rădăcina irisului, elementul gadetic în Quadrantul temporal inferior este situat în corpul vitros în sectorul 7-8 ore din proiecțiile sectoriale ale limitei procesului și ale părților plate ale corpului ciliar la o distanță de 2,8 mm distal decât Limba.
Exemplul 4. Pacientul N., 64 de ani.
Diagnostic: ochiul stâng - artifakia, implementarea IOL.
Acidness de vedere: 0,5 n / k.
Cu șapte zile în urmă, ochiul stâng a fost realizat prin focalizarea cataractei cu implantarea IOL-ului zadon-dimensional. În timpul operației, a apărut capsula din spate a obiectivului. După vitrektomia frontală parțială, IOLul a fost implantat pe duplicarea părții periferice a foilor de capsule.
Rezultatele biomicroscopiei cu ultrasunete a ochiului frontal al ochiului: În sectorul 13-14 ore pe periferia corneei vizualizează îngroșarea locală la locul inciziei operaționale, pe restul corneei, precum și irisul, Unghiul camerei din față, SCLER, corpul ciliar și procesul, periferia retinei au o densitate acustică normală și forma anatomică corectă, adâncimea camerei anterioare - 3,89 mm. Artifakia, axa longitudinală a lui IOL este orientată în meridian de la ora 9 până la 3. IOL este în mod corect centrat în raport cu axa optică a ochiului, deoarece aceasta din urmă în două meridiane interdependabile coincide cu linia care trece prin centrul IOL. Cu toate acestea, IOL se concentrează oblic, și anume: elementul galadtic din meridianul de 3 ore este deformat în direcția polului din spate al ochiului. În meridianul orizontal, planul orizontal al IOL și planul frontal al ochiului care trece prin brazda ciliară, formează un unghi de 5 grade, iar în meridianul vertical perpendicular, aceste avioane sunt paralele. Motivul pentru o astfel de înclinație constă în fixarea mixtă a IOL, și anume: în meridianul de 9 ore, elementul Gadetic este situat în brazda ciliară la rădăcina irisului și în meridianul de 3 ore - se învecinează din spate Suprafața proceselor citile la o distanță de 1,55 mm distal decât nivelul membrelor.
Exemplul 5. Pacientul S., 68 de ani.
Diagnostic: ochiul stâng - Artifakia, dislocarea ultra-traumică.
Acuitate vizuală: 0,08 cu o corecție a SPH + 9,5 \u003d 0,3 N / K.
Acum trei ani și jumătate, ochiul stâng a fost făcută extracția extracapsulară a cataractei cu implantarea unui IOL zadon-dimensional. Operarea și perioada postoperatorie au procedat fără complicații.
Acum o săptămână, pacientul a primit o contuzie a ochiului, ca rezultat al căruia viziunea sa deteriorat brusc. Cu biomicroscopie tradițională, a fost dezvăluită hernia corpului vitros, dislocarea lui IOL, și anume elementul general al IOL al IOL este vizibil în proiecția elevului.
Pentru a determina cu exactitate locația și natura implementării IOL, a fost efectuată o biomicroscopie ultrasunetă a departamentului frontal al ochiului. Rezultate: Cornea, Iris, un unghi al camerei anterioare, un scler, corpul ciliar și procese, periferia retinei au densitate acustică normală și forma anatomică corectă. În camera din față, profilul herniei unui corp vitros cu contur rotunjit este vizualizat, distanța de la corneea la suprafața frontală a herniei este de 1,7 mm. Artifakia, axa longitudinală a IOL-ului este orientată în meridian de la ora 13 până la 6. OL este descentrată în raport cu axa optică a ochiului de-a lungul meridianului orizontal al patului de 1,5 mm și pe meridianul vertical al cărții cu 3,6 mm. În plus, pe partea inferioară a IOLului este deflectată din planul din față în direcția polului din spate a ochiului: în meridianul orizontal, unghiul de înclinare este de 4,5 grade și în verticală - 14,6 grade. Elementul Gadetic superior este amplasat în spatele irisului și se referă la proiecția periferiei mijlocii, capătul distal al elementului superior este amplasat în planul elevului. Elementul galben inferior este mutat la corpul vitros și se referă la peretele interior al globului ocular, punctul de atingere este proiectat pe cel mai curat în meridianul de 6 ore la o distanță de 15 mm distal decât Limba.
Astfel, metoda propusă vă permite să estimați poziția IOL în ochi cu un grad ridicat de precizie pentru a selecta tactica pacientului.
REVENDICARE
Metoda de evaluare a poziției lentilelor intraoculare (IOL) în ochiul frontal al ochiului, incluzând biomicroscopia cu ultrasunete, caracterizată prin aceea că este efectuată de o scanare meridională a departamentului frontal al ochiului în intervalul 5-15 grade unghiulare la o frecvență de 35 MHz și estimarea poziției IOL sunt efectuate prin definirea orientării axei longitudinale a IOL a localizării planului de scanare în care elementele de susținere sunt îndepărtate maxim unul de celălalt, în funcție de Estimarea interpordabilității axei optice a ochiului și linia paralelă cu trecerea prin centrul IOL, pentru a determina interpretarea planului frontal care trece prin brazdă ciliară și planul orizontal al elementului optic OL.
După funcționarea implantării unei lentile intraoculare (IOL), poate apărea ușoară deplasare. Se întâmplă datorită aranjamentului necorespunzător al IOL în timpul intervenției operaționale sau a deteriorării intraoperatorii la aparatul ligabil și capsule al obiectivului. O astfel de dislocare nu duce la încălcări ale acuității vizuale, nu provoacă disconfort la pacienți și nu necesită o reutilizare.
În 0,2-0,8% din cazuri, se pronunță dislocarea lentilelor intraoculare. În acest caz, pacienții au nevoie de intervenție operațională. Numărul de dislocări ale IOL este în creștere, potrivit specialiștilor, în legătură cu implementarea mai largă a metodei Foclomulsia în practica clinică. De exemplu, există date privind deplasarea lentilelor intraoculare după ND: Capsulotomie laser Yad.
În 1-2% din cazuri în timpul funcționării, este deteriorat un aparat ligabil și capsule de lentilă (SKA). În acest caz, se efectuează implantarea modelului rebon-dimensional al unei lențe intraoculare într-o brazdă ciliară sau o pungă de capsulă. Pentru aceasta, ca suport, restul fragmente intacte ale sacului de capsule de crustă. În timpul operației, se efectuează vitrectomia anterioară sau o implantare a inelelor intra-quad.
Dacă chirurgul este inadecvat, evaluează fragmentele rămase ale eșarfelor sau nu efectuează manipulările necesare, obiectivul intraocular poate fi implementat fie în corpul vitros, fie pe fundul ochiului. Aceasta duce la astfel de complicații:
- hemophthalm;
- vychlotcling va lua;
- vitreoretinopatia proliferativă;
- dezintegrarea retinei;
- edemul maculei cronice.
În funcție de gradul de desfășurare a lentilelor intraoculare, gravitatea și tipul complicațiilor, chirurgii aleg unul sau un alt acces chirurgical. Poate fi anterioară (corneană) sau spate (printr-o parte plată a corpului ciliar). Indicarea utilizării accesului frontal este localizarea IOL sau a Gadti în domeniul opiniei Oftalmosorgo. Acestea trebuie să fie accesibile captării transpitalului.
Apoi, când obiectivul intraocular este complet implementat în corpul vitros și partea inferioară a ochiului, utilizați accesul din spate. Se referă la operațiile chirurgicale vitreoretinale și vă permite să efectuați intervenții vitreoretny extinse, dacă este necesar.
În dislocarea lentilelor intraoculare, se utilizează astfel de tehnologii chirurgicale:
- înlocuirea unui model inferior al lentilelor pe un IOL-dimensional intern;
- repoziționarea obiectivului dimensional posterior;
- eliminând o lentilă intraoculară fără implantare ulterioară.
Obiectivul intraocular rebon-dimensional este schimbat în funcție de dimensional în cazul în care caracteristicile de proiectare ale lentilei posterior-dimensionale și a gapelor sale fac dificil să-și facă fixarea sau repoziția suturii. Lentilele dimensionale ale designului modern nu au nevoie de fixare a suturii. Implantarea lor este mai sigură, după aceasta, procentul de complicații specifice sunt nesemnificative. Ca urmare a operațiunii, acuitatea vizuală finală devine la fel ca la pacienții cu lentile de backmetice implantate și, în unele cazuri, poate fi și mai mare. O astfel de tehnologie de repoziționare poate fi utilizată de o lentilă de ecartament staționată:
- Lentila este plasată într-o brazdă ciliară și efectuează o fixare a suturii transletrală.
- Obiectivul rebon-dimensional este plasat într-o brazdă ciliară, fără a efectua fixarea suturii. În acest caz, sunt utilizate fragmentele rămase ale pungii de capsule.
- IOL fixează cusături la o coajă de curcubeu.
- O lentilă extrem de rar posterioară este situată în camera anterioară a globului ocular.
Primul tip de intervenție operațională este utilizat cel mai des, dar această procedură este cea mai complexă din punct de vedere tehnic. Poate duce la astfel de complicații:
- încălcarea unui corp vitros;
- hemophthalm;
- fistulele sclerale;
- endophtalmită;
- vychlotcling va lua;
- pante și dislocări repetate ale lentilelor;
- retinied dezintegrare.
Sa stabilit că este posibil să aranjați corect și să remedieți partea haptică a lentilei din brazda ciliară numai în 38-40% din cazuri. În 24% din cazuri, partea haptică schimbă Kepent în raport cu brazda ciliară și la 36% - oprirea.
Nu se produce adesea dislocarea lentilelor intraoculare, dar se referă la complicații severe de chirurgie cataractă. Pentru a dezvolta tactica corectă, oftalmosurgii trebuie să ia în considerare modelul unei lentile intraoculare desfășurate, să evalueze în mod adecvat reziduurile sacului de capsulă și prezența complicațiilor asociate. Cu o tehnică chirurgicală adecvată și calificarea relevantă a chirurgului oftalmic, puteți obține rezultate excelente ale operațiunii.
Clinicile Moscovei
Mai jos sunt primele 3 clinici oftalmice ale Moscovei, unde tratamentul se efectuează la desfășurarea IOL.
Toate clinica de ochi Moscova \u003e\u003e\u003e
Dislocare (deplasare) a IOL (lentile artificiale) după funcționarea eliminării cataractei
- Patologia caracterizată printr-o deplasare completă a obiectivului în cavitatea vitrării sau în camera din față a ochiului. Manifestările clinice ale bolii: o afectare accentuată a viziunii, durerii și disconfortului în domeniul comenzilor, rafinăriei și iridodonezului. Pentru diagnosticare, viscometrie, ultrasunete oculare, biomicroscopie, TTPM, tonometria fără contact, gonoscopia sunt aplicate. Tactica tratamentului este redusă la comportamentul lexecției, vitrectomiei și implantării lentilelor intraoculare. În perioada postoperatorie, se recomandă ca scopul de glucocorticosteroizi și terapia antibacteriană cu un curs scurt.
MKB-10.
H27.1

General
Dislocarea lentilei (ectopia, dislocarea) este o încălcare a locației anato-topografice a lentilelor biologice cauzate de insolvabilitatea ligamentului. Conform datelor statistice, prevalența formei congenitale a ectopiei este de 7-10 cazuri la 100.000 de persoane. Cu predispoziție ereditară, 85% dintre pacienți reușesc să detecteze mutațiile genetice. La 15% dintre pacienți, boala apare sporadic. Leziunile oculare în 33% din cazuri este cauza patologiei dobândite. Oamenii de sex masculin și de sex feminin sunt bolnavi de aceeași frecvență. Boala este comună peste tot.

Cauze de dislocare crustală
Lentila ectopia este patologia polietologică. Modificările degenerative-distrofice în fibrele ligamentelor citile sunt degenerate prin dezvoltarea formei spontane. Principalul factor predispozitiv este inflamația cronică a structurilor unei căi inventive sau a înfrângerii corpului vitros. Principalele cauze ale dislocării:
- Predispozitie genetica. Riscul de a dezvolta ectopia înnăscută este cel mai susceptibil la pacienții cu sindromul Marfan, elensa-dunlos, carte. Boala apare adesea cu hiperlizinemie ereditară și deficiență de sulfutetază.
- Daune traumatice. Această boală este una dintre complicațiile comune ale unei vătămări stupide sau ale unui ochi pătrunzător al globului ocular, însoțit de deteriorarea ligamentului. În cazuri rare, dislocarea are loc la contuzia ochilor.
- Cataractă. Schimbările patologice în capsule, epiteliul capsular sau substanță la sol care se observă în timpul cataractei - factori de risc semnificativi pentru ectopia. Motivul este încălcarea adjudiciilor fibrelor zanomulare din față și spate.
- Grad ridicat de hipermetropie. Pentru hiperopia, se caracterizează printr-o creștere a dimensiunii longitudinale a globului ocular. Aceasta duce la tensiunea și formarea ligamentelor micro-dimensiuni, care contribuie la ectopia.
- Aplasia centurii de cereale. Această malformație congenitală, în care liantul este complet absent. Agenții curelei ciliare sunt detectate în sindroame amniotice de reproiectare.
Patogeneza.
În mecanismul de dezvoltare a unei versiuni congenitale a bolii, rolul principal este acordat deficiențelor, absenței parțiale sau complete a unui ligament cian. Pentru prevalența majorității pacienților cu predispoziție genetică, este caracterizat un defect de colagen sau elastină, întreruperea schimbului de proteine. Cu o pauză parțială a centurii ciliari, cristalul rămâne fixat la straturile închise ale corpului vitros, cu mișcări pline de fluide într-o cavitate vitrică. Extinderea deschiderii elevilor devine cauza dislocării în zona camerei din față, care apare, de obicei, în poziția "cu fața în jos".
Încălcarea dispozitivului de fixare a lentilelor biologice la rola de decupare a cataractei implică disfuncția ligamentului. Cu Hyperbanting, formarea unui ligament zinnoy duce la daunele sale parțiale. O creștere a oftalmotonului sau implementarea unei încărcături minore va potența ruperea centurii de cereale și apariția ectopiei. La rănirea globului ocular, centura de claterică este cel mai "slab" loc vulnerabil la daune. Acest lucru se datorează faptului că valul de șoc nu duce la ruperea capsulei, ci la deformarea și tensiunea fibrelor ligamentului zinnow. Schimbările involuționale ale maselor crude și un aparat de ligament provoacă ectopia la pacienții de vârstă senilă.
Clasificare
Există forme congenitale și dobândite, complete și incomplete de dislocare. Ectopia dobândită este clasificată pe traumatică și spontană. În cazul dislocării incomplete, apare o grămadă de 1/2-3 / 4 cercuri. Cristalul este deflectat spre cavitatea vitrării. Clasificarea clinică distinge următoarele opțiuni pentru dislocarea completă:
- În camera ochiului. Dislocarea provoacă daune cornee, iris și un unghi al camerei anterioare. Există o creștere accentuată a presiunii intraoculare (WGD) și o reducere progresivă a vederii. Această stare necesită intervenție urgentă.
- Într-un corp vitros. Cu această variantă de realizare, expperea lentilei poate fi fixată sau mobilă. Fixările contribuie la formarea de adeziuni la coaja de plasă sau la discul nervului optic (DZN). În forma mobilă a obiectivului poate fi schimbată în mod liber.
- Migrant.. Cu dislocarea migratoare, cristalul unei mărimi mici are o mobilitate ridicată. Se poate trece liber din corpul glandei din cameră, limitat de iris și cornee și înapoi. Discuția este evidențiată de dezvoltarea sindromului de durere.
Simptomele de dislocare a crustalului
Patologia se caracterizează printr-un curs sever. Cu o formă congenitală a bolii, părinții notează zgomotul gri-gri al frundentului globului ocular de la copil. Există o disfuncție vizuală pronunțată, numai capacitatea de a lumina este stocată. În predispoziția genetică a simptomelor se pot dezvolta în vârstă mai matură. Pacienții leagă apariția manifestărilor clinice cu o ușoară activitate fizică sau vătămări ușoare. Capacitatea de cazare este încălcată dramatic. Încercările de a repara vederea duce la oboseală rapidă, dureri de cap.
Pacienții cu formă achiziționată au remarcat că momentul dislocării este însoțit de o durere parodioasă pronunțată și o scădere bruscă a acuității vizuale. Intensitatea sindromului de durere crește în timp. Pacienții fac plângeri despre sentimentul de "tremur", înroșirea conjunctivei, a exprimat disconfortul în câmpul periorubital. Dezvoltarea de beaterroză în combinație cu IRIDODONEE provoacă mișcări de către ochi. O porțiune limitată a ramurii de înălțime din corpul ciliar (iridodiasis) este dezvăluită. Pacienții au marcat neregularea conturului elevului și a zonei de "divizare" a irisului.
Complicații
Majoritatea pacienților au semne de oftalmogertensare. În 52-76% din cazuri, Ectopia provoacă apariția glaucomului secundar. Pacienții sunt susceptibili la risc crescut de complicații inflamatorii (iridocyclite, retinit, keratoconjunctivită). Forma fixă \u200b\u200beste însoțită de detașare și explozii retinale, degenerarea cochiliei excitate. Dezvoltarea unor schimbări distructive pronunțate sau herniile corpului vitros se dezvoltă. Formarea de sucuri cu DZN predispune la neuritate a nervului vizual. Complicația cea mai severă a bolii este o orbire completă, însoțită de sindromul durerii.
Diagnosticare
Cu o examinare fizică, se dezvăluie o scădere a transparenței segmentului frontal al ochiului, care poate fi combinată cu semne de leziuni traumatice. Când ochiul se mișcă, rafinul se dezvoltă, detectat de un oftalmolog în timpul iluminării focale. La efectuarea unei eșantioane cu midriarte, reacția elevilor nu este observată. Metode speciale de diagnosticare includ utilizarea:
- Contact Tonometrie. La măsurarea presiunii intraoculare, este posibilă diagnosticarea creșterii acestuia. WGD atinge valori critice numai cu încălcarea fluxului de umiditate de topire a apei. Dislocarea în mișcare determină o ușoară creștere a oftalmotonului.
- Visureometrie. Acuitatea vederii este redusă brusc, indiferent de gradul de transparență al lentilei. Cu utilizare suplimentară a refracției calculatorului, este posibil să se diagnosticheze un tip miopic de refracție clinică.
- Ochii Uzi. Când examinarea cu ultrasunete, dislocarea este detectată în zona Camerei din față sau în corpul vitros. Se determină ruperea unuia sau bilaterală a ligamentului zinnoy. Cavitatea vitrării are o structură negocentă. La fixarea unei lentile la retină, apare detașarea acestuia. Axa din față este schimbată. Cu o pauză completă, miezul cu substanța principală devine o formă de minge.
- Ochi bomicroscopie. Cu geneza traumatică a bolii, injectarea vaselor conjunctivă este vizualizată, focarea hemoragă. Transparența mediilor optice este redusă. Schimbările de cornee secundare sunt reprezentate de defecte microerozive.
- Gonoscopa. În timpul direcției schimbării chindei, volumul camerei de ochi este redus brusc. La pacienții cu formă incompletă de patologie, spațiul delimizat prin iris și cochilii excitat, adânc, fără schimbări patologice. Unghiul camerei din față (CPC) are o structură neuniformă.
- Tomografie coerentă optică (OCT). Studiul face posibilă determinarea naturii localizării lentilelor ridicate, a tipului de deteriorare a ligamentului zinnoy. OCT se aplică imediat înainte de operație pentru a selecta tactica chirurgicală optimă.
- Biomicroscopie cu ultrasunete. Cu o variantă înnăscută a bolii, tehnica vă permite să detectați defectele pachetului ciliar de la 60 ° la 260 °. Cristalul este mutat în planuri orizontale și verticale. Se măsoară adâncimea deteriorării corneei.
În cazul originii traumatice ale bolii, pacienții sunt, în plus, orbitele prescrise în proiecție directă și laterală. În perioada postoperatorie timpurie, se arată măsurarea BGD prin metoda fără contact. Pentru a explora natura circulației RGH, 5-7 zile după operație, se aplică limba electronică. Studiul determină riscul de a dezvolta glaucom.
Tratamentul dislocării lui Crustalika
Cu deplasarea completă a lentilelor biologice, este afișată lentectomia. Pentru a preveni tracțiile în ajunul intervenției chirurgicale, se efectuează vitrectomia. Etapa principală a operațiunii este de a ridica lentila de fundul ochiului și de ao elimina în camera din față. În acest scop, se utilizează metoda de introducere a compușilor perfluororganici (PFOS) la cavitatea corpului glandei. Datorită gravitației specifice specifice, PFO-urile sunt reduse pe fundul și deplasarea unei substanțe modificate patologic la exterior. Următoarea etapă după ce lexecomia este o implantare a unui obiectiv intraocular (IOL). Posibile locuri de fixare a IOL-CPC, corpul ciliar, iris, capsulă.
Cu o densitate ridicată a kernelului, facilitățile cu ultrasunete sau laser este utilizat pentru a îndepărta obiectivul ridicat. Toate rămășițele corpului vitros, sângele și resturile capsulei din spate trebuie să fie complet extrase. Pacienții de vârstă pentru copii conduc implantarea lentilelor artificiale în combinație cu o pungă de capsulă și inel. În oftalmologia modernă, tehnici care vă permit să remediați IOL intraskleral sau intracline folosind tehnici de sutură. La sfârșitul operației arată introducerea subconjunctivă a agenților antibacterieni și a corticosteroizilor. Dacă este necesar, după intervenție, sunt prescrise instilațiile de medicamente hipotensive.
Predicție și prevenire
Lentectomia în timp util în 2/3 cazuri face posibilă restabilirea completă a clarității vizuale și normalizarea circulației fluidului intraocular. La 30% dintre pacienți dezvoltă complicații postoperatorii severe. Metodele specifice de prevenire nu sunt dezvoltate. Măsurile preventive nespecifice includ utilizarea echipamentului personal de protecție atunci când lucrează în condiții de producție (pahare, măști). Pentru a reduce probabilitatea de dislocare la pacienții cu refracție hipermetropică prezentată