AGENȚIA DE EDUCAȚIE FEDERALĂ
UNIVERSITATEA FEDERALĂ BALTICĂ le. I. KANTA
FACULTATEA MEDICALĂ
Raport pe tema „Boli ORL” pe această temă:
Oncologia organelor ORL
Efectuat:
Student în anul III LD-1 SPO
Vaganova Olga
2 subgrup
Verificat:
Demchenko E.V.
Kaliningrad
2012 Tumori ale căilor respiratorii
Tumorile tractului respirator superior - nasul și sinusurile sale paranasale, faringele și laringele, precum și urechea sunt relativ frecvente. Ele reprezintă aproximativ 4-5% din toate localizările tumorale la om. Dintre organele căilor respiratorii superioare, tumorile benigne și maligne sunt localizate cel mai adesea în laringe, în al doilea loc cel mai frecvent fiind nasul și sinusurile sale paranasale, apoi faringele; bolile urechii sunt relativ rare. Tumorile maligne, în special ale laringelui, sunt mai frecvente la bărbați decât la femei, cu vârste cuprinse între 40 și 70 de ani. Cu toate acestea, ele apar și la copii.
În conformitate cu clasificarea internațională, tumorile sunt împărțite în funcție de structura histologică și evoluția clinică în benigne și maligne; pot proveni din țesuturi epiteliale, conjunctive, musculare, nervoase și pigmentare.
Structura histologică a tumorii caracterizează gradul și caracteristicile degenerării celulelor țesutului afectat, germinarea lor (infiltrarea) în țesutul înconjurător. Cursul clinic relevă caracteristicile creșterii tumorii, capacitatea sa de a metastaza și reapariția după tratament etc. Tabloul histologic corespunde de obicei cu cel clinic, dar uneori o tumoare care este benignă în structura sa histologică crește clinic într-o variantă malignă și, dimpotrivă, histologic, o tumoare malignă are caracteristici clinice benigne.
Tumori benigne
Tumori ale nasului.Acestea includ papiloame, fibroame, angioame și angiofibroame, condroame, osteoame, neurome, nevi și negi. Unele includ aici și polipi mucoși, dar aceste formațiuni nu au o structură tumorală și reprezintă o hiperplazie inflamatorie și alergică a membranei mucoase. Semnele tipice sunt dificultăți persistente în respirație prin jumătatea nasului în care există o tumoare, hiposmie sau anosmie; este posibilă o ușoară sângerare. În etapele ulterioare - deformarea scheletului facial, cefaleea, deplasarea globilor oculari, afectarea vizuală. Diagnostic: cu endoscopie a nasului, sondare a tumorii, palpare, radiografie, examinare histologică a unei bucăți din tumoră. Papiloamele sunt de obicei localizate în vestibulul nasului, cresc relativ lent și adesea se repetă după îndepărtare. Îndepărtarea trebuie să fie radicală. Pentru a preveni cicatricile după excizia papilomului, crioterapia se efectuează pe suprafața plăgii. Tumorile vasculare se formează pe septul nazal, bolul în partea sa cartilaginoasă, turbinatele inferioare și cavitatea nazală. Cresc încet, de obicei sângerează ocazional, uneori foarte puternic, cresc treptat și pot umple cavitatea nazală, cresc în labirintul etmoid, în orbită și în sinusul maxilar. Tratament chirurgical. Înainte de a elimina tumora, arterele carotide externe sunt adesea ligate de ambele părți.
Polipul sângerând seamănă cu structura angiofibromului, este localizat în partea cartilaginoasă a septului nazal și are de obicei un picior larg. Mai frecvente în timpul sarcinii și alăptării. Un simptom persistent este sângerarea frecventă, de obicei nu în porțiuni mici. Îndepărtarea trebuie să fie drastică. După îndepărtare, marginile plăgii sunt galvanizate. Fibromul nasului este rar, de obicei localizat în ajunul nasului, nazofaringelui și în zona nasului extern. Tratament chirurgical. Osteomele nasului și ale sinusurilor paranasale apar de obicei la vârsta de 15-25 ani, cresc lent, cel mai adesea sunt localizate în pereții sinusurilor frontale și a osului etmoid. Se efectuează observarea pe termen lung. Uneori, osteoamele mici, în special pe peretele cerebral al sinusului frontal, provoacă dureri de cap persistente. După excluderea altor cauze ale cefaleei, este indicată îndepărtarea unui astfel de osteom. În unele cazuri, acestea deformează scheletul facial și provoacă tulburări ale creierului. Tratament. Doar chirurgical. Osteomele medii până la mari, chiar și în absența simptomelor severe, trebuie îndepărtate complet.
Tumori ale faringelui. Acestea includ: fibrom, papilom, polip păros, angiom, neurom, neurofibrom, lipom, chisturi și gușă retrofaringiană.
Mai des decât altele, există papiloame și fibroame pe picior.
Papiloamele sunt de obicei localizate pe palatul moale și arcurile palatine, sunt mici și, de regulă, nu deranjează prea mult pacienții. În unele cazuri, papiloamele provin din nazofaringe, pereții laterali ai faringelui, suprafața linguală a epiglotei. Tratamentul constă în îndepărtarea papiloamelor unice, urmate de caustice galvanice. Recidivele bolii cu papiloame unice sunt rare. Cu papilomatoza, recidivele pot apărea de multe ori. Având în vedere posibilitatea degenerării în cancer, este necesar un tratament radical în timp util.
Fibromul apare, de regulă, la bărbații tineri cu vârsta cuprinsă între 10 și 20 de ani, prin urmare se numește juvenil. După 20-25 de ani, fibromul juvenil suferă o dezvoltare inversă.În stadiul incipient al dezvoltării fibromului nazofaringian, manifestările sale sunt exprimate moderat - ușoară dificultate în respirația nazală, durere în gât, fenomene catarale minore. În viitor, respirația se oprește complet prin jumătate din nas și devine dificilă prin a doua, apare nazalitatea, vocea se schimbă, cel mai sever simptom este sângerarea spontană abundentă recurentă. Fibromul umple de obicei nazofaringele și poate atârna în mijlocul faringelui.
Angiomul este un neoplasm benign relativ comun al faringelui și poate proveni din diferitele sale departamente. Angiomele mici pentru o lungă perioadă de timp nu pot crește, nu deranjează pacientul și sunt detectate numai la examinare. Angioamele medii și mari provoacă o senzație de corp străin în nazofaringe, obstrucționează respirația nazală și pot sângera. Distingeți între hemangioame și limfangioame.
Tratament chirurgical, electrocoagulare este, de asemenea, utilizat. Polipul păros se referă la tumorile congenitale, are o tulpină lungă, acoperită cu piele cu fire delicate.
Polipul îngreunează respirația și suptul. Tratament chirurgical. Nu apar recăderi.
Chisturile faringiene nu sunt adevărate tumori. Acestea sunt localizate în diferite părți ale faringelui, mai des în amigdale. Mărimile sunt adesea mici, așa că adesea nu provoacă prea multe îngrijorări, dar uneori există senzația unui corp străin în gât; la o vârstă fragedă, chisturile rădăcinii limbii pot provoca sufocare.
Neurinoamele, tumorile mixte de endoteliom și alte tumori faringiene sunt rare. Au o creștere lentă care nu se infiltrează, în cazuri rare pot deveni maligne.
Tumori ale laringelui. Acestea includ fibroame, papiloame și angioame.
Fibromul (polip fibros) apare de obicei la marginea liberă a pliului vocal de la marginea dintre treimile anterioare și medii, crește foarte lent, adesea nu atinge dimensiuni mari. Principalele simptome ale bolii sunt răgușeala și eventual tusea. Vocea se poate schimba dacă fibromul are o tulpină lungă și este ușor deplasat. Tratament chirurgical, recidivele sunt posibile dacă o parte a tumorii este lăsată.
Papiloamele sunt excrescențe solitare sau papilare care arată ca conopida. Cel mai adesea sunt situate pe pliurile vocale. Cel mai adesea, papiloamele apar la vârsta de 1,5 până la 5 ani. Până la începutul pubertății, adesea dispar. Principalele simptome ale bolii sunt răgușeala, atingerea afoniei și dificultatea treptată a respirației, care se poate transforma în sufocare odată cu creșterea tumorii. Tratament chirurgical. Recidivele bolii după tratament sunt frecvente, dar tendința de recidivă este individuală: în unele cazuri, papiloamele trebuie îndepărtate de mai multe ori pe an, în altele - după câțiva ani.
Chisturile nu sunt frecvente în laringe. Ele sunt de obicei localizate pe suprafața laringiană a epiglotei. Mai des, chisturile se dezvoltă ca urmare a blocării glandelor mucoase, cresc lent, nu ating dimensiuni mari. Chisturile mici de obicei nu cauzează niciun simptom și nu necesită tratament.
Angioamele laringiene provin din vasele de sânge dilatate (hemangioame, limfangioame). Pot fi localizate pe pliurile vocale, uneori pe pliurile ventriculare sau scooplaryngiene. Cresc lent, de obicei de dimensiuni mici. Uneori tumoarea devine mare și atârnă în lumenul laringelui, perturbând respirația. Angioamele de dimensiuni mici se deranjează numai dacă sunt localizate pe pliul vocal - și apare răgușeală. Angioamele medii și mari perturbă și alte funcții ale laringelui, deci trebuie îndepărtate.
... starea nesatisfăcătoare a diagnosticului precoce afectează semnificativ rezultatele pe termen lung ale tratamentului.Relevanţă ... Oncopatologia organelor ORL este de aproximativ 7,5-8% din toate bolile maligne. În același timp, datorită particularităților localizării neoplasmelor și a activității educaționale insuficiente, neglijenței și tratamentului prematur al pacientului către medic, precum și datorită erorilor de diagnostic, tumorile maligne ale căilor respiratorii superioare sunt de obicei diagnosticate în stadii tardive, ceea ce determină urgența ridicată a acestei probleme.
Ca orice boală, în stadiile incipiente, boala oncologică este dificil de recunoscut, dar poate fi tratată cu succes; dimpotrivă, este mult mai ușor să diagnosticați o tumoare într-un stadiu târziu, dar eficacitatea tratamentului este redusă brusc, iar prognosticul devine mult mai puțin favorabil.
Tine mintecă diagnosticul precoce al neoplasmelor maligne prezintă anumite dificultăți în legătură:
cu similitudinea manifestărilor inițiale ale bolilor cu tumori benigne, inflamatorii și alte procese patologice: durata bolii, prevalența procesului, apariția tumorii nu sunt un criteriu suficient de fiabil pentru stabilirea unui diagnostic (acest lucru explică depistarea lor tardivă);
cu vigilență oncologică insuficientă a medicilor policlinici;
cu lipsa abilităților de diagnostic necesare și a experienței clinice adecvate pentru evaluarea corectă a stării organelor ORL de către medicii de nivel policlinic și spitale;
cu tactici eronate de diagnostic: medicul urmărește pacientul pentru o lungă perioadă de timp, efectuând un tratament inadecvat - antiinflamator, fizioterapeutic și așteaptă până când semnele tumorii sunt atât de tipice încât diagnosticul încetează să mai fie pus la îndoială;
lipsa unei continuități adecvate în examinarea pacienților;
cu imperfecțiunea sistemului de examinare medicală și examinări preventive.
(! ) Îmbunătățirea metodelor de diagnostic precoce a bolilor oncologice ale organelor ORL este o sarcină urgentă nu numai pentru un otorinolaringolog, ci și pentru un medic generalist, căruia pacientul îi adresează adesea în primul rând anumite plângeri.
Diagnosticul precoce al cancerului laringian se bazează pe
nu pe simptome patognomonice și persistente, ci pe o combinație a unui număr de semne banale care permit suspectarea unei tumori; de exemplu (așa-numitele „semne minore”, care ar trebui să alerteze medicul și să suspecteze o tumoare în stadiul incipient):
cu tumori ale nazofaringelui, este posibilă afectarea auzului;
odată cu dezvoltarea cancerului laringelui vestibular la mulți pacienți, se observă uscăciune, transpirație, senzația unui corp străin în gât timp de câteva luni înainte de diagnosticarea; ceva mai târziu, apar oboseala și surditatea vocii, stângacie la înghițire și apoi durere; durerea apare inițial doar dimineața când înghiți saliva, ulterior se intensifică, devin permanente, pot iradia în ureche (asemănarea acestor simptome cu semne de faringită cronică sau laringită este adesea cauza unei erori de diagnostic);
atunci când tumora este localizată în partea de mijloc a laringelui, răgușeala apare deja în stadiile incipiente (și pacientul este trimis la otorinolaringolog, care, de regulă, detectează neoplasma în timp util);
cu o tumoare a laringelui subglos, unul dintre primele simptome poate fi un atac de sufocare (care duce adesea la un diagnostic eronat de astm bronșic).
La depistarea reclamațiilor și colectarea anamnezei se atrage atenția și asupra duratei procesului patologic, apariției pe acest fond de descărcare sângeroasă, uneori (în stadii ulterioare) - determinată de palparea ganglionilor regionali densi, adesea nedureroși. Medicul ar trebui să fie alertat de apariția urmelor de sânge în spută, sângerări nazale recurente (în special unilaterale), atunci când nu se poate determina cauza specifică a sângerării. Medicul nu trebuie să ignore apariția disfoniei, în special cea în creștere și care nu este supusă efectelor terapeutice obișnuite, plângeri ale tulburării de înghițire.
În multe cazuri, dezvoltarea tumorilor maligne ale laringelui este precedată de boli benigne care durează mai multe luni și uneori ani. Aceștia sunt majoritatea autorilor includ papiloame, pachidermii, laringită cronică hiperplazică și alte boli.
Conform clasificării Comitetul pentru studiul tumorilor capului și gâtului de la All-Union Society of Oncologists, distinge între bolile precanceroase cu o frecvență ridicată și scăzută a modificărilor maligne:
bolile precanceroase cu o frecvență ridicată a malignității (obligatorii) includ leucoplakia, pahidermia, papilomul la adulți;
bolile precanceroase cu o incidență scăzută a malignității includ fibrom de contact, procese cicatriciale după boli infecțioase cronice specifice (sifis, tuberculoză, sclerom) și arsuri.
Perioada unei stări precanceroase la oameni este considerată a fi una sau două decenii. În cancerul laringian, este ceva mai puțin: conform observațiilor lui V.O. Olshansky - de la 2-4 ani la 11-12 ani. Posibilitatea degenerării bolilor benigne în cancer indică importanța extremă a depistării precoce a oricăror procese patologice din laringe și a tratamentului eficient al acestora, care poate fi considerat drept prevenire secundară a cancerului.
Diagnosticul precoce al cancerului ORL(în special, cancerul laringian) se bazează, de asemenea, pe respectarea unei secvențe clare de examinare(examinări), astfel încât, indiferent de prezența sau absența plângerilor, toate organele ORL să fie examinate. De asemenea, este obligatorie examinarea și palparea gâtului pentru a identifica metastazele. Atunci când examinați un anumit organ, trebuie să respectați o anumită schemă pentru a nu rata cele mai mici abateri de la normă. De exemplu, cu mezofaringoscopie, se acordă o atenție constantă stării membranei mucoase a faringelui, acestea sunt examinate mai întâi în dreapta, apoi în stânga, arcadele palatine anterioare și posterioare și amigdalele palatine în sine, palatul moale și uvula. Apoi se evaluează starea pereților faringelui posterior și lateral. Dacă există hipertrofie a amigdalelor palatine, atunci pentru a examina arcul posterior și peretele faringian lateral din dreapta și din stânga, fie amigdalele sunt deplasate cu o a doua spatulă, fie se utilizează o oglindă nazofaringiană și, dacă este necesar, un endoscop. În plus, gâtul și elementele orofaringiene sunt palpate.
Un otorinolaringolog, atunci când examinează orice pacient, indiferent de prezența sau absența manifestărilor subiective ale bolii, trebuie să efectueze în mod necesar o laringoscopie indirectă și să examineze nazofaringele. Aceasta din urmă este deosebit de importantă la copii și adolescenți, dacă nu reușesc epifaringoscopie, examinare digitală, endoscopie utilizând un fibroscop sau endoscop rigid, dacă este necesar, raze X ale fornixului nazofaringian, CT sau RMN. În diagnosticul precoce al cancerului laringian, laringoscopia are o importanță capitală, ceea ce (mai ales atunci când neoplasma este localizată pe pliul vocal) face posibilă stabilirea prezenței unei tumori chiar și în cazurile în care dimensiunea acesteia este minimă. Cu toate acestea, valoarea informativă a laringoscopiei este redusă atunci când tumora este localizată în regiunea secțiunii fixe a epiglotei, în regiunea subglotică. Este dificil de examinat laringele cu unele trăsături anatomice: o epiglotă prăbușită sau deformată, o limbă mare și o gură mică, prezența trismului etc. În aceste cazuri [diagnostice dificile], pentru a examina în detaliu toate părțile greu accesibile din laringe, pentru a identifica procesul tumoral într-un stadiu incipient, fibrolaringoscopia, care se efectuează prin nas, gură sau retrograd, în prezența unei traheostomii, permite efectuarea unei biopsii țintite (capacitățile de diagnostic ale acestei metode sunt reduse cu creșterea tumorii endofitice).
Pentru a identifica modificările precanceroase ale laringeluise utilizează microlaringoscopie indirectă și directă, care, printre altele, vă permite să identificați mai precis componenta endofitică a tumorii datorită semnelor caracteristice microlaryngoscopic ale unei tumori maligne:
dispariția transparenței epiteliului care acoperă tumora;
încălcări ale arhitecturii vasculare;
îngroșarea epiteliului sub formă de spini și papile;
prezența hemoragiilor, micro-ulcerații.
Crește semnificativ conținutul informațional al microlaringoscopiei(pentru a detecta cancerul precoce al laringelui) - utilizarea unui test cu albastru de toluidină. Albastrul de toluidină are o mare afinitate pentru aminoacizii conținuți în nucleul celulelor. Într-o transformare malignă, nucleele celulare conțin o cantitate mare de ARN și ADN, ceea ce duce la colorarea intensă a acestor celule.
O mulțime de informații utile pot fi furnizate prin utilizarea unor metode de cercetare suplimentare: efectuarea unui examen folosind endoscoape (rigide sau flexibile), un microscop operațional; efectuarea radiografiei, tomografiei computerizate - radiografie sau imagistică prin rezonanță magnetică, ultrasunete ale gâtului.
În complexul de activități, contribuind la depistarea precoce a bolilor oncologice ale organelor ORL, un rol important revine examenului clinic... Pacienții cu papilomatoză laringiană, laringită cronică, în special forma hiperplazică a acesteia, cu leucoplazie, polipoză recurentă a nasului și sinusurilor paranasale și alte neoplasme benigne ale organelor ORL trebuie monitorizate la dispensar, la fiecare șase luni acestea ar trebui examinate, înregistrând modificări în cursul bolii. Dacă evoluția bolii este nefavorabilă, în opinia medicului, pacientul trebuie trimis imediat pentru consultare la un oncolog ORL la o instituție medicală specializată.
Bloc ascuns Obiect WP_Term (\u003d\u003e 12 \u003d\u003e ENT-Oncology \u003d\u003e lor \u003d\u003e 0 \u003d\u003e 12 \u003d\u003e category \u003d\u003e
Simptome
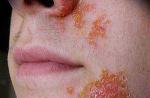
- Defect cutanat facial;
- Dificultate la inghitire;
- Răgușeala vocii;
Diagnostic
Tratament
. Această tehnologie (IMRT) vă permite să direcționați fasciculul de raze direct în neoplasm. Întreaga tehnică de dozare și radiație se bazează pe conformitatea formelor tumorale în spațiul tridimensional, fără a afecta țesuturile sănătoase. Efectul asupra celulelor sănătoase este redus la minimum. În centrele oncologice din străinătate, înainte de a prescrie radioterapia unui pacient, acesta este examinat de un medic oncolog-radiolog, examinează toate datele disponibile despre boală și, ținând seama de caracteristicile individuale, oferă cele mai bune opțiuni de tratament. De asemenea, pacientul este examinat de un patolog și un chirurg. Înainte de a începe radioterapia, specialiștii simulează terapia folosind un aparat CT, care le permite să calculeze cu exactitate doza de radiații și durata tratamentului. După aceea, radioterapia se începe în 2 sau 3 zile. Se poate face de 1 sau 2 ori pe zi, de cinci ori pe săptămână. Radioterapia poate dura o lună sau două, în funcție de capacitățile individuale ale corpului pacientului și de nevoile procesului de tratament. Primele câteva proceduri durează aproximativ o oră, iar sesiunile ulterioare durează câteva minute. În timpul procesului de tratament, pacientul nu experimentează nicio senzație dureroasă. Efectele secundare ale radioterapiei de obicei nu încep decât în \u200b\u200ba doua săptămână de tratament. Specialiștii în tratament avertizează cu privire la posibilele efecte secundare care apar în funcție de localizarea tumorii, precum și de amploarea formării și intensitatea terapiei. În oncologia modernă, noi evoluții sunt aplicate în mod constant în lupta împotriva cancerului de cap și gât. Medicii combină metodele vechi de tratament cu altele noi pentru a maximiza efectul: o combinație de chimioterapie-radioterapie sau imunoterapie pentru neoplasmele în creștere. Recent, medicamentele care cresc sensibilitatea tumorilor maligne la radioterapie au fost de asemenea utilizate în mod eficient. Datorită faptului că mulți dintre pacienții cu cancer ORL încep tratamentul în stadii avansate, prognosticul nu este întotdeauna favorabil. Totul depinde de stadiul bolii. Rata medie de supraviețuire pe cinci ani este de 45-55%. Organele ORL din străinătate reprezintă o oportunitate de a profita la maximum de toate realizările medicinei moderne pentru recuperare. Oferim tratament în cele mai bune centre medicale din Israel, Germania și alte țări. Contactați-ne imediat! Consultantul medical vă va suna înapoi și vă va oferi informații detaliate despre posibilitățile de sosire. \u003d\u003e 21 \u003d\u003e 4 \u003d\u003e brut \u003d\u003e 8 \u003d\u003e \u003d\u003e 12 \u003d\u003e 4 \u003d\u003e Neoplasmele maligne se dezvoltă adesea în zona capului și a gâtului. Carcinomul cu celule scuamoase este cel mai frecvent dintre toate tumorile maligne care se formează în zona capului și gâtului (oncologie ORL). Această tumoare apare din celulele care acoperă faringele și interiorul gurii și nasului. Boli precum umflarea glandelor salivare, sarcoame și limfoame sunt, de asemenea, frecvente. Cancerul se răspândește în trei moduri:- Metastaza celulelor canceroase de la focalizarea inițială la țesuturile din apropiere.
- Metoda hematogenă, când celulele canceroase se deplasează prin vasele de sânge către alte organe și țesuturi.
- Limfogen - acesta este momentul în care răspândirea tumorii se efectuează prin vasele limfatice. Tumorile care se formează în cap sau gât se metastazează adesea în mod limfogen.
Simptome
Tabloul clinic al neoplasmelor din regiunea capului și gâtului depinde de localizarea tumorii și de stadiul bolii. Cele mai frecvente simptome sunt:- Prezența unui defect în membrana mucoasă a cavității bucale, nas;
- Defect cutanat facial;
- Creșterea ganglionilor limfatici regionali;
- Dificultate la inghitire;
- Răgușeala vocii;
- Slăbiciune nemotivată, pierderea poftei de mâncare, emaciație și febră.
Diagnostic
Examenul clinic general joacă un rol important în diagnosticul oncologiei ORL. Oncologii cu experiență pot avea deja motive să sugereze un diagnostic bazat pe examinare. Mai mult, pacientului i se oferă să urmeze o serie de studii suplimentare. Principala metodă pentru diagnosticarea bolilor oncologice ale capului și gâtului este biopsia neoplasmului cu examinarea histologică ulterioară a materialului.Tratament
Tacticile de tratament ale oncologiei ORL depind de neglijarea procesului și sunt selectate individual pentru fiecare pacient. Se iau în considerare rezultatele cercetărilor medicale, vârsta, starea generală de sănătate a pacientului, prezența sau absența patologiilor somatice concomitente. Tratamentul tumorilor maligne ale organelor ORL se efectuează cu ajutorul intervențiilor chirurgicale, radioterapiei, chimioterapiei. Cel mai adesea aceste metode sunt combinate. De obicei, tratamentul începe cu radioterapie, care vizează micșorarea tumorii. Aceasta este urmată de îndepărtarea chirurgicală a neoplasmului malign. Etapa finală în tratamentul oncopatologiei organelor ORL este chimioterapia. Unul dintre cele mai frecvente tratamente este radioterapia cu fascicul extern, care vă permite să direcționați un fascicul de raze X direct către neoplasm. Radiația se formează prin intermediul unui accelerator liniar și se concentrează pe zona patologică. Razele X distrug celulele anormale lăsând neafectate țesuturile și organele sănătoase. Radioterapia modernă este extrem de eficientă în tratamentul cancerului de cap și gât. Această metodă de tratament este utilizată de oncologi la centrele de tratament pentru cancer din întreaga lume. Există, de asemenea, o metodă mai nouă de radioterapie care utilizează acceleratoare liniare computerizate numite radioterapie cu intensitate modulată. . Această tehnologie (IMRT) vă permite să direcționați fasciculul de raze direct în neoplasm. Întreaga tehnică de dozare și radiație se bazează pe conformitatea formelor tumorale în spațiul tridimensional, fără a afecta țesuturile sănătoase. Efectul asupra celulelor sănătoase este redus la minimum. În centrele oncologice din străinătate, înainte de a prescrie radioterapia unui pacient, acesta este examinat de un medic oncolog-radiolog, examinează toate datele disponibile despre boală și, ținând seama de caracteristicile individuale, oferă cele mai bune opțiuni de tratament. De asemenea, pacientul este examinat de un patolog și un chirurg. Înainte de a începe radioterapia, specialiștii efectuează o simulare a terapiei folosind un aparat CT, care vă permite să calculați cu exactitate doza de radiații și durata tratamentului. După aceea, radioterapia începe în 2 sau 3 zile. Se poate face de 1 sau 2 ori pe zi, de cinci ori pe săptămână. Radioterapia poate dura o lună sau două, în funcție de capacitățile individuale ale corpului pacientului și de nevoile procesului de tratament. Primele câteva proceduri durează aproximativ o oră, iar sesiunile ulterioare durează câteva minute. În timpul procesului de tratament, pacientul nu experimentează nicio senzație dureroasă. Efectele secundare ale radioterapiei nu încep de obicei până în a doua săptămână de tratament. Specialiștii în tratament avertizează cu privire la posibilele efecte secundare care apar în funcție de localizarea tumorii, precum și de amploarea formării și intensitatea terapiei. În oncologia modernă, noi evoluții sunt aplicate în mod constant în lupta împotriva cancerului de cap și gât. Medicii combină metodele vechi de tratament cu altele noi pentru un efect maxim: o combinație de chimioterapie sau imunoterapie pentru neoplasmele în creștere. Recent, medicamente care cresc sensibilitatea tumorilor maligne la radioterapie au fost, de asemenea, utilizate în mod eficient. Datorită faptului că mulți dintre pacienții cu cancer ORL încep tratamentul în stadii avansate, prognosticul nu este întotdeauna favorabil. Totul depinde de stadiul bolii. Rata medie de supraviețuire pe cinci ani este de 45-55%. Organele ORL din străinătate reprezintă o oportunitate de a profita la maximum de toate realizările medicinei moderne pentru recuperare. Oferim tratament în cele mai bune centre medicale din Israel, Germania și alte țări. Contactați-ne imediat! Un consultant medical vă va suna înapoi și vă va oferi informații detaliate despre opțiunile de călătorie. \u003d\u003e ORL-Oncologie \u003d\u003e lor \u003d\u003e 21)Cursul nr. 10 Neoplasmele organelor ORL GOU VPO "Persoana. Academia Medicală de Stat din Roszdrav "DEPARTAMENTUL DE OTORINOLARINGOLOGIE ȘEFUL DEPARTAMENTULUI KORKMAZOV MUSOS YUSUFOVICH CHELYABINSK
 Principalele întrebări ale prelegerii: Caracteristici generale și epidemiologia neoplasmelor organelor ORL Clasificarea tumorilor Clinica și tratamentul neoplasmelor benigne și maligne: - laringele; - nasul și sinusurile paranasale; - faringe; - ureche
Principalele întrebări ale prelegerii: Caracteristici generale și epidemiologia neoplasmelor organelor ORL Clasificarea tumorilor Clinica și tratamentul neoplasmelor benigne și maligne: - laringele; - nasul și sinusurile paranasale; - faringe; - ureche
 Caracteristicile generale și epidemiologia neoplasmelor ORL Neoplasmele căilor respiratorii superioare și ale urechii reprezintă aproximativ 6-8% din neoplasmele umane din toate localizările. Tumorile pot proveni din epitelial, conjunctiv, muscular, nervos, cartilaginos, osos și alte țesuturi. Printre neoplasmele organelor ORL, există formațiuni tumorale, tumori benigne și maligne. Cel mai adesea se găsesc în laringe; pe locul al doilea în frecvență se află nasul și sinusurile paranasale, apoi faringele; tumorile urechii sunt relativ rare.
Caracteristicile generale și epidemiologia neoplasmelor ORL Neoplasmele căilor respiratorii superioare și ale urechii reprezintă aproximativ 6-8% din neoplasmele umane din toate localizările. Tumorile pot proveni din epitelial, conjunctiv, muscular, nervos, cartilaginos, osos și alte țesuturi. Printre neoplasmele organelor ORL, există formațiuni tumorale, tumori benigne și maligne. Cel mai adesea se găsesc în laringe; pe locul al doilea în frecvență se află nasul și sinusurile paranasale, apoi faringele; tumorile urechii sunt relativ rare.
 Clasificarea neoplasmelor după structura histologică I. Tumori epiteliale: A. Benigne (papilom, adenom etc.). B. Malign (cancer in situ, carcinom cu celule scuamoase, adenocarcinom, carcinom adenocistic, cancer nediferențiat etc.). II. Tumori ale țesuturilor moi: A. Benigne (lipom, hemangiom, neurofibrom, neurilemom, chemodectom etc.). B Malign (fibrosarcom, angiosarcom, sarcom de Kaposi etc.) III. Tumorile osoase și ale cartilajului: A. Benigne (osteom, condrom etc.). B. Malign (condrosarcom etc.). IV. Tumori ale țesutului limfoid și hematopoietic. V. Tumori mixte. Vi. Tumori secundare. Vii. Formațiuni asemănătoare tumorii: cheratoză fără atipie, chisturi, granulom de intubație, polipi, depozite de amiloid etc.
Clasificarea neoplasmelor după structura histologică I. Tumori epiteliale: A. Benigne (papilom, adenom etc.). B. Malign (cancer in situ, carcinom cu celule scuamoase, adenocarcinom, carcinom adenocistic, cancer nediferențiat etc.). II. Tumori ale țesuturilor moi: A. Benigne (lipom, hemangiom, neurofibrom, neurilemom, chemodectom etc.). B Malign (fibrosarcom, angiosarcom, sarcom de Kaposi etc.) III. Tumorile osoase și ale cartilajului: A. Benigne (osteom, condrom etc.). B. Malign (condrosarcom etc.). IV. Tumori ale țesutului limfoid și hematopoietic. V. Tumori mixte. Vi. Tumori secundare. Vii. Formațiuni asemănătoare tumorii: cheratoză fără atipie, chisturi, granulom de intubație, polipi, depozite de amiloid etc.
 Prevenirea Tratamentul tumorilor de orice localizare este cel mai eficient dacă sunt detectate într-un stadiu incipient, dar diagnosticul precoce al neoplasmelor este, de asemenea, cel mai dificil. Cea mai eficientă metodă de depistare a unei tumori este o examinare amănunțită a organelor ORL la orice vizită a pacientului la otorinolaringolog, care reprezintă în mod clar structura normală a organelor ORL și poate nota cu promptitudine orice abateri de la normă.
Prevenirea Tratamentul tumorilor de orice localizare este cel mai eficient dacă sunt detectate într-un stadiu incipient, dar diagnosticul precoce al neoplasmelor este, de asemenea, cel mai dificil. Cea mai eficientă metodă de depistare a unei tumori este o examinare amănunțită a organelor ORL la orice vizită a pacientului la otorinolaringolog, care reprezintă în mod clar structura normală a organelor ORL și poate nota cu promptitudine orice abateri de la normă.

 Hiperplazia polipoidă Reinke-Gaek Polipii sunt adesea bilaterali, localizați de-a lungul marginii libere a pliurilor vocale de la comisura anterioară până la procesul vocal al cartilajului aritenoid, de obicei nu se răspândesc pe acesta.
Hiperplazia polipoidă Reinke-Gaek Polipii sunt adesea bilaterali, localizați de-a lungul marginii libere a pliurilor vocale de la comisura anterioară până la procesul vocal al cartilajului aritenoid, de obicei nu se răspândesc pe acesta.

 Chistul pliului vocal stâng - formarea unei forme sferice cu o suprafață netedă, adesea roz cu o nuanță gălbuie
Chistul pliului vocal stâng - formarea unei forme sferice cu o suprafață netedă, adesea roz cu o nuanță gălbuie
 Tumorile benigne ale laringelui Papilomul este o tumoare benignă fibroepitelială a căilor respiratorii superioare, care este o singură sau mai des multiple creșteri papilare; ducând la afectarea funcțiilor vocale și respiratorii și deseori recurente. Factorul etiologic al papilomatozei este papilomavirusul uman din familia papovavirusului; se găsesc de obicei tipurile 6, 11 sau o combinație a ambelor. Boala apare cel mai adesea la copiii cu vârsta cuprinsă între 2 și 5 ani. În formă și aspect, suprafața papilomului seamănă cu un dud sau conopidă, are de obicei o culoare roz pal, uneori cu o nuanță cenușie.
Tumorile benigne ale laringelui Papilomul este o tumoare benignă fibroepitelială a căilor respiratorii superioare, care este o singură sau mai des multiple creșteri papilare; ducând la afectarea funcțiilor vocale și respiratorii și deseori recurente. Factorul etiologic al papilomatozei este papilomavirusul uman din familia papovavirusului; se găsesc de obicei tipurile 6, 11 sau o combinație a ambelor. Boala apare cel mai adesea la copiii cu vârsta cuprinsă între 2 și 5 ani. În formă și aspect, suprafața papilomului seamănă cu un dud sau conopidă, are de obicei o culoare roz pal, uneori cu o nuanță cenușie.
 Papilomatoza laringiană: în formă și aspect, suprafața papilomului seamănă cu o boabe de dud, are de obicei o culoare roz pal cu o nuanță cenușie
Papilomatoza laringiană: în formă și aspect, suprafața papilomului seamănă cu o boabe de dud, are de obicei o culoare roz pal cu o nuanță cenușie

 Granulom de contact: un granulom nespecific s-a format pe un proces vocal al cartilajului aritenoid, pe opus - un ulcer cu margini granulare
Granulom de contact: un granulom nespecific s-a format pe un proces vocal al cartilajului aritenoid, pe opus - un ulcer cu margini granulare

 Caracteristicile generale și epidemiologia neoplasmelor ORL Neoplasmele căilor respiratorii superioare și ale urechii reprezintă aproximativ 6-8% din neoplasmele umane din toate localizările. Printre neoplasmele organelor ORL, există formațiuni tumorale, tumori benigne și maligne. Cel mai adesea se găsesc în laringe; pe locul al doilea în frecvență se află nasul și sinusurile paranasale, apoi faringele; tumorile urechii sunt relativ rare.
Caracteristicile generale și epidemiologia neoplasmelor ORL Neoplasmele căilor respiratorii superioare și ale urechii reprezintă aproximativ 6-8% din neoplasmele umane din toate localizările. Printre neoplasmele organelor ORL, există formațiuni tumorale, tumori benigne și maligne. Cel mai adesea se găsesc în laringe; pe locul al doilea în frecvență se află nasul și sinusurile paranasale, apoi faringele; tumorile urechii sunt relativ rare.
 Clasificarea neoplasmelor după structura histologică I. Tumori epiteliale: A. Benigne (papilom, adenom etc.). B. Malign (cancer in situ, carcinom cu celule scuamoase, adenocarcinom, carcinom adenocistic, cancer al cincilea etc.). II. Tumori ale țesuturilor moi: A. Benigne (lipom, hemangiom, neurofibrom, neurilemom, chemodectom etc.). B. Maligne (fibrosarcom, angiosarcom, sarcom de Kaposi etc.) III. Tumori ale osului și ale cartilajului: A. Benigne (osteom, condrom etc.). B. Malign (condrosarcom etc.). IV. Tumori ale țesutului limfoid și hematopoietic. V. Tumori mixte. Vi. Tumori secundare. Vii. Formațiuni asemănătoare tumorilor: cheratoză fără atipie, chisturi, granulom de intubație, polipi, depozite de amiloid etc.
Clasificarea neoplasmelor după structura histologică I. Tumori epiteliale: A. Benigne (papilom, adenom etc.). B. Malign (cancer in situ, carcinom cu celule scuamoase, adenocarcinom, carcinom adenocistic, cancer al cincilea etc.). II. Tumori ale țesuturilor moi: A. Benigne (lipom, hemangiom, neurofibrom, neurilemom, chemodectom etc.). B. Maligne (fibrosarcom, angiosarcom, sarcom de Kaposi etc.) III. Tumori ale osului și ale cartilajului: A. Benigne (osteom, condrom etc.). B. Malign (condrosarcom etc.). IV. Tumori ale țesutului limfoid și hematopoietic. V. Tumori mixte. Vi. Tumori secundare. Vii. Formațiuni asemănătoare tumorilor: cheratoză fără atipie, chisturi, granulom de intubație, polipi, depozite de amiloid etc.
 Boli precanceroase Acestea includ: papilom, leucoplazie de lungă durată a membranei mucoase și diskeratoză, pahidermă, fibrom pe o bază largă, chisturi branchiogene și alte chisturi de origine ale ventriculilor laringieni, procese inflamatorii cronice, alcoolism, fumat. Cea mai fiabilă este malignitatea papiloamelor. O formă intermediară între bolile precanceroase și cancer este așa-numitul „cancer în loc”
Boli precanceroase Acestea includ: papilom, leucoplazie de lungă durată a membranei mucoase și diskeratoză, pahidermă, fibrom pe o bază largă, chisturi branchiogene și alte chisturi de origine ale ventriculilor laringieni, procese inflamatorii cronice, alcoolism, fumat. Cea mai fiabilă este malignitatea papiloamelor. O formă intermediară între bolile precanceroase și cancer este așa-numitul „cancer în loc”
 Cancerul laringelui Cancerul laringelui reprezintă până la 5% din totalul tumorilor maligne umane și 40-65% din tumorile ORL. Apare mai des la bărbați (8: 1), incidența maximă apare la 60-70 de ani. Principalii factori de risc sunt fumatul și alcoolismul. Fumătorii au șanse de 6 până la 30 de ori mai mari să dezvolte cancer laringian decât nefumătorii. Alți factori de risc: reflux esofagian, radiații, antecedente de papilomatoză juvenilă etc.
Cancerul laringelui Cancerul laringelui reprezintă până la 5% din totalul tumorilor maligne umane și 40-65% din tumorile ORL. Apare mai des la bărbați (8: 1), incidența maximă apare la 60-70 de ani. Principalii factori de risc sunt fumatul și alcoolismul. Fumătorii au șanse de 6 până la 30 de ori mai mari să dezvolte cancer laringian decât nefumătorii. Alți factori de risc: reflux esofagian, radiații, antecedente de papilomatoză juvenilă etc.
 Cancerul laringian - Cea mai frecventă formă de cancer laringian este cancerul laringelui cu celule scuamoase care nu cheratinizează. - Această formă de tumoare apare la 7 din 10 pacienți cu cancer laringian. - Alte forme sunt cancerul keratinizant și neceratinizant.
Cancerul laringian - Cea mai frecventă formă de cancer laringian este cancerul laringelui cu celule scuamoase care nu cheratinizează. - Această formă de tumoare apare la 7 din 10 pacienți cu cancer laringian. - Alte forme sunt cancerul keratinizant și neceratinizant.
 Localizarea cancerului laringian Localizarea distinge între cancerul laringelui superior, mediu sau inferior. Cel mai nefavorabil aspect prognostic este localizarea superioară (vestibulară) a cancerului laringian (~ 20-25% din cazuri). Această zonă este cea mai bogată în fibre libere și țesut adipos, rețeaua limfatică a laringelui vestibular este larg asociată cu ganglionii jugulari și supraclaviculari. Localizarea tumorii în secțiunea mijlocie (până la 65-70% din cazuri) este cea mai „favorabilă” pentru vindecare. Cancerul laringelui inferior apare în aproximativ 10% din cazuri. Partea inferioară a laringelui, în comparație cu vestibularul, este mai puțin bogată în rețeaua limfatică. Aceste tumori se caracterizează prin creștere endofitică, aproape că nu se ridică deasupra membranei mucoase, cresc în jos.
Localizarea cancerului laringian Localizarea distinge între cancerul laringelui superior, mediu sau inferior. Cel mai nefavorabil aspect prognostic este localizarea superioară (vestibulară) a cancerului laringian (~ 20-25% din cazuri). Această zonă este cea mai bogată în fibre libere și țesut adipos, rețeaua limfatică a laringelui vestibular este larg asociată cu ganglionii jugulari și supraclaviculari. Localizarea tumorii în secțiunea mijlocie (până la 65-70% din cazuri) este cea mai „favorabilă” pentru vindecare. Cancerul laringelui inferior apare în aproximativ 10% din cazuri. Partea inferioară a laringelui, în comparație cu vestibularul, este mai puțin bogată în rețeaua limfatică. Aceste tumori se caracterizează prin creștere endofitică, aproape că nu se ridică deasupra membranei mucoase, cresc în jos.
 Clasificarea internațională a cancerului laringian pe etape în sistemul TNM T (tumoare) - dimensiunea, amploarea procesului primar, N (nod-nod) - metastaze regionale, M - metastaze la distanță. Laringele este împărțit în elemente anatomice pentru a evalua creșterea (dimensiunea) tumorii primare prin prevalența acesteia în aceste părți. T 1 - tumora este limitată la un element anatomic al laringelui, fără a-i surprinde marginile; T 2 - tumora ocupă complet un element anatomic; T 3 - tumora se extinde dincolo de un element anatomic; T 4 - tumora se extinde dincolo de laringe, există metastaze îndepărtate.
Clasificarea internațională a cancerului laringian pe etape în sistemul TNM T (tumoare) - dimensiunea, amploarea procesului primar, N (nod-nod) - metastaze regionale, M - metastaze la distanță. Laringele este împărțit în elemente anatomice pentru a evalua creșterea (dimensiunea) tumorii primare prin prevalența acesteia în aceste părți. T 1 - tumora este limitată la un element anatomic al laringelui, fără a-i surprinde marginile; T 2 - tumora ocupă complet un element anatomic; T 3 - tumora se extinde dincolo de un element anatomic; T 4 - tumora se extinde dincolo de laringe, există metastaze îndepărtate.

 Cursul clinic al cancerului laringian Cursul clinic al bolii depinde în mare măsură de forma de creștere a tumorii. Există trei forme de creștere a tumorii laringiene: - exofit, - endofit, - creștere mixtă.
Cursul clinic al cancerului laringian Cursul clinic al bolii depinde în mare măsură de forma de creștere a tumorii. Există trei forme de creștere a tumorii laringiene: - exofit, - endofit, - creștere mixtă.
 Cancerul laringelui vestibular Cea mai nefavorabilă localizare prognostică a cancerului se află în regiunea vestibulară.
Cancerul laringelui vestibular Cea mai nefavorabilă localizare prognostică a cancerului se află în regiunea vestibulară.
 Cancerul pliului vocal a b Tumora este densă, tuberoasă, roz pal, apare mai des în 2/3 anterioare a pliului vocal, afectându-i suprafața superioară și marginea liberă. O tumoare a pliului vocal se manifestă destul de devreme în disfonie. Metastaza este observată aici mult mai rar și mai târziu decât în \u200b\u200balte localizări ale cancerului laringian.
Cancerul pliului vocal a b Tumora este densă, tuberoasă, roz pal, apare mai des în 2/3 anterioare a pliului vocal, afectându-i suprafața superioară și marginea liberă. O tumoare a pliului vocal se manifestă destul de devreme în disfonie. Metastaza este observată aici mult mai rar și mai târziu decât în \u200b\u200balte localizări ale cancerului laringian.

 Diagnosticul precoce al cancerului laringian Bazat pe o combinație a mai multor semne obișnuite care permit suspectarea unei tumori. - De exemplu, timp de câteva luni înainte de a se pune diagnosticul, există uscăciune, gâdilări, senzație de corp străin în gât. Ceva mai târziu, apar oboseala și surditatea vocii, stângacia la înghițire și apoi durerea. O verigă importantă în recunoașterea timpurie a unei tumori este evaluarea imaginii laringoscopice, prin urmare, este necesară o examinare amănunțită a laringelui. La diagnosticarea unei tumori maligne, examinarea histologică are o importanță decisivă.
Diagnosticul precoce al cancerului laringian Bazat pe o combinație a mai multor semne obișnuite care permit suspectarea unei tumori. - De exemplu, timp de câteva luni înainte de a se pune diagnosticul, există uscăciune, gâdilări, senzație de corp străin în gât. Ceva mai târziu, apar oboseala și surditatea vocii, stângacia la înghițire și apoi durerea. O verigă importantă în recunoașterea timpurie a unei tumori este evaluarea imaginii laringoscopice, prin urmare, este necesară o examinare amănunțită a laringelui. La diagnosticarea unei tumori maligne, examinarea histologică are o importanță decisivă.
 Simptomatologia pentru cancerul laringelui Depinde de stadiul și localizarea acestuia. - Este posibil ca o tumoare pe epiglotă sau pe corzile vocale false să nu se manifeste mult timp. -Dimpotrivă, atunci când este localizat pe corzile vocale adevărate, formarea vocii este perturbată devreme: mai întâi, timbrul vocii se schimbă, devine dur și apoi apare răgușeala. - Odată cu aceasta, se dezvoltă un alt simptom - dificultăți de respirație. - În stadii avansate, durerea apare la înghițire
Simptomatologia pentru cancerul laringelui Depinde de stadiul și localizarea acestuia. - Este posibil ca o tumoare pe epiglotă sau pe corzile vocale false să nu se manifeste mult timp. -Dimpotrivă, atunci când este localizat pe corzile vocale adevărate, formarea vocii este perturbată devreme: mai întâi, timbrul vocii se schimbă, devine dur și apoi apare răgușeala. - Odată cu aceasta, se dezvoltă un alt simptom - dificultăți de respirație. - În stadii avansate, durerea apare la înghițire
 Simptomatologie pentru cancerul laringelui - În cancerul de epiglotă și cartilaj aritenoidian, senzația de durere este precedată de un sentiment de ceva străin. Hemoptizia, sufocarea apare, dificultatea se alătură în trecerea alimentelor prin esofag. - Tumora în descompunere emite o duhoare. Pacienții slăbesc, slăbesc. Astfel, cel mai devreme simptom al cancerului laringian este cel mai adesea răgușeala. Deoarece acest simptom apare în multe alte boli ale laringelui, aflarea cauzei răgușirii este posibilă numai prin laringoscopie.
Simptomatologie pentru cancerul laringelui - În cancerul de epiglotă și cartilaj aritenoidian, senzația de durere este precedată de un sentiment de ceva străin. Hemoptizia, sufocarea apare, dificultatea se alătură în trecerea alimentelor prin esofag. - Tumora în descompunere emite o duhoare. Pacienții slăbesc, slăbesc. Astfel, cel mai devreme simptom al cancerului laringian este cel mai adesea răgușeala. Deoarece acest simptom apare în multe alte boli ale laringelui, aflarea cauzei răgușirii este posibilă numai prin laringoscopie.
 Simptomatologia pentru cancerul laringelui Laringoscopia, mai ales atunci când este localizată pe corzile vocale adevărate, face posibilă stabilirea prezenței unei tumori chiar și în cazurile în care dimensiunea acesteia nu este mai mare decât un bob de mazăre mic. În acest fel, se asigură cea mai importantă afecțiune pentru combaterea procesului de cancer - diagnosticul precoce. În spațiul subglotic, cancerul primar apare rar, este asimptomatic și este diagnosticat atunci când depășește acest spațiu. Mărirea unilaterală a cartilajului aritenoidian poate sugera o tumoare aici.
Simptomatologia pentru cancerul laringelui Laringoscopia, mai ales atunci când este localizată pe corzile vocale adevărate, face posibilă stabilirea prezenței unei tumori chiar și în cazurile în care dimensiunea acesteia nu este mai mare decât un bob de mazăre mic. În acest fel, se asigură cea mai importantă afecțiune pentru combaterea procesului de cancer - diagnosticul precoce. În spațiul subglotic, cancerul primar apare rar, este asimptomatic și este diagnosticat atunci când depășește acest spațiu. Mărirea unilaterală a cartilajului aritenoidian poate sugera o tumoare aici.

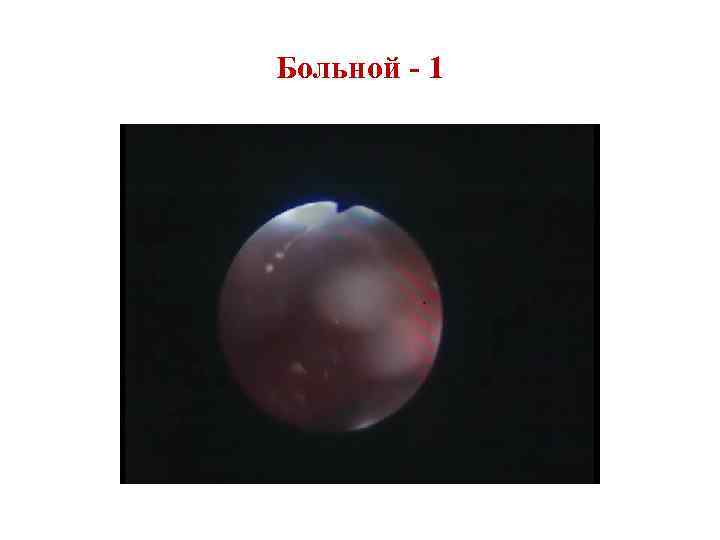



 Tratamentul cancerului laringian Tratament: chirurgical, radioterapie, chimioterapie. În stadiul I, se utilizează metoda radiației, în același timp, îndepărtarea endolaringiană, iar apoi expunerea la radiații pare a fi mai fiabilă. În stadiul II, cea mai rezonabilă este combinația de metode chirurgicale și radiații. În stadiul III, o metodă combinată: mai întâi, se efectuează tratament chirurgical și apoi radiații. În tratamentul chirurgical al pacienților cu cancer laringian, se utilizează trei tipuri de operații: îndepărtarea completă a laringelui (laringectomie), diverse opțiuni pentru rezecția laringelui și intervenții reconstructive.
Tratamentul cancerului laringian Tratament: chirurgical, radioterapie, chimioterapie. În stadiul I, se utilizează metoda radiației, în același timp, îndepărtarea endolaringiană, iar apoi expunerea la radiații pare a fi mai fiabilă. În stadiul II, cea mai rezonabilă este combinația de metode chirurgicale și radiații. În stadiul III, o metodă combinată: mai întâi, se efectuează tratament chirurgical și apoi radiații. În tratamentul chirurgical al pacienților cu cancer laringian, se utilizează trei tipuri de operații: îndepărtarea completă a laringelui (laringectomie), diverse opțiuni pentru rezecția laringelui și intervenții reconstructive.
 Opțiuni de rezecție laringiană: Cordectomie - îndepărtarea unei pliuri vocale. Hemilaringectomia este o rezecție pe jumătate laringiană. Rezecția anterioară (frontală) a laringelui - îndepărtarea comisurii anterioare și a părților adiacente ale ambelor pliuri vocale în cazurile în care aceste părți sunt afectate de procesul tumoral. Rezecția orizontală a laringelui - când tumora este localizată în prealabil, partea afectată a organului este rezecată, iar pliurile vocale pot fi conservate.
Opțiuni de rezecție laringiană: Cordectomie - îndepărtarea unei pliuri vocale. Hemilaringectomia este o rezecție pe jumătate laringiană. Rezecția anterioară (frontală) a laringelui - îndepărtarea comisurii anterioare și a părților adiacente ale ambelor pliuri vocale în cazurile în care aceste părți sunt afectate de procesul tumoral. Rezecția orizontală a laringelui - când tumora este localizată în prealabil, partea afectată a organului este rezecată, iar pliurile vocale pot fi conservate.
 Prevenirea Tratamentul tumorilor de orice localizare este cel mai eficient dacă sunt depistate într-un stadiu incipient, dar diagnosticul precoce al neoplasmelor este, de asemenea, cel mai dificil. Cea mai eficientă metodă de detectare a unei tumori este o examinare amănunțită a organelor ORL la orice vizită a pacientului la otorinolaringolog, care reprezintă în mod clar structura normală a organelor ORL și poate nota în timp util orice abateri de la normă.
Prevenirea Tratamentul tumorilor de orice localizare este cel mai eficient dacă sunt depistate într-un stadiu incipient, dar diagnosticul precoce al neoplasmelor este, de asemenea, cel mai dificil. Cea mai eficientă metodă de detectare a unei tumori este o examinare amănunțită a organelor ORL la orice vizită a pacientului la otorinolaringolog, care reprezintă în mod clar structura normală a organelor ORL și poate nota în timp util orice abateri de la normă.
 Neoplasmele nasului și ale sinusurilor paranasale Formațiile asemănătoare tumorilor, tumorile benigne și maligne se găsesc în cavitatea nazală și în sinusurile paranasale. Dintre formațiunile asemănătoare tumorii, trebuie menționați polipi, chisturi, papiloame, displazie fibroasă, angiogranulom (polip sângerând al septului nazal) etc.
Neoplasmele nasului și ale sinusurilor paranasale Formațiile asemănătoare tumorilor, tumorile benigne și maligne se găsesc în cavitatea nazală și în sinusurile paranasale. Dintre formațiunile asemănătoare tumorii, trebuie menționați polipi, chisturi, papiloame, displazie fibroasă, angiogranulom (polip sângerând al septului nazal) etc.
 Endofotografie pentru etmoidita cronică de polipoză: un polip coboară de sub turbinatul mediu, obstrucționând pasajul nazal comun
Endofotografie pentru etmoidita cronică de polipoză: un polip coboară de sub turbinatul mediu, obstrucționând pasajul nazal comun
 Tumorile nasului și sinusurile paranasale Din tumorile benigne, papiloamele, adenoamele, tumorile vasculare, osteoamele, condroamele sunt de cea mai mare importanță. Papilomul inversat este o tumoare benignă, dar în 10-15% din cazuri se transformă în carcinom cu celule scuamoase. Cancerul nasului și al sinusurilor paranasale: - cel mai adesea (55%) este afectat sinusul maxilar; - cavitatea nazală - 35%; - sinusuri etmoidiene - 9%; - sinusul sfenoid și septul nazal sunt extrem de rar afectate.
Tumorile nasului și sinusurile paranasale Din tumorile benigne, papiloamele, adenoamele, tumorile vasculare, osteoamele, condroamele sunt de cea mai mare importanță. Papilomul inversat este o tumoare benignă, dar în 10-15% din cazuri se transformă în carcinom cu celule scuamoase. Cancerul nasului și al sinusurilor paranasale: - cel mai adesea (55%) este afectat sinusul maxilar; - cavitatea nazală - 35%; - sinusuri etmoidiene - 9%; - sinusul sfenoid și septul nazal sunt extrem de rar afectate.
 Papilom de ciuperci al vestibulului nasului Se află în vestibulul de pe septul nasului, în aparență seamănă cu o conopidă. Tumora este benignă
Papilom de ciuperci al vestibulului nasului Se află în vestibulul de pe septul nasului, în aparență seamănă cu o conopidă. Tumora este benignă

 Factori de risc pentru dezvoltarea tumorilor maligne ale nasului și sinusurilor paranasale: tumorile maligne la bărbați apar de 2 ori mai des decât la femei. Sinuzita pe termen lung, în special sinuzita unilaterală, se poate transforma într-o tumoare malignă. La lucrătorii din nichel, carcinoamele cu celule scuamoase sunt de peste 100 de ori mai frecvente; Alți factori de risc profesional: expunerea la praf de lemn, diverse substanțe de bronzare, coloranți de crom, gaz muștar etc.
Factori de risc pentru dezvoltarea tumorilor maligne ale nasului și sinusurilor paranasale: tumorile maligne la bărbați apar de 2 ori mai des decât la femei. Sinuzita pe termen lung, în special sinuzita unilaterală, se poate transforma într-o tumoare malignă. La lucrătorii din nichel, carcinoamele cu celule scuamoase sunt de peste 100 de ori mai frecvente; Alți factori de risc profesional: expunerea la praf de lemn, diverse substanțe de bronzare, coloranți de crom, gaz muștar etc.
 Tomografie computerizată a unui pacient cu cancer comun al sinusului maxilar. a - proiecție coronariană; b - proiecție axială a b
Tomografie computerizată a unui pacient cu cancer comun al sinusului maxilar. a - proiecție coronariană; b - proiecție axială a b
 Linia lui Ongren care împarte sinusul maxilar Aceasta este o linie condiționată de la colțul interior al fisurii palpebrale până la unghiul maxilarului inferior. Când tumora este localizată deasupra acestei linii, prognosticul este mai puțin favorabil, deoarece există o tendință de metastază timpurie în sus și înapoi. Tumora de sub linie este mai ușor de rezectat și prognosticul este mai favorabil.
Linia lui Ongren care împarte sinusul maxilar Aceasta este o linie condiționată de la colțul interior al fisurii palpebrale până la unghiul maxilarului inferior. Când tumora este localizată deasupra acestei linii, prognosticul este mai puțin favorabil, deoarece există o tendință de metastază timpurie în sus și înapoi. Tumora de sub linie este mai ușor de rezectat și prognosticul este mai favorabil.
Printre tumorile benigne ale organelor ORL, medicii ORL trebuie să se ocupe cel mai adesea de polipi și chisturi. Există, de asemenea, colesteatoame, angioame, neurome acustice (schwanoame vestibulare) etc.
Polipii reprezintă o proliferare excesivă a țesuturilor mucoasei și sunt localizați cel mai adesea în cavitatea nazală, deși în unele cazuri sunt capabili să crească în sinusurile paranasale și să treacă în nazofaringe.
Chisturile, spre deosebire de polipi, au o cavitate umplută cu lichid și sunt acoperite cu o membrană sau o capsulă deasupra. Apar mai ales în căile respiratorii superioare și în sinusurile paranasale. Uneori, polipii și chisturile se dezvoltă în urechea externă.
Printre factorii predispozanți, trebuie remarcat în special patologia alergică, procesele inflamatorii cronice ale organelor ORL, îngustimea pasajelor nazale, curbura septului nazal, întreruperea scurgerii normale a secrețiilor și ventilația slabă a sinusurilor paranasale.
Apropo, uneori o persoană poate să nu știe toată viața că are un polip sau un chist, care, de fapt, în acest tip de situație se dovedește a fi un fel de descoperire accidentală. Prezența / absența manifestărilor clinice depinde în mod direct de localizarea și dimensiunea neoplasmului. De obicei, simptomele, dacă există, sunt afectarea respirației nazale, congestia nazală, senzație străină în ureche sau nas, deteriorarea mirosului, durere și / sau disconfort la nivelul urechii sau nasului, dureri de cap, creșterea producției de mucus și frecvență infecțioasă -boli inflamatorii.
Astfel, imaginea bolii este mai degrabă nespecifică, prin urmare, atunci când pacientul prezintă oricare dintre reclamațiile de mai sus, pentru a verifica diagnosticul, este trimis în mod necesar pentru o examinare instrumentală amănunțită. Aici, una dintre cele mai eficiente metode este endoscopia, care oferă un grad ridicat de vizualizare. De exemplu, tehnica endonasală permite o examinare amănunțită a cavității nazale din diferite unghiuri de vedere și determină cu exactitate prezența chiar și a celor mai mici neoplasme și / sau creșteri ale membranei mucoase. Cu ajutorul acestuia, medicul determină forma, dimensiunea și localizarea focarelor patologice și, de asemenea, evaluează gradul de răspândire a acestora și ia material pentru examinarea histologică ulterioară. În plus, testele de laborator, radiografia și tomografia computerizată sunt prescrise în funcție de situația specifică.
Îndepărtarea neoplasmelor se efectuează chirurgical. În combinație cu măsuri operatorii, dacă există indicații, se utilizează și metode conservatoare de tratament (terapie medicamentoasă, proceduri fizioterapeutice și inhalarea substanțelor medicamentoase), care contribuie la recuperarea mai rapidă a țesuturilor și la consolidarea efectului obținut după operație.
Îndepărtarea chirurgicală a polipilor și chisturilor se efectuează în prezent folosind echipamente moderne de înaltă tehnologie. După operație, pacientul trebuie să fie sub supravegherea medicului curant.