Trimiteți-vă munca bună în baza de cunoștințe este simplă. Utilizați formularul de mai jos
Elevii, studenți absolvenți, tineri oameni de știință care folosesc baza de cunoștințe în studiile și munca lor vă vor fi foarte recunoscători.
Postat de http://www.allbest.ru/
Curs de lucru pe tema:
"Valoarea medicamentelor antisecretoare în tratamentul gastritei cronice și a bolii ulcerative"
Efectuat
student
Borisovova l.a.
Șeful Kulchekova a.a.
Moscova 2016.
Introducere
1.1 Etiologie și patogeneză
1.2 Clasificarea gastritelor cronice și a bolilor peptice
1.3 Diagnosticare și tratament
2.1 Esența și clasificarea chimică a preparatelor antisecretoriale
2.2 Mecanismul de acțiune al medicamentelor antisecretoriale
Partea practică a studiului
Concluzie
BIBLIOGRAFIE
Aplicații
gastrita de preparare cronică antisecretorie
Introducere
Gastrita cronică și boala ulcerului peptic și un lemn de 12-trandafir în multe țări sunt una dintre cele mai presante probleme ale gastroenterologiei. Acest lucru se datorează prevalenței lor ridicate a bolii la vârsta tânără și mijlocie, un nivel ridicat de recurență și complicații cu tratament necorespunzător. Rezultatele studiilor din ultimii ani și monitorizarea pacienților după introducerea unor tipuri fundamentale noi de terapie au modificat complet observațiile existente nu numai despre cauzele și mecanismele de apariție a acestor boli, ci și asupra posibilităților tratamentului lor cu o cale terapeutică.
Conform datelor moderne din zona stomacului și a duodenului, 58-65% sunt 58-65% în structura patologiei gastroenterologice. Gastrita cronică și boala peptic nu sunt o boală rară și se găsesc în 3,4% din locuitorii orașului și 1,9% dintre locuitorii din mediul rural. În ultimii 10 ani, incidența gastritei cronice a crescut cu 27%, pe o boală peptic - de 2,5 ori, numărul de forme adesea recurente și complicate a crescut. Acest lucru poate fi asociat cu abordări incorecte, învechite la diagnosticul și tratamentul patologiei gastroduodenale. Stabilirea rolului infecției cu helicobacter în dezvoltarea acestui grup de boli a schimbat semnificativ abordările atât pentru terapie, cât și pentru prevenirea acestora. Diagnosticul târziu și tratamentul inadecvat al acestor boli contribuie la o scădere semnificativă a indicatorilor de sănătate pentru copii și apoi la adulți.
Scopul lucrării se bazează pe ideile actuale despre etiologie și patogeneză pentru a studia mecanismele corecte pentru diagnosticarea gastritei cronice, ulcerul ulcerativ al stomacului și intestinului duodenal, realizând terapia de fază și prevenirea acestor boli folosind antisecretoria droguri.
Obiectul studiului este preparatele antisecretoriale utilizate pentru tratarea gastrită cronică și a bolii ulcerative.
Subiectul studiului este utilizarea medicamentelor antisecretoriale în terapia cronică de gastrită și boala ulcerativă.
Acest studiu va fi, de asemenea, studiat și a propus ca utilizarea medicamentelor antisecretoriare să ocupe unul dintre principalele locuri în tratamentul gastritei cronice și al bolii ulcerative.
Pentru a atinge scopul lucrării, au fost livrate o serie de sarcini:
3) descrie mecanismul de acțiune al preparatelor antisecretoriale;
Partea teoretică a studiului
Capitolul 1. Aspecte medicale ale gastritei cronice și ale bolii ulcerative
În gastroenterologia modernă nu există o problemă controversată decât tratamentul pacienților cu boală ulcerativă și gastrită cronică. În ciuda numărului imens de publicații, astăzi nu există și o singură abordare a etiologiei, patogenezei, metodei de tratament și prevenirii.
1.1 Etiologie și patogeneză
Gastrita cronică este o boală cu fluxul recurent cronic, care se bazează pe deteriorarea mucoasei gastrice, care sunt însoțite de o încălcare a funcției sale secretoare, motor și incrotorial.
Prevalența sa: între toate bolile - 35% din cazuri; Printre bolile stomacului - 85%. Gastrita cronică afectează 40-50% din populația adultă a globului. Prevalența bolii depinde de locul și condițiile de reședință ale oamenilor și în mod clar interconectate cu infecția Helicobacter Pylori.
O boală peptică este o boală cronică a intestinului stomacului sau duodenal cu un curs recurent, care este predispus la progresie, pe baza formării unui defect ulcerativ în mucoasa gastrică sau duoden în timpul perioadei de exacerbare urmată de cicatrizare.
Un număr de factori exogeni și endogeni sunt cunoscuți, inclusiv genetic, ceea ce duce la apariția și dezvoltarea ulcerelor zonei gastroduodenale. Pentru anumiți factori, se dovedește comunicarea cu boală ulcerativă, pentru că alții rămân controversați până acum.
La un moment dat sa crezut că efectul alimentelor acute, picante și grosiere duce la o creștere a funcției secretoare a stomacului. Studiile nu au arătat prevalența covârșitoare a ulcerului peptic în țările în care alimentele acute și picante sunt obișnuite. Ignorați un factor alimentar nu merită complet. La urma urmei, orice pacient care suferă de boli ulcerative poate spune cu încredere ce produse nu tolerează din cauza dezvoltării el are disconfort.
Datele excifative în favoarea acțiunii alcoolului, fumatul și abuzul de cafea nu este în prezent nr. A dovedit că
fumatul cauzează ischemia și are un efect citotoxic direct asupra membranei mucoase gastrice. Fumatul și utilizarea frecventă a cafelei contribuie la apariția recidivelor, astfel încât respingerea obiceiurilor proaste este considerată o condiție prealabilă pentru tratamentul bolii ulcerative.
În prezent, emoțiile mentale negative ar trebui considerate ca fiind unul dintre factorii dăunători nespecifice provocând agravarea nu numai a ulcerului peptic, ci și multe alte boli. Merită să ne amintim că secreția gastrică depinde direct de starea funcțională a sistemului nervos și, în legătură cu tratamentul ulcerelor peptice, sedative sunt utilizate pe scară largă.
Se dovedește că grupurile individuale de medicamente determină leziuni erozive erozive acute ale mucoasei gastrice prin reducerea gastrocitoprotecției (scăderea cantității de prostaglandine din celulele membranei mucoase, amplificarea difuziei inverse a ionilor de hidrogen) și contribuie la exacerbarea bolii ulceroase deja existente.
Drogurile dăunătoare membranei mucoase gastrice includ:
AINS (aspirină, indometacin etc.),
Corticosteroizi
Agenți antibacterieni
Digoxină, teofilină, reservă,
Preparate din fier, potasiu.
Împreună cu factori exogeni, există și factori boli favorabile endogene. Se crede că semnificația lor în dezvoltarea bolii ulcerative este semnificativ mai mare.
Factori endogeni:
Predispozitie genetica;
Hiperproducția acidului clorhidric și a pepsinei;
Încălcări ale motilității gastroduodenale;
Vârsta și podeaua.
La pacienții cu ulcer duodenal, sarcinile ereditare ajunge la 30-40%.
Alocarea genetică a următoarelor semne:
Creșterea numărului de celule parietale
Alocarea excesivă a gastrinului ca răspuns la stimularea alimentelor,
Creșterea pepsinogenului în serul de sânge,
Încălcări ale motilității gastroduodenale,
Deficiența inhibitorilor pepsinei în membrana mucoasă.
Ulcerii duodenali sunt de 1,5 ori mai des și se dezvoltă mai greu în oameni:
Cu grupul de sânge 0 (1), RH +,
Prezența în sângele unor antigeni HLA (U-5, B-15, B-35).
La vârsta fragedă, localizarea duodenală a ulcerelor este absolut mai frecventă, iar în grupurile de vârstă mai înaintată, diferențele de morbiditate sunt reduse prin creșterea gravitației specifice a ulcerelor gastrice.
La persoanele sănătoase, există o relație inversă între secreția de acid clorhidric și funcția de evacuare a motorului stomacului:
Cu cât este mai mare secreția de acid clorhidric, cu cea mai mică activitate a motorului și invers.
Până în prezent, în literatura mondială, hiperproducția acidului clorhidric și infecția cu helicobacter pylori sunt considerate ca un exemplu. Mai mult de 95% dintre pacienții cu ulcere duodenale și 90% dintre pacienții cu ulcer de stomac au infecție cu helicobacter pylori.
1.2 Clasificarea gastrită cronică și a bolii ulcerative
Clasificarea gastritelor cronice adoptată în 1990 la Congresul Internațional IX al Gastroenterologilor. În practica clinică, trei tipuri de gastrită cronică sunt cel mai adesea găsite:
1. Suprafață
Cu înfrângerea preferabil a departamentului stomacului antral, care este cel mai adesea asociat cu Helicobacter Pylori (gastrită de tip B), în care o perioadă lungă de timp rămâne normală sau chiar creșterea secreției de acid clorhidric.
Gastrita cronică de tip în manifestă simptome care sunt caracteristice ulcerului peptic:
Foame și dureri de noapte în epigastria,
Greaţă
Deschis cu acru
Arsuri la stomac.
Tendința caracteristică la constipație.
Toate simptomele se datorează creșterii acidității ca răspuns la înfrângerea departamentului stomacului antral. Boala poate avea un flux asimptomatic.
2. AutoMmune.
Gastrita de gastrită (tip o gastrită), în formarea de care participă mecanismele autoimune. Se caracterizează prin identificarea anticorpilor la celulele parietale și un factor intern, precum și un nivel ridicat de gastrină în ser.
Gastrita cronică ca A are primul flux asimptomatic până când a dezvoltat anemia megaloblastică deficitară B12.
Uneori, clinica se caracterizează prin simptome de dispepsie gastrică:
- (durere stupidă și severitate în epigastrici după ce mănâncă, râs, greață, gust neplăcut în gură)
Semne de dispepsie intestinală (meteorism, diaree).
Gastrita tip A este adesea combinată cu alte boli autoimune:
THYREAREDITE HASHIMOTO,
Boala Addison,
3. Produse chimice
Gastrita de reflux (gastrită de tip C), care se caracterizează printr-o deteriorare focală a stomacului fundației, datorită efectului citotoxic asupra membranei mucoase a conținutului celor 12-trandafiri cu un reflux duodenogastral. Se dezvoltă adesea în cultul stomacului acționat cu un reflux fin. În apropierea acestui tip de gastrită, datorită deteriorării medicamentului la mucoasa gastrică.
Gastrita cronică de tip C se manifestă prin simptome:
Durere și senzație de gravitate în epigastrici în timpul somnului sau imediat după masă,
Greaţă,
Adesea are un flux asimptomatic.
Alte gastrite infecțioase (non-cheicobacteripilori asociate) sunt numite:
Viruși
Microbani
Schimbările morfologice în gastrita cronică includ simptome precum:
Inflamaţie,
Atrofie,
Încălcări ale actualizării celulare, inclusiv metaplazia și displazia.
Clasificarea bolii ulcerative (ICD-10) adoptată în 1992. Potrivit acesteia, se disting următoarele tipuri de boli peptice:
K.25 Ulcerul stomacului, inclusiv stomacul eroziunii (ascuțite)
K.26 Ulcerul duodenal, inclusiv eroziunea (ascuțită)
K.28 ulcer gastroaric.
Până în prezent, o aplicație largă în practică găsește o clasificare a ulcerelor de stomac propuse de H.Johnson (1965), în conformitate cu care se disting trei tipuri de ulcere gastrice:
І Tip - ulcere de curbură mică a stomacului.
Іі Tip - ulcere stomacale cu prezența ulcerelor DPK.
Dacă introduceți cleștele de prindere (în zona de până la 3 cm deasupra gatekeeper-ului).
Ulcerii de tip II și III în majoritatea cazurilor aparțin caracteristicilor hipersecretoriale și clinice se apropie de duodenal.
În 1990, A.JOHNSON, pe baza acestei clasificări, a extins-o puțin și sugerată suplimentar pentru a aloca încă două tipuri de ulcere:
IV Tip - ulcerele de suprafață ascuțite.
V Ulcerii de tip gastrial care se dezvoltă datorită sindromului Zolinger-Ellison (în combinație cu un ulcer duodenal sau fără ea).
Nu există o clasificare clinică unificată general acceptată a bolii ulcerative. Este în mod fundamental, acum este obișnuit să se facă distincția între două formulare clinice - ulcere DPK și un ulcer de stomac, care are o importanță deosebită în stabilirea indicațiilor pentru funcționare și alegerea metodei de tratament terapeutic. Astfel, boala peptica este clasificata:
Localizare
Ulcer gastric:
2. Un ulcer duodenal:
3. combinația de stomac și ulcere DPK.
Prin formularul clinic:
1. Ulcer acut.
2. Ulcer cronic.
În faza procesului
1. Agravarea.
2. Remedierea incompletă.
3. Remissance.
Prin fluxul clinic:
1. Boala ulceroasă cu flux latent.
2. Ușor (recurență rară) a bolii.
3. Severitatea mijlocie (1-2 recurență pe an).
4. Heavy (3 recăderi pe an sau mai mult) sau în mod continuu bolile recurente, dezvoltarea complicațiilor.
Conform imaginii morfologice:
1. Ulcer puțin (mai puțin de 0,5 cm în diametru).
2. Un ulcer de dimensiuni medii (0,5-1,0 cm).
3. Ulcer mare (1,0-3,0 cm).
4. Ulcer gigant (mai mult de 3,0 cm).
Prin disponibilitatea complicațiilor:
1. Sângerări complete.
2. Happed perforat: deschis (într-o cavitate abdominală liberă), acoperită.
3. Un fenomen care pătrunde sau canoe.
4. Ulcerul este împiedicat de deformările tulpinilor cicatrice ale stomacului și ale DPK.
5. Ulcerul mirificat.
La rândul său, complicațiile bolii ulcerative pot fi împărțite în următoarele grupe:
1) Georns și penetrare distructivă, perforare, sângerare
2) inflamatorie - perideodenită;
3) stenoză ulcerativă-cicatrice, deformare;
4) complicațiile asociate cu malignarea ulcerului.
Prin etiologie:
1. ulcer HP-pozitiv;
2. Ulcer HP-negativ;
3. droguri;
4. stresiv;
5. în bolile endocrine (Sindromul Zlinger Eliason, hiperparatiroidismul);
6. Cu organe interne ale bolii.
1.3 Diagnosticare și tratament
Metodele de diagnosticare instrumentală a gastritei și a ulcerelor este diagnosticarea funcțională:
Determinarea secreției gastrice prin metoda de detectare fracționată sau metoda de ph-metry intragastric;
Studiu endoscopic;
Cercetare morfologică;
Studiul cu raze X a tractului gastrointestinal;
Diagnosticarea infecției H. pylori (studiu bacteriologic - semănarea bioptatului membranei mucoase asupra mediului diferențial-diagnostic);
Morfologice: histologice - pictura bacteriilor în mucoasa histologică de droguri prin:
Cicolarea citologică a bacteriilor în accelerații-amprentele manetei gastrice ale gimzemului,
Definiția produselor Productivity Helicobacterii:
Ureaza - Determinarea activității Ureaznaya într-un bioptat cu stomac într-un mediu lichid sau gel care conține un substrat, tampon și un indicator; -
Determinarea respirației în izotopii de aer expirat 14c sau 13c, izolate ca urmare a divizării în stomacul ureei etichetate cu pacientul sub acțiunea bacterii urează H. pylori;
Imunoidimensional - definiția anticorpilor la H. pylori;
PCR este definiția H. pylori utilizând o reacție în lanț a polimerazei în fecale.
Tratamentul gastritei și ulcerelor constă în regim, dietă și farmacoterapie. HOLD-ul regimului ar trebui să apară în normalizarea stilului de viață: eliminarea stresului, dacă este necesar, utilizarea sedativelor.
Dieta ar trebui să adere la principii:
Scopul dietei este o spurting mecanică, chimică și termică a membranei mucoase a tractului gastrointestinal, normalizarea secreției și a motilității stomacale.
Dieta - valoarea energetică cu drepturi depline și compoziția chimică. Modul de alimentare - de 5-6 ori pe zi. Toate alimentele trebuie să fie pregătite pentru o pereche, în formă fiartă și frecat prin mecanisme sau sită de păr.
Principiile de bază ale nutriției terapeutice în timpul gastritei și a bolii ulcerative:
1. Crearea celei mai mari restul membranei mucoase a stomacului și duodenului.
2. Excepția produselor cu o acțiune puternică de suc.
3. Toate alimentele sunt date în forma vrăjitoarei.
4. Inadmisibilitatea introducerii unor cantități mari de alimente într-o singură recepție.
5. Nutriție frecventă și fracționată.
6. Excepția este prea rece și alimente prea calde (nu
sub 15 ° C și nu mai mare de 65 ° C).
7. Restricționarea sarei de bucătar până la 10-12 g pe zi.
8. Valoarea nutrițională ridicată a dietei (proteine, grăsimi, săruri minerale carbohidrați, vitamine A, B, C). Compoziția chimică a dietei: 100 g de proteine, 100-110 g de grăsimi, dintre ele de ulei vegetal, 400-450 g de carbohidrați. Calorie dieta 3000- 3200 kcal.
Produsul cel mai valoros pentru această categorie de pacienți este laptele, dar unii dintre pacienți sunt prost transferați. În aceste cazuri, trebuie să bea doze mici, în mod necesar într-o formă caldă, puteți dilua cu ceai de fixare sau cafea.
Exemplu de dietă Tabelul # 1
Ca parte a dietei nr. 1, puteți pregăti o mare varietate de supe delicioase și utile. Supe pe bază de bulion de legume cu adăugarea vermicelli, orez, diverse legume. Puteți umple astfel de supe cu cremă sau adăugați un ou la bulion.
În loc de pâinea obișnuită coaptă, puteți folosi pâinea sau biscuiții uscați, care pot fi adăugați direct la supa.
În ceea ce privește mâncărurile de carne, un pui cu conținut scăzut de grăsimi sau un iepure este recomandat ca parte a unei diete utile - cele mai multe diete de carne. Mângâiere sau curcan. Câteva zile pe săptămână puteți pregăti specii de pește cu conținut scăzut de grăsimi pentru un cuplu sau sub formă de ciocniri de pește cu sos cremos.
Salvați sănătatea tractului digestiv Ajută la o varietate de produse lactate lapte și smântână, smântână proaspătă și kefir, brânză și arc de primăvară neacidic. Dacă produsele lactate sunt obosite, vă puteți răsfăța întotdeauna cu cheesecakes care nu pierd proprietățile benefice ale produsului lactate. Laptele poate fi adăugat la feluri de mâncare din ouă - se dovedește o omletă blândă și delicioasă. Porridge este, de asemenea, mai bine să se fierbe pe lapte - vor fi utile și satisfăcătoare.
Restricții
Pentru a nu suprascrie stomacul, ar trebui să fie abandonată de la pâinea de secară și de patiserie, carne grasă și o varietate de orori, care părăsesc în mod activ dieta de oameni care se ocupă de sănătate: conserve, brânzeturi sărate, sosuri ascuțite și marinade. De asemenea, varză albă contraindicată, ciuperci, sorrel, spanac, ceapă, castraveți, băuturi carbogazoase, cafea neagră.
Meniul aproximativ pentru zi
1_Y mic dejun: ou de schi, terci de orez lapte, ceai cu lapte Sub sos de lapte, tocană de legume, ceai cu lapte de noapte:.. Lapte si un mar sau banana.
Farmacoterapia depinde de tipul de gastrită și ulcere. De exemplu, gastrita cronică este recomandabilă pentru a trata prin eradicare H. pylori
Schema terapiei de eradicare este prezentată în tabel. unu.
HG tip A - tratamentul special nu are. Cu deficiența de cultură de însoțire a culturii pancreasului (steatereee) - pancreatice. În prezența anemiei megaloblazice - introducerea B12 1000 μg timp de 6 zile, în viitor, în termen de o lună o dată pe săptămână, continuați pe tot parcursul vieții 1 în 2 luni
HG Type C este normalizarea motocicletei tractului digestiv și legarea acizilor biliari. Prokinetica eficientă (motilium) (6-10 g pe zi) în combinație cu antiacide (Maalox).
Motilium (Belgia):
Forma de dozare
Tablete, suspendare
Grup farmacoterapeutic
Medicamente antihrugale
Indicații pentru utilizare Motilium:
* Fenomenele dispeptice
* greață și vărsături
* Greață și vărsături de natură infecțioasă, organică sau funcțională
* Refluxing gastrofing.
Contraindicații:
* Perforarea tractului gastrointestinal sau obstrucționarea etiologiei mecanice
* Creșterea sensibilității la Domperidona sau alte componente ale motiliului;
* Recepție pe fundalul ketoconazolului în formațiunile orale.
Metoda de aplicare și dozare Motilium
Copiii și adulții sunt utilizați cu 10 mg 15-30 de minute înainte de mese de 3 ori pe zi. Dacă este necesar, puteți lua medicamentul înainte de culcare. Doza maximă - 80 mg / zi. Pentru copiii de peste 12 ani și adulți, puteți dubla doza dacă este necesar.
Suspensia de motilium este utilizată la viteza de 2,5 ml / 10 kg a greutății corporale a copilului (care este o doză de 250 pg pe 1 kg de greutate corporală). Dozaj Dacă este necesar, puteți dubla numai pentru copiii de peste 1 an. Doza maximă este de 2,4 mg pe 1 kg de greutate corporală pe zi, dar nu mai mare de 80 mg pe zi.
Maalox (Franța).
Forma de dozare
suspensie
Grup farmacoterapeutic
Ciment, antiacid pe bază de aluminiu pe bază de aluminiu
Proprietăți farmacologice:
Antiad.
Învățământul -
adsorbant
Indicații pentru utilizarea Maaloxului:
Ulcerul gastric și ulcer duodenal în faza de agravare
Acută sau cronică gastrită)
Ezofagita de reflux,
Hernia diafragilică
Duodenita,.
Contraindicații:
Hipersensibilitate
Insuficiență renală pronunțată,
Boala Alzheimer,
Atenție când este utilizat:
Cu recepție pe termen lung (mai mult de 20 de zile), este nevoie de controlul medical
Efecte secundare:
Greaţă,
Durere în regiunea epigastrică
Scheme moderne de tratament de boală ulcerativă:
Terapia triplă de o săptămână utilizând inhibitori ai pompei de protoni într-o doză standard de 2 ori pe zi este una dintre medicamente (omeprazol în 20 mg, pantoprazol în 40 mg, rabeprazol, în termeni de 30 mg, ezomeprazol în 20 mg) împreună cu stabilictomicina ( 500 mg de 2 ori pe zi) sau amoxicilină (1000 mg de 2 ori pe zi) și tinidazol (500 mg de 2 ori pe zi).
2. Terapie triplă de o săptămână cu utilizarea medicamentelor de bismut: Denna (120 mg de 4 ori pe zi) + Claritromicină (500 mg de 2 ori pe zi) + Tinidazol (500 mg de 2 ori pe zi).
3. Quadroterapia modernă, care face posibilă realizarea de eradicarea tulpinilor H.Pylori, rezistentă la acțiunea substanțelor antibacteriene cunoscute: un inhibitor al pompei de protoni într-o doză standard + zi (120 mg de 4 ori pe zi) + claritromicină ( 500 mg de 2 ori pe zi) + Tinidazol (500 mg de 2 ori pe zi) sau metronidazol (250 mg de 4 ori pe zi)
Ohprosol (Rusia)
Aparținând clasificării ATX:
Pregătirile care afectează tractul digestiv și metabolismul
Forma de dozare
Grup farmacoterapeutic
Pentru tratamentul ulcerului de stomac și duoden - blocatorii receptori H2-histamină
Indicații pentru utilizarea omeprazolului:
Ulcer peptic
RefluxSezofagit.
Sindrom Zlinger Ellison.
Contraindicații:
Sarcina, alăptarea.
Metoda de aplicare și dozare Omeprazol
În exacerbarea bolii ulcerative și a refluxitei-esofagitei, un medicament este prescris într-o doză de 0,02 g o dată dimineața (înainte de micul dejun). Capsulele trebuie înghițite în întregime prin alcool cu \u200b\u200bo cantitate mică de fluid.
Efecte secundare:
Rareori amețeli,
În unele cazuri - depresie
Rabnovol (Rusia)
Forma medicamentului
comprimate acoperite cu o carcasă solubilă în intestinul de 10 mg; Blister 10 ambalaj de carton 1;
Indicații pentru utilizare:
Ulcerul ulcer al intestinului stomacului și duodenal în faza de agravare;
ulcer ulcerativ al intersecției stomacului și duodenal asociate cu Helicobacter Pylori (în combinație cu antibioticele);
Reflux gastroesofagian.
Contraindicații pentru utilizare:
Sarcina, perioada de lactație (alăptarea),
Creșterea sensibilității la sclavul de sodiu sau benzimidazolam substituit
Efecte secundare:
Rar gura uscată
Metoda de utilizare și doză:
Luați înăuntru. Doză unică - 10-20 mg. Frecvența și durata utilizării depind de regimul de mărturie și de tratament.
EzomeProzol (Rusia).
Compoziție, formă de eliberare a medicamentului "Ezomeprazol"
Medicamentul este produs sub formă de comprimate cu o doză de 20 și 40 mg de componentă activă a ezomeprazolului, precum și sub formă de pulbere destinată preparării unei soluții injectabile (o sticlă de 40 mg volum) . Tabletele sunt acoperite cu o coajă, a cărei dizolvare are loc în intestin.
Indicații:
Boala de reflux gastroesofagian
Refluxită esofagită erozivă (tratament),
Recunoașterea recăderilor la pacienții cu esofagită vindecată, tratamentul simptomatic al GERD.
Ca parte a terapiei combinate: eradicarea helicobacterului pylori, o boală ulcerului duodenal asociată cu Helicobacter Pylori, prevenind reapariția ulcerică la pacienții cu boală peptic asociată cu Helicobacter Pylori
Contraindicații:
Perioada de lactație
Creșterea sensibilității la EzomePromazol.
Dozare:
Luați înăuntru. Doza este de 20-40 mg 1 timp / zi. Durata recepției depinde de mărturie, regimuri de tratament, eficiență.
Cu insuficiență hepatică severă, doza maximă este de 20 mg pe zi.
Efecte secundare:
Adesea: cefalee,
Rareori: dermatită,
Ameţeală,
Gură uscată.
Claritromicină (Rusia)
Forma de dozare
capsule 250mg.
Grup farmacoterapeutic
Antibiotice - macrolide și azalide
Indicații pentru claritromicină
Infecții ale tractului respirator superior și ENT,
Agravarea bronșitei cronice,
Pneumonie bacteriană și atipică), piele și țesuturi moi,
O ulcer duodenal și boală de stomac cauzată de Helicobacter Pylori (terapie combinată).
Contraindicații
Hipersensibilitate
Bolile hepatice severe,
Porfir
Sarcina și alăptarea.
Efecte secundare
Greaţă,
Icterul cholestic
Urticarie,
Sindromul Stevens - Johnson etc.)
Reacții anafilactoide.
Tinidazol (Rusia)
Aparținând clasificării ATX:
Compoziția de droguri Tinidazol
Substanța activă - Tinidazol.
Forma de dozare
tablete acoperite cu cochilie 500 mg
Grup farmacoterapeutic
Indicații pentru utilizarea de tinidazol
Trichomonia acută și cronică
Amebiaz și giardiasis,
Leucchemanioza pielii
Infecții anaerobe și mixte ale diferitelor localizări (abcesul plămânilor, creierului, endocarditei infecțioase).
Contraindicații
Creșterea sensibilității
Boli de sânge
Bolile CNS în faza activă
Sarcina (trimestrul), alăptarea,
Vârsta pentru copii de până la 12 ani
Efecte secundare
Tulburări dispeptice
Ameţeală
Reactii alergice.
De nol (Franța)
într-un blister 8 buc.; Într-o cutie de 7 sau 14 blistere.
Caracteristică
Pregătirea bismutului.
efect farmaceutic
Acțiune farmacologică - gastroprotective, antispasic, antibacterian.
Indicații
Boala ulcerativă a intestinului stomacului și a intestinului duodenal în faza de exacerbare (inclusiv cu Helicobacter Pylori);
Gastrita cronică și gastrododenica în faza de agravare (inclusiv asociată cu Helicobacter Pylori);
Sindromul intestinului iritabil care curge în principal cu simptome de diaree;
Dispepsia funcțională, care nu este legată de bolile organice ale tractului gastro-intestinal.
Contraindicații
Insuficiența renală decompensată;
Sarcină;
Perioada de lactație;
Vârsta copiilor de până la 4 ani;
Creșterea sensibilității la medicament.
Metronidazol (Rusia)
Aparținând clasificării ATX:
Compoziția metronidazolului medicamentos Nicomed
Substanța activă este metronidazolul.
Forma de dozare
tablete 250 mg, tablete 500 mg, lumânări 1G, soluție perfuzabilă 5 mg / ml
Grup farmacoterapeutic
Tratamente pentru trichomonoză, amebiasis și alte infecții protozoare
Indicații pentru aplicarea metronidazolului NICOMED
Amebiaz,
Infecții anaerobe ale oaselor și articulațiilor, pieilor și țesuturilor moi,
Femeie de sex feminin
Tractul respirator inferior
Pseudomambranul colită
Eradicarea Helicobacter Pylori,
Dozare
Pentru Eradicarea Helicobacter Pylorary - 500 mg de 3 ori pe zi. În termen de 7 zile (ca parte a terapiei combinate, de exemplu, combinație cu amoxicilină de 2,25 g / zi).
Contraindicații
Creșterea sensibilității
Sarcina, lactația,
Vârsta pentru copii (cu excepția cazurilor amebiaz).
Efecte secundare
Durere de cap
Neutropenie (leucopenie),
Greaţă,
Eritematous erupție,
Mâncărime de piele
Urină de colorat în culoarea întunecată
Capitolul 2. Studierea utilizării medicamentelor antisecretoriale în tratamentul gastritei cronice și a bolii ulcerative
Odată cu dezvoltarea industriei farmaceutice pentru tratament:
Erobosino-bolile distructive ale zonei gastroduodenale,
Boala de reflux gastroesofagian (GERD)
Cu dezvoltarea refluxezofagitei,
Patologia asociată cu infecția HP,
adulții oferă o gamă largă de medicamente dintr-un grup de inhibitori ai pompei de protoni ca terapie inițială și "standardul de aur"
2.1 Esența și clasificarea chimică a medicamentelor antisecretoriale
Mijloacele antisecretorice conțin secreția de acid clorhidric și pepsină. Scuzarea acidului sonic este monitorizată de trei tipuri de receptori:
H-2-histamina,
Gastrin.
Astfel, se disting 4 grupe de medicamente antisecretoare:
M-colinolice,
Inhibitorii pompei de protoni
Plăci de receptor gastrene.
2.2 Mecanismul de acțiune, medicamentele antisecretoriale
H2-blocanții în gastrită cronică și terapia ulcerului sunt aplicate de la mijlocul anilor 70 și sunt în prezent printre cele mai frecvente medicamente anti-dimensiuni.
Principalul efect antisecret al blocanților H2 se manifestă ca rezultat al blocării receptorilor H2-histamine în mucoasa gastrică. Datorită acestui fapt, extracția acidului clorhidric este suprimată și se efectuează o acțiune anti-dimensiune. Preparatele de generații noi diferă de la prima preparare a grupului de cimetidină. Gradul de suprimare a nopții și secreția zilnică totală a acidului clorhidric, precum și lungimea efectului antisecretorial. (Vezi tabelul. №2b Anexă)
Pregătirile variază în funcție de biodisponibilitate:
Cimetidina are o valoare de -60-80%,
Ranitidina - 50-60%,
Famotidină - 30-50%,
Nizatidin - 70%,
Roxatidine - 90-100%.
Eliminarea medicamentelor este efectuată de rinichi, cu 50-90% din doza adoptată - neschimbată. Durata de înjumătățire a preparatelor grupului: cimetidină, ranitidină și nizaidină în 2 ore, famotidină - 3,5 ore, roxatidină - 6 ore.
Cimetidina (Rusia)
Forma de dozare
tablete 200 mg.
Grup farmacoterapeutic
Blocante ale receptorilor H2-histamine și fonduri intacte
Indicații pentru utilizare:
Ulcer peptic și ulcer duodenal,
Gyperuciditatea sucului gastric (refluxită, gastrită, duodenită),
Sindrom Zlinger - Ellison,
Pancreatită.
Sângerare gastrointestinală.
Contraindicații
Insuficiență hepatică și / sau renală,
Sarcina, alăptarea
Vârsta pentru copii și adolescenți (până la 14 ani).
Efecte secundare
Deteriorarea funcției ficatului excretor,
Reducerea absorbției vitaminei B12,
Neutro și trombocitopenie
Reacții alergice (erupții cutanate).
În tratamentul gastritei cronice, cele mai des utilizate 4 grupe ale grupului.
Ranitidina (India)
Eliberarea de formă
10 mese. în dungi de aluminiu. 1, 2, 3, 4, 5 sau 10 Stripping într-un pachet de carton (150-300 mg)
Blocator receptorii H-2 ai celei de-a doua generații,
Comparativ cu cmenteidina are 5 ori mai mare activitate antisecretorie,
Acționează mai mult de o lungă perioadă de timp - până la 12 ore.
Practic nu provoacă efecte secundare:
Rareori: dureri de cap,
Greaţă,
150 mg comprimate durează 1 timp dimineața după mese și 1-2 comprimate seara înainte de culcare. Alte scheme de recepție sunt posibile - 1 comprimat de 2 ori pe zi sau 2 comprimate 1 timp pe noapte. Tratamentul trebuie continuat timp de câteva luni sau ani, susținând comprimat doza - 1 pentru noapte.
Contraindicații:
Sarcină;
Lactație;
Vârsta copiilor de până la 12 ani;
Creșterea sensibilității la ranitatidină sau alte componente ale medicamentului.
Famotidină (Serbia)
Tablete de 20 mg și 40 mg, fiole de 20 mg.
Blocarea receptorului de 3 generații H2
Efectul antisecretory depășește ranitatidina de 30 de ori.
Cu boli ulcerative complicate, 20 mg dimineața și 20-40 mg seara înainte de culcare sunt prescrise. Este posibil să se primească doar 40 mg înainte de culcare timp de 4-6 săptămâni, suportând terapia - 20 mg o dată peste noapte timp de 6 săptămâni.
Efecte secundare
Gură uscată
Durere de cap
Reactii alergice
Transpiraţie
Contraindicații:
Sarcină;
Perioada de lactație;
Vârsta copiilor de până la 3 ani, cu o masă de masă mai mică de 20 kg (pentru o formă de dozare dată);
Creșterea sensibilității la famotidină și alte blocante ale receptorilor histaminei H2.
Nizidin (Rusia)
Formularul de eliberare. Capsule de 0,15 și 0,3 g în ambalaje de 30 de bucăți; Concentratul pentru perfuzii în flacoane de 4, 6 și 12 ml (1 ml conține 0,025 g nizatidină).
Blocatorul a 4-a generație.
Atribuiți pastile pentru 150 mg de 2 ori pe zi sau 2 comprimate pentru noaptea de mult timp.
Ulcerii gastroduodenali sunt ciopi în 4-6 săptămâni la 90% dintre pacienți.
Efect secundar.
Posibilă greață,
Rareori - deteriorarea țesutului hepatic;
Somnolenţă,
Transpiraţie
Contraindicații. Creșterea sensibilității la medicament.
Roxatidine (India)
Formă de eliberare:
Măsuri de precauție cu roxatidină
Înainte de a începe tratamentul, este necesar să se elimine prezența tumorilor maligne în tractul gastrointestinal.
H2-blocant al generației a 5-a.
Capacele de 150 mg sunt prescrise 1 timp pe zi sau 2 comprimate de 1 ori peste noapte.
Contraindicații:
Hipersensibilitate
Încălcarea funcției hepatice și renale,
Sarcina, alăptarea (pentru perioada de tratament pe care ar trebui oprită),
Copilărie.
Efecte secundare:
Durere de cap
Vision Vision.
Gynecomastia.
Impotență, reducerea libidoului tranzitoriu,
Erupție cutanată, mâncărime.
Inhibitorii pompei de protoni (IPN) primesc rolul principal în terapia gastrită cronică și ulcer peptic.
(Fig. 1 vezi în apendice)
Eficacitatea terapeutică ridicată a inhibitorilor pompei de protoni explică activitatea lor antisecretorică pronunțată, care este de 2-10 ori mai mare decât H2-Blockers. Recepția dozei terapeutice medii pe zi (indiferent de timpul zilei) suprimă nivelul acizilor gastric în timpul zilei cu 80-98%, iar pentru blocantele H2, un indicator similar este de 55-70%.
În interiorul IPN contribuie la intrarea lor în mediul uleios al sucului gastric, care uneori cauzează transformarea prematură în sulfenamide, care au un nivel rău de nivel de aspirație în intestin. Prin urmare, ele sunt utilizate în capsule, care sunt rezistente la acțiunea sucului gastric.
Durata perioadei semi-aniversare a omeprazolului este de 60 de minute, pantoprazolul este semi-ridicat pentru perioada de 80-90 de minute, iar Lansoprazolul este de 90-120 minute. Bolile hepatice și renale nu afectează în mod semnificativ acești indicatori.
Omeprazol, Pantoprazol (vezi dacă în diagnostic și tratament).
Lansoprozol (Rusia)
Eliberarea de formă
Lansoprazol 30 mg caps n30
efect farmaceutic
Remediu de protecție.
Luați pe cale orală cu 30 mg 1 timp pe zi (dimineața sau seara). Cu terapie antichelicobacter, crește doza la 60 mg pe zi.
Fenomenele laterale:
Reactie alergica
Durere de cap
Fotosensibilizare
Contraindicații:
Hipersensibilitate
Neoplasme maligne Gastroy.
Sarcina (în special i trimestrul)
M-colinoliții sunt cele mai vechi mijloace. Primul dintre acestea pentru tratamentul bolilor ulcerative au folosit medicamente de Belladonna și atropină. De mult timp, atropina a fost considerată un medicament de bază pentru gastrita cronică și bolile peptice. Cu toate acestea, farmacodinamica de droguri se manifestă într-un efect nediscriminatoriu asupra numeroaselor M-colinoreceptori, ceea ce duce la dezvoltarea unei multitudini de efecte secundare grave. Printre grupul de agenți m-colinolitici, o pirenispină selectivă M1-colinolitică este caracterizată de cea mai mare eficiență, care blochează M1-colinaroreceptorii la nivelul ganglionului intramural și a inhibitorului. Influența nervului rătăcitor pe secreția de acid clorhidric și pepsină, fără a avea efecte inhibitoare asupra m-colinoreceptorii glandelor salivare, inimi și alte organe.
Pyrenspines Singura este inclusă în grupul A02B (ATH Cod A02BX03), cu toate acestea, prin eficiența clinică, este inferioară ambelor inhibitori ai pompei de protoni, astfel încât blocanții H2. Prin urmare, utilizarea sa în terapia modernă este limitată.
Pyrenspine (Germania)
Forme de eliberare și compoziție:
Pyrenspine comprimate la 0,025 și 0,05 g - în ambalarea a 50 de bucăți.
Pulbere pyrenspină timp de 0,01 g în fiolă - în ambalarea a 5 fiole cu solvent.
Grupul farmacologic
M-colinoblocator.
(după 2-3 zile) mergeți la administrarea orală.
Aplicarea unei substanțe:
Boala ulceroasă a stomacului și a intestinului duodenal cronic-esofagită cronică-esofagită;
Leziuni erozive-ulcerative ale tractului gastrointestinal, inclusiv. cauzate de medicamente antlegum și antiinflamatorii;
Ulcere gastrointestinale stresante;
Sindromul Zollinger-Ellison;
Sângerarea de la eroziune și ulcerații în departamentele gastrointestinale superioare.
Contraindicații
Hipersensibilitate.
Restricții la cerere
Glaucom, hiperplazie de prostată, tahicardie.
Efecte secundare Pyrenspin Substanță
Gură uscată
Cazare pareză,
Reactii alergice.
Metoda de aplicare și doză
În interior, in / m, in / c. În interiorul - 50 mg dimineața și în seara cu 30 de minute înainte de mese, consumând cu o cantitate mică de apă. Cursul tratamentului este de cel puțin 4 săptămâni (4-8 săptămâni) fără o pauză.
Cu forme severe de ulcer peptic, stomacul și duodenul sunt introduse în / m și A / în 10 mg la fiecare 8-12 ore.
În procesul de mai mulți ani de căutare a inhibitorilor de receptori gastriotici și crearea unui număr de medicamente de acest tip, au existat multe dificultăți, iar utilizarea pe scară largă în terapia medicală practică nu a început încă. Un blocant al receptorului gastrin neselectiv este progromid (cod A02BX06). Efectul clinic corespunde primei generații de H2-blocante, dar medicamentul are avantaje sub forma unui număr mic de efecte secundare.
În Federația Rusă, blocanții receptorilor de gastrină nu sunt înregistrați.
2.3 Siguranța și legitimitatea utilizării principalilor reprezentanți ai antisecretoriei
Blocanții receptori de histamină în terapia cronică de gastrită și boala ulcerativă au demonstrat eficiența lor ridicată. Există o serie de efecte secundare ale medicamentelor care sunt caracteristice în principal pentru cimetidină. Este capabil să provoace o acțiune antagandrogen observată ca urmare a recepției pe termen lung (adesea în doze mari). Utilizarea cimetidinei determină, de asemenea, o creștere a nivelului de prolactină din sânge, apariția galactoriei și amenoreei, o scădere a numărului de spermă, progresia ginecomastiei și impotența.
H2-blocanții de noi modificări (ranitidină, famotidină, nizaidină și roxatidină) nu au efecte similare. Ele nu prezintă atât anti-androgenic și nu sunt capabili să pătrundă prin barterul hematostefalic, iar tulburările neuropsihiatrice nu oferă și nu provoacă.
Anularea accentuată a blocanților H2, în special a cimetidinei, poate duce la dezvoltarea sindromului de ricochet ", care este însoțită de reacții secundare de hipersecreare.
Datorită multor studii, o eficiență mai mare a Iins a fost confirmată în tratamentul agravării bolii ulcerative comparativ cu medicamentele de blocare H2.
Inhibitorii pompei de protoni au un profil de securitate foarte mare, în special cu cursuri de terapie scurte (până la 3 luni).
În cazurile izolate, efectele secundare apar sub formă de reacții alergice, erupție cutanată sau bronhospasm. Administrarea intravenoasă a omeprazolului a provocat cazuri unice de insuficiență vizuală și auz.
Utilizarea continuă continuă a IPN-urilor în doze mari (40 mg de omeprazol, 80 mg de pantoprazol, 60 mg de lissoprazol) Cauze:
Hipergastrină
Progresul fenomenelor gastritelor atroteze,
Astfel, locul central în tratamentul pacienților cu patologii dependente de acid este ocupat de preparate antisecretoare. Astăzi, cele mai eficiente dintre ele sunt medicamente din grupul de inhibitori ai pompei de protoni.
Partea practică a studiului.
Capitolul 3. Studierea particularităților terapiei de gastrită cronică și a bolii ulcerative utilizând preparate antisecretoriale
3.1 Organizarea și metodele de cercetare
Studiul a implicat 64 de pacienți cu gastrită cronică dovedită endoscopic și boală ulcerativă, care au fost tratați din ianuarie 2014 până în septembrie 2015. Criteriile derivate din studiu au fost un ulcer peptic activ, tumori ale canalelor digestive superioare, neoplasme maligne ale altor organe, inimă severă, insuficiență renală și hepatică, boală renală, anemia (concentrația de hemoglobină<10 г / дл), беременность и лактация.
Pacienții care nu au trecut de controlul endoscopiei confiscate din experiment în timpul studiului. După primirea unui consimțământ informat pentru participarea la studiul pacienților, unul dintre cele patru IPP-uri au fost prescrise (Omeprazol, Lansoprazol, Pantoprazol sau EzomeProzol în ambalaj ermetic) timp de 8 săptămâni.
Toate IPS-urile au fost prescrise o dată pe zi (dimineața): 20 mg de omeprazol, 40 mg de pantoprazol, 30 mg de lazoprazol și 40 mg de ezomeprazol. Eșantionul a fost de 34 de bărbați și 30 de femei cu vârsta cuprinsă între 36 și 85 de ani. Vârsta medie a fost (53,2 ± 9,5).
Un studiu endoscopic a efectuat același medic folosind un endoscop de înaltă rezoluție pentru a inspecta tractul digestiv superior înainte de începerea tratamentului și în cea de-a 8-a săptămână după cesiunea IPP.
Toți pacienții au fost recomandați să păstreze un jurnal, în care pot marca 6 puncte ale scalei de intensitate a simptomelor (arsuri la stomac și reflux acid) înainte de tratament și în termen de 7 zile de la terapie. Am considerat simptome slabe care nu afectează activitatea pacienților. Simptome moderate au fost considerate a fi influențate de activitatea zilnică, dar nu schimbă în mod semnificativ productivitatea pacienților. Simptomele grele împiedică activitatea zilnică obișnuită a pacienților. Pacienții au remarcat intensitatea simptomelor în fiecare dimineață, comparativ cu ziua precedentă.
Modificările zilnice ale principalelor simptome au fost analizate separat. Scopul final al studiului a fost acela de a afla cât de diferite medicamente antisecretare îmbunătățesc simptomele în prima săptămână de tratament.
Analiza statistică a datelor intergrupului a fost efectuată utilizând pachetul standard de aplicații Microsoft Office Excel utilizând criteriile F.
3.2 Descrierea rezultatelor cercetării
Ca urmare a cercetării, au fost găsite efecte secundare severe ale utilizării IPP. Niciunul dintre pacienții nu a acceptat suplimentar antiacide pentru a facilita simptomele pe fundalul atribuirii IPP.
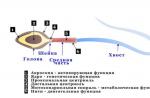
În fig. 2 prezintă modificările zilnice ale scorului de mijloc a principalelor simptome ale gastritei și a bolii ulcerative - la toți pacienții care au luat IPP.
Smochin. 2. Schimbările zilnice ale simptomelor XG și Yab sub influența medicamentelor antisecretoriale
Deși nu au existat o diferență fiabilă între grupuri asupra intensității simptomelor durerii înainte de atribuirea IPP, la persoanele care au luat Ezomeprazol, a scăzut cu 1 și 2 zile de la primirea medicamentului comparativ cu cei care au fost tratați cu omeprazol, lansoprazol și pantoprazol , respectiv. Diferența dintre Ezomeprazolz și alte IPP au dispărut după a 5-a zi de destinație.
Deși simptomele au fost facilitat mai repede în cazul numirii de ezomeprazol comparativ cu omeprazolul, pantoprazolul și Lansoprazolul, toate medicamentele studiate au fost eficiente în timpul primei săptămâni de tratament, care a fost confirmată endoscopic.
Astfel, ca rezultat al studiului, sa constatat că ezomeprazolul într-o doză de 40 mg / zi este mai eficient comparativ cu omeprazolul (20 mg / zi), pantoprazol (40 mg / zi) și lansoprazol (30 mg / zi) În ceea ce privește viteza de facilitare a principalelor simptome ale gastritei cronice și a bolii ulcerative, deși după câteva zile de tratament, acest efect și procentul de eroziune de vindecare (în a 8-a săptămână de tratament) nu au diferit semnificativ independent de tipul din IPP.
Concluzie
Conform rezultatelor lucrărilor cursului, scopul acestei lucrări a fost realizat în introducerea:
Pe baza ideilor actuale despre etiologie și patogeneză pentru a studia mecanismele corecte de diagnosticare a gastritei cronice, ulcer ulcerativ al stomacului și duodenului, efectuând terapie de scenă și prevenirea acestor boli folosind preparate antisecretoriale.
Pentru a atinge acest obiectiv, au fost implementate următoarele sarcini:
1) descrie etiologia, patogeneza și metodele de bază de tratament a gastritei cronice și a bolilor ulcerative;
2) să definească medicamentele antisecretoare, își desfășoară clasificarea chimică;
3) descrie caracteristicile farmacodinamicii preparatelor antisecretare;
4) determinarea legitimității și siguranței aplicării în terapia patologiei gastroduodenale a principalilor reprezentanți ai grupului de familie studiat;
5) Să studieze particularitățile terapiei cronice de gastrită și boli ulcerative utilizând preparate antisecretoriale.
După analizarea tuturor datelor studiate de mine în procesul de scriere a lucrărilor de curs, pot fi făcute următoarele concluzii:
Gastrita cronică este o boală cu fluxul recurent cronic, care se bazează pe inflamator și distrofic, deteriorarea mucoasei stomacului, sunt însoțite de o încălcare a funcției sale secretoare și motor. O boală peptică este o boală cronică a intestinului stomacului sau duodenal cu un curs recurent, care este predispus la progresie, pe baza formării unui defect ulcerativ în mucoasa gastrică sau duoden în timpul perioadei de exacerbare urmată de cicatrizare.
Agenți antisecretori - medicamente integrate care au constrâng secreția de acid clorhidric și pepsină. Scuzarea acidului sonic este monitorizată de trei tipuri de receptori:
H-2-histamina,
Gastrin.
Receptorii M-Cholinergici.
În funcție de caracteristicile farmacodinamice, sunt izolate 4 grupe de preparate antisectorale:
Blocante ale receptorilor H-2-histamine,
M-colinolice,
Inhibitorii pompei de protoni
Plăci de receptor gastrene.
Cele mai sigure și eficiente din punct de vedere clinic sunt preparatele unui grup de inhibitori ai pompei de protoni.
Ca urmare a unui studiu empiric, sa constatat că ezomeprazolul într-o doză de 40 mg / zi este mai eficient comparativ cu omeprazolul (20 mg / zi), pantoprazol (40 mg / zi) și lansoprazol (30 mg / zi) în Termeni de facilitare a principalelor simptome ale gastritei cronice și a bolii peptice, deși după câteva zile de tratament, acest efect și procentul de vindecare a eroziunii (în a 8-a săptămână de tratament) nu diferă semnificativ indiferent de tipul de IPP.
BIBLIOGRAFIE
Isakov V.a. Siguranța inhibitorilor pompei de protoni cu utilizare pe termen lung // Wedge. Pharmalia. Și acea Rapia .-- 2004.
Lapina T. L. Inhibitorii pompei de protoni: Câteva întrebări pe teorie și practică // Pharmatek. 2006. Journal.
Tratamentul și prevenirea încălcărilor membranei mucoase a tractului gastrointestinal în practica terapeutică / Vertkin A. L., Vovk E. I, Naumov A. A. // Wedge, Perspectivă. Gastroenterol., Hepatol. - 2009.
Papes V.D. Cheile la alegerea inhibitorului optim al pompei de protoni pentru terapia bolilor dependente de acid // ROS. jurnal Gastroenterol., Hepatol. și coloproktol .-- 2004.
Rapoport S.I., Lakshin A.a., Rakitin B.v., Trifonov M.M. Rnmetria esofagului și stomacului pentru bolile tractului / marginilor digestive superioare. Acad. Ramne F.I. Komarova. - M.: ID MedPractica6m, 2005.
Samsonov a.a. Inhibitorii pompei de protoni - Preparate de alegere în tratamentul bolilor dependente de acid // Pharmatec .-- 2007.
Aplicații
Tabelul 1. Terapia de eradicare H. Rylori
|
Prima linie |
||||
|
Prima componentă |
A doua componentă |
A treia componentă |
||
|
IPP: Omeprazol (OMENS) 20 mg de 2 ori pe zi |
Claritromicină (lexilară) 500 mg de 2 ori pe zi |
Amoxicilină (ospamoks) 1000 mg de 2 ori pe zi sau metronidazol 500 mg de 2 ori pe zi |
||
|
A doua linie |
||||
|
Prima componentă |
A doua componentă |
A treia componentă |
A 4-a componentă |
|
|
IPP: Omeprazol (OMENS) 20 mg de 2 ori pe zi |
bismuth / subcractrate 120 mg de 4 ori în |
Metronidazol 500 mg De 3 ori pe zi |
Tetraciclină 500 mg De 4 ori pe zi |
Tabelul 2. Farmacodinamica comparativă H2-blocanți
|
Un drog |
Secreție de noapte,% |
Secreție totală,% |
Durata acțiunii, oră |
|
|
Cimetidină |
||||
|
Ranitidina |
||||
|
Famotidin. |
||||
|
Nizadin. |
||||
|
ROKSTADIN. |
Smochin. 1. Farmacodinamica inhibitorilor pompei de protoni
Postat pe Allbest.ru.
Documente similare
Clasificarea gastrită cronică asupra caracteristicilor etiologice, morfologice și funcționale. Forme speciale de gastrită cronică. Principalele simptome ale gastritei, caracteristicile diagnosticului și tratamentului acestuia. Preparate medicinale pentru tratamentul gastritei.
rezumat, a adăugat 12/16/2014
Divizia de gastrită cronică privind etiologia și topografia modificărilor morfologice în clasificarea Sydney modificată. Fiziopatologia gastrită cronică cheiicobacter și cursul natural al infecției. Tratamentul gastritei cronice.
rezumat, adăugat 05/17/2015
Cauze, caracteristici caracteristice, complicații posibile și tratamentul ulcerului peptic ca boală cronică care apare ciclic. Durerea de comunicare cu consumul de alimente. Memo la pacienții cu boală ulcerativă asupra organizării nutriției medicale și recomandări.
rezumat, a adăugat 10/28/2011
Cauzele gastrite cronice, ulcer ulcerativ al stomacului și duodenului, gastroduodeniților cronici. Metode invazive pentru diagnosticarea infecției cu helicobacter. Determinarea reducerii nitraților și a activității Ureaznaya a microorganismelor.
prezentare, a adăugat 10/19/2015
Clinica și etapele bolii ulcerului. Un complex de măsuri de reabilitare pentru terapia sa. Tratamente fizice. Prevenirea primară și secundară a ulcerului peptic. Utilizarea culturii fizice terapeutice în complexul de tratare a bolilor.
rezumat, adăugat 11.06.2014
Caracteristicile ulceriei stomacului (Yabzh) ca o boală cronică, recurentă care curge cu alternanța perioadelor de exacerbare și de remitere. Principalele obiective ale tratamentului complexului medical și fizic al yabelului. Indicații și contraindicații de utilizat.
prezentare, adăugată 08.12.2016
Epidemiologie și clasificarea gastrită cronică: non-șobolan, autoimună, chimică, radiație, multifocal, limfocitic. Exemple de formulare de diagnosticare. Factori de risc exogeni pentru gastrita antrală cronică.
prezentare, adăugată 06.12.2014
Determinarea ulcerului peptic al stomacului, factorilor de cauzare și predispoziție. Patogeneza stomacului și a ulcerelor duodenale. Clasificarea ulcerului peptic. Formele clinice de ulcer peptic și caracteristicile fluxului lor. Principii generale de tratament.
eseu, a adăugat 03/29/2009
Tipuri de gastrită acută prin metoda de expunere la factori patogeni. Formele sale de patogeneză și morfologie. Rolul iritației membranei mucoase în dezvoltarea bolii. Condiții pentru dezvoltarea gastritelor cronice și a rezultatelor acestuia. Anatomia patologică a stomacului.
prezentare, adăugată 05/14/2013
Caracteristici anatomice ale stomacului, duoden. Principii și criterii pentru alegerea tipului de intervenție operațională în tratamentul acestor organe. Analiza fundamentelor teoretice ale diferitelor metode de tratament chirurgical al bolilor ulcerice peptice, eficacitatea acestora.
Unelte antisecretoriale - Acesta este un grup de medicamente care permit reducerea producției de acid clorhidric, afectând celulele parietale și blocarea mecanismelor de secreție de bază. Cu o creștere a concentrației de acid clorhidric, se observă dezvoltarea diferitelor boli gastrice: ulcere, gastrită, arsuri la stomac, colită ulcerativă. Pregătirile antisecretory vă permit să accelerați procesul cicatricilor de cochilii deteriorate. Utilizarea acestui grup de medicamente ca un mijloc de arsuri la stomac este posibilă numai cu ineficiență și boală severă care determină un astfel de simptom.
H2-histaginoblocatorii
 Utilizate cu boli dependente de acid ale organelor gastrointestinale. Medicamentul blochează receptorii de histamină din mucoasa de stomac, reducând producția și pătrunderea acidului în lumenul gastric. Este mai mare medicamente învechite, comparativ cu inhibitorii pompei de protoni, dacă iau în considerare exponențele eficacității atitudinilor acide, precum și numărul de reacții adverse posibile.
Utilizate cu boli dependente de acid ale organelor gastrointestinale. Medicamentul blochează receptorii de histamină din mucoasa de stomac, reducând producția și pătrunderea acidului în lumenul gastric. Este mai mare medicamente învechite, comparativ cu inhibitorii pompei de protoni, dacă iau în considerare exponențele eficacității atitudinilor acide, precum și numărul de reacții adverse posibile.
Inhibitorii pompei de protoni
Acestea sunt una dintre cele mai eficiente grupuri de medicamente care sunt prescrise pacienților cu ulcer al stomacului, inclusiv provocate. Inițial, acesta este un promedicament, cu toate acestea, după intrarea în tractul digestiv și adăugarea de protoni de hidrogen, există o transformare într-o formă de dozare. Substanțele active sunt asociate cu celulele parietale (enzimele lor) și sinteza acidului este inhibată.
Inhibitorii protoni includ medicamente pe baza următoarelor ingrediente active:

Pentru tratamentul bolilor gastrointestinale cauzate de agentul cauzal Helicobacter Pylori, substanțele active ale inhibitorilor pompei de protoni sunt în combinație cu antibiotice: claritromicină, amoxicilină, levofloxacină.
M-colinoblocatorii
- un grup învechit de medicamente, care a fost utilizat în tratamentul ulcerului stomacului. În prezent, preferința este acordată unor pregătiri mai moderne și eficiente. M-colinoblocatorii blochează M-colinoreceptorii, reducând secreția bazală și stimulată. M-colinoblocatorii sunt:
- non-selectiv: medicamente pe baza metodei iodde, clorozil.
- selectiv: gastrocepin.
Sub acțiunea medicamentelor din acest grup, se observă o scădere a tonului, amplitudinii, frecvenței tăieturilor peristaltice, relaxarea sfincterilor.
Caracteristicile utilizării preparatelor antisecretoriale în diferite patologii
H2-histaginoblocatorii Utilizați în conformitate cu următoarele citiri:

Inhibitorii pompei de protoni Afișarea pacienților cu:

M-colinoblocatorii Bazat pe Pyrenezpine este utilizat în tratamentul pacienților cu ulcer al stomacului luminii și severității moderate. În unele cazuri, medicii prescriu un tratament combinat cu adăugarea de medicamente din grupul de blocante H2-histamine.
Contraindicații
| Grup de droguri | Absolut | Relativ |
| H2-histaginoblocatorii |
|
|
| Inhibitorii pompei de protoni |
|
|
| M-colinoblocatorii |
|
|
Efecte secundare
H2-histamineOctoare
Utilizarea lungă a medicamentelor |
|
Impactul asupra organelor gastrointestinale |
|
Impactul asupra hormonilor sexuali | Cel mai adesea, pe fundalul utilizării cimetidinei, se observă dezvoltarea:
|
| Impactul receptorilor de histamină la alte organe |
|
Inhibitorii pompei de protoni
Gastrointestinal |
|
| Musculina. |
|
| Sistem selectiv |
|
sistem nervos central |
|
| Sistemul de sânge |
|
Alte reacții | Reactii alergice:
|
M-colinoblocatorii
M-colinoblocatorii pot provoca gura uscată, reducerea transpirației, extinderea elevilor. Cu severitatea maximă a reacțiilor adverse, înghițirea și urinarea face dificilă, crește temperatura corpului.
Proprietatea generală a agenților antisecretori este o scădere a intensității formării sucului gastric și, mai presus de toate, acidul clorhidric, dar acest efect este realizat datorită impactului asupra diferitelor zone ale receptorului aflate pe suprafața celulelor ciobanești.
Agenții antisecretori separați diferă nu numai de mecanism, ci și de intensitatea impactului asupra acidului gastric. Astfel, blocantul receptorului gastrocepin M1-muscarinic (Pyrenspina) este semnificativ inferior altor agenți antisecretori, dar la toată activitatea clinică mai modestă, are unele proprietăți utile care nu ar trebui uitate. În primul rând, gastrocepina nu provoacă efecte secundare clare față de SNC, deoarece nu se referă la substanțele lipofile, ci la hidrofil, ceea ce nu permite să pătrundă în bariera hematorecefalică. În plus, gastrocepina este inerentă capacității de a bloca selectiv receptorii muskarinei a celulelor ciobanești și a ganglionului intramural al peretelui stomacului. Spre deosebire de colinolithica neselectivă (atropină și analogii săi sintetici), aceasta afectează selectiv receptorii gastrici fără a afecta receptorii adecvați ai altor organe. În același timp, pacienții nu observă bătăile inimii, uscăciunea în gură, tulburările de cazare și urinare. Sa stabilit că gastrocepina are, în plus față de antisecretoria, unele proprietăți citoprotectoare: extinde vasele de sânge ale stomacului, îmbunătățește compoziția calitativă a mucusului. Avantajul fără îndoite al gastrocepinei este o durată semnificativă a acțiunii sale: timpul de înjumătățire al medicamentului este de aproximativ 10 ore, ceea ce asigură o suprimare moderată, dar pe termen lung a activității secretoare a stomacului. Gastrocepin destul de repede oprește sindromul durerii și tulburările dispeptice. În același timp, frecvența bonusurilor în cererea cursului este de 70-90%. Medicamentul este de obicei prescris 50 mg 30 minute la micul dejun și cină timp de 4-6 săptămâni. Gastrocepina, de regulă, este bine tolerată, deși sunt descrise cazuri izolate de uscare scăzută în gură și amețeli.
Cu toate acestea, admite că, în ultimii ani, gastroenterologii din ultimii ani sunt recursați la Gastretretpin, dat fiind o eficacitate terapeutică prea mare (în special în timpul monoterapiei).
În practica clinică modernă, blocanții N2-Histaminecepttor au achiziționat cele mai răspândite. Din momentul descoperirii lor (începutul anilor '70), au existat deja mai multe generații de blocante de histamină, farmacologie și eficacitate clinică sunt studiate pe deplin. Prin analogie cu colinolithica, a căror activitate este determinată prin comparație cu atropina, blocanții H2-histaminereceptori sunt făcuți să se compare cu "standardul de aur" - prepararea primei generații de cimetidină, deși astăzi nu este aproape nu este utilizată în Tratamentul pacienților cu boală peptic.
Cele mai utilizate blocante ale receptorilor L2 și pompe de protoni
Grupuri de droguri |
Eficienţă |
Antagoniști ai receptorului H2 |
|
Cimetidină |
|
Ranitidina |
|
Nizadin. |
|
ROKSTADIN. |
|
Famotidin. |
|
Antagoniști ai receptorii muscarinici |
|
Pyrenspin (Gastretepin) |
|
Inhibitori H + / K + ATPAZE |
|
Omeprazol. |
Fără îndoială, cimetidina în activitatea sa este semnificativ inferioară celor mai recenți reprezentanți ai "Familiei de H2-Blockers". Ebotidina, care are studii clinice extinse, în plus față de activitatea înaltă antisecretorie, are capacitatea de a stimula formarea mucusului în stomac, care, fără îndoială, crește valoarea clinică.
După cum știți, receptorii H2 sunt destul de larg reprezentați în organism: în plus față de celulele coajă, acestea se găsesc în sistemul nervos central, uterul, inima și vasele, leucocitele, elementele musculare netede ale intestinelor, glandele salivare, glanda tiroida. Prin urmare, blocarea lor posibilă, luând în considerare sensibilitatea inegală a pacienților, pot fi însoțite de schimbări în funcționarea acestor organisme, care sunt de obicei luate pentru manifestări ale efectelor secundare. În același timp, un număr de pacienți administrarea intravenoasă a unuia dintre blocanții H2 Histamine poate provoca un efect hemostatic care este uneori utilizat în situații urgente. În unele cazuri, hematologia (agranulocitoză, leou și tromboping) și endocrină (ginecomastia, Galatherie, scăderea libidoului și potența), precum și tulburările de la CNS (dezorientare, mental - până la tulburări ascuțite), au fost observate în terapia cimetidină . Peste 40 de ani și vârstnici. Cimetidina, în plus, are un impact asupra sistemului de citocrom P-450 în ficat, iar acest lucru poate afecta metabolismul multor medicamente, schimbând imprevizibil efectul lor.
Atunci când se prescrie ranitatidina, famotidina și analogii lor (Ranisana, Gistaca, etc., efectele secundare ale gastrozei, quamatel) nu au fost găsite niciodată. Există descrieri separate de creștere a nivelului de transaminaze - la primirea unor ranitidină și schimbări scaune - atunci când luați famotidină.
H2-Blocanții penetrează bariera placentară și la laptele maternă și, prin urmare, nu sunt recomandate să fie prescrise în timpul sarcinii și la alăptarea.
După anularea blocanților H2-Histaminecepttor (mai ales ascuțite) este posibil "sindromul RicoChet", cu o exacerbare pe termen scurt a bolii și cu numire pe termen lung - sindromul "evaziunea receptorilor", însoțit de o scădere a acțiunii antisecretoare . În ultimii ani, a apărut lucrările care conțin informații despre dezvoltarea schimbărilor distrofice în celulele ciobanete în timpul recepției pe termen lung a blocanților H2.
La un moment dat, temerile au fost exprimate că utilizarea pe termen lung a blocanților H2, datorită suprimării constante a secreției gastrice, poate contribui la suprapresiunea azrosobacteriului stomacului. Acest proces este însoțit, la rândul său, produse de nitrosoamină îmbunătățită, dotată cu proprietăți carcinogene. În viitor, totuși, aceste preocupări grave de confirmare nu au găsit.
În timpul tratamentului curs, blocantele H2-HistaMinecepttor sunt prescrise fie în conformitate cu diagrama, fie într-o singură doză dimineața și noaptea (opțiunea - imediat după cină). Dozele unice ale acestor medicamente se compun de obicei: cimetidină - 400 mg; Ranitidina - 150 mg; Famotidină - 20 mg; Nizatidină - 150 mg.
Cu celelalte tehnici ale consumului de droguri înclinate, frecvența vindecării ulcerului (indiferent de localizare) atinge 80-90%.
Cu un ulcer duodenal, o recepție unică pe timp de noapte este mai justificată, în timp ce cu un suport medical - dublu: dimineața și seara. Se crede că este secreția de noapte a acidului clorhidric care nu este supusă reproducerii, precum și un efect tampon al alimentelor, are cel mai mare efect dăunător asupra membranei mucoase gastroduodenale. Acest factor are o importanță deosebită în dezvoltarea ulcerelor duodenale, care justifică dorința de a maximiza secreția de noapte între pacienții peptici.
Terapia cu blocuri H2 necesită flexibilitate: cu exacerbații severe, hiperclorhidria ridicată, însoțită de arsuri dureroase la stomac, este permisă în limite rezonabile pentru a crește dozele unice și frecvența de recepție; justificată și adăugând antiacide non-quasive.
După cum sa menționat deja, toate preparatele de bază, inclusiv derivatele bismutului coloidal, nu au activitate anti-provocare semnificativă și, prin urmare, monoterapia chiar și cu cele mai puternice medicamente H2-HisSaskrecepttor pot fi utilizate cu o listă suficient de limitată de citiri:
1) Tratamentul monetar și profilactic al unei zone gastroduodenale, care nu este asociată cu Helicobacter Pylori. Acest lucru, desigur, se referă mai mult la ulcerele medii;
2) Pacienții "fungici" cu boală peptic după efectuarea uneia dintre realizările oricărei localizări asociate cu Helicobacter Pylori. În acest caz, blocanții H2 concurează cu antiacidele, iar întrebările de selecție rămân nerezolvate;
4) absența numerarului la pacienți să plătească pentru acest tratament suficient de costisitor.
Discuții speciale merită întrebarea posibilă incluziune a blocanților receptorului H2-histamină în schemele de bacter-ul antigenului ca înlocuitor al omeprazolului. Punctul este (și este extrem de important) că durata și rezistența acțiunilor H2-blocante sunt considerabil inferioare blocanților H + / K + ATPază. Durata efectului antisecretorial al ranitidinei nu depășește 8-12 ore, famotidină - 12 ore.
Se pare că înlocuirea simplă a unui agent (relativ dragi) altor (relativ ieftin) chiar și în doze zilnice sporite încă nu creează o expunere optimă suficient de lungă pentru efectul terapeutic al medicamentelor antibacteriene și nu va duce la succes. Este posibil ca utilizarea pyloridei să fie mai promițătoare și mai reușită.
Cei mai puternici agenți antisecretori sunt în prezent blocatorii n + / k + -atfaza omeprazol, lansoprazol și pantoprazol, combinate într-un grup de blocante de pompe de protoni. Toți suprimă etapa finală a secreției de acid clorhidric prin frânarea activității enzimei ATPazei asociate cu schimbul de ioni K + pe H +, indiferent de tipul de receptori stimulați - colinergic, gastrină sau histamină.
Blocanții pompei de protoni se referă la mijloace super-selective, deoarece acestea sunt activate numai într-un stomac extrem de acid. Efectul antisecretorial al acestor medicamente este mult mai mare decât cel al blocurilor de receptor H2-histamină ale tuturor generațiilor și, în plus, este foarte lung: se păstrează timp de 2-3 zile. Suprimarea acidului este reversibilă, secreția gastrică este restabilită timp de câteva zile, fără "fenomenul ricochetului". Doza terapeutică obișnuită a blocanților pompei de protoni (20 mg de omeprazol, 40 mg de pantoprazol, 15 mg Lansoprazol) este atribuită, de regulă, odată, dimineața, care este asociată cu caracteristicile farmacocineticii lor. Tableta nu trebuie să fie mestecată. La nevoie de doza de medicament pe care o puteți dubla.
Este semnificativ faptul că blocanții pompei de protoni suprimă doar sistemul de citocrom R-450 în ficat. Pe măsură ce manifestările efectelor secundare ocazional, plângerile dispeptice sunt în principal tranzitorii.
În ultimii ani, omeprazolul este utilizat în mod deosebit pentru tratamentul ulcerului peptic. Numeroase studii multi-center multiple (Wilde M. I., Mctavigh D., 1994) stabilit:
1. Omeprazolul are un efect ulcer mai puternic decât blocantele receptorilor H2. Frecvența vindecării ulcerelor duodenale în numirea cursului se apropie de 100%. W. Schepp și M. Classen (1995) au însumat studiile comparative multicentrice ale tratamentului ratei de schimb (1 lună) cu doi noi reprezentanți ai "familiei" blocantelor pompei de protoni - Pantoprazol (40 mg pe zi) și ranitidină ( 300 mg pe noapte). În primul grup la rezultatul săptămânii a 4-a, vindecarea a venit în 96% din cazuri, iar în a doua - doar 85%. Sa arătat că aceste medicamente sunt bine transferate pacienților și opriți rapid durerea abdominală.
2. Omeprazol și alte blocante moderne de pompă de protoni nu sunt acțiuni inerente dependente de doză: o doză de 20 mg nu este mai puțin eficientă decât înjumătățită mare (figura 3.8).
3. Odată cu dezvoltarea refracționării la H2-Histaminoblockers, omeprazolul într-o doză de 40 mg pe zi este o selecție de medicament, cu care majoritatea ulcerelor sunt înghețate.
4. Blocanții pompei de protoni suprimă moderat creșterea helicobacterului pylori prin reducerea activității ureazice produse de Helicobacter Pylori. În același timp, omeprazolul poate contribui la helicobacterul "de reinstalare" în corpul stomacului, precum și formarea formelor de "cocsificare" de helicobacter pylori, extrem de dificil de la terapia medicamentoasă.
5. Blocanții pompei de protoni constituie, fără îndoială, un element important al diagramelor anti-celulare medicinale multicomponente, deoarece acestea oferă un nivel optim de reducere a secreției (pH\u003e 3.0) și conservarea pe termen lung a efectului realizat (mai mult de 18 ore). Eradicarea Helicobacter Pylori este momentul central al prevenirii reapariției bolii.
Există opinii că omeprazolul nu poate fi luat prea mult. În experimentele de pe șobolani s-a descoperit că doza ultra-mare de omeprazol (niciodată utilizată la pacienți) induce la animale apariția tumorilor carcinoide. Deși oamenii nu sunt descriși, prudență nu pare inutilă. În ceea ce privește LANSOPRAZOL, există date privind numirea pe termen lung cu un scop preventiv (până la 3 ani).
Cursul tratamentului cu mijloace antisecretor este clasat de la 4-6 la 8 săptămâni. Având în vedere posibilitatea dezvoltării "sindromului RicoChet" în tratamentul blocantelor H2-Histaminecepttor, este recomandabil să le anulare treptat, reducând doza de 1,5-2 săptămâni. J. Gustavsson și colab. Într-o monografie colectivă amănunțită dedicată bolilor stomacului, a fost alocată un grup de pacienți "dificili", tratamentul săptămânal non-4-6 al blocanților H2-histaminreceptori. Printre motivele refractării le marcate:
1) secreție gastrică maximă ridicată;
2) suprimarea insuficientă a medicamentului al secreției gastrice (în special noaptea);
3) anumite caracteristici structurale ale ulcerului însuși (dimensiuni mari, forme liniare, locație în apropierea canalului piralic);
4) aparținând podelei masculine (care se manifestă în mod clar în vârstă la vârstnici cu o istorie de presare foarte lungă);
5) Fumatul, în special rău intenționat;
7) Infecția cu helicobacter;
8) Lipsa dorinței și disponibilității de a fi tratați.
Desigur, după 6 ani, anumite puncte ale acestei liste pot fi evaluate într-un mod nou, recunoscând că infecția cu Helicobacter Pylori rămâne cea mai dificilă problemă cu o boală peptic, care nu este capabilă, din păcate, niciunul dintre medicamentele antisecretoriale . Alte motive pentru "refractare" au fost adesea în măsură să depășească sau o creștere a dozei și durata primirii aceluiași blocant al receptorului H2-histamină sau prin înlocuirea acestuia cu omeprazol (sau analogi).
Printre motivele specifice pentru "refractar", sindromul Zollinger-Ellison, sunt observate ulcere "non-peptice" cu boala coroanei, tuberculoza și ulcerele maligne (limfom sau cancer gastric).
Astăzi, pe piața farmacologică internă, numai omeprazolul este prezentat din grupul de blocante ale pompei de protoni, care este produs de compania elvețiană "Astra" numită "Losk" și compania indiană "Soare" - numită "Zemocid". În monoterapie, pacientul durează 20 mg de omeprazol 1 timp pe zi timp de 4-6 săptămâni. Încercările de a schimba schema și de a merge la primirea de 3 zile a medicamentului în loc de o zi (4 zile sunt libere, schema de sfârșit de săptămână) sau tratamentul intermitent sa dovedit a fi nereușită: eficiența în ambele cazuri a fost redusă semnificativ .
Aș dori să subliniez încă o dată că există un cerc limitat de indicații pentru tratamentul cursului de schimb cu agenți antisectori, care nu trebuie utilizat numai ca monoterapie. Cei mai activi reprezentanți ai acestui grup din primele zile de exacerbare trebuie incluse în schemele de terapie anti-agcutter și restul pentru a utiliza pacienții "falsificați" cu boală ulcerativă pentru a obține o reparație maximă a zonei gastroduodenale mucoase, care este cheia pentru prevenirea recurențelor și a complicațiilor. În cazurile în care refuzul categoric al pacientului din terapia anti-delicacială sau în absența uneltelor materiale sau nerespectarea prescripțiilor medicale, este nevoie de scopul forțat al terapiei antisecretoriale.
Alexandrovna.
Lector: Ph.D., profesor asociat al Departamentului din Belyakova Irina Vyacheslavovna.
Prezentare pe subiect:
"Pregătiri antisecretoriale (inhibitori de protoni
Pompe, blocante de receptori H2 histamine) »
Efectuat:
Student 6 Cursuri.
Facultatea pediatrică
2 grupuri
Alekseeva Ksenia Andreevna.
Arkhangelsk.
2017
Medicamente antisecretoare
- Acesta este un grup de medicamente care se reduceSecreția gastrică din cauza secreției de frânare
acid clorhidric prin celule placate.
Acestea includ:
Inhibitori ai pompei de protoni (Blocatoare N, K + ATPASE);
Blocante ale receptorilor H2 HIMATAMINE;
M-colinoblocatorii
- selectiv (M1-Cholinolics),
- neselective.
Mecanismul de reglare a produselor acidului clorhidric și inhibarea acestuia.
Inhibitorii pompei de protoni.
Reprezentanți: Omeprazol (Losk),Pantoprazol (controale), RABEPRAZOL
(Pares), Lansoprazol (Lanzeda),
Ezomeprazol (Nexium).
Combinat: Pilitakt (Omeprazol +
Claritromicina + Tinidazol), Zerage
(Omeprazol + bicarbonat de sodiu).
Farmacodinamică.
După intrarea în corp, fiind slabăBazine, se acumulează într-un mediu acid.
Celulele parietale canale secretoare în
Imediat aproape de k + / n "-atf-azze
(pompa de protoni) care oferă un schimb
Protoni privind ionii de potasiu situați în
spațiu extracelular.
Există IPP-uri, care sunt benzimidazol
derivați, la pH< 3,0 протонируются и
transformați în sulfenamidă tetraciclic,
Întorcându-se din promedicament la o formă activă. Pentru
Valorile ridicate ale pH-ului (aproximativ 3,5-7,4) acest lucru
Procesul încetinește.
Farmacodinamică.
Sulfenamida este o moleculă încărcată și din acest motivpătrunde prin membranele celulare, rămânând în interior
Celulele parietale canale secretoare. Iată O.
ireversibil (cu excepția Lansoprazola) covalent
se leagă la grupările sulfhidril k + / n "-atf-aza
Blochează pe deplin munca ei.
După ce a luat în interiorul drogurilor, efectul lor antisecret
dezvoltă aproximativ o oră și ajunge la maxim
După 2 ore. Durata efectului antonector este determinată
Pompa de protoni de actualizare a vitezei - aproximativ jumătate din
Acestea sunt actualizate timp de 30-48 de ore. La prima recepție a IPP
Efectul antisecretorial nu se întâmplă maximă
Toate moleculele K + / N "-TF-Bazin sunt active.
IPP-urile sunt caracterizate de un început relativ lent.
acțiuni (nu mai devreme de 30-60 de minute), ele nu sunt potrivite pentru
Terapia "la cerere" (pentru a ușura durerea, arsurile la stomac).
Toate IPS-urile reduc bazale și stimulate gastric
Secretul, indiferent de natura stimulului.
Farmacocinetică.
Indicații pentru utilizare:
Inhibitori ai pompei de protoni - MedicinalTratamente pentru tratament
Boli acide cum ar fi:
Boala de reflux gastroesofagian (GERB,
Refluxe-esofagită, GERD ne-erozivă),
Gastre și ulcer duodenal (DPK),
Ulcere simptomatice (sindrom Zolinger
Ellison, etc.),
Dispepsie funcțională,
Infecția cu helicobacter pylori.
Interacțiunile medicamentoase ale inhibitorilor pompei de protoni.
Efecte secundare.
Apariția și severitatea efectelor secundare,IPP-urile cauzate, în general, sunt mici (până la 3-5%), în special atunci când
cursuri scurte de tratament (până la 3 luni).
Contraindicații pentru primirea IPP:
1. Creșterea sensibilității pacientului la eleComponente.
2. Vârsta copiilor de până la 14 ani (la fel ca la copii
Timpul devine formarea de organe
secreția internă și orice intervenție
poate duce la o eșec gravă).
3. IPP-urile gravide sunt utilizate de stricte
Indicații (categoria de acțiune privind fructul - b),
4. Mamele care alăptează pentru perioada de tratament
Recomandat pentru a opri pieptul
Proaspăt.
H2-histaginoblocatorii
I Generație:Cimetidină (tagmet).
Generație II:
Ranitidina (Zantak).
Nizaidină (axid).
Roxatidina (Roxan).
Generația III:
Famotidină (quamatel).
Combinate: Ranitidina Bismut citrat
(Pilorid).
Farmacodinamică.
H2-histamine blocante (H2-GB) inhibă competitiv acțiuneaHistamina pe receptorii H2-histamine ai capului și a principalului
Celule, suprimarea secreției bazale și stimulate.
În acest caz, există o scădere a produselor NS1 și Pepsinogen fără
Reducerea concomitentă a mucusului și a formării de bicarbonat.
Produsele de gastrină sunt suprimate ușor exprimate
Oprirea este posibilă numai la doze mari și pe termen lung
tratament.
Sub influența unor H2-GB (ranitidină, famotidină)
Formarea prostaglandinei (PG) E2 crește în mucoase
Coaja de stomac și duodenalistul, care le mediază
Efect citoprotectiv și indirect reparativ.
În plus, capacitatea ranitatidinei crește tonul
Sfincterul esofagian inferior, care este deosebit de important pentru eliminarea
arsuri la stomac.
Reprezentanți ai tuturor celor trei generații de H2-GB posedă direct
acțiunea antioxidantă ca datorată blocării educației
acid hipoclordic și radical hidroxil și datorită
creșterea activității superoxiddismutazei - cea mai importantă
enzima antioxidantă.
Principalele diferențe între generațiile H2-GB
Farmacocinetică.
Indicații pentru utilizarea blocanților H2-Histamine:
Indicații pentru utilizarea H2histaminoblocatorilor:leziuni ulcerative ale mucoasei esofagului;
Refluxul gastrointestinal cu esofagită și fără ea;
boala ulcerativă a stomacului și duodenului;
Ulcere simptomatice și medicinale, ascuțite și cronice
stomac și modudenal;
Dispepsia cronică cu dureri epigastice și încăpățânate;
Sindromul Zollinger-Ellison;
Mastocitoză sistemică;
Sindromul Mendelssohn;
Prevenirea ulcerelor de stres;
Prevenirea pneumoniei de aspirație;
sângerare din departamentele superioare ale tractului gastrointestinal;
Pancreatită.
Contraindicații:
Contraindicații:Hipersensibilitate la aceste medicamente
grupuri;
ciroza hepatică cu Porto
Encefalopatie ca anamneză;
tulburări ale funcției hepatice și renale;
sarcină;
lactație;
Vârsta pentru copii (până la 14 ani).
Efecte secundare.
Efecte secundare asociate cu selectivitatea relativă a blocadei receptoarelor H2Gistamine și / sau a influenței asupra receptorilor H2-histamineiAlte organe:
Din partea SNC: cefalee, amețeli, confuzie de conștiință.
Din CSS: încălcarea ritmului, conductivității, hipotensiunii (rareori apar, dar
Riscul crește semnificativ la persoanele de vârstă înaintată și cu boli ale CSS).
Din sistemul respirator: bronhospasm (cel mai adesea cauzat
Cimetidină).
Din sistemul imunitar: nefrită interstițială autoimună (cea mai mare
adesea cauzate de cimetidină).
Din sistemul sanguin: leucopenie, trombocitopenie, anemie aplastică,
Panciton.
Reacții adverse legate de concurență pentru situri de legare și metabolism
Hormoni genitali (cel mai adesea cauzat de cimetidină): reversibil
Ginecomastia, impotență
Efectele secundare asociate cu impactul asupra tractului gastrointestinal:
Pe partea intestinală: diaree, constipație (efecte dependente de doză).
De către ficat: a crescut transaminazele, hepatita (dezvoltă aproximativ prin
Luna, mai des la pacienții cu vârsta peste 50 de ani. Cel mai adesea cauzate de ranitidină,
Cimetidină).
Efectele secundare cauzate de o primire pe termen lung a drogurilor:
Sindromul de recul (pentru prevenirea dozei de medicament atunci când este anulată, reduc mai întâi
De 2 ori pe săptămână și doar anulează complet).
Sindromul "Extrafing" receptori (necesită o schimbare a preparatului antisecret sau
creșterea dozei).
Principalele interacțiuni farmacocinetice ale blocantelor H2-Histamine
Principalele interacțiuni farmacocinetice ale H2HISTAMINOBLOCKERS Unul dintre cele mai bune H2-GB poate fi numitFamotidin, având un întreg aproape
Avocarea în comparație cu altele
Preparate din acest grup:
- cea mai înaltă activitate.
- O acțiune lungă.
- numărul minim de efecte secundare și
cea mai mare securitate cu termen lung
Aplicație.
- Lipsa interacțiunii cu sistemul
Citochrom P-450.
- prezența formelor de dozare pentru oral
și utilizarea parenterală.
- Cost relativ scăzut.
Lista literaturii utilizate
Farmacologie clinică: Manual pentru universități / Ed. V.G.Kukesa.- Ediția a 4-a., Pererab. și adăugați., 2009. - 1056 p.
Farmacologie clinică: prelegeri selectate / s.v. Okov.
V.V. GAIVORONSKAYA, A. N. Kulikov, S.N. Shulenin. - 2009. - 608 p.
Belousov Yu. B. Farmacologie clinică și farmacoterapie:
Ghid pentru medici. - a doua ed., Stereotip / yu. B.
Belousov, V.S. Moiseev, V. K. Le Pakhin. - M.: Universum
Publishing, 2000. - 539 p.
Farmacologie: Tutorial. - A 10-a Ed., Actul., Pererab. si adauga. Harkevich D. A. 2010. - 752 p.
Isakov V. Un inhibitori ai pompei de protoni: proprietățile și
Aplicare în gastroenterologie / V. A. Isakov. - M.:
Academniga, 2001. - 304 p.
Lapina T. P. Inhibitori ai pompei de protoni: de la
Proprietăți farmacologice pentru practica clinică / T. P.
Lapina // Pharmatek. - 2002. - P. 3-8.
Homeriki S. G. Aspecte ascunse ale utilizării clinice a H2bilatorilor / S. G. Homeriki, N. M. Homeriki // Pharmatek. 2002. - P. 9-15.
Scopul lor clinic principal este de a suprima relativ sau absolut formarea de acid și fermentare. În același timp, se elimină o serie de manifestări clinice cauzate de efecte peptice acide.
Aceste proprietăți au o serie de substanțe referitoare la diverse grupuri farmacologice. Dintre acestea, în primul rând, se concentrează asupra colinoliticii.
Medicamente colinolitice (anticholinergice). Aceste medicamente pot fi împărțite în non-selective și selective. Primul dintre ele sunt cunoscute de mult timp, ele includ atropina, metacinul, clor-zilul, platfnlllin. Ultimul este dotat numai cu proprietăți slabe anti-secretoare. Cei metacine spectacole le aproape exclusiv în administrarea parenterală, care limitează în mod semnificativ posibilitatea utilizării sale eficiente clinic [Golikov S. I., Fiszon-Ryss Yu. I., 1978]. Cloros, deși este înzestrat cu un efect antonector pronunțat și prelungit, dar nu a intrat încă practică de zi cu zi. Astfel, atropina rămâne principalul reprezentant al fondurilor în cauză.
Avantajele atropinei includ absorbția rapidă și completă din tractul digestiv, antispasmodic pronunțat și efectul antisectoric. Cu toate acestea, acesta din urmă se distinge prin relativ scurt timp de aproximativ 1,5 ore, după activarea secreției, care uneori începe să depășească nivelul inițial. Este important ca, cu ajutorul atropinei, nu este posibil să se realizeze o suprimare rezistentă a siguranțelor gastrice, care împiedică, de asemenea, spectrul excesiv de acțiune și toxicitate care servesc ca o sursă de reacții adverse. Suma menționată explică de ce, în prezent, atropina și alți derivați de artizanat sunt utilizați în gastroenterologie, în principal ca antispasmodici, mai degrabă decât agenți antisecretori. Acest lucru face o descriere detaliată excesivă a ultimei părți a activității atropinei, informații despre care se poate găsi în publicația noastră anterioară dedicată agenților colinolitici și adrenoblocking [Golikov S. N., Fishzon-Ryss Yu. I., 1978].
Blocante selective mi-colinoreceptoare. Deschiderea eterogenității M-colinoreceptoarelor, în special, stabilirea a două
subtipurile lor - mi- și mz-colinoreceptorii - forțați să revizuiască ideile tradiționale despre colinolithic ca un grup farmacologic omogen. Este important să se sublinieze că localizarea M] - și Ma-Cholinoreceptors în sistemul digestiv nu coincid. Aceasta a deschis posibilitatea sintezei medicamentului, afectând selectiv mi-colinoreceptorii - Pyrenspine (gastretepină). Mi-cholinoreceptorii sunt prezentați în ganglionare intrama-rally într-o carcasă submucoasă, în timp ce graficele MZ-PE, care sunt blocate de atropina - în membranele celulelor parietale
Pironezepina este un derivat al pirido-benzdiazepinei triciclice, aproape de structura sa chimică la antidepresive, dar spre deosebire de acesta din urmă nu penetrează CNS-ul. Deși pyrenzepina este oarecum inferioară atrotropi la puterea efectului antisecretorial, este mult superior celor din urmă prin durata sa. Sa stabilit că timpul de înjumătățire al Pyrenspinei este de aproximativ 10 ore, și deja după 4 zile, utilizarea dozelor sale terapeutice este stabilită aproape concentrația constantă a acestui medicament în sânge. Conform unui număr de autori, Pyrenspine reduce nivelul de aproximativ / 4- / S de produse maxime și bazale de acid și un flux pepsinoge. În același timp, Pyrenspin nu are o influență vizibilă asupra activității motorului a stomacului și a tonului sfincterului de apă inferioară, care este redus de atropină.
Mecanismul de activitate antisecretor a Pyrenspinei nu este pe deplin înțeles. Există motive să credem că, în plus față de blocada de mi-colinoreceptori ai ganglionii vegetative, are un efect de blocare asupra frânării M-colinoreceptorii de somatost-tinno-celule din partea de jos a gastrică. În același timp, Pyrenspin nu are un impact semnificativ asupra activităților cardiace, a glandelor salivare și a ochilor și, prin urmare, este caracterizată de o tolerabilitate bună. Fiind totuși un compus triciclic, pirenspina nu penetrează prin bariera hematorecefalică și, prin urmare, lipsită de activități centrale. Totul subliniat susține separarea Pyrenspinei ca colinolici selectivi. Din alte părți ale Pyrenspinei, vom observa posibilitatea ca Cytoschik
efectul nu este mediată de catecolamine și prostaglandine endogene. Acesta a arătat recent că efectul anti-nuclemic al Pyrenspinei este mai mult datorat antisecretorilor decât proprietățile de protecție a citotului. Pyrenspina (lanțul gastro) în exacerbarea bolii ulcerative este prescrisă în interiorul 100-150 mg (4-6 mese) pe zi cu 30 de minute înainte de mese sau intramuscular la 10 mg de materie uscată de 2 ori pe zi. Curs de tratament - 4 - B Ned.
Blocanții receptori ng-histamină. Din momentul apariției cenușii Prucstigeels din acest grup * Ik Yats "! Vennis. Susține în 1972, a trecut suficient pentru a estima proprietățile lor farmacologice. Potrivit celor mai recente comentarii, NG-Histamine Blockers a subliniat efectiv neselective Cholinolice ca agenți antisecretori.
Blocarea receptoarelor de nz-histamine duce la o scădere a stimulării histaminei glandelor gastrice (figura 1, B, 2). Cu privire la mecanismele mai subtile pentru implementarea efectului secretor al histaminei, a fost exprimată un fel de ipoteză cu trei căi. Primul este redus la faptul că histamina este un mediator comun, acetilcolină scutită și gastrină. Al doilea este prezența unei interacțiuni strânse a trei tipuri de receptori - gastrină, acetilcolină și histamină, blocadă a oricăruia dintre acestea cauzează o scădere a sensibilității celorlalte două. A treia presupunere continuă din ideea rolului determinant al histaminei în menținerea unui fundal tonic în celulele ciobanești, ceea ce le sensibilizează asupra acțiunii altor stimuli.
Blocanții receptorului NZ-Histamine suprimă bazalul, stimulată cu gastrină, pentagastru, histamină, cofeină, alimente și iritarea mecanică a secreției gastrice, iar diferențele în efectul dozelor comparabile de preparate individuale sunt mici. Deci, sa arătat că cimetidina a redus aciditatea secretarului maxim de histamină cu 84%. Famo-tidinei într-o doză de 5 mg a scăzut la pacienții cu ulcer duodenal, selecția unui acid în stimularea secreției pentagastruoase cu 60% și cu o creștere a dozei la 10 și, respectiv, 20 mg, 70 și 90%. După o aplicație săptămânală de 1600 mg / zi de cimetidină sau 300 mg / zi de ranitidină la pacienții cu ulcer duodenal, secreția pepsinei a scăzut cu 63-65% și acid clorhidric - cu 56% din nivelul inițial.
În exacerbarea bolii ulcerative, cimetidina este prescrisă 0,2 g în interior după fiecare masă și 0,4 g pe noapte sau 0,4 g după micul dejun și înainte de culcare. Ranitidina pacienții similari sunt recomandați să utilizeze 150 mg în decurs de 2 ori pe zi sau 300 mg pe noapte. Famotidina (MK-208) are o acțiune prelungită și este atribuită de 20 mg în decurs de 2 ori pe zi sau 40 mg pe noapte. Cursul tratamentului este de obicei 4-8 săptămâni.

Primii antagoniști ai receptorului NZ au fost obținuți pe baza principiului imitației moleculei de histamină. Acest lucru poate fi văzut din compararea structurii chimice a histaminei și a blocanților receptorilor NZ-Histamine:



În viitor, sinteza blocanților 1-B a fost extinsă prin crearea unor structuri chimice mai complexe în care a fost conservată "ancora" pentru un receptor de grupare ND-histamină (imidazol, tiazolic, guanidintiazol). Acest lucru ar fi putut ajunge la efectul efectului dând molecula de conformații aproape de înconjurarea moleculară a centrului receptorului activ. Acestea aparțin locastidinei din străinătate recent și conexiunilor seriei WY și MK, care sunt superioare în activitatea lor chiar și cele mai eficiente
parata MK-208 este un derivat de guanguzol, egal cu 5 mg, este echivalent cu 300 mg de cimetidină. În ceea ce privește durata acțiunii, s-au înregistrat unele progrese aici. G. Laferia prezentată (1986), Miffenidin și Baldin sunt semnificativ superioare în acest sens altor blocante ale receptorilor ngistaminei. Cu toate acestea, "urmărirea" pentru eficacitatea și durata acțiunii nu este singurul motiv pentru căutarea intensivă a compușilor noi în acest grup farmacologic. Nu mai puțin, și, uneori, predominanța, valoarea dorinței de a obține un medicament, lipsit de efect secundar, caracteristică unei serii de blocante, în special cu utilizarea lor pe termen lung. La cel mai mare grad de efecte secundare sunt exprimate în cimetidină. Acestea includ impotența, ginecomastia, tulburările psihic până la demență, limfată și trombocitopenie, diaree, diverse erupții, cefalee, reducerea activității funcționale a ficatului, creșterea activității transaminazei. Aceste fenomene nedorite, totuși, sunt relativ rare și, de obicei, nu ating o severitate considerabilă. Ele nu sunt aproape inerente ranitidinei și a famotidinului.
Atunci când utilizarea clinică a blocanților H2-histamine, este necesar să se țină seama de efectul lor asupra metabolismului altor substanțe medicinale, oxidarea enzimelor microzomale ale celulelor hepatice pot încălca.
Controversația rămâne efectul influenței blocanților receptorului de nz-histamină asupra rezistenței mucoasei gastroduodenale. Dacă unii indică efectul citoprotector al acestor fonduri, altele - neagă o astfel de acțiune. În plus, există ipoteze despre capacitatea agenților în cauză pentru a îmbunătăți microcircularea în țesuturile stomacului, care pot împiedica formarea ulcerelor de șoc.
Combinația acestor proprietăți terapeutice pozitive și, în principal, un efect antisecretor pronunțat, explică eficacitatea clinică ridicată a blocanților NZ-Histamine cu boală ulcerativă. Conform datelor consolidate, pentru termenul 4-6-non-un termen de aplicare, cicatrizarea ulcerelor se realizează în aproximativ 80%, iar în 8 săptămâni la 90% dintre pacienți și cu localizarea duodenală a ulcerului, mai mult adesea decât în \u200b\u200bgastric.
Suprimarea producției de acid clorhidric este, de asemenea, posibilă prin schimbarea permeabilității membranei celulare, blocând sinteza proteinei de transport sau a proteinei MCVI celulare, influența directă asupra proceselor de schimb sau de transport din interiorul celulelor ciobanești etc.
Blocante de transportul de ioni de hidrogen. În anii '60, sa constatat că ATP, care a fost generată în mitocondria celulelor parietale ale membranei mucoase a stomacului, a serviciilor! PstoChenko! -Iii; GIAS pentru transportul de ioni de hidrogen. Descoperirea speciale, transportul Na4, „la transportul efectiv al ionilor prin membranele și importanța sa în transportul activ al ionilor prin membranele peste cercetatorii pentru a studia rolul acestui sistem în transportul ionilor în formarea acid clorhidric în mucoasa gastrică. în același timp, au fost obținute date privind suprimarea ionilor tiocianat de activitate. ATPase, dar însuși faptul oprimării secreției gastrice de thiocian-volum prin interferență în procesul de secreție la biochimice nivel pentru o lungă perioadă de timp a rămas în umbra succesului obținut în domeniul de studiu și utilizarea Blocators N ^ Histami-receptorilor pe. El a fost amintit atunci când sa demonstrat că sa demonstrat că unele benzimidazoli substituiți au o acțiune similară la Tyocianat pe glandele secretoare. La început, a fost obținut Tymoprozol, care a arătat o activitate antisecretorie universală pe diferite modele experimentale de boală ulcerativă și apoi omeprazol, care sa dovedit a fi semnificativ mai activă și mai puțin toxică decât Tymoprozol.

Acesta poate fi considerat ferm stabilit că omeprazolul acționează asupra legăturii finale a produselor și a descărcării acidului în stadiul biochimic al acestui proces. Se blochează enzima H ^, k ^ -at, oferind transportul H ^ de la celule și k ^ în interiorul celulelor (pompa de protoni). Dovezile sunt:
Benzimidazolii substituiți inhibă secreția de NS1 la câini și șobolani cu aproximativ același efect, indiferent de natură
stimulare (secreție bazală, histamină, pentaglas, oli-iriginală):
- - În experimentele in vitro pe glandele izolate și celulele parietale ale membranei mucoase ale stomacului rulant, mpraidsolul vutotând atât secreția TSAMF HTN HLN di-butiril bazal și stimulat. În aceleași experimente, cimetidina a fost inhibată numai de secreția de histamină stimulată,
- - prin metoda autoradografică la nivel ultrastructural
bolite, în principal pe suprafața celulei secretoare în domeniul interacțiunii sale cu n "1". La ^ -atfina;
- - Hoperazol a cauzat inhibarea dependentă de doză a activității H ^, K ^ -atfina în veziculele membrane izolate;
- - în experimentele privind medicamentul membranelor microzomale ale membranei mucoase a donului gastric, doza de omeprazol a suprimat activitatea acestei enzime cu o constantă de inhibare 2,5 μm:
- - Omerazolul a inhibat H ^, k ^ -tfază purificat și acest efect a crescut cu o scădere a pH-ului soluției incubate:
- - Obrazolul spălat a fost inclus în medicamentul ATPAZE în funcție de timpul și pH-ul cu nivelul de includere 4-5 nmol / mg de proteină:
- - omeprazol până la efectul stimulativ intracelular al camionului de 8-brom 10 m asupra incluziunii aminopirinei marcate în glanda stomacului.
Potrivit lui D. Keeling și colab. (1986), activitatea omeprazolului este cea mai exprimată în condiții care stimulează activitatea pompei de protoni în veziculele funcționale. Datele privind posibilitatea de a elimina acțiunea omeprazolului cu preparate conținând grupări sulfhidril (mercaptoetanol și alți mercaptanii exogeni) sugerează că mecanismul molecular al acțiunii omeprazolului se bazează pe legăturile disulfide ale complexului cu H4 ", la" ^ - Atpphas . Până în prezent, sa obținut un număr suficient de dovezi că omeprazolul este cel mai puternic inhibitor universal al secreției gastrice a acțiunii prelungite. Unele mesaje oferă date despre posibilitatea de a ajuta la oeprazol pentru a obține suprimarea secreției gastrice de 100%. Potrivit lui S. Cederberg și colab. (1985), durata dozei unice de omeprazol în experimentele pe animale este de 2-3 zile. La om, efectul unei doze unice este menținut în timpul zilei. La subiecții sănătoși, omeprazolul poate fi într-o doză de 80 mg intravenos timp de 10 zile pentru a determina Ahlorhidruul fără a schimba dezvoltarea factorului intern.
Pacienții cu ulcere duodenală Omeprazol sunt prescrise timp de 4 săptămâni o dată în jurul valorii de 20-40-60 mg, cu 15 minute înainte de micul dejun. Există informații care în doze mari, omeprazolul este stimulat la animale formarea de tumori carcinoide. În același timp, au existat lucrări cu privire la efectul citovascular al unor analogi ai omeprazolului (hexaprozol), dar nu au fost încă supuși testelor clinice.
Atenția sporită, dată de omeprazol, poate părea inutilă deoarece nu a intrat într-o practică clinică largă. Llcib, cu toate acestea, tot motivul să creadă că nu este departe de colț. În plus, este activă în prezent să căutați alte medicamente în acest grup și, prin urmare, este dificil de evaluat, pot fi deschise perspectivele pentru utilizarea lor clinică de succes.