Glanda tiroidă este un organ endocrin, datorită hormonilor cărora sunt reglate toate procesele metabolice din corpul uman. Conform rezultatelor unor studii la scară largă, jumătate din populația lumii are formațiuni nodulare ale glandei. Din acest motiv, atenția atentă acordată unui organ mic, dar semnificativ, este uneori vitală.
Concept și tipuri de noduli tiroidieni
Principala metodă de diagnosticare a bolilor tiroidiene este ultrasunetele, care nu necesită nicio pregătire. Ca urmare a ultrasunetelor, pot fi detectate formațiuni nodulare de 2 mm în dimensiune, dar mult depinde de specialist și de calitatea dispozitivului.
Glanda tiroidă este formată din doi lobi conectați printr-un istm. Tot țesutul său este reprezentat de foliculi mici - rezervoare cu un coloid în care se dizolvă proteina necesară sintezei hormonilor.
Formarea de noduli pe glanda tiroidă are loc din cauza perturbării sistemului endocrin
Nodurile sunt adesea rotunzi, uneori de formă neregulată, focare de proliferare a țesutului glandular. Ele pot fi unice sau multiple, localizate în orice parte a organului. Prezența unui nod în istm (sau zona de tranziție a lobilor în istm) este considerată nefavorabilă și necesită metode suplimentare de cercetare de clarificare.
In functie de structura sunt:
- Adenom. Apare mai des decât alte formațiuni nodulare. Se distinge printr-un proces benign. Dacă adenomul este toxic (produce în mod activ hormoni), atunci poate avea un efect negativ asupra întregului organism.
- Nodul coloidal. Este un folicul mărit cu un coloid vâscos.
- Chist (patologic și funcțional). O cavitate care conține lichid delimitată de o capsulă. Dacă este detectată creșterea țesutului parietal, nu este nevoie să amânați diagnosticul și terapia.
- Cancer tiroidian. O formațiune malignă, adesea unică, cu contururi neclare și absența unei capsule.
Tipuri de tratament chirurgical
După identificarea oricărei formațiuni în glanda tiroidă, este necesară o examinare obligatorie de către un endocrinolog pentru a decide asupra tacticilor de tratament sau de observare ulterioare. În unele situații, pacientului i se recomandă să se supună tratamentului chirurgical:
- tiroidectomie completă - îndepărtarea unui organ;
- hemitiroidectomie - rezecția unui lob al glandei;
- îndepărtarea traumatică scăzută a glandei sau a părții acesteia cu ajutorul instrumentelor endovideochirurgicale.
- intervenții chirurgicale minim invazive care vizează distrugerea sau scleroza ganglionului.
Indicațiile pentru intervenția chirurgicală depind de sfera operației și de severitatea patologiei.
Tiroidectomie totală și hemitiroidectomie
Îndepărtarea completă și parțială a glandei tiroide se efectuează strict conform indicațiilor.
Indicațiile absolute pentru tiroidectomie sunt toate formele de neoplasme maligne ale organului.
- pentru diferite forme de cancer;
- in cazul diagnosticarii gusei multinodulare netoxice:
- când există suspiciunea de malignitate;
- există un defect cosmetic din cauza dimensiunii semnificative a nodurilor;
- cu gușă toxică multinodulară sau difuză.
Hemitiroidectomia se efectuează dacă:
- tumoare foliculară cu un singur nod;
- adenom toxic (dacă altă terapie a fost ineficientă);
- nodul mai mare de 3 cm.
Pentru indicații similare, se poate efectua rezecția subtotală a unui lob, adică îndepărtarea unei părți a acestuia, păstrând unul dintre poli.
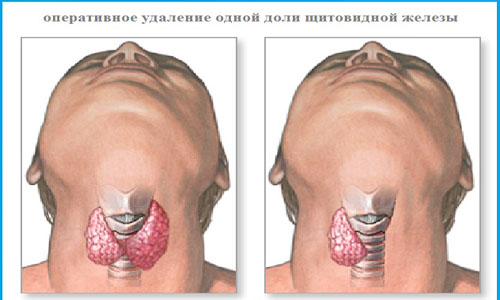
În timpul hemitiroidectomiei, nu numai unul dintre lobii glandei este îndepărtat, ci și istmul (legătura de legătură dintre cele 2 părți ale organului endocrin)
Contraindicatii
Nu există contraindicații absolute, dar se recomandă prudență la pacienții cu boli de sânge, patologii cardiovasculare severe și inflamație acută a tractului respirator superior.
Pregătirea
Pentru a vă pregăti în mod adecvat pentru operațiunea viitoare, aveți nevoie de:
- Examenul medicului. Acest lucru este necesar pentru identificarea factorilor de risc asociați cu intervenția chirurgicală, diagnosticarea bolilor cronice și clarificarea posibilelor contraindicații.
- Cercetare de laborator:
- analiza hormonilor tiroidieni, determinarea anticorpilor la peroxidaza tiroidiană (AT la TPO), markeri tumorali;
- coagulogramă, RW, sânge pentru markerii hepatitei virale;
- test de sânge clinic general și biochimic.
- Examene instrumentale:
- examinarea cu ultrasunete a glandei și a ganglionilor și vaselor limfatice din apropiere;
- biopsia ganglionilor;
- RMN (pentru a clarifica caracteristicile anatomice ale organului);
- scintigrafie (diagnostic folosind radioizotopi).
- Consultatii ale specialistilor conexe.
Nu este recomandabil să consumați alimente cu 8-12 ore înainte de operație. Seara poți bea un pahar cu apă.
Imediat înainte de intervenție, unele clinici realizează marcaje simetrice pe pielea gâtului pentru a obține ulterior o cusătură cosmetică uniformă.
Desfășurarea operațiunii
Procedura chirurgicală se efectuează sub anestezie. Accesul la glanda tiroidă se realizează prin marcare folosind o incizie transversală în treimea inferioară a gâtului. Chirurgul îndepărtează organul depărtând mușchii. Apoi vasele care îl hrănesc sunt legate de polii superiori ai glandei. O etapă obligatorie a operației este vizualizarea nervului recurent pentru a preveni deteriorarea acestuia. În plus, se determină localizarea glandelor paratiroide și a vaselor acestora. După aceasta, ambii lobi ai glandei tiroide sau unul dintre ei sunt tăiați unul câte unul. Dacă este necesar, chirurgul îndepărtează ganglionii limfatici regionali și țesutul din jur. La sfârșitul operației, se pune o sutură folosind materiale neabsorbabile, absorbabile sau adeziv medical.
Reabilitare
După operație, pacientul se află sub supravegherea personalului medical timp de 3-4 zile, după care este externat pentru tratament și monitorizare ambulatoriu.
Nu sunt necesare măsuri de reabilitare specializate.
Singura cerință este terapia de substituție hormonală obligatorie, care se efectuează sub controlul stării hormonale a sângelui în regim ambulatoriu.
Complicații
Consecințele tratamentului chirurgical sunt minimizate. Dar încă se întâlnesc:
- Răgușeală, răgușeală a vocii. Complicația este asociată cu afectarea nervului recurent (uneori în timpul inserării unui tub pentru anestezia endotraheală).
- Scăderea nivelului de calciu în sânge. Se dezvoltă în legătură cu îndepărtarea glandelor paratiroide, a căror funcție principală este reglarea metabolismului elementelor.
- Hematom intradermic. Poate fi o consecință a nerespectării recomandărilor medicale imediat după manipularea chirurgicală.
- Sângerări postoperatorii. Apare din cauza fixării insuficiente a vasului sau din vina pacientului. Trebuie remarcat faptul că alimentarea cu sânge a glandei tiroide este foarte abundentă, ceea ce este asociat cu caracteristicile sale funcționale.
- Complicații infecțioase locale. Ele apar mai des la persoanele cu risc de a dezvolta consecințe negative, de exemplu, la pacienții cu diabet zaharat.
Intervenții chirurgicale cu traumatism scăzut
O caracteristică a unor astfel de operații este accesul: incizia pe piele nu este mai mare de 3 cm, când cu rezecția clasică a glandei tiroide este de aproximativ 15 cm.
În timpul procedurii chirurgicale, se utilizează un endoscop special, un ghidaj luminos pentru iluminarea câmpului chirurgical și foarfece cu ultrasunete. În caz contrar, tehnica nu este mult diferită de procedurile chirurgicale standard.
Indicațiile pentru intervenția chirurgicală endoscopică a glandei tiroide sunt ganglionii benini și neoplasmele maligne foarte diferențiate.
Se efectuează o intervenție cu un nivel scăzut de traumatism cu condiția să nu fi existat intervenții chirurgicale anterioare la gât.
Când se utilizează foarfece cu ultrasunete, toate complicațiile sunt reduse numai la o posibilă deteriorare a nervului recurent.
„Intervenții chirurgicale minore” la glanda tiroidă
Operațiile minim invazive includ fotocoagularea cu laser și scleroza ganglionilor (distrugerea alcoolului).
Scleroza nodulului
Esența acestei metode moderne este introducerea de alcool etilic 96% în nod sub controlul unui dispozitiv cu ultrasunete.
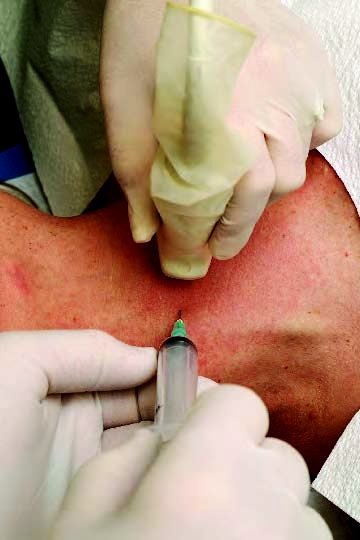
Alcoolul etilic reduce dimensiunea nodulilor tiroidieni și, ca urmare, are loc distrugerea completă a formațiunilor.
Indicatii:
- noduli tiroidieni cu o componentă chistică;
- chisturi cu o componentă tisulară;
- noduri, a căror locație are un efect compresiv;
- ganglioni coloidali;
- neoplasme autonome.
Există și contraindicații:
- patologia sistemului de coagulare a sângelui;
- exacerbarea bolilor cronice;
- prezența hipertensiunii arteriale de gradul III;
- infecții acute ale tractului respirator;
- sarcina;
- boli psihice asociate cu dificultatea de a percepe în mod adecvat realitatea înconjurătoare.
Pregătirea pentru manipulare
Înainte de scleroterapie aveți nevoie de:
- Examinare de către un medic pentru a determina indicațiile și contraindicațiile pentru procedură și pentru a identifica patologiile cronice la pacient.
- Teste de laborator: analiză clinică generală de sânge, determinarea nivelului de hormoni tiroidieni, anticorpi anti-TPO și markeri tumorali.
- Metode instrumentale de cercetare: biopsie cu ac fin și examen ecografic.
Derularea procedurii
Sub control cu ultrasunete și folosind o seringă umplută cu alcool, pielea (țesutul moale al gâtului) este perforată spre nod. După aceasta, alcoolul este introdus încet în formație, care este îndepărtat după câteva minute. Apoi se scoate acul și se aplică un bandaj steril pe locul puncției, recomandând pacientului să îl apese mai strâns pe rană pentru o perioadă.
Scleroza unui nod se efectuează de mai multe ori cu un interval de cel puțin o săptămână.
Consecințele sclerozei
Complicațiile după distrugerea etilului sunt destul de rare, printre acestea se numără:
- Pierderea vocii pe termen scurt atunci când nodul este situat în imediata apropiere a nervului recurent. Această afecțiune dispare de la sine și fără tratament special.
- Hemoragie la locul puncției. Pentru a preveni acest lucru, pacientul este sfătuit să apese mai strâns bandajul cu degetele.
Fotocoagulare cu laser
Această procedură de influențare a nodulilor tiroidieni se mai numește și metoda hipertermiei locale.
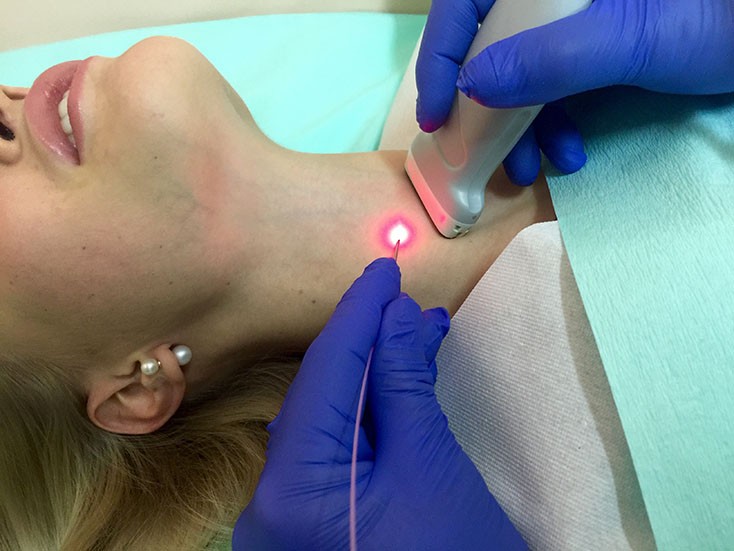
Fotocoagularea cu laser nu lasă cicatrici și lezează minim țesutul
Indicatii:
- orice noduri benigne, mai ales dacă comprimă organele gâtului sau există un defect cosmetic (cu adenom toxic);
- neoplasme maligne;
- refuzul scris al pacientului de la tratamentul chirurgical;
- imposibilitatea efectuării operației din cauza stării generale severe a pacientului.
Contraindicațiile și pregătirea pentru manipulare în acest caz sunt identice cu cele pentru ganglionii sclerozanți.
Derularea procedurii
După anestezie locală și sub ghidaj ecografic, se introduce un ac de puncție spre nod. Un ghid special de lumină este așezat prin el, furnizând radiații laser de putere redusă, din cauza căreia țesutul nodului este distrus.
Pentru a distruge 1 cm 3 de țesut, este necesar să fiți expus la radiații timp de 6-8 minute. De aici rezultă că un nod de trei centimetri va fi distrus numai după 40-60 de minute de expunere la radiația laser.
Complicații
În afară de sângerarea în zona puncției, nu au fost descrise consecințe negative ale procedurii.
Caracteristici comparative ale metodelor de tratament invazive
Pentru claritate, datele despre avantajele și dezavantajele fiecărei metode sunt prezentate în tabel.
| Operațiuni standard | Operații cu un nivel scăzut de traumatism | Scleroză | Coagularea cu laser | |
| Noduri unice | da | da | da | da |
| Noduri multiple | da | da | nu mai mult de 3 noduri | nu mai mult de 3 noduri |
| Dimensiunea maximă a nodului | nu contează | până la 35 mm | până la 30 mm | pana la 40 mm |
| Mai bine tratabil | nu contează | nu contează | ganglionii chistici | noduri solide (de țesut). |
| Acces | 15 cm | 2–4 cm | puncție instrumentală | puncție instrumentală |
| Anestezie | anestezie generala | anestezie generala | nu este necesar | Anestezie locala |
| Spitalizare | necesar | necesar | nu este necesar | nu este necesar |
| Recuperare postoperatorie | 7 zile staționar și 1 lună de observație ambulatorie |
3 zile de staționar și 2 săptămâni de observație ambulatorie | nu este necesar | nu este necesar |
| Vizualizarea | ochi | endoscop | aparat cu ultrasunete | aparat cu ultrasunete |
| Sindromul durerii după manipulare | lung | slab exprimat | absent | absent |
| Cicatrice postoperatorie | mare | cosmetic | absent | absent |
| Complicații | singur | practic absent | practic absent | practic absent |







