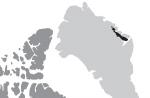
Sindromul nefritic este un complex de simptome care se caracterizează prin apariția celulelor roșii din sânge în urină (macro sau microhematurie), proteine \u200b\u200b(proteinurie), o creștere a tensiunii arteriale, precum și formarea umflarea periferică a țesuturilor moi.
Sindromul nefritic este unul dintre sindroamele care indică prezența glomerulonefritei la om.
Potrivit statisticilor, frecvența manifestării acestui sindrom la pacienții cu glomerulonefrită este după cum urmează:
- la copii (găsiți în cea mai mare parte de la 2 la 7 ani) - 5% din numărul total de pacienți
- adulți - 10-15% din numărul total de pacienți.
Sindroame nefritice și nefrote - diferența este
Adesea, există o confuzie între pacienți în termeni - în locul sindromului nefitic, se utilizează termenul de sindrom nefrotic, care se găsește și la glomerulonefrită, dar există diferențe.
Diferența cheie dintre sindromul nefrotic din nefitică, este absența hematuriei (sânge în urină) și umflarea mai pronunțată a țesuturilor moi.
De asemenea, este important să se înțeleagă diferența și structura diagnosticului de glomerulonefrită. Glomerulonefrita este o deteriorare specifică aparatului de rinichi scurtat, care poate curge cu trei sindroame principale -
- lama izolată;
- nephrim;
- jad.
Prin urmare, prezența glomerulonefritei nu înseamnă automat prezența sindromului de jad.
Din motive de apariție, sindromul nefritic sunt împărțite în primar și secundar: 
- Primarul este legat de procesul patologic direct din rinichi, care nu depinde de patologia altor organe și țesuturi.
- Cu leziuni secundare, procesul patologic trece mai întâi independent de rinichi și numai datorită acestuia, apare aparatul glomerular la rinichi.
Potrivit ICD-10 (clasificatorul internațional al bolilor), sindromul Jade este împărțit în astfel de forme:
- N00 acut;
- N01 rapid progresiv;
- N02 Hematurie recurentă și stabilă;
- N03 cronică;
- N05 neatinstată.
Ce poate fi provocată încălcarea?
Cauzele sindromului nefitic, astfel de boli pot fi:
- Boli infecțioase. Un rol special este acordat infecției streptococice și boli cauzate de aceasta, deoarece este cea mai frecventă cauză a glomerulonefritei cu sindromul Jade. De asemenea, cauza acestui sindrom poate deveni infecții bacteriene (trifoid abdominal, meningococcus, sepsis etc.) și boli virale (hepatită, mononucleoză, varicelă și altele).
- Bolile autoimune și bolile sistemice ale țesutului conjunctiv (vasculită, SLE, sclerodermie și altele).
- Boli de rinichi primare (glomerulonefrită mezoangripiliferativă și altele)
- Încălcarea compoziției și a reologiei sanguine (administrarea serului, transfuzia de sânge etc.)
Patogeneza Încălcări
Patogeneza sindromului se bazează pe înfrângerea membranei aparatului glomerular al complexelor imune ale rinichiului sau circulației sau datorită tulburărilor congenitale ale dezvoltării acestui dispozitiv.
Datorită leziunii membranei glomeruli, permeabilitatea acestuia crește, ceea ce duce la urina secundară a proteinei, precum și la eritrocite, săruri și metaboliți.
În funcție de gradul de severitate a deteriorării glomers, sindroamele sunt formate caracteristice glomerulonefritei.
Excesul proteinuriei determină o scădere a presiunii plasmei de presiune oncotică, randamentul său în spațiul de intersecție și formarea edemului.

Tulburările de circulație a sângelui în glomeruli cauzează îndepărtarea reninei, hormonul care reglează tonul vaselor, ceea ce duce la o creștere a tensiunii arteriale.
Deteriorarea semnificativă a membranei glomerulo permite eritrocitelor să pătrundă în cavitatea canalelor nefrote și este derivată din urină. Dacă culoarea urină vizuală nu este modificată, dar celulele roșii modificate din sânge sunt determinate în analizele de laborator de urină, vorbim despre microhematurie.
Când culoarea urină se schimbă la culoarea brună și prezența celulelor roșii din sânge este confirmată de analiza generală a urinei - este vorba despre macrohematurie.
Caracterul imaginii clinice
Simptomele cu sindromul Jade sunt:

Abordarea diagnosticului.
Diagnosticul diferențial al sindromului nefitic din sindroamele nefrote și alte sindroame se bazează pe principalele simptome și date ale testelor de urină (atât în \u200b\u200bcele comune, cât și cele specifice din Zimnitsky, Nechiporenko etc.).
În cazul determinării dacă sindromul nefritic la un pacient este un medic primar sau secundar, poate întâmpina o serie de dificultăți de diagnosticare.
 Se efectuează o colecție detaliată de anamneză și plângeri, se acordă o atenție deosebită pentru a afla natura bolilor infecțioase suferite de pacienți.
Se efectuează o colecție detaliată de anamneză și plângeri, se acordă o atenție deosebită pentru a afla natura bolilor infecțioase suferite de pacienți.
În cazul în care motivele secundare nu sunt detectate, se efectuează biopsia renală - ceea ce indică în mod fiabil tipul de deteriorări patologice din gloms. Când rinichiul biopsiei și dezvăluie sindromul primar al jadului.
Abordarea terapiei
Nu există sindromul nefritic de terapie etiotropică specifică.
Obiectivele tratamentului sunt:
- eliminarea progresiei ulterioare a bolii;
- normalizarea tensiunii arteriale;
- normalizarea proteinei plasmatice din sânge;
- conservarea diureei adecvate (cantitatea de urină eliberată).
Tratamentul simptomatic este efectuat prin droguri:

Dacă există o scădere a funcției rinichilor, reducerea diurezei (cantitatea de urină zilnică) este utilizată de hemodializă (aparate renale artificiale). Pentru a elimina un exces de complexe imune circulante din plasma de sânge, se utilizează plasmfereza.
Posibile complicații
Principalele complicații ale încălcării sunt:
- Hipoproteinemie. Mișcarea întregului corp (Anasarka), umflarea creierului, efuzia pleurală. Datorită reducerii cantității de proteine \u200b\u200bdin plasmă, fluidul din tranziția sanguină, la cârpă, provocând aceste complicații.
- Anemie. Selecția crescută de eritrocite cu urină determină o scădere a nivelului hemoglobinei din sânge.
- Criza hipertensivă. Accident vascular cerebral pe fundalul creșterii tensiunii arteriale.
- Formarea insuficienței renale cronice.
- Uremia și coma uremică. Tulburările de funcții renale conduc la acumularea de substanțe toxice - uree, nivelul ridicat al căruia poate duce la dezvoltarea unei come uremice.
În cauzele infecțioase la copii și tratamentul adecvat - prognoza este favorabilă. În alte cazuri, prognoza pentru sindromul nefritic este nefavorabilă. Boala se naște, dar nu apare recuperarea completă.
Acțiuni preventive
Prevenirea acestei stări este terapia corectă și în timp util a bolilor infecțioase ale etiologiei streptococice (Angino, Tonsilite etc.) în copilărie. Măsurile specifice de prevenire nu sunt dezvoltate.
 În concluzie, observăm că sindromul nefritic în glomerulonefrită poate continua aproape asimptomatic în timpul perioadei de început a bolii.
În concluzie, observăm că sindromul nefritic în glomerulonefrită poate continua aproape asimptomatic în timpul perioadei de început a bolii.
Boala este detectată complet de boală, când s-au format modificări ireversibile în rinichi, ceea ce determină o serie de simptome. Un rol major în apariția acestei patologii este dat din motive infecțioase, în special unghiurilor cronice și amigdalitei la copii.
Prin urmare, este important să se efectueze o terapie în timp util și competentă a acestor boli, pentru a evita dezvoltarea daunelor renale.
Sindromul este destul de ușor diagnosticat cu medicina modernă, dar, din păcate, tratamentul acestei patologii este limitat doar la relieful și prevenirea unei înfrângeri ulterioare a aparatului glomerular al rinichiului.
Rinichii este un organ important al sistemului urinar responsabil pentru reglementarea procesului de homeostază. Datorită funcționării stabilite a organelor, echilibrul de electroliți este menținut, toxinele și alte substanțe nocive sunt derivate din organism. Orice tulburări de rinichi duc la dezvoltarea diferitelor boli care au un impact negativ asupra activității unui întreg corp. Glomerulonefrita cronică fără tratament adecvat provoacă dezvoltarea insuficienței renale. Boala pentru o lungă perioadă de timp poate fi în stare latentă, adesea curge fără simptome pronunțate. Tratamentul glomerulonefritei cronice este un set de măsuri care vizează păstrarea activității rinichilor, care este întotdeauna efectuată sub supravegherea unui medic nefron.

Ce este HGN.
Glomerulonefrita cronică (CHN) este o boală difuză progresivă în care aparatul glomerular rinichi este deteriorat. În absența tratamentului adecvat sau a unui flux ascuns, boala conduce la dezvoltarea nefrosclerozei și a insuficienței renale, care sunt periculoase pentru viața umană și sănătatea. Frecvența apariției glomerulonefritei cronice în rândul populației este de 1-2%. Forma cronică a bolii spune când, după terapia primară, nu apare recuperarea și pe parcursul perioadelor de remisiune și exacerbări alternative. Forma cronică de glomerulonefrită se poate dezvolta ca o complicație după o formă acută a bolii.
Boala aparține stărilor autoimune care sunt cauzate de schimbările patologice ale țesuturilor sistemului urinar și al rinichilor. În glomerulonefrita cronică, pe fundalul reacției inflamatorii din pereții glomers ai vaselor, se formează microtrombii, fluxul sanguin încetinește, se dezvoltă necroza. Dacă nu sunteți tratat cu glomerulonefrită cronică, complicațiile sunt inevitabile: eliminarea nefronilor, ceea ce poate duce la un rezultat fatal.
Cauzele de dezvoltare și factori de risc
Provoca boala poate patologia originii infecțioase, precum și factorii adversali.
- glomerulonefrită acută;
- boli infecțioase ale organelor interne;
- boala de sânge Geneza infecțioasă;
- patologia sistemului;
- otrăvirea substanțelor otrăvitoare sau toxice;
- alcoolismul cronic, recepția medicamentelor narcotice.
În glomerulonefrita cronică, prognosticul de recuperare va fi favorabil dacă boala a fost recunoscută în timp, tratamentul necesar a fost efectuat.
Clasificarea și formularele
Mai multe forme ale bolii se disting, fiecare având semnele clinice.
Forma latentă
O formă comună a unei boli care apare în 45% din cazuri. Se caracterizează printr-un sindrom urinar coborât fără umflături și creșterea tensiunii arteriale. O astfel de formă de boală poate dura mai mult de 10 ani, se manifestă cu încălcări nesemnificative în activitatea sistemului urinar. În absența tratamentului, se dezvoltă uremia, în care se produce otrăvire de sânge părți de urină. Determinați boala în funcție de rezultatele testului de sânge, care marchează un nivel ridicat de proteine, eritrocite și leucocite.

Forma hipertensivă
Frecvența apariției este de 20% din toate cazurile. Boala a pronunțat simptome: o creștere a tensiunii arteriale, o creștere a volumului de urină zilnică. Cel mai adesea este continuarea formei acute sau latente a bolii. Indicatoarele de iad pot fluctua în timpul zilei, se dezvoltă hipertrofia ventriculului stâng al inimii, care este semnificativ afișată pe sănătatea generală a pacientului. Cu această formă, glomerulonefrită cronică cu o lamă izolată, care se poate manifesta pe fundalul unei forme acute a bolii sau cu salturi constante de halda.
Forma hematurică
O formă destul de rară găsită la 5% dintre pacienți. O caracteristică caracteristică este prezența sângelui în urină (hematurie). Cu tratament adecvat și în timp util, diagnostic diferențial aprofundat, prognoza este favorabilă. Forma hematurică numai la 6% dintre pacienți determină insuficiența renală.
Nephild glomerulonefrită
Diagnosticat la 25% dintre pacienții cu glomerulonefrită cronică, au pronunțat simptome. Rezultatele biochimiei de sânge prezintă o scădere a nivelului de proteine, nivel ridicat de colesterol. Pacientul se plânge adesea de absența apetitului, miros de amoniac de gură, slăbiciune sporită. Glomerulonefrita cronică a formei nefrotice este capabilă să perturbe complet activitatea rinichilor.
Forma nefodico-gematurică (amestecată)
O formă severă având o dezvoltare rapidă și o prognoză nefavorabilă. Pacienții au plângeri de umflare puternică, o încălcare a ritmului cardiac pronunțat, o presiune crescută "renală". Exacerbările frecvente sunt rezultatul unui tratament incorect și un avertisment că, în curând, rinichiul va înceta să-și îndeplinească funcțiile. Cu o dezvoltare rapidă, moartea este posibilă.
Orice formă de glomerulonefrită cronică se caracterizează prin perioade de remisie și exacerbări. Când recidivele, simptomele seamănă cu un atac ascuțit care poate dura câteva zile sau săptămâni. În timpul iertării clinicii de glomerulonefrită cronică este mai puțin pronunțată sau nu există deloc. Agravarea se întâmplă cel mai adesea în primăvară sau toamnă. Recurgerea poate provoca tulburări nutriționale, refuzul de a primi medicamente prescrise anterior.
Manifestări clinice ale bolii
Glomerulonefrită difuză cronică, în funcție de schimbările patologice ale țesutului renal, formele se manifestă în moduri diferite:
- a crescut oboseala;
- declinul apetitului;
- greață frecventă, îndemnați să vărsăm dimineața;
- perversiunea gustului;
- umflarea diferitelor localizări;
- mirosul de amoniac din gură;
- anemie;
- mâncărime de piele;
- tremor;
- sensibilitate redusă;
- urină noroioasă, amestec de sânge;
- creșterea tensiunii arteriale;
- Încălcarea ritmului cardiac.
În perioada acută a bolii, temperatura corpului crește, durerea din zona pâine de intensitate diferită este simțită. Toate simptomele sunt exprimate într-o măsură mai mică sau mai mare, dar aspectul lor necesită numirea unei examinări depline cu tratamentul ulterior.

Cum să recunoaștem boala
Diagnosticul de glomerulonefrită cronică este imersibil, dacă o formă ascuțită a bolii a fost observată anterior în istoria pacientului. Cu flux latent, glomerulonefrita cronică difuză este dificilă. În cazul suspiciunii acestei examinări include:
- analiza urinei;
- biochimia sângelui;
- Rinichii cu ultrasunete;
- biopsie de pantaloni scurți ai rinichilor.
Rezultatele obținute vă permit să diagnosticați cu exactitate boala, să determinați forma bolii, să evaluați starea rinichilor. În glomerulonefrita cronică, diagnosticul poate include cercetări suplimentare, consultări ale altor specialiști. Pe baza rezultatelor sondajului, medicul selectează regimul optim de tratament, care, deși nu va vindeca pe deplin boala, dar va ajuta la încetinirea modificărilor necrotice în țesuturile renale.
Metode de tratament
Tratamentul formei cronice Glomerulonefrită depinde direct de gradul, morfologia, forma bolii, intensitatea manifestării simptomelor. În perioada acută, tratamentul de spitalizare, așternutul, dieta strictă, recepția medicamentelor sunt prescrise pacientului.
În glomerulonefrita cronică, simptomele și tratamentul necesită întotdeauna atenție de la nefrolog. Terapia nu va fi capabilă să livreze complet pacientul de patologie, dar este capabil să facă perioade de remisiune mai mare. Tratamentul vizează reducerea intensității manifestării simptomelor, restabilirea funcțiilor țesuturilor renale afectate, îmbunătățirea circulației sângelui și a proceselor metabolice.

Terapia cu medicamente include:
- Medicamente antiinflamatoare nesteroidiene (Nimid, Ortofen, Ibuprofen și altele).
- Glucocorticosteroizii (prednison).
- Citostatică (ciclosporină).
- Anticoagulante (heparină).
- Antiagregații (kuraltil).
- Hipotensiv (enalapril, enap, captopres).
- Diuretice (furosemid, indapamidă, laziks).
- Antibiotice la spectru larg (Emsife, Augmentin, Sapamed).
Orice medicament utilizat pentru tratament trebuie să fie numit de către un medic. Pregătirile sunt introduse într-o perioadă clară a bolii în condiții de spital, adesea intravenos sau intramuscular, ceea ce permite obținerea unui efect mai rapid al tratamentului.
În cazuri mai severe, plasmaffereza poate fi atribuită formelor lansate, care este o procedură de curățare a organismului de substanțe toxice care încalcă lucrarea rinichilor.
Când glomerulonefrita cronică difuză progresează, singura modalitate de a salva viața unei persoane este considerată hemodializă permanentă sau transplantul de rinichi.
Terapia cu medicamente consolidată se efectuează numai în timpul perioadei de exacerbare. După cum arată practica, sub rezerva regimului de tratament prescris, utilizarea medicamentelor moderne poate fi realizată prin remisiune lungă - de la an la an.
În glomerulonefrita cronică, medicamentele sunt efectuate într-o etapă acută. În perioada de remisiune, o dietă strictă este atribuită pacientului, factorii care pot provoca agravarea sunt excluse. În unele cazuri, terapia este efectuată de remedii populare, care constă în primirea curajului și a perfuzilor de ierburi terapeutice.
Tratamentul prin remedii populare nu poate fi baza terapiei, iar utilizarea oricărei retete trebuie discutată cu medicul de participare. În absența tratamentului sau a lansat forme ale bolii, sindroamele HGN perturbă complet sau parțial activitatea rinichilor, provoca necroză tisulară cu dezvoltarea ulterioară a insuficienței renale.

Dietă
Glomerulonefrita difuză cronică este o boală care necesită controlul medicului constant, precum și respectarea unei diete stricte și schimbarea stilului de viață. Pacienții, în istoria cărora există o boală dată, este prescris un număr strict de dietă 7, ceea ce limitează utilizarea de sare, produse prăjite, acute. Se recomandă reducerea cantității de alimente proteice, crește volumul lichidului utilizat. În cazul în care dieta este nerespectarea glomerulonefritei cronice, iar semnele sale clinice vor duce la dezvoltarea insuficienței renale.
Măsuri preventive
Profilaxia glomerulonefritei cronice vizează reducerea frecvenței perioadelor de exacerbări și intensitatea acestora.
Măsuri de avertizare Dezvoltarea bolii:
- Modul blând de muncă.
- Evitând hipotermia corpului.
- Fără contact cu substanțe otrăvitoare și toxice.
- Consolidarea imunității.
- Mâncare adecvată și sănătoasă.
- Refuzul fumatului, consumul de alcool.
- Respectarea tuturor numirilor și recomandărilor medicului.
- Inspecții preventive 1 timp pe an.
Respectarea regulilor necomplicate va contribui nu numai la dezvoltarea dezvoltării glomolonefritei cronice, ci și a reduce riscul de agravare, ceea ce va ajuta rinichii să-și îndeplinească funcțiile. Pacienții, într-o istorie din care există patologie renală, este important să înțelegem că tratamentul numai prin remedii populare nu va ajuta la combaterea problemei. Numai terapia integrată sub supravegherea medicului va crește șansele pacientului pentru o prognoză pozitivă.
Glomerulonefrită acută cu sindrom nefrotic - inflamarea rinichilor (jad), glomerulonefrită (nefrită glomerulară)
Recent, forma neflastică a glomerulonefritei este rareori găsită: 1-6 cazuri la 10.000 de persoane sunt supuse unor persoane sub vârsta de 40 de ani, mai des există bărbați și copii de la 5 la 14 ani, a cărui profesie este asociată cu riscul de risc. La bătrânețe, boala este mai puțin frecventă, dar trece greu și adesea intră într-o formă cronică.
Informații generale
Glomerulonefrita acută (OGN) este un grup de boli ale naturii alergice infecțioase, diferite prin origine, rezultate și caracteristici ale mecanismelor de dezvoltare. Motivele pentru care majoritatea dintre ele apar, rămân clarificate. În prezent, numai factorul infecțios este bine studiat. El în sumă cu eșecurile în activitatea sistemului imunitar și este baza originii bolii. Principala diferență a acestui grup de boli este înfrângerea aparatului glomerular al ambelor rinichi.
Cauzele copiilor
Cauza obișnuită a glomerulonefritei acute la copii sunt bolile infecțioase cauzate de grupul Streptococcus A, în special tulpina sa de 12. Intrarea pentru infecție este cel mai adesea migdale, mai puțin adesea inflamația sinusurilor aparente și a urechii medii. Părinții trebuie să fie în mod serios legați de tratamentul gripei, faringitei, sinuzitei, otitei, scartraților și observând cu atenție starea copilului în decurs de 2-3 săptămâni după recuperare, este în această perioadă, o glomerulonefrită se manifestă. Există riscul de boală în alergii, după vaccinarea re-serică și utilizarea medicamentelor intolerabile de droguri.
Patogeneza.
În funcție de încălcările în activitatea sistemului de protecție a organismului, se disting două tipuri de dezvoltare a bolii: autoimmune și imunocomplex. Cu prima variantă de realizare, anticorpii sunt produse pe propriile țesuturi renale ale corpului, luându-le pentru antigen și creând complexe imune. Brown, aceste formațiuni, schimbarea structurii membranelor și a capilarelor glomerulare ale rinichiului. În al doilea exemplu de realizare, anticorpii încep să interacționeze cu bacterii și viruși, creând, de asemenea, asociații care circulă sânge și apoi se așează pe membrana renală. Și în primul rând, iar în al doilea caz, creșterea complexelor duce la o schimbare a structurii aparatului glomerular al rinichilor și tulburărilor de filtrare. Acest lucru duce la îndepărtarea întârzierii proteinelor și a fluidului din organism.
Tipuri de glomerulonefrită de curgere
Mai multe tipuri de fluxuri de boală se disting: tipic (clasic), atipic (monosimptomic) și nefrotic. Cu o versiune monosimptomică, umflături și tulburări urinare moderate ușor vizibile și schimbări în urină. În acest sens, probabilitatea unui flux de protest al bolii și tranziția la glomerulonefrită cronică este mare. Varianta nefrotică prevede prezența sindromului nefrotic cu alte semne. Această opțiune prezintă o varietate de caracteristici care se referă la alte boli nefrote, ceea ce complică diagnosticul. Opțiunea clasică este asociată cu bolile infecțioase și pronunțată de o serie de semne, pot varia și exprima câteva sindroame. Pentru toate opțiunile se caracterizează prin astfel de tipuri de sindroame:
- uric;
- hipertensiv;
- hidropic;
- sindromul Nephild.
Simptome de bază la copii și adulți
O caracteristici importante care caracterizează glomerulonefrita includ o creștere a tensiunii arteriale (până la 140 - 160 mm hg. Artă.) Și bradicardia (ritmul cardiac de 60 de greve pe minut). Cu o bunăstare a bolii, ambele simptome dispar după 2-3 săptămâni. Principalele simptome ale sindromului nefrotic includ proteinuria saturată, întreruperea electrolitului, proteinei și metabolismul lipidic, banda și edemul periferic. De asemenea, boala este exprimată prin semne externe:
- sabie;
- greaţă;
- creștere în greutate;
- îngrijorat de sete;
Sindromul de duminică
Adesea, umflarea sunt primul semn al manifestării glomerulonefritei. Cu sindrom nefrotic, ele sunt caracterizate de o distribuție rapidă pe scară largă, apar pe tors și membre. Există edeme ascunse, ele pot fi dezvăluite prin cântărirea periodică a pacientului și pot controla raportul dintre volumul lichidului forată și cantitatea de urină selectată.
Edemurile la glomerulonefrită au mecanisme complexe. Datorită încălcării filtrării în membranele capilarelor glomatoare de rinichi din corp, apă și sodiu nu sunt derivate din organism. Și datorită creșterii permeabilității capilarelor din sânge în țesutul, lichidele și proteinele sunt publicate, ceea ce face ca Edema Dense. Acumularea fluidului este în planul pleural al plămânilor, sacul de adâncime, în cavitatea abdominală. Eknesele apar rapid și trec în a 14-a zi de tratament.
Evenimente de diagnosticare
Procedurile de diagnosticare includ studii de laborator cu analize generale și speciale ale urinei și sângelui, teste imunologice. În sindromul nefrotic, studiul țesutului renal este adesea folosit folosind biopsia renală. Date importante pentru diagnosticarea diferențială pot fi obținute prin studii ultrasunete, tomografie computerizată și radiografie.
Formă nefityală de glomerulonefrită acută
Sindromul de urzică este o caracteristică caracteristică a formei nefrote de glomerulonefrită. Acest formular este adesea găsit la copii. Boala începe treptat, care curgeau fără undă, slăbirea temporară (remisia) sunt înlocuite cu exacerbări. De mult timp, starea de rinichi rămâne în limite admise, edemul dispar, urina este eliminată, doar proteinuria moderată rămâne. În unele cazuri, în timpul remisiunilor, sindromul nefrotic este păstrat. Un astfel de curs al bolii este periculos și poate duce la dezvoltarea insuficienței renale. Există, de asemenea, tranziții de la o formă nefrotică la amestecat.
Tratamentul OGGN.
Principiul tratamentului vizează eliminarea cauzelor bolii și prevenirea complicațiilor. Toți pacienții cu suspiciune de glomerulonefrită acută cu sindrom nefrotic ar trebui să fie imediat spitalizați cu numirea unui regim obligatoriu de pat, deoarece restricția în activitatea fizică ajută la normalizarea circulației sanguine renale și filtrarea. A prescris, de asemenea, o dietă strictă. Cu un curs sever al bolii, o regulă de foame și sete este utilizată timp de 1-2 zile, puteți să clătiți numai în gură sau să consumați o cantitate foarte mică de lichid, copiii în acest caz sunt rezolvați o mică apă dulce.
Dieta sub glomerulonefrită nu este importantă decât medicamentele, deoarece este destinată reducerii edemului și a sindroamelor hipertonice. Conducerea alimentelor nu trebuie să conțină sodiu. În aceasta trebuie să fie prezentă la potasiu și calciu pentru a restabili echilibrul acestor substanțe în organism. Dieta se caracterizează printr-o reducere semnificativă a consumului de fluid și a sarei, dar cu conservarea calorii și a vitaminelor. Aceste criterii corespund unor astfel de produse ca orez, cartofi, stafide, fructe uscate și dovleac. Modul de alimentare se modifică în funcție de dispariția edemului, scăzând tensiunea arterială și normalizarea raportului de fluid box și dedicat. Cu toate acestea, o dietă cu calea redusă este recomandată destul de lungă.
Terapie medicală
În tratament, se utilizează terapia conservatoare simptomatică. Pentru a elimina edemul și hipertensiunea arterială, se aplică "Reserpine" cu "furosemid", "ipoteză" sau "veroshpirius". Pentru a mări filtrarea glomerulară atribuie "nifadipină" sau "cardopen". De asemenea, un efect alternativ bun, în special cu forma nefrotică, are "heparină". Pentru a reduce permeabilitatea capilarelor, angistaminurile sunt prescrise, de exemplu, "dimerol", "supratin", "Tueguil". Datorită cauzei infecțioase a apariției bolii, antibioticele sunt prescrise fără un efect nefrotoxic.
Datorită originii imune a glomerulonefritei acute, utilizarea hormonilor glucocorticosteroizi, cum ar fi "prednisolonă" sau "Metilrednisolone", este justificată. În special în mod eficient utilizarea lor în sindromul nefrotic și în absența unui rezultat pozitiv din terapia simptomatică. Sub influența acestor medicamente, diureza, sindromul urinar, umflarea aproape dispar și compoziția sângelui este îmbunătățită. Întregul proces de tratament trebuie să fie complet controlat de un medic și să se adapteze în funcție de aceste studii și de starea pacientului.
Prognoza și posibilele complicații
Recuperarea completă are loc în majoritatea cazurilor. Dezvoltarea inversă este supusă schimbării glomes, tubulele și microstructura renală sunt restaurate. Dar schimbările minore ale cluzelor pot fi menținute până la 2 ani și, în cazul unor condiții nefavorabile, aceștia sunt capabili să dea un impuls formei cronice de glomerulonefrită sau re-boli.
Măsuri preventive
Pacienții cu glomerulonefrită deplasată trebuie respectate cu atenție de către medic pentru încă 2-3 ani. După transferarea bolilor infecțioase, este nevoie de 2-3 ori pentru a preda urina la sondaj pentru a observa simptomele glomerulonefritei în timp. Evitați himiciile și rănile. Cu prudență, consultați re-vaccinarea, mai ales dacă s-a observat o reacție alergică, însoțită de schimbări în urină.
Clinica FEN include mai multe sindroame:
- outperture: Entic, cardiovascular (cauzat de hipertensiune arterială și cauzat de insuficiența ventriculară stângă stângă), sindroame cerebrale (datorită edemului creierului și spasmelor navelor;
- renal: Sindromul inflamației acute a rinichiului glomerular.
Imaginea clinică a OGN depinde de forma clinică a bolii.
Distinge următoarele forme:
O formă triadă clasică este însoțită de edem, sindrom hipertensiv și urinar.
Forma de biysilometrome se realizează sub formă de lamă în combinație sau cu edem sau cu sindrom hipertensiv.
Forma de monosindrom se manifestă prin sindromul urinar izolat, iar semnele nesupuse (umflarea, hipertensiunea arterială) lipsesc sau sunt prost pronunțate.
Forma nefity este caracterizată de semne de sindrom nefrotic.
Glomerulonefrita difuză acută se dezvoltă după 2-3 (uneori 1-2) săptămâni după transferarea infecției, cel mai adesea streptococică sau vaccinare. Reclamații privind durerea de cap, amețeli, slăbiciune, scăderea apetitului, greața, vărsăturile, insuficiența încălcării (sindromul cerebral) se opun; scurtarea respirației, a inimii, durerea în inimă, creșterea tensiunii arteriale (sindromul cardiovascular datorată hipertensiunii și vehiculelor din stânga); cu privire la apariția edemului; durere în regiunea lombară de ambele părți, nu intensă, întindere, pe termen lung, amplificând în poziția în picioare, scade minciuna, fără iradiere; Urinarea studenților, reducerea numărului și schimbarea culorii urinei (urină roșie); Creșteți temperatura corpului. Durerea din regiunea lombară poate fi foarte intensă (datorită umflarea rinichilor, o creștere a presiunii intravenoase și întinderea capsulei renale).
În caz de inspecție a pacienților, palorul pielii, se observă nesfârșea feței. Poziția pacientului în cazuri severe poate fi un sedentar forțat datorită fenomenelor vehiculelor stângi acute. În același timp, cianoza, se poate observa o respirație profundă.
4. Ce este inclus în conceptul de "sindrom urinar"?
Sindromul urinar este manifestarea sindromului de inflamație acută a glomesului rinichi scurtat, se caracterizează printr-o picătură de diureză, proteinurie și hematurie.
În primele zile ale bolii la majoritatea pacienților se observă oliguria. - 400-500 ml de urină pe zi, rareori - anuria. (100-200 ml de urină pe zi), persistente timp de 1-3 zile, poluria alternantă. Dacă oliguria și anuria sunt păstrate mai mult, apare pericolul insuficienței renale acute. Proporția de urină în perioada oliguriei este ridicată (mai mare de 1,035), iar în timpul perioadei de poluurie scade și poate fi Hypostenuria. (Ud. Greutate 1.010).
Proteinuria. Proteinuria masivă (mai mult de 3 g / l) este observată cu forma nefrotică a jadului acut, este rară. Caracterizată prin proteinurie minimă (până la 1 g / l) sau moderată (1-3 g / l). Cel mai înalt nivel de proteinurie este notat la începutul bolii și apoi scade și cu un rezultat favorabil dispare după 2-8 săptămâni.
Proteinuria cu incendii este întotdeauna renală și însoțită de aspectul în urina cilindrilor de hialină - proteina turnate din iluminarea tubulilor.
Hematuria. De asemenea, apare la începutul bolii, mai des sub formă de microhematurie, când numărul de eritrocite este de la 5 la 50-100 în vedere. În acest caz, culoarea urinei nu se schimbă. Mai rar, macro hematuria se observă atunci când urina dobândește culoarea "ooturilor de carne" - simptomul clasic al focului. Hematuria cu bradul de ratină se datorează creșterii permeabilității membranelor bazale ale capilarelor glomerulare și o creștere a diametrului porilor lor. Trecerea prin tubuli în condițiile diferențierii valorii urinei, celulele roșii din sânge sunt "laterale", adică Dintre acestea, hemoglobina este spălată. Prin urmare, cu jad în urină, predomina eritrocitele "le-au spart". Hematuria este cea mai pronunțată în primele zile ale bolii, apoi scade treptat.
Leukocyturia. pentru incendii nu este caracteristică. O creștere minoră a urinei acestor celule la 6-12 în urină poate fi detectată la 6-12 în vedere, dar întotdeauna numărul de leucocite va fi mai mic decât numărul de celule roșii din sânge.
Cylindria. Cel mai adesea, urina detectează cilindrii de hialină. Cu hematurie severă, pot fi cilindrii de eritrocite. Cu leziuni renale severe în urină, pot fi detectate cilindrii de granule, constând din epiteliul modificat disperbil al tubulelor proximale. Cu o leziune renală foarte gravă în urină, cilindrii de ceară, constând din detritus epiteliului necrotic al tubulilor distal, pot fi detectate. Detectarea în urină a cilindrilor de cereale și ceară este mai mare caracteristică a CHN.
Descrieți sindromul de curățare în timpul glomerulonefritei.
Cauzele dezvoltării sindromului edem sunt:
hiperdosteronismul, care se dezvoltă datorită ischemiei renale și revitalizării sistemului renină-angiotensin-Aldestster;
creșterea permeabilității navelor datorate activității ridicate a hialuronidazei;
pierderea proteinei cu urină, dezvoltarea hipoalbuminemiei și scăderea tensiunii arteriale oncotice.
Pentru sindromul EDEMA, umflarea "palidă", descendentă, dimineața, caldă, mobilă. În cazuri severe, sunt posibile Anasarka, HydroTorax, hidropericard și ascite. Umflarea și palid colaborează caracteristica "fata nefritic". În unele cazuri, umflarea "ascunsă", care nu este determinată în timpul palpării, poate fi dezvăluită pentru a le identifica prin cântărirea zilnică a pacientului și determinarea echilibrului zilnic de apă sau printr-o probă de blistere (Mac-Kraura-Aldrich).
Sindromul hipertensiunii arteriale renale: patogeneza, clinica, diagnosticarea.
Cauzele dezvoltării sindromului hipertensiunii arteriale renale sunt:
Activarea aparatului yukstoglomeralumary datorită ischemiei renale, urmată de emisiile de renină și activarea mecanismului renină-angiotensină;
Hiperldosteonismul cu întârziere de sodiu și apă în organism și o creștere a volumului de sânge circulant.
Hipertensiunea arterială cu FENS nu este rar pe termen scurt, detectată timp de câteva zile și chiar o zi, însoțită de o creștere moderată a nivelului de tensiune arterială (tensiune arterială sistolică-140-160 mm.rt., tensiune arterială diastolică 95 -110mm.rt.). În unele cazuri, nivelul tensiunii arteriale poate ajunge la 200 / 115-120 mm.rt. Cu un curs favorabil al bolii, nivelul tensiunii arteriale este normalizat în decurs de 2-3 săptămâni. Creșterea tensiunii arteriale este însoțită de dureri de cap, amețeli, durere în zona inimii. Hipertensiunea arterială este combinată cu bradicardia.
Când HNH, Iadul crește la începutul bolii și este principala manifestare a acestei forme a bolii.
Pentru bolile renale, hipertensiunea arterială la 11-12% dintre pacienți este malignă. Acest tip de hipertensiune se caracterizează prin progresia rapidă și dezvoltarea complicațiilor severe: accidente vasculare cerebrale, infarctul miocardic și insuficiența cardiacă, hemoragii în retina ochiului sau detașarea acestuia. În primul rând, hipertensiunea arterială renală afectează retina ochiului. Caracterizată printr-o creștere mai pronunțată a tensiunii arteriale diastolice, precum și un flux de axi mici - a detectat accidental cifre ridicate de tensiune arterială. Hipertensiunea renală este prost tratabilă prin medicamente hipotensive.
Conținutul articolului:Glomerulonefrită - boală multifactorică difuză a aparatului glomerular al rinichiului de geneză imună sau alergică.
Procesul inflamator cronic din cluzele duce la pierderea capacității funcționale a rinichilor pentru a furniza sânge de la toxine.
O patologie lungă existentă este întotdeauna complicată de dezvoltarea insuficienței renale cronice.
Cronica procesului este cheltuită când există inflamație imună în rinichi în timpul anului.
Cod pentru clasificarea internațională a bolilor ICD-10:
N03 Sindromul de jad cronic
Patogeneza.

1. Următoarele modificări apar în pereții navelor de gloms renale:
Mărește permeabilitatea peretelui vascular al clubului de rinichi pentru elementele celulare.
Se produce formarea microtromurilor, urmată de blocarea lumenului vaselor aparatului glomerular.
Circulația sângelui din vasele modificate este spartă, până la ischemia completă.
Eritrocitele sunt sedute la structuri renale importante din Nefron: o capsulă de bowman, tubule renale.
Procesul de filtrare a sângelui și dezvoltarea urinei primare este întreruptă.
Insuficiența sanguină în glomerul renal implică introducerea lumenului și lipirea pereților, urmată de transformarea nefronului în țesutul de legătură. Pierderea treptată a unităților structurale duce la o scădere a volumului sângelui filtrant (una dintre cauzele CPN). Capabil să-și îndeplinească funcționarea în mod normal, devine mai puțin și mai puțin, ceea ce duce la otrăvirea corpului cu produse de metabolism, în timp ce substanțele necesare se întorc la sânge în volum incomplet.
Etiologie și factori de provocare
Etiologie HGN următor:
Agenți infecțioși - Bacteriene (str, STAF, TBS, etc.), virale (hepatită B, C, Cytomegalovirus, HIV)
Agenți toxici - alcool, droguri, solvenți organici, mercur
Motivul este în majoritatea cazurilor - Beta Hemolitic StreptococCus Group A.

Bolile care contribuie la dezvoltarea patologiei:
Angina și amigdalita cronică,
Scarlatină,
Boli infecțioase ale inimii
Septicemie,
Pneumonie,
Pereche
Bolile reumatologice
Patologie autoimună.
Clasificarea glomerulonefritei cronice
| Forma glomerulonefrită | Activitatea procesului renal | Starea funcțiilor renale |
|
1. Glomerulonefrită acută Cu sindrom nefitic (hematuric) |
1. Perioada de manifestări inițiale (decalaj) 2. Ziua de dezvoltare inversă 3. Tranziția la jadul cronic glomerulo |
3. insuficiență renală acută |
|
2. Glomerulonefrită cronică Forma hematurică |
1. Perioada de exacerbare 2. Perioada de remisiune parțială 3. Perioada de remisie clinică și de laborator completă |
1. Fără tulburări ale funcțiilor renale 2. Cu încălcarea funcțiilor renale 3. insuficiență renală cronică |
| 3. Iluminat (malign) glomerulonefrită | 1. Cu încălcarea funcțiilor renale 2. insuficiență renală cronică |
Clasificarea morfologică a HGN
Difuz prolipal
Cu "Lunisons"
Mesangioproliferative
Membrană-proliferativă (mesangiopallar)
Membranos
Cu schimbări minime
Glomeroscleroza segmentală focală
Fibrilar și imunooidoid
Fibroplastică
Clasificarea se bazează pe evaluarea sindroamelor clinice și de laborator, patogeneză (primară, secundară), capacitatea funcțională a rinichilor (cu pierdere, fără pierdere, CPN) și morfologie.
Actualul HG se întâmplă:
Recurnabil (remisia se înlocuiește cu exacerbare).
Persistentă (activitatea constantă a inflamației imune în glomes cu conservarea abilităților nefuncționale a nefronilor pentru o lungă perioadă de timp).
Progresivă (activitate constantă a procesului cu o tendință de insuficiență renală și o scădere treptată a filtrării glomerulare).
Rapid progresiv (procesul se procedează atât de activ că, după o perioadă scurtă de timp, CPN se formează).
Manifestari clinice

În majoritatea cazurilor, dezvoltarea lentă este caracterizată de patologie. Mulți pacienți nu își pot aminti când a început și după care s-au îmbolnăvit.
Cele mai multe semne tipice:
Diuresis depinde de gradul de severitate a insuficienței renale cronice: o scădere a diureei zilnice (oliguraury) la etapa inițială, în timpul progresiei - Poluria (multe urine), proiectată la Anuria în stadiul terminal al CPN, în analiza clinică a urinei , conținutul patologic al proteinelor și al celulelor roșii din sânge.
Urinarea predomină, în principal noaptea: Nocturia.
EDEMA: De la nesemnificativ la pronunțat, localizarea este diferită.
Slăbiciune, oboseală.
Măriți reacția de temperatură.
Dezvoltarea hipertensiunii persistente.
Sete, mirosul de acetonă în aer expirat, mâncărimea pielii mărturisește nemulțumirii bolii și progresul CPN.
Distinge între mai multe forme de glomerulonefrită cronică
Glomerulonefrită cu sindromul urinar izolat
Sindromul lamei izolate, caracterizat prin următoarele semne:
Hematuria asimptomatică
Proteinuria asimptomatică
Nicio plangere
Nu edema, AG
Cea mai comună opțiune se distinge prin benignirea fluxului (tratamentul agresiv nu este prescris). Nu există plângeri la pacient.
În timpul examinării în urină, proteina se găsește în cantități minore și celule roșii din sânge.
Deoarece boala se procedează în secret, iar progresia insuficienței renale este lentă, dar permanentă, uneori, pentru prima dată, pacienții au aplicat toate semnele de laborator și clinice ale CPN-urilor.
Forma latentă a glomerulonefritei cronice, în ciuda benignei fluxului în timp de diagnosticare în timp util, poate fi cauza insuficienței renale.
Formă neftieră glomerulonefrită
Este nevoie de puțin peste 20% din cazuri. Se caracterizează prin manifestări clinice severe, simptomul principal este apariția unei edeme semnificative.
În analiza clinică a urinei, pierderea proteinei (în principal, albumina) mai mult de 3 g / zi, din cauza a ceea ce plasma de substanțe proteice, dimpotrivă, nu este suficientă.
Îmbunătățirea colesterolului din sânge, trigliceride și lipoproteine \u200b\u200bcu joasă densitate.
Forma nefityală de glomerulonefrită - indicație pentru spitalizarea de urgență a pacientului, deoarece starea acestuia este considerată severă, datorită ascitului, plecat, etc. Pe fundalul umflăturii masive. În plus, pacientul are riscul unei infecții secundare pe fondul redusă a imunității, osteoporozei, trombozei, hipotiroidismului, aterosclerozei, infarctului, accidentului vascular cerebral.
Întreaga patologie de mai sus este o consecință a încălcării echilibrului electrolitic (pierderea cu zinc urină, cupru, vitamina D, calciu, hormoni tirotropici etc.).
Cele mai formidabile complicații ale formei neflastice glomerulonefrită este edemul creierului și șocul hipoalemic.
Versiune mixtă sau formă hipertensivă glomerulonefrită

Se caracterizează printr-o combinație de sindrom nefrotic și o hipertensiune persistentă (o creștere a tensiunii arteriale). De obicei, progresia rapidă cu un rezultat în CPN, datorită efectului nociv al hipertensiunii asupra vaselor renale.
Formă hematurică glomerulonefrită
Glomerulnefrita cronică la bărbați este mai probabilă în formă hematurică.
Edemurile nu se manifestă, nu există o creștere a tensiunii arteriale.
Nu există proteinurie pronunțată (nu mai mult de 1G / zi), dar există hematurie (eritrocite în urină).
Pentru a provoca factorii de glomerulonefrită cronică hematurică includ:
Intoxicație alcoolică,
otrăvire cu orice substanțe
Boli perete în boala Berge.
Nefrologii notează un astfel de model: cele mai luminoase manifestări clinice, cu atât mai mari șansele de restaurare completă a capacității funcționale a rinichilor.
Trebuie să fie amintit, orice formă de xg, în timpul unei setări a anumitor circumstanțe, poate trece la pasul acut cu o clinică tipică a glomerulonefritei acute.
Glomerulonefrita cronică în stadiul exacerbării va fi tratată în conformitate cu schema utilizată în terapia inflamației imune acute a rinichilor.
Cum să diagnostichezi glomerulonefrita cronică

Un rol important în diagnosticul de XG este descărcat de cercetarea clinică și de laborator. În timpul conversației, medicul cu un pacient atrage atenția asupra prezenței bolilor infecțioase într-o anamneză, patologie concomitentă, în special a bolilor sistemice, clarifică anamneza urologică.
Analiza clinică generală a urinei
Adăugarea cu variabilă cronică glomerulonefrită, depinde de morfologia procesului patologic. În mod obișnuit redus gravitatea specifică; Cu cât este mai mare cantitatea de proteină din urină (până la 10 g / zi), cu atât mai multe date pentru forma nefrotică.
Eritrocitele sunt prezente: macrohematuria sau microhematuria. În sedimentul de urină, se găsesc cilindri hialini și granule (formă nefrotică și amestecată) (formă nefrotică și amestecată), fibrină.
Pentru forma hipertensivă, în mod obișnuit redus filtrarea glomerulară.
Biochimia sângelui
1. Îmbunătățiți nivelul Cretininei, ureei,
2. Hypoproteinemie și discoteinemie,
3. Hipercolesterolemie.
4. creșterea titrului de anticorpi la streptococcus (ASL-O, antigialonidază, anti-rampă),
5. Reducerea nivelului C3 și C4,
6. Creșterea tuturor imunoglobulinelor M, G și
7. Încălcarea echilibrului electroliților.
Semănarea urinei pe floră și sensibilitate la droguri.
Eșantion zimnitsky.
Eșantionul este Notchiporenko.
Testul lui Rebarg.
Diagnosticare instrumentală

Rinichii cu ultrasunete cu Doppler
În etapele inițiale, diagnosticarea cu ultrasunete a modificărilor pronunțate nu dezvăluie.
Dacă există o progresie a glomerulonefritei cronice, procesele sclerotice din rinichi sunt posibile cu o scădere a dimensiunii acestora.
Prezentare generală și urografie excretor, radioisotop scintigrafie vă permite să evaluați funcția fiecărui rinichi separat și starea generală a parenchimului.
ECG.
Dacă pacientul are hipertensiune persistentă, electrocardiografia va confirma hipertrofia (creșterea mărimii) ventriculului stâng.
Inspectarea ADN-ului ochiului
Simptomele sunt similare cu cele cu hipertensiune arterială:
1. îngustarea arterelor,
2. Extinderea venelor,
3. Hemoragii punct,
4. Microtromboza,
5. Eveny.


Pentru a determina componenta morfologică a formei xg, biopsia de diagnosticare este posibilă. Conform rezultatelor concluziei morfologice, este selectată tactica tratamentului.
Procedura este considerată invazivă și are o serie de contraindicații:
Un singur rinichi sau fără funcții de rinichi colateral.
Coagulopatie.
Eșecul mondial.
Procese infecțioase.
Hidronefroza.
Policicist.
Bummboza arterelor renale.
Cancerul de rinichi.
Infarctiuni, accident vascular cerebral in etapa acuta.
Confuzie de conștiință.
Diagnosticul diferențial se desfășoară cu următoarele boli:
Pielonefrită cronică,
Febra hemoragică cu sindrom renal,
Nefrolitiasis.
Boala hipertensivă
leziunea tuberculoasă a organelor urinare etc.
Tratamentul cu glomerulonefrită cronică

Schema de terapie va depinde de forma bolii, manifestări clinice, patologia concomitentă, prezența complicațiilor.
Principalele aspecte ale tratamentului cu glomerulonefrită cronică asupra normalizării tensiunii arteriale, elimină edemul și alungirea maximă a unei perioade de îndurare de timp.
Se recomandă normalizarea modului de lucru și recreere, evitați hipotermia, lucrează cu substanțe toxice.
Acordați atenție reabilitării în timp util a focului posibilei infecții: carii, migdale, gât etc.
Dieta cu glomerulonefrită cronică

Valoarea importantă este atașată la regimul de alimentare corect.
Insuficiența renală cronică duce la o încălcare a echilibrului de sânge a electroliților, autodeterminarea organismului ca urmare a acumulării de substanțe toxice.
Nutriția selectată în mod competent este capabilă să ajusteze efectele adverse ale toxinelor la organism la etapa inițială a CPN. Și în toate celelalte etape ale insuficienței renale cronice fără o dietă nicăieri.
Ceea ce puteți mânca când glomerulonefritis - unește dieta (tabelul 7).
Tezele sale principale:
Refuzul sarei.
Reducerea cantității de fluid consumate.
Introducere în dieta alimentelor cu conținut ridicat de potasiu și calciu.
Limitând consumul de proteine \u200b\u200banimale.
Introducere în dieta de grăsimi vegetale și carbohidrați.
Nutriția corectă cu xg va permite mai mult de făcut fără hemodializă sau transplant de rinichi
Medicamente pentru glomerulonefrită cronică

Medicamente imunosupresoare
Primele preparate de linie sunt fonduri imunosupresoare. Datorită efectului covârșit asupra activității imunității, apare procesele patologice din aparatul glomerular al rinichiului.
Steroizi
Doza de prednisolon este calculată individual, 1 mk / kg pe zi, timp de 2 luni, cu o scădere treptată pentru a evita sindromul de anulare. Se prescrie periodic terapia cu impulsuri (introducerea medicamentelor de corticosteroizi într-o doză mare pe termen scurt). Cu neregularitatea admisiei, doza incorectă, terapia inițială inițială și cu un grad sever de tulburări imune, eficiența scade.
Contraindicarea pentru tratamentul cu hormoni non-steroizi servesc următoarele state:
Tuberculoză și sifilis în formă activă
Bolile oftalmice virale
Procese infecțioase
lactație,
PIEGERY.
Steroizii sunt utilizați cu diabet zaharat, tromboembolism, herpes,
candidoza sistemică, hipertensiune arterială, bolile incence-crofing, formă CPN severă.
Citostaticăs.
Se utilizează pentru formele progresive de pielonefrită cronică la bărbați și femei, iar în toate cazurile atunci când există contraindicații în scopul medicamentelor de steroizi sau apariția complicațiilor sau în absența unui efect asupra terapiei.
Uneori preparatele hormonale și citostatica sunt, de asemenea, incluse în regimul de tratament.
Contraindicații: Sarcina și faza activă a proceselor infecțioase.
Cu prudență: încălcări pronunțate ale funcției hepatice și renale, patologia sângelui.
Lista de citostatici în glomerulonefrită cronică la bărbați și femei:
Ciclofosfamidă,
Chorambucil.
Ciclosporină.
Azatioprin.
Complicații: cistită hemoragică, pneumonie, agranulocitoză (modificări patologice în sânge, inhibarea formării sângelui).
Cu efectele secundare în curs de dezvoltare, terapia citostatică cu glomerulonefrită cronică la bărbați și femei sunt anulate.
Mijloace antiinflamatoare nesteroidiene
Indometacinul, Ibuklin, Ibuprofenul este capabil să suprime un răspuns autoimun. AINS sunt prescrise nu toți nefrologii, deoarece medicamentele din grupul AINS au o influență toxică asupra rinichilor și provoacă adesea dezvoltarea nebopatiei medicamentoase chiar și fără glomerulonefrită.
Anti-aaguilans și antiagregații
Contribuie la îmbunătățirea proprietăților reologice ale sângelui. Prevenirea proceselor de tromboză la glomaturile renale și lipirea vasculară. Cel mai adesea folosesc heparină cu un curs de 3 până la 10 săptămâni în doze individuale, care depind de setul de factori, inclusiv de la indicatorii coagulogramei.
Terapia simptomatică
Terapia simptomatică depinde de manifestările clinice ale glomerulonefritei cronice și include:
Preparate hipotensive.
Diuretice.
Antibiotice.
Medicamente hipotensive
Unele forme de GM sunt caracterizate printr-o creștere persistentă a tensiunii arteriale, prin urmare numirea medicamentelor hipotensive din grupul inhibitori ACE este fundamentată:
Captop
Enalapril,
Ramipril.
Droguri diuretice
Dioletele sunt utilizate pentru a activa lichidul curent în Nefron:
Medicamente antibacteriene
Uneori, XG se desfășoară pe fundalul oricăror infecții, în acest caz medicamentele antibacteriene sunt prescrise pentru a preveni infecția secundară. Penicilinele protejate sunt prescrise mai des, deoarece medicamentele au mai puțină toxicitate și eficace împotriva grupului de streptococus beta-hemolitic A.
În caz de intoleranță a penicilinelor, pot fi utilizate antibiotice copilosporioare. Utilizarea antibioticelor cu relația dovedită de dezvoltare a glomerulonefritei cu procesul infecțios, de exemplu, un bărbat sau femeie, glomerulonefrita după streptococal furios a apărut 14 zile mai târziu.

Rezultatul glomerulonefritei cronice difuze este întotdeauna - micșorarea secundară a rinichilor și ofensiva insuficienței renale cronice.
Dacă CPR a dus la încălcări semnificative în activitatea corpului, atunci când nivelul de creatinină este atins de 440 μmol / l, este prezentată hemodializa programului. În acest caz, direcția pacientului pentru examinare pentru dizabilități este justificată. Prin ea însăși, diagnosticul de XG, fără a deranja funcția rinichiului, drepturile la dizabilități nu oferă.
Cu hipercolesterolemie, statinele sunt prescrise pentru a reduce colesterolul.
Există un feedback bun de la utilizarea plasmferelor în timpul glomerulonefritei.
Glomerulonefrită cronică la copii
În pediatrie, glomerulonefrita la copii se situează pe locul doi după infecțiile tractului urinar. Copiii cu vârsta cuprinsă între 3 și 9 ani sunt mai des bolnavi.
Băieții se confruntă cu inflamație imună în rinichi de 2 ori mai des decât fetele. În unele cazuri, patologia se dezvoltă la 10-14 zile după infecția copiilor suferiți. Pe lângă bărbații și femeile adulte, glomerulonefrita cronică este rezultatul unui proces imunologic acut în rinichi.
Manifestări clinice, forme, semne identice.
Tratamentul este mai puțin agresiv datorită vârstei.
Glomerulonefrita cronică la copii tratează un doctor nefrolog.
Prevenirea exacerbărilor în glomerulonefrită cronică Se reduce la salubria în timp util a focului de inflamație, controlul regulat al indicatorilor clinici de laborator, respectarea dietei, evitând hipotermia, trecerea la timp a terapiei.
Prognoza pentru glomerulonefrită cronică în funcție de opțiunea morfologică
Modificări minime GN - siguranța funcției renale în 5 ani - 95%;
Membranul GG - siguranța funcției renale în 5 ani - 50-70%
FSGS - Siguranța funcției renale în 5 ani - 45-50%
Mesangioproliferativă - Siguranța funcției renale în 5 ani - 80%
Membrană-proliferativă - Siguranța funcției renale în 5 ani - 45 - 60%
Durata vieții depinde de varianta clinică a bolii și de caracteristicile stării funcționale a rinichilor.
O prognoză favorabilă pentru versiunea latentă (furnizată tratament în timp util), dubioasă în versiuni hematurice și hipertonice.
Prognoza este nefavorabilă cu glomerulonefrită nefrotică și amestecată.
Site-ul oferă informații de referință exclusiv pentru a vă familiariza. Diagnosticul și tratamentul bolilor trebuie să fie sub supravegherea unui specialist. Toate medicamentele au contraindicații. Consultarea unui specialist este obligatorie!
Ce este glomerulonefrita?
 Glomerulonefrită. - Acesta este un prejudiciu de rinichi bilateral, de regulă, natura autoimună. Numele patologiei provine din termenul "glomerul" ( sinonim - încurcă), care denotă unitatea funcțională a rinichiului. Aceasta înseamnă că glomerulonefrita este afectată de principalele structuri funcționale ale rinichilor, ca rezultat al insuficienței renale care se dezvoltă rapid.
Glomerulonefrită. - Acesta este un prejudiciu de rinichi bilateral, de regulă, natura autoimună. Numele patologiei provine din termenul "glomerul" ( sinonim - încurcă), care denotă unitatea funcțională a rinichiului. Aceasta înseamnă că glomerulonefrita este afectată de principalele structuri funcționale ale rinichilor, ca rezultat al insuficienței renale care se dezvoltă rapid. Statistici privind glomerulonefrita
Până în prezent, glomerulonefrita suferă de la 10 la 15 pacienți adulți la 10.000 de persoane. În frecvența detectării între toate patologiile renale, această boală ocupă locul 3. Glomerulonefrita poate fi diagnosticată în rândul pacienților de orice grup de vârstă, dar cea mai adesea boala are loc la persoanele care nu au ajuns la 40 de ani.Printre populația masculină, această boală este dezvăluită la 2 - 3 ori mai des. La copii, printre toate bolile renale achiziționate, glomerulonefrita are 2 loc. Potrivit statisticilor, această patologie acționează ca cea mai frecventă cauză a dizabilităților, care se dezvoltă datorită insuficienței renale cronice. Aproximativ 60% dintre pacienții cu glomerulonefrită acută dezvoltă hipertensiune arterială. La copii în cazuri de 80%, forma ascuțită a acestei boli provoacă diverse tulburări cardiovasculare.
Recent, frecvența de diagnostic a glomerulonefritei între rezidenții din diferite țări crește. Acest lucru se datorează deteriorarea situației de mediu, precum și o scădere generală a imunității în rândul populației, care este o consecință a nerespectării recomandărilor privind un stil de viață sănătos.
Cauzele glomerulonefritei
 Până în prezent, glomerulonefrita este considerată a fi o boală autoimună. Baza dezvoltării sale este daunele renale imunocomplex, care se dezvoltă după o infecție bacteriană sau virală transferată. Prin urmare, glomerulonefrita este numită și jad rece sau boală renală post-infecțioasă. Aceste nume reflectă patogeneza bolii - rinichii sunt uimiți, după ce o persoană a suferit o boală infecțioasă. Cu toate acestea, medicamentele pot provoca, de asemenea, dezvoltarea medicamentelor glomerulonefrită, toxinelor.
Până în prezent, glomerulonefrita este considerată a fi o boală autoimună. Baza dezvoltării sale este daunele renale imunocomplex, care se dezvoltă după o infecție bacteriană sau virală transferată. Prin urmare, glomerulonefrita este numită și jad rece sau boală renală post-infecțioasă. Aceste nume reflectă patogeneza bolii - rinichii sunt uimiți, după ce o persoană a suferit o boală infecțioasă. Cu toate acestea, medicamentele pot provoca, de asemenea, dezvoltarea medicamentelor glomerulonefrită, toxinelor. Mecanismul de dezvoltare a glomerulonefritei
Inițial, corpul cade infecție, care poate provoca angină, bronșită, pneumonie sau alte boli respiratorii. Microorganismul patogenic, în acest caz, streptococul hemolitic beta este perceput de organism ca un corp străin ( Științifică - ca antigen). Consecința aceasta este producția de anticorpi cu organism propriu ( proteine \u200b\u200bspecifice) Împotriva acestor antigene. Cu cât este mai lungă infecția în organism, cu atât mai mulți anticorpi produc corpul. Ulterior, anticorpii sunt conectați la antigeni, formând complexe imune. Inițial, aceste complexe circulă în sânge, dar apoi se așează treptat pe rinichi. Ținta pentru complexe imune este membrana nefronă.Cântând pe membrane, complexele imune activează sistemul de complimentare și lansați o cascadă de reacții imunologice. Ca urmare a acestor reacții pe membrana nefronă, sunt depuse diferite celule imunocompetente care le dăunează. Astfel, principalele funcții ale rinichiului sunt încălcate - filtrarea, aspirația și secreția.
Patogeneza ( mecanisme de educație) Poate fi exprimată condiționat în următoarea schemă - infecție - producția de anticorpi de către organismul anticorpilor - activarea sistemului de complement - producția de celule imunocompetente și sedimentarea acestora în membrana bazală - educație
Se infiltrează din neutrofile și alte celule - leziunea membranei bazale a Nefronului - o încălcare a funcției renale.
Cauzele dezvoltării glomerulonefritei sunt:
- angina și alte infecții streptococice;
- medicamente;
- toxine.
Această cauză a glomerulonefritei este cea mai frecventă, astfel încât termenul este cel mai adesea folosit pe termenul glomerulonefritei fluxului de stradă. Cauzele glomerulonefritei post-the-flux sunt tulpini patogene ale grupărilor streptococice A. Printre acestea, beta hemolitic streptococcus merită o atenție deosebită. Acesta este un microorganism gram pozitiv și fix, care apare peste tot. La o anumită concentrare, este pe membranele mucoase umane. Transferul în principal este aerogenic ( aer-Drip.) și calea alimentară. Acest microorganism produce multe toxine, și anume deoxiribonuclează, hemolizină, streptokinază A și B, streptolizină, hialuronidază. De asemenea, are un complex antigenic extins. Se datorează structurii sale antigenice și produselor de toxine pentru semnificația medicală Streptococci clasat pe locul al doilea după Staphylococcus.
Cea mai frecventă boală cauzată de Streptococcus este o angină sau amigdalofarygită. Aceasta este o boală infecțioasă acută cu leziunea membranei mucoase și a țesutului limfatic ( migdale.) Lucruri. Începe brusc cu o creștere accentuată a temperaturii corpului la 38 - 39 de grade. Principalele simptome sunt durerea în gât, simptome generale de intoxicație, stratul de migdale cu o floare purulentă de culoare albă gălbuie. Leucocitoza este observată în sânge, creșterea SE ( eritrocite rata de sedimentare), apariția proteinei C reactive. În timpul bolii, sunt înregistrate teste bacteriologice pozitive. Alsina însăși este rar periculoasă în sine, cea mai mare parte a tuturor este periculoasă cu complicațiile sale. Principalele complicații ale furtului streptococic sunt glomerulonefrite postopregococice, șoc toxic, febra reumatică.
Cu toate acestea, pentru glomerulonefrita post-finisare nu este suficient de un singur episod de angină. De regulă, sunt necesare mai multe episoade de boală sau așa-numita angină streptococică recurentă. În acest caz, sensibilizarea este treptat ( creșterea sensibilității) Organismul este Streptococus antigen și producerea de anticorpi. După fiecare episod al bolii, se produc titrii ( concentraţie) Anticorpi anti-implicit. În același timp, copiii sunt extrem de rare posibil prin dezvoltarea glomerulonefritei după un singur episod de angină.
Difterie
Difsteria se numește o boală infecțioasă acută care curge cu deteriorarea de preferință la mucoasa Nasophack. Agentul cauzal difterie este chopperul difteric sau lefball bagheta. Acest microorganism are proprietăți patogene puternice și produce, de asemenea, exotoxină. S-a relaxat la sânge, exotoxina este distribuită cu fluxul sanguin în întreaga corp. El este capabil să lovească inima, sistemul nervos, mușchii. Difsteria este, de asemenea, afectată de rinichi. Cu toate acestea, este cel mai adesea afectat de tranșee, iar canalele renale. Astfel, există o imagine a nefrozei și nu glomerulonefrită. Glomerulonefrita acută este observată în hypeleitoxic ( fulger) Forma difteriei. Din punct de vedere clinic, el se manifestă prin edem, hematuria ( sânge în urină), o scădere bruscă a diureei zilnice ( urina totală alocată).
Viruși
Infecția virală joacă, de asemenea, un rol important în dezvoltarea glomerulonefritei. Boala virală transferată anterior este a doua frecvență ( după infecția streptococică) Cauza glomerulonefritei. Cel mai adesea, dezvoltarea glomerulonefritei provoacă astfel de viruși ca adenovirusuri, ecou, \u200b\u200bvirusul cocsificat. Structura complexă a virușilor acționează ca antigeni. De asemenea, glomerulonefrita la copii poate fi o consecință a unui varicexpox ( morile de vânt) sau vapotita epidemică ( ghimbir) .
Medicamente
În prezent, înfrângerea medicamentului a rinichilor este din ce în ce mai gasit. Deci, unele medicamente au un efect nefrotoxic, ceea ce înseamnă selectivitatea lor la rinichi. Printre aceste medicamente, sunt implicate și sulfonamidele și preparatele din rândul penicillinului. Prima categorie de medicamente include sulfatiazol, sulfacil sodiu și la al doilea - D-penicilamină și derivații săi. Medicamentele de sulfanimidă pot afecta diferite structuri de rinichi, cu dezvoltarea ulterioară a Uralopatiei obstructive ( boli în care curentul de urină este deranjat) sau rinichi hemolitic.
Cu toate acestea, prima valoare a mecanismului aspectului edem este proteinuria. Pierderea proteinelor de către organism duce la ieșirea fluidului din sânge și impregnarea țesuturilor cu acest lichid ( adică la formarea edemului). În mod normal, albumina ( veverițe cu greutate moleculară mare) Sângele este păstrat în nave lichide. Dar când glomerulonefrita, pierderea masivă a acestor proteine \u200b\u200bcu urină apare, ca urmare a căreia concentrația serică scade. Cu cât albumina rămâne mai mică în sânge, cu atât mai mare se mișcă fluidul din sângele din țesut, iar umflarea mai masivă.
Glomerulonefrita se manifestă nu numai de semne externe, ci și de abaterile de la analiza sângelui și a urinei. Și dacă pacientul nu poate determina modificările din sângele sângelui, atunci unele abateri în analiza urinei sunt vizibile cu ochiul liber.Semne de laborator glomerulonefrită
Semn | Manifestări |
Hematuria. (sânge în urină) | Este un simptom obligatoriu al glomerulonefritei acute. Poate fi două specii - macro și micro. Aproape jumătate dintre pacienți au o macrohematurie, în care sângele din urină este vizibil cu ochiul liber. Restul pacienților are o microhematurie, în care sângele din urină poate fi dezvăluit numai prin metoda de laborator. |
Proteinuria. (proteină în urină ) | Este, de asemenea, un simptom obligatoriu al glomerulonefritei. Severitatea acestui sindrom de laborator depinde de forma bolii. Astfel, atunci când glomerulonefrita cu sindrom nefrotic, proteinuria este mai mare de 3,5 grame pe zi și se desfășoară, în principal din cauza albuminei. În sindromul nefritic, secreția de proteine \u200b\u200bcu urină este mai mică de 3,5 grame. |
Leukocyturia. (leucocite în urină) | Acest semn de laborator este marcat de mai mult de jumătate dintre pacienți. Practic se manifestă într-o perioadă ascuțită a bolii. |
Cylindria.(prezența în urină a cilindrilor) | Cilindrii se numesc substanțe formate din celulele sanguine. Cele mai multe ori cilindrii leucocite și eritrocite sunt detectate. |
Sindroame cu glomerulonefrită
 În funcție de forma de glomerulonefrită în imaginea sa clinică, acelea sau alte sindroame pot prevala. Principalele sindroame din cadrul glomerulonefritei sunt sindrom nefritic și nefrotic.
În funcție de forma de glomerulonefrită în imaginea sa clinică, acelea sau alte sindroame pot prevala. Principalele sindroame din cadrul glomerulonefritei sunt sindrom nefritic și nefrotic. Sindromul nefritic.
Sindromul nefritic este un complex de simptome, care apare cu glomerulonefrită proliferativă și extracapilară. Începutul sindromului Jade este întotdeauna ascuțit, ceea ce o deosebește de alte sindroame în timpul glomerulonefritei.Simptomele sindromului Jade sunt:
- sânge în urină ( hematuria.) - apare brusc și cel mai adesea macroscopic, adică este vizibil cu ochiul liber;
- proteină în urină ( proteinuria.) - mai puțin de 3 grame pe zi;
- reducerea diureei zilnice - până la oliguria ( volumul zilnic de urină mai mică de 500 de mililitri) sau chiar la Anururia ( mene 50 mililitri urină pe zi);
- Întârzierea fluidului în organism și formarea edemei - este, de obicei, moderată și nu atât de pronunțată, ca și în cazul sindromului nefrotic;
- o scădere bruscă a filtrării renale și dezvoltarea insuficienței renale acute.
Sindrom nefrotic
Sindromul nefrotic este un complex de simptome pentru care proteina din urină este caracterizată, o scădere a concentrației de proteine \u200b\u200bdin sânge și edem pronunțat. Dezvoltarea sindromului nefrotic este, de obicei, graduală și nu atât de furtună ca un sindrom nefritic.Cel mai strălucitor și pronunțat semn al sindromului nefrotic este proteinuria sau proteina în urină. Pierderea zilnică a proteinei este mai mare de 3,5 grame, ceea ce denotă pierderea masivă a proteinelor de către organism. În acest caz, proteinuria este implementată în principal din cauza albuminei, a proteinelor cu greutate moleculară mare. Astfel, serul de sânge uman conține două tipuri de proteine \u200b\u200b( două fracțiuni) - albumină și globuline. Prima fracțiune este proteinele cu densitate ridicată încât, în majoritatea cazurilor, dețin apă în pat vascular, adică menține presiunea oncotică.
A doua fracțiune de proteine, participă la menținerea unui răspuns imun și nu are un astfel de efect asupra presiunii oncotice ca primă. Astfel, este albumina care deține apă în sânge. Prin urmare, atunci când sunt în cantități mari cu urină, apa din sânge este în țesătură. Acesta este principalul mecanism de formare a edemului. Cele mai multe albume sunt pierdute, umflarea mai masivă. De aceea o astfel de umflare este formată cu sindrom nefrotic.
A doua caracteristică a sindromului nefrotic este hipoalbuminemia și hiperlipidemia. Primul semn indică o concentrație redusă de proteine \u200b\u200bîn sânge și cea de-a doua concentrație ridicată a lipidelor ( gras) în sânge.
Tipuri de glomerulonefrită
 Imaginea clinică, precum și viteza cu care se dezvoltă simptomele depind de tipul de glomerulonefrită. Astfel, imaginea clinică distinge glomerulonefrita acută și cronică. Conform criteriilor morfologice, este izolată glomerulonefrita membrană-proliferativă, membrană, în mișcare rapidă.
Imaginea clinică, precum și viteza cu care se dezvoltă simptomele depind de tipul de glomerulonefrită. Astfel, imaginea clinică distinge glomerulonefrita acută și cronică. Conform criteriilor morfologice, este izolată glomerulonefrita membrană-proliferativă, membrană, în mișcare rapidă. Glomerulonefrită acută
Glomerulonefrita acută clasică se dezvoltă într-o singură săptămână după boala infecțioasă. Deci, la început, persoana se îmbolnăvește cu amigdalofarygită ( angina.). Se plânge de durere în gât, frisoane și lobi în organism. Cauza ultimelor două simptome este o creștere accentuată a temperaturii corpului la 38 și, uneori, până la 39 de grade. Durerea poate fi atât de pronunțată încât face dificilă înghițirea. Cu o examinare medicală a ZEV, gâtul este roșu strălucitor, iar migdalele sunt acoperite cu o flare albă sau gălbui. O săptămână mai târziu, pacientul începe să se simtă mai bine și pare să se recupereze. Cu toate acestea, după 7-10 zile după o angină, se produce deteriorarea - temperatura este din nou înviat, starea generală este mai gravă, iar cea mai importantă - diureza zilnică cade brusc ( volumul urinei alocate scade). După câteva zile, urina dobândește o umbră roșie murdară sau culoarea "peeling-urilor de carne". Culoarea de urină vorbește despre un astfel de simptom ca hematuria, ceea ce înseamnă apariția sângelui în urină.Evidelele apar foarte repede, iar tensiunea arterială crește ( mai mult de 120 milimetri de pilon de mercur). Edemul renal este un semn precoce al glomerulonefritei și se găsește la 70 - 90% dintre pacienți. O caracteristică distinctă a edemei este severitatea lor maximă în orele de dimineață și o scădere a serii, ceea ce le distinge în mod semnificativ de inimile de origine cardiacă. La atingerea umflăturii moi și calde. Inițial, edemul este localizat periorbital, adică în jurul ochilor.
Apoi, există o tendință de a acumula lichid în cavitatea pleurală, abdominală, pericardă. Astfel, pleurite, pericarde, ascite sunt formate. Datorită întârzierii fluidului din organism și acumularea acestuia în diferite cavități, pacienții într-un timp scurt sunt adăugați în greutate cu 10-20 kilograme. Cu toate acestea, chiar înainte de aceste edeme vizibile, lichidul poate sta în mușchi și țesutul subcutanat. Deci, există edeme ascunse, care sunt, de asemenea, implicate în îmbunătățirea greutății corporale. Cu glomerulonefrita edemului apare foarte repede, dar poate dispare rapid.
Hipertensiune arteriala ( creșterea tensiunii arteriale) Cu glomerulonefrită acută, se observă 70% dintre pacienți. Cauza dezvoltării sale este întârzierea apei în organism, precum și activarea sistemului de angiotensină renină. Dacă presiunea se ridică brusc, atunci există o hipertensiune arterială acută, poate fi complicată de insuficiența cardiacă acută. Creșterea treptată a presiunii duce la hipertrofie ( crește) Începutul oficiilor inimii.
De regulă, glomerulonefrita se desfășoară din greu cu dezvoltarea oliguriei ( reducerea eliberării urinare). Un curs extrem de grav al bolii poate fi însoțit de Anuria - o încetare completă a aportului de urină în vezică. Această condiție este de urgență în medicină, deoarece conduce rapid la dezvoltarea uremiei. Uremia este o autointoxicare acută a corpului ca urmare a acumulării de amoniac și alte baze de azot. Rar glomerulonefrită acută a fost șters. În acest caz, boala se manifestă prin modificare numai în testele de urină ( prezența de proteine \u200b\u200bși celulele roșii din sânge în ea). Acesta este motivul pentru care medicii recomandă fiecare angină să efectueze analiza elementară a urinei. Glomerulonefrita cu un început rapid apare mai des la copii și adolescenți. Formele latente ale bolii sunt caracterizate în principal pentru femeile însărcinate. Este important să știți că orice glomerulonefrită acută ( fie că este vorba de o formă latentă sau pronunțată) poate merge la cronică.
Condițional în dezvoltarea glomerulonefritei alocă mai multe etape.
Etapele glomerulonefritei acute sunt:
- etapa manifestărilor inițiale - manifestată prin creșterea temperaturii, slăbiciunii, a oboselii crescute, în general, simptome de intoxicare;
- stadiul pachetului de boală - durează de la 2 la 4 săptămâni, toate simptomele glomerulonefritei ( oliguria, sânge în urină, umflături) exprimate maxim;
- etapa de dezvoltare inversă a simptomelor - începe cu restaurarea diureei zilnice și reducerea edemului, tensiunea arterială este redusă în continuare;
- etapa de recuperare - durează de la 2 la 3 luni;
- etapa de tranziție la glomerulonefrită cronică.
Glomerulonefrită cronică
Glomerulonefrita acută incompletă tinde să se miște în cronică. Riscul unei astfel de tranziții este cel mai înalt în corpul infecției cronice din organism. Poate fi otită ( inflamația urechii medii), sinuzită, amigdalită cronică ( adică angina). De asemenea, dezvoltarea glomerulonefritei cronice contribuie la condiții nefavorabile de locuințe - o temperatură redusă în mod constant, o muncă fizică severă, lipsa somnului. De regulă, forma cronică a bolii este continuarea glomerulonefritei acute. Cu toate acestea, glomerulonefrita cronică poate fi în mod independent boala primară. Poate dura mai mulți ani și, în cele din urmă, duce la creșterea rinichilor și rezultatul fatal al insuficienței renale cronice.În dezvoltarea glomerulonefritei cronice, alocați mai multe forme.
Formă nefrică de glomerulonefrită cronică
Acest formular se caracterizează printr-o combinație de sindrom nefrotic cu semne de leziuni renale inflamatorii. În același timp, patologia pe termen lung se manifestă exclusiv simptomatica sindromului nefrotic. Nu există durere în regiunea lombară, temperatura, leucocitoza în sânge și alte semne de inflamație. Doar câțiva ani mai târziu există semne de glomerulonefrită - celulele roșii din sânge apar în urină, cilindri, semne de inflamație sunt detectate în sânge. Este demn de remarcat faptul că, în progresia insuficienței renale cronice, simptomele sindromului nefrotic scade - edemul scade, diureza este restabilită parțial. Dar, în același timp, tensiunea arterială este în creștere, progresează insuficiența cardiacă. Latent ( ascuns) Forma bolii are loc în cazuri mai mici de 10%. Se manifestă prin simptomele slabe expuse ale sindromului urinar fără a crește tensiunea arterială, proteinuria, hematuria și edemul. În ciuda simptomelor ascunse și leneșide, boala se termină încă cu insuficiență renală, uremia. Ultimul stat este o etapă terminală, care este însoțită de intoxicarea corpului prin componente ale urinei.
Forma hipertensivă a glomerulonefritei cronice
Această formă a bolii are loc la 20% dintre pacienții cu glomerulonefrită cronică. Uneori poate fi o consecință a formei latente a glomerulonefritei acute, dar uneori se poate dezvolta ca o boală independentă. Simptomul principal este hipertensiunea arterială persistentă, reacția slabă la tratament. În timpul zilei, tensiunea arterială poate fluctua puternic - să scadă și să crească dramatic. Consecința unei tensiuni arteriale cu mult grafice este o creștere a departamentelor cardiace de stânga și dezvoltarea insuficienței cardiace stângi.
Forma mixtă de glomerulonefrită cronică
Cu această formă de glomerulonefrită în clinică, două sindrom sunt prezente în același timp - nefrotic și hipertonic.
Forma hematurică a glomerulonefritei cronice
Este o formă malignă și rapid progresivă a bolii, dar, din fericire, se găsește numai în 5 - 6% din cazuri. Simptomul principal este hematuria rezistentă, adică există sânge în urină. Ca rezultat, pacientul dezvoltă anemie ( hemoglobina și celulele roșii din sânge sunt reduse în sânge).
Toate formele de glomerulonefrită cronică recuperează periodic ( exacerba), uneori luând imaginea glomerulonefritei acute. De regulă, exacerbările sunt marcate în toamnă și primăvară. Factori exteriori, cum ar fi supercooling sau stres, pot provoca exacerbarea bolilor cronice. Cel mai adesea, glomerulonefrita cronică recuperează după infecția streptococică, anchina elementară.
Alte forme de glomerulonefrită
Există câteva forme de glomerulonefrită, care diferă în caracteristicile morfologice.Formele de glomerulonefrită pentru caracteristicile morfologice sunt:
- figerogresing formează glomerulonefrită;
- forma proliferativă mezangiotică de glomerulonefrită;
- membrană-proliferativă formă de glomerulonefrită;
- membrana formează glomerulonefrită;
- glomerulonefrită cu schimbări minime.
Se caracterizează prin formarea și depunerea suplimentară în așa-numita capsulă de avion. Acestea sunt servite din fibrină și celule sanguine ( monocite, limfocite). Cu locația sa, ei stoarce buclele capilare și o parte din gennet de buclă ( element structural al Nefronului). Deoarece glomerulonefrita progresează, cantitatea de fibrină crește, ceea ce duce la obturarea completă ( ardere) Membrane și formarea necrozei.
Glomerulonefrita proliferativă mezangiotică
Acest tip de glomerulonefrită este caracterizat prin proliferare ( aranjament) Celulele mezangiotice în pandande și vase de rinichi. Celulele Mesangium sunt celule care sunt situate între capilare. Creșterea acestor celule duce ulterior la o încălcare a funcției renale și la dezvoltarea sindromului nefrotic. Apare mai intensă proliferarea, cu atât mai rapid progresul simptomelor clinice - creșterea tensiunii arteriale, funcția renală este redusă. În acest caz, creșterea celulelor poate apărea atât segmentală, cât și difuză.
Membrană-proliferativă glomerulonefrită
Acest tip de glomerulonefrită se caracterizează prin depunerea de fibrină și celule imunocompetente în structurile de țesut conjunctiv situat între capilarele gloms vasculare. Aceasta duce la schimbări secundare în membrana bazală.
Glomerulonefrită membranoasă
Caracteristica principală a acestei forme de glomerulonefrită este schimbarea membranei bazale, precum și formarea depozitelor ( depozite), care sunt situate sub endoteliul vaselor de sânge. Ulterior, aceste depozite efectuează sub formă de spini ( "Dinți"), îngroșarea cu membrana și provocând scleroză ( omurare.) Clashing.
Glomerulonefrită cu schimbări minime
Acest tip de glomerulonefrită se găsește cel mai adesea la copii. Aceasta este cea mai benignă formă a bolii, deoarece schimbările de pe partea glomerului în același timp.