Гемолитическая болезнь новорожденных (ГБН) представляет собой весьма распространенное заболевание. Примерно у 0,6% родившихся детей регистрируют данную патологию. Несмотря на развитие различных методов лечения, летальность от этого заболевания достигает 2,5%. К сожалению, об этой патологии распространено большое количество научно необоснованных “мифов”. Для глубинного понимания процессов, происходящих при гемолитической болезни, необходимо знание нормальной и патологической физиологии, а также, безусловно, акушерства.
Что такое гемолитическая болезнь новорожденных?

ГБН является следствием конфликта между иммунной системой матери и ребенка. Заболевание развивается из-за несовместимости крови беременной женщины к антигенам на поверхности эритроцитов плода (в первую очередь, это ). Проще говоря, на них содержатся такие белки, которые распознаются организмом матери, как чужеродные. Именно поэтому в организме беременной женщины начинаются процессы активации ее иммунной системы. Что же происходит? Итак, в ответ на попадание незнакомого белка происходит биосинтез специфических молекул, способных связаться с антигеном и “обезвредить” его. Данные молекулы называются антителами, а соединение антитела и антигена называют иммунными комплексами.

Однако, для того, чтобы немного приблизиться к истинному пониманию определения ГБН, необходимо разобраться в системе крови человека. Давно известно, что в составе крови содержатся разные виды клеток. Наибольшая численность клеточного состава представлена эритроцитами. На современном уровне развития медицины известно не менее 100 различных систем антигенных белков, представленных на мембране эритроцита. Наиболее хорошо изучены следующие: , резус, Келл, Даффи. Но, к сожалению, весьма распространено ошибочное суждение, что гемолитическая болезнь плода развивается только по групповым или резусным антигенам.
Отсутствие накопленных знаний о мембранных эритроцитарных белках вовсе не означает, что именно к данному антигену у беременной женщины исключена несовместимость. В этом и заключается разоблачение первого и, пожалуй, самого основного мифа о причинах возникновения данного заболевания.
Факторы, вызывающие иммунный конфликт:

Видео: о понятиях группы крови, резус-фактора и резус-конфликта
Вероятность конфликта если мать резус-негативная, а отец резус-позитивный
Очень часто женщина, имеющая отрицательный резус беспокоится о своем будущем потомстве, даже еще не будучи беременной. Её пугает возможность развития резус-конфликта. Некоторые даже боятся вступить брак с резус-положительным мужчиной.

Но так ли это обосновано? И какова вероятность развития иммунологического конфликта в такой паре?
К счастью, признак о резус-принадлежности кодируется так называемыми аллельными генами. Что это значит? Дело в том, что информация расположена в одних и тех же участках парных хромосом может быть разная:
- Аллель одного гена содержит доминантный признак, который является ведущим и проявляется у организма (в нашем случае – резус-фактор положительный, обозначим его большой буквой R);
- Рецессивный признак, который не проявляется и подавляется доминантным признаком (в рассматриваемом случае – отсутствие резус-антигена, обозначим его маленькой буквой r).
Что нам дает эта информация?
Суть в том, что человек, который является резус-положительным, может содержать в своих хромосомах либо два доминантных признака (RR), либо одновременно доминантный и рецессивный (Rr).
При этом мать, которая резус-негативна, содержит только два рецессивных признака (rr). Как известно, при наследовании каждый из родителей может отдать своему ребенку только один признак.
Таблица 1. Вероятность наследования у плода резус-положительного признака, если отец является носителем доминантного и рецессивного признака (Rr)
Таблица 2. Вероятность наследования у плода резус-положительного признака, если отец является носителем только доминантных признаков (RR)
| Мать (r) (r) | Отец (R) (R) | |
|---|---|---|
| Ребенок | (R)+(r) Резус-позитивный | (R)+(r) Резус-позитивный |
| Вероятность | 100% | 100% |
Таким образом, в 50% случаев иммунного конфликта может и не быть вовсе, если отец является носителем рецессивного признака резус-фактора.
Итак, можно сделать простой и очевидный вывод: в корне неверно суждение о том, что иммунологическая несовместимость непременно должна быть у резус-отрицательной матери и резус-положительного отца. В этом заключается “разоблачение” второго мифа о причинах развития гемолитической болезни плода.
Кроме того, даже если у ребенка все-таки положительная резусная принадлежность, это вовсе не означает, что развитие ГБН неминуемо . Не стоит забывать и о защитных свойствах . При физиологически протекающей беременности плацента практически не пропускает антитела от матери к ребенку. Доказательством служит тот факт, что гемолитическая болезнь возникает только у плода каждой 20-й резус-отрицательной женщины.
Прогноз для женщин с сочетанием отрицательного резуса и первой группы крови

Узнав о принадлежности своей крови, женщины с подобным сочетанием группы и резуса впадают в панику. Но насколько обоснованы эти страхи?
На первый взгляд может показаться, что сочетание “двух зол” создаст высокий риск развития ГБН. Однако, обычная логика здесь не работает. Все наоборот: сочетание этих факторов, как ни странно, улучшает прогноз . И этому есть объяснение. В крови женщины с первой группой крови уже есть антитела, которые распознают чужеродный белок на эритроцитах другой группы. Так заложено природой, эти антитела называются агглютинины альфа и бета, они есть у всех представителей первой группы. И при попадании небольшого количества эритроцитов плода в кровоток матери, они разрушаются уже имеющимися агглютининами. Таким образом, антитела к системе резус-фактора просто не успевают образоваться, ведь их опережают агглютинины.
У женщин с первой группой и отрицательным резусом небольшой титр антител против системы резус, поэтому и гемолитическая болезнь развивается гораздо реже.
Какие женщины находятся в группе риска?
Не будем повторяться, что отрицательный резус или первая группа крови – это уже определенный риск. Однако, важно знать о существовании и других предрасполагающих факторов:

1. Переливание крови у резус-отрицательной женщины в течение жизни
Особенно это актуально для тех, у кого после переливания были различные аллергические реакции. Нередко в литературе можно встретить суждение о том, что риску подвержены именно те женщины, которым переливалась группа крови без учета резус-фактора. Но возможно ли это в наше время? Практически исключена такая вероятность, так как резус-принадлежность проверяется на нескольких этапах:
- Во время взятия крови у донора;
- На станции переливания;
- Лабораторией больницы, где проводится гемотрансфузия;
- Врачом-трансфузиологом, который проводит трехкратную пробу совместимости крови донора и реципиента (лица, которому подлежит переливание).
Возникает вопрос: откуда тогда у женщины возможна сенсибилизация (наличие повышенной чувствительности и антител) к резус-положительным эритроцитам?
Ответ был дан совсем недавно, когда ученые выяснили, что есть группа так называемых “опасных доноров”, в крови которых присутствуют эритроциты со слабо выраженным резус-положительным антигеном. Именно по этой причине их группа определяется лабораториями, как резус-отрицательная. Однако, при переливании подобной крови в организме реципиента могут начать вырабатываться специфические антитела в небольшом объеме, но даже их количества достаточно для того, чтобы иммунная система “запомнила” этот антиген. Поэтому у женщин с подобной ситуацией даже в случае первой беременности может возникнуть иммунный конфликт между организмом ее и ребенка.
2. Повторная беременность
Считается, что во время первой беременности риск развития иммунного конфликта минимальный. А вторая и последующие беременность уже протекают с формированием антител и иммунологической несовместимости. И это действительно так. Но многие забывают, что первой беременностью нужно считать факт развития плодного яйца в организме матери до любого срока.
Поэтому в группе риска находятся женщины, у которых были:
- Самопроизвольные аборты;
- Замершая беременность;
- Медикаментозное, хирургическое прерывание беременности, вакуум-аспирация плодного яйца;
- Внематочная беременность (трубная, яичниковая, брюшная).
Более того, в группе повышенного риска находятся и первобеременные со следующими патологиями:
- Отслойка хориона, плаценты во время данной беременности;
- Формирование позадиплацентарной гематомы;
- Кровотечения при низком предлежании плаценты;
- Женщины, у которых применялись инвазивные методы диагностики (прокалывание плодного пузыря с забором околоплодных вод, взятие крови из пуповины плода, биопсия участка хориона, исследование участка плаценты после 16 недель беременности).
Очевидно, что первая беременность не всегда означает отсутствие осложнений и развития иммунного конфликта. Этот факт развеивает миф о том, что потенциально опасны только вторая и последующие беременности.
В чем разница в гемолитической болезни плода и новорожденного?
Принципиальных различий в этих понятиях нет. Просто гемолитическая болезнь у плода происходит во внутриутробном периоде. ГБН означает протекание патологического процесса уже после рождения ребенка. Таким образом, разница заключается лишь в условиях пребывания малыша: внутриутробно или уже после родов.
Но существует еще одно отличие в механизме течения данной патологии: в период беременности в организм плода продолжают поступать антитела матери, которые приводят к ухудшению состояния плода, в то время как после родов этот процесс прекращается. Именно поэтому женщинам, родивших малыша с гемолитической болезнью, категорически запрещено кормить ребенка грудным молоком . Это нужно для того, чтобы исключить поступление антител в организм малыша и не усугубить течение болезни.
Как протекает заболевание?

Существует классификация, хорошо отражающая основные формы гемолитической болезни:
1. Анемическая – основным симптомом является уменьшение плода, что связано с разрушением эритроцитов () в организме малыша. У такого ребенка имеются все признаки :

2. Отечная форма. Преобладающий признак – это наличие отеков. Отличительной особенностью является отложение избыточного количества жидкости во всех тканях:
- В подкожной клетчатке;
- В грудной и брюшной полости;
- В околосердечной сумке;
- В плаценте (во время внутриутробного периода)
- Также возможны геморрагические высыпания на коже;
- Иногда присутствует нарушение функции свертывания крови;
- Ребенок бледный, вялый, слабый.
3. Желтушная форма
характеризуется , который образуется в результате разрушения эритроцитов. При данном заболевании происходит токсическое поражение всех органов и тканей:
- Наиболее тяжелым вариантом является отложение билирубина в печени и головном мозге плода. Это состояние называют “ядерная желтуха”;
- Характерно желтоватое окрашивание кожи и склеры глаз, что является следствием гемолитической желтухи;
- Является наиболее частой формой (в 90% случаев);
- Возможно развитие сахарного диабета при поражении поджелудочной железы.
4. Сочетанная (самая тяжелая) – представляет собой сочетание всех предыдущих симптомов . Именно по этой причине у данного вида гемолитической болезни наибольший процент летальности.
Как определить степень тяжести заболевания?
Для того, чтобы правильно оценить состояние ребенка, а главное – назначить эффективное лечение, необходимо пользоваться достоверными критериями при оценке степени тяжести.
Методы диагностики
Уже в период беременности можно определить не только наличие данного заболевания, но и даже степень тяжести.

Наиболее распространенными являются методы:
1. Определение титра резусных или групповых антител. Считается, что титр 1:2 или 1:4 не опасен. Но такой подход не во всех ситуациях оправдан. Здесь заключается еще один миф о том, что “чем выше титр, тем хуже прогноз”.
Далеко не всегда титр антител отражает реальную тяжесть заболевания. Иначе говоря, этот показатель весьма относителен. Поэтому оценивать состояние плода необходимо, руководствуясь несколькими методами исследования.
2. УЗИ-диагностика является очень информативным методом. Наиболее характерны признаки:
- Увеличение плаценты;
- Наличие жидкости в тканях: клетчатке, грудной клетке, брюшной полости, отечность мягких тканей головы плода;
- Увеличение скорости кровотока в маточных артериях, в сосудах головного мозга;
- Наличие взвеси в околоплодных водах;
- Преждевременное старение плаценты.
3. Повышение плотности околоплодных вод.
4. При регистрации – признаки и нарушение сердечного ритма.
5. В редких случаях выполняют исследование пуповинной крови (определяют уровень гемоглобина и билирубина). Этот метод опасен преждевременным прерыванием беременности и гибелью плода.
6. После рождения ребенка существуют более простые методы диагностики:
- Взятие крови для определения: гемоглобина, билирубина, группы крови, резус-фактора.
- Осмотр ребенка (при тяжелой степени выражена желтуха и отеки).
- Определение антител в крови ребенка.
Лечение ГБН

Начать лечение данного заболевания можно уже во время беременности, чтобы не допустить ухудшение состояние плода:
- Введение в организм матери энтеросорбентов, например “Полисорб”. Данный препараты способствует уменьшению титра антител.
- Капельное введение растворов глюкозы и витамина Е. Эти вещества укрепляют клеточные мембраны эритроцитов.
- Инъекции кровоостанавливающих препаратов: “Дицинон” (“Этамзилат”). Они нужны для повышения свертывающей способности крови.
- В тяжелых случаях может потребоваться внутриутробное плоду. Однако, эта процедура очень опасна и чревата неблагоприятными последствиями: гибель плода, преждевременные роды и др.
Методы лечения ребенка после родов:

При тяжелой степени заболевания применяют следующие методы лечения:
- Переливание крови. Важно помнить, что для гемотрансфузии используется только “свежая” кровь, дата заготовки которой не превышает трех суток. Эта процедура опасна, но она может спасти жизнь малышу.
- Очищение крови с помощью аппаратов гемодиализа и плазмафереза. Данные методы способствуют выведению из крови токсических веществ (билирубина, антител, продуктов разрушения эритроцитов).
Профилактика развития иммунного конфликта при беременности

Женщинам, входящим в группу риска по развитию иммунологической несовместимости необходимо придерживаться следующих правил, их всего два:
- Стараться не делать аборты, для этого необходимо проконсультироваться с гинекологом для назначения надежных методов контрацепции.
- Даже если первая беременность прошла благополучно, без осложнений, то после родов, в течение 72 часов необходимо ввести антирезусный иммуноглобулин (“КамРОУ”, “ГиперРОУ” и др.). Завершение всех последующих беременностей должно сопровождаться введением этой сыворотки.
Гемолитическая болезнь новорожденного является тяжелым и весьма опасным заболеванием. Однако, не стоит безоговорочно верить всем “мифам” о данной патологии, даже несмотря на то, что некоторые из них уже прочно укоренились среди большинства людей. Грамотный подход и строгая научная обоснованность являются залогом благополучного течения беременности. Кроме того, необходимо уделять должное внимание вопросам профилактики, чтобы максимально избежать потенциально возможных проблем.
Желтуха - визуальное проявление гипербилирубинемии. Билирубин -один из конечных продуктов катаболизма протопорфиринового кольца гема, -накапливаясь в организме в большом количестве, вызывает желтую окраску кожи, слизистых оболочек. При распаде 1 г гемоглобина образуется 34 мг билирубина. У взрослых появляется при уровне билирубина более 25 мкмоль/л, у доношенных новорожденных - 85 мкмоль/л, а у недоношенных - более 120 мкмоль/л.
Транзиторное повышение концентрации билирубина в крови в первые 3-4 дня после рождения отмечается практически у всех новорожденных детей. Примерно у половины доношенных и большинства недоношенных это сопровождается развитием желтушного синдрома. Важной задачей медицинского работника в период наблюдения за состоянием здоровья новорожденного ребенка является разграничение физиологических особенностей и патологических нарушений билирубинового обмена.
Физиологическая желтуха
Клинические критерии:
появляется спустя 24-36 часов после рождения;
нарастает в течение первых 3-4 дней жизни;
начинает угасать с конца первой недели жизни;
исчезает на второй-третьей неделе жизни;
общее состояние ребенка - удовлетворительное;
не увеличены размеры печени и селезенки;
обычная окраска кала и мочи.
Лабораторные критерии:
концентрация билирубина в пуповинной крови (момент рождения) - < 51 мкмоль;
концентрация гемоглобина в крови соответствует норме;
максимальная концентрация общего билирубина на 3-4 сутки в периферической или венозной крови: ≤240 мкмоль/л у доношенных и ≤ 150 мкмоль/л у недоношенных;
общий билирубин крови повышается за счет непрямой фракции;
относительная доля прямой фракции составляет менее 10%.
Патологическая гипербилирубинемия
Имеются при рождении или появляются в первые сутки либо на второй
неделе жизни;
Сочетаются с признаками гемолиза (анемия, высокий ретикулоцитоз, в мазке крови - ядерные эритроидные формы, избыток сфероцитов), бледностью, гепатоспленомегалией;
Длятся более 1 нед. у доношенных и 2 нед. - у недоношенных детей;
Протекают волнообразно (желтизна кожных покровов и слизистых оболочек нарастает по интенсивности после периода ее уменьшения или исчезновения);
Темп прироста (нарастания) неконъюгированного билирубина (НБ, непрямой билирубин) составляет >9 мкмоль/л/ч или 137 мкмоль/л/сут.
Уровень НБ в сыворотке пуповинной крови - >60 мкмоль/л или 85 мкмоль/л- в первые 12 ч жизни, 171 мкмоль/л- на 2-е сутки жизни, максимальные величины НБ в любые сутки жизни превышают 221 мкмоль/л
Максимальный уровень билирубиндиглюкуронида (БДГ, прямой билиру-
бин) - >25 мкмоль/л
Ухудшение общего состояния ребенка на фоне прогрессирующего нарастания желтухи,
Темный цвет мочи или обесцвеченный стул
Физиологическая желтуха - диагноз исключения патологических желтух.
Выделяют четыре основных механизма развития патологической гипербилирубинемии:
1.Гиперпродукция билирубина за счет гемолиза;
2.Нарушение конъюгации билирубина в гепатоцитах;
3.Нарушение экскреции билирубина в кишечник;
4.Сочетанное нарушение конъюгации и экскреции.
В связи с этим с практической точки зрения целесообразно выделять четыре типа желтух :
1) гемолитические;
2) коньюгационные;
3) механические;
4) печеночные.
Гемолитическая болезнь новорожденных (ГБН) - изоиммунная гемолитическая анемия, возникающая в случаях несовместимости крови матери и плода по эритроцитарным антигенам, при этом антигены локализуются матери и плода, в антитела на них вырабатываются в организме матери. ГБН в России диагностируется приблизительно у 0,6% всех новорожденных.
Классификация ГБН предусматривает установление:
Вида конфликта (резус-, АВ0-, другие антигенные системы);
Клинической формы (внутриутробная смерть плода с мацерацией, отечная, желтушная, анемическая);
Степеней тяжести при желтушной и анемической формах (легкая, средней тяжести и тяжелая);
Осложнений (билирубиновая энцефалопатия - ядерная желтуха, другие неврологические расстройства; геморрагический или отечный синдром, поражения печени, сердца, почек, надпочечников, синдром «сгущения желчи», обменные нарушения - гипогликемия и др.);
Сопутствующих заболеваний и фоновых состояний (недоношенность, внутриутробные инфекции, асфиксия и др.)
Этиология. Возникновение конфликта возможно, если мати антиген-отрицательна, а плод антиген-положителен. Известно 14 основных эритроцитарных групповых систем, объединяющих более 100 антигенов, а также многочисленные частные и общие с другими тканями эритроцитарные антигены. ГБН обычно вызывает несовместимость плода и матери по резус- или АВО-антигенам. Установлено, что антигенная система резус состоит из 6 основных антигенов (синтез которых определяют 2 пары генов, расположенных на первой хромосоме), обозначаемых либо С, с; D, d; Ε, е (терминология Фишера), либо Rh", hr", Rho, hr0, Rh", hr" (терминология Виннера). Резус-положительные эритроциты содержат D-фактор (Rho-фактор, по терминологии Виннера), а так называемые резус-отрицательные эритроциты его не имеют. Несовместимость по АВО-антигенам, приводящая к ГБН, обычно бывает при группе крови матери 0(1) и группе крови ребенка А (II). Если ГБН развивается при двойной несовместимости ребенка и матери, т.е. мать О (I) Rh(-), а ребенок А (II) Rh(+) или В (III) Rh (+), то, как правило, она обусловлена А- или В-антигенами. К резус-ГБН приводит обычно предшествующая беременности сенсибилизация резус-отрицательной матери к резус-О-антигену. Сенсибилизирующими факторами являются прежде всего предыдущие беременности (в том числе эк топические и закончившиеся абортами), а потому резус-ГБН, как правило, развивается у детей, родившихся не от первой беременности. При АВО-конфликте этой закономерности не отмечено, и АВО-ГБН может возникнуть уже при первой беременности, но при нарушении барьерных функций плаценты в связи с наличием у матери соматической патологии, гестоза, приведших к внутриутробной гипоксии плода.
Патогенез.
К попаданию антиген-положительных эритроцитов плода в кровоток антиген-отризательной матери предрасполагают предшествующие аборты, выкидыши, внематочная беременность, роды и т.п. При этом орагнизм матери вырабатывает антирезусные или групповые антитела. Неполные антизритроцитарные антитела,относящиеся к иммуноглобулинам класса G, повреждают мембрану эритроцита, приводя к повышению ее проницаемости и нарушению обмена веществ в эритроците. Эти измененные под действием антител эритроциты активно захватываются макрофагами печени, селезенки, костного мозга и преждевременно гибнут, при тяжелых формах болезни гемолиз может быть и внутрисосудистым. Образующееся большое количество НБ, поступающее в кровь, не может быть выведено печенью, и развивается гипербилирубинемия. Если гемолиз не слишком интенсивен при небольшом количестве поступающих материнских антител, печень достаточно активно выводит НБ, то у ребенка в клинической картине ГБН доминирует анемия при отсутствии или минимальной выраженности желтухи. Считается, что если антиэритроцитарные аллоиммунные антитела проникали к плоду длительно и активно в течение беременности до начала родовой деятельности, то развиваются внутриутробная мацерация плода или отечная форма ГБН. В большинстве же случаев плацента предотвращает проникновение аллоиммунных антител к плоду. В момент родов барьерные свойства плаценты резко нарушаются, и материнские изоантитела поступают плоду, что и обусловливает, как правило, отсутствие желтухи при рождении и появление ее в первые часы и дни жизни. Антиэритроцитарные антитела могут поступать ребенку с молоком матери, что увеличивает тяжесть ГБН.
Особенности патогенеза при отечной форме ГБН. Гемолиз начинается с 18-22 нед. беременности, имеет интенсивный характер и приводит к выраженной анемии плода. В результате развивается тяжелая гипоксия плода, которая вызывает глубокие метаболические нарушения и повреждения сосудистой стенки, происходит снижение синтеза альбумина, альбумин и вода перемещаются из крови плода в интерстиций тканей, что формирует общий отечный синдром.
Особенности патогенеза при желтушной форме ГБН. Гемолиз начинается незадолго до родов, быстро и значительно повышается уровень билирубина, что приводит к накоплению его в липидных субстанциях тканей, в частности в ядрах головного мозга, увеличению нагрузки на глюкуронилтрансферазу печени и повышению экскреции конъюгированного (прямого) билирубина, что приводит к нарушению экскреции желчи.
Особенности патогенеза анемической формы ГБН. Анемическая форма ГБН развивается в случаях поступления небольших количеств материнских антител в кровоток плода незадолго до родов. При этом гемолиз не носит интенсивного характера, а печень новорожденного достаточно активно выводит билирубин.
Хотя гипербилирубинемия с НБ приводит к поражению самых разных органов и систем (головной мозг, печень, почки, легкие, сердце и др.), ведущее клиническое значение имеет повреждение ядер основания мозга. Максимально выржено прокрашивание базальных ганглиев, бледного шара, каудальных ядер, скорлупы чечевичного ядра, реже могут быть изменены извилина гиппокампа, миндалины мозжечка, некоторые ядра зрительного бугра, оливы, зубчатое ядро и др.; это состояние, по предложению Г.Шморля (1904), получило название «ядерная желтуха».
Клиническая картина.
Отечная форма - наиболее тяжелое проявление резус-ГБН, Типичным является отягощенный анамнез матери - рождение предыдущих детей в семье с ГБН, выкидыши, мертворождения, недонашиваемость, переливания резус-несовместимой крови, повторные аборты. При ультразвуковом исследовании плода характерна поза Будды - голова вверху, нижние конечности из-за бочкообразного увеличения живота согнуты в коленных суставах, необычно далеко расположены от туловища; «ореол» вокруг свода черепа. Из-за отека значительно увеличена масса плаценты. В норме масса плаценты составляет 1/6-1/7 массы тела плода, но при отечной форме это соотношение доходит до 1:3 и даже 1:1. Ворсинки плаценты увеличены, но капилляры их морфологически незрелые, аномальные. Характерен полигидроамнион. Как правило, матери страдают тяжелым гестозом в виде преэклампсии, эклампсии. Уже при рождении у ребенка имеются: резкая бледность (редко с иктеричным оттенком) и общий отек, особенно выраженный на наружных половых органах, ногах, голове, лице; резко увеличенный в объеме бочкообразный живот; значительные гепато- и спленомегалия (следствие эритроиднойметаплазии в органах и выраженного фиброза в печени); расширение границ относительной сердечной тупости, приглушение тонов сердца. Асцит, как правило, значительный даже при отсутствии общего отека плода. Отсутствие желтухи при рождении связано с выделением НБ плода через плаценту. Очень часто сразу после рождения развиваются расстройства дыхания из-за гипопластических легких или болезни гиалиновых мембран. Причину гипоплазии легких видят в приподнятой диафрагме при гепатоспленомегалии, асците. Нередок у детей с отечной формой ГБН геморрагический синдром (кровоизлияния в мозг, легкие, желудочно-кишечный тракт). У меньшей части этих детей выявляют декомпенсированный ДВС-синдром, но у всех - очень низкий уровень в плазме крови прокоагулянтов, синтез которых осуществляется в печени. Характерны: гипопротеинемия (уровень белка сыворотки крови падает ниже 40-45 г/л), повышение уровня в пуповинной крови БДГ (а не только НБ), тяжелая анемия (концентрация гемоглобина менее 100 г/л), разной степени выраженности нормобластоз и эритробластоз, тромбоцитопения. Анемия у таких детей бывает настолько тяжелой, что в сочетании с гипопротеинемией, повреждением сосудистой стенки может привести к сердечной недостаточности. У выживших после активного лечения детей с врожденной отечной формой ГБН (около половины таких детей умирают в первые дни жизни) нередко развиваются тяжелые неонатальные инфекции, цирроз печени, энцефалопатии.
Желтушная форма - наиболее часто встречающаяся форма ГБН. При рождении могут быть желтушно прокрашены околоплодные воды, оболочки пуповины, первордная смазка. Характерно раннее развитие желтухи, которую замечают либо при рождении, либо в течение 24-36 часов жизни новороденного. Чем раньше появилась желтуха, тем обычно тяжелее течение ГБН. Желтуха имеет преимущественно тепло-желтый цвет. Интенсивность и оттенок желтушной окраски постепенно меняются: вначале апельсиновый оттенок, потом бронзовый, затем лимонный и, наконец, цвет незрелого лимона. Характерны также увеличение печени и селезенки, желтушное прокрашивание склер,слизистых оболочек, нередко наблюдается пастозность живота. По мере повышения уровня НБ в крови дети становятся вялыми, адинамичными, плохо сосут, у них снижаются физиологичные для новорожденныхрефлексы, появляются другие признаки билирубиновой интоксикации.При анализе крови выявляют разной степени выраженности анемию, псевдолейкоцитоз за счет увеличения количества нормобластов и эритробластов, нередко тромбоцитопению, реже лейкемоидную реакцию. Значительно повышено и количество ретикулоцитов (более 5%).
При несвоевременно начатом или неадекватном лечении желтушная форма ГБН может осожнится билирубиновой энцефалопатией и синдромом сгущения желчи. Синдром сгущения желчи диагностируется в том случае, когда желтуха приобретает зеленоватый оттенок, печень увеличивается в размерах по сравнению с предыдущими осмотрами, увеличивается интенсивность окраски мочи.
Билирубиновая энцефалопатия (БЭ) клинически редко выявляется в первые 36 ч жизни, и обычно ее первые проявления диагностируют на 3-6-й день жизни. Первыми признаками БЭ являются проявления билирубиновой интоксикации - вялость, снижение мышечного тонуса и аппетита вплоть до отказа от пищи, монотонный, неэмоциональный крик, быстрое истощение физиологических рефлексов, срыгивания, рвота. Затем появляются классические признаки ядерной желтухи - спастичность, ригидность затылочных мышц, вынужденное положение тела с опистотонусом, негнущимися конечностями и сжатыми в кулак кистями; периодическое возбуждение и резкий «мозговой» высокочастотный крик, выбухание большого родничка, подергивание мышц лица или полная амимия, крупноразмашистый тремор рук, судороги; симптом «заходящего солнца»; исчезновение рефлекса Моро и видимой реакции на сильный звук, сосательного рефлекса; нистагм, симптом Грефе; остановки дыхания, брадикардия, летаргия. Исходом БЭ будут атетоз, хореоатетоз, параличи, парезы; глухота; детский церебральный паралич; задержка психического развития; дизартрия и др.
Факторами риска билирубиновой энцефалопатии являются гипоксия, тяжелая асфиксия (особенно осложненная выраженной гиперкапнией), недоношенность, гипо- или гипергликемия, ацидоз, кровоизлияния в мозг и его оболочки, судороги, нейроинфекции, гипотермия, голодание, гипоальбуминемия, некоторые лекарства (сульфаниламиды, алкоголь, фуросемид, дифенин, диазепам, индометацин и салицилаты, метициллин, оксациллин, цефалотин, цефоперазон).
Анемическая форма диагностируется у 10-20% больных. Дети бледные, несколько вялые, плохо сосут и прибавляют массу тела. У них обнаруживают увеличение размеров печени и селезенки, в периферической крови - разной степени выраженности анемию в сочетании с нормобластозом, ретикулоцитозом, сфероцитозом (при АВО-конфликте). Иногда наблюдается гипогенераторная анемия, т.е. нет ретикулоцитоза и нормобластоза, что объясняется торможением функции костного мозга и задержкой выхода из него незрелых и зрелых форм эритроцитов. Уровень НБ обычно нормальный или умеренно повышенный. Признаки анемии появляются в конце первой или даже на второй неделе жизни.
Диагностика.
Исследования, необходимые для диагностики ГБН, представлены в таблице 3.
Таблица 3.
Исследования беременной и плода при подозрении на
гемолитическую болезнь плода.
|
Обследование |
Показатель |
Характерные изменения при гемолитической болезни плода |
|
Иммунологическое обследование беременной |
Определение титра анти-резус антител |
Наличие титра антител, а также их динамика (повышение или снижение титра) |
|
Измерение объема плаценты |
Увеличение толщины плаценты |
|
|
Измерение количества околоплодных вод |
Многоводие |
|
|
Измерение размеров плода |
Увеличение размеров печени и селезенки, увеличение размеров живота по сравнению с размерами головки и грудной клетки, асцит |
|
|
Доплерометрия плодово-плацентарного маточного кровотока |
Артерия пуповины |
Повышение систоло-диастоличесого отношения индекса резистентности |
|
Средняя мозговая артерия плода |
Повышение скорости кровотока |
|
|
Электрофизиологические методы |
Кардиотокография с определением показателя состояния плода |
Монотонный ритм при среднетяжелой и тяжелой формах гемолитической болезни и « синусоидальный» ритм при отечной форме гемолитической болезни плода |
|
Исследование околоплодных вод (при проведении амниоцентеза) |
Величина оптической плотности билирубина |
Повышение оптической плотности билирубина |
|
Кордоцентез и исследование крови плода |
Гематокрит | |
|
Гемоглобин | ||
|
Билирубин | ||
|
Непрямая проба Кумбса |
Положительная |
|
|
Группа крови плода | ||
|
Резус-фактор плода |
Положительный |
У всех женщин с резус-отрицательной кровью не менее трех раз исследуют титр антирезусных антител. Первое исследование проводят при постановке на учет в женскую консультацию. Оптимально далее провести повторное исследование 18-20 нед., а в III триместре беременности производить его каждые 4 недели. итр резус-антител у матери не позволяет точно предсказать будущую тяжесть ГБН у ребенка, и большую ценность имеет определение уровня билирубина околоплодных водах. Если титр резус-антител 1:16-1:32 и больший, то в 6-28 нед. проводят амниоцентез и определяют концентрацию билирубиноподобных веществ в околоплодных водах. Если оптическая плотность при фильтре 450 мм более 0,18, обычно необходимо внутриутробное заменное переливание крови. Его не проводят плодам старше 32 нед. гестации. Другим методом диагностики врожденной отечной формы ГБН является ультразвуковое исследование, выявляющее отек плода. Он развивается при дефиците уровня гемоглобина у него 70-100 г/л.
Поскольку прогноз при ГБН зависит от собержания гемоглобина и концентрации билирубина в сыворотке крови, в первую очередь необходимо определить эти показатели для выработки дальнейшей врачебной тактики, а затем провести обследование для выявления причин анемии и гипербилирубинемии.
План обследования при подозрении на ГБН:
1. Определение группы крови и резус-принадлежности матери и ребенка.
2. Анализ периферической крови ребенка с оценкой мазка крови.
3. Анализ крови с подсчетом количества ретикулоцитов.
4. Динамическое определение концентрации билирубина в сыворотке кро-
ви ребенка.
5. Иммунологические исследования.
Иммунологические исследования. У всех детей резус-отрицательных матерей в пуповинной крови определяют группу крови и резус-принадлежность, уровень билирубина сыворотки. При резус-несовместимости определяют титр резус-антител в крови и молоке матери, а также ставят прямую реакцию Кумбса (желательно агрегат-агглютинационную пробу по Л.И.Идельсону) с эритроцитами ребенка и непрямую реакцию Кумбса с сывороткой крови матери, анализируют динамику резус-антител в крови матери во время беременности и исход предыдущих беременностей. При АВО-несовместимости определяют титр аллогемагглютининов (к антигену эритроцитов, имеющемуся у ребенка и отсутствующему у матери) в крови и молоке матери, в белковой (коллоидной) и солевой средах, для того чтобы отличить естественные агглютинины (имеют большую молекулярную массу и относятся к иммуноглобулинам класса М, через плаценту не проникают) от иммунных (имеют малую молекулярную массу, относятся к иммуноглобулинам класса G, легко проникающим через плаценту, а после рождения - с молоком, т.е. ответственны за развитие ГБН). При наличии иммунных антител титр аллогемагглютининов в белковой среде на две ступени и более (т.е. в 4 раза и более) выше, чем в солевой. Прямая проба Кумбса при АВО-конфликте у ребенка, как правило, слабоположительная, т.е. небольшая агглютинация появляется через 4-8 мин, тогда как при резус-конфликте выраженная агглютинация заметна уже через 1 мин. При конфликте ребенка и матери по другим редким эритроцитарным антигенным факторам (по данным разных авторов, частота такого конфликта составляет от 2 до 20% всех случаев ГБН) обычно положительна прямая проба Кумбса у ребенка и непрямая - у матери, а также отмечается несовместимость эритроцитов ребенка и сыворотки матери в пробе на индивидуальную совместимость.
Изменения в периферической крови ребенка: анемия, гиперретикулоцитоз, при просмотре мазка крови - избыточное количество сфероцитов (+++, +++++), псевдолейкоцитоз за счет повышенного количества в крови ядерных форм эритроидного ряда.
План дальнейшего лабораторного обследования ребенка включает регулярные определения уровня гликемии (не менее 4 раз в сутки в первые 3-4 дня жизни), НБ (не реже 2-3 раз в сутки до момента начала снижения уровня НБ в крови), плазменного гемоглобина (в первые сутки и далее по показаниям), количества тромбоцитов, активности трансаминаз (хотя бы однократно) и другие исследования в зависимости от особенностей клинической картины.
Таблица 4.
Обследования при подозрении на ГБН.
|
Обследование |
Показатель |
Характерные изменения при ГБН |
|
|
Биохимический анализ крови |
Билирубин (общий, непрямой, прямой) |
Гипербилирубинемия за счет повышения преимущественно непрямой фракции, увелиение прямой фракции при осложненном течении-развитии холестаза |
|
|
Белок (общий и альбумин) |
Гипопротеинемия и гипоальбуминемия уменьшают транспорт билирубина к печени и захват гепатоцитами, поддерживая билирубинемию |
||
|
Активность умеренно повышена при осложненном течении-развитии холестаза |
|||
|
Холестерин |
Повышен при осложненном течении-развитии холестаза |
||
|
Гаммаглутамилтрансфераза, ЩФ |
Активность повышена при осложненном течении-развитии холестаза |
||
|
Общий анализ крови |
Гемоглобин |
Анемия гиперрегенераторная, нормохромная или гиперхромная |
|
|
Эритроциты |
Количество уменьшено |
||
|
Цветовой показатель |
Нормальный или слегка повышен |
||
|
Ретикулоциты |
Повышены |
||
|
Нормобласты |
Повышены |
||
|
Лейкоциты |
Количество может быть повышено в ответ на длительную внутриутробную гипоксию при рано начавшемся гемолизе |
||
|
Тромбоциты |
Количество может быть понижено |
||
|
Резус принадлежность при возможной Rh-сенсибилизации |
Резус принадлежность матери |
Отрицательная |
|
|
Резус принадлежность ребенка |
Положительная |
||
|
Группа крови при возможной АВО-сенсибилизации |
Группа крови матери |
Преимущественно О(I) |
|
|
Группа крови ребенка |
Преимущественно А (II) или В(III) |
||
|
Определение титра антител |
Анти-резус | ||
|
Групповые или |
Иммунные в любом титре или естественные в титре 1024 и выше |
||
|
Прямая реакция Кумбса |
Резус-конфликт |
Положительная |
|
|
АВО-конфликт |
Отрицательная |
||
Диагностические критерии ГБН:
Клинические критерии:
*Динамика желтухи
Появляется в первые 24 часа после рождения (обычно - первые 12 часов);
Нарастает в течение первых 3-5 дней жизни;
Начинает угасать с конца первой-начала второй недели жизни;
Исчезает к концу третьей недели жизни.
*Особенности клинической картины
Кожные покровы при АВ0-конфликте, как правило, ярко желтые, при Rh-конфликте могут иметь лимонный оттенок (желтуха на бледном фоне),
Общее состояние ребенка зависит от выраженности гемолиза и степени гипербилирубинемии (от удовлетворительного до тяжелого)
В первые часы и дни жизни, как правило, отмечается увеличения размеров печени и селезенки;
обычно - нормальная окраска кала и мочи, на фоне фототерапии может быть зеленая окраска стула и кратковременное потемнение мочи.
Лабораторные критерии:
Концентрация билирубина в пуповинной крови (момент рождения) – при легких формах иммунологического конфликта по Rh и во всех случаях AB0-несовместимости - <=51 мкмоль/л; при тяжелых формах иммунологического конфликта по Rh и редким факторам – существенно выше 51 мкмоль/л;
Концентрация гемоглобина в пуповинной крови в легких случаях – на нижней границе нормы, в тяжелых – существенно снижена;
Почасовой прирост билирубина в первые сутки жизни больше 5,1 мкмоль/л/час, в тяжелых случаях – более 8,5 мкмоль/л/час;
Максимальная концентрация общего билирубина на 3-4 сутки в периферической или венозной крови: >> 256 мкмоль/л у доношенных, >>171 мкмоль/л у недоношенных;
Общий билирубин крови повышается преимущественно за счет непрямой фракции,
Относительная доля прямой фракции составляет менее 20%;
снижение уровня гемоглобина, количества эритроцитов и повышение количества ретикулоцитов в клинических анализах крови в течение 1-й недели жизни.
На основании клинических и лабораторных данных выделяют три степени тяжести:
а) Легкая форма гемолитической болезни (1-я степень тяжести) характеризуется некоторой бледностью кожи, незначительном снижением концентрации гемоглобина в пуповинной крови (до 150 г/л), умеренным повышением билирубина в пуповинной крови (до 85,5 мкмоль/л), почасовым приростом билирубина до 4-5 мкмоль/л, умеренное увеличение печени и селезенки менее 2,5 и 1 см соответственно, незначительной пастозностью подкожно-жировой клетчатки.
б) Среднетяжелая форма (2-я степень тяжести) характеризуется бледностью кожных покровов, снижением гемоглобина пуповинной крови в пределах 150-110 г/л, повышением билирубина в пределах 85,6-136,8 мкмоль/л, почасовым приростом билирубина до 6-10 мкмоль/л, пастозностью подкожно-жировой клетчатки, увеличением печени на 2,5 - 3,0 см и селезенки на 1,0 – 1,5 см.
в) Тяжелая форма (3-я степень тяжести) характеризуется резкой бледностью кожных покровов, значительным снижением гемоглобина (менее 110 г/л), значительным повышением билирубина в пуповинной крови (136,9 мкмоль/л и более), генерализованными отеками, наличие симптомов билирубинового поражения мозга любой выраженности и во все сроки заболевания, нарушения дыхания и сердечной деятельности при отсутствии данных, свидетельствующих о сопутствующей пневмо- или кардиопатии.
Дифференциальную диагносику ГБН проводят с наследственными гемолитическими анемиями (сфероцитоз, эллиптоцитоз, стоматоцитоз, дефициты некоторых ферментов эритроцитов, аномалии синтеза гемоглобина), для которых характерно отсроченное (после 24 часов жизни) появление вышеперечисленных клинических и лабораторных признаков, а также изменение формы и размеров эритроцитов при морфологическом исследовании мазка крови, нарушение их осмотической стойкости в динамке, изменение активности ферментов эритроцитов и типа гемоглобина.
Примеры формулировки диагноза.
Гемолитическая болезнь на почве резус-конфликта, отечно-желтушная форма, тяжелая, осложненная синдромом сгущения желчи.
Гемолитическая болезнь на почве конфликта по системе АВО, желтушная форма, средней тяжести, неосложненная.
Современные принципы профилактики и лечения.
Лечение гемолитической болезни плода проводят при резус –изоиммунизации в период внутриутробного развития плода с целью коррекции анемии у плода, предупреждение массивного гемолиза, сохранение беременности до срока достижения плодом жизнеспособности. Применяют плазмаферез и кордоцентез с внутриутробной трансфузией эритроцитарной массы (используют «отмытые» эритроциты 0(II) группы крови, резус-отрицательные).
Тактика ведения при ГБН.
Важным условием для профилактики и лечения гипербилирубинемии у новорожденных является создание оптимальных условий для ранней неонатальной адаптации ребенка. Во всех случаях заболевания новорожденного необходимо заботиться о поддержании оптимальной температуры тела, обеспечении его организма достаточным количеством жидкости и питательных веществ, профилактике таких метаболических нарушений, как гипогликемия, гипоальбуминемия, гипоксемия и ацидоз.
В случаях наличия клинических признаков тяжелой формы гемолитической болезни в момент рождения ребенка у женщины с Rh-отрицательной кровью (выраженная бледность кожи, желтушное прокрашивание кожи живота и пуповины, отечность мягких тканей, увеличение размеров печени и селезенки) показано экстренное проведение операции ЗПК не дожидаясь лабораторных данных. (В этом случае используется техника частичного ЗПК, при которой производится замена 45-90 мл/кг крови ребенка на аналогичный объем донорской эритроцитарной массы 0(1) группы, резус-отрицательной)
В остальных случаях тактика ведения таких детей зависит от результатов первичного лабораторного обследования и динамического наблюдения
С целью предупреждения ЗПК новорожденным с изоиммунной ГБН по любому из факторов крови (проба Кумбса – положительная), у которых отмечается почасовой прирост билирубина более 6,8 мкмоль/л/час, несмотря на проводимую фототерапию, целесообразно назначать стандартные иммуноглобулины для внутривенного введения. Препараты иммуноглобулина человеческого новорожденным с ГБН вводятся внутривенно медленно (в течение 2-х часов) в дозе 0,5-1,0 г/кг (в среднем, 800 мг/кг) в первые часы после рождения. При необходимости повторное введение осуществляется через 12 часов от предыдущего.
Тактика ведения детей с ГБН в возрасте более 24 часов жизни зависит от абсолютных значений билирубина или динамики этих показателей. Необходимо оценить интенсивность желтухи с описанием количества прокрашенных билирубином зон кожи.
При этом следует помнить о наличии относительного соответствия между визуальной оценкой желтухи и концентрацией билирубина: чем большая поверхность кожи имеет желтую окраску, тем выше уровень общего билирубина в крови: Прокрашивание 3-й зоны у недоношенных и 4-й зоны у доношенных новорожденных требуют срочного определения концентрации общего билирубина крови для дальнейшей тактики ведения детей.
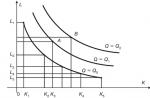
Шкала показаний к заменному переливанию крови (Н.П.Шабалов, И.А.Лешкевич).
По оси ординат - концентрация билирубина в сыворотке крови (в мкмоль/л); по оси абсцисс - возраст ребенка в часах; пунктирная линия - концентрации билирубина, при которых необходимо ЗПК у детей с отсутствием факторов риска билирубиновой энцефалопатии; сплошные линии - концентрации билирубина, при которых необходимо ЗПК у детей с наличием факторов риска билирубиновой энцефалопатии (при АВО- и резус-конфликте соответственно)

Гемолитическая болезнь плода и новорожденного (ГБН)
МКБ 10: P55
Год утверждения (частота пересмотра): 2016 (пересмотр каждые 3 года)
ID: КР323
Профессиональные ассоциации:
- Российская ассоциация специалистов перинатальной медицины
Утверждены
Российской Ассоциацией специалистов перинатальной медицины 2016 г.
Согласованы
Научным советом Министерства Здравоохранения Российской Федерации__ __________201_ г.
новорожденный
фототерапия
операция заменное переливание крови
ядерная желтуха
водянка плода
резус – изоиммунизация плода и новорожденного
АВО - изоиммунизация плода и новорожденного
Список сокращений
АГ? антиген
АД? артериальное давление
АЛТ? аланинаминотрансфераза
АСТ? аспартатаминотрансфераза
АТ? антитело
БЭ? билирубиновая энцефалопатия
ГБН? гемолитическая болезнь новорожденных
ГГТ? гамма-глютамилтранспептидаза
ДВС? диссеминированное внутрисосудистое свертывание крови
КОС? кислотно-щелочное состояние
МКБ? международная классификация болезней -10
ОБ? общий билирубин
ОЗПК? операция заменного переливания крови
ОРИТН? отделение реанимации и интенсивной терапии новорожденных
ОЦК? объем циркулирующей крови
ПИТН - палата реанимации и интенсивной терапии новорожденных
СЗП- свежезамороженная плазма
ФТ? фототерапия
ЧД? частота дыхания
ЧСС? частота сердечных сокращений
ЩФ? щелочная фосфатаза
Hb ? гемоглобин
IgG ? иммуноглобулин G
IgM ? иммуноглобулин M
Термины и определения
– изоиммунная гемолитическая анемия, возникающая в случаях несовместимости крови матери и плода по эритроцитарным антигенам, при этом антигены локализуются на эритроцитах плода, а антитела к ним вырабатываются в организме матери.
1. Краткая информация
1.1 Определение
Гемолитическая болезнь плода и новорожденного (ГБН) – изоиммунная гемолитическая анемия, возникающая в случаях несовместимости крови матери и плода по эритроцитарным антигенам (АГ), при этом АГ локализуются на эритроцитах плода, а антитела (АТ) к ним вырабатываются в организме матери .
1.2 Этиология и патогенез
Возникновение иммунологического конфликта возможно, если на эритроцитах плода присутствуют антигены, отсутствующие на мембранах клеток у матери. Так, иммунологической предпосылкой для развития ГБН является наличие резус-положительного плода у резус-отрицательной беременной. При иммунологическом конфликте вследствие групповой несовместимости у матери в большинстве случаев определяется O (I) группа крови, а у плода A (II) или (реже) B (III). Более редко ГБН развивается из-за несовпадения плода и беременной по другим групповым (Дафф, Келл, Кидд, Льюис, MNSs и т.д.) системам крови.
К попаданию эритроцитов плода в кровоток матери и возникновению иммунологического конфликта в случаях антигенной несовместимости по факторам крови предрасполагает предшествовавшая изосенсибилизация, вследствие абортов, выкидышей, внематочной беременности, родов, при которых иммунная система матери вырабатывает антитела к эритроцитарным антигенам. Если АТ относятся к иммуноглобулинам класса G (к подклассам IgG1, IgG3, IgG4) ? они беспрепятственно проникают через плаценту. С увеличением их концентрации в крови повышается вероятность развития гемолитической болезни плода и новорожденного. Антитела подкласса IgG2 обладают ограниченной способностью трансплацентарного транспорта, антитела класса IgM, к которым относятся в том числе?- и?-агглютинины, не проникают через плаценту.
Реализация ГБН по резус-фактору, как правило, происходит обычно при повторных беременностях, а развитие ГБН в результате конфликта по групповым факторам крови возможно уже при первой беременности. При наличии иммунологических предпосылок для реализации обоих вариантов ГБН чаще развивается по системе АВО. При этом возникновение гемолиза вследствие попадания в кровь ребенка II группы материнских анти-А- антител встречается чаще, чем при попадании в кровь ребенка III группы анти-В-антител. Однако в последнем случае проникновение анти-В-антител приводит к более тяжелому гемолизу, нередко требующему заменного переливания крови . Тяжесть состояния ребенка и риск развития ядерной желтухи при ГБН по АВО-системе менее выражены по сравнению с ГБН по резус-фактору. Это объясняется тем, что групповые антигены А и В экспрессируются многими клетками организма, а не только эритроцитами, что приводит к связыванию значительного количества антител в некроветворных тканях и препятствует их гемолитическому воздействию .
1.3 Эпидемиология
ГБН в России диагностируется приблизительно у 0,6% всех новорожденных.
1.4 Коды по МКБ 10
Гемолитическая болезнь плода и новорожденного (P55):
P55.0 - Резус – изоиммунизация плода и новорожденного
P55.1 - АВО - изоиммунизация плода и новорожденного
P55.8 - Другие формы гемолитической болезни плода и новорожденного
P55.9 - Гемолитическая болезнь плода и новорожденного неуточненная
1.5 Классификация
1.5.1 По конфликту между матерью и плодом по системе АВО и другим эритроцитарным факторам крови:
- несовместимость по системе АВО;
- несовместимость эритроцитов матери и плода по резус- фактору;
- несовместимость по редким факторам крови.
1.5.2 По клиническим проявлениям выделяют формы заболевания:
отечная (гемолитическая анемия с водянкой);
желтушная (гемолитическая анемия с желтухой);
анемическая (гемолитическая анемия без желтухи и водянки).
1.5.3 По степени тяжести желтухи в желтушной форме:
средняя тяжесть;
тяжелую степень.
1.5.4 По наличию осложнений:
билирубиновая энцефалопатия: острое поражение центральной нервной системы;
ядерная желтуха: необратимое хроническое поражение центральной нервной системы;
синдром сгущения желчи;
геморрагический синдром.
2. Диагностика
2.1 Жалобы и анамнез
- При сборе анамнеза рекомендуется обратить внимание на:
резус- принадлежность и группа крови матери;
инфекции во время беременности и родов;
наследственные заболевания (дефицит Г6ФДГ, гипотиреоз, другие редкие заболевания);
наличие желтухи у родителей;
наличие желтухи у предыдущего ребенка;
вес и гестационный возраст ребенка при рождении;
вскармливание ребенка (недостаточное вскармливание и/или рвота).
2.2 Физикальное обследование
Отечная форма ГБН
Общий отечный синдром (анасарка, асцит, гидроперикард), выраженная бледность кожи и слизистых, гепатомегалия и спленомегалия, желтуха отсутствует или слабо выражена. Возможен геморрагический синдром, развитие ДВС синдрома.
Желтушная форма ГБН
При рождении могут быть желтушно прокрашены околоплодные воды, оболочки пуповины, первородная смазка. Характерно раннее развитие желтухи, бледность кожных покровов и видимых слизистых оболочек, увеличение печени и селезенки.
Анемическая форма ГБН
На фоне бледности кожных покровов отмечают вялость, плохое сосание, тахикардию, увеличение размеров печени и селезенки, возможны приглушенность тонов сердца, систолический шум.
Осложнения ГБН
Ядерная желтуха – билирубиновая интоксикация- вялость, снижение аппетита, срыгивания, патологическое зевание, мышечная гипотония, исчезновение 2 фазы рефлекса Моро, далее возникает клиника энцефалопатии – опистотонус, «мозговой» крик, выбухание большого родничка, судороги, патологическая глазодвигательная симптоматика – симптом «заходящего солнца», нистагм. Синдром сгущения желчи – желтуха приобретает зеленоватый оттенок, печень увеличена, насыщенный цвет мочи.
2.3 Лабораторная диагностика
- Рекомендуется по Rh-фактору установление уже в первые часы жизни ребенка на основании анамнеза (прирост титра анти-D антител у Rh(–)
Всем женщинам с отрицательным резус-фактором во время беременности рекомендуется определение уровня иммунных АТ в крови в динамике .
Коментарии: ГБН по АВ0-системе, как правило, не имеет специфических признаков в первые часы после рождения.
Если кровь матери характеризуется отрицательным резус-фактором или принадлежностью к О (I) группе, новорожденному рекомендуется обязательно проводить исследование концентрации общего билирубина в пуповинной крови и определение группы и резус-фактора крови
- Групповая и резус принадлежность крови матери и ребенка.
- Общий анализ крови.
- Биохимический анализ крови (общий билирубин и фракции, альбумин, уровень глюкозы; другие параметры (фракции билирубина, кислотно-щелочное состояние (КОС), электролиты и др.) - по показаниям);
- Серологические тесты: Реакция Кумбса.
Комментарии: Прямая проба Кумбса становится положительной при наличии фиксированных антител на поверхности эритроцитов, что, как правило, наблюдается при ГБН по резус-фактору. Из-за небольшого количества фиксированных на эритроцитах антител, при ГБН по АВО чаще наблюдается слабо положительная прямая проба Кумбса в первые сутки жизни, которая уже может стать негативной через 2-3 дня после рождения.
Непрямая проба Кумбса предназначена для выявления неполных антител, присутствующих в исследуемой сыворотке. Это более чувствительный тест для выявления материнских изоантител, чем прямая проба Кумбса. Непрямая проба Кумбса может применяться в индивидуальных случаях, когда причина гемолиза неясна.
Следует помнить, что выраженность реакции Кумбса не коррелирует с тяжестью желтухи! (Уровень доказательности D)
2.4 Инструментальная диагностика
- Рекомендуется провдение УЗИ брюшной полости;
- Рекомендуется нейросонография.
2.5 Иная диагностика
- Рекомендуется провести лабораторное ииследование крови:
кровь на ИФА (на наличие инфекции);
кровь на ПЦР (на наличие инфекции);
коагулограмма;
бактериологическое исследование крови.
3. Лечение
3.1 Консервативное лечение
Комментарии: Особенности проведения ФТ при ГБН:
Возможно применение как стандартных ламп, так и фиброоптической и светодиодной ФТ, целесообразно комбинировать несколько методов ФТ;
Источник света располагается на расстоянии 50 см над ребенком. Для усиления эффекта фототерапии лампа может быть приближена на расстояние 10-20 см от ребенка при постоянном наблюдении медицинского персонала и контроле температуры тела ;
Проведение фототерапии при ГБН (особенно у детей с риском ОЗПК) должно выполняться в непрерывном режиме;
Поверхность тела ребенка на фоне ФТ должна быть максимально открыта. Подгузник может быть оставлен на месте;
Глаза и половые органы должны быть защищены светонепроницаемым материалом;
Суточный объем жидкости, который ребенок получает энтерально или парентерально, необходимо увеличить на 10-20% по сравнению с физиологической потребностью ребенка;
Спустя 12 часов после окончания фототерапии необходимо выполнить контрольное исследование билирубина;
Фототерапия проводится до, во время (при помощи фиброоптической системы) и после операции заменного переливания крови.
Рекомендуется внутривенное введение иммуноглобулина человека нормального. Высокие дозы стандартных иммуноглобулинов блокируют Fc-рецепторы клеток ретикуло-эндотелиальной системы и тем самым позволяют снизить гемолиз и, следовательно, уровень билирубина, что в свою очередь уменьшает число ОЗПК .
Комментарии: Препараты иммуноглобулина человеческого новорожденным с ГБН вводятся по следующей схеме:
в первые часы жизни новорожденного внутривенно медленно (по возможности, в течение 2 часов), но с обязательным соблюдением требований инструкции к лекарственному препарату;
доза? 0,5-1,0 г/кг (в среднем 0,8 г/кг)*
*В случае назначения дозы иммуноглобулина, превышающей указанную в инструкции к препарату, необходимо как можно подробнее обосновать данное действие в истории болезни и оформить коллегиальное разрешение на проведение ребенку терапии «Off-label». Применение терапии «вне инструкции» («off-label») также требует обязательного оформления добровольного информированного согласия законного представителя пациента, в котором подробно разъясняются особенность применения такой терапии, возможные риски и побочные явления, а также разъясняется право отказаться от проведения терапии «off-label»;
повторное введение иммуноглобулина при необходимости осуществляется через 12 часов от предыдущего;
введение иммуноглобулина при ГБН возможно в течение первых 3 суток жизни.
Комментарии: Исключение составляют случаи, когда грудного молока недостаточно, чтобы увеличить суточный объем на 10-20%. Если состояние ребенка не позволяет увеличить объем жидкости энтерально, только тогда проводится инфузионная терапия.
Введение альбумина человека. Доказательств того, что инфузия альбумин человека увеличивает долгосрочные исходы у детей с тяжелой гипербилирубинемией нет, поэтому его рутинное применение не рекомендуется .
Фенобарбитал** – эффект при ГБН не доказан, применение не допустимо .
Другие медикаментозные средства (препараты группы гепатопротекторов) – применение при ГБН не доказано и не допустимо.
3.2 Хирургическое лечение
Комментарии: Показания для ОЗПК:
в случае появления клинических симптомов острой билирубиновой энцефалопатии (мышечный гипертонус, опистотонус, лихорадка, «мозговой» крик) заменое переливание крови проводится независимо от уровня билирубина;
при ГБН, вызванной изолированным резус-конфликтом используется Rh- отрицательная одногруппная с кровью ребенка ЭМ и СЗП по возможности АВ (IV) группы крови в соотношении ЭМ к СЗП - 2:1;
при ГБН, вызванной изолированным групповым конфликтом, используется ЭМ первой (I) группы, совпадающая с резус-принадлежностью эритроцитов ребенка и одногруппная или АВ (IV) группы СЗП в соотношении 2:1;
при несовместимости крови матери и крови ребенка по редким факторам необходимо использовать кровь от индивидуально подобранных доноров.
При ГБН используют только свежеприготовленную ЭМ (срок хранения не более 72 часов);
ОЗПК проводится в асептических условиях в отделении интенсивной терапии или операционной;
Во время операции должен быть обеспечен мониторный контроль за частотой сердцебиений, дыхания, артериальным давлением, насыщением гемоглобина кислородом, температурой тела. Перед началом операции пациенту вводится назогастральный зонд;
Переливание производят через пупочную вену с помощью поливинилового катетера (№ 6, 8, 10). Глубина введения катетера зависит от массы тела пациента (не более 7 см.).
Расчет объема для ОЗПК
V общий = m?ОЦК?2, где V- объем, m- масса тела в кг,
ОЦК – для недоношенных – 100-110 мл/кг, для доношенных – 80-90 мл/кг.
Пример: ребенок массой тела 3 кг.
Общий объем (V общ.) = 3?85?2 = 510 мл
Абсолютный объем эритроцитов (V абс.), необходимый для получения Ht 50% V общий: 2 = 510: 2 = 255 мл
Фактический объем ЭМ
(V эр.массы) = Vабс: 0,7 (примерный Ht эритроцитов) = 255: 0,7 = 364 мл
Фактический объем СЗП = V общ. - V эр. Массы = 510 – 364 = 146 мл
Вначале через катетер выпускают 10 мл крови, которую используют для определения концентрации билирубина. Затем вводят такой же объем донорской крови со скоростью 3-4 мл/мин.
Введение и выведение крови чередуются объемом 20 мл у доношенных и 10 мл у недоношенных детей.
Объем одной эксфузии-инфузии не должен превышать 5-10% ОЦК. Общая продолжительность операции составляет около 2-х часов.
После операции провести ОАМ и через два часа по окончании трансфузии рекомендуется определить концентрацию глюкозы в крови.
Об эффективности проведенной ОЗПК свидетельствует более, чем двукратное снижение концентрации билирубина в конце операции.
4. Реабилитация
- Рекомендуется проведение реабилитационных мероприятий:
неонатальный уход;
исключительно грудное вскармливание;
медицинский отвод от профилактических прививок на 1 месяц.
5. Профилактика и диспансерное наблюдение
5.1 Профилактика
Рекомендована профилактика Rh-иммунизации после родов Rh-отрицательным родильницам, не имеющим анти-резусных антител, родивших резус-положительного ребенка. Выполняется в первые 72 часа после родов путем введения 300 мкг анти-Д(Rh)-иммуноглобулина .
- Рекомендовано:
- наблюдение врача-педиатра участкового, врача общей практики;
- каждый месяц контроль ОАК;
- в 6 месяцев детям после ОЗПК – кровь на ВИЧ;
- вопрос о профилактических прививках решают после 6 месяцев жизни.
6. Дополнительная информация, влияющая на течение и исход заболевания
Дополнительные факторы, повышающие риск развития билирубиновой энцефалопатии:
- Факторы, повышающие проницаемость ГЭБ для билирубина: гиперосмолярность крови, ацидоз, кровоизлияния в мозг, нейроинфекции, артериальная гипотензия.
- Факторы, повышающие чувствительность нейронов головного мозга к токсическому действию неконъюгированного билирубина: недоношенность, тяжелая асфиксия, голодание, гипогликемия, анемия.
- Факторы, снижающие способность альбумина крови прочно связывать неконъюгированный билирубин: недоношенность, гипоальбуминемия, инфекция, ацидоз, гипоксия, повышение уровня неэстерифицированных жирных кислот в крови, использование сульфаниламидов, фуросемида, фенитоина, диазепама, индометацина, салицилатов, полусинтетических пеницилинов, цефалоспоринов.
Критерии оценки качества медицинской помощи
|
Критерии качества |
Уровень достоверности доказательств |
||
|
Выполнено исследование уровня общего билирубина и уровня общего гемоглобина в пуповинной крови у новорожденного при рождении (при отрицательном резус факторе и/или группы крови 0(I) у матери) |
|||
|
Выполнено определение основных групп крови (A, B, 0) и определение резус-принадлежности у новорожденного в пуповинной крови при рождении |
|||
|
Выполнен прямой антиглобулиновый тест (прямая проба Кумбса) и/или непрямой антиглобулиновый тест (тест Кумбса) |
|||
|
Выполнено повторное исследование уровня общего билирубина и определен почасовой прирост общего билирубина не позднее 6 часов и 12 часов от момента рождения |
|||
|
Выполнен общий (клинический) анализ крови с определением количества ретикулоцитов7% |
|||
|
Выполнена фототерапия кожи и/или операция заменного переливания крови после оценки уровня общего билирубина в зависимости от массы тела при рождении (при наличии показаний) |
1 | А | |
|
Выполнена операция частичного заменного перелевания крови не позднее 3 часов от момента рождения (при отечной форме гемолитической болезни) |
Список литературы
- Неонатология. Национальное руководство. Краткое издание / под ред. акад. РАМН Н.Н. Володина. ? М. : ГЭОТАР-Медиа, 2013. ? 896 с.
- Новые технологии в диагностике, лечении и профилактике гемолитической болезни плода и новорожденного, Коноплянников А.Г. Автореферат на соискание ученой степени доктора медицинских наук, Москва 2009
- Отечная форма гемолитической болезни новорожденных (диагностика, лечение, отдаленные результаты), Чистозвонова Е.А. Автореферат на соискание ученой степени кандидата медицинских наук, Москва 2004
- Приказ Минздрава России от 1 ноября 2012 г. N 572н «Об утверждении Порядка оказания медицинской помощи по профилю «акушерство и гинекология (за исключением использования вспомогательных репродуктивных технологий)».
- Приказ Минздрава России от 15 ноября 2012 года N 921н «Об утверждении Порядка оказания медицинской помощи по профилю «неонатология».
- Приказ Минздрава России от 2 апреля 2013 г. N 183н «Об утверждении правил клинического использования донорской крови и (или) ее компонентов».
- Шабалов Н.П. Неонатология / Н.П.Шабалов. ? 5-е изд., испр. и доп., в 2 томах. ? М.: МЕДпресс-информ, 2009. ? 1504 с.
- ABM Clinical protocol 22: Guidelines for management of jaundice in the breastfeeding infant equal to or greater than 35 weeks gestation // Breastfeeding medicine. ? 2010. ? Vol. 5. ? N 2. ? P. 87-93.
- Alcock G.S., Liley H. Immunoglobulin infusion for isoimmune haemolytic jaundice in neonates (Cochrane Review). In: The Cochrane Library, Issue 2, 2004. Chichester, UK: John Wiley & Sons, Ltd.
- Altunyurt S., Okyay E., Saatli B., Canbahishov T., Demir N., Ozkan H. Neonatal outcome of fetuses receiving intrauterine transfusion for severe hydrops complicated by Rhesus hemolytic disease // Int. J. Gynaecol. Obstet. ? 2012. ? Vol. 117. ? N 2. ? P. 153-156.
- Barrington K.J., Sankaran K. Canadian Paediatric Society Fetus and Newborn Committee Abridged version // Paediatr Child Health. ? 2007. ? Vol. 12. ? P. 1-12.
- Buonocore G.,Bracci R., Weindling M. Neonatology: A Practical Approach to Neonatal Management, 2012
- Christensen RD, Henry E. Hereditary spherocytosis in neonates with hyperbilirubinemia // Pediatrics. ? 2010. ? Vol. 125. ? N 1. ? P. 120-125.
- Gleason C.A., Devaskar S.U. Avery’s diseases of the newborn // 9th Ed. Elsevier Saunders. ? 2011. ? 1520 p.
- Gomella T.L. Neonatology: Management, Procedures, On-Call Problems, Diseases, and Drugs // 7th edition; Medical Publishing Division. ? 2013. ? 1113 p.
- Hudon L., Moise K.J.Jr., Hegemier S.E., et al. Long-term neurodevelopmental outcome after intrauterine transfusion for the treatment of fetal hemolytic disease // Am J Obstet Gynecol. ? 1998. ? Vol. 179. ? N 4. ? Р. 858-863.
- Kaplan M., Na"amad M., Kenan A., et al. Failure to predict hemolysis and hyperbilirubinemia by IgG subclass in blood group A or B infants born to group O mothers // Pediatrics. ? 2009. ? Vol. 123. ? N 1. ? e132-137.
- Maisels M.J.,Watchoko J.F. Neonatology: A Practical Approach to Neonatal Management/ Treatmen of Hyperbilirubinemia- 2012- P 629
- Management of Hyperbilirubinemia in the Newborn Infant 35 or More Weeks of Gestation // Pediatrics. ? 2004. ? Vol. 114. ? P. 297-316.
- Mary Beth Ross, Pedro de Alarcon. Hemoliytic Disease of Fetus and Newborn. NeoReviews Vol.14 No.2 February 2013
- Matthews D.C., Glader B. Erythrocyte disorders in infancy // In: Avery’s diseases of the newborn. Ninth edition. Elsevier-Saunders. ? 2012. ? P. 1087-1092.
- Miqdad A.M., Abdelbasit O.B., Shaheed M.M., Seidahmed M.Z., Abomelha A.M., Arcala O.P. Intravenous immunoglobulin G (IVIG) therapy for significant hyperbilirubinemia in ABO hemolytic disease of the newborn // J Matern Fetal Neonatal Med. ? 2004. ? Vol. 16. ? P. 163-166.
- Moise K.J. Jr. Management of Rhesus alloimmunization in pregnancy // Obstet Gynecol. ? 2008. ? Vol. 112. ? P. 164-176.
- Smits-Wintjens V.E.H.J., Walther F.J., Lopriore E. Rhesus haemolytic disease of the newborn: Postnatal management, associated morbidity and long-term outcome // Seminars in Fetal & Neonatal Medicine. ? 2008. ? Vol. 13. ? P. 265-271.
- Steiner L.A., Bizzarro M.J., Ehrenkranz R.A., Gallagher P.G. A decline in the frequency of neonatal exchange transfusions and its effect on exchange-related morbidity and mortality // Pediatrics. ? 2007. ? Vol. 120. ? N 1. ? Р. 27-32.
- Wagle S., Deshpande P.G., Itani O., Windle M.L., Clark D.A., Wagner C.l. Rosenkrantz T. Hemolytic Disease of Newborn. Updated: Sep 26, 2014. http://emedicine.medscape.com/article/974349
- Oxford handbook of Neonatology Ed. Fox G., Hoque N., Watts T // Oxford, New York, Oxford University Press, 2010. - 523.
Приложение А1. Состав рабочей группы
Антонов А.Г. ?
Аронскинд Е.В. ?
Байбарина Е.Н. ?
Володин Н.Н. ? д.м.н., академик РАН, Президент Российской ассоциации специалистов перинатальной медицины, ФГБУ «Федеральный научный клинический центр детской гематологии, онкологии и иммунологии имени Дмитрия Рогачева» Минздрава России.
Дегтярев Д.Н. ?
Дегтярева А.В. ?
Ковтун О.П. ?
Мухаметшин Ф.Г. ?
Паршикова О.В. ?
Врач -Неонатология;
Врач-Анестезиология-реаниматология;
Врач-Педиатрия.
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств: доказательной базой для рекомендаций являются публикации, вошедшие в Кохрановскую библиотеку, базы данных MEDLINE и EMBASE. Глубина поиска составляла 25 лет.
Методы, использованные для оценки качества и силы доказательств:
консенсус экспертов;
Таблица П1 – Уровни достоверности доказательств в соответствии с международными критериями
Таблица П2 – Уровни убедительности рекомендаций
Индикаторы доброкачественной практики (Good Practice Points – GPPs):
Экономический анализ:
анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Внешняя экспертная оценка;
Внутренняя экспертная оценка.
Приложение А3. Связанные документы
Международная классификация болезней, травм и состояний, влияющих на здоровье, 10-го пересмотра (МКБ-10) (Всемирная организация здравоохранения) 1994.
Номенклатура медицинских услуг (Министерство здравоохранения и социального развития Российской Федерации) 2011.
Федеральный закон «Об основах охраны здоровья граждан в Российской Федерации» от 21.11.2011 № 323 Ф3.
Перечень жизненно необходимых и важнейших лекарственных препаратов на 2016 г. (Распоряжение Правительства РФ от 26.12.2015 № 2724-р.)
Порядок оказания медицинской помощи по профилю «неонатология» (Приказ Минздрава России от 15 ноября 2012 г. N 921н).
Приложение Б. Алгоритмы ведения пациента
Тактика ведения детей с ГБН в возрасте более 24 часов жизни:
зависит от абсолютных значений билирубина (табл. 1) или динамики этих показателей.
при появлении желтухи в течение первых 24 часов жизни – неотложное исследование ОБ, дальнейшая тактика ведения зависит от величины почасового прироста билирубина;
заказать необходимые препараты крови (плазма + эрмасса), стабилизировать жизненно важные функции организма.
При наличии иммунологической несовместимости крови матери и будущего ребенка возможно возникновение гемолитической болезни плода (новорожденного) - заболевания, при котором происходит усиленный распад эритроцитов. Вследствие развития указанного процесса поражаются различные органы и система кроветворения малыша.
информация Несовместимость крови беременной женщины и плода может быть как по резус-фактору (при ), так и по группам крови. Наиболее тяжело протекает гемолитическая болезнь, причиной которой является .
Клинические формы
Различают три основные клинические формы гемолитической болезни новорожденных:
- Легкая - без желтухи и водянки. Характеризуется небольшим увеличением селезенки и печени, бледностью кожного покрова, отсутствием .
- Средняя - с желтухой: наиболее часто встречающаяся форма. Проявляется увеличением печени в размере, поражением центральной нервной системы, возникновением и нарушениями движения глазных яблок.
- Тяжелая - с желтухой и водянкой. Отличается появлением генерализованного отека, увеличением печени и селезенки, сердечной недостаточностью и анемией.
Причины
Гемолитическая болезнь может возникнуть у плода под влиянием следующих факторов:
- Резус-отрицательный фактор крови матери при резус-положительном факторе плода . Возможен и противоположный вариант несовместимости по этому показателю, но в более редких случаях.
- Различие в группах крови матери и ребенка (например, при первой группе у матери и наличии антител к антигенам А и В).
важно При наличии резус-конфликта тяжесть протекания гемолитической болезни увеличивается с каждыми последующими родами. В случае несовместимости по группам крови количество антител увеличивается в период протекания беременности.
Проявления
Гемолитическая болезнь плода (новорожденного) характеризуется появлением следующих симптомов:
- желтуха на второй-третий день с момента рождения;
- увеличение селезенки и печени в размере;
- отек тканей при внутриутробном развитии плода или после рождения ребенка;
- судорожные подергивания мышц и глаз, генерализованные судороги;
- бледность кожного покрова.
При гемолитической болезни у ребенка могут быть диагностированы глухота, параличи, парезы (ослабление произвольных движений), нарушения психических функций.
Диагностика
Гемолитическую болезнь устанавливают с помощью следующих методов:
- определение резус-фактора и титр резус-антител в ;
- (УЗИ) плода с целью возможного выявления увеличения размера печени, утолщения стенок , многоводия или водянки;
- амниоцентез – исследование путем проведения пункции плодного пузыря с целью определения количества антител, уровня билирубина и группы крови будущего малыша;
- кордоцентез – забор крови пуповины плода для проведения анализа.
Лечение
В случае подтверждения диагноза применяют следующие методы лечения заболевания:
- гемотрансфузия – переливание крови в брюшную полость плода или в пуповинную вену под контролем УЗИ (процедуру проводят, начиная с 18 недели беременности);
- назначение фенобарбитала новорожденному или беременной женщине за две недели до предполагаемой даты родов;
- проведение фототерапии с целью разрушения токсичного билирубина;
- введение сывороток, плазмофорез, пересадка лоскута кожи во время беременности для недопущения роста антител;
- заменное переливание крови ребенку в течение первых двух дней после рождения;
- назначение новорожденному витаминов группы В .
Кормить ребенка грудью разрешается не ранее, чем с 20-дневного возраста, после исчезновения резус-антител из молока матери.
Профилактика
Профилактику гемолитической болезни плода желательно проводить еще до наступления беременности.
важно Чтобы снизить вероятность развития указанного заболевания, женщинам с резус-отрицательным фактором крови настоятельно рекомендуется избегать абортов, особенно при первой беременности.
Заключение
Гемолитическая болезнь является достаточно серьезным заболеванием, которое может привести к тяжелым последствиям в развитии малыша. Даже если у будущей мамы резус-фактор отрицательный, не следует отчаиваться. Регулярное проведение всех назначенных обследований и строгое следование всем пунктам лечения позволит минимизировать возможный ущерб для плода и повысить вероятность рождения здорового ребенка.
– заболевание, характеризующееся гемолизом эритроцитов плода из-за изосерологической несовместимости матери и плода по системе Rh (реже по AB0, Kell-cellano, Lutheran, HLA Lewis и др.)
Патогенез ГБН
Попадание в кровоток матери Rh АГ (при внематочной беременности; самопроизвольном и искусственном прерывании беременности, родах; преэклампсии; ПОРНП, травмах живота, оперативном родоразрешении; инвазивных процедурах в полость матки; переливание несовместимой крови в анамназе)
Выработка IgM
Повторное попадание Rh АГ
Сенсибилизация организма матери
Массивная продукция IgG
Проникновение из кровотока матери к плоду
Взаимодействие с АГ эритроцитов плода
Гемолиз → образование непрямого билирубина
↓ ↓
Анемия Накопление билирубина → поражение ГМ
↓ ↓ ↓
Усиленный синтез эритропоэтина Желтуха Энцефалопатия
Возникновение экстрамедуллярных кровотечений в печени, селезенке, надпочечниках, плаценте, кишечнике
Обструкция портальной и пуповиной вен
Портальная гипертензия
Нарушение функции печени
Гипербилирубинемия, гипопротеинемия
↓коллоидно-осмотического давления крови
Асцит, отеки у плода
Компенсаторное повышается сердечный выброс и МОС
Формирование гипердинамического типа кровообращения
Гипертрофия миокарда
Прогрессирующая тканевая гипоксия и ацидоз
Таким образом, анемия и гипербилирубинемия – основные симптомы ГБП, а при тяжелых формах водянка плода.
Клиника: Специфической клиники нет, диагностируют на основании лабораторных и инструментальных обследованиях.
Диагностика:
- Изучение анамнеза
- Определение титра эритроцитарных АТ в периферической крови матери с начальных сроков беременности: 1 раз в месяц до 32 недель, 1 раз в 2 недели с 32-35 неделю, после 35 недели 1 раз в 1 неделю. АТ выявляются с помощью непрямой/прямой реакции Кумбса.
Титр АТ во время беременности может быть без изменений, может быть повышен или понижен.
Ведение беременных при изоиммунизации:
- Ранняя диагностика ГБП.
- Определение срока и метода родоразрешения.
- С ранних сроков беременности определение Rh АТ и их титра на протяжении всей беременности.
- Если есть ОАГ анамнез и титр выше 22 в 22-23 недели решить вопрос о проведении инвазивных диагностических процедур.
УЗИ:
- Увеличение толщины плаценты от срока беременности на 0,5-1 см
- Увеличение размеров печени и селезенки плода
- Многоводие
- Расширение вен пуповины, более 10 мм
- Асцит у плода
- Кардиомегалия, перикардиальный выпот
- Гидроторакс, гидроцефалия
У беременных до 32 недель 1 раз каждые 4 недели. После 32недель каждые 2 недели, при подозрении на тяжелую форму между каждым УЗИ 1-3 дня, что бы не упустить время для родоразрешения.
УЗДГ — ведущий метод в диагностике анемии плода, это исследование мозгового кровотока по средней мозговой артерии и функциональное состояние плода. Скорость более 1,5 свидетельствует о развитии гипердинамического типа кровообращения – тяжелая форма.
Амниоцентез – исследование амниотической жидкости, взятой с помощью тонкой иглы через прокол в животе.
Показания: гибель детей от ГБП в предыдущих родах; наличие детей перенесших заменое переливание крови; наличие титра; мертворожденные в анамнезе.
При ГБП за счет гемолиза эритроцитов происходит увеличение оптической плотности билирубина в амниотической жидкости.
Кордоцентез – пункция пуповины плода. Кровь плода исследуют на группу и резус принадлежность, уровень гемоглобина и гематокрита, билирубина.
Кардиотокография – мониторирование плода ежедневно.
Внутриутробное внутрисосудистое переливание крови плоду. Показания: гемоглобин и гематокрит 15 % и более по отношению к гестационной норме. Используют эритроцитарную массу 0(I) группы Rh – со сроком хранения не более 24 часов.