Разрыв матки - редко встречающееся патологическое состояние в медицине, заключающееся в нарушении целостности тела матки в период родовой деятельности или во время беременности. Встречается в 0,1-0,01% от всех случаев (чаще всего в третьем триместре). Для такого осложнения характерен очень высокий уровень смертности плода и роженицы - 40% и 5% соответственно.
В современной медицине принята классификация разрывов матки по Л. Персианинову, существующая с 1964 года. За основу берутся различные показатели.
По временному отрезку:
- в период вынашивания плода;
- во время родовой деятельности.
По патогенетическому симптому:
- Самопроизвольный: механический тип (из-за препятствия в родовых путях), гистопатический (из-за нарушений тканей стенок матки), механогистохимический (сочетание 1 и 2 типов).
- Насильственный: травматический (случайное физическое повреждение или грубое вмешательство во время родовой деятельности), смешанный (совмещение перерастяжения нижнего сегмента и травмирующего вмешательства).
По типу клинического протекания:
- угрожающий;
- начавшийся;
- свершившийся.
По месту возникновения:
- отрывание матки от сводов;
- нижней части органа;
- тела матки;
По характеру нарушения целостности ткани:
- надрыв;
- неполный - без проникновения в брюшную полость;
- полный - с проникновением в брюшную полость.
Дифференциация разрывов важна на этапе выбора способов оказания первой медицинской помощи.
Причины
Выделяют несколько групп причин, провоцирующих разрыв матки.
Изменение тканей органа на клеточном уровне. Самая распространенная причина - более 90% от всех случаев. К изменениям относят присутствие областей трофических нарушений миометрия (из-за частых хирургических операций - кесарево сечение, выскабливание, более 3-х родов), частые эндометриты , рубцы .
Физический барьер для плода: анатомические и физиологические особенности роженицы и ребенка, мешающие нормальному прохождению плода через родовые пути. К таким особенностям относят: крупный плод, гидроцефалия, аномалии строения таза, наличие опухолей различной этиологии в области половых путей, асинклитическое вставление головки, неправильное положение плода (поперечное и разгибательное).
Насильственное воздействие. Самая редко распространенная причина. Нарушение целостности органа наступает в результате чрезмерного давления на орган специальными инструментами или руками во время вмешательства. Также сюда относят излишне продолжительную стимуляцию, поворот ребенка при запущенном поперечном предлежании, нарушение техники применения приема Кестлера.
Изначально причиной разрыва матки считали исключительно механическое воздействие - несоответствие размеров плода и таза (при гидроцефалии, неправильном предлежании). Но затем в 1911 году к факторам добавили и патологические изменения тканей.
По теории Вербова-Иванова симптомы угрожающего разрыва матки малозаметны и выражены только при произошедшем нарушении целостности органа.
Основное задание современного акушерства - выявление предрасположенности к разрыву матки и предупреждение патологии путем подбора оптимального способа родоразрешения.
Разрыв матки по рубцу возможен после нескольких операций на органе, включая кесарево сечение.
Признаки
Симптомы разрыва матки зависят от стадии патологического процесса. Определяют 3 стадии с характерными симптомами:
Угрожающий - излишнее растяжение тканей, но с сохранением их целостности. Сопровождается сильной болью внизу живота , повышением частоты дыхания и сердцебиения, нарастанием интенсивности схваток и сокращением промежутков между ними.
Характерны такие симптомы:
- субфебрильная температура,
- отек наружных половых органов,
- задержка мочеиспускания.
Методом пальпации можно определить контракционное кольцо в средней трети живота. Ситуация негативно влияет на фетоплацентарный кровоток - нарушение вызывает гипоксию плода (недостаток кислорода), что чревато повреждением ЦНС, смертью ребенка.
Начавшийся. Заметны кровянистые выделения - результат надрыва слоя. Появляются резкие, судорожные и болезненные схватки. Отмечают наличие крови в моче, замедление сердцебиения плода и его активные движения, видна припухлость над лоном. Пациентка пребывает в сильном возбуждении, ощущает страх
Совершившийся. Женщина ощущает острую боль режущего характера, кожа и слизистые оболочки становятся бледными, возможна потеря сознания. Потуги, схватки прекращаются, выступает холодный и липкий пот.
Озноб сопровождается учащением сердцебиения, но при этом пульс едва прощупывается (нитевидный). Характерно западение глазных яблок, рвота. Артериальное давление снижается, части тела плода можно определить через живот (ребенок через разрыв матки попадает в брюшную полость). Возможна смерть плода.
Действия врача в момент угрозы разрыва имеют решающее значение для жизни женщины и плода.
Диагностика
Для первичной диагностики достаточно сбора анамнеза и физикального обследования пациентки. Реже используют УЗИ-диагностику .
Основная опасность таится в неправильном определении патологического состояния роженицы из-за ограниченного времени - ситуация требует немедленного хирургического вмешательства, иначе значительно возрастает риск летального исхода для пациентки и плода.
Для предотвращения серьезных последствий важен сбор анамнеза - именно информация о хронических болезнях мочеполовой системы, аномалиях развития органов, размерах плода, перенесенных операциях дает клиническую картину и позволяет оценить риск травмирования тканей.
Угрожающий разрыв матки должен быть заподозрен во всех ситуациях кроме тех, которые не имели ни одного фактора риска в анамнезе. Даже незначительная потеря времени при таком патологическом состоянии чревата смертью женщины и плода - поэтому целостность органа проверяется в первую очередь.
Физикальный осмотр при существующих рисках заключается в измерении артериального давления, ЧД, ЧСС, пальпации живота. Акушерское обследование важно для выяснения тонуса и размеров матки, определения положения плода. Если в результате акушерского и физикального обследования возникли сомнения, то проводится УЗИ для оценки стадии разрыва, толщины стенок органа. Для наблюдения за состоянием плода используют кардиотокографию.
Если существует вероятность разрыва такого состояния, то об этом должны быть информированы врачи, принимающие роды.
Лечение
Все действия при возникновении разрыва матки направлены на экстренное родоразрешение и остановку кровотечения из места разрыва.
Классификация разрывов и первая помощь:
- Диагностированный угрожающий разрыв требует быстрого прекращения родовой деятельности с помощью миорелаксантов.
- Начавшийся или свершившийся разрыв требуют хирургического вмешательства. В зависимости от объемов повреждения, во время срединной лапаротомии проводится ревизия брюшной и маточной полости, сшивание разрыва оболочки, экстирпация (при обширных повреждениях, инфицировании мягких тканей).
- Неполный разрыв требует гемостаза и опорожнения гематомы. Показано восполнение объема циркулирующей крови заменителями крови и профилактические действия, направленные на исключение бактериальных осложнений.
Прогноз
Прогноз для женщины и плода во многом зависит от таких условий:
- уровень тяжести травмирования;
- объем потери крови;
- своевременность оказанной медицинской помощи.
Для плода ситуация особо неблагоприятна - отслойка плаценты может стать причиной летального исхода.
Предвидеть возможное осложнение в виде разрыва матки - важная задача современного акушерства. При поступлении пациентки, имеющей в анамнезе один и более факторов, создающих риск патологических изменений, медперсонал должен приложить максимум усилий для недопущения нарушения целостности тканей, а также быть готовым к ургентному реагированию.
Во время беременности или при родовой деятельности целостность стенок детородного органа может нарушиться, что называется разрывом. В большинстве случаев разрыв матки случается в пределах тканей органа, которые были изменены (послеоперационные рубцы), но, бывают и такие случаи, когда разрыв возникает и на неизмененной стенке органа. Наиболее подвержена разрывам нижняя часть органа.
Разрыв матки считается серьезным осложнением при беременности и родах, потому что несет большую опасность не только здоровью, но и жизни женщины и плода. Именно по этой причине нужно как можно быстрее устранить заболевание, также важна профилактика осложнений. Почему происходит разрыв матки? Является ли сигналом разрыва тяжесть в матке? Будет ли женщина ощущать боли в матке?
Какие формы имеет заболевание?
Классифицируют разрывы детородного органа по разным показателям. Так, они могут быть как самопроизвольными, так и теми, которые получены механическим путем, в результате проведения врачом манипуляций. Самопроизвольные разрывы могут быть последствием аборта, послеоперационных рубцов, и из-за препятствий движения плода по родовым путям. Второй вариант может возникнуть, когда роды требуют хирургического вмешательства, в частности, извлечение плода за тазовый конец, наложение акушерских щипцов, вакуум-экстракция плода.
В зависимости от того, насколько обширны разрывы, их разделяют на полные и неполные. В первом случае все слои стенки детородного органа повреждаются, а также повреждается брюшная полость. Во втором случае повреждается мышечный слой и слизистая оболочка, а вот брюшной покров не травмируется.
Что может вызвать разрыв матки?
Повреждение матки может случиться по таким причинам:
- опухоль в малом тазу (патологически изменены стенки детородного органа);
- препятствие прохождению плода по родовым путям (крупный плод, гидроцефалия, слишком узкий таз у роженицы);
- поперечное предлежание плода;
- воспалительные заболевания;
- наличие рубцов на матке.
Какие симптомы говорят о разрыве?
Поводом для немедленного обращения к врачу являются такие симптомы:
- ощущение дискомфорта и напряженности внизу живота;
- боли в матке острого характера;
- дискомфорт при мочеиспускании;
- наличие крови в моче;
- схватки и потуги во время родовой деятельности вызывают сильную боль;
- выделения с кровью из влагалища;
- плод шевелится слишком активно;
- отечность нижней части живота нарастающего характера;
- жжение в матке;
- ослабление и остановка родовой деятельности;
- бледнеют слизистые и кожа;
- появляется холодный пот;
- падает артериальное давление, учащается пульс, но при этом слабо ощущается.
Методы диагностики
При обращении женщины с жалобами на боли в матке, врач проводит беседу, чтобы определить при каких обстоятельствах и как давно появились неприятные симптомы, имеют ли они тянущий характер, есть ли жжение в матке. Врачу нужно знать, когда начало болеть внизу живота, болит матка или нет, а также когда появились кровянистые выделения, имеют ли жалобы пациентки связь с родовой деятельностью или врачебным вмешательством.
Врач также выясняет, какие гинекологические заболевания были, проводились ли хирургические вмешательства, были ли беременности, и какой их исход, особенности течения беременности (если таковая имеет место быть на данный момент времени).
После этого врач проводит осмотр женщины, измеряет пульс и артериальное давление, пальпирует живот и матку. Особое внимание уделяется матке. Врач определяет ее форму, напряжение мышц и настоящее положение плода (при наличии беременности).

Необходимо прохождение УЗИ матки и плода, что дает возможность диагностировать, имеются ли места, где мышечный слой матки истончен, а также проанализировать: есть ли на детородном органе послеоперационные рубцы и их состояние.
Еще один эффективный метод диагностики – кардиотокография. Метод дает возможность проанализировать состояние плода по показателям работы его сердца и сосудов.
На самом же деле, при разрыве матки остается очень мало времени на проведение диагностики другими методами. При таком диагнозе лечение требуется максимально быстрое. Так, при беременности, как правило, назначается кесарево сечение, как единственно возможный метод родоразрешения.
Методы лечения
Ввиду того, что в большинстве случаев разрыв матки происходит в результате родовой деятельности естественным путем, основной целью лечения является максимально быстрое завершение родов, что позволит спасти жизнь плоду, а также остановка кровотечения, чтобы ликвидировать опасность для жизни роженицы.
При разрывах матки для оперативного родоразрешения всегда проводится кесарево сечение. После извлечения ребенка из матки, врач проводит ушивание разрыва и останавливает кровотечение. В некоторых случаях может потребоваться удаление детородного органа, если его стенки слишком дефективные и ушить их невозможно.
Лечение преследуют такие цели:
- остановить кровотечение. Для этого используются специальные препараты, ингибиторы фибринолиза, воздействующие на остановку растворения сгустков крови естественным путем;
- снизить напряжение матки, используя релаксанты мышцы (часть наркоза);
- восполнить потери крови. Растворы специальных препаратов (коллоидные и водные) с крахмалом в основе вводятся внутривенно. Они притягивают воду в просвет сосуда, что обеспечивает повышение артериального давления. При больших кровопотерях может потребоваться переливание крови;
- предотвратить инфекционные осложнения. Назначаются антибактериальные лекарственные средства, содержащие вещества, останавливающие рост бактерий или полностью их убивающие.

Возможные осложнения
Разрывы нужно устранять как можно быстрее, особенно если жжение в матке сильное, чтобы не спровоцировать куда более тяжелых осложнений, в частности:
- Из-за того, что плод не получает кровоснабжение в достаточном объеме, может возникнуть острая форма гипоксии (кислородное «голодание»).
- Внутриутробная гибель плода.
- Из-за значительных кровопотерь нарушаются все жизненно важные функции нервной системы, кровообращения, дыхания.
- Нарушения тяжелой формы свертывающей системы крови, когда возникают сгустки крови и кровотечения внутри сосудов.
Профилактические меры
Чтобы не допустить проблем с маткой в процессе родовой деятельности, важны такие профилактические мероприятия:
- Беременность должна быть планированной, важно правильно к ней подготовиться. Максимально исключить вероятность нежелательных беременностей. До зачатия постараться выявить и, при возможности, вылечить заболевания хронического характера. Если на матке проводились хирургические вмешательства, рекомендуемое время планирования зачатия – не ранее чем через 2 года после операции.
- Встать на учет в женскую консультацию до 12 недели беременности.
- Посещать гинеколога регулярно.
Если на детородном органе имеется рубец, за ним нужно тщательно наблюдать при помощи УЗИ. Правильно подобрать метод проведения родов. При наличии рубца или крупных размерах плода, будет решаться вопрос о проведении планового кесарева сечения. Тщательный контроль над состоянием плода и рубца на детородном органе при родовой деятельности естественным путем.
Важно своевременно обнаружить намечающийся разрыв или такой, что уже начался, чтобы максимально быстро решить возникшую проблему.
Если тянет матку, она начинает болеть или возникают любые другие неприятные симптомы, нужно как можно быстрее обратиться к врачу. Любые промедления могут быть очень опасными.
Разрывы матки встречаются в 0,1-0,5% всех родов, но это состояние угрожает жизни матери и плода и может стать причиной смерти. Уровень современной медицины позволяет спрогнозировать и снизить вероятность осложнения, однако это не изменяет статистику. Объяснение кроется в причинах, предрасполагающих к разрыву матки в родах.
Факторы риска и основные причины
Существует несколько теорий, которые пытаются объяснить происхождение травмы. Основоположником одной из них является Бандль, который связывал патологию с механическими причинами. Он описывал процесс как перерастяжение нижнего сегмента матки, которое возникает из-за большого размера плода и одновременно узкого таза роженицы. Но теория не могла объяснить, почему травма случается при рождении ребенка небольшого размера.
Эту теорию дополнили исследования Я. Ф. Вербова, который считал, что для возникновения дефекта стенки необходимы патологически измененные ткани. Состояние возникает на фоне хронического эндометрита, после многократных абортов и выскабливаний, эндометриоза или рубцовых изменений.
В настоящее время причины разрыва матки значительно расширены. Считается, что гистологические изменения в стенке предрасполагают к образованию дефекта, а механические или насильственные действия запускают процесс.
К гистологическим причинам относят следующие:
- после операций (кесарево сечение, пластика врожденной аномалии, удаление миоматозного узла, перфорация);
- хронический воспалительный процесс;
- плотное прикрепление плаценты;
- дистрофические изменения после частых выскабливаний;
- инфантилизм и врожденные аномалии развития;
- биохимические изменения при затяжных родах.
Дефект может образоваться не только на месте рубца или измененной стенки, травма встречается в области рудиментарного рога. В таком случае разрыв происходит в сроке 16-20 недель беременности при условии, что плод прикрепился в области рудиментарного рога. Клинические проявления патологии напоминают трубный аборт.
Механические причины объединяют случаи, которые приводят к несоответствию размеров плода и таза женщины:
- клинически или анатомически узкий таз;
- гидроцефалия;
- лобное предлежание или задний вид лицевого;
- нарушение вставления головки;
- поперечное или косое положение плода;
- опухоли миометрия;
- родовой канал с рубцовыми изменениями;
- опухоли или костные деформации в тазу.
Появление осложнения иногда спровоцировано насильственными действиями, которые являются результатом неверного применения хирургических или акушерских манипуляций:
- наложение акушерских щипцов;
- прием Кристеллера;
- извлечение плода за тазовый конец;
- внутренний поворот;
- выведение головки Мориссо-Левре;
- освобождение запрокинутых ручек при тазовом предлежании;
- плодоразрушающие операции.
К насильственным причинам относят случайные травмы, которые могут возникать вне родов.
Особенности механизма
Дискоординированый тип родовой деятельности становится одной из частых причин осложнения. Состояние развивается в результате родостимуляции, к которой отсутствуют показания, или при индивидуальных особенностях организма (о показаниях и противопоказаниях родовой стимуляции читайте ). К ним относится нарушение равновесия в вегетативной нервной системе с преобладанием влияния парасимпатического отдела. Такой разрыв происходит в родах на фоне повышенного тонуса миометрия. Схватки при стимуляции становятся чаще и не ослабляются.

Давление в матке изменяется скачкообразно, вместо постепенного расхождения мышечных волокон они резко растягиваются. При наличии патологических изменений образуется трещина.
Разрыв, который происходит преимущественно из-за механического препятствия, протекает по другому механизму. Плод не может продвигаться по родовому каналу, поэтому миометрий смещается ко дну, а нижний сегмент натягивается. Головка ребенка прижимает шейку к костям таза, развивается застой крови и отек. Минимальная толщина стенки матки с вероятностью разрыва в этом состоянии составляет несколько миллиметров. Когда ткани больше не могут натягиваться, запускается следующий процесс:
- разрыв стенок сосудов;
- образование гематомы;
- формирование трещины;
- в заключении происходит неполный или полный разрыв матки.
Механизм насильственного разрыва во время родов связан с дополнительным воздействием на матку, которая уже находится в критическом состоянии. Перерастяжение нижнего сегмента при состоянии клинически узкого таза и давление на маточное дно приведет к усилению натяжения тканей и появлению дефекта.
Принято считать, что здоровый миометрий не подвержен образованию разрыва. Если у здоровой женщины возникает несоответствие размера головки плода и родовых путей, то в норме роды остановятся. Патологически измененные ткани после аборта, выскабливания, воспаления характеризуются наличием соединительной ткани, нарушением кровоснабжения. Гистологические изменения происходят на клеточном уровне, поэтому их иногда невозможно заметить во время обследования.
Такая измененная стенка способна растягиваться во время беременности, может выдержать сокращения при нормальных родах, но не способна перенести дополнительную нагрузку.
После любой операции на внутренних половых органах, которая сопровождалась разрезом стенки, часть мышечных клеток по краю раны гибнет. В момент заживления раневая поверхность заполняется новыми миоцитами и соединительной тканью, но восстановления структуры не происходит. Если после формирования рубца прошло недостаточно времени, а беременность наступила, то неполноценность его тканей может стать причиной разрыва матки по рубцу.
Варианты родовой травмы
Различают несколько различных вариантов разрыва матки, которые легли в основу разных подходов к классификации патологического состояния. Исходя из особенностей механизма формирования, выделяют:
- самопроизвольный – возникает без внешнего воздействия из-за патологических изменений в стенке и нарушений родовой деятельности;
- насильственный – при проведении акушерских манипуляций и операций.
Клиническое течение определяет стадию:
- угрожающий;
- начинающийся;
- свершившийся.
Характер повреждений может быть различным:
- Трещиной называют небольшой надрыв участка маточной стенки.
- Неполный разрыв – это появление дефекта только в слизистой и мышечной оболочке. Внешняя серозная остается целой. Такой тип повреждения чаще наблюдается на боковых поверхностях нижнего сегмента или по ребру матки. Травма сопровождается внутренним кровотечением с образованием огромной гематомы между связками матки.
- Полный дефект встречается чаще всего. Он характеризуется повреждением всех слоев стенки.

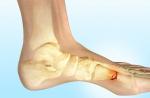
Разрывы матки: рис. 1 — по рубцу после кесарева сечения; рис. 2 — неполный, в нижнем сегменте с развитием гематомы
Чаще всего надрыв происходит в нижнем сегменте. Этот участок больше всего истончается в родах. Но возможна и другая локализация:
- в маточном дне;
- по боковым стенкам;
- в теле;
- отрыв матки от сводов влагалища.
Разрыв матки – это состояние, которое связано с периодом вынашивания плода. Поэтому причины разрыва вне беременности нельзя рассматривать с такой точки зрения. Нарушения целостности стенки у небеременных чаще относят к перфорации.
Клинические проявления разных стадий процесса
Признаки разрыва матки многообразны и зависят от стадии процесса. Для клинических проявлений имеет значение механизм и время, в которое происходит травма. Иногда при выраженных изменениях стенки симптомы на начальном этапе минимальны, происходит постепенное расползание тканей, которое тяжело диагностировать.
Угрожающий
При наличии несостоятельного рубца или воспалительных изменений тканей может произойти в сроке после 30 недель гестации. Растяжение миометрия в этот период достигает максимума. У женщины появляются следующие симптомы:
- иррадиирующая боль внизу живота и пояснице, которую невозможно четко локализовать;
- снижение артериального давления;
- скудные кровянистые выделения из половых путей;
- снижение жизненных показателей плода.
В период родоразрешения угрожающий разрыв проявляется иной симптоматикой:
- стремительная родовая деятельность;
- перерастяжение нижнего сегмента и изменение формы живота;
- резкая болезненность при касании матки;
- сильный вагинальный отек и отечность половых органов;
- непрекращающееся подтекание околоплодных вод.
Симптомы родовой травмы могут быть более стертыми из-за частого применения обезболивающих средств.
Начавшийся
Для следующего этапа характерны все перечисленные выше симптомы, но они могут наблюдаться в разных сочетаниях и будут более выраженные.
Схватки приобретают резкую болезненность, иногда сопровождаются судорогами. Резкая боль в животе в области матки сохраняется вне схваток. Состояние женщины возбужденное, зрачки расширены, появляется чувство страха. Кровянистые выделения из половых путей скудные, может быть задержка мочеиспускания или примеси крови в моче. Головка плода перестает продвигаться по родовым путям, над лоном появляется заметное выбухание.
Ухудшается состояние плода. Он может стать чрезмерно активным. По данным КТГ происходи замедление или ускорение сердечного ритма, тоны становятся приглушенные. Если на этом этапе не оказана помощь, то гибель плода наступает в 80% случаев.
Свершившийся
Симптомы произошедшего соответствуют клиническим признакам массивного кровотечения. Но сначала появляется резкая боль в животе. Женщина может ощутить, будто внутри что-то разорвалось. Схватки при этом резко прекращаются, а плод затихает и гибнет. Форма живота изменяется, под кожей ощущаются части тела плода. Состояние женщины тяжелое, преобладают признаки кровотечения:
- снижение давления;
- бледность кожи;
- сухость во рту;
- слабость, потеря сознания;
- тахикардия;
- плохо прощупывается пульс.
Из половых путей усиливается кровотечение. Матка принимает неправильную форму, смещается вверх. Разрыв по рубцу придает выбухающую конфигурацию, появляется выпячивание по передней стенке. При неполном разрыве и формировании гематомы она пальпируется как объемное образование, которое примыкает к боковой поверхности.
Если надрыв произошел в период изгнания плода, то ребенок может остаться живым и не иметь признаков кислородного голодания. Но сразу после рождения состояние роженицы резко ухудшается, начинается массивное кровотечение, появляются признаки геморрагического шока.
Диагностические приемы
Еще в период вынашивания проводится обследование беременных и определение их в группу по риску аномалий родовой деятельности. Если в анамнезе имеются сведения об абортах, хроническом эндометрите, предыдущих родах путем кесарева сечения или операциях, это увеличивает шансы получить травму.

Обязательно проводится оценка состоятельности рубца. Роды через естественные пути после первого кесарева не противопоказаны, но чаще всего в постсоветских странах предпочитают провести второе кесарево.
На сегодняшний день разрыв матки встречается очень редко. Это связано со своевременной диагностикой патологии и в родильном доме, и во время беременности в женской консультации. Тем не менее такой разрыв иногда встречается и может привести к тяжелым последствиям для матери и плода, вплоть до летальных исходов. Каковы его причины и лечение, читайте далее в статье.
Симптомы и последствия разрыва матки во время родов
Случаи несвоевременной диагностики патологии встречаются очень редко, так как каждую роженицу после родов осматривают на зеркалах.
В зависимости от того, произошел или еще нет разрыв стенки матки, появляется определенная симптоматика. Симптомы осложнения возникают во втором периоде родов, и связано это с наличием препятствия для прохождения плода. Во время разрыва отмечается беспокойное состояние роженицы, она жалуется на чувство страха, сильные непрекращающиеся боли в животе и пояснице, и все это происходит на фоне введения обезболивающих и расслабляющих мускулатуру матки препаратов. Родовая деятельность при этом может быть сильной, а схватки частыми, интенсивными, болезненными; в свою очередь вне схваток матка не расслабляется.
У повторнородящих женщин тем не менее родовая деятельность может быть выражена недостаточно. Визуально же отмечается выраженное перерастяжение матки, особенно истончается область нижнего сегмента, а при его ощупывании женщина чувствует боль. При полном открытии маточного зева граница между телом матки и нижним сегментом (контракционное кольцо) смещается до уровня пупка, при этом матка несколько изменяет свою форму и напоминает песочные часы. Отмечается также болезненное мочеиспускание, часто учащенное, отсутствие же мочеиспускания свидетельствует о сдавлении мочевого пузыря. При несоответствии размеров головки плода и размеров таза матери отмечается высокое стояние головки над входом в малый таз.
Хочется отметить, что симптомы разрыва у неоднократно рожавших женщин не столь ярко выражены, как у первородящих. Родовая деятельность в таких случаях, как правило, не носит бурный характер, симптоматика угрожающего разрыва нарастает постепенно на фоне слабой родовой деятельности.
Признаки разрыва после кесарева сечения
Симптомы совершившегося разрыва по старому рубцу от предыдущего кесарева сечения могут быть не всегда яркими. Зачастую отмечаются меньшее кровотечение и более редкое развитие шока. Такие проявления характерны лишь в том случае, если разрыв матки ограничился областью старого послеоперационного рубца и не переходит на неизмененную мышцу, или при разрывах, прикрываемых со стороны брюшины сальником, кишечником или смещенным мочевым пузырем.
Определить разрыв бывает очень трудно, сам разрыв как бы является продолжением разрыва шейки матки. Опасным последствием является возникновение и постепенное увеличение забрюшинной гематомы (кровотечения), в связи с чем и обнаруживается патология. В этом случае также необходимы экстренная операция и проведение реанимационных мероприятий, направленных на борьбу с кровопотерей.
Трудности диагностики разрыва стенки матки во время родов
До конца трудно отделить патологию. Точный диагноз может быть установлен только при осмотре матки во время операции.
Особенно тяжело отличить угрожающий разрыв от начавшегося при наличии рубца на матке. Жалобы женщины расплывчивы:
отмечаются дискомфортные ощущения (тяжесть, неотчетливые боли) в нижних отделах живота,
при ощупывании живота женщины выявляется отчетливая болезненность в области рубца на матке,
у некоторых женщин пальпаторно можно определить истончение некоторых участков рубца.
Момент разрыва матки сопровождается ощущением сильной внезапной «кинжальной» боли, иногда ощущением, что в животе что-то лопнуло, разорвалось. Родовая деятельность, которая до этого момента была достаточно бурной или средней силы, резко прекращается. Очертания матки в животе теряются, пальпация живота вызывает болезненность. Плод можно прощупать под кожей через переднюю брюшную стенку, так как он выходит из полости матки в брюшную стенку. Из половых путей могут появиться кровянистые, иногда обильные выделения, хотя чаще кровотечение продолжается в брюшную полость.
Симптомы разрыва шейки матки
Симптоматика очень индивидуальна (зависит от порога болевой чувствительности каждой женщины). Но в первую очередь признаки патологии зависят от степени разрывов шейки матки.
Разрыв шейки матки I степени обычно протекает бессимптомно. Более глубокие разрывы проявляются кровотечением, которое начинается сразу после рождения ребенка. Массивность кровотечения зависит от размера вовлеченного в разрыв сосуда, поэтому кровотечение может быть как незначительным, так и достаточно обильным. При этом необходимо всегда помнить, что небольшое наружное кровотечение не обязательно свидетельствует о неглубоком разрыве, например, доходящем до свода влагалища, кровотечение может быть внутренним в околоматочную клетчатку.
Разрыв шейки матки встречается значительно чаще у первородящих (27,6 %), тогда как у повторнородящих женщин намного реже (5,3 %).
Виды разрывов стенки матки
В современном акушерстве виды разрывовклассифицируют по нескольким показателям.
По времени происхождения разрыв может быть:
- во время беременности;
- во время родов.
По патогенетическому возникновению:
- самопроизвольные:
а) механические (в результате механического препятствия для родоразрешения при здоровой стенке матки);
б) разрывы матки в связи с патологически измененной стенкой матки;
в) сочетание механического фактора и патологических изменений в стенке матки;
- насильственные:
а) травматические (грубое вмешательство во время родов при отсутствии перерастяжения нижнего сегмента или случайная травма);
б) смешанные виды разрывов матки (внешнее воздействие при наличии перерастяжения нижнего сегмента).
По клиническому течению разрывы подразделяются на:
- угрожающий;
- начавшийся;
- совершившийся.
По характеру повреждения стенки матки бывают:
- трещина (надрыв);
- неполный разрыв (не проникающий в брюшную полость);
- полный разрыв (проникающий в брюшную полость).
По локализации могут быть:
- разрыв дна матки;
- тела матки;
- нижнего сегмента матки;
- отрыв матки от ее сводов.
Последствия разрывов стенки матки при родах
При большом объеме кровопотери и большом участке разрыва, как правило, развивается шоковое состояние (снижается артериальное давление, пульс становится реже, женщина теряет сознание и т. п.). Если в этот момент не будет оказана быстрая и адекватная медицинская помощь, женщина погибнет.
Материнская смертность достигает 80 %. Главной причиной смерти является геморрагический шок, который обусловлен массивностью травматизации внутреннего органа и большой кровопотерей.
Разрыв матки, наступивший в конце второго периода родов, не всегда сопровождается столь яркой симптоматикой. Отмечается появление в процессе второго периода родов кровянистых выделений неясной причины, плод может родиться мертвым или в очень тяжелом состоянии. Такое положение вещей приводит к необходимости немедленного ручного обследования полости матки.
Опасность последствий связана еще и с тем, что вызывает не только кровотечение (зачастую обильное), но и является источником послеродовых язв и восходящей инфекции в послеродовом периоде. В процессе заживления незашитого разрыва шейки матки образуются рубцы, которые способствуют вывороту шейки матки, развитию псевдоэрозий и других фоновых состояний для рака шейки матки.
Причины возникновения разрыва матки при родах и их профилактика
Основной причиной патологии в настоящее время является сочетание патологических изменений стенки матки и механического фактора. Патологические изменения в мышечном слое матки являются предрасполагающим моментом к разрыву матки, тогда как механическое препятствие разрешает ситуацию в пользу разрыва матки.
Существует также теория предрасполагающей природы разрывов, которая связывает возможность разрыва матки с перерастяжением и истончением нижнего сегмента матки в родах. Под влиянием родовой деятельности, изгоняющей плод в нижний сегмент, происходит разрыв матки в этом месте.
Препятствия в родах многочисленны:
- узкий таз,
- крупный плод,
- неправильное вставление головки,
- неправильное положение плода,
- наличие фиксированной в малом тазу опухоли яичника или матки,
- значительные рубцовые изменения шейки матки.
На настоящий момент также известно, что при затяжных родах происходит значительное нарушение энергетического метаболизма, сопровождающееся накоплением токсических соединений, повреждающих ткани. В результате этого мышца матки становится дряблой, легко может произойти разрыв матки. И разрыв в этой ситуации, как правило, происходит на фоне ослабленных сокращений или дискоординированной родовой деятельности.
Следует отметить, что причин функциональной неполноценности миометрия матки очень много, в том числе недоразвитие матки (инфантилизм) и пороки развития матки, рубцовые изменения после неоднократных абортов, осложненное течение послеродового периода предыдущих родов, хроническая инфекция и воспалительные процессы в матке.
Степени разрывов шейки матки и их причины
В зависимости от тяжести разрыва выделяют три степени:
длина разрыва 2 см;
вторая степень - длина разрыва превышает 2 см, но не доходит до сводов влагалища;
разрыв шейки доходит до сводов влагалища и переходит на него.
При нормальном течении родового акта появление боковых надрывов шейки матки с обеих сторон является нормальным физиологическим процессом, они возникают у всех первородящих женщин и в дальнейшем свидетельствуют о том, что у женщины были роды. Однако эти боковые надрывы могут переходить в разрывы при:
потере эластичности тканей шейки матки (в результате инфантилизма, рубцов на шейке, воспалительных процессов);
аномалии родовой деятельности, в связи с чем нарушается процесс раскрытия маточного зева;
больших размерах головки (крупный плод, разгибательные вставления головки);
насильственной травме при оперативном родоразрешении (применении в родах акушерских щипцов, вакуум-экстракции, извлечении плода при тазовом предлежании).
Профилактика маточных разрывов при родах
В ситуации начавшегося или угрожающего разрыва женщине необходимо немедленное оказание квалифицированной медицинской помощи. В первую очередь лечение разрывов матки заключается в медикаментозной остановке родовой деятельности. В дальнейшем при наступлении полного расслабления матки роженицу перевозят в операционную. При угрожающем или начавшемся разрыве матки роды заканчиваются оперативно – путем кесарева сечения.
Зачастую в связи с уже возникшими патологическими изменениями стенки матки техническое выполнение операции кесарева сечения затрудняется. В связи с этими же причинами осложнения в послеоперационный период у таких женщин встречаются намного чаще. Как правило, со стороны плода также отмечаются осложнения. Вследствие внутриутробной гипоксии у него развиваются различные патологические изменения.
Однако в настоящее время реанимация новорожденных выполняется на высоком уровне, что связано с достаточной квалификацией врачей-педиатров и хорошей оснащенностью родильных домов необходимой аппаратурой.
Особенности лечения маточных разрывов
Лечение данной патологии - это операция кесарева сечения при совершившемся разрыве матки требует от врача акушера-гинеколога предельной внимательности и высокого уровня квалификации. Так, требуется установить количество повреждений, их место, глубину проникновения разрывов, состояние нижнего сегмента матки, правильно оценить состояние структуры стенки матки. При лечении тщательно осматриваются соседние органы (мочевой пузырь, прямая кишка), которые могут быть повреждены при насильственных разрывах матки.
Объем выполняемой операции напрямую зависит от
- времени, прошедшего с момента разрыва матки,
- характерных структурных изменений стенки матки,
- возраста женщины,
- наличия инфекции.
Наиболее часто выполняется удаление матки с оставлением обоих придатков. В тяжелых ситуациях операция проводится несколькими этапами совместно с реанимационными мероприятиями, направленными на борьбу с шоком.
Зашивают разрыв шейки матки кетгутовыми швами, как правило, в два этажа: один шов накладывается на слизистую оболочку цервикального канала, другой – на мышцы шейки матки. Для зашивания шейку матки специальными окончатыми или пулевыми щипцами подтягивают к входу во влагалище и отводят в сторону, противоположную разрыву. Ушить разрыв шейки матки достаточно трудно, это требует определенной квалификации и осторожности врача.
Угрожающий разрыв матки в родах. Этиология, диагностика, лечение.
Частота разрывов матки составляет 0,1-0,05% от общего числа родов. Среди причин материнской смертности разрывы матки занимают одно из первых мест. Каждый случай разрыва матки у беременной или роженицы подлежит раэбору для выяснения обстоятельств, которые привели к тяжелому акушерскому травматизму матери ().
Классификация ..
I . По времени происхождения.
Разрыв во время беременности.
Разрыв во время родов.
П. По патогенетигескому признаку.
1. Самопроизвольные разрывы матки:
а) механические (при механическом препятствии для родоразрешения и здоровой стенке матки);
б) гистопатические (при патологических изменениях стенки матки);
в) механическо-гистопатические (при сочетании механического препятствия и изменений стенки матки).
2. Насильственные разрывы матки:
а) травматические (грубое вмешательство во время родов при отсутствии перерастяжения нижнего сегмента или случайная травма);
б) смешанные (внешнее воздействие при наличии перерастяжения нижнего сегмента).
III. По клинигескому тегению.
Угрожающий разрыв.
Начавшийся разрыв.
Совершившийся разрыв.
IV. По характеру повреждения.
Трещина (надрыв).
Неполный разрыв (не проникающий в брюшную полость).
Полный разрыв (проникающий в брюшную полость).
V. По локализации.
Разрыв дна матки.
Разрыв тела матки.
Разрыв нижнего сегмента.
Отрыв матки от сводов.
Этиология и патогенез . В настоящее время доказано, что в патогенезе разрыва матки существенное значение имеют сочетание гистопатического фактора с механическим. Патологические изменения мышцы матки являются предрасполагающим фактором, а механическое препятствие - разрешающим. От преобладания того или иного зависят особенности патогенеза и клинической картины разрыва.
По теории L Bandl (1875), разрыв матки является следствием перерастяжения нижнего сегмента, связанного с механическим препятствием для рождения плода. Под влиянием родовой деятельности плод как бы изгоняется в перерастянутый нижний сегмент. В этот момент любое, даже самое незначительное, внешнее воздействие приводит к разрыву перерастянутого нижнего сегмента матки.
Препятствия в родах, способствующие разрыву матки, многообразны: узкий таз, крупный плод, неправильные вставления головки, неправильные положения плода, фиксированные в малом тазу опухоли яичника или матки, значительные рубцовые изменения шейки матки.
Я. Вербов в начале XX века в историческом споре с Л. Бандлем доказывал, что причина разрывов матки состоит в морфологических изменениях стенки матки, что нашло подтверждение при гистологических исследованиях стенок матки после разрывов. В настоящее время обнаружено, что при затяжных родах происходит значительное нарушение энергетического метаболизма, сопровождающееся накоплением токсических соединений, повреждающих ткани,- «биохимическая травма матки». Мышца матки становится дряблой, легко рвется. Разрыв матки происходит на фоне ослабленных сокращений или дискоординированной родовой деятельности.
Причины неполноценности миометрия разнообразны: инфантилизм и пороки развития матки (матка бедна мышечной тканью, менее эластична), рубцовые изменения в связи с абортами, осложненное течение предыдущих родов, инфекции. Наиболее частой причиной неполноценности мышечного слоя матки является рубец после предшествовавшего кесарева сечения, особенно при прикреплении плаценты в области рубца.
Клиническая картина угрожающего разрыва матки. При наличии препятствия для прохождения плода симптомы возникают во II периоде родов. Состояние роженицы беспокойное, она жалуется на чувство страха, сильные непрекращающиеся боли в животе и пояснице, несмотря на введение спазмолитиков. Родовая деятельность может быть сильной, а схватки частыми, интенсивными, болезненными; вне схваток матка плохо расслабляется. У повторнородящих женщин родовая деятельность может быть выражена недостаточно. Матка перерастянута, особенно истончается область нижнего сегмента, при его пальпации появляется болезненность. При полном открытии маточного зева граница между телом матки и нижним сегментом (контракционное кольцо) смещается до уровня пупка, в результате несколько изменяется форма матки - «песочные часы» (рис. 92), напрягаются круглые маточные связки, мочеиспускание болезненно, учащено или отсутствует в результате синдрома сдавления мочевого пузыря.
При угрожающем разрыве матки пальпация частей плода затруднена из-за напряжения матки. Нижний сегмент, напротив, перерастянут, истончен. При диспропорции размеров таза и головки плода определяется положительный признак Вастена. Отсутствует продвижение предлежащей части плода; появляется выраженная родовая опухоль на головке плода; отекают шейка матки и наружные половые органы. Впервые клиническую картину угрожающего разрыва матки при механическом препятствии для рождения плода описал Л. Бандль (1875).
Впоследствии Я. Вербов описал особенности разрывов матки у многорожавших, когда мышечная ткань замещается соединительнотканной. Клиническая картина подобных разрывов не столь яркая, как при механическом препятствии, а родовая деятельность не носит бурный характер, симптоматика угрожающего разрыва нарастает постепенно на фоне слабой родовой деятельности.
Клиническая картина начавшегося разрыва матки та же, что и при угрожающем. Происходящий надрыв стенки матки добавляет новые симптомы: схватки принимают судорожный характер или слабые схватки сопровождаются резкой болезненностью, из влагалища появляются кровянистые выделения, в моче обнаруживается кровь. Возникают симптомы гипоксии плода, нарушается ритм и частота сердцебиений.
Нередко клинические признаки начавшегося разрыва матки трудно дифференцировать от угрожающего разрыва, и точный диагноз может быть установлен только при осмотре матки во время операции, что позволило некоторым акушерам отказаться от разделения этих состояний, объединив их в одну группу - угрожающий разрыв матки. Особенно трудно дифференцировать угрожающий и начавшийся разрыв матки при наличии на матке рубца после кесарева сечения. Беременная или роженица жалуется на дискомфортные ощущения (тяжесть, неотчетливые боли) в нижних отделах живота. При наружном обследовании иногда выявляется повышенный тонус матки и всегда - болезненность по ходу рубца. У некоторых женщин можно пальпировать истончение некоторых участков рубца. У многих женщин (не у всех!) состояние рубца можно определить при ультразвуковом сканировании.
Помощь роженице с признаками угрожающего или начинающегося разрыва матки должна быть оказана как только поставлен диагноз, поскольку разрыв матки может наступить в ближайшее время. В первую очередь следует прекратить родовую деятельность с помощью ингаляционного фторотанового наркоза или внутривенного введения β-адреномиметиков. Когда наступит полное расслабление матки, больную можно перекладывать на каталку и транспортировать в операционную.
При угрожающем или начавшемся разрыве матки роды заканчивают операцией кесарева сечения. При вскрытии брюшной полости может быть обнаружен серозный выпот, отек передней брюшной стенки, мочевого пузыря, мелкоточечные кровоизлияния на серозной оболочке матки. Нижний сегмент, как правило, истончен. Рассечение матки в нижнем сегменте следует производить осторожно, не форсируя разведение циркулярных волокон, ибо разрез может продлиться на область сосудистого пучка. С большой осторожностью следует извлекать ребенка, особенно при поперечном положении плода, крупном плоде, выраженном асинклитизме, разгибательных вставлениях, клинически узком тазе.
После извлечения плода и последа матку необходимо вывести из брюшной полости и внимательно всю осмотреть.
Одновременно с оказанием помощи матери необходимы мероприятия по оживлению новорожденного, так как при угрожающем или начавшемся разрыве матки вследствие тяжелых гемодинамических расстройств в сосудах матки и фетоплацентарного комплекса, а также в результате «шнурующего» воздействия перерастянутого нижнего сегмента матки на сосуды головы, шеи и верхней части туловища плода у внутриутробного ребенка развивается гипоксия, которая переходит в асфиксию новорожденного.
При мертвом недоношенном плоде роды можно закончить плодоразрушающей операцией под полноценным наркозом.
Клиническая картина совершившегося разрыва матки. Симптомы достаточно ярко выражены, и диагноз, в отличие от угрожающего разрыва, не представляет затруднений. Момент разрыва матки сопровождается ощущением сильной внезапной «кинжальной» боли, иногда ощущения, что в животе что-то лопнуло, разорвалось. Роженица вскрикивает, хватается за живот. Родовая деятельность, которая до этого времени была бурной или средней силы, внезапно прекращается. Матка теряет свои очертания, пальпация ее становится болезненной, появляются симптомы раздражения брюшины.
Плод выходит из полости матки и прощупывается под кожей рядом с маткой; сердцебиение плода не выслушивается. Из половых путей могут появиться кровянистые выделения. Однако чаще кровотечение происходит в брюшную
полость. Степень кровопотери и характер разрыва матки определяют картину геморрагического (и травматического) шока. Если не оказать роженице срочную медицинскую квалифицированную помощь, больная погибнет. Материнская летальность при совершившихся разрывах матки достигает 80%. Причиной смерти является геморрагический и травматический шок.
Разрыв матки может наступить в конце родов, симптомы его могут оказаться не столь яркими. Поэтому, если в процессе II периода родов появляются кровяные выделения неясной причины, рождается мертвый плод (или в состоянии тяжелой асфиксии) и внезапно ухудшается состояние роженицы, необходимо срочно произвести тщательное ручное обследование стенок матки.
Клиническая картина разрывов матки по рубцу в нижнем сегменте после перенесенного кесарева сечения имеет свои особенности. Симптомы могут быть не очень яркими, отмечаются меньшее кровотечение и более редкое развитие шока. Так происходит, если разрыв ограничился областью старого рубца и не перешел на неизмененную мышцу или при разрывах, прикрытых припаянными к области рубца сальником, кишечником, высоко смещенным мочевым пузырем.
Трудно диагностируются неполные разрывы матки в нижнем сегменте, когда не нарушается целостность брюшины пузырно-маточной складки, а сам разрыв является продолжением разрыва шейки матки. Одним из главных признаков такого разрыва является возникновение и увеличение забрюшинных гематом, которые обнаруживают рядом с маткой. У больных появляются симптомы внутреннего кровотечения вплоть до развития геморрагического шока. Необходимо срочно осмотреть шейку матки в зеркалах и, обнаружив глубокий разрыв ее, переходящий на свод влагалища, произвести ручное обследование стенок матки, обращая особое внимание на нижний сегмент на стороне разрыва шейки.
Главной причиной разрыва матки во время беременности являются гистопатологические изменения миометрия в результате ранее перенесенных оперативных вмешательств на матке (кесарево сечение, миомэктомия, зашивание перфорационного отверстия после аборта), реже после тяжелых воспалительных процессов в матке. Клиническая картина разрывов матки во время беременности не имеет выраженных симптомов, протекает атипично. Облегчает диагностику тщательно собранный анамнез, на основании которого можно заподозрить неполноценность рубца. Эту патологию можно предположить, если при предыдущих родах или в послеродовом периоде у больной были признаки инфицирования. К ним относятся: затяжное течение родового акта, длительный безводный промежуток, повышение температуры в послеоперационном периоде, заживление раны брюшной стенки вторичным натяжением.
Больная жалуется на неприятные ощущения в нижних отделах живота, боли, чувство тяжести. Появляются слабость, головокружение. При объективном обследовании выявляют бледность кожных покровов, тахикардию, иногда понижение артериального давления. Детальная пальпация всех отделов живота обнаруживает локальную болезненность в области старого рубца. При аускультации сердечных тонов плода выявляются признаки гипоксии. В некоторых случаях помогает поставить правильный диагноз ультразвуковое исследование, выявляющее неравномерную толщину рубца. Подробности о клиническом течении и диагностике разрыва матки по старому рубцу смотри в главе 38.
Лечение . При совершившемся разрыве матки немедленно производится чревосечение на фоне лечения геморрагического шока и полноценного обезболивания. При вскрытии брюшной полости осуществляют ее ревизию, удаляют свободно лежащий мертвый плод. Затем осматривают матку, особенно сосудистые пучки, с обеих сторон, так как нередко матка рвется по боковой стенке в месте пересечения мышечных волокон. Устанавливают количество повреждений, их место, глубину проникновения разрывов, состояние нижнего сегмента матки, обращая внимание на структуру стенки. Тщательно осматривают соседние органы (мочевой пузырь), которые могут быть повреждены при насильственных разрывах матки. Объем операции (зашивание разрыва, ампутация, экстирпация матки) зависит от времени с момента разрыва матки, характера изменений стенки матки, возраста роженицы, наличия инфекции. В редких случаях удается зашить матку. Типигной операцией при совершившемся разрыве матки является ее экстирпация. В некоторых случаях производят ампутацию матки. При терминальном состоянии больной операция проводится в два-три этапа, с операционной паузой после остановки кровотечения, во время которой продолжаются реанимационные мероприятия по борьбе с шоком.
Профилактика . Для предупреждения разрывов матки выявляют беременных группы риска и своевременно госпитализируют их в дородовое отделение. В стационаре их тщательно обследуют и вырабатывают рациональный план родоразрешения: плановое кесарево сечение или ведение родов через естественные родовые пути. Группу риска составляют беременные: 1) с рубцом на матке; 2) многорожавшие с осложненным течением родов; 3) с большим числом абортов или абортом, протекавшим с осложнениями; 4) с узким тазом, крупным плодом, неправильным положением плода.