ФЕДЕРАЛЬНОЕ АГЕНСТВО ПО ОБРАЗОВАНИЮ
БАЛТИЙСКИЙ ФЕДЕРАЛЬНЫЙ УНИВЕРСИТЕТ им. И. КАНТА
МЕДИЦИНСКИЙ ФАКУЛЬТЕТ
Доклад по предмету «ЛОР болезни» на тему:
Онкология лор-органов
Выполнила:
Студентка III курса ЛД-1 СПО
Ваганова Ольга
2 подгруппа
Проверила:
Демченко Е.В.
Калининград
2012 Опухоли дыхательных путей
Опухоли верхнего отдела дыхательного пути – носа и его придаточных пазух, глотки и гортани, а также уха встречаются сравнительно часто. Они составляют около 4-5% всех локализаций опухолей у человека. Среди органов верхних дыхательных путей доброкачественные и злокачественные опухоли наиболее часто локализуются в гортани, на втором по частоте месте стоит нос и его придаточные пазухи, затем глотка; относительно редко встречаются заболевания уха. Злокачественные опухоли, особенно гортани, чаще возникают у мужчин, чем у женщин, в возрасте от 40 до 70 лет. Однако они встречаются и у детей.
В соответствии с Международной классификацией опухоли разделяют по гистологическому строению и клиническому течению на доброкачественные и злокачественные; они могут исходить из эпителиальной, соединительной, мышечной, нервной и пигментной тканей.
Гистологическое строение опухоли характеризует степень и особенности перерождения клеток пораженной ткани, прорастание (инфильтрацию) их в окружающую ткань. Клиническое течение раскрывает особенности роста опухоли, ее способность метастазировать и рецидивировать после лечения и др. Гистологическая картина обычно соответствует клинической, однако иногда опухоль, доброкачественная по гистологическому строению, клинически растет по злокачественному варианту и, наоборот, гистологически злокачественная опухоль имеет клинические черты доброкачественной.
Доброкачественные опухоли
Опухоли носа. К ним относят папилломы, фибромы, ангиомы и ангиофибромы, хондромы, остеомы, невромы, невусы, бородавки. Некоторые относят сюда и слизистые полипы, однако эти образования не имеют опухолевой структуры и представляют собой воспалительную и аллергическую гиперплазию слизистой оболочки. Типичные признаки - стойкое затруднение дыхания через ту половину носа, в которой находится опухоль, гипосмия или аносмия; возможны небольшие кровотечения. В поздних стадиях - деформация лицевого скелета, головная боль, смещение глазных яблок, расстройство зрения. Диагноз: при эндоскопии носа, зондировании опухоли, пальпации, рентгенографии, гистологическом исследовании кусочка опухоли. Папилломы обычно локализуются в преддверии носа, растут относительно медленно, часто рецидивируют после удаления. Удаление должно быть радикальным. С целью предупреждения рубцевания после эксцизии папилломы производят криовоздействие на раневую поверхность. Сосудистые опухоли образуются на носовой перегородке, чаше в хрящевой ее части, нижних носовых раковинах, носовой полости. Растут медленно, обычно периодически кровоточат, иногда очень сильно, постепенно увеличиваются и могут заполнять полость носа, прорастать в решетчатый лабиринт, глазницу и верхнечелюстную пазуху. Лечение хирургическое. Перед удалением опухоли нередко перевязывают наружные сонные артерии с обеих сторон.
Кровоточащий полип по структуре напоминает ангиофиброму, локализуется в хрящевой части перегородки носа и обычно имеет широкую ножку. Чаще встречается в период беременности и лактации. Постоянный симптом - частое кровотечение, обычно не небольшими порциями. Удаление должно быть радикальным. После удаления проводится гальванокаустика краев раны. Фиброма носа встречается редко, локализуется обычно в преддверии носа, носоглотке и в области наружного носа. Лечение хирургическое. Остеомы носа и околоносовых пазух обычно возникают в 15-25 лет, растут медленно, чаше всего локализуются в стенках лобных пазух и решетчатой кости. Проводится длительное наблюдение. Иногда маленькие остеомы, особенно на церебральной стенке лобной пазухи, являются причиной упорной головной боли. После исключения других причин головной боли показано удаление такой остеомы. В части случаев они деформируют лицевой скелет и являются причиной мозговых расстройств. Лечение. Только хирургическое. Остеомы средних и больших размеров даже при отсутствии тяжелых симптомов подлежат полному удалению.
Опухоли глотки. К ним относятся: фиброма, папиллома, волосатый полип, ангиома, невринома, нейрофиброма, липома, кисты и заглоточный зоб.
Чаще других встречаются папилломы и фибромы на ножке.
Папилломы обычно располагаются на мягком небе и небных дужках, имеют небольшие размеры и, как правило, мало беспокоят больных. В ряде случаев папилломы исходят из носоглотки, боковых стенок глотки, язычной поверхности надгортанника. Лечение заключается в удалении одиночных папиллом с последующей гальванокаустикой. Рецидивы заболевание при одиночных папилломах редки. При папилломатозе рецидивы могут возникать многократно. Учитывая возможность перерождения в рак, необходимо своевременное радикальное лечение.
Фиброма встречается, как правило, у юношей в возрасте 10-20 лет, поэтому она называется юношеской. После 20-25 лет юношеская фиброма претерпевает обратное развитие.В ранней стадии развития фибромы носоглотки проявления ее умеренно выражены – небольшое затруднение носового дыхания, першение в горле, незначительные катаральные явления. В дальнейшем дыхание полностью прекращается через одну половину носа и затруднятся через вторую, появляется гнусавость, изменяется голос, наиболее тяжелый симптом – периодически возникающее обильное спонтанное кровотечение. Фиброма обычно заполняет носоглотку и может свисать в средний отдел глотки.
Ангиома является относительно частым доброкачественным новообразованием глотки и может исходить из различных ее отделов. Маленькие ангиомы длительное время могут не увеличиваться, не беспокоят больного и выявляются лишь при осмотре. Средних и больших размеров ангиомы вызывают ощущение инородного тела в носоглотке, затрудняют носовое дыхание, могут кровоточить. Различают гемангиомы и лимфангиомы.
Лечение хирургическое, применяется также электрокоагуляция. Волосатый полип относится к врожденным опухолям, имеет длинную ножку, покрыт кожей с нежными волосками.
Полип затрудняет дыхание и сосание. Лечение хирургическое. Рецидивы не возникают.
Кисты глотки не относятся к истинным опухолям. Они локализуются в различных отделах глотки, чаще в миндалинах. Размеры часто небольшие, поэтому особых беспокойств чаще не вызывают, однако иногда возникает ощущение инородного тела в глотке; в раннем возрасте кисты корня языка могут вызывать удушье.
Невриномы, смешенные опухоли эндотелиомы и другие опухоли глотки встречаются редко. Они обладают медленным неинфильтрирующим ростом, в редких случаях могут озлокачествляться.
Опухоли гортани. К ним относятся фибромы, папилломы и ангиомы.
Фиброма (фиброзный полип) обычно возникает у свободного края голосовой складки на границе между передней и средней третями, растет очень медленно, чаще не достигает больших размеров. Основными симптомами заболевания являются охриплость и, возможно кашель. Голос может меняться, если фиброма имеет длинную ножку и легко смещается. Лечение хирургическое, рецидивы возможны, если оставлен кусочек опухоли.
Папилломы представляют собой одиночные или сосочковые выросты, внешне напоминающие цветную капусту. Чаще они располагаются на голосовых складках. Наиболее часто папилломы встречаются в возрасте от 1,5 до 5 лет. К началу полового созревания они нередко исчезают. Основными симптомами заболевания являются охриплость, доходящая до афонии, и постепенное затруднение дыхания, которое может перейти в удушье при увеличении опухоли. Лечение хирургическое. Рецидивы заболевания после лечения бывают часто, однако склонность к рецидивированию индивидуальна: в одних случаях папилломы приходится удалять несколько раз в год, в других – через несколько лет.
Кисты встречаются в гортани не часто. Обычно они локализуются на гортанной поверхности надгортанника. Чаще кисты развиваются в результате закупорке слизистых желез, увеличиваются медленно, больших размеров не достигают. Небольшие кисты обычно не вызывают каких либо симптомов и не требуют лечения.
Ангиомы гортани берут свое начало из расширенных кровеносных сосудов (гемангиомы, лимфангиомы). Они могут локализоваться на голосовых, иногда на желудочковых или черпалонадгортанных складках. Растут медленно, обычно бывают небольших размеров. Иногда опухоль достигает больших размеров и свисает в просвет гортани, нарушая дыхание. Ангиомы небольших размеров беспокоят только в случае локализации на голосовой складке – при этом возникает охриплость. Средних и больших размеров ангиомы нарушают и другие функции гортани, поэтому их надо удалять.
… неудовлетворительное состояние ранней диагностики существенным образом отражается на отдаленных результатах лечения .Актуальность . Онкопатология ЛОР-органов составляет около 7,5-8% случаев всех злокачественных заболеваний. При этом вследствие особенностей локализации новообразований и недостаточной просветительской работы, беспечности и несвоевременного обращения больного к врачу, а также из-за ошибок диагностики злокачественные опухоли ЛОР-органов, как правило, диагностируются на поздних стадиях, что определяет высокую актуальность данной проблемы.
Как и любая болезнь, на ранних стадиях онкологическое заболевание трудно распознается, но успешно лечится; напротив, диагностировать опухоль на поздней стадии гораздо проще, но эффективность лечения при этом резко снижается, и прогноз становится значительно менее благоприятным.
Следует помнить
, что ранняя диагностика злокачественных новообразований представляет определенные трудности в связи
:
со сходством начальных проявлений заболеваний с доброкачественными опухолями, воспалительными и другими патологическими процессами: давность заболевания, распространенность процесса, внешний вид опухоли не являются достаточно надежным критерием для установления диагноза (именно этим объясняется их позднее выявление);
с недостаточной онкологической настороженностью врачей поликлинического звена;
с отсутствием необходимых диагностических навыков и должного клинического опыта для правильной оценки состояния ЛОР-органов у врачей поликлинического звена и стационаров;
с ошибочной диагностической тактикой: врач длительное время наблюдает за больным, проводя неадекватное лечение - противовоспалительное, физиотерапевтическое, и выжидает, пока признаки опухоли будут настолько типичны, что диагноз перестанет вызывать сомнение;
с отсутствием должной преемственности в обследовании больных;
с несовершенством системы диспансеризации и профилактических осмотров.
(! ) Совершенствование методов ранней диагностики онкологических заболеваний ЛОР-органов является актуальной задачей не только врача-оториноларинголога, но и врача общей практики, к которому пациент нередко в первую очередь обращается с определенными жалобами.
Ранняя диагностика рака гортани основывается
не на патогномоничных и постоянных симптомах, а на сочетании ряда банальных признаков, которые позволяют заподозрить опухоль; например (так называемые «малые признаки», которые должны насторожить врача и заподозрить опухоль на самой ранней стадии):
при опухолях носоглотки возможно нарушение слуха;
при развитии рака вестибулярного отдела гортани у многих больных в течение нескольких месяцев до установления диагноза отмечается сухость, першение, ощущение инородного тела в глотке; несколько позже появляется утомляемость и глухота голоса, неловкость при глотании, а затем и болезненность; боли вначале возникают только по утрам при глотании слюны, в последующем они усиливаются, становятся постоянными, могут иррадиировать в ухо (схожесть указанной симптоматики с признаками хронического фарингита или ларингита нередко является причиной диагностической ошибки);
при локализации опухоли в среднем отделе гортани уже на ранних стадиях появляется охриплость (и больной направляется к оториноларингологу, который, как правило, своевременно выявляет новообразование);
при опухоли подголосового отдела гортани одним из первых симптомов может быть приступ удушья (что нередко приводит к ошибочной диагностике бронхиальной астмы).
При выявлении жалоб и сборе анамнеза обращается внимание также на длительность течения патологического процесса, появление на этом фоне кровянистых выделений, иногда (на более поздних стадиях) - определяемых при пальпации плотных, чаще безболезненных регионарных лимфоузлов. Врача должно насторожить появление следов крови в мокроте, рецидивирующих (особенно односторонних) носовых кровотечений, когда конкретную причину кровотечения определить не удается. Врач не должен оставить без внимания появление дисфонии, особенно нарастающей и не поддающейся обычным терапевтическим воздействиям, жалобы на расстройство глотания.
Во многих случаях развитию злокачественных опухолей гортани предшествуют доброкачественные заболевания, длящиеся многие месяцы, а иногда и годы. К таковым большинство авторов относят папилломы, пахидермии, хронические гиперпластические ларингиты и другие заболевания.
Согласно классификации
комитета по изучению опухолей головы и шеи при Всесоюзном обществе онкологов, различают предраковые заболевания с высокой и низкой частотой злокачественных изменений
:
к предраковым заболеваниям с высокой частотой озлокачествления (облигатные) относят лейкоплакию, пахидермию, папиллому у взрослых;
к предраковым заболеваниям с низкой частотой озлокачествления относят контактную фиброму, рубцовые процессы после хронических специфических инфекционных заболеваний (силифис, туберкулез, склерома) и ожогов.
Период предракового состояния у человека считается равным одному-двум десятилетиям. При раке гортани он несколько меньше: по наблюдениям В.О. Ольшанского - от 2-4 лет до 11-12 лет. Возможность перерождения доброкачественных заболеваний в рак указывает на чрезвычайную важность раннего выявления любых патологических процессов в гортани и их эффективное лечение, что можно рассматривать как вторичную профилактику рака.
Ранняя диагностика рака ЛОР-органов (в частности рака гортани) также основывается на соблюдении четкой последовательности осмотра (обследования), чтобы независимо от наличия или отсутствия жалоб были осмотрены все ЛОР-органы. Обязательным является также осмотр и пальпация шеи с целью выявления метастазов. Осматривая тот или иной орган, следует придерживаться определенной схемы, чтобы не пропустить малейшие отклонения от нормы. Например, при мезофарингоскопии последовательно обращают внимание на состояние слизистой оболочки глотки, осматривают сначала справа, затем слева передние и задние небные дужки и сами небные миндалины, мягкое небо и язычок. Затем оценивают состояние задней и боковых стенок глотки. Если имеется гипертрофия небных миндалин, то для осмотра задней дужки и боковой стенки глотки справа и слева либо смещают миндалину с помощью второго шпателя, либо используют носоглоточное зеркало, а при необходимости - эндоскоп. Кроме того, проводится пальпация шеи и элементов ротоглотки.
Оториноларинголог при осмотре любого пациента, независимо от наличия или отсутствия субъективных проявлений заболевания, в обязательном порядке должен выполнить непрямую ларингоскопию, осмотреть носоглотку. Последнее особенно важно у детей и подростков, если у них не удается эпифарингоскопия, проводится пальцевое исследование, эндоскопия с помощью фиброскопа или ригидного эндоскопа, при необходимости - рентгенография свода носоглотки, КТ или МРТ. В ранней диагностике рака гортани важнейшее значение имеет ларингоскопия, которая (в особенности при локализации новообразования на голосовой складке) позволяет установить наличие опухоли даже в тех случаях, когда размеры ее минимальны. Однако информативная ценность ларингоскопии снижена при локализации опухоли в области фиксированного отдела надгортанника, в подголосовой области. Затруднен осмотр гортани при некоторых анатомических особенностях: свернутый или деформированный надгортанник, большой язык и маленький рот, наличие тризма и т.п. В этих [диагностически сложных] случаях детально осмотреть все труднодоступные отделы гортани, выявить опухолевый процесс на ранней стадии, прицельно выполнить биопсию позволяет фиброларингоскопия, которую проводят через нос, рот или ретроградно при наличии трахеостомы (диагностические возможности этого метода снижены при эндофитном росте опухоли).
С целью выявления предраковых изменений в гортани
применяется непрямая и прямая микроларингоскопия
, которая в том числе позволяет выявлять более точно эндофитный компонент опухоли за счет характерных микроларингоскопических признаков злокачественной опухоли:
исчезновение прозрачности покрывающего опухоль эпителия;
нарушения сосудистой архитектоники;
утолщение эпителия в виде шипов и сосочков;
наличие кровоизлияний, микроизъязвлений.
Значительно повышает информативность микроларингоскопии (для выявления раннего рака гортани) - применение пробы с толуидиновым синим. Толуидиновый синий имеет большую тропность к аминокислотам, содержащимся в ядрах клеток. При злокачественном перерождении ядра клеток содержат большое количество РНК и ДНК, что приводит к интенсивному окрашиванию этих клеток.
Немало полезной информации может представить применение дополнительных методов исследования: проведении осмотра с использованием эндоскопов (жестких или гибких), операционного микроскопа; выполнение рентгенографии, компьютерной томографии - рентгеновской или магнито-резонансной, УЗИ шеи.
В комплексе мероприятий , способствующих раннему выявлению онкологических заболеваний ЛОР-органов, важная роль принадлежит диспансеризации . Больные с папилломатозом гортани, хроническим ларингитом, особенно гиперпластической его формой, с лейкоплакией, рецидивирующим полипозом носа и околоносовых пазух и другими доброкачественными новообразованиями ЛОР-органов должны находиться на диспансерном наблюдении, раз в полгода их следует осматривать, фиксируя изменения в течении заболевания. При неблагоприятном, по мнению врача, течении заболевания пациент должен быть без промедления направлен на консультацию к ЛОР-онкологу в специализированное лечебное учреждение.
Hidden block WP_Term Object ( => 12 => Лор-Онкология => lor => 0 => 12 => category =>
Симптомы
- Дефект кожи лица;
- Трудность при глотании;
- Осиплость голоса;
Диагностика
Лечение
. Эта технология (IMRT) позволяет направить пучок лучей прямо в новообразование. Вся дозировка и методика излучения строится на соответствии форм опухоли в трехмерном пространстве, не затрагивая здоровые ткани. Влияние на здоровые клетки сокращается до минимума. В онкологических центрах за рубежом, перед тем как назначить радиотерапию пациенту, его осматривает онколог-радиолог, изучает все имеющиеся данные о заболевании, и с учетом индивидуальных особенностей предлагает оптимальные варианты лечения. Также пациент проходит осмотр у патоморфолога и хирурга. Перед тем, как приступить к радиотерапии, специалисты проводят симуляцию терапии при помощи аппарата КТ, что позволяет точно рассчитать дозу облучения и длительность лечения. После этого, в течение 2 или 3 дней начинается лучевая терапия. Ее можно проводить 1 или 2 раза на день, пять раз в неделю. Радиотерапия может длиться месяц или два, что обусловлено индивидуальными возможностями организма пациента и потребностями процесса лечения. Первые несколько процедур длятся около часа, а последующие сеансы проводятся на протяжении нескольких минут. Во время процесса лечения пациент не испытывает никаких болезненных ощущений. Побочные эффекты радиотерапии начинаются, как правило, не раньше второй недели хода лечения. Специалисты, проводящие лечение, предупреждают о вероятных побочных эффектах, которые возникают в зависимости от месторасположения опухоли, а также от степени распространения образования и интенсивности терапии. В современной онкологии постоянно применяются новые разработки в борьбе с раком органов головы и шеи. Врачи комбинируют старые методы лечения c новыми, для получения максимального эффекта: сочетание химио-радиотерапии либо иммунотерапии при растущих новообразованиях. В последнее время эффективно используются также препараты, повышающие чувствительность злокачественного образования к радиотерапии. В связи с тем, что многие из пациентов с раком ЛОР-органов начинают лечение уже в запущенных стадиях, прогноз не всегда благоприятный. Все зависит от стадии заболевания. В среднем пятилетняя выживаемость составляет 45-55%. ЛОР-органов за рубежом - это возможность максимально использовать все достижения современной медицины для выздоровления. Мы предлагаем лечение в лучших медицинских центрах Израиля, Германии и других стран. Свяжитесь с нами без промедления! Медицинский консультант перезвонит и предоставит подробную информацию по возможностям приезда. => 21 => 4 => raw => 8 => => 12 => 4 => Злокачественные новообразования достаточно часто развиваются в области головы и шеи. Из всех злокачественных образований, которые формируются в зоне головы и шеи (ЛОР-онкология), наиболее распространенным является плоскоклеточная карцинома. Эта опухоль возникает из клеток, покрывающих глотку, а также ротовую и носовую полость изнутри. Также часто встречаются такие заболевания, как опухоль слюнных желез, саркомы, лимфомы. Рак распространяется тремя способами:- Метастазирование раковых клеток из первоначального очага в близлежащие ткани.
- Гематогенный способ, когда раковые клетки перемещаются по кровеносным сосудам на другие органы и ткани.
- Лимфогенный – это когда распространение опухоли осуществляется по лимфатическим сосудам. Опухоли, которые формируются в голове или шее, чаще метастазируют именно лимфогенным способом.
Симптомы
Клиническая картина новообразований в области головы и шеи зависит от места локализации опухоли и стадии заболевания. Чаще всего наблюдаются такие симптомы:- Наличие дефекта слизистой оболочки полости рта, носа;
- Дефект кожи лица;
- Увеличение регионарных лимфатических узлов;
- Трудность при глотании;
- Осиплость голоса;
- Немотивированные слабость, потеря аппетита, исхудание и повышение температуры тела.
Диагностика
Важную роль в диагностике ЛОР-онкологии имеет общий клинический осмотр. Опытные онкологи могут на основании осмотра уже иметь основания предположить диагноз. Далее пациенту предлагается пройти ряд дополнительных исследований. Главным методом диагностики онкозаболеваний головы и шеи является биопсия новообразования с последующим гистологическим исследованием материала.Лечение
Тактика лечения ЛОР-онкологии зависит от запущенности процесса и подбирается для каждого пациента индивидуально. Учитываются результаты медицинских исследований, возраст, общее состояние здоровья больного, наличие или отсутствие сопутствующих соматических патологий. Лечение злокачественных опухолей ЛОР-органов проводится с помощью хирургического вмешательства, лучевой терапии, химиотерапии. Чаще всего комбинируют эти методы. Обычно лечение начинают с лучевой терапии, которая направлена на уменьшение размеров опухоли. После этого проводят хирургическое удаление злокачественного новообразования. Заключительным этапом в лечении онкопатологии ЛОР-органов есть химиотерапия. Одним из распространенных методов лечения является наружная лучевая терапия, которая позволяет направить сфокусированный пучок рентгеновских лучей непосредственно на новообразование. Излучение формируется посредством линейного ускорителя и концентрируется на патологическую зону. Рентгеновское излучение убивает атипичные клетки, в то время как здоровые ткани и органы остаются незатронутыми. Современная радиотерапия показывает высокую эффективность в лечении рака головы и шеи. Таким методом лечения пользуются онкологи центров лечения рака во всем мире. Существует также новейший метод радиотерапии с применением компьютеризованных линейных ускорителей, который называется радиотерапия с модулированной интенсивностью. Эта технология (IMRT) позволяет направить пучок лучей прямо в новообразование. Вся дозировка и методика излучения строится на соответствии форм опухоли в трехмерном пространстве, не затрагивая здоровые ткани. Влияние на здоровые клетки сокращается до минимума. В онкологических центрах за рубежом, перед тем как назначить радиотерапию пациенту, его осматривает онколог-радиолог, изучает все имеющиеся данные о заболевании, и с учетом индивидуальных особенностей предлагает оптимальные варианты лечения. Также пациент проходит осмотр у патоморфолога и хирурга. Перед тем, как приступить к радиотерапии, специалисты проводят симуляцию терапии при помощи аппарата КТ, что позволяет точно рассчитать дозу облучения и длительность лечения. После этого, в течение 2 или 3 дней начинается лучевая терапия. Ее можно проводить 1 или 2 раза на день, пять раз в неделю. Радиотерапия может длиться месяц или два, что обусловлено индивидуальными возможностями организма пациента и потребностями процесса лечения. Первые несколько процедур длятся около часа, а последующие сеансы проводятся на протяжении нескольких минут. Во время процесса лечения пациент не испытывает никаких болезненных ощущений. Побочные эффекты радиотерапии начинаются, как правило, не раньше второй недели хода лечения. Специалисты, проводящие лечение, предупреждают о вероятных побочных эффектах, которые возникают в зависимости от месторасположения опухоли, а также от степени распространения образования и интенсивности терапии. В современной онкологии постоянно применяются новые разработки в борьбе с раком органов головы и шеи. Врачи комбинируют старые методы лечения c новыми, для получения максимального эффекта: сочетание химио-радиотерапии либо иммунотерапии при растущих новообразованиях. В последнее время эффективно используются также препараты, повышающие чувствительность злокачественного образования к радиотерапии. В связи с тем, что многие из пациентов с раком ЛОР-органов начинают лечение уже в запущенных стадиях, прогноз не всегда благоприятный. Все зависит от стадии заболевания. В среднем пятилетняя выживаемость составляет 45-55%. ЛОР-органов за рубежом - это возможность максимально использовать все достижения современной медицины для выздоровления. Мы предлагаем лечение в лучших медицинских центрах Израиля, Германии и других стран. Свяжитесь с нами без промедления! Медицинский консультант перезвонит и предоставит подробную информацию по возможностям приезда. => Лор-Онкология => lor => 21)Лекция № 10 Новообразования ЛОР-органов ГОУ ВПО «Чел. ГМА Росздрава» КАФЕДРА ОТОРИНОЛАРИНГОЛОГИИ ЗАВЕДУЮЩИЙ КАФЕДРОЙ КОРКМАЗОВ МУСОС ЮСУФОВИЧ ЧЕЛЯБИНСК
 Основные вопросы лекции: Общая характеристика и эпидемиология новообразований ЛОР-органов Классификация опухолей Клиника и лечение доброкачественных и злокачественных новообразований: - гортани; - носа и околоносовых пазух; - глотки; - уха
Основные вопросы лекции: Общая характеристика и эпидемиология новообразований ЛОР-органов Классификация опухолей Клиника и лечение доброкачественных и злокачественных новообразований: - гортани; - носа и околоносовых пазух; - глотки; - уха
 Общая характеристика и эпидемиология новообразований ЛОРорганов Новообразования верхних дыхательных путей и уха составляют около 6– 8% новообразований человека всех локализаций. Опухоли могут исходить из эпителиальной, соединительной, мышечной, нервной, хрящевой, костной и других тканей. Среди новообразований ЛОР-органов встречаются опухолеподобные образования, доброкачественные и злокачественные опухоли. Наиболее часто они обнаруживаются в гортани; на втором месте по частоте стоят нос и околоносовые пазухи, затем глотка; сравнительно редко выявляются опухоли уха.
Общая характеристика и эпидемиология новообразований ЛОРорганов Новообразования верхних дыхательных путей и уха составляют около 6– 8% новообразований человека всех локализаций. Опухоли могут исходить из эпителиальной, соединительной, мышечной, нервной, хрящевой, костной и других тканей. Среди новообразований ЛОР-органов встречаются опухолеподобные образования, доброкачественные и злокачественные опухоли. Наиболее часто они обнаруживаются в гортани; на втором месте по частоте стоят нос и околоносовые пазухи, затем глотка; сравнительно редко выявляются опухоли уха.
 Классификация новообразований по гистологическому строению I. Эпителиальные опухоли: А. Доброкачественные (папиллома, аденома и др.). Б. Злокачественные (рак на месте, плоскоклеточный рак, аденокарцинома, аденокистозный рак, недиффиренцированный рак и др.). II. Опухоли мягких тканей: А. Доброкачественные (липома, гемангиома, нейрофиброма, неврилеммома, хемодектома и др.). Б Злокачественные (фибросаркома, ангиосаркома, саркома Капоши и др.) III. Опухоли кости и хряща: А. Доброкачественные (остеома, хондрома и др.). Б. Злокачественные (хондросаркома и др.). IV. Опухоли лимфоидной и кроветворной ткани. V. Смешанные опухоли. VI. Вторичные опухоли. VII. Опухолеподобные образования: кератоз без атипии, кисты, интубационная гранулема, полипы, отложения амилоида и др.
Классификация новообразований по гистологическому строению I. Эпителиальные опухоли: А. Доброкачественные (папиллома, аденома и др.). Б. Злокачественные (рак на месте, плоскоклеточный рак, аденокарцинома, аденокистозный рак, недиффиренцированный рак и др.). II. Опухоли мягких тканей: А. Доброкачественные (липома, гемангиома, нейрофиброма, неврилеммома, хемодектома и др.). Б Злокачественные (фибросаркома, ангиосаркома, саркома Капоши и др.) III. Опухоли кости и хряща: А. Доброкачественные (остеома, хондрома и др.). Б. Злокачественные (хондросаркома и др.). IV. Опухоли лимфоидной и кроветворной ткани. V. Смешанные опухоли. VI. Вторичные опухоли. VII. Опухолеподобные образования: кератоз без атипии, кисты, интубационная гранулема, полипы, отложения амилоида и др.
 Профилактика Лечение опухолей любой локализации наиболее эффективно при их выявлении на ранней стадии, однако ранняя диагностика новообразований является и наиболее сложной. Самый эффективный метод выявления опухоли - тщательный осмотр ЛОРорганов при любом посещении пациентом оториноларинголога, который четко представляет нормальное строение ЛОРорганов и может своевременно отметить любые отклонения от нормы.
Профилактика Лечение опухолей любой локализации наиболее эффективно при их выявлении на ранней стадии, однако ранняя диагностика новообразований является и наиболее сложной. Самый эффективный метод выявления опухоли - тщательный осмотр ЛОРорганов при любом посещении пациентом оториноларинголога, который четко представляет нормальное строение ЛОРорганов и может своевременно отметить любые отклонения от нормы.

 Полипозная гиперплазия Рейнке- Гаека Полипы чаще двусторонние, располагаются по свободному краю голосовых складок от передней комиссуры до голосового отростка черпаловидного хряща, на него обычно не распространяясь.
Полипозная гиперплазия Рейнке- Гаека Полипы чаще двусторонние, располагаются по свободному краю голосовых складок от передней комиссуры до голосового отростка черпаловидного хряща, на него обычно не распространяясь.

 Киста левой голосовой складки – образование шаровидной формы с гладкой поверхностью, чаще розового цвета с желтоватым оттенком
Киста левой голосовой складки – образование шаровидной формы с гладкой поверхностью, чаще розового цвета с желтоватым оттенком
 Доброкачественные опухоли гортани Папиллома - это доброкачественная фиброэпителиальная опухоль верхних дыхательных путей, представляющая собой одиночные или чаще множественные сосочковые выросты; приводящая к нарушению голосообразовательной и дыхательной функций и часто рецидивирующая. Этиологическим фактором папилломатоза является вирус папилломы человека из семейства паповавирусов; обычно обнаружвают типы 6, 11 или их сочетание. Заболевание встречается чаще всего у детей на 2– 5 году жизни. По форме и виду поверхность папилломы напоминает тутовую ягоду или цветную капусту, обычно имеет бледнорозовый цвет, иногда с сероватым оттенком.
Доброкачественные опухоли гортани Папиллома - это доброкачественная фиброэпителиальная опухоль верхних дыхательных путей, представляющая собой одиночные или чаще множественные сосочковые выросты; приводящая к нарушению голосообразовательной и дыхательной функций и часто рецидивирующая. Этиологическим фактором папилломатоза является вирус папилломы человека из семейства паповавирусов; обычно обнаружвают типы 6, 11 или их сочетание. Заболевание встречается чаще всего у детей на 2– 5 году жизни. По форме и виду поверхность папилломы напоминает тутовую ягоду или цветную капусту, обычно имеет бледнорозовый цвет, иногда с сероватым оттенком.
 Папилломатоз гортани: по форме и виду поверхность папилломы напоминает тутовую ягоду, обычно имеет бледно-розовый цвет с сероватым оттенком
Папилломатоз гортани: по форме и виду поверхность папилломы напоминает тутовую ягоду, обычно имеет бледно-розовый цвет с сероватым оттенком

 Контактная гранулема: на одном голосовом отростке черпаловидного хряща сформировалась неспецифическая гранулема, на противоположном - язва с гранулирующими краями
Контактная гранулема: на одном голосовом отростке черпаловидного хряща сформировалась неспецифическая гранулема, на противоположном - язва с гранулирующими краями

 Общая характеристика и эпидемиология новообразований ЛОР-органов Новообразования верхних дыхательных путей и уха составляют около 6– 8% новообразований человека всех локализаций. Среди новообразований ЛОР-органов встречаются опухолеподобные образования, доброкачественные и злокачественные опухоли. Наиболее часто они обнаруживаются в гортани; на втором месте по частоте стоят нос и околоносовые пазухи, затем глотка; сравнительно редко выявляются опухоли уха.
Общая характеристика и эпидемиология новообразований ЛОР-органов Новообразования верхних дыхательных путей и уха составляют около 6– 8% новообразований человека всех локализаций. Среди новообразований ЛОР-органов встречаются опухолеподобные образования, доброкачественные и злокачественные опухоли. Наиболее часто они обнаруживаются в гортани; на втором месте по частоте стоят нос и околоносовые пазухи, затем глотка; сравнительно редко выявляются опухоли уха.
 Классификация новообразований по гистологическому строению I. Эпителиальные опухоли: А. Доброкачественные (папиллома, аденома и др.). Б. Злокачественные(рак на месте, плоскоклеточный рак, аденокарцинома, аденокистозный рак, недиф-й рак и др.). II. Опухоли мягких тканей: А. Доброкачественные (липома, гемангиома, нейрофиброма, неврилеммома, хемодектома и др.). Б. Злокачественные (фибросаркома, ангиосаркома, саркома Капоши и др.) III. Опухоли кости и хряща: А. Доброкачественные (остеома, хондрома и др.). Б. Злокачественные (хондросаркома и др.). IV. Опухоли лимфоидной и кроветворной ткани. V. Смешанные опухоли. VI. Вторичные опухоли. VII. Опухолеподобные образования: кератоз без атипии, кисты, интубационная гранулема, полипы, отложения амилоида и др.
Классификация новообразований по гистологическому строению I. Эпителиальные опухоли: А. Доброкачественные (папиллома, аденома и др.). Б. Злокачественные(рак на месте, плоскоклеточный рак, аденокарцинома, аденокистозный рак, недиф-й рак и др.). II. Опухоли мягких тканей: А. Доброкачественные (липома, гемангиома, нейрофиброма, неврилеммома, хемодектома и др.). Б. Злокачественные (фибросаркома, ангиосаркома, саркома Капоши и др.) III. Опухоли кости и хряща: А. Доброкачественные (остеома, хондрома и др.). Б. Злокачественные (хондросаркома и др.). IV. Опухоли лимфоидной и кроветворной ткани. V. Смешанные опухоли. VI. Вторичные опухоли. VII. Опухолеподобные образования: кератоз без атипии, кисты, интубационная гранулема, полипы, отложения амилоида и др.
 Предраковые заболевания К ним относятся: папиллома, длительно существующая лейкоплакия слизистой оболочки и дискератозы, ее пахидермия, фиброма на широком основании, бранхиогенные и другого происхождения кисты гортанных желудочков хронические воспалительные процессы, алкоголизм, курение. Наиболее достоверным является озлокачествление папиллом. Промежуточной формой между предраковыми заболеваниями и раком считается так называемый «рак на месте»
Предраковые заболевания К ним относятся: папиллома, длительно существующая лейкоплакия слизистой оболочки и дискератозы, ее пахидермия, фиброма на широком основании, бранхиогенные и другого происхождения кисты гортанных желудочков хронические воспалительные процессы, алкоголизм, курение. Наиболее достоверным является озлокачествление папиллом. Промежуточной формой между предраковыми заболеваниями и раком считается так называемый «рак на месте»
 Рак гортани Рак гортани составляет до 5% всех злокачественных опухолей человека и 40– 65% опухолей ЛОР- органов. Встречается чаще у мужчин (8: 1), пик заболеваемости приходится на 60– 70 лет. Основные факторы риска - курение и алкоголизм. У курильщиков вероятность возникновения рака гортани в 6– 30 раз выше, чем у некурящих. Другие факторы риска: пищеводный рефлюкс, облучение, юношеский папилломатоз в анамнезе и т. д.
Рак гортани Рак гортани составляет до 5% всех злокачественных опухолей человека и 40– 65% опухолей ЛОР- органов. Встречается чаще у мужчин (8: 1), пик заболеваемости приходится на 60– 70 лет. Основные факторы риска - курение и алкоголизм. У курильщиков вероятность возникновения рака гортани в 6– 30 раз выше, чем у некурящих. Другие факторы риска: пищеводный рефлюкс, облучение, юношеский папилломатоз в анамнезе и т. д.
 Формы рака гортани - Наиболее часто встречающаяся форма рака гортани – это плоскоклеточный неороговевающий рак гортани. - Эта форма опухоли встречается у 7 из 10 больных раком гортани. - Другими формами являются рак с тенденцией к ороговеванию и неороговевающий.
Формы рака гортани - Наиболее часто встречающаяся форма рака гортани – это плоскоклеточный неороговевающий рак гортани. - Эта форма опухоли встречается у 7 из 10 больных раком гортани. - Другими формами являются рак с тенденцией к ороговеванию и неороговевающий.
 Локализация рака гортани По локализации различают рак верхнего, среднего или нижнего отделов гортани. Самая неблагоприятная в прогностическом отношении - верхняя (вестибулярная) локализация рака гортани (~20– 25% случаев). Эта область наиболее богата рыхлой клетчаткой и жировой тканью, лимфатическая сеть вестибулярного отдела гортани широко связана с яремными и надключичными лимфатическими узлами. Локализация опухоли в среднем отделе (до 65– 70% случаев) - наиболее «благоприятная» для излечения. Рак нижнего отдела гортани встречается примерно в 10% случаев. Нижний отдел гортани сравнительно с вестибулярным менее богат лимфатической сетью. Для этих опухолей характерен эндофитный рост, они почти не возвышаются над слизистой оболочкой, растут книзу.
Локализация рака гортани По локализации различают рак верхнего, среднего или нижнего отделов гортани. Самая неблагоприятная в прогностическом отношении - верхняя (вестибулярная) локализация рака гортани (~20– 25% случаев). Эта область наиболее богата рыхлой клетчаткой и жировой тканью, лимфатическая сеть вестибулярного отдела гортани широко связана с яремными и надключичными лимфатическими узлами. Локализация опухоли в среднем отделе (до 65– 70% случаев) - наиболее «благоприятная» для излечения. Рак нижнего отдела гортани встречается примерно в 10% случаев. Нижний отдел гортани сравнительно с вестибулярным менее богат лимфатической сетью. Для этих опухолей характерен эндофитный рост, они почти не возвышаются над слизистой оболочкой, растут книзу.
 Международная классификация рака гортани по стадиям в системе TNM Т (тумор) - величина, степень распространения первичного процесса, N (нодуль-узел) - регионарные метастазы, М - отдаленные метастазы. Гортань разделена на анатомические элементы, чтобы оценить рост (величину) первичной опухоли по распространенности её в пределах этих частей. Т 1 - опухоль ограничивается одним анатомическим элементом гортани, не захватывая его границы; Т 2 - опухоль полностью занимает один анатомический элемент; Т 3 - опухоль распространяется за пределы одного анатомического элемента; Т 4 - опухоль распространяется за пределы гортани, имеются отдаленные метастазы.
Международная классификация рака гортани по стадиям в системе TNM Т (тумор) - величина, степень распространения первичного процесса, N (нодуль-узел) - регионарные метастазы, М - отдаленные метастазы. Гортань разделена на анатомические элементы, чтобы оценить рост (величину) первичной опухоли по распространенности её в пределах этих частей. Т 1 - опухоль ограничивается одним анатомическим элементом гортани, не захватывая его границы; Т 2 - опухоль полностью занимает один анатомический элемент; Т 3 - опухоль распространяется за пределы одного анатомического элемента; Т 4 - опухоль распространяется за пределы гортани, имеются отдаленные метастазы.

 Клиническое течение рака гортани Клиническое течение заболевания во многом зависит от формы разрастания опухоли. Различают три формы роста опухоли гортани: - экзофитную, - эндофитную, - смешанную форму роста.
Клиническое течение рака гортани Клиническое течение заболевания во многом зависит от формы разрастания опухоли. Различают три формы роста опухоли гортани: - экзофитную, - эндофитную, - смешанную форму роста.
 Рак вестибулярного отдела гортани Наиболее неблагоприятная в прогностическом отношении локализация раковой опухоли в вестибулярном отделе.
Рак вестибулярного отдела гортани Наиболее неблагоприятная в прогностическом отношении локализация раковой опухоли в вестибулярном отделе.
 Рак голосовой складки а б Опухоль плотная, бугристая, бледно-розового цвета, чаще возникает в передних 2/3 голосовой складки, поражая ее верхнюю поверхность и свободный край. Опухоль голосовой складки довольно рано проявляется дисфонией. Метастазирование здесь наблюдается значительно реже и позже, чем при других локализациях рака гортани.
Рак голосовой складки а б Опухоль плотная, бугристая, бледно-розового цвета, чаще возникает в передних 2/3 голосовой складки, поражая ее верхнюю поверхность и свободный край. Опухоль голосовой складки довольно рано проявляется дисфонией. Метастазирование здесь наблюдается значительно реже и позже, чем при других локализациях рака гортани.

 Ранняя диагностика рака гортани Основана на сочетании ряда банальных признаков, которые позволяют заподозрить опухоль. - Например, в течение нескольких месяцев до установления диагноза отмечается сухость, перщение, ощущение инородного тела в глотке. Несколько позже появляется утомляемость и глухота голоса, неловкость при глотании, а затем и болезненность. Важным звеном в раннем распознавании опухоли является оценка ларингоскопической картины, поэтому необходим тщательный осмотр гортани. При постановке диагноза злокачественной опухоли решающее значение имеет гистологическое исследование
Ранняя диагностика рака гортани Основана на сочетании ряда банальных признаков, которые позволяют заподозрить опухоль. - Например, в течение нескольких месяцев до установления диагноза отмечается сухость, перщение, ощущение инородного тела в глотке. Несколько позже появляется утомляемость и глухота голоса, неловкость при глотании, а затем и болезненность. Важным звеном в раннем распознавании опухоли является оценка ларингоскопической картины, поэтому необходим тщательный осмотр гортани. При постановке диагноза злокачественной опухоли решающее значение имеет гистологическое исследование
 Симптоматология при раке гортани Зависит от стадии и локализации его. - Опухоль на надгортаннике или на ложных голосовых связках может долго ничем себя не проявлять. -Наоборот, при локализации на истинных голосовых связках рано нарушается голосообразование: вначале изменяется тембр голоса, он становится грубоватым, а затем появляется хрипота. - Наряду с этим развивается другой симптом - одышка. - В запущенных стадиях появляются боли при глотании
Симптоматология при раке гортани Зависит от стадии и локализации его. - Опухоль на надгортаннике или на ложных голосовых связках может долго ничем себя не проявлять. -Наоборот, при локализации на истинных голосовых связках рано нарушается голосообразование: вначале изменяется тембр голоса, он становится грубоватым, а затем появляется хрипота. - Наряду с этим развивается другой симптом - одышка. - В запущенных стадиях появляются боли при глотании
 Симптоматология при раке гортани - При раке надгортанника и черпаловидных хрящей чувству боли предшествует ощущение чего-то постороннего. Появляется кровохарканье, поперхивание, присоединяется затруднение при прохождении пищи по пищеводу. - Распадающаяся опухоль издает зловоние. Больные теряют в весе, слабеют. Таким образом, наиболее ранним симптомом при раке гортани чаще всего является хрипота. Так как этот симптом бывает и при многих других заболеваниях гортани, то выяснение причины хрипоты возможно только путем ларингоскопии.
Симптоматология при раке гортани - При раке надгортанника и черпаловидных хрящей чувству боли предшествует ощущение чего-то постороннего. Появляется кровохарканье, поперхивание, присоединяется затруднение при прохождении пищи по пищеводу. - Распадающаяся опухоль издает зловоние. Больные теряют в весе, слабеют. Таким образом, наиболее ранним симптомом при раке гортани чаще всего является хрипота. Так как этот симптом бывает и при многих других заболеваниях гортани, то выяснение причины хрипоты возможно только путем ларингоскопии.
 Симптоматология при раке гортани Ларингоскопия, в особенности при локализации на истинной голосовой связке, позволяет установить наличие опухоли даже в тех случаях, когда размеры ее не больше мелкой горошины. Таким путем обеспечивается выполнение главнейшего условия по борьбе с раковым процессом - ранняя диагностика. В подсвязочном пространстве первичный рак возникает редко, протекает бессимптомно и диагностируется тогда, когда выходит уже за пределы этого пространства. Навести на мысль об опухоли здесь может одностороннее увеличение черпаловидного хряща.
Симптоматология при раке гортани Ларингоскопия, в особенности при локализации на истинной голосовой связке, позволяет установить наличие опухоли даже в тех случаях, когда размеры ее не больше мелкой горошины. Таким путем обеспечивается выполнение главнейшего условия по борьбе с раковым процессом - ранняя диагностика. В подсвязочном пространстве первичный рак возникает редко, протекает бессимптомно и диагностируется тогда, когда выходит уже за пределы этого пространства. Навести на мысль об опухоли здесь может одностороннее увеличение черпаловидного хряща.

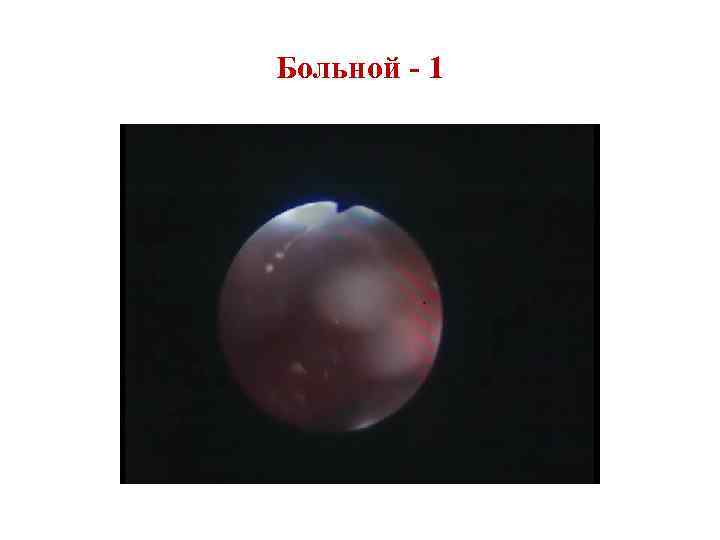



 Лечение рака гортани Лечение: хирургический, лучевой, химиотерапевтический. В I стадии применяют лучевой метод, в то же время эндоларингеальное удаление, а затем лучевое воздействие кажутся более надежными. Во II стадии наиболее обоснованным является сочетание хирургического и лучевого методов. В III стадии комбинированный метод: сначала проводится хирургическое лечение, а затем лучевое. При хирургическом лечении больных раком гортани применяют три вида операций: полное удаление гортани (ларингэктомия), различные варианты резекции гортани, реконструктивные вмешательства.
Лечение рака гортани Лечение: хирургический, лучевой, химиотерапевтический. В I стадии применяют лучевой метод, в то же время эндоларингеальное удаление, а затем лучевое воздействие кажутся более надежными. Во II стадии наиболее обоснованным является сочетание хирургического и лучевого методов. В III стадии комбинированный метод: сначала проводится хирургическое лечение, а затем лучевое. При хирургическом лечении больных раком гортани применяют три вида операций: полное удаление гортани (ларингэктомия), различные варианты резекции гортани, реконструктивные вмешательства.
 Варианты резекции гортани: Хордэктомия - удаление одной голосовой складки. Гемиларингэктомия - половинная резекция гортани. Передняя (фронтальная) резекция гортани - удаление передней комиссуры и прилежащих к ней участков обеих голосовых складок в тех случаях, когда эти отделы оказываются пораженными опухолевым процессом. Горизонтальная резекция гортани - при локализации опухоли в преддверии пораженная часть органа резецируется, а голосовые складки могут быть сохранены.
Варианты резекции гортани: Хордэктомия - удаление одной голосовой складки. Гемиларингэктомия - половинная резекция гортани. Передняя (фронтальная) резекция гортани - удаление передней комиссуры и прилежащих к ней участков обеих голосовых складок в тех случаях, когда эти отделы оказываются пораженными опухолевым процессом. Горизонтальная резекция гортани - при локализации опухоли в преддверии пораженная часть органа резецируется, а голосовые складки могут быть сохранены.
 Профилактика Лечение опухолей любой локализации наиболее эффективно при их выявлении на ранней стадии, однако ранняя диагностика новообразований является и наиболее сложной. Самый эффективный метод выявления опухоли - тщательный осмотр ЛОР-органов при любом посещении пациентом оториноларинголога, который четко представляет нормальное строение ЛОР-органов и может своевременно отметить любые отклонения от нормы.
Профилактика Лечение опухолей любой локализации наиболее эффективно при их выявлении на ранней стадии, однако ранняя диагностика новообразований является и наиболее сложной. Самый эффективный метод выявления опухоли - тщательный осмотр ЛОР-органов при любом посещении пациентом оториноларинголога, который четко представляет нормальное строение ЛОР-органов и может своевременно отметить любые отклонения от нормы.
 Новообразования носа и околоносовых пазух В полости носа и околоносовых пазух встречаются опухолеподобные образования, доброкачественные и злокачественные опухоли. Среди опухолеподобных образований следует отметить полипы, кисты, папилломы, фиброзную дисплазию, ангиогранулему (кровоточащий полип перегородки носа) и др.
Новообразования носа и околоносовых пазух В полости носа и околоносовых пазух встречаются опухолеподобные образования, доброкачественные и злокачественные опухоли. Среди опухолеподобных образований следует отметить полипы, кисты, папилломы, фиброзную дисплазию, ангиогранулему (кровоточащий полип перегородки носа) и др.
 Эндофотография при хроническом полипозном этмоидите: из-под средней носовой раковины спускается полип, обтурирующий общий носовой ход
Эндофотография при хроническом полипозном этмоидите: из-под средней носовой раковины спускается полип, обтурирующий общий носовой ход
 Опухоли носа и околоносовых пазух Из доброкачественных опухолей наибольшее значение имеют папилломы, аденомы, сосудистые опухоли, остеомы, хондромы. Инвертированная папиллома –доброкачественная опухоль, однако в 10– 15% случаев она трансформируется в плоскоклеточный рак. Рак носа и околоносовых пазух: - чаще всего (55%)поражается верхнечелюстная пазуха; - полость носа - 35%; - пазухи решетчатой кости - 9%; - крайне редко поражются клиновидная пазуха и перегородка носа.
Опухоли носа и околоносовых пазух Из доброкачественных опухолей наибольшее значение имеют папилломы, аденомы, сосудистые опухоли, остеомы, хондромы. Инвертированная папиллома –доброкачественная опухоль, однако в 10– 15% случаев она трансформируется в плоскоклеточный рак. Рак носа и околоносовых пазух: - чаще всего (55%)поражается верхнечелюстная пазуха; - полость носа - 35%; - пазухи решетчатой кости - 9%; - крайне редко поражются клиновидная пазуха и перегородка носа.
 Грибовидная папиллома преддверия носа Располагается в преддверии на перегородке носа, по внешнему виду напоминает цветную капусту. Опухоль является доброкачественной
Грибовидная папиллома преддверия носа Располагается в преддверии на перегородке носа, по внешнему виду напоминает цветную капусту. Опухоль является доброкачественной

 Факторы риска развития злокачественных опухолей носа и околоносовых пазух: Злокачественные опухоли у мужчин возникают в 2 раза чаще, чем у женщин. Длительно протекающий синусит, особенно односторонний, может трансформироваться в злокачественную опухоль. У работников никелевой промышленности плоскоклеточный рак бывает более чем в 100 раз чаще; Другие профессиональные факторы риска: воздействие древесной пыли, различных веществ кожевенного производства, хромсодержащие красители, горчичный газ и др.
Факторы риска развития злокачественных опухолей носа и околоносовых пазух: Злокачественные опухоли у мужчин возникают в 2 раза чаще, чем у женщин. Длительно протекающий синусит, особенно односторонний, может трансформироваться в злокачественную опухоль. У работников никелевой промышленности плоскоклеточный рак бывает более чем в 100 раз чаще; Другие профессиональные факторы риска: воздействие древесной пыли, различных веществ кожевенного производства, хромсодержащие красители, горчичный газ и др.
 Компьютерные томограммы больного распространенным раком верхнечелюстной пазухи. а - коронарная проекция; б - аксиальная проекция а б
Компьютерные томограммы больного распространенным раком верхнечелюстной пазухи. а - коронарная проекция; б - аксиальная проекция а б
 Линия Онгрена, разделяющая верхнечелюстную пазуху Это условная линия от внутреннего угла глазной щели до угла нижней челюсти. При расположении опухоли над этой линией прогноз менее благоприятен, т. к. имеется тенденция к раннему метастазированию вверх и назад. Опухоль ниже линии легче резецировать и прогноз более благоприятен.
Линия Онгрена, разделяющая верхнечелюстную пазуху Это условная линия от внутреннего угла глазной щели до угла нижней челюсти. При расположении опухоли над этой линией прогноз менее благоприятен, т. к. имеется тенденция к раннему метастазированию вверх и назад. Опухоль ниже линии легче резецировать и прогноз более благоприятен.
Среди доброкачественных образований ЛОР-органов чаще всего врачам-оториноларингологам приходится иметь дело с полипами и кистами. Встречаются также холестеатомы, ангиомы, акустические невриномы (вестибулярные шванномы) и др.
Полипы представляют собой избыточное разрастание тканей слизистой оболочки и чаще всего локализуются в носовой полости, хотя в ряде случаев они способны разрастаться и в околоносовых пазухах и проходить в носоглотку.
Кисты, в отличие от полипов, имеют полость, заполненную жидкостью, и покрыты сверху оболочкой либо капсулой. Возникают они в основном в верхних дыхательных путях и в придаточных пазухах носа. Иногда развиваются полипы и кисты в наружном ухе.
Среди предрасполагающих факторов особо следует отметить аллергическую патологию, хронические воспалительные процессы ЛОР-органов, узость носовых ходов, искривление носовой перегородки, нарушение нормального оттока секрета и плохую вентиляцию придаточных пазух.
Кстати, иногда человек может всю свою жизнь не знать о том, что у него есть полип или киста, которые, по сути, в такого рода ситуации оказываются как бы случайной находкой. Наличие/отсутствие клинических проявлений напрямую зависит от места возникновения и размеров новообразования. Как правило, симптомы, если таковые имеются, заключаются в нарушении носового дыхания, заложенности носа, ощущении инородного в ухе или в носу, ухудшении обоняния, боли и/или дискомфорте в области уха или носа, головных болях, в повышенном отделении слизи и частых инфекционно-воспалительных заболеваниях.
Таким образом, картина заболевания довольно неспецифична, поэтому при предъявлении пациентом каких-либо из вышеперечисленных жалоб, его для того, чтобы верифицировать диагноз обязательно направляют на тщательное инструментальное обследование. Здесь один из наиболее эффективных методов - эндоскопия, обеспечивающая высокую степень визуализации. К примеру, эндоназальная техника позволяет провести тщательный осмотр носовой полости под различными углами зрения и точно установить наличие даже мельчайших новообразований и/или разрастаний слизистой оболочки. С её помощью врач определяет форму, размеры и место расположения патологических очагов, а также судит о степени их распространения и берёт материал для последующего гистологического исследования. Кроме того, в зависимости от конкретной ситуации назначаются лабораторные анализы, рентгенография и компьютерная томография.
Удаление новообразований осуществляется хирургическим путём. В комплексе с оперативными мерами при наличии показаний используются и консервативные способы лечения (лекарственная терапия, физиотерапевтические процедуры и ингаляции лекарственных веществ), способствующие более быстрому восстановлению тканей и закреплению эффекта, достигнутого после операции.
Хирургическое устранение полипов и кист в настоящее время осуществляется с применением современного высокотехнологичного оборудования. После оперативного вмешательства больной обязательно находится под наблюдением лечащего врача.







